Яичная аллергия у детей и взрослых: причины, симптомы, лечение и профилактика
Яйца — полезный и питательный продукт, источник белка, который при обычных обстоятельствах обязательно должен присутствовать в рационе питания. Но при яичной аллергии яйца и все блюда, в состав которых они входят — из своего меню придется исключить.
У многих людей возникает резонный вопрос — как на такой полезный продукт, как яйца может возникнуть аллергия? В этой статье мы подробно разберем причины появления аллергии на яйца,рассмотрим симптомы заболевания, расскажем о методах лечения и профилактики у детей и взрослых.
Определение, механизм возникновения
Яичная аллергия — нетипичная реакция иммунной системы организма на протеины (белки) содержащиеся в яйцах. В основном иммунитет человека выдает нестандартную реакцию на следующие виды яичного белка: овомукоид, овальбумин, овотрансферрин, лизоцим.

Аллергия на куриный белок встречается чаще непереносимости к желтку, состоящему преимущественно из жиров. Но и в желтке есть вещество, способное спровоцировать негативные реакции со стороны иммунной системы — это альфа-ливетин.
Причины возникновения
Как и все прочие виды аллергических реакций, аллергия на яйца появляется потому, что иммунная система ошибочно распознает протеины как патогены, потенциально опасные для здорового состояния органов и систем человеческого тела. Она начинает активно синтезировать иммуноглобулиновые антитела и гормон гистамин, вызывающий появление характерных признаков аллергии.
Яичная аллергия чаще всего «заявляет» о себе в раннем детстве и вызывается обычно двумя причинами:
- Ранним и неправильным введением в прикорм ребенка куриного белка;
- Употреблением матерью большого количества яиц в период лактации.
Риски развития аллергии на яйца у ребенка грудного возраста высоки, потому что и иммунитет малыша, и его пищеварительная система еще неразвиты в нужной степени. По мере взросления желудок ребенка начнет синтезировать те ферменты, которые требуются для качественного усвоения белка и тогда аллергия на куриные яйца пройдет.
У взрослых людей непереносимость к яичному желтку и белку встречается реже, однако есть негативная реакция со стороны иммунитета есть — с ней придется жить всю жизнь, тщательно контролировать свой рацион питания и конечно — проводить эффективную терапию и профилактику.
Группы риска
Статистика показывает, что в большинстве случаев яичная аллергия — это врожденное состояние, вызываемое аномалиями внутриутробного развития или же генетической предрасположенностью. Если хотя бы у одного из родителей ребенка есть аллергия на куриный белок — риски того, что у малыша также будет непереносимость к этому продукту, серьезно возрастают.
Нередко аллергия на яйца наблюдается у людей с атопическим дерматитом. Также факторами, повышающими риски развития непереносимости к яичному белку и желтку, могут выступать:
- Несбалансированное питание, злоупотребление фаст-фудом, пищей, содержащей в себе большое количество синтетических веществ. Все это влечет накопление токсинов в организме и может стать причиной развития яичной аллергии;
- Хронические патологии, ожирение;
- Сбои в работе иммунной системы организма;
- Интоксикации разной этиологии.
Основные симптомы и признаки аллергии на яйца
Симптоматика аллергии на яйца появляется примерно через час после употребления чистого продукта или блюд из него в пищу и может быть, как легкой, так и тяжелой. К легким симптомам можно отнести:
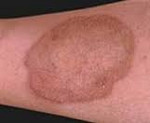
- Появление высыпаний красного цвета на коже. Этот симптом появляется у людей разного возраста. Поможет понять, как выглядит раздражение кожи при аллергии на яйца у ребенка фото– мы размещаем его ниже;
- Зуд;
- Насморк, слезоточивость;
- Тошнота и рвота;
- Понос.
С легкими проявлениями аллергической реакции можно справиться и в домашних условиях, но после того, как больному станет легче — следует обязательно показаться специалисту. И особенно это правило касается при появлении аллергии на яйца у ребенка. Никто не может дать вам точного прогноза по тому, как себя может проявить аллергия в будущем.

Аллергия на яйца может проявить себя и тяжелыми симптомами, в числе которых:
- Нарушения дыхательной и глотательной функции;
- Резкий подъем температуры тела;
- Падение показателей артериального давления;
- Сильный и быстрый отек лица, глаз, гортани;
- Обморок, общая слабость.
При появлении подобных симптомов нельзя бездействовать: больному нужно оказать срочную доврачебную помощь и вызывать бригаду экстренной медицинской службы. При анафилактическом шоке или ангиоотеке проводят госпитализацию больного и последующее лечение в условиях стационара.
Как диагностируется яичная аллергия
Чтобы точно установить наличие яичной аллергии, а также понять, что именно в яйце вызывает нетипичную реакцию иммунной системы организма — следует обратиться к специалисту — врачу-аллергологу. На первичном приеме у доктора важно сообщить следующие подробности:
- В каком виде употреблялись больным яйца;
- Через какое время проявились признаки аллергической реакции, в чем они выражались.
Эта информация поможет врачу назначить к проведению определенные и наиболее результативные диагностические исследования, а также разработать план эффективной терапии. Диагностируется аллергия на яйца проведением лабораторных исследований крови и кожных проб.

Кожная проба — это специфичный тест, в ходе которого незначительно нарушается целостность кожного покрова, после чего в неглубокие слои кожи помещают потенциальный аллерген — в небольшой концентрации. Если после теста на дерме проявляется раздражение, тест признается результативным, так как он помог точно установить раздражитель.
После проведения диагностики врач разрабатывает для больного индивидуальную схему лечения.
Эффективные схемы лечения у взрослых и детей
Схемы терапии будут примерно одинаковы, но все же есть в них и некоторые различия, о которых стоит узнать подробнее.

Лечение яичной аллергии у детей
У ребенка яичная аллергия, проявившаяся в раннем детстве может пройти сама собой: негативные реакции исчезнут, после того как органы пищеварения «научатся» синтезировать ферменты для качественного и полного расщепления протеинов.
Что делать родителям, если у малыша появилась аллергия на яйца? Педиатры и аллергологи дают следующие рекомендации:
- Из рациона питания ребенка следует исключить не только яйца, но также все продукты или готовые блюда, их содержащие. Яйца часто используются в пищевой промышленности, а потому из меню придется убрать макароны, некоторые виды выпечки, колбасы и полуфабрикаты, рулеты, котлеты, сдобу, разные виды сладостей, мороженое, соусы на яичной основе;
- Если яичная аллергия диагностирована у грудничка – рацион питания требуется определенным образом скорректировать и кормящей маме;
- При попадании аллергена в организм ребенка следует не допустить острой реакции иммунной системы. Для этого применяют лекарства антигистаминного действия — общего или местного, в зависимости от симптомов, абсорбенты, помогающие связать и вывести раздражитель из ЖКТ, в тяжелых случаях врач может назначить к приему глюкокортикостероиды. Названия препаратов мы не приводим специально, потому что все лекарства, которые даются ребенку при аллергии обязательно должны быть назначены врачом!
Так как у детей аллергия на яйца может пройти с возрастом — периодически нужно проходить контрольное обследование у аллерголога. Как понять, что у малыша есть шансы перерасти непереносимость к яичному белку? На это могут указывать следующие признаки:
- Реакция всегда проходила с легкими и быстро купируемыми симптомами;
- Отсутствует непереносимость к отварным или жареным яйцам.
Но самостоятельных выводов родители делать не должны: диагноз «яичная аллергия» может быть снят только специалистом.
Советы по профилактике возникновения аллергии на яйца у детей
Чтобы снизить риски развития непереносимости организма ребенка к куриному белку или желтку, нужно соблюсти ряд правил:
- Не следует вводить яйцо в прикорм грудничка слишком рано, оптимально делать это после 8 месяцев и лучше сначала давать малышу не куриные, а перепелиные яйца;
- Яйца для кормления ребенка следует варить не менее 15 минут;
- Прикорм следует начинать не с белка, а с желтка. Дайте малышу примерно ¼ часть желтка и потом в течение 24 часов внимательно наблюдайте — не проявятся ли симптомы аллергии. Если признаков аллергической реакции нет – постепенно можно увеличивать количество желтка в рационе малыша;
- Белок начинают давать ребенку в возрасте 10-11 месяцев.
Яйцо целиком предлагать ребенку педиатры советуют не раньше года.
Особенности лечения яичной аллергии у взрослых

Соблюдение диеты
Из меню должны быть исключены как сами яйца, так и продукты, и готовые блюда с их добавлением. Под запретом для аллергика будут выпечка, сдоба, десерты с кремами, так как в большинстве кремов содержатся яйца, белые соусы. При покупке продуктов в магазине нужно внимательно изучать упаковку, так как белки и желтки яиц присутствуют в эмульгаторах, загустителях, различных улучшающих вкус добавках. Нужно внимательно изучать и этикетки косметических продуктов и если в них содержится лецитин — от использования средства аллергику лучше воздержаться.
Питаться придется дома, чтобы быть уверенным в том, что в ресторанном блюде не окажется от вас опасного аллергена.
Для исключения рисков перекрестной аллергической реакции, следует убрать из меню куриное мясо и вообще — мясо птицы, а также бульоны, приготовленные на нем. В рационе мясо птицы заменяют говядиной, бараниной и свининой, телятиной и рыбой.
Медикаментозная терапия
Назначается при появлении симптомов аллергии и подразумевает прием лекарств антигистаминного действия, абсорбентов. Внимание! Большая часть противоаллергенных препаратов и сорбентов продается в аптеках без рецепта, но это не повод заниматься самолечением.
При аллергии любые препараты должны назначаться врачом: он в индивидуальном порядке выберет лекарство, определит продолжительность курса его приема.
Можно ли при яичной аллергии употреблять перепелиные яйца?
Аллергия на перепелиные яйца встречается реже, чем на яйца куриные. Поэтому их часто называют гипоаллергенным продуктом, но по факту — на яйца перепелов также может возникнуть аллергическая реакция. Поэтому нужно посоветоваться с врачом о возможности такой замены и в первый раз съесть совсем небольшое количество продукта. Если после употребления перепелиных яиц появится сыпь, боли в животе, чувство сильной тошноты, значит, у вас есть непереносимость к этому продукту и его также придется исключить из своего рациона.
Аллергия на перепелиные яйца у детей может возникнуть в том случае, если продукт будет слишком рано введен в прикорм малыша. Прежде чем ставить эксперименты с меню ребенка — поговорите с педиатром. Если доктор разрешит — дайте крохе небольшое количество продукта, а после, в течение суток пронаблюдайте – не появится ли каких-либо признаков аллергии. Если нет, можно ввести перепелиные яйца в детский рацион на постоянной основе.
Почему же аллергия на яйца перепелов встречается крайне редко? Дело в том, что в них не содержится тот самый белок, который провоцирует негативные иммунные реакции чаще всего — овомукоид.
Как выбирать продукты, чтобы исключить риски яичной аллергии?
Аллергия на яйца встречается достаточно часто и при этом лечение ее осложняется тем, что человек вынужден соблюдать достаточно строгую диету, ведь яйца присутствуют почти везде: в хлебе, полуфабрикатах, макаронах, в десертах и даже в косметике. Чтобы избежать, риска внезапного приступа аллергии с тяжелыми симптомами — при выборе и покупке продуктов следует соблюдать определенные правила.

Внимательно изучайте упаковку
Читайте этикетки продуктов, а точнее состав. Если весь состав пропечатан на иностранном языке или вы не можете понять приведенных в нем названий — от покупки лучше воздержаться, ведь за неясными вам терминами могут скрываться вещества, сделанные на основе куриного белка или желтка.
Приобретайте для своего меню продукты, способные выступить полноценной заменой яйцам
Полноценными заменителями куриным яйцам могут быть: льняная мука, бананы и тофу. Банановое пюре можно использовать в приготовлении выпечки и вместо яиц и вместо сахара.
Соевый творог тофу насыщен растительным белком и обладает нейтральным вкусом, поэтому его можно успешно применять вместо яиц, как при приготовлении десертов, так и в процессе готовки основных блюд.
Компенсировать белки в рационе можно белками растительными и животными, но безопасными для вас. Белками богаты морепродукты, красная рыба, творог, натуральные йогурты, соя, бобовые культуры. Правильно составляя меню, можно полноценно питаться и обходиться без яиц, провоцирующих приступы аллергии.
Лекарственная аллергия
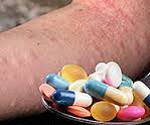
Лекарственная аллергия – это гиперчувствительность к определенным лекарственным препаратам, характеризующаяся развитием иммунной реакции в ответ на повторное проникновение в организм даже минимального количества аллергена. Проявляется симптомами поражения кожных покровов, бронхолегочной системы и других внутренних органов, кровеносных сосудов и суставов. Возможны системные аллергические реакции. Диагностика основана на сборе анамнеза, осмотре, данных лабораторных исследований и кожных тестов. Лечение – удаление проблемного лекарственного средства из организма, антигистаминные препараты, глюкокортикоиды, поддержание кровообращения и дыхания при системных реакциях, АСИТ.
МКБ-10
- Причины
- Патогенез
- Симптомы лекарственной аллергии
- Диагностика
- Лечение лекарственной аллергии
- Цены на лечение
Общие сведения
Лекарственная аллергия – развитие аллергических и псевдоаллергических реакций при введении в организм медикаментозных средств. По данным статистики, от 1 до 3% используемых в медицинской практике лекарственных препаратов могут приводить к развитию аллергии. Чаще всего гиперчувствительность развивается к антибиотикам пенициллинового ряда, нестероидным противовоспалительным средствам, местным анестетикам, вакцинам и сывороткам. В основе патогенеза лежат аллергические реакции немедленного и замедленного типа, а также иммунокомплексные и цитотоксические реакции. Основные клинические проявления – кожная сыпь по типу крапивницы, эритемы и контактного дерматита, ангиоотек, системные аллергические реакции (лекарственная лихорадка, сывороточная болезнь, системные васкулиты, анафилаксия). Чаще лекарственная аллергия встречается у взрослых в возрасте от 20 до 50 лет, среди них около 70% составляют женщины. Летальный исход, как правило, обусловлен развитием анафилактического шока и синдрома Лайелла.

Причины
Лекарственная аллергия может отмечаться на любой медикамент, при этом различают полноценные антигены с наличием белковых компонентов (препараты крови, гормональные средства, высокомолекулярные препараты животного происхождения) и частичные (неполноценные) антигены – гаптены, приобретающие аллергенные свойства при контакте с тканями организма (альбуминами и глобулинами сыворотки крови, тканевыми белками проколлагенами и гистонами).
Перечень лекарственных препаратов, способных вызвать аллергическую реакцию, очень широк. Это, прежде всего, антибиотики (пенициллины, цефалоспорины, тетрациклины, аминогликозиды, макролиды, хинолоны), сульфаниламиды, анальгетики и нестероидные противовоспалительные средства, сыворотки и вакцины, гормональные препараты, местноанестезирующие средства, ингибиторы АПФ и другие лекарственные вещества.
Патогенез
При введении в организм проблемного медикамента развивается одна из разновидностей иммунных реакций: немедленного, замедленного типа, цитотоксическая, иммунокомплексная, смешанная или псевдоаллергическая.
- Реакция немедленного типа характеризуется образованием антител изотипа IgE при первом попадании аллергена в организм и фиксацией иммуноглобулинов на тканевых тучных клетках и базофилах крови. Повторный контакт с лекарственным антигеном запускает процесс синтеза и усиленного выброса медиаторов воспаления, развитие аллергического воспаления в пораженных тканях или во всем организме. По такому механизму обычно протекает лекарственная аллергия на пенициллин, салицилаты и сыворотки.
- При цитотоксических реакциях в качестве клеток-мишеней используются форменные элементы крови, клетки эндотелия сосудов, печени и почек, на которых фиксируется антиген. Затем происходит взаимодействие антигена с антителами класса IgG и IgM, включение в реакцию комплемента и уничтожение клеток. При этом отмечается аллергическая цитопения, гемолитическая анемия, поражение соединительной ткани и почек. Такой патологический процесс нередко возникает при употреблении фенитоина, гидралазина, прокаинамида и других медикаментов.
- Развитие иммунокомплексных реакций происходит при участии всех основных классов иммуноглобулинов, которые образуют с антигенами циркулирующие иммунные комплексы, фиксирующиеся на внутренней стенке кровеносных сосудов и приводящие к активации комплемента, повышению проницаемости сосудов, возникновению системного васкулита, сывороточной болезни, феномена Артюса-Сахарова, агранулоцитоза, артритов. Иммунокомплексные реакции могут встречаться при введении вакцин и сывороток, антибиотиков, салицилатов, противотуберкулезных средств и местных анестетиков.
- Реакции замедленного типа включают фазу сенсибилизации, сопровождающуюся образованием большого количества T-лимфоцитов (эффекторов и киллеров) и разрешения, наступающую через 1-2 суток. Патологический процесс при этом проходит иммунологическую (распознавание антигенов сенсибилизированными T-лимфоцитами), патохимическую (производство лимфокинов и активация клеток) и патофизиологическую (развитие аллергического воспаления) стадии.
- Псевдоаллергические реакции протекают по схожему механизму, только иммунологическая стадия при этом отсутствует, а патологический процесс сразу начинается с патохимической стадии, когда под действием медикаментов-гистаминолибераторов происходит интенсивный выброс медиаторов аллергического воспаления. Псевдоаллергию на лекарства усиливает употребление продуктов с повышенным содержанием гистамина, а также наличие хронических заболеваний пищеварительного тракта и эндокринных расстройств. Интенсивность псевдоаллергической реакции зависит от скорости введения и дозы препарата. Чаще псевдоаллергия встречается при использовании некоторых кровезаменителей, йодсодержащих веществ, используемых для контрастирования, алкалоидов, дротаверина и других препаратов.
Следует учитывать, что одно и то же лекарственное средство может вызывать как истинную, так и ложную аллергию.
Симптомы лекарственной аллергии
Клинические симптомы лекарственной аллергии многообразны и включают более 40 вариантов поражения органов и тканей, встречающихся в современной аллергологии. Чаще всего отмечаются кожные, гематологические, респираторные и висцеральные проявления, которые могут быть локализованными и системными.
Аллергические поражения кожных покровов чаще проявляются в виде крапивницы и ангионевротического отека Квинке, а также аллергического контактного дерматита. Несколько реже отмечается возникновение фиксированной эритемы в виде одиночных или множественных бляшек, пузырей или эрозий в ответ на использование салицилатов, тетрациклинов и сульфаниламидов. Наблюдаются и фототоксические реакции, когда поражение кожи возникает при воздействии ультрафиолетового излучения на фоне употребления некоторых анальгетиков, хинолонов, амиодарона, аминазина и тетрациклинов.
В ответ на введение вакцин (от полиомиелита, БЦЖ), антибиотиков пенициллинового ряда и сульфаниламидов может отмечаться развитие многоформной экссудативной эритемы с появлением на коже кистей и стоп и на слизистых оболочках пятен, папул и пузырьковых высыпаний, сопровождающихся общим недомоганием, лихорадкой и болями в суставах.
Лекарственная аллергия может проявляться в виде феномена Артюса. В месте введения препарата через 7-9 дней возникает покраснение, образуется инфильтрат с последующим абсцедированием, формированием свища и выделением гнойного содержимого. Аллергическая реакция на повторное введение проблемного медикамента сопровождается лекарственной лихорадкой, при которой через несколько дней после употребления препарата появляются озноб и повышение температуры до 38-40 градусов. Лихорадка самопроизвольно проходит через 3-4 дня после отмены лекарственного средства, вызвавшего нежелательную реакцию.
Системные аллергические реакции в ответ на введение медикаментозного препарата могут проявляться в виде анафилактического и анафилактоидного шока различной степени тяжести, синдрома Стивенса-Джонсона (многоформной экссудативной эритемы с одновременным поражением кожных покровов и слизистых оболочек нескольких внутренних органов), синдрома Лайелла (эпидермального некролиза, при котором также поражаются кожа и слизистые оболочки, нарушается работа практически всех органов и систем). Кроме того, к системным проявлениям лекарственной аллергии относятся сывороточная болезнь (лихорадка, поражение кожи, суставов, лимфатических узлов, почек, сосудов), волчаночный синдром (эритематозная сыпь, артриты, миозиты, серозиты), системный лекарственный васкулит (лихорадка, крапивница, петехиальная сыпь, увеличение лимфатических узлов, нефрит).
Диагностика
Для установления диагноза лекарственной аллергии необходимо проведение тщательного обследования с участием специалистов различного профиля: аллерголога-иммунолога, инфекциониста, дерматолога, ревматолога, нефролога и врачей других специальностей. Тщательно собирается аллергологический анамнез, проводится клинический осмотр, выполняется специальное аллергологическое обследование.
С большой осторожностью в условиях медицинского учреждения, оснащенного необходимыми средствами для оказания неотложной помощи, выполняются кожные аллерготесты (аппликационные, скарификационные, внутрикожные) и провокационные тесты (назальные, ингаляционные, подъязычные). Среди них достаточно достоверным является тест торможения естественной эмиграции лейкоцитов in vivo с лекарственными средствами. В числе лабораторных тестов, применяемых в аллергологии для диагностики лекарственной аллергии, используются базофильный тест, реакция бласттрансформации лимфоцитов, определение уровня специфических иммуноглобулинов классов E,G и M, гистамина и триптазы, а также другие исследования.
Дифференциальная диагностика проводится с другими аллергическими и псевдоаллергическими реакциями, токсическим действием медикаментов, инфекционными и соматическими заболеваниями.
Лечение лекарственной аллергии
Важнейший этап лечения лекарственной аллергии – устранение негативного воздействия медикамента путем прекращения его введения, уменьшения всасывания и быстрейшего выведения из организма (инфузионная терапия, промывание желудка, клизмы, прием энтеросорбентов и т. д.).
Назначается симптоматическая терапия с использованием антигистаминных препаратов, глюкокортикостероидов, средств для поддержания функций дыхания и кровообращения. Осуществляется наружное лечение. Оказание помощи при системных аллергических реакциях проводится в условиях реанимационного отделения стационара. При невозможности полного отказа от проблемного медикамента возможна десенситизация.
Инфекционно-аллергическая болезнь у детей и взрослых
Причиной аллергической реакции могут становиться не только продукты, выделения животных, растения и химикаты, но и патогенные микроорганизмы. Возбудители болезней выделяют токсины, которые провоцируют аномально повышенную реакцию иммунитета. Лечение инфекционной аллергии включает противомикробные и антигистаминные препараты.

Инфекционные возбудители, приводящие к аллергии
Негативная реакция может возникнуть при заражении следующими возбудителями:
- бактерии (палочки Коха, бруцеллы, стрептококки, пневмококки, гонококки, стафилококки, бледная трепонема);
- вирусы (гепатита, герпеса, гриппа, парвовирус В19);
- паразиты (лямблии, гельминты, токсокары, сосальщики и др.);
- грибки (рода Кандида, аспергиллы, малассезия и трихофитон);
- простейшие (токсоплазмы, трихомонады).
Заболевания, при которых возможно возникновение инфекционной аллергии
Наиболее часто аллергией осложняются следующие заболевания:
- туберкулез;
- гонорея, сифилис и другие половые инфекции;
- гельминтоз, лямблиоз, аскаридоз, трихинеллез, токсокароз, филяриатоз, шистосомоз и др.;
- рецидивирующий тонзиллит, хронический бронхит;
- острые респираторные вирусные инфекции, грипп, обострение герпеса;
- гепатит В;
- грибковое заражение кожи и слизистых, системный микоз, онихомикоз;
- аспергиллез;
- разноцветный лишай, себорея;
- токсоплазмоз;
- туляремия;
- бруцеллез;
- чума, сибирская язва.

Механизм развития аллергии может быть обусловлен несколькими факторами:
- реакция на возбудителей заболевания и выделяемые им токсины;
- повышение реактивности иммунитета, развитие аутоиммунного процесса вследствие длительного течения инфекционной болезни;
- аллергия на препараты и белки, используемые для диагностики инфекции;
- гиперчувствительность к препаратам, которые применяются для лечения инфекционной болезни.
Обострение уже существующей аллергической патологии (поллиноза, астмы и др.) влияет на клиническую картину инфекционного заболевания и повышает риск осложнений.
Симптомы у детей и взрослых
Симптомами аллергической реакции на патогены могут быть:
- папулезные высыпания (крапивница);
- покраснение (гиперемия) и отек кожи;
- кожный зуд;
- насморк, чихание;
- отек слизистой (заложенность) носа, затруднение дыхания;
- кашель, одышка, хрипы в нижних дыхательных путях;
- слезоточивость, аллергическое воспаление слизистой глаза (конъюнктивит);
- увеличение объема лимфоузлов (в большинстве случаев увеличиваются паховые, внутригрудные, шейные, подмышечные и другие лимфоузлы, расположенные возле инфицированной зоны);
- отеки лица и конечностей;
- тошнота, диспепсия, диарея, боли в животе;
- лихорадка;
- головная боль;
- атопический дерматит (при лямблиозе, анизакидозе);
- желтушность кожных покровов (при описторхозе);
- отек, зуд и гиперемия места укола (при аллергии на диагностическую пробу).

Диагностирование болезни
Для диагностики аллергической реакции на инфекцию применяются следующие исследования:
- клинические анализы крови и мочи, исследование количества иммунных клеток в крови (лейкоцитарная формула);
- исследование кала;
- анализы крови на распространенные аллергены, иммуноглобулин Е, антитела к ЗППП и паразитам;
- клеточные тесты (реакции дегрануляции базофильных и эозинофильных лейкоцитов);
- реакция Вассермана (диагностика сифилиса);
- ПЦР-тест на герпесвирус, вирус гепатита В и др.;
- исследования соскобов с кожи и мазков со слизистых;
- гистологическое исследование биоптата из альвеол, лимфоузлов, печени;
- рентгенография легких;
- УЗИ брюшной полости и лимфоузлов.
Не менее важным является анамнез больного: наличие пищевых и лекарственных аллергических реакций, наследственная предрасположенность к аллергическим патологиям, хронические заболевания (астма, поллиноз и др.).
Дифференциальная диагностика
Инфекционную аллергию дифференцируют с нейродермитом, болезнями ЖКТ, аутоиммунными процессами, реакцией на пищевые, лекарственные и другие аллергены.

При подозрении на туберкулез, токсоплазмоз и бруцеллез применяются внутри- и подкожные пробы:
- реакция Манту, Диаскинтест (при наличии микобактерий в месте введения образуется крупная папула, кожа отекает и краснеет, позже начинается некроз участка);
- проба Бюрне (у людей, больных бруцеллезом, перенесших патологию и вакцинированных образуется крупный инфильтрат от 2-3 см);
- проба с токсоплазмином (при образовании инфильтрата и области покраснения более 10-20 мм результат считается положительным).
При поллинозе, дерматите и аллергических реакциях с неизвестным раздражителем могут быть назначены скарификационные тесты. Во время исследования на кожу наносятся неглубокие царапины, которые смачиваются концентратами аллергенов.
Методы лечения аллергической реакции
Лечение аллергии на инфекции предполагает симптоматическую и противомикробную терапию. Специфическое лечение назначается после определения возбудителя.
При бактериальном и паразитарном заражении могут быть назначены препараты широкого спектра действия.
Устранение симптомов, вызванных аллергической реакцией
В лечении симптомов инфекционной аллергии могут быть задействованы следующие препараты:
- антигистаминные средства (Супрастин, Цетрин, Кларитин);
- глюкокортикостероиды (Преднизолон, Дексаметазон);
- назальные капли (Назонекс, Отривин, Ксилен);
- капли для глаз (Визоптик, Аллергоферон, Максидекс).

Для устранения зуда кожных покровов можно использовать охлаждающие и гормональные мази.
Наружные средства с глюкокортикостероидами применяются не дольше 1-2 недель и только по назначению врача.
Чтобы уменьшить раздражение, зуд и покраснение кожи, можно использовать народные средства:
- масла облепихи и календулы;
- отвары валерианы и мелиссы;
- ванны с настоем череды, сосны, цветков ромашки;
- мазь из молока и травы мать-и-мачехи;
- компрессы с холодным чаем и кашицей из овсяных хлопьев.
Лечение бактериальной аллергии
Если аллергическая реакция спровоцирована бактериальными токсинами, то в лечении обязательно применяются антибиотики.
К ним относятся:
- Амоксициллин;
- Бензилпенициллин;
- Амоксиклав;
- Цефтриаксон;
- Цефалексин;
- Супракс;
- Азитромицин (Сумамед);
- Кларитромицин;
- Гентамицин;
- Доксициклин и др.

При аллергии на пенициллиновые грибки запрещено применять антибиотики цефалоспоринового и пенициллинового ряда.
Для лечения туберкулеза применяются следующие антибиотики:
- Рифампицин;
- Циклосерин;
- Изониазид;
- Стрептомицин;
- Ципрофлоксацин;
- Амикацин;
- Этамбутол и др.
Для поверхностной антибактериальной обработки может применяться тетрациклиновая или эритромициновая мазь.
Лечение аллергии, вызванной вирусами
Для лечения вирусной аллергии назначаются иммуномодулирующие и противовирусные препараты:
- Циклоферон;
- Амиксин;
- Виферон;
- Изопринозин;
- Ацикловир и др.
Лечение аллергии, вызванной грибком
Для лечения грибковой инфекции применяются антимикотики:
- Флуконазол;
- Нистатин;
- Тербинафин;
- Итрунгар;
- Пимафуцин;
- Гризеофульвин и др.

Противогрибковая терапия может включать одновременно пероральные препараты (таблетки, капсулы) и местные средства (свечи, кремы, растворы).
При заражении паразитами и простейшими применяются следующие средства:
- Вермокс;
- Ровамицин;
- Альбендазол;
- Метронидазол;
- Ко-тримоксазол;
- Пирантел и др.
Возможные осложнения
Аллергия, спровоцированная инфекцией, может осложниться аутоиммунными патологиями, болезнями дыхательной и сердечно-сосудистой систем.
Наиболее опасными последствиями являются:
- синдром Леффлера (эозинофильная пневмония при заражении паразитами);
- узелковый периартериит;
- инфекционно-аллергическая бронхиальная астма, артрит;
- тропическая легочная эозинофилия;
- отек Квинке, анафилактический шок.
У детей с высокой реактивностью иммунитета может развиться эндокардит или миокардит Леффлера – поражение сердца при накоплении эозинофилов в его мышце и внутренней оболочке.
Профилактика вирусной и бактериальной аллергии
Чтобы снизить риск инфекционно-зависимой аллергии, нужно соблюдать следующие рекомендации:
- своевременно лечить кариес, тонзиллит и другие хронические инфекции;
- избегать самолечения, принимать противомикробные препараты по рецепту врача;
- регулярно проходить медицинские осмотры;
- вести здоровый образ жизни;
- использовать меры защиты и профилактики при высоком риске заражения (в холодное время года, при близком контакте с больными и др.);
- проходить вакцинацию от гепатита, гриппа, туберкулеза, бруцеллеза и других инфекционных заболеваний.
Если у человека есть аллергия на антимикробные препараты и реагенты для диагностики, нужно предупреждать об этом лечащего врача.
Виды пурпуры у детей и взрослых, причины и диагностика болезни, лечение аллергической формы заболевания
Выявлено множество проявлений аллергии. Одним из самых неприятных является purpura. Выведен недуг медицинскими работниками из Германии примерно полтора века назад. Это были И. Генох, Ж. Шенлейн. Отсюда второе название заболевания – пурпура Шенлейна-Геноха. Но оно появляется не так часто. Чаще всего им страдают дети, подростки. Как проявляется заболевание? Как лечить? Ответы на эти и другие вопросы в этой статье.
Пурпура – описание и причины заболевания
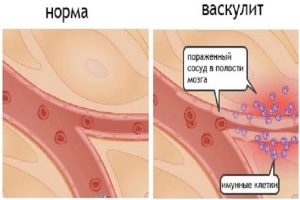 Васкулит – воспалительный процесс. Он поражает капилляры на теле, почках, ЖКТ. Воспаляются и повреждаются стенки сосудов, на них появляются рубцы. Так происходит кровоизлияние в кожу.
Васкулит – воспалительный процесс. Он поражает капилляры на теле, почках, ЖКТ. Воспаляются и повреждаются стенки сосудов, на них появляются рубцы. Так происходит кровоизлияние в кожу.
Поэтому главной отличительной чертой является распространение характерных высыпаний по телу. В основном, они появляются на ногах. Сыпь бывает разного цвета: от фиолетового до зеленого. Чаще всего высыпания фиолетовые.
Аллергический пурпур – чаще всего несамостоятельный недуг. Он является последствием какого-либо заболевания.
- Ранее человек перенес инфекционное заражение.
- Неправильная реакция организма на некоторые вещества: химические продукты, еда, лекарственные средства.
- Склонность к кровотечениям.
- Проблемы с сердечно-сосудистой системой.
- Травмы.
- Переохлаждение.
- Перегрев.
Самой частой причиной именно аллергического васкулита является употребление сильных медикаментозных препаратов, последствие инфекционной или вирусной болезни. Нередко страдают им люди после укуса насекомых.
Виды болезни и особенности протекания детей и взрослых
Васкулит может быть врожденным и проявиться уже в детском возрасте. Также он бывает приобретенным.
 Выявлено несколько разновидностей:
Выявлено несколько разновидностей:
- Тромбоцитопеническая. Этот вид встречается чаще всего. Другое название – болезнь Верльгофа.
- Иммунная.
- Токсическая.
- Сложная.
- Ревматоидная.
- Идиопатическая.
- Геморрагическая
Болезнь встречается не так часто, как другие аллергические реакции. В группе риска дети до 14 лет. Чаще всего девочки.
Люди, после достижения 20 лет, редко становятся пациентами больниц из-за пурпуры.
Появиться болезнь может с самого рождения. Аллергическая пурпура у детей до двух лет переносится особо тяжело.
Также существует классификация геморрагического васкулита:
- Простая или смешанная форма.
- Синдромы клинические. Они зависят от локализации. Бывают кожные, суставные, почечные.
- Различают три степени тяжести: легкая (сопровождается небольшой сыпью и болью в суставах), средняя (сыпь занимает большую площадь, ухудшается общее самочувствие, большое количество белка в моче, следы крови), тяжелая (тяжелое состояние больного, большое количество сыпи, почечная недостаточность, кал с кровью, боли в животе).
- По характеру болезни различают: хронические, острые, затяжные. Острые протекают около двух месяцев, затяжные – до 6 месяцев, хронические появляются рецидивами. При хроническом течении пигментация кожи полностью не спадает.
Как проявляется аллергическая пурпура на коже, внутри организма – симптомы
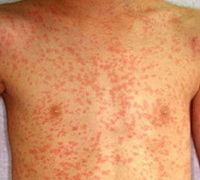
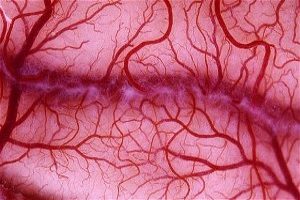 Основной признак – это появление пятен – кровоизлияний на коже (ангиит). Они усыпают конечности или другие части тела. Они похожи на скопление выступающих на поверхности синяков различных цветов: синих, зеленых, пурпурных. Чем сильнее повреждены сосуды, чем они слабее, тем сильнее проявляются кожные высыпания.
Основной признак – это появление пятен – кровоизлияний на коже (ангиит). Они усыпают конечности или другие части тела. Они похожи на скопление выступающих на поверхности синяков различных цветов: синих, зеленых, пурпурных. Чем сильнее повреждены сосуды, чем они слабее, тем сильнее проявляются кожные высыпания.
Они сопровождаются сильным зудом, воспалением (эритемой).
Но этот признак не появляется самым первым проявлением аллергической пурпуры.
Обычно у больного наблюдается внезапное ухудшение состояния. Его мучают боли в животе, головная боль. Возможна лихорадка, повышение температуры. А уже позже кожа покрывается пятнами.
Часто васкулит может характеризоваться болью в суставах, особенно коленных. Тяжело сгибать колени, наблюдается отек и покраснение в этой области.
При пурпуре в анализе крови будет отмечен недостаток Fe. У человека может возникнуть желтуха гемолитического вида.
Селезёнка больного будет увеличена в размерах. Могут наблюдаться судороги, проблемы невралгического характера.
Пурпур может вызвать нарушение работы почек. Это будет наблюдаться по реакции со стороны мочи больного.
Диагностика заболевания
 Диагностирование пурпуры не является тяжелым. Больному потребуется обследование и сдача некоторых анализов для выявления. Среди них:
Диагностирование пурпуры не является тяжелым. Больному потребуется обследование и сдача некоторых анализов для выявления. Среди них:
- Общий анализ мочи.
- Общий анализ крови + иммунограмма + биохимический анализ.
- Анализ кала. Проводится для обнаружения скрытой крови.
Может потребоваться диагностироваться с помощью УЗИ, рентгена или томографии для оценки поражения болезнью внутренних органов.
Диагностика включает в себя проведение лечащим врачом визуального осмотра, анализа всех жалоб, изучение истории болезни и выведение диагноза.
Инфекционная аллергия, причины, симптомы, лечение
Аллергические реакции и заболевания стоят на первом месте среди патологий, распространенность которых с каждым годом все увеличивается.
Те, кто однажды столкнулся с аллергией, осведомлены о том, что наиболее частые аллергены – это пыльца растений, продукты питания, шерсть домашних животных, химические вещества.
Но не многие знают о том, что есть еще один вид аллергической реакции – инфекционная аллергия, при данной патологии иммунная система специфической реакцией реагирует на ряд микроорганизмов, вызывающих определенные болезни.
Инфекционные возбудители, приводящие к аллергии
Под термином инфекционная аллергия понимается повышенная чувствительность организма человека к патогенным возбудителям инфекционных заболеваний и инвазионных процессов.
Патология может развиться и как реакция на продукты жизнедеятельности болезнетворных микроорганизмов.
Аллергия при инфекционном заболевании возникает, если организм одновременно испытывает влияние трех провоцирующих патологию факторов, это:
- Длительное течение заболевания;
- Локализация инфекции внутри клеток;
- Наличие очага хронического воспаления.
Установлено, что инфекционный вид аллергии может быть вызван:
- Вирусами. Чаще всего это вирусы герпеса, гриппа, гепатита В. У детей дебютировать заболевание может после острой респираторной инфекции.
- Бактериями. Наиболее часто инфекционная аллергия возникает у больных туберкулезом, сифилисом, лепрой, под воздействием пневмококковых и стрептококковых инфекций дыхательных путей.
- Микроскопическими грибками. Микозы, онихомикозы, кандидозы могут стать причиной аллергии в случае отсутствия их своевременного лечения.
- Простейшими одноклеточными микроорганизмами. Это лямблии, трихомонады, патогенные эукариоты.
- Паразитов. Круглые и плоские черви могут годами паразитировать во внутренних органах, нарушая их работу и снижая функционирование иммунной системы.
Инфекционная аллергия часто развивается не только под действием указанных возбудителей болезни. Виновником заболевания могут стать и фрагменты зараженных клеток, разрушающиеся остатки инфекционных агентов и продукты, образующиеся в процессе их жизнедеятельности.
Гиперчувствительность организма может появиться практически при любой инфекции. Но наиболее вероятно возникновение инфекционной аллергии, если заболевание имеет хроническое течение.
Вероятность возникновения патологии многократно повышается, если у человека имеется кариес, тонзиллит, гайморит, пиелонефрит, то есть хронические очаги воспаления.
Заболевания, при которых возможно возникновение инфекционной аллергии
Чаще аллергия инфекционного типа устанавливается у пациентов с:
- Туберкулезом;
- Бруцеллезом и туляремией;
- Сифилисом;
- Сибирской язвой и чумой;
- Глубокими микозами;
- Токсоплазмозом;
- Гонореей;
- Паразитарными инвазиями.
Инфекционная аллергия в редких случаях может развиться и после пробы, используемой для обнаружения очага инфекции.
При туберкулезе толчок к заболеванию может дать проба Манту, при бруцеллезе проба Бюрне, проба Цуверкалова при дизентерии, проба с гоновакциной для выявления гонореи и еще ряд других.
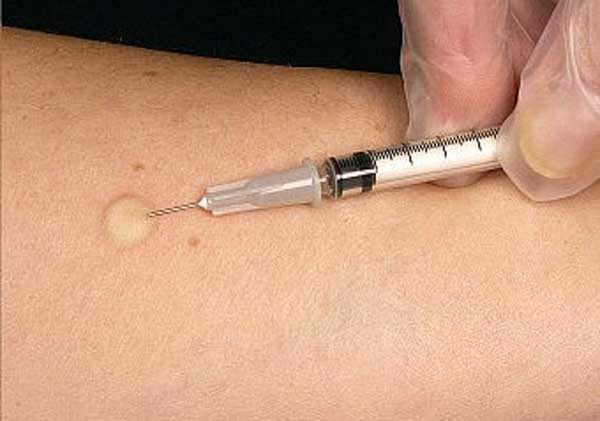
У детей бактериальная и вирусная аллергия часто провоцируется гриппом, стрептококком, стафилококком, кишечной палочкой.
Вероятность возникновения патологии у детей повышена при длительном течении респираторных болезни, при повышенной чувствительности организма к образующимся в результате жизнедеятельности микроорганизмов продуктам.
Симптомы у детей и взрослых
Клиническая картина инфекционной аллергии практически ничем не отличается от симптомов других аллергических заболеваний.
При ее развитии отмечается:
- Покраснение отдельных участков кожи, образование высыпаний;
- Зуд тела;
- Насморк, проявляющийся заложенностью носовых ходов, чиханием, обильным отделяемым;
- Слезоточивостью глаз, покраснением склер и конъюнктивы;
- Нарушения в работе органов ЖКТ – тошнота, боли в эпигастрии, колики, диарея;
- Затрудненное дыхание;
- Увеличение лимфоузлов.
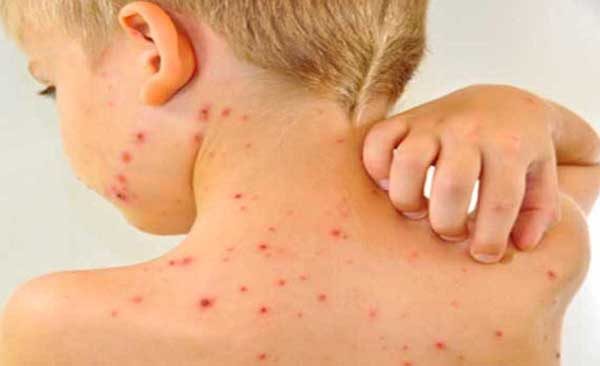
В тяжелых случаях инфекционная аллергия может вызвать анафилактический шок.
В том случае, если причиной аллергии является постановка пробы, то к общим симптомам присоединяются местные – отечность и покраснение места укола, зуд.
У детей аллергия, возникающая после респираторных инфекций, протекает с:
- Длительным кашлем;
- Насморком;
- Повышенной температурой;
- Хрипами и свистящим дыханием;
- Одышкой.
Очень часто инфекционная аллергия после простудных заболеваний становится причиной бронхиальной астмы, в основном это касается маленьких пациентов.
Инфекционный вид аллергии должен быть своевременно диагностирован и пролечен.
Если заболевание запущено, то оно может стать причиной серьезных осложнений, таких как:
- Узелковый периартериит;
- Тропическая эозинофилия;
- Синдром Леффера;
- Инфекционно-аллергический артрит.

При осложнениях к общим симптомам аллергии присоединяются изменения в самочувствии, указывающие на поражения отдельных органов и систем.
Так при артритах возникает болезненность в суставах, ограничиваются в них движения, появляется местное воспаление и температура.
Диагностика инфекционной аллергии
По жалобам пациента врач вначале может предположить о развитии у него аллергической реакции.
В ходе всестороннего обследования необходимо установить конкретный вид аллергена и исключить сходные по проявлениям патологии.
Диагностику начинают со сбора анамнеза.
В первую очередь нужно выяснить, какими заболеваниями болел пациент, были ли у него раньше случаи аллергии и имеется ли отягощенная наследственность, то есть болеют ли кровные родственники аллергическим дерматитом, бронхиальной астмой и т.д.
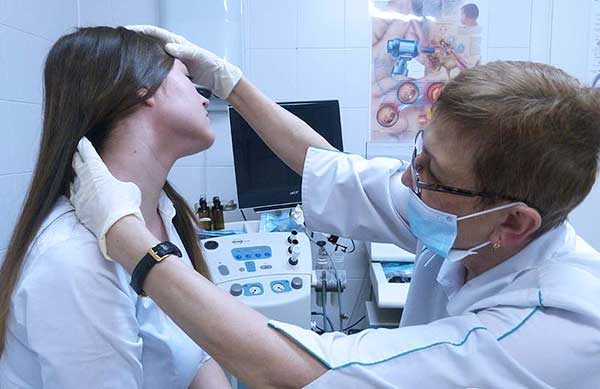
При обследовании детей нужно установить, как часто они переносят респираторные инфекции, имеются ли у них хронические очаги воспаления – пиелонефрит, кариес.
Из лабораторной диагностики используют:
- Определение количества иммунных клеток в крови.
- Проведение кожных проб с аллергенами. Используют минимальное количество предполагаемого аллергена вируса или бактерии, этот объем к развитию заболевания привести не может.
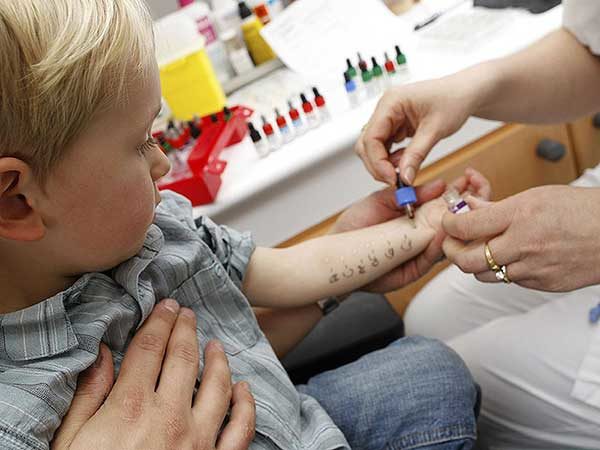
Если имеется подозрение, что организм человека реагирует на конкретную бактерию, то проводится внутрикожная или накожная проба, например, Манту.
Подобная диагностика возможна и для выявления аллергии на возбудителей туляремии, бруцеллеза, токсоплазмоза.
Если повышена чувствительность организма, то при проведении проб на месте введения аллергена появится гиперергическая реакция, это покраснение, папула.
В дальнейшем в зоне введения возникают некротические изменения.
При необходимости аллерголог назначает и другие виды обследований, позволяющие обнаружить нарушения в функционировании внутренних органов.
Диагноз выставляется только после оценки данных всех анализов и исследований.
Лечение
В первую очередь лечение инфекционной аллергии должно быть направленно на уничтожение возбудителей-провокаторов патологии.
Если установлено, что такие осложнения дала вирусная инфекция, то назначают противовирусные препараты.
При выявлении бактерий-аллергенов необходима антибактериальная терапия. Медикаменты подбирают и исходя из вида инфекции.
Облегчить острое протекание инфекционной аллергии могут антигистаминные препараты, к примеру, Цетрин. Но необходимо помнить, что аллергия будет каждый раз обостряться, если не будет проведена полная терапия патологии.
Профилактика инфекционной аллергии
Предупредить развитие инфекционной аллергии у детей и взрослых в большинстве случаев удается если:
- Обращаться к врачу за назначением лечения на самых начальных этапах развития инфекционного заболевания;
- Повышать работу иммунитета;
- Питаться здоровой пищей, вести активный образ жизни;
- Вовремя лечить кариес, синуситы и другие хронические очаги воспаления;
- Применять профилактические меры в периоды повышения вероятности заражения инфекционными возбудителями болезней.
Инфекционная аллергия, развивающаяся на фоне основного заболевания, значительно утяжеляет протекание первичной патологии.
Своевременно обращаясь к врачу, можно предупредить возникновение не нужных и плохо поддающихся терапии болезней.