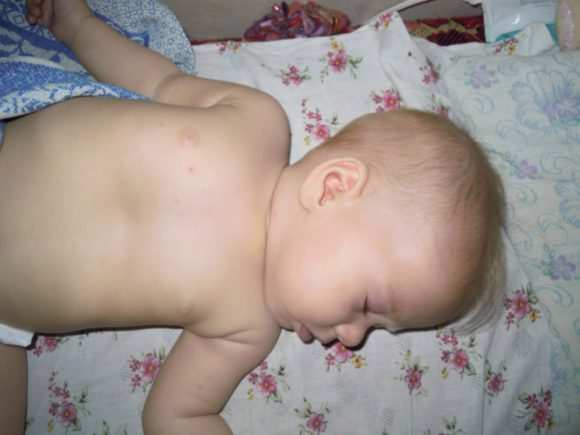
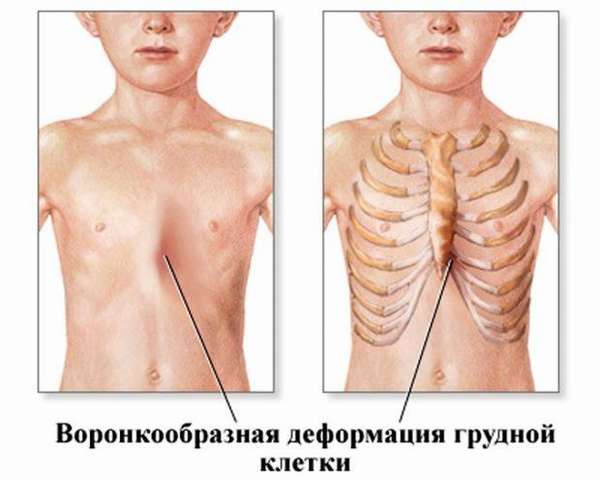
Причины и лечение воронкообразной деформации грудной клетки у детей
Около 2% матерей слышат диагноз, который ставят их детям – воронкообразная деформация грудной клетки. Впадину в области ребер и грудины и называют ВДКГ. Болезнь сопровождается нарушениями в работе сердечно-сосудистой и дыхательной систем. Описание данного заболевания найдено еще в летописях 1600 года.
В нынешнее время все чаще встречаются дети с подобной деформацией. У медиков огромное количество мнений на счет того, по какой причине происходит увеличение количества больных. Но все же считается, что виной всему плохая экологическая ситуация. На первый взгляд кажется, это трагедия, но если соблюдать лечение, предписанное врачом, то можно избавить ребенка от подобной патологии.

Воронкообразная грудная клетка – это искривление грудины и параллельное сочленение ребер. Выделяют два типа ВДГК – врожденную и приобретенную. Первый и второй вид заболевания приводят не только к различным расстройствам здоровья, но и отрицательно влияют на психологическое развитие ребенка. Это из-за дефекта, который заметен внешне.
Почему появляется ВДГК
В Средние века было принято считать, что воронкообразная грудная клетка появляется лишь у людей профессии сапожник. Они в процессе ремонта обуви упирали в свою грудь ее каблук. Так и появилась деформация. На сегодняшний день такое мнение считается полностью неправильным.
Деформация грудной клетки у детей может проявиться даже в младенчестве, сразу после рождения. Радует, что, по статистике, у 90% младенцев деформация уменьшается по истечении одного месяца. К одному году она полностью исчезает. Поэтому никогда не стоит делать поспешные выводы.
Версии о причинах
По поводу причин возникновения деформации существует множество мнений, это может быть связано: 
- с генетическим фактором: то есть с недоразвитыми соединительными тканями или хрящами;
- с неправильным формированием плода в матке;
- с маловодием или инфекционными заболеваниями матери.
Самый высокий риск появления ВДГК у детей, родители которых имеют подобное заболевание, то есть большую роль играет наследственность.
Возможные внешние признаки
Для данного вида заболевания могут быть характерны следующие внешние проявления:
- глаза, как у монголоидной расы;
- кожный покров гиперэластичный;
- высокое нёбо и ослабленный сфинктер.
Воронкообразная грудная клетка может привести к пупочной грыже или сколиозу.
Симптомы заболевания
ВДГК можно характеризовать как углубление в середине или внизу грудины. Она увеличена в поперечном направлении. Как правило, с каждым годом дефекты все более заметны. Также уменьшается в размере грудная клетка, и, естественно, такая деформация приводит к тому, что позвоночник искривляется. Перестают нормально работать сердце и сосудистая система, страдают легкие.

Если симптомы не проходят, то к трехлетнему возрасту они, как правило, проявляются еще больше. При вдохе четко заметно, как у ребенка западают ребра, что неумолимо ведет к дыхательной недостаточности.
Неприятные последствия заболевания
Деформация грудной клетки у детей может привести к отставанию в развитии, частым простудными заболеваниями, сильной и быстрой утомляемости, тем более, если есть физические нагрузки.
В школьном возрасте симптоматика ухудшается, грудная клетка принимает уплощенную форму, а края ребер ярко выражены и немного приподняты. Надплечья опущены, живот выпяченный. Искривления позвоночника боковые. У ребенка наблюдается пониженная масса тела, а кожа имеет очень бледный цвет.
Опасно и психологическое состояние ребенка, он осознает, что у него есть внешние дефекты, сильно переживает по этому поводу, стесняется и мало общается со сверстниками.
Выделяют три стадии деформации, в зависимости от глубины воронки:
- 1-я стадия, когда глубина впадины всего лишь 2 см и нет никакого смещения сердечной мышцы;
- 2-я стадия характеризуется глубиной впадины в 4 см, со смещением сердца в 2 или 3 см;
- 3-я стадия – то же, что и 2-я, но со смещением сердечной мышцы больше чем на 3 см.
Диагностические мероприятия
При внешних проявлениях ВДГК у младенца в первые месяцы жизни может и не проводиться никакое лечение. Заболевание очень часто проходит с возрастом. Если же воронкообразная грудная клетка не исчезает, то необходимо провести диагностические исследования. Часто данный вид заболевания путают с гиповитаминозом витамина D.

Для начала собирается полный анамнез, врач выясняет, есть ли вероятность наследственности заболевания.
Доктор узнает, как протекала беременность, были ли инфекционные заболевания, токсикоз и другие проблемы. Проверяется, есть ли у ребенка другие симптомы ВДГК, к примеру, монголоидные глаза, как развиты ушные раковины, есть ли проблемы с сердечным клапаном.
Необходимые медицинские мероприятия
При помощи осмотра установить диагноз проще всего в трехлетнем возрасте. Именно тогда ярко заметны нарушения в развитии скелета, перебои в работе легких и сердца.
В медицинском учреждении проводятся следующие мероприятия:
- рентген,
- МРТ,
- томограмма и другие исследования.
К примеру, на основе рентгена выводится индекс Гижицкой, то есть определяется расстояние между позвоночником и грудиной. Если это расстояние меньше единицы, то это свидетельство того, что малыш имеет заболевание ВДГК.
Обязательно проверяется работа дыхательной, сердечной и сосудистой систем. Для проверки работы легких используют электромиографическое исследование. Определяется объем легких, какая их емкость при вдохе и выдохе.
Помимо ВДГК, у ребенка может быть выявлена вегетативно-сосудистая дистония. К этому заболеванию приводят уменьшение объема легких и сердечная недостаточность. Симптомами являются колющие или/и режущие боли в области сердечной мышцы. Затем работа других систем изменяется в худшую сторону, ухудшаются солевой, белковый и водный обмен и так далее.

Ультразвуковое исследование позволяет оценить внутреннюю структуру грудной полости, оценить хрящевую и костную структуру.
Естественно, что не следует забывать и о психологическом исследовании, ведь большинство людей, страдающих ВДГК, имеют комплекс неполноценности. Такое состояние опасно не только для детей, но и для взрослого человека.
Терапевтические мероприятия
Лечение ВДГК бывает двух типов:
- Консервативное.
Постоянные занятия лечебной физкультурой, работа над осанкой, увеличение объема легких. Помогают физиотерапия и плавание. Такое лечение не избавляет от внешних проявлений заболевания, но оно обязательно для каждого больного.
- Хирургическое вмешательство.
Большинство медиков считают, что такое лечение позволяет не только убрать косметический дефект, но и вывести больного на другой, более качественный уровень жизни.
Существует даже ряд показаний, при которых вмешательство хирурга обязательно. К примеру, если в следствие ВДГК нарушается работа внутренних органов. Чтобы выровнять осанку, существуют ортопедические методы. Косметические операции проводятся исключительно в случаях, когда заболевание доставляет человеку только эстетический дискомфорт.
Но к проведению операций существуют и определенные противопоказания. Хирургу нельзя вмешиваться, если у пациента уже есть патология сердечной мышцы или центральной нервной системы. Противопоказанием является и умственная отсталость больного, причем на любой стадии.
Почему формируется воронкообразная грудная клетка у детей

- Что такое воронкообразная грудная клетка
- Методы диагностики и классификация
- Консервативная терапия
- Методы хирургической коррекции
Что такое воронкообразная грудная клетка
Основная причина искривления грудной клетки – неполноценность реберных хрящей. Нарушение развития запускается в начале беременности под действием неблагоприятных внешних и внутренних факторов.

Воронкообразная грудная клетка у детей чаще врожденная патология
Деформация может сочетаться со следующими генетическим аномалиями:
- синдром Марфана;
- нарушения остеогенеза;
- синдром Дауна;
- ахондроплазия.
Патология хрящей ребер дополняется недоразвитием грудинных ножек диафрагмы. Поэтому во время дыхания наблюдается втяжение воронки на груди.
Воронкообразная грудь может быть заметна уже в раннем возрасте, но прогрессирование происходит в периоды активного роста ребенка – в 6-8 и 11-13 лет. Патология грудной клетки приводит к росту соматических заболеваний, а у подростков формирует комплексы и психологические проблемы. Заболевание становится причиной следующих осложнений:
- частые респираторные заболевания;
- непереносимость физических нагрузок;
- одышка;
- нарушения сердечного ритма;
- головокружение;
- сердечные шумы;
- боли в груди.
Патология может сочетаться с нарушениями осанки, сколиоз ухудшает клинические проявления. Грудная клетка выглядит расширенной. Вдавление на грудине может располагаться симметрично или асимметрично, постепенно углубляться. Одновременно искривляются ребра, опускаются надплечья, возникает грудной кифоз. Живот наоборот выпирает вперед.
Искривление грудной клетки встречается у девочек и мальчиков худощавого телосложения. Дети часто жалуются на усталость, не могут долго бегать, чрезмерно потливы. Их вес отстает от возрастной нормы. Воронкообразная грудная клетка у детей снижает жизненную емкость легких, ухудшает их вентиляцию. Поэтому ринит, фарингит быстро переходят в тяжелый затяжной бронхит, пневмонию.
Иногда может наблюдаться отсутствие некоторых ребер, недоразвитие межреберных мышц, верхних конечностей. Это указывает на генетическую аномалию.
С деформацией грудной клетки связаны психологические проблемы у подростков. Они стесняются своего тела, избегают походов в бассейн, на пляж, переодевания в общей раздевалке. Чтобы не допустить нарушений психики, необходимо проводить раннюю коррекцию.

Деформация увеличивает частоту респираторных инфекций
Методы диагностики и классификация
Обследование детей с воронкообразной грудной клеткой проводит врач-ортопед. Диагноз устанавливается во время осмотра, а углубленная диагностика позволяет определить степень выраженности дефекта, чтобы выбрать дальнейшую тактику.
Рентгенологические снимки позволяют оценить положение ребер, позвоночника, степень смещения сердца. Их проводят в динамике для оценки эффективности лечения. По снимкам в боковой проекции вычисляется индекс Гижицкой. Для его вычисления изменяют наименьшее и наибольшее расстояние между грудиной и позвонками, первый показатель делят на второй. Степень искривления может быть следующей:
- 1 ст. – индекс 0,9-0,7;
- 2 ст. – индекс 0,7-0,5;
- 3 ст. – индекс менее 0,5.
Используется классификация по степеням в зависимости от глубины воронки и степени смещения сердца:
- 1 ст. – воронка до 2 см;
- 2 ст. – воронка 2-4 см, сердце смещено не более, чем на 3 см;
- 3 ст. – глубина дефекта больше 4 см, сердце смещено на 3 см и больше.
Для диагностики могут использоваться КТ и МРТ, чтобы определить состояние не только костно-мышечной системы, но и других органов грудной клетки. ЭКГ отражает нарушения проводимости и сердечного ритма, причины которых в искривлении грудины. Для оценки работы клапанного аппарата сердца, состояния сосудов, тока крови проводится эхо-кардиография, дополненная допплерографией.
Функциональные легочные тесты, оценка толерантности к физическим нагрузкам являются дополнительными методами диагностики. С их помощью определяется группа здоровья ребенка, рекомендуются определенные физические упражнения.
Консервативная терапия
На первой стадии, выявленной в раннем возрасте, может применяться консервативное лечение. Детям рекомендована физическая нагрузка, но дозированная и направленная на укрепление мышц грудной клетки, верхних конечностей, увеличение жизненной емкости легких. Типы упражнений подбираются индивидуально специалистом по лечебной физкультуре. Тяжелой нагрузки, поднятия тяжестей избегают. Полезно плавание.
Массаж помогает улучшить кровоток в области грудной клетки, помогает развитию мышц. Но он не является самостоятельным методом лечения и неэффективен без сочетания с физической нагрузкой.
При кифотической грудной клетке врач-ортопед поможет выбрать корректирующий корсет. Его рекомендуют носить постоянно, снимая только на ночь.
Медикаментозное лечение симптоматическое. При необходимости назначаются антиаритмические или антигипертензивные препараты, при тяжелых респираторных инфекциях — антибиотики и средства, разжижающие мокроту.

Лечение 2-3 степени проводится оперативным путем
Методы хирургической коррекции
Хирургическое вмешательство необходимо при 2-3 степени искривления грудной клетки. Оптимальный возраст проведения операции – от 6 до 14 лет. Предложено более 50 способов исправления грудной клетки, но все оперативные вмешательства очень травматичны, сопряжены с риском проникновения инфекции в средостение, требуют серьезного ухода и специальной аппаратуры. Основными способами коррекции являются следующие:
- латеральная хондротомия и Т-образная стернотомия с фиксацией на шине или аппаратом Илизарова;
- резекция деформированных ребер с фиксацией внутренними металлическими конструкциями;
- магнитохирургическая коррекция, когда после резекции ребер и рассечения грудины в рану вшивается постоянный магнит, а второй фиксируется снаружи на корсете перед грудиной;
- поворот грудины на 180° после рассечения реберных хрящей.
У подростков с незначительным дефектом грудины, который носит больше косметический характер, используются операции по заполнению воронкообразной впадины подкожно-жировой клетчаткой.
Также используется метод безопарционной терапии, при которой на область впадины накладывается мягкий и упругий материал. Сверху его накрывают жесткой крышкой, которую герметично фиксируют на грудной клетке. Из пространства откачивают воздух под контролем манометра. За счет разности давления внутри грудной клетки и под крышкой происходит выравнивание воронки. Продолжительность курса индивидуальна и зависит от степени искривления.
Наиболее эффективен метод у детей 6-12 лет.
Деформация грудины по типу воронки носит не только косметический характер, она может привести к серьезным проблемам со здоровьем в детском возрасте, а у взрослых уже в 30-40 лет вызвать сердечно-легочные патологии. Поэтому лечение нужно начинать как можно раньше.
2 метода лечения воронкообразной деформации грудной клетки у детей
Для многих родителей деформация грудной клетки у ребенка является злободневной темой. Некоторые вообще стараются не обращать на проблему внимания, считая её лишь косметическим дефектом. Среди пап и мам бытует мнение, что деформация грудной клетки с возрастом исправляется сама собой. Они готовы на любые способы лечения, но только не на оперативную коррекцию дефекта.
Между тем исследования показали, что воронкообразная деформация грудной клетки у ребёнка является не только косметическим дефектом. Она представляет собой серьёзную проблему, которая влияет на физическое и даже психическое состояние малыша и требует наблюдения у грамотных докторов.


Почему происходит формирование воронкообразной грудной клетки?
Воронкообразная грудная клетка (pectus excavatum) – это один из видов её деформации, при котором происходит западение каких-либо отделов грудины и рёбер внутрь. Мальчики страдают патологией в 5 раз чаще, нежели девочки. По некоторым данным в России 0,6-2,3% детей, имеющих дефект.
Времена, когда детей принуждали к труду, прошли, однако «грудь сапожника» продолжает встречаться. Значит, причина кроется в чём-то другом.

Основные причины
Точной причины формирования воронкообразного дефекта не знает никто. Предполагается, что болезнь носит семейный характер в 40% случаев. Иногда такая аномалия возникает в семье спонтанно, то есть не наблюдалась ни у кого из ближайших родственников ранее.
В основе возникновения деформации рёбер и грудины лежит мутация генов, которые отвечают за выработку коллагена и белков соединительной ткани. Эти компоненты входят в состав хрящевой части рёбер и грудины. В результате происходит изменение их структуры, которое способствует деформации.
Воронкообразная деформация грудной клетки может быть одним из многочисленных признаков генетических болезней: синдромов Марфана, Элерса–Данлоса, Нунан, Тернера, несовершенного остеогенеза.
При синдроме Марфана помимо деформации грудной клетки имеются аномалии развития других костей. Обязательно выявляется патология органов зрения, аневризма (расширение аорты).
Синдром Элерса–Данлоса включает в себя особенность строения кожи, при которой последняя имеет склонность к перерастяжению, истончению, хрупкости. Суставы гиперподвижны, «разболтаны». Практически у всех детей формируется искривление позвоночника – сколиоз.
Дети с синдромом Нунан страдают низкорослостью. По боковым поверхностям шеи формируются так называемые «крыловидные складки» кожи. Определяются деформации грудной клетки и позвоночника. Часто малыши имеют умственную отсталость. Проявления синдрома Тернера похожи на проявления синдрома Нунан. Отличие в том, что синдром Тернера выявляется только у девочек, а умственная отсталость для него не характерна.
Воронкообразная грудная клетка часто является проявлением дисплазии соединительной ткани. Все вышеперечисленные заболевания являются наследственными и составляют дифференцированную форму дисплазии. Существует также недифференцированная её форма, когда клинические симптомы не соответствуют ни одному заболеванию, например, у ребёнка имеется деформация грудной клетки и гиперподвижность суставов.

Грудная клетка представляет собой каркас, «домик» для лёгких, сердца, пищевода, который состоит из костей, мышц, кожи. Любая травма данных структур может нарушать нормальное строение грудной клетки, препятствовать её росту и способствовать формированию деформации.
Дефицит витамина Д3, кальция пагубно сказываются на развитии костей. Они становятся мягкими и податливыми, что тоже способствует формированию деформации.
Механизм формирования
При воронкообразном дефекте происходит вдавление рёбер и грудины внутрь грудной полости, которое представляет собой ямку в центральной части грудной клетки. Рёбра и грудина при этом деформированы.
Передняя часть рёбер, которая крепится к грудине, у малышей представлена хрящевой тканью. Да и грудина у малышей состоит из неё же. В ребре несколько зон роста, за счёт которых оно увеличивается в размерах.
Хрящевая ткань с дефектным строением более податлива, поэтому и происходит как бы втяжение внутрь грудной клетки, с формированием воронки. Способствует её формированию также мышечная слабость, когда мышцы не способны удержать грудную клетку в правильном положении. Различные рубцовые дефекты мешают нормальному росту грудной клетки, способствуя деформациям.
Классификация деформаций грудной клетки

Следует начать с того, что деформация грудной клетки может быть воронкообразной и килевидной.
- Воронкообразная грудная клетка, как сказано выше, формируется за счёт западения рёбер и грудины внутрь грудной клетки, внешне напоминая воронку.
- Килевидная деформация грудной клетки отличается тем, что грудина, наоборот, выпирает вперёд, а рёбра крепятся к ней вертикально. Внешне деформация напоминает выступ – киль.
Как уже говорилось, все деформации бывают врождёнными, то есть ребёнок уже рождается с изменённой грудной клеткой и приобретёнными в результате травм, недостатка витаминов и других факторов.
Воронкообразная деформация делится на симметричную и асимметричную. При симметричной деформации воронка имеет более или менее ровные очертания, правая и левая половины грудной клетки одинаковы. Ассиметричная деформация подразумевает смещение воронки больше в правую или левую сторону.
По глубине воронки деформация делится на 3 степени. При первой степени глубина воронки не более 2-х см. Она не влияет на работу внутренних органов. 2-я степень подразумевает глубину воронки 2-4 см. Начинается смещение внутренних органов. Опасность представляет деформация с глубиной воронки более 4-х см, т.к. она затрудняет нормальную работу сердца и лёгких.
Основные клинические проявления
Воронкообразная деформация грудной клетки – одно из немногих заболеваний, которое могут определить у ребёнка сами родители. Обычно она хорошо заметна и распознаётся рано. Как правило, это единственный симптом у детей до 8-12 лет.
Грудная клетка у младенцев и детей младшего возраста обладает хорошей подвижностью и эластичностью, поэтому деформация у таких детей может оставаться только косметическим дефектом и никак не влияет на качество жизни.
При тяжёлых изменениях со значительным западением грудины и рёбер, ассиметричных деформациях страдает функция внутренних органов. Сдавливаются сердце и лёгкие.
Появляются следующие симптомы.
- Плохая переносимость физических нагрузок и повышенная утомляемость из-за нехватки кислорода и сдавления сердца.
- Частые простудные заболевания с явлениями бронхитов из-за сдавления лёгких, нарушения дыхания, застоя в них мокроты.
- Одышка, кашель.
- Боли в грудной клетке.
Ближе к подростковому возрасту грудная клетка теряет былую подвижность, поэтому деформация, долгое время находящаяся в стабильном состоянии, начинает прогрессировать. Кроме того начинается бурный рост всех систем организма ребёнка. Поэтому кроме усиления косметического дефекта, могут появиться все вышеперечисленные симптомы.

Осложнения воронкообразной деформации грудной клетки
Осложнения возникают при значительном снижении объёма грудной клетки за счёт деформации грудины и рёбер. Сердце, крупные сосуды, лёгкие сдавливаются костями. Им не хватает места для полноценного выполнения своих функций.
При глубоком вдавлении грудины лёгкие не могут полностью расправиться во время вдоха. Следовательно, организм ребёнка недополучит кислород, нарушается его доставка к работающим мышцам. Это приведёт к плохой переносимости физических нагрузок, одышкам.
Вследствие деформации рёбер и грудины сдавливается сердце. Они смещают «насос организма» кзади и в левую сторону. Увеличивается давление на правый желудочек. В совокупности всё это мешает ему нормально перекачивать кровь. Нарушается обеспечение насыщенной кислородом кровью внутренних органов, скелетных мышц. Следовательно, нарушится и их работа.
Из-за деформированной грудной клетки нарушается осанка – развивается сутулость. У них формируется сколиоз. Из-за изменений во внешности дети, чаще подростки, становятся более застенчивыми. Может значительно снизиться самооценка. Подростки, стесняясь своего дефекта, отказываются от плавания и других видов деятельности, где нужно раздеться.
Подходы к диагностике
Диагноз pectus excavatum устанавливается уже при осмотре. Но для выявления сопутствующих пороков развития, осложнений, определения, является ли воронкообразная деформация изолированным дефектом либо указывает на наследственную болезнь, необходимы дополнительные обследования.
- Электрокардиография – нужна для выявления нарушения ритма и проводимости, которые могут быть вызваны сдавлением.
- Рентгенограмма грудной клетки – с её помощью можно оценивать тяжесть деформации (рассчитываются специальные индексы), степени смещения сердечной мышцы, некоторую патологию лёгких.
- Ультразвуковое исследование сердца определяет правильность работы, обнаруживает аномалии строения, неправильный ток крови. Ультразвуковое исследование других внутренних органов может обнаружить их пороки развития, поможет распознать наследственные синдромы.
- Измерение функции внешнего дыхания оценит вместимость лёгких и поможет сделать выводы об их работе.
- Тесты на физическую выносливость делаются на беговой дорожке. Они позволяют сделать выводы о работе сердца и лёгких во время физической нагрузки.
- Компьютерная томография, магнитно–резонансная томография помогут определить степень деформации и сдавления внутренних органов. Данные исследования позволяют воссоздать трёхмерное изображение структур грудной клетки, где ясно определяется компрессия или смещение внутренних органов.

Лечение
Воронкообразная деформация грудной клетки требует пристального наблюдения педиатра и торакального хирурга. Даже если дефект стабильный и не влияет на здоровье в подростковом возрасте, в период бурного роста картина может кардинально измениться.
Консервативное лечение
Оно показано малышам либо подросткам с лёгкой деформацией.
Уменьшить глубину вдавления, улучшить осанку, работу лёгких и сердца помогут дыхательная гимнастика, физические упражнения для укрепления мышц, плавание, ходьба на лыжах.
Не доказана эффективность использования вакуум-присоски и магнитов для исправления дефектов грудной клетки.
Хирургическое лечение
Хирургическое лечение рассматривается в случае среднетяжёлой или тяжёлой степени деформации, когда значительно нарушена работа органов грудной клетки. Тяжесть деформации оценивается по её глубине и специальным индексам, высчитываемым на основании рентгеновских снимков, компьютерной томограммы.
Оперативная коррекция проводится у подростков приблизительно в 14 лет. В это время грудная клетка завершает свой рост и достигается наилучший результат. Вмешательство в младшем возрасте приводит к неправильному росту грудной клетки и рецидивам. Хирургическая коррекция во взрослом периоде переносится тяжелее, но может быть также использована.
Для лечения воронкообразного порока применяется 2 типа операций. Они отличаются размером разреза. Эффективность обоих способов практически одинакова.
При первом варианте разрез делается через центральную часть грудной клетки. Удаляются деформированные хрящи, которые крепят рёбра к низу грудины. Она фиксируется в наиболее выгодном положении специальными металлическими приспособлениями. Примерно через 6-12 месяцев грудная клетка принимает близкую к физиологической форму. Тогда проводят повторное оперативное вмешательство для удаления металла.
Менее травматичным будет вмешательство с 2-мя небольшими разрезами с 2-х сторон грудной клетки. В них вводят инструментарий и оптоволоконную видеокамеру, под контролем которой проводится операция. С их помощью под грудиной располагается металлическая пластина и придаёт ей физиологическое положение. При сложных деформациях используется несколько пластин. Их удалят спустя несколько лет после коррекции.
Прогноз
Он будет зависеть от степени деформации. С помощью оперативной коррекции не всегда удаётся достичь желаемого косметического эффекта. Внешний вид грудной клетки может отличаться от таковой у здоровых детей. Однако, операция помогает расширить грудную полость и вернуться сердцу и лёгким в положение, близкое к физиологическому, что положительно сказывается на их работе.
Заключение
Воронкообразная деформация грудной клетки может доставить много неприятностей ребёнку и его родителям не только в плане косметического дефекта. Она отрицательно сказывается на работе внутренних органов и на здоровье. Поэтому с раннего возраста нужно уделить пристальное внимание данной проблеме и регулярно наблюдаться у специалистов.
Воронкообразная грудная клетка ( Воронкообразная грудь , Впалая грудь )
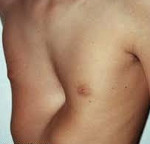
Воронкообразная грудная клетка – это врожденная аномалия развития, при которой наблюдается западение грудины и передних отделов ребер. Этиология окончательно не установлена, предполагается, что ведущую роль играют наследственные факторы. Непосредственной причиной является дисплазия соединительнотканной и хрящевой ткани в области грудной клетки. Патология усугубляется по мере роста ребенка, нередко становится причиной изменения осанки, нарушения функций сердца и легких. Диагноз выставляется на основании осмотра, данных торакометрии, результатов рентгенографии и других исследований. Терапевтические методы лечения малоэффективны. При прогрессировании патологии и нарушениях работы органов грудной клетки показана операция.
МКБ-10
- Причины
- Классификация
- Симптомы воронкообразной груди
- Диагностика
- Лечение воронкообразной грудной клетки
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Воронкообразная грудь (pectus excavatum, впалая грудь) – врожденная патология. Характеризуется западением передних отделов груди. Является наиболее распространенной деформацией грудной клетки (91% от всех случаев врожденных пороков развития грудной клетки). По различным данным наблюдается у 0,6-2,3% жителей России. Из-за склонности к прогрессированию в ряде случаев представляет серьезную опасность для здоровья пациентов.
Причины
Этиология воронкообразной грудной клетки окончательно не выяснена, в настоящее время исследователи рассматривают около 30 гипотез возникновения воронкообразной груди. Однако статистическим путем установлено, что ведущее значение в развитии данной патологии имеют наследственные факторы. Это подтверждается наличием у пациентов родственников с такими же врожденными пороками. Кроме того, у больных с воронкообразной грудной клеткой чаще, чем в целом по популяции, выявляются другие аномалии развития.
Основной причиной деформации является хрящевая и соединительнотканная дисплазия вследствие определенных ферментативных нарушений. Неполноценность тканей может проявляться не только до рождения ребенка, но и в процессе его роста и развития. С возрастом западение грудины нередко прогрессирует, вследствие чего искривляется позвоночник, уменьшается объем грудной полости, смещается сердце и нарушаются функции органов грудной клетки. Гистологические исследования хрящевой ткани, взятой у больных разного возраста, подтверждают усугубление изменений: по мере взросления хрящ все больше разрыхляется, в нем появляется избыточное количество межклеточного вещества, образуются многочисленные полости и очаги асбестовой дегенерации.
Классификация
В настоящее время описано около 40 синдромов, сопровождающихся формированием воронкообразной груди. Это, а также отсутствие единой патогенетической теории развития болезни затрудняет создание единой классификации. Наиболее удачным вариантом, который использует большинство современных хирургов, является классификация Урмонас и Кондрашина:
- По виду деформации: асимметричная (левосторонняя, правосторонняя) и симметричная.
- По форме деформации: плосковороночная и обычная.
- По типу деформации грудины: типичная, седловидная, винтовая.
- По степени деформации: 1, 2 и 3 степень.
- По стадии болезни: компенсированная, субкомпенсированная и декомпенсированная.
- По сочетанию с другими врожденными аномалиями: не сочетанная и сочетанная.
Для определения степени воронкообразной груди в отечественной травматологии и ортопедии используется метод Гижицкой. На боковых рентгенограммах измеряют наименьшее и наибольшее расстояние между передней поверхностью позвоночника и задней поверхностью грудины. Затем наименьшее расстояние делят на наибольшее, получая коэффициент деформации. Значение 0,7 и более – 1 степень, 0,7-0,5 – 2 степень, 0,5 и менее – 3 степень.
Симптомы воронкообразной груди
Проявления болезни зависят от возраста пациента. У грудных детей наблюдается незначительное вдавление грудины и выявляется парадоксальное дыхание — симптом, при котором ребра и грудина западают во время вдоха. У больных младшего возраста вдавление грудины становится более явным, под краями реберных дуг обнаруживается поперечная борозда. Дошкольники с воронкообразной грудью чаще других детей болеют простудными заболеваниями.
У школьников выявляется нарушение осанки. Искривление ребер и грудины становится фиксированным. Грудная клетка уплощенная, надплечья опущенные, края реберных дуг подняты, живот выпячен. Симптом парадоксального дыхания по мере взросления постепенно исчезает. Наблюдается грудной кифоз, нередко в сочетании со сколиозом. Отмечается повышенная утомляемость, потливость, раздражительность, сниженный аппетит, бледность кожи и уменьшение массы тела по сравнению с возрастной нормой. Дети плохо переносят физические нагрузки. Выявляются нарушения работы сердца и легких. Характерны частые бронхиты и пневмонии, некоторые пациенты жалуются на боли в области сердца.
Диагностика
Обследование больных с воронкообразной грудью предполагает не только точную постановку диагноза, но и оценку общего состояния пациента, а также выраженности нарушений со стороны сердца и легких. Обычно диагноз не вызывает затруднений еще на стадии осмотра. Для оценки степени и характера деформации используют торакометрию и различные индексы, определяемые с учетом объема впадины в области грудины, эластичности грудной клетки, ширины грудной клетки и некоторых других показателей. Для уточнения данных торакометрии выполняется рентгенография грудной клетки в 2 проекциях и компьютерная томография органов грудной полости.
Пациента направляют на консультацию к пульмонологу и кардиологу, назначают ряд исследований дыхательной и сердечно-сосудистой системы. Спирометрия свидетельствует о снижении жизненной емкости легких. На ЭКГ выявляется смещение электрической оси сердца, отрицательный зубец Т в отведении V3 и снижение зубцов. При проведении эхокардиографии нередко обнаруживается пролапс митрального клапана. Кроме того, у больных с воронкообразной грудной клеткой часто наблюдается тахикардия, повышение венозного и артериального давления и другие нарушения. Как правило, с возрастом патологические проявления становятся более выраженными.
Лечение воронкообразной грудной клетки
Лечение могут осуществлять травматологи-ортопеды и торакальные хирурги. Консервативная терапия при данной патологии малоэффективна. Показанием к оперативному лечению являются нарастающие нарушения работы органов кровообращения и дыхания. Кроме того, иногда хирургическое вмешательство проводится для устранения косметического дефекта. Операции (кроме косметических) рекомендуют проводить в раннем возрасте, оптимальный период – 4-6 лет. Такой подход позволяет обеспечить условия для правильного формирования грудной клетки, предупредить развитие вторичных деформаций позвоночника и появление функциональных нарушений. Кроме того, дети лучше переносят хирургические вмешательства, их грудная клетка отличается повышенной эластичностью, и коррекция проходит менее травматично.
В настоящее время используется около 50 видов оперативных вмешательств. Все методики подразделяются на две группы: паллиативные и радикальные. Целью радикальных методов является увеличение объема грудной клетки, все они предусматривают стернотомию (рассечение грудины) и хондротомию (рассечение хрящевой части ребер). В процессе операции часть кости удаляют, а передние отделы грудной клетки фиксируют при помощи специальных швов, различных фиксаторов (спиц, пластин, алло- и аутотрансплантатов). Паллиативные вмешательства предусматривают маскировку дефекта без коррекции объема грудной полости. При этом в подфасциальное пространство вшиваются внегрудные силиконовые протезы.
Безусловным показанием к радикальному хирургическому лечению является деформация 3 степени, деформация 2 степени в стадии субкомпенсации и декомпенсации, резко выраженный сколиоз, синдром плоской спины, слипчивый перикардит, сердечно-легочная недостаточность и гипертрофия правого желудочка сердца. Перед операцией обязательно назначается комплексное обследование и проводится лечение хронических инфекционных заболеваний (бронхита, гайморита, хронической пневмонии и т. д.).
Показанием к паллиативному вмешательству являются 1 и 2 степень деформации. Паллиативные операции проводятся только взрослым, поскольку в процессе роста ребенка силиконовый протез может визуально «отслоиться» и косметический эффект хирургического вмешательства будет утрачен. Больным старше 13 лет с незначительной деформацией может быть проведена коррекция расположения реберных дуг – операция, при которой дуги отсекаются и крест-накрест фиксируются на передней поверхности грудины.
Для создания максимально благоприятных условий в послеоперационном периоде пациента помещают в отделение реанимации, где он находится в состоянии медикаментозного сна. При этом ведется тщательное наблюдение за состоянием органов грудной полости и функцией дыхательной системы. Для профилактики гипоксии проводят ингаляции кислорода через носовой катетер. Со 2-3 дня начинают занятия дыхательной гимнастикой. Через неделю назначают ЛФК и массаж.
Прогноз и профилактика
Профилактика воронкообразной груди не разработана. Оценить результат операции можно только через 3-6 месяцев. Оценивается как косметический эффект, так и степень восстановления функций органов грудной полости. При этом хорошим результатом считается полное устранение деформации, отсутствие парадоксального дыхания, соответствие антропометрических показателей стандартным данным для соответствующей возрастной группы, отсутствие нарушений со стороны легких и сердца, нормальные показатели кислотно-щелочного и водно-солевого обмена.
Удовлетворительным считается результат, при котором сохраняется незначительная деформация и есть незначительные функциональные нарушения, но жалобы отсутствуют. Неудовлетворительный результат – рецидив деформации, жалобы сохраняются, функциональные показатели не улучшились. Хороший результат достигается у 50-80% пациентов, удовлетворительный – у 10-25% пациентов и неудовлетворительный – также у 10-25% пациентов. По данным исследований, в отдаленном периоде лучшие результаты наблюдаются при пластике грудины без применения фиксаторов. Вместе с тем, не существует единой универсальной методики, которая одинаково хорошо подходила бы всем пациентам.
Как лечить воронкообразную деформацию грудной клетки
Грудь «сапожника», или вогнутая грудь — часто встречающаяся аномалия развития грудного отдела скелета. В большинстве случаев она врожденная. Поэтому с самого рождения рекомендуется тщательно следить за здоровьем младенца. В случае первых признаков патологии необходимо незамедлительно обращаться за помощью к врачу-ортопеду.
Чем старше становится ребенок, тем быстрее прогрессирует аномальное развитие грудной клетки. Патологический процесс влияет на работу прилегающих органов. Как следствие, нарушается нормальное кровообращение, расположение и ритм сердца, дыхательные функции, что может негативно отразиться на самочувствии.
Воронкообразная деформация грудной клетки
Деформация грудной клетки – нарушение в ее развитии в виде воронкообразного западения грудины, которое отмечается нарушениями в работе сердечно-сосудистой и дыхательной системы.
Это аномальное развитие было впервые описано в 1600 году. Первая операция по исправлению была проведена в 1899 году, в Европе.
На фотографии показано врожденное воронкообразное искривление грудной клетки у ребенка.
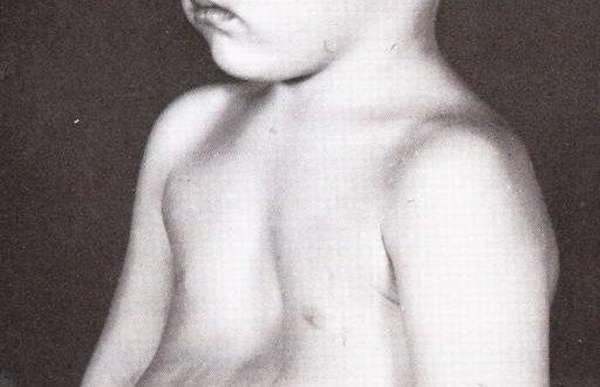
Причины патологии
Нарушение такого типа чаще всего бывает врожденным. Ученые сходятся на четырех вариантах развития заболевания, основанных на нарушениях развития эмбриона. Перечислим причины воронкообразной формы груди у грудничка:
- Дефектное формирование хрящевой и костной ткани (ребер, грудины) у эмбриона. В местах роста костей возникают нарушения. Затем наблюдается отставание в развитии костей скелета.
- Аномалия развития диафрагмы, в особенности в участках, где прикрепляются ребра. В результате реберный каркас принимает неправильную форму: мышечный слой грудной клетки затягивает в воронку. Этот процесс впоследствии нарушает физиологически верное строение туловища.
- Неправильное положение плода в период беременности, из-за которого возникает давление на грудную клетку. Причиной обычно служит маловодье.
- Заражения, вредные вещества или абсцессы в утробе матери, из-за которых происходят деструктивные нарушения в скелете плода.
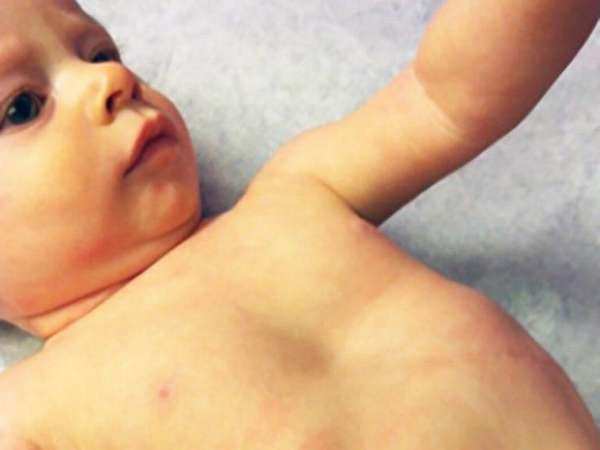
Степени деформации
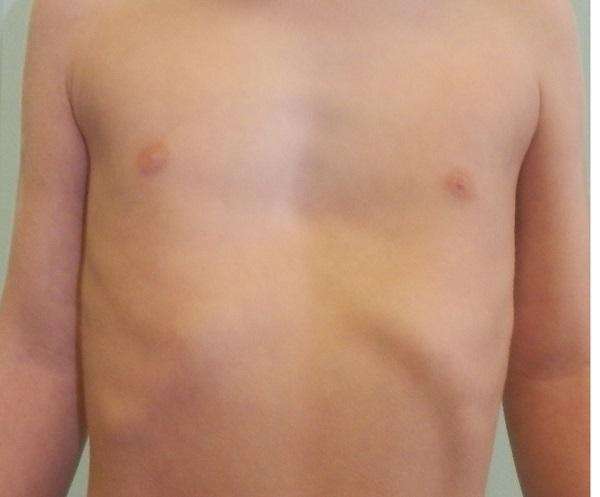
Степень сложности болезни зависит от глубины впадины и нарушений в положении сердца. По созданной Н. Кондратиным классификации различают 3 степени:
- I степень характеризуется глубиной менее 2 см, без изменения правильного положения сердца,
- II степень ставят при наличии впадины размером до 4 см, сердце при этом смещено на несколько сантиметров,
- III степень диагностируют при образовании впадины более 4 см со смещением сердца на 3 см и более.
На фото представлена ВДГК I степени.
Патология формы грудной клетки (ВДГК) классифицируется специалистами по характеру, форме, влиянию на прилегающие органы.
По форме ВДГК бывает:
- симметричным,
- ассиметричным,
- плоским или плоско-вороночным.
По характеру деформации делится на:
- типичный,
- седловидный,
- винтообразный.
По присутствию повреждений в прилегающих органах или системах:
- компенсированные,
- декомпенсированные,
- субкомпенсированные.
Для оценки проведенного лечения российские специалисты используют индекс Гижицкой. Получают его с помощью деления минимального расстояния между задней стороной позвоночника и задними контурами грудины на самый большой показатель такого отрезка.
В итоге получаем: показатель менее единицы соответствует первой степени заболевания, показатель от 0,5 до 0,7 – второй, а менее 0,5 – третьей степени заболевания. Возможно развитие и четвертой степени заболевания при наименьшем или отрицательном показателе.
Одна из самых распространенных и полных классификаций для определения масштаба проблемы и ее лечения:
- Тип 1А – типичное симметричное углубление.
- Тип 1Б – плоское симметричное с широким контуром.
- Тип 2А (1) – винтообразный тип с несимметричным углублением.
- Тип 2А (2) – несимметричный тип с широким контуром.
- Тип 2А (3) – патология несимметричного типа с широким и глубоким углублением с большой площадью, пролегающая от ключицы.
Симптоматика
Наиболее заметный симптом развития дефекта воронкообразной грудной клетки — впадина в грудной клетке. Не всегда эта патология проявляет себя сразу, как только новорожденный появился на свет.
Ниже приведены симптомы, которые указывают на развитие отклонений в костной и хрящевой ткани грудной клетки:
- Появление грыжи в области диафрагмы.
- Слабая иммунная система.
- Проблемы с кровообращением и аритмия.
- Отклонения в работе сердечной мышцы и легких.
- Спазмы бронхов.
- Изменения нормального психического состояния.
Важно. В случае проявления одного и более признаков необходимо обращаться к врачу за консультацией.
Методы диагностики ВДГК
Для проведения правильного и результативного лечения пациенты с дефектом грудной клетки проходят диагностику. Это необходимо для определения степени и типа деформации, локализации патологии и нарушений в работе смежных с этой областью органов.
Обязательно проводится торакометрия. В ходе диагностики определяются параметры впадины и вычисляется индекс изменения грудной клетки.
Кроме того, специалистами назначается МРТ (магнитно-резонансная томография) и рентген. С их помощью проверяют состояние органов, их расположение, нарушения вследствие патологии.
При значительных деформациях внутренних органов больного направляют к кардиологу и пульмонологу. Специалисты проводят ряд исследований, в том числе электрокардиограмму для выявления степени нарушений в работе органов и минимизации осложнений.
Для диагностики дефектов органов и хрящевых, костных структур используется ультразвуковое исследование. Для полноты картины проводится продольное и поперечное сканирование организма.
Важно. Важно оценить и ЖЕЛ (жизненную емкость легких), так как у большинства пациентов страдают органы дыхания. От этого ухудшается самочувствие, понижается иммунитет. Около половины всех пациентов с сильным искривлением грудной клетки имеют существенные отклонения от нормы ЖЕЛ.
Лечение патологии
В медицинской практике предусмотрено два подхода к лечению ВДГК.

Безоперационный метод
Лечение предполагает занятия физкультурой, прохождение курса массажа, плавание, физиотерапию, процедуры по обогащению клеток организма кислородом (прием коктейлей, нахождение в специальной барокамере). Такие меры проводятся для укрепления мышц, предотвращения дальнейшей деформации, улучшения осанки и увеличения ЖЕЛ.
При первых признаках заболевания или подозрениях на наличие патологии возможно лечение воронкообразной деформации грудной клетки у детей без операции. Младенцам в первый год их жизни назначают курс массажа. Для улучшения результата необходимо 10-12 курсов такой терапии.
Детям старшего возраста рекомендуются небольшие физические нагрузки. Среди самых действенных упражнений «мостик», другие упражнения с прогибами позвоночника, «велосипед», можно использовать мяч для фитнеса, гимнастическую палку.
Метод хирургического вмешательства
В большинстве ситуаций, требующих оперативного вмешательства, операции проводятся у пациентов до 10 лет, чтобы с годами грудная клетка принимала правильную форму и пропорции. Помимо этого, хирургическое вмешательство помогает предотвратить развитие нарушений позвоночника в более позднем возрасте, таких как: кифоз, сколиоз и т.д.
Показаниями к срочному вмешательству служит возрастание деформации органов и нарушения в работе дыхательной и сердечно-сосудистой системы. В других случаях операцию проводят, чтобы устранить внешний косметический дефект. В таком случае важно заранее просчитать все риски, связанные с вмешательством в организм.
Операции для устранения ВДГК делятся на две категории:
- паллиативная. Для поддержания грудной клетки в правильном положении больному вшивают силиконовые протезы. Такой метод назначается взрослым детям с I или II степенью искривления для того, чтобы исключить возможность отслоения протеза,
- радикальная. Этот вид вмешательства назначают при патологиях II, III степени, также из-за явного сколиоза. В грудную клетку устанавливают фиксатор, предварительно сделав разрез в области ребер.
Осложнения и последствия
После окончания хирургической операции пациента переводят в реанимацию. Там вводят в медикаментозный сон. В первое время наблюдается дыхательная недостаточность. Часто происходят осложнения в виде западания языка, скопления крови и воздуха в плевральной полости. Иногда дыхательные пути заполняет слизь.
Для облегчения состояния больного и предотвращения более тяжелых последствий прописывают ингаляции. Далее направляют на лечебную физкультуру, курс массажа и дыхательную гимнастику.
Важно. При любой сложной операции есть вероятность возникновения рецидивов. Патология грудной клетки не исключение. Проявление осложнений связано с возрастом, степенью ВДГК и сопутствующими болезнями.
Заключение
Своевременное обращение к специалисту поможет избежать ряда негативных последствий для здоровья ребенка, подростка и взрослого человека. Квалифицированный врач направит на анализы, проведет соответствующее обследование, чтобы подобрать подходящий способ лечения.
При первой степени заболевания рекомендуется лечебная физкультура и массаж. При сильных болевых ощущениях и затруднении в нормальном функционировании внутренних органов предусмотрено проведение операций.
