Какие могут быть причины появления уплотнения в нижней части живота у женщин
При появлении у женщин уплотнений в нижней части живота, посередине или сверху необходимо срочно обратиться за консультацией к врачу. Существует огромное количество причин, способных привести к подобной проблеме. При образовании шишек в районе живота врач назначает комплексное обследование организма, после чего определяет метод лечения.
Причины появления шишек в области живота
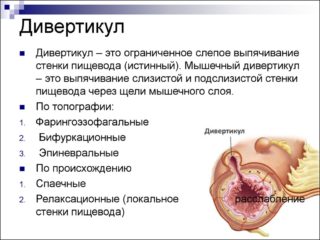 Уплотнение в правом боку внизу живота у женщин чаще всего вызвано проблемами с почками, толстым кишечником. Причинами появления образований слева называют патологии мочеточника, сальника. Патологии кишечника сопровождаются шишками внизу живота или в другой его части. Чаще всего уплотнения в правом или левом боку возникают на фоне следующих проблем со здоровьем:
Уплотнение в правом боку внизу живота у женщин чаще всего вызвано проблемами с почками, толстым кишечником. Причинами появления образований слева называют патологии мочеточника, сальника. Патологии кишечника сопровождаются шишками внизу живота или в другой его части. Чаще всего уплотнения в правом или левом боку возникают на фоне следующих проблем со здоровьем:
- Аппендицит. Воспаление аппендикса проявляется острыми болями с правой стороны, повышением температуры, тошнотой. При развитии данного состояния человеку необходимо срочно обращаться к хирургу для выполнения операции.
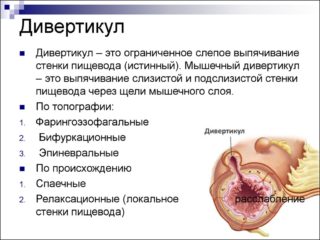
- Дивертикулит. Болезнь сопровождается выпячиванием части стенок кишечника в сторону брюшной полости. К подобной проблеме способны привести глистные инвазии, неблагоприятная наследственность или неправильное питание. Патология сопровождается расстройством пищеварения, болями, возможно повышение температуры тела.
- Аневризма аорты, размещенной в брюшине. Подобная проблема возникает на фоне гипертензии, наличия вредных привычек, атеросклероза.
Болезненные шишки способны возникать и при непроходимости кишечника. Данная проблема сопровождается вздутием живота, задержкой стула, рвотой, выраженным болевым синдромом.
Гидронефроз – еще одна распространенная причина появления уплотнений в области живота. Заболевание сопровождается скоплением мочи в лоханках почек. Развивается на фоне мочекаменной болезни или при наличии у женщин проблем гинекологического характера. При присутствии заболевания наблюдается утрудненный отток мочи, повышение температуры тела, выраженный болевой синдром.
Признаки опухолей
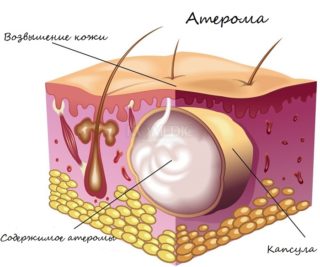 Уплотнение под кожей в виде шарика на животе может быть опухолью – доброкачественной или злокачественной. Чаще всего у женщин диагностируют следующие образования:
Уплотнение под кожей в виде шарика на животе может быть опухолью – доброкачественной или злокачественной. Чаще всего у женщин диагностируют следующие образования:
- Липома. Подвижный бугорок на коже чаще всего является доброкачественной опухолью, которая заполнена жировой тканью.
- Атерома. Образование имеет вид шарика, плотно прилегающего к коже. На поверхности шишечки посередине может появляться темная точка, что свидетельствует о закупорке сальной железы. Подобная выпуклость на теле сопровождается воспалением, поэтому приводит к появлению боли, может быть горячая на ощупь.
- Фибросаркома. Злокачественная опухоль, имеющая в диаметре 2-15 мм. Имеет вид небольшого болезненного бугорка на коже. При отсутствии лечения со временем покрывается коркой или эрозиями.
Если на животе появилась небольшая шишка, это может свидетельствовать о развитии фибромы. Доброкачественная опухоль состоит из соединительной ткани. Она способна появиться на коже, сухожилиях, слизистых оболочках или на поверхности внутренних органов.
Причины появления уплотнений около пупка
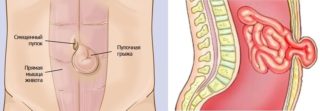 Патологические уплотнения способны возникнуть в области пупка. Основными причинами их развития называют:
Патологические уплотнения способны возникнуть в области пупка. Основными причинами их развития называют:
- грыжа;
- свищ пупочного кольца;
- киста;
- метастазы, сформировавшиеся при наличии рака желудка.
В нижней части живота под пупком появление уплотнений может указывать на наличие воспалительных патологий кишечника и мочекаменной болезни, разрыв стенок дивертикул. Напряжение и болезненность появляются и при усиленном газообразовании в толстом кишечнике.
Гинекологические заболевания
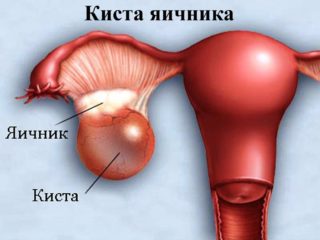 Незначительное выпячивание внизу живота наблюдается на ранних сроках беременности. Особенно выражено подобное явление у худощавых женщин. Если при нажатии на бугорок ощущается боль или присутствуют другие тревожные симптомы, женщине необходимо обратиться к врачу. К другим причинам появления шишек на животе относят:
Незначительное выпячивание внизу живота наблюдается на ранних сроках беременности. Особенно выражено подобное явление у худощавых женщин. Если при нажатии на бугорок ощущается боль или присутствуют другие тревожные симптомы, женщине необходимо обратиться к врачу. К другим причинам появления шишек на животе относят:
- развитие спаечных процессов в матке;
- перекрут яичников;
- появление кисты придатков значительных размеров.
Нередко твердые образования появляются после родов при выполнении кесарева сечения. Они локализуются в области шва и способны доставлять выраженный дискомфорт. Подобное явление вызвано тем, что в процессе заживления травмированные участки тела покрываются плотной рубцовой тканью. При использовании некачественных шовных материалов на фоне развивающихся аутоиммунных реакций возможно образование под кожей гнойников. Данное явление сопровождается жжением, зудом, появлением выделений из рубца.
Киста урахуса
Появление на животе бугорка, сопровождающееся болью, кишечными и дизурическими расстройствами, может указывать на наличие кисты урахуса. Это эмбриональный порок развития, локализующийся в мочевой системе. Киста содержит внутри слизь, остатки околоплодных вод, меконий.
Заболевание может долгое время никак не проявляться. Киста постепенно увеличивается в размере, это повышает риск ее инфицирования с развитием нагноений и сепсиса. При таких осложнениях появляются симптомы интоксикации организма, отечность и боль передней брюшной стенки, гиперемия кожного покрова.
Тревожные симптомы
При выявлении шишек на животе не следует ждать, пока они исчезнут. Факт их присутствия – первый тревожный симптом. Образования могут сопровождаться покраснением кожи, болью, высокой температурой, общим недомоганием. Они способны перекатываться как шар, быть неподвижными, иметь четкие контуры или размытые границы. В каждом случае опухоль может оказаться опасной и требовать специального лечения.
При выявлении уплотнений в области живота женщина должна посетить врача-терапевта. Он осмотрит пациентку и при необходимости выдаст направление к другим узкопрофильным специалистам. Это может быть гинеколог, дерматолог, гастроэнтеролог, хирург, онколог.
Диагностика
При выявлении шишки на животе пациентке предлагается ряд исследований для определения точного диагноза:
- УЗИ органов малого таза и брюшной полости;
- общий анализ мочи и крови;
- эндоскопическое исследование органов пищеварения и прочие.
В тяжелых случаях женщине могут назначать КТ или МРТ, это позволяет более точно определить причины развития патологии. При наличии опухолей назначается пункция с последующим цитологическим исследованием полученного биоматериала.
Методы терапии
Лечение уплотнений в области живота происходит как консервативным, так и хирургическим путем. При наличии опухолей доброкачественного или злокачественного характера показано их удаление. В последнем случае после операции пациенту назначается химио- или радиотерапия.
При наличии заболеваний воспалительного характера могут назначаться антибиотики и прочие препараты для стабилизации состояния. Лечение часто включает применение современных методов физиотерапии (лазерной, магнитной), диеты, физкультуры и спорта.
Почему растет живот у женщин: причины и заболевания


В настоящее время специалисты выделяют несколько причин увеличения размеров живота у женщин. Этиологические факторы могут быть как физиологические, так и патологические. Для проведения диагностики и назначения корректного лечения необходимо вовремя обращаться за медицинской помощью. Определение причин, почему растет живот на ранних стадиях, позволяет в кротчайшие сроки избавиться от данного состояния. В этой статье рассмотрим основные факторы, приводящие к увеличению размеров живота, а также методы их лечения.

Почему растет живот у женщин
Увеличение размеров живота является настоящей проблемой для женщин. Это может происходить по разным причинам. Они могут быть как физиологического, так и патологического происхождения. К основным этиологическим факторам роста живота у женщин относятся:
Отягощенная наследственность
Генетическая предрасположенность к полноте передается из поколения в поколения. В зависимости от конституциональных особенностей женщины выделяют мужской и женский тип фигуры. При мужском типе жировые отложения наиболее характерны для области живота.
Нарушения в питании и малоподвижный образ жизни
Нерегулярное и несбалансированное питание, а также сидячий образ жизни способствуют набору лишнего веса. Жирная и калорийная пища приводят к ожирению. Чаще всего жировые клетки откладываются в области живота и боков. При замедленном метаболизме процесс роста живота у женщин заметно ускоряется.
Наличие вредных привычек
Курение и алкоголь негативно сказываются на состоянии здоровья женщин. Высококалорийные напитки способствуют набору лишнего веса.
Дисбаланс гормонов
Гормональный сбой происходит по различным причинам. У женщин он характерен для беременности, менструального цикла, аборта, климактерического периода, нарушений работы щитовидной железы. Увеличение или снижение количества эстрогенов, тестостерона и прогестерона сказывается на размерах живота. Снижение выработки тироксина приводит к развитию гипотиреоза, при котором замедляется разрушение жировых клеток.
Желудочно-кишечные заболевания
Патология органов пищеварения зачастую сопровождается повышенным газообразованием. Это выражается в увеличении размеров живота.
Онкология
Раковые заболевания органов малого таза в поздних стадиях сопровождаются увеличением размеров живота. Кроме этого, при онкологической патологии возможно скопление жидкости в брюшной полости.
Гинекологические заболевания
Увеличение объема живота происходит при развитии миомы или кисты матки. Чем больше размер образования, тем быстрее растет живот. Устранение этиологического фактора приводит к возвращению к прежним объемам.
Послеродовый период
После родов многие женщины замечают, что живот продолжает расти. Это связано со слабостью мышечного корсета. Гормональный дисбаланс, стресс и эмоциональное напряжение могут приводить к «заеданию». Результатом этого является абдоминальное ожирение. Живот увеличивается в размерах.
Увеличение живота при гормональных нарушениях
Гормональные изменения наиболее часто встречаются у женщин. Это связно с беременностью, абортами, менструациями, климактерическим периодом и эндокринными заболеваниями. Данные состояния сказываются на гормональном фоне. В результате могут возникнуть изменения в фигуре женщины. К основным причинам, приводящим к гормональным нарушениям и увеличению живота у женщин, относятся:
- Климакс. В этот период уменьшается количество вырабатываемых эстрогенов, тестостерона и прогестерона. Гормональный дисбаланс приводит к увеличению веса. Он распределяется по абдоминальному типу. Увеличивается объем живота за счет скопления лишнего жира.
- Гипотиреоз. После 50 лет снижается количество тироксина – гормона щитовидной железы. Его недостаточность выражается в таком заболевании, как гипотиреоз. Гормоны щитовидной железы расщепляют липиды. При снижении их количества этого не происходит. Появляется скопление излишков жировой ткани в области живота.
- Беременность. Естественный процесс, при котором в организме женщины происходят гормональные изменения. Повышается количество эстрогенов, прогестерона, ХГЧ и соматомаммотропин. Объем живота увеличивается по мере роста зародыша.
- Менструации. Период менструального цикла характеризуется гормональными перестройками. Повышается концентрация гормонов, увеличивается размер матки в связи с усилением кровообращения в данной области. Все это может привести к увеличению объемов живота.
- Аборт. Гормональный дисбаланс является одним из самых распространенных осложнений процедуры. Выраженность проявлений зависит от метода, которым производился аборт. Перестройка организма может вызвать увеличение размеров живота.
Существуют различные причины появления гормонального живота у женщин. При наличии первых признаков изменений объемов, необходимо обратиться к врачу для проведения полной диагностики. Вовремя назначенное корректное лечение позволит в кротчайшие сроки избавиться от неприятного симптома.
Большой живот у женщин: причины
Выделяют следующие причины роста живота у женщин:
- Нарушение гормонального фона. Может сопровождать женщину на протяжении всей жизни. Гормональная перестройка характерна для менструаций, беременности, абортов, климакса, патологии щитовидной железы. Колебания показателей эстрогенов, тестостерона и прогестерона сказываются на размерах живота. При гипотиреозе происходит нарушение липолиза, которое приводит к абдоминальному ожирению.
- Гинекологические заболевания. Развитие миомы матки, кисты провоцирует увеличение объемов живота. Рост зависит от стадии заболевания. Чем больше новообразование, тем быстрее увеличивает размер живота. Дополнительными симптомами могут быть боли внизу живота, маточные кровотечения.
- Наследственность. Специалисты не отрицают наследственную предрасположенность к полноте. При этом внешний вид женщины зависит от конституции фигуры. Мужской тип характеризуется скоплением жировой ткани в области живота.
- Несбалансированное и нерегулярное питание. Современный ритм жизни не всегда позволяет питаться правильно и дробно. Калорийная и жирная еда способствует появлению лишнего веса. У женщин ожирение в первую очередь проявляется на животе и боках. Помимо нарушений в питании, многие ведут малоподвижный образ жизни. Гиподинамия усугубляет положение. Развивается болевой синдром в суставах и спине, скованность движений. Ожирение провоцирует появление одышки, нарушение работы органов желудочно-кишечного тракта, а также проблемы с кожей.
- Вредные привычки. Злоупотребление алкоголем и табакокурение вызывают хроническую интоксикацию организма. Многие спиртные напитки имеют высокую калорийность. Их чрезмерное количество способствует набору лишнего веса, а как следствие увеличению размеров живота.
- Патология желудочно-кишечного тракта. Повышенное газообразование и вздутие живота характерно для многих заболеваний органов пищеварения. Помимо этого, могут беспокоить изжога, отрыжка, горечь во рту, боли в животе и неустойчивый стул.
- Онкологические заболевания. Раковые заболевания органов малого таза сопровождаются увеличением размеров живота. Это происходит, когда опухоль достигает больших размеров. Она прорастает в близлежащие органы и ткани, вызывая болевой синдром.
- Послеродовой период. Увеличение размеров живота у женщин после родов происходит в связи с различными причинами. К ним относятся слабость мышц пресса брюшной стенки. В результате длительного растяжения они не успевают прийти в форму. Помимо этого, гормональный дисбаланс также вызывает рост живота.
Почему растет живот у женщин после 40 лет и что делать?
Многие женщины замечают, что с возрастом изменяется фигура. Это происходит по физиологическим или патологическим причинам. К основным состояниям, при которых увеличивается размер живота у женщин, относятся:
- Наследственность. Существует наследственная предрасположенность к полноте. При этом выделяют мужской тип конституции у женщины. Он характеризуется появлением жировых отложений в области живота.
- Несбалансированное и нерегулярное питание. В совокупности с малоподвижным образом жизни негативно сказываются на состоянии фигуры. Чрезмерное употребление жирной и калорийной еды увеличивают вес. Жировые клетки при этом чаще всего откладываются в области живота и боков. У женщин после 40 лет замедляется метаболизм. Для поддержания фигуры в подтянутом состоянии необходимо заниматься физической нагрузкой. Это особенно актуально для офисных работников, ведущих малоподвижный образ жизни. Помимо спорта, рекомендуется придерживаться сбалансированного дробного питания.
- Вредные привычки. Курение, злоупотребление алкоголем вызывают хроническую интоксикацию организма. Высококалорийные напитки способствуют набору лишнего веса. Отказ от вредных привычек значительно улучшит состояния здоровья женщины.
- Гормональный дисбаланс. После 40 лет у многих женщин наступает климактерический период. Он сопровождается гормональной перестройкой. При этом уменьшается количество вырабатываемых эстрогенов, прогестерона, тестостерона. Климакс характеризуется снижением концентрации тироксина. Развивается недостаточность щитовидной железы, что выражается в нарушении липолиза. Жировые клетки скапливаются в абдоминальной области, увеличивая размер живота. Устранить гормональный дисбаланс удается с помощью лекарственных средств, индивидуально подобранных врачом-эндокринологом.
- Патология желудочно-кишечного тракта. Многие заболевания органов пищеварения сопровождаются увеличением размеров живота. Это происходит из-за повышенного газообразования. Специальные препараты, а также диетическое питание, помогут снизить выраженность симптомов.
- Онкологические заболевания. Изменение объемов живота появляется в связи с скоплением жидкости в брюшной полости. Асцит характерен для многих раковых патологий. В зависимости от вида опухоли выделяют консервативное или хирургическое лечение заболевания.
- Гинекологическая патология. Миома матки, кисты и другие новообразования органов малого таза сопровождаются увеличением размеров живота. Выраженность симптома зависит от объемов образований. Выделяют хирургическое и медикаментозное лечение данных заболеваний.
- Послеродовой период. Причин, из-за которых после родов у женщины увеличивается размер живота, несколько. Мышцы пресса не успевают вернуться в тонус после растяжения, гормональный дисбаланс и нерациональное питания являются основными из них. Регулярные физические упражнения, терапия гормональными препаратами, а также сбалансированное меню помогут избавиться от объемов живота.
Как убрать большой живот: лечение причин
Для эффективной борьбы с абдоминальным ожирением, необходимо диагностировать причину. После того, как она определена, решается вопрос о назначении корректной терапии. В зависимости от этиологического фактора выделяют следующие методы лечения увеличения размеров живота:
- Ведение активного образа жизни. Несбалансированное и нерегулярное питание, употребление большого количества жирной и калорийной пищи, малоподвижный образ жизни, эмоциональное перенапряжение, курение и злоупотребление алкоголем негативно сказываются на организме женщины. Происходит накопление жировых тканей в области живота. Для борьбы с данными отложениями необходимо:
- Включить в рацион продукты, богатые витаминами и минералами. Для нормализации работы желудочно-кишечного тракта в ежедневном меню должно содержаться достаточное количество клетчатки.
- Соблюдать питьевой режим.
- Заниматься спортом. Благодаря разнообразию спортивных занятий, каждая женщина может подобрать индивидуальный комплекс упражнений для регулярного выполнения.
- Отказаться от курения, алкоголя.
- Избегать стрессовых ситуаций. Современный ритм жизни не всегда позволяет следовать данной рекомендации. Однако, стоит учиться менее эмоционально воспринимать неудачи.
- Гормональный дисбаланс возникает в связи с различными состояниями. По причине сбоя происходит увеличение размеров живота у женщин. После проведения полного обследования, установления этиологии дисбаланса гормонов назначается терапия. Лечение назначается индивидуально врачом-эндокринологом.
- Гинекологические заболевания считаются одной из самых распространенных причин увеличения размеров живота у женщин. К числу основных заболеваний, приводящих к данному состоянию, относятся миома и кисты матки, а также онкологические образования. Для лечения используются различные консервативные и хирургические методы. Терапия подбирается индивидуально в зависимости от размеров, локализации и степени развития образования. После устранения этиологического фактора размеры живота возвращаются в прежнее состояние.
- Послеродовой период сопровождается гормональными перестройками. Помимо этого, мышцы пресса не успевают вернуться в тонус после длительного растяжения. Для восстановления и уменьшения объемов живота рекомендуется постепенно увеличивать физическую активность. Гормональный дисбаланс корректируется врачом-эндокринологом после выяснения количественных показателей.
- Заболевания желудочно-кишечного тракта достаточно часто приводят к повышенному газообразованию. Нерегулярное питание, стрессы негативно сказываются на состоянии органов пищеварения. Для определения причин вздутия живота рекомендуется пройти инструментальные и лабораторные исследования. По их результатам врач-гастроэнтеролог подбирает корректное лечение. Немаловажным является соблюдение диеты. Погрешности в питании приводят к обострениям хронических заболеваний органов пищеварения.
Пройти полное обследование для выяснения причин увеличения размеров живота можно в наших клиниках. Специалисты имеют многолетний опыт работы, позволяющий в кротчайшие сроки определять этиологический фактор и назначать индивидуальное лечение. Клиники располагают современным оборудованием, необходимым для полной диагностики причин абдоминального ожирения.
Большой живот при миоме – лечение в Москве
Миома матки является одной из причин увеличения объема живота. При устранении этиологического фактора, его размер возвращается к прежним показателям. Удалением миоматозных узлов в Москве занимаются доктора наших медицинский учреждений. Врачи клиник являются высококвалифицированными специалистами в области лечения миомы матки. В своей работе они используют современную аппаратуру, необходимую для точной диагностики и эффективного удаления миоматозных узлов. Подробнее узнать о стоимости лечения, а также записаться на консультацию к врачу, можно по телефону, указанному на сайте.
- Савицкий Г. А., Иванова Р. Д., Свечникова Ф. А. Роль локальной гипергормонемии в патогенезе темпа прироста массы опухолевых узлов при миоме матки //Акушерство и гинекология. – 1983. – Т. 4. – С. 13-16.
- Сидорова И.С. Миома матки (современные аспекты этиологии, патогенеза, классификации и профилактики). В кн.: Миома матки. Под ред. И.С. Сидоровой. М: МИА 2003; 5—66.
- Мериакри А.В. Эпидемиология и патогенез миомы матки. Сиб мед журн 1998; 2: 8—13.
- Бобров Б.Ю. Эмболизация маточных артерий в лечении миомы матки. Современное состояние вопроса // Журнал акушерства и женских болезней. 2010. №2. С. 100-125
- Б. Ю. Бобров, С. А. Капранов, В. Г. Бреусенко и др. Эмболизация маточных артерий: современный взгляд на проблему. «Диагностическая и интервенционная радиология» том 1 № 2 / 2007
Почему возникает и как убрать гормональный кортизоловый живот

- Как гормоны влияют на вес
- Ожирение при гиперкортицизме
- Повышение уровня андрогенов
- Нарушение работы щитовидной железы
- Гипоталамический тип ожирения
- Гиперинсулинизм
- Диета и способы лечения
Как гормоны влияют на вес
Метаболизм белков, жиров и углеводов регулируется гормонами. Он может ускоряться из-за избыточного влияния некоторых из них или наоборот, замедляться, что приводит к накоплению излишка жировой ткани. Она обладает собственной гормональной активностью. В ней синтезируется лептин. В норме он действует на центр голода в гипоталамусе и подавляет аппетит, уменьшает количество потребляемой пищи. Но при избыточном весе происходит снижение чувствительности к этому гормону или изменяется его структура.
В патологический процесс постепенно вовлекаются другие звенья эндокринной системы. Поэтому рост жировой ткани на животе является многофакторной патологией.
Ожирение при гиперкортицизме
При избыточном синтезе гормонов надпочечников развивается особый тип ожирения, при котором увеличивается объем живота. Жир откладывается в области груди, плеч, становится лунообразным лицо, но конечности остаются худыми. Это состояние называют гиперкортицизмом, одним из его проявлений является болезнь Иценко-Кушинга. Причины патологического состояния следующие:
- опухоль надпочечников или доброкачественная гиперплазия;
- опухоль передней доли гипофиза;
- опухоли других локализаций, которые секретируют адренокоритикотропный гормон (АКТГ);
- длительное лечение глюкокортикоидами.
К образованию живота приводят некоторые типы опухолей легких, карцинома пищеварительной системы, рак щитовидной железы, тимуса. В их клетках секретируется АКТГ или его предшественники.
АКТГ является универсальным участником метаболизма белков, жиров и углеводов. Его избыток ускоряет распад протеинов, поэтому развивается мышечная слабость, уменьшается объем мускулов. Руки и ноги начинают худеть. Гормоны надпочечников стимулируют образование рецепторов к инсулину в жировой ткани тела и усиливают его синтез. Организм начинает активно запасать липиды.
Стимулируется задержка натрия в почках, нарушается обмен кальция. Последствиями становятся отечность тканей и остеопороз костей.
Повышение уровня андрогенов
У женщин в организме андрогены вырабатываются в коре надпочечников и в фолликулах яичников. Они являются предшественниками эстрогенов. Но при патологии репродуктивных органов может происходить гормональный сбой, который приведет к ожирению. Частая причина гиперпродукции андрогенов – синдром поликистозных яичников. При этом происходит увеличение фолликулов, но из-за плотной капсулы они не разрываются. У женщины отсутствует овуляция, не приходят менструации.
Развиваются другие симптомы, связанные с дисбалансом гормонов:
- инсулинорезистентность – клетки теряют чувствительность к инсулину и не могут перерабатывать глюкозу;
- гирсутизм – усиленный рост волос на руках, ногах, лице, спине;
- акне и жирная себорея на лице и коже головы;
- бесплодие.
Инсулинорезистентность, метаболические нарушения могут привести к развитию сердечно-сосудистых осложнений, артериальной гипертензии, сахарному диабету.
Нарушение работы щитовидной железы
Последствия в виде отложения жира на животе могут быть связаны с недостаточной функцией щитовидной железы. Это состояние называют гипотиреоз. Он сопровождается снижением синтеза трийодтиронина (Т3) и тироксина (Т4). Гормон Т3 должен усиливать переработку липидов печенью, снижать уровень холестерина в крови. Оба гормона стимулируют потребление глюкозы мышечной тканью, расход тепла организмом. В состоянии гипотиреоза наблюдаются следующие изменения:
- снижается основной обмен, организм медленно расходует энергию;
- увеличивается запасание жира, он распределяется в области живота и тела;
- повышается уровень холестерина в крови;
- усиливается задержка жидкости.
Образование гормонального живота также связывают с повышением концентрации тиреотропного гормона. Он вырабатывается гипофизом и направлен на стимуляцию работы щитовидной железы. Но большое количество рецепторов к нему есть в клетках-предшественниках адипоцитов. Поэтому живот растет не за счет накопления большого количества жира, а из-за образования новых жировых клеток. Избавиться от такого отложения значительно тяжелее.
Гипоталамический тип ожирения
Гипоталамус и гипофиз являются нейроэндокринными органами, в которых вырабатываются гормоны, стимулирующие другие звенья эндокринной системы:
- надпочечники;
- щитовидную железу;
- яичники;
- семенники у мужчин.
Если происходит повреждение мозгового центра, нарушается регуляция выработки периферических гормонов, может развиться ожирение. Беременность способна выступать одним из факторов риска, если роды пройдут с большой кровопотерей. Это приводит к повреждению структур гипофиза, гибели клеток, продуцирующих гормоны. Последствием становится синдром Шихана, который проявляется следующими признаками:
- увеличение жира в области живота, груди и плеч;
- похудение конечностей;
- отечность тела;
- остеопороз;
- нарушение менструального цикла;
- бесплодие;
- ранний климакс.
Ожирение, связанное с повреждением гипофиза, может развиваться после травм головы, энцефалита, из-за метастазов опухолей. Оно связано с нарушением формирования чувства голода, такие женщины не могут выдержать большой перерыв между приемами пищи.
Голод и насыщение зависят и от уровня нейромедиаторов.
При усиленной выработке дофамина и эндорфинов аппетит усиливается, а при недостатке серотонина, норадреналина, соматостатина – подавляется.
Гиперинсулинизм
Гормональный живот может развиваться при избыточном синтезе инсулина. Это состояние наблюдается у больных сахарным диабетом 2 типа, когда клетки устойчивы к гормону поджелудочной железы. Но они не получают глюкозу, поэтому организм пытается усилить ее доставку за счет повышения уровня инсулина.
Если в организм поступает избыток углеводов, инсулин стимулирует липогенез – образование жиров. Одновременно он подавляет расщепление жиров в печени и подкожной клетчатке. При инсулинорезистентности эти механизмы усиливаются в несколько раз. Распределение жира происходит по всему телу, но в большей степени в области живота.
Гиперинсулинизм часто приводит к другим эндокринным патологиям. У женщин повышается уровень кортизола, адреналина. Поэтому часто присоединяются осложнения со стороны других систем органов.
Диета и способы лечения
Избавиться от симптомов ожирения можно при комплексном подходе. Предварительно проводится диагностика, направленная на установление причинных факторов. Как убрать проявления ожирения подскажет врач-эндокринолог.
Для нормализации поступления питательных веществ назначается диета. Ограничиваются в рационе следующие продукты:
- сахар, любые сладости;
- мучное, выпечка;
- жирные блюда;
- соль;
- острые, копченые, жареные блюда;
- фаст-фуд.
Основу рациона должны составлять овощи и фрукты, кисломолочные продукты, нежирное мясо и крупы. Правильное питание дополняется физической нагрузкой. Она позволяет убрать излишки жира, улучшить метаболизм в тканях и усилить расход энергии.
Медикаментозная терапия зависит от типа патологии:
- гипотиреоз – назначаются гормоны щитовидной железы;
- гиперандрогения, вызванная синдромом поликистозных яичников – кломифен цитрат;
- инсулинорезистентность – метформин;
- недостаток гормонов гипоталамуса – заместительная терапия.
При опухолях, синтезирующих глюкокортикоиды необходимо их удаление хирургическим путем или при помощи лучевой терапии.
Локальное отложение жировой ткани в области передней брюшной стенки и боков часто развивается у женщин с приближением климакса. Это связано с угнетением функции яичников, метаболическим нарушениями и накопленными патологиями внутренних органов. Поэтому после 40-ка лет необходимо снижать общую калорийность рациона, избегать употребления вредных продуктов. Если состояние не поддается коррекции, нужна консультация эндокринолога и медикаментозное лечение, которое соответствует причине патологии.
Опухоли брюшины
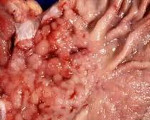
Опухоли брюшины – группа доброкачественных и злокачественных новообразований серозной оболочки, покрывающей внутренние органы и внутренние стенки брюшной полости. Злокачественные опухоли могут быть как первичными, так и вторичными, но чаще имеют метастатический характер. Доброкачественные новообразования протекают бессимптомно либо сопровождаются признаками сдавления близлежащих органов. Злокачественные опухоли брюшины проявляются болями и асцитом. Диагноз выставляется на основании жалоб, данных осмотра, результатов анализа на онкомаркеры, КТ, лапароскопии, иммуногистохимического и гистологического исследования. Лечение – операция, лучевая терапия, химиотерапия.
- Классификация опухолей брюшины
- Виды опухолевого поражения брюшины
- Доброкачественные опухоли брюшины
- Первичные злокачественные опухоли брюшины
- Псевдомиксома брюшины
- Одиночные вторичные злокачественные опухоли брюшины
- Канцероматоз брюшины
- Цены на лечение
Общие сведения
Опухоли брюшины – новообразования различного происхождения, локализующиеся в области висцерального и париетального листков брюшины, малого сальника, большого сальника и брыжеек полых органов. Доброкачественные и первичные злокачественные новообразования брюшины диагностируются редко. Вторичные опухоли брюшины являются более распространенной патологией, возникают при онкологическом поражении органов брюшной полости и забрюшинного пространства, внутренних женских и мужских половых органов. Прогноз при доброкачественных поражениях обычно благоприятный, при злокачественных – неблагоприятный. Лечение осуществляют специалисты в области онкологии и абдоминальной хирургии.

Классификация опухолей брюшины
Различают три основные группы новообразований брюшины:
- Доброкачественные опухоли брюшины (ангиомы, нейрофибромы, фибромы, липомы, лимфангиомы)
- Первичные злокачественные опухоли брюшины (мезотелиомы)
- Вторичные злокачественные опухоли брюшины, возникающие при распространении злокачественных клеток из другого органа.
Существуют также слизеобразующие новообразования (псевдомиксомы), которые одни исследователи рассматривают, как первичные, а другие – как вторичные опухоли брюшины различной степени злокачественности. В большинстве случаев вторичное поражение брюшины развивается в результате агрессивного местного роста новообразований и имплантационного распространения раковых клеток из органов, расположенных интраперитонеально, мезоперитонеально или экстраперитонеально.
Опухоли брюшины, возникшие в результате имплантационного метастазирования, могут выявляться при раке желудка, тонкого и толстого кишечника, печени, поджелудочной железы, желчного пузыря, почки, тела матки, шейки матки, яичников, предстательной железы, передней брюшной стенки и т. д. Реже наблюдается лимфогенное распространение метастазов опухолей грудной клетки (например, рака легких), обусловленное ретроградным движением лимфы по лимфатическим путям.
Виды опухолевого поражения брюшины
Доброкачественные опухоли брюшины
Являются очень редкой патологией. Причины развития неизвестны. Болезнь может годами протекать бессимптомно. В отдельных случаях опухоли брюшины достигают огромных размеров, не оказывая существенного влияния на состояние пациента. В литературе описан случай удаления липомы сальника весом 22 килограмма. При крупных узлах выявляется увеличение живота. Иногда доброкачественные опухоли брюшины становятся причиной сдавления близлежащих органов. Боли нехарактерны. Асцит возникает исключительно редко. Диагноз устанавливается по результатам лапароскопии. Показанием к операции является компрессионное воздействие новообразования на соседние органы.
Первичные злокачественные опухоли брюшины
Мезотелиомы брюшины встречаются редко. Обычно обнаруживаются у мужчин старше 50 лет. Фактором риска является длительный контакт с асбестом. Проявляются болевым синдромом, снижением массы тела и симптомами сдавления близлежащих органов. При достаточно крупных опухолях брюшины может выявляться асимметричное выпячивание в области живота. При пальпации обнаруживаются одиночные или множественные опухолевидные образования различного размера.
Характерно быстрое прогрессирование симптоматики. При сдавлении воротной вены развивается асцит. Из-за отсутствия специфических признаков диагностика злокачественных опухолей брюшины затруднительна. Нередко диагноз выставляется только после иссечения новообразования и последующего гистологического исследования удаленных тканей. Прогноз неблагоприятный. Радикальное удаление возможно только при ограниченных процессах. В остальных случаях пациенты с опухолями брюшины погибают от кахексии или от осложнений, обусловленных нарушением функций органов брюшной полости.
Псевдомиксома брюшины
Возникает при разрыве цистаденомы яичника, псевдомуцинозной кисты аппендикса или дивертикула кишечника. Слизеобразующие эпителиальные клетки распространяются по поверхности брюшины и начинают производить густую желеобразную жидкость, заполняющую брюшную полость. Обычно темпы развития этой опухоли брюшины соответствуют низкой степени злокачественности. Болезнь прогрессирует в течение нескольких лет. Желеобразная жидкость постепенно вызывает фиброзные изменения тканей. Наличие слизи и опухолевидного образования препятствует деятельности внутренних органов.
Реже выявляются опухоли брюшины высокой степени злокачественности, способные к лимфогенному и гематогенному метастазированию. При отсутствии лечения во всех случаях наступает летальный исход. Причиной гибели пациентов становятся кишечная непроходимость, истощение и другие осложнения. О наличии слизеобразующей опухоли брюшины свидетельствует увеличение размеров живота при снижении массы тела, нарушения пищеварения и желеобразные выделения из пупка.
Диагноз устанавливается на основании КТ, лапароскопии, гистологического и иммуногистохимического исследования. При злокачественных опухолях брюшины может использоваться позитронно-эмиссионная томография. При доброкачественном варианте болезни данное исследование неинформативно. Тактика лечения опухолей брюшины определяется индивидуально. В ряде случаев возможно хирургическое иссечение пораженных участков в сочетании с интраперитонеальной внутриполостной химиотерапией. При своевременном начале лечения прогноз достаточно благоприятный, особенно – при опухолях брюшины низкой степени злокачественности.
Одиночные вторичные злокачественные опухоли брюшины
Поражение возникает при прорастании злокачественных опухолей, расположенных в органах, частично или полностью покрытых брюшиной. Появление опухолей брюшины сопровождается усилением болевого синдрома и ухудшением состояния больного. При пальпации живота могут выявляться опухолевидные образования. При распаде очага в полом органе (желудке, кишечнике) наблюдаются явления прободного перитонита. В отдельных случаях первичная опухоль одновременно прорастает стенку полого органа, листки брюшины и переднюю брюшную стенку. При распаде образовавшегося конгломерата возникает флегмона мягких тканей.
Опухоли брюшины диагностируются на основании анамнеза (имеется злокачественное новообразование органа, покрытого брюшиной), клинических проявлений, данных УЗИ брюшной полости и других исследований. При ограниченном процессе возможно радикальное иссечение первичной опухоли вместе с пораженным участком брюшины. При наличии отдаленных метастазов проводится симптоматическая терапия. Пациентам с опухолями брюшины назначают обезболивающие препараты, при накоплении жидкости в брюшной полости выполняют лапароцентез и т. д. Прогноз зависит от распространенности процесса.
Канцероматоз брюшины
Злокачественные клетки, попадающие в брюшную полость, быстро распространяются по брюшине и образуют множественные мелкие очаги. На момент постановки диагноза «рак желудка» канцероматоз брюшины выявляется у 30-40% пациентов. При раке яичников вторичные опухоли брюшины обнаруживаются у 70% больных. Патология сопровождается появлением обильного выпота в брюшной полости. Больные истощены, выявляются слабость, утомляемость, нарушения стула, тошнота и рвота. Крупные опухоли брюшины могут пальпироваться через брюшную стенку.
Различают три степени канцероматоза: локальный (выявляется одна зона поражения), с поражением нескольких участков (очаги поражения чередуются с зонами неизмененной брюшины) и распространенный (обнаруживаются множественные вторичные опухоли брюшины). При недиагностированной первичной опухоли и множественных узлах брюшины клиническая диагностика в ряде случаев представляет затруднения из-за сходства с картиной туберкулезного перитонита. В пользу вторичных опухолей брюшины свидетельствует геморрагический характер выпота и быстрое повторное возникновение асцита после проведения лапароцентеза.
Диагноз устанавливается с учетом анамнеза, клинических проявлений, данных УЗИ органов брюшной полости, МСКТ брюшной полости с контрастированием, цитология асцитической жидкости, полученной при проведении лапароцентеза, и гистологического исследования образца ткани опухоли брюшины, взятого в ходе лапароскопии. В качестве дополнительной диагностической методики может применяться тест на онкомаркеры, позволяющий более точно определять прогноз, своевременно выявлять рецидивы и оценивать эффективность терапии.
При возможности полного удаления первичного новообразования и опухолей брюшины выполняют радикальные операции. В зависимости от локализации первичного очага осуществляют перитонэктомию в сочетании с колэктомией, резекцией желудка или гастрэктомией, пангистерэктомией и другими хирургическими вмешательствами. Из-за опасности обсеменения брюшной полости раковыми клетками и возможного наличия визуально неопределяемых опухолей брюшины в процессе операции или после ее окончания осуществляют интреперитонеальную гипертермическую химиотерапию. Процедура позволяет обеспечить мощное локальное воздействие на раковые клетки при минимальном токсическом действии химиопрепаратов на организм пациента.
Несмотря на использование новых методов лечения, прогноз при диссеминированных вторичных опухолях брюшины пока остается неблагоприятным. Канцероматоз является одной из основных причин гибели больных с онкологическими поражениями брюшной полости и малого таза. Средняя выживаемость больных с раком желудка в сочетании с опухолями брюшины составляет около 5 месяцев. Рецидивы после радикальных хирургических вмешательств по поводу вторичных новообразований брюшины возникают у 34% больных. Специалисты продолжают поиск новых, более эффективных методов лечения вторичных опухолей брюшины. Используются новые химиопрепараты, иммунохимиотерапия, радиоиммунотерапия, генная антисенс-терапия, фотодинамическая терапия и другие методики.
Причины, симптомы и лечение асцита брюшной полости

Боль в животе, метеоризм, отрыжка и изжога, затрудненное дыхание, отеки ног — все это может свидетельствовать о наличии асцита брюшной полости.

На ранних стадиях асцит брюшной полости протекает незаметно. Зачастую люди думают, что просто набирают вес.

Магнитно-резонансная томография органов брюшной полости позволяет распознать опухолевые и воспалительные процессы, увидеть кисты.

Скидка на магнитно-резонансную томографию в выходные и праздничные дни!
Ультразвуковое исследование органов брюшной полости позволяет оценить их форму, размеры и расположение, выявить существующие патологии.

Чем раньше диагностировать асцит и начать лечение, тем выше шансы на выздоровление.

Спецпредложения, скидки и акции помогут существенно сэкономить на медицинском обследовании.

«АВС-Медицина» — сеть современных медицинских центров с широким спектром услуг.

Асцит, который иногда называют водянкой живота, — это не отдельная болезнь, а осложнение целого ряда самостоятельных заболеваний. И практически все они крайне опасны для здоровья и жизни. Как диагностируют асцит брюшной полости, из-за чего он возникает и можно ли его вылечить?
Асцит: болезнь или симптом?
Патологическое скопление жидкости в брюшной полости называется асцитом. Небольшое количество асцитической жидкости присутствует в полости брюшины всегда. Эта жидкость постоянно перемещается в лимфатические сосуды, а ее место занимает новая, и это совершенно естественный процесс. Но при некоторых нарушениях в работе организма эта жидкость либо начинает вырабатываться в избыточном количестве, либо перестает всасываться. В результате она постепенно накапливается и начинает давить на внутренние органы, ухудшая их функционирование.
Причины асцита
Список заболеваний и нарушений, при которых может возникнуть асцит, весьма внушителен. Среди них:
- цирроз печени;
- некоторые онкологические заболевания;
- туберкулез;
- панкреатит;
- сердечная недостаточность;
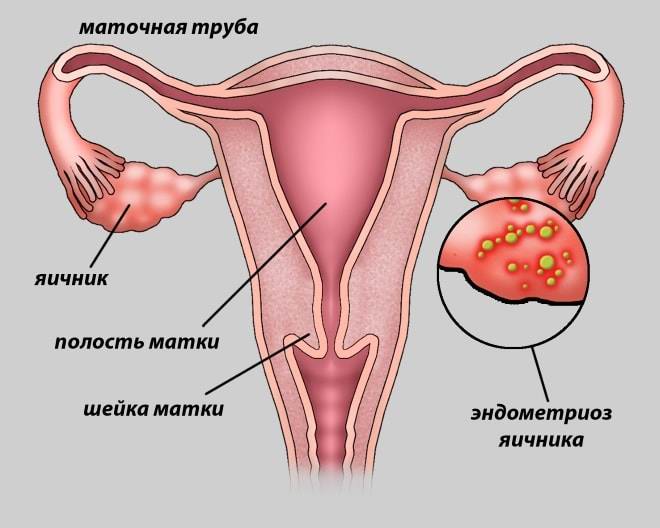
- эндометриоз, кисты и опухоли яичников;
- внутренние кровотечения;
- заболевания почек;
- недоедание и истощение;
- заболевания эндокринной системы.
Однако, если у человека диагностируют асцит брюшной полости, первыми на подозрении у врачей обычно оказываются цирроз печени (причина 75% случаев асцита), онкологические заболевания (10% случаев) и сердечная недостаточность (5% случаев). На все остальные заболевания вместе взятые приходится лишь 10% случаев асцита брюшной полости.
Конечно, асцит возникает далеко не у всех людей, страдающих вышеуказанными заболеваниями. Однако существуют факторы риска, повышающие шансы развития асцита: алкоголизм, наркомания, гепатиты, ожирение и высокий уровень холестерина, а также сахарный диабет.
Признаки патологии
Асцит брюшной полости чаще всего развивается постепенно, на протяжении многих месяцев, и потому большинство пациентов очень долго не обращают на него внимания. Зачастую люди просто думают, что набирают вес.
На ранних стадиях заметить асцит действительно сложно: нужно, чтобы собралось не менее литра жидкости. Лишь после этого начинают проявляться типичные симптомы асцита брюшной полости: боль в животе, метеоризм, отрыжка и изжога, затрудненное дыхание, отеки ног. По мере увеличения объема жидкости живот тоже увеличивается, вскоре человеку становится сложно наклоняться. Живот приобретает форму шара, могут появиться растяжки и расширенные вены.
Но для того, чтобы поставить диагноз, мало внешних признаков — необходимо проконсультироваться с врачом.
Диагностика
Она начинается с визуального осмотра и пальпации живота. Опытный врач может диагностировать асцит уже на основании только этих данных, однако для уточнения требуются более точные методы. Недостаточно знать, что у пациента асцит — гораздо важнее выяснить, что его вызвало.
При подозрении на асцит назначается УЗИ брюшной полости и грудной клетки — оно позволяет увидеть как асцит, так и новообразования или изменения в структуре печени. Иногда назначается также и допплерография, показывающая состояние вен.
Рентгенография — еще один метод, широко применяемый в диагностике асцита. Это обследование дает возможность выявить туберкулез или увеличение размеров сердца, которые могут быть причиной скопления жидкости в брюшной полости.
МРТ и КТ — очень точные диагностические методы, которые позволяют увидеть наличие жидкости даже там, где его сложно рассмотреть при УЗИ и рентгенографии.
В некоторых случаях врач может направить пациента на лапароскопию, при которой производится прокол брюшной стенки и скопившаяся жидкость берется на анализ. Проводятся также биохимический анализ крови и анализ мочи.
Принципы терапии
Лечение асцита всегда начинается с лечения основного заболевания, вызвавшего скопление жидкости.
- При асците, вызванном сердечными заболеваниями, назначают сосудорасширяющие препараты, мочегонные и гликозиды.
- При почечных болезнях показаны низкосолевая диета и ограничение потребления жидкости.
- При нарушениях белкового обмена назначается диета с оптимальным содержанием белка и переливание альбумина.
- При циррозе применяют гепатопротекторы.
В дополнение к этому назначают симптоматическую терапию:
- низкосолевую диету (не более 2 г соли в сутки), а в некоторых случаях — вовсе бессолевой рацион. Если причиной асцита стал цирроз, следует также ограничить потребление жидкости;
- препараты калия и мочегонные средства.
Во время лечения врач следит за изменениями в состоянии пациента и, в особенности, — за его весом. Если выбранные терапевтические меры работают, потеря веса должна составлять около 500 граммов в сутки.
Хирургическое вмешательство
Если консервативные методы по каким-либо причинам не дают ожидаемого результата, показано хирургическое вмешательство. Нередко при асците проводят удаление жидкости путем постепенного дренажа (если ее количество значительно). Хирург делает небольшой прокол в брюшине и вставляет в него дренажную трубку (лапароцентез).
Альтернативой этому болезненному и сопряженному с большими рисками для здоровья методу является установка постоянных катетеров и подкожных портов. В результате асцитическая жидкость удаляется по мере ее накопления. Этот подход значительно облегчает жизнь пациентам, позволяет исключить необходимость повторных проколов, а значит — снизить риск повреждения внутренних органов и воспалений.
Установка системы представляет собой несложную хирургическую операцию, в процессе которой врач вводит конец катетера (изготавливается из гипоаллергенных материалов) в брюшную полость, сам же порт (он изготовлен из титана) устанавливается подкожно в области реберной дуги. Чтобы эвакуировать скопившуюся в брюшной полости жидкость, необходимо проткнуть кожу и силиконовую мембрану камеры порта специальной иглой. Через нее и откачивается асцитическая жидкость. Подобным способом можно ввести лечебные препараты.
Иногда требуется так называемое внутрипеченочное шунтирование, при котором врач создает сообщение между печеночной и воротной веной.
В тяжелых случаях может потребоваться пересадка печени.
Прогноз лечения
Чем раньше асцит будет диагностирован и начнется лечение, тем выше шансы на успех. Избавиться от асцита на ранних стадиях намного проще. Но есть некоторые факторы, которые негативно влияют на эффективность терапии, — это пожилой возраст, сахарный диабет, гипотония, онкологические заболевания (и особенно рак печени), перитонит, а также пониженный уровень альбумина.
Асцит смертельно опасен. Примерно в 50% случаев, если назначение диуретиков не помогает, развитие асцита заканчивается трагически. Особенно опасен асцит при раке — летальный исход вероятен примерно в 60% случаев.
Возможные осложнения и риск рецидивов
Следует помнить о том, что асцит всегда ухудшает течение основного заболевания, вызывая дыхательную недостаточность, гидроторакс, грыжи, непроходимость кишечника и массу других осложнений.
Даже если асцит удалось вылечить, следует очень внимательно относиться к своему здоровью, так как всегда есть риск рецидивов. Поэтому даже после излечения асцита следует придерживаться назначенной врачом диеты.
Скопление жидкости в брюшной полости может вызывать сильный дискомфорт, но еще до того, как это произойдет, проявляются другие симптомы. Оставлять их без внимания не следует — обязательно обратитесь к врачу.
Где можно диагностировать асцит и начать его лечение?
Рассказывает представитель сети клиник «АВС-медицина»:
«Асцит — серьезное осложнение, свидетельствующее о том, что лечение основного заболевания затягивать нельзя. Однако это заболевание зачастую нужно еще правильно диагностировать, ведь многие склонны не обращать внимания на отеки, метеоризм и другие симптомы и откладывать визит к врачу до последнего. Поскольку в этом случае на постановку диагноза остается мало времени, имеет смысл обратить внимание на коммерческие медицинские центры, где вас могут оперативно принять.
Наша сеть клиник «АВС-медицина» — существует с 2012 года. В ее составе работает диагностический центр рядом с метро «Парк культуры», где вы сможете пройти полное обследование с использованием современного оборудования, к тому же это можно сделать и в нашей клинике в Балашихе. Получить консультацию терапевта, сдать необходимые анализы и получить направление к специалистам можно в любой нашей клинике. В сложных случаях мы направляем на прием в нашу «Клинику заслуженных врачей РФ» на «Чистых прудах», где работают именитые специалисты, имеющие правительственные награды в области медицины. Тем не менее, несмотря на регалии врачей, «АВС-медицина» — это доступные цены, в том числе и на годовое обслуживание. Мы разработали несколько комплексов услуг стоимостью от 32 000 до 96 000 рублей в год, которые дают возможность получить все необходимые консультации и процедуры на выгодных условиях. Также можно оформить карту привилегированного клиента, по которой можно получать накопительные скидки 5–15%».
P.S. Прием в клиниках «АВС-медицина» ведется по записи, которая доступна онлайн и по телефону.
Клиники «АВС-медицина»:
- Поликлиника на «Чистых прудах» — Лицензия ЛО-77-01-012180 от 21 апреля 2016 года выдана Департаментом здравоохранения города Москвы.
- Поликлиника на «Бауманской» — лицензия ЛО-77-01-013027 от 1 сентября 2016 года выдана Департаментом здравоохранения города Москвы.
- Поликлиника на «Улице 1905 года» — лицензия ЛО-77-01-013523 от 23 ноября 2016 года выдана Департаментом здравоохранения города Москвы.
- Поликлиника на «Коломенской» — лицензия ЛО-77-01-012454 от 8 июня 2016 года выдана Департаментом здравоохранения города Москвы.
- Поликлиника на «Беговой» — лицензия ЛО-77-01-013720 от 28 декабря 2016 года выдана Департаментом здравоохранения города Москвы.
- Поликлиника в Балашихе — лицензия ЛО-50-01-007895 от 28 июля 2016 года выдана Министерством здравоохранения Московской области.
- Поликлиники в Коммунарке и Ромашково — лицензия ЛО-50-01-009187 от 14 ноября 2017 года выдана Министерством здравоохранения Московской области.
- Поликлиника на «Парке культуры» — Лицензия ЛО-77-01-014762 от 30 августа 2017 года выдана Департаментом здравоохранения города Москвы.