Хиломикроны и ЛПОНП переносят триацилглицеролы
Транспорт триацилглицеролов от кишечника к тканям ( экзогенные ТАГ) осуществляется в виде хиломикронов (ХМ), от печени к тканям ( эндогенные ТАГ) – в виде липопротеинов очень низкой плотности .
В транспорте ТАГ к тканям можно перечислить последовательность следующих событий:
- Образование незрелых первичных ХМ в кишечнике.
- Движение первичных ХМ через лимфатические протоки в кровь.
- Созревание ХМ в плазме крови – получение белков апоС-II и апоЕ от ЛПВП.
- Взаимодействие ХМ с липопротеинлипазой (ЛПЛ) эндотелия кровеносных сосудов, которая отщепляет жирные кислоты от ТАГ. Далее жирные кислоты проникают непосредственно в клетки данной ткани или, связываясь с альбумином, разносятся по организму. В результате количество ТАГ в хиломикроне резко снижается, образуются остаточные ХМ.
- Переход остаточных ХМ в гепатоциты и полный распад их структуры.
- Синтез ТАГ в печени из пищевой глюкозы. Использование липидов, пришедших в составе остаточных ХМ.
- Образование первичных ЛПОНП в печени.
- Созревание ЛПОНП в плазме крови – получение белков апоС-II и апоЕ от ЛПВП.
- Взаимодействие с липопротеинлипазой эндотелия и потеря большей части ТАГ. Образование остаточных ЛПОНП (по-другому липопротеины промежуточной плотности, ЛППП).
- Далее остаточные ЛПОНП
- переходят в гепатоциты и полностью распадаются,
- либо остаются в плазме крови и превращаются в ЛПНП.
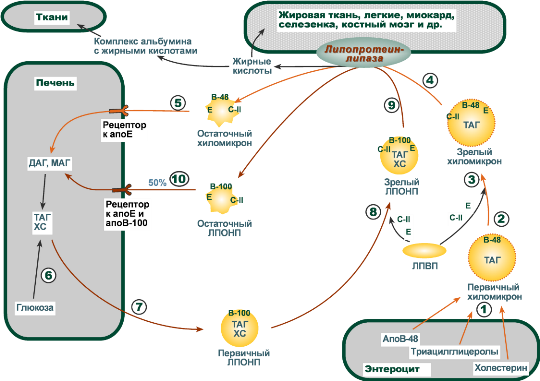
Схема транспорта экзогенных и эндогенных триацилглицеролов
(цифрами обозначены события соответственно тексту)
Функции и значение
Липиды играют важную роль в организме человека. Они содержатся во всех клетках и тканях и участвуют во многих обменных процессах.

- Липопротеины – основная транспортная форма липидов в организме. Поскольку липиды являются нерастворимыми соединениями, они не могут самостоятельно выполнять свое предназначение. Липиды связываются в крови с белками – апопротеинами, становятся растворимыми и образуют новое вещество, получившее название липопротеид или липопротеин. Эти два названия являются равноценными, сокращенно — ЛП.
Липопротеины занимают ключевое положение в транспорте и метаболизме липидов. Хиломикроны транспортируют жиры, поступающие в организм вместе с пищей, ЛПОНП доставляют к месту утилизации эндогенные триглицериды, с помощью ЛПНП в клетки поступает холестерин, ЛПВП обладают антиатерогенными свойствами.
- Липопротеины повышают проницаемость клеточных мембран.
- ЛП, белковая часть которых представлена глобулинами, стимулируют иммунитет, активизируют свертывающую систему крови и доставляют железо к тканям.
Повышенный уровень хиломикронов
Патология, при которой увеличивается количество ЛПУНП, называется гиперхиломикронемия. Это редкий симптом, который чаще всего наблюдается у детей. Существует два наследственных заболевания, сопровождающиеся гиперхиломикронемией – врожденное отсутствие липопротеинлипазы или ее активатора аполипопротеина С-ІІ. Механизм развития обеих патологий схож. Отсутствие фермента или его активатора делает невозможным расщепления хиломикронов жировой, мышечной тканью. Печень же не справляется с таким объемом работы. Из-за чего ЛПУНП начинают накапливаться организмом.
Интересно, что для лечения дефицита липопротеиназы разработано самое дорогое в мире генное лекарство – Глибера. Одна инъекция препарата стоит 1,6 миллионов долларов. Производитель утверждает, что однократного введения достаточно для замены дефектного гена нормальным. Высокую цену объясняют в том числе узким рынком. Ведь это заболевание диагностируется у 1-2 человек на 1 000 000.
У взрослых гиперхиломикронемия может наблюдаться при диабете, системной волчанке, острой перемежающейся порфирии, множественной миеломе.
Анализ крови на хиломикроны
Чтобы исследовать липидный обмен в организме, необходимо прибегнуть к биохимическому анализу крови. Исследуемым материалом для определения уровня ХМ является сыворотка крови. Особенностью анализа является то, что забор биоматериала должен производиться не стандартно – на голодный желудок, а приблизительно через 12 часов после приёма пищи. Это связано с особенностью образования и распада хиломикронов.
Взятую из вены кровь в специальной пробирке помещают на центрифугу, чтобы отделить плазму от форменных элементов. После центрифугирования форменные элементы под видом сгустка оседают на дно пробирки, а сыворотка остаётся на поверхности. На факт присутствия ХМ укажет муно-белесоватая плазма. Специалисты называют её хилёзной сывороткой.
Чтобы определить непосредственно наличие хиломикронов, проводится специальный тест. Он позволяет выявить нарушения обмена липидов. Пробирку с сывороткой помещают на 12 часов на холод. На протяжении этого времени частицы скапливаются у поверхности плазмы.
Расшифровка результатов проводится спустя 12 часов и основывается на изменении цвета содержимого пробирки, разделении его на слои. О повышении хиломикронов свидетельствует молочно-белая плёнка на поверхности исследуемого материала. Сама сыворотка остаётся прозрачной.
Анализ уровня хиломикрон не выносится отдельным пунктом при проведении биохимического анализа крови на липидный обмен, так как используются более информативные показатели (общий холестерин, ЛПНП, ЛПВП, триглицериды и коэффициент атерогенности).
болезни
Дислипидемии — это дисбалансы, возникающие в липидах крови, для которых характерно повышение уровня холестерина (гиперхолестеринемия) или триглицеридов (гипертриглицеридемия).
Дислипидемия I типа обусловлена увеличением выработки хиломикрона, что приводит к увеличению количества триглицеридов в крови.
Наблюдалось, что некоторые дислипидемии вызваны генетическими мутациями, которые влияют на синтез или метаболизм липопротеинов. Один из них известен как синдром хиломикронемии.
Синдром хиломикронемии встречается редко и возникает из-за отсутствия продуцирования фермента LLP. Этот синдром является наследственным и может способствовать развитию диабета и ожирения, среди прочего.
Другим генетическим заболеванием, связанным с хиломикронами, является болезнь Андерсона. Это редко и наследуется по аутосомной передаче (в несексуальных генах) рецессивный.
Болезнь Андерсона — это изменение в синтезе и секреции хиломикронов, поэтому выработка холестерина очень низкая.
Симптомами этого заболевания являются стеаторея (диарея с наличием липидов в кале) и задержка роста. Эти симптомы появляются с первых месяцев жизни пациента.
Выведение холестерина из организма
Классический путь выведения холестерина: транспорт холестерина с периферии в печень (ЛПВП), захват клетками печени (SR-BI), экскреция в желчь и выведение через кишечник, где большая часть холестерина возвращается в кровь [10].
Основная функция ЛПВП — обратный транспорт холестерина в печень. Плазменные ЛПВП являются результатом комплекса различных метаболических событий. Состав ЛПВП очень различается по плотности, физико-химическим свойствам и биологической активности. Это сферические или дисковидные образования. Дисковидные ЛПВП в основном состоят из апопротеина A-I с вложенным слоем фосфолипидов и свободного холестерина. Сферические ЛПВП больше и дополнительно содержат гидрофобное ядро из эфиров холестерина и небольшого количества триглицеридов.
При метаболическом синдроме активируется обмен триглицеридов и эфиров холестерина между ЛПВП и триглицерид-богатыми липопротеинами. В результате содержание триглицеридов в ЛПВП повышается, а холестерина снижается (т.е. холестерин не выводится из организма) [11]. Отсутствие ЛПВП у людей встречается при болезни Tangier, главные клинические проявления которой — увеличенные оранжевые миндалины, роговичная дуга, инфильтрация костного мозга и мукозного слоя кишечника [3].
Если коротко обобщить, то страшен не сам холестерин, который является необходимым компонентом, обеспечивающим нормальную структуру клеточных мембран и транспорт липидов в крови, а кроме того он является сырьем для производства стероидных гормонов. Метаболические расстройства же проявляются при нарушении баланса ЛПНП и ЛПВП , что отражает нарушение системы транспорта липопротеинов, включающей работу печени, образование желчи и участие макрофагов. Поэтому любые заболевания печени, а также аутоиммунные процессы могут вызвать развитие атеросклероза даже при вегетарианской диете. Если мы вернемся к изначальным опытам Н.А. Аничкова по кормлению кроликов пищей, богатой холестерином, то увидим, что холестерин не встречается в естественном рационе кроликов и поэтому, как яд, нарушает работу печени, вызывает сильное воспаление сосудов и, как следствие, образование бляшек.
Восстановление этого баланса искусственным путем (например, на молекулярном уровне с использованием наночастиц) когда-нибудь станет основным способом лечения атеросклероза (см. «Наночастицами — по „плохому“ холестерину!» [13]). — Ред.
