Стенокардия напряжения и ее функциональные классы: описание и принципы лечения
Для стенокардии напряжения, или грудной жабы, хронического заболевания кардиоваскулярной системы, характерны загрудинные боли при физических или гастрономических нагрузках, в стрессовых состояниях, резком переохлаждении. Этим она отличается от другой формы – стенокардии покоя. Давящие, сжимающие или жгучие боли появляются из-за того, что клетки сердечной мышцы пребывают в состоянии резкого дефицита кислорода (ишемии).
Боли при грудной жабе быстро уменьшаются и пропадают практически сразу после того, как человек кладет под язык таблетку Нитроглицерина или прекращает выполнять какую-либо физическую работу. Это главное отличие «стенокардических» болей от других.
Стенокардия напряжения считается наиболее распространенной разновидностью ишемической болезни сердца и находится под кодом МКБ I20.8.
По данным Всемирной организации здравоохранения (ВОЗ) во всем мире стенокардией страдают около 300 000 000 человек. Средний возраст начала заболевания – 45-50 лет. Соотношение мужского и женского пола составляет 2,5:1. Однако это касается только женщин в пременопаузальном периоде. После наступления менопаузы этот показатель сравнивается с мужчинами. Этому факту есть вполне конкретное объяснение.
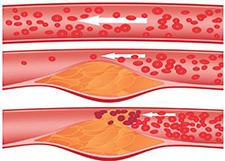
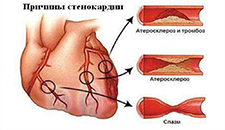
Основной причиной стенокардии напряжения является ухудшение прохождения крови по сосудам, питающим сердечную мышцу (коронарным артериям) вследствие атеросклероза. Он возникает из-за того, что в стенках сосудов откладывается холестерин, а именно, так называемая «плохая» его разновидность (липопротеиды низкой и очень низкой плотности). Женские половые гормоны (эстрогены) обладают способностью снижать уровень этой фракции, что уменьшает степень формирования атеросклеротической бляшки. А при наступлении менопаузы содержание защитных гормонов в крови женщины резко снижается, что повышает концентрацию «плохого» холестерина и, соответственно, скорость развития патологии.
Если вовремя не распознать и не начать лечить стенокардию напряжения, то она может привести к инфаркту миокарда – «убийце номер один» среди всех заболеваний.
Стенокардия напряжения 1 ФК
При 1 ФК стенокардии напряжения пациент отлично справляется с обычной повседневной нагрузкой. Такие действия, как интенсивная ходьба и подъем по ступеням, не вызывают у больного приступа стенокардии. Довольно редко с этим функциональным классом обращаются в стационар, поскольку человек может даже не знать о наличии заболевания. Как правило, симптомы стенокардии проявляются при выполнении достаточно интенсивных упражнений, очень быстром и длительном беге, нагрузках, непривычных для обычного человека. Для диагностики стенокардии ФК1 необходимо применить метод велоэргометрической пробы.
Стенокардия напряжения ФК 2 предполагает незначительные ограничения физической нагрузки. Приступ может возникнуть при:
- ходьбе более, чем на 200 м;
- быстром подъеме по лестнице;
- сильном эмоциональном перевозбуждении;
- ходьбе против ветра;
- курении;
- переедании.
Если больной избегает данных факторов, стенокардия может не проявлять себя довольно длительное время. Болевой синдром обычно прекращается вскоре после приема нитроглицерина или в состоянии покоя. Однако со временем симптомы могут начать проявляться при менее значительном напряжении. В этом случае стенокардия часто является симптомом ишемической болезни сердца.
Стабильная стенокардия напряжения 2 ФК предполагает некоторые ограничения в физической нагрузке пациента, а также медикаментозное лечение. Обычно больному назначают препараты, купирующие приступ, нормализующие артериальное давление и улучшающие качество крови. Не менее важна при этом и профилактика, в частности – отказ от курения, здоровое питание, физическая активность в допустимых врачом пределах.
Симптомы, течение
При стенокардии боль всегда отличается следующими признаками:
- носит характер приступа, т. е. имеет четко выраженное время возникновения и прекращения, затихания;
- возникает при определенных условиях, обстоятельствах;
- начинает стихать или совсем прекращается под влиянием нитроглицерина (через 1 — 3 мин после его сублингвального приема).
Условия появления приступа стенокардии напряжения: чаще всего — ходьба (боль при ускорении движения, при подъеме в гору, при резком встречном ветре, при ходьбе после еды или с тяжелой ношей), но также и иное физическое усилие, или (и) значительное эмоциональное напряжение. Обусловленность боли физическим усилием проявляется в том, что при его продолжении или возрастании неотвратимо возрастает и интенсивность боли, а при прекращении усилия боль стихает или исчезает в течение нескольких минут.
Названные три особенности боли достаточны для постановки клинического диагноза приступа стенокардии и для отграничения его от различных болевых ощущений в области сердца и вообще в груди, не являющихся стенокардией.
Распознать стенокардию часто удается при первом же обращении больного, тогда как для отклонения этого диагноза необходимы наблюдение за течением болезни и анализ данных неоднократных расспросов и обследований больного. Следующие признаки дополняют клиническую характеристику стенокардии, но их отсутствие не исключает этот диагноз:
- локализации боли за грудиной (наиболее типична!), редко — в области шеи, в нижней челюсти и зубах, в руках, в надплечье и лопатке (чаще слева), в области сердца;
- характер боли — давящий, сжимающий, реже — жгучий (подобно изжоге) или ощущение инородного тела в груди (иногда больной может испытывать не болевое, а тягостное ощущение за грудиной и тогда он отрицает наличие собственно боли);
- одновременные с приступом повышения АД, бледность покровов, испарина, колебания частоты пульса, появление зкстрасистол.
Все это характеризует стенокардию напряжения. Тщательность врачебного расспроса определяет своевременность и правильность диагностики болезни. Следует иметь в виду, что нередко больной, испытывая типичные для стенокардии ощущения, не сообщает о них врачу как о «не относящихся к сердцу», или, напротив, фиксирует внимание на диагностически второстепенных ощущениях «в области сердца».
Стенокардия покоя в отличие от стеиокардии напряжения возникает вне связи с физическим усилием, чаще по ночам, но в остальном сохраняет все черты тяжелого приступа грудной жабы и нередко сопровождается ощущением нехватки воздуха, удушьем.
У большинства больных течение стенокардии характеризуется относительной стабильностью. Под этим понимают некоторую давность возникновения признаков стенокардии, приступы которой за этот период мало изменялись по частоте и силе, наступают при повторении одних и тех же либо при возникновении аналогичных условий, отсутствуют вне этих условий и стихают в условиях покоя (стенокардия напряжения) либо после приема нитроглицерина. Интенсивность стабильной стенокардии квалифицируют так называемым функциональным классом (ФК).
К IФК относят лиц, у которых стабильная стенокардия проявляется редкими приступами, вызываемыми только избыточными физическими напряжениями. Если приступы стабильной стенокардии возникают и при обычных нагрузках, хотя и не всегда, такую стенокардию относят ко IIФК, а в случае приступов при малых (бытовых) нагрузках — к III ФК. IV ФК фиксируют у больных с приступами при минимальных нагрузках, а иногда и в отсутствие их.
Стенокардия должна настораживать врача, если: приступ возник впервые, но в особенности — если впервые возникшие приступы учащаются и усиливаются с первых же недель болезни; течение стенокардии утрачивает свою стабильность: частота приступов нарастает, они возникают в иных, чем прежде, условиях (при меньших нагрузках, напряжениях), появляются и вне напряжений (в покое, ранним утром), как бы переходят из I — II ФК в III — IV ФК; т. е. течение стенокардии изменилось, приобретя существенно новые характеристики.
Изменения ЭКГ (снижение сегмента ST, инверсия зубцов T, аритмии), а также небольшое повышение активности ферментов сыворотки крови (КФК, ЛДГ, ЛДГ1, АсАТ), как правило, отсутствуют в таких случаях, но наличие этих признаков дополнительно подтверждает нестабильность стенокардии. Предынфарктная стенокардия не всегда завершается инфарктом сердца (вероятность развития инфаркта составляет около 30%); это необходимо учитывать в клинической диагностике.
Изредка встречается так называемая вариантная (вазоспастическая) форма стенокардии, отличающаяся спонтанным характером приступа, регистрируемыми на ЭКГ резкими подъемами сегмента ST, рефрактерностью к бетаблокаторам (анаприлину и обзидану), но чувствительностью к антагонистам ионов кальция (верапамил, фенигидин, коринфар).
Основой диагноза любой из форм и вариантов течения стенокардии является правильно построенный и тщательно проведенный расспрос больного. В неясных случаях проводят пробу с физической нагрузкой (велоэргометрическая проба) с целью выявления скрыто существующей коронарной недостаточности. Тактику установления диагноза определяет следующая схематическая последовательность решения основных вопросов:
- Коронарная (ангинозная) ли природа боли?
- Имеются ли признаки предынфарктной стенокардии?
- Не связано ли настоящее обострение в течение ишемической болезни сердца с влиянием внесердечных (сопутствующих) заболеваний?
Лишь убедительно аргументированный отрицательный ответ на первый из трех вопросов дает право на поиск другой причины (источника) болей: обнаружение у больного другой болезни в качестве источника его болевых ощущений не может исключить наличие у него одновременно и приступов грудной жабы как проявления ишемической болезни сердца. О болях в области сердца нестенокардического характера (см. Кардиалгии.)
Осложнений собственно стенокардии не наблюдается, если она не становится выражением прогрессирования кардиосклероза и если она не оказывается первым проявлением развивающегося инфаркта миокарда. Поэтому приступ стенокардии, затянувшийся на 20 — 30 мин, а также нестабильная стенокардия требуют электрокардиографического обследования в ближайшие часы (сутки) и определения наличия реактивных сдвигов активности ряда ферментов в крови, температуры тела (см. Инфаркт миокарда).
Диагностика и лечение стабильной стенокардии
На приеме кардиолог предложит пациенту ответить на вопросы (согласно вопроснику Роуза), касающихся характера и порядка возникновения приступов.
Далее следует инструментальная диагностика:
ЭКГ в состоянии покоя; Для подтверждения данных, полученных по ЭКГ, оценивается сердечная деятельность в состоянии активности (стресса) с помощью заезда на велоэргометре.
Холтеровский мониторинг (обычно назначается больным с 4 функциональным классом стенокардии) Альтернативой заездам на велоэргометре может служить фармакологическая стресс – эхокардиография. Введение специального препарата провоцирует нарушение сократительной функции некоторых участков сердечной мышцы, а ультразвук «видит» все особенности поведения сердца в этот момент.
Кардиолог может назначить дополнительные исследования, если указанные выше способы диагностики не дают однозначной картины.
Лечение стабильной стенокардии может включать в себя прием следующих групп лекарственных препаратов:
- Нитраты. Назначаются пациентам для того, чтобы предупреждать приступы стенокардии;
- Блокаторы β-адренорецепторов (или бета-блокаторы). Их действие направлено на блокирование определенных рецепторов в человеческой нервной системе. Благодаря бета-блокаторам замедляется ритм сердечных сокращений, пропадает ощущение тревоги, снижается артериальное давление;
- Антагонисты кальция. Данная группа лекарств с одной стороны уменьшает потребность миокарда в кислороде, а с другой препятствует проникновению в стенку сосуда свободного холестерина;
- Миокардиальные цитопротекторы. Принимаются с целью профилактики приступов стенокардии при длительном лечении;
- Статины. Эта группа препаратов влияет на показатели липидного обмена, способствует стабилизации атеросклеротической бляшки, устранению воспаления, а также предупреждает прогрессирование атеросклеротического процесса;
- Антитромбоцитарные препараты. К ним относится всем известный аспирин.
- Ингибиторы ангиотензин-превращающего фермента (ИАПФ). Обладают сосудорасширяющим действием. Зачастую назначаются больным стенокардией, у которых выявлен сахарный диабет.
Назначая ту или иную схему лечения, доктора стремятся вернуть пациенту ощущение комфорта, увеличить уровень безболезненно переносимых нагрузок, свисти к минимуму риск инфаркта миокарда и вероятность новых приступов.
Очень опасная жаба – прогрессирующая стенокардия. Характеризуется тем, что пациент жалуется не отсутствия облегчения после приема нитроглицерина. При прогрессирующей стенокардии увеличивается тяжесть и частота приступов.
Данная форма опасна высокой вероятностью инфаркта миокарда
Пациенту с прогрессирующей стенокардией требуется срочная госпитализация. В обязательном порядке больному будет сделана коронарография. Это необходимо, чтобы в мельчайших подробностях рассмотреть коронарные артерии, степень их сужения и места сужения.
Предынфарктное состояние – так ярче всего характеризуется прогрессирующая стенокардия, лечение её начинается с определения больного в стационар.
Далее следует ограничение двигательной нагрузки, назначение диеты, подбор оптимальной дозировки антиангиальных средств и аспирина.
К нашему сожалению, более чем в 50 % случаев прогрессирующая стенокардия все-таки провоцирует инфаркт миокарда . В остальных 50% удается добиться стабилизации состояния.
Хирургическое лечение стенокардии применяются, если терапевтические методы не дали требуемого результата, в частности, когда коронарография показывает наличие сильного сужения просвета коронарных артерий.
Вазоспастическая (спонтанная) стенокардия
Её также называют стенокардией Принцметала. Подобная форма встречается достаточно редко.
Выражается тяжелыми и длительными приступами, нередко возникающими даже в состоянии покоя.
Лечение вазоспастической стенокардии
Для лечения стенокардии Принцметала используются уже упомянутые нами нитраты и антагонисты кальция. Вместо бета-блокаторов назначают α1-адреноблакаторы.
Докторами может быть принято решение о хирургическом вмешательстве, если вазоспастическая стенокардия сочетается с коронарным атеросклерозом.
Профилактика стенокардии
стенокардия симптомы лечениеЗдоровый образ жизни, отказ от продуктов, изобилующих холестерином, умеренные кардионагрузки – мы повторяем эти простые советы из статьи в статью. И будет повторять пока, как говориться сил, хватит.
Симптомы стабильной стенокардии
Стабильная стенокардия проявляется возникновением ангинозных приступов во время ходьбы, физического усилия или сильного эмоционального напряжения. Больные стабильной стенокардией обычно предъявляют жалобы на неприятные ощущения в груди (тяжесть, давление, удушье) или явную боль за грудиной, имеющую сжимающий, распирающий, давящий или жгучий характер. Боль иррадиирует в левое плечо и руку, межлопаточную область, нижнюю челюсть, область эпигастрия, реже — в обе стороны грудной клетки, задние отделы шеи, ниже пупка.
Во время приступа стабильной стенокардии больны не могут вздохнуть полной грудью, обычно прижимают к грудине ладонь или кулак, стараются замедлить темп движения, замереть, принять положение стоя или сидя. Болевой синдром сопровождается чувством «страха смерти», быстрой утомляемостью, потоотделением, тошнотой, рвотой, повышением АД (реже гипотонией), учащением сердечного ритма (тахикардией).
Приступ стабильной стенокардии постепенно нарастает, продолжается от 1 до 10-15 мин и быстро стихает после прекращения нагрузки или приема нитроглицерина (обычно в течение 5 минут). Если болевой приступ затянулся свыше 15-20 минут, следует предположить его перерастание в инфаркт миокарда. У молодых пациентов иногда проявляется феномен «прохождения через боль», при котором боль уменьшается или исчезает при увеличении интенсивности нагрузки из-за лабильности тонуса сосудов.
Прогноз. Профилактика
К сожалению, в практике врачей встречаются пациенты, которые не воспринимают всерьёз перенесённый инфаркт миокарда. Они не запоминают название препаратов, которые принимают, предоставляют контроль приёма этих лекарств своему супругу или супруге и обращаются за помощью не в плановом порядке, а лишь при появлении боли в сердце. Такое отношение к своему здоровью крайне опасно.
Однако чаще всего встречаются люди со стенокардией, которые контролируют свой пульс и уровень ЛПНП, знают все препараты наизусть, разбираются в качестве лекарственного средства и каждый год планово посещают терапевта и кардиолога. У таких пациентов прогноз заболевания, безусловно, благоприятный.
Эти две группы пациентов хорошо демонстрируют, что прогноз зависит от факторов риска, приверженности к лечению и своевременной терапии.
Что делать в случае приступа стенокардии или инфаркта миокарда
- Прекратить любую нагрузку (как физическую, так и эмоциональную).
- Постараться сесть, если есть такая возможность.
- Освободиться от сковывающих вещей: ослабить ремень или галстук, расстегнуть цепочку на шее и другие предметы туалета, стягивающие грудную клетку.
- Открыть окна и двери для того, чтобы впустить свежий воздух.
- Положить одну таблетку нитроглицерина под язык ил использовать нитроспрей. Если чувство боли не исчезло через три минуты, повторно принять ещё одну таблетку нитроглицерина или нитроспрей.
- Если боль не исчезла спустя 10-15 минут, вызвать врача скорой помощи и разжевать одну таблетку аспирина. [7]
Что нужно делать, чтобы стенокардия не появилась
- Отказаться от вредных привычек: курения, злоупотребления алкоголем.
- Регулярно выполнять кардионагрузки, в которые не входит поднятие тяжести: бег, ходьба, плавание, катание на лыжах и коньках, скандинавская ходьба, танцы и т.д.
- Сбалансированно питаться: употреблять больше овощей и меньше животных жиров, жаренного и солёного.
- Избегать стрессов.
- Тратить достаточно времени на сон.
- Контролировать массу тела.

Самое главное — вести активный образ жизни. Если нравится кататься на лыжах, ходить на танцы или по вечерам прогуливаться с друзьями, то не стоит от этого отказываться, ведь тогда настроение будет хорошим, тело стройным, а сосуды здоровыми.
