СПИД: симптомы, лечение, прогноз

Синдром приобретенного иммунодефицита (СПИД) – это тяжелое заболевание, которое развивается на фоне ВИЧ-инфекции и, по сути, является ее терминальной стадией. Люди, зараженные ВИЧ, умирают не от патологических воздействий вируса иммунодефицита на организм, а от последствий СПИДа – оппортунистических инфекций и онкологических болезней.
Кому ставят диагноз СПИД?
Переход ВИЧ-инфекции в СПИД констатируется при наличии у больного ряда критериев:
 Положительного теста на ВИЧ.
Положительного теста на ВИЧ.- Уменьшения количества CD4+ лимфоцитов до показателей менее 200 клеток на мкл крови. Эти клетки наибольшим образом поражаются вирусом иммунодефицита, поэтому именно по ним оценивают состояние иммунной системы больного ВИЧ-инфекцией.
- Появление СПИД-индикаторных заболеваний – патологических состояний, которые в большинстве случаев развиваются у людей с ВИЧ из-за критического снижения иммунитета.
К СПИД-индикаторным заболеваниям относят:
- Бактериальные инфекции (туберкулез, тяжелые рецидивирующие пневмонии, болезни, вызванные атипичными микобактериями, распространенный сальмонеллез).
- Грибковые инфекции (тяжелый кандидоз, криптококкоз, гистоплазмоз, пневмоцистную пневмонию).
- Вирусные инфекции (хроническое поражение кожи, слизистых, бронхов, легких, пищевода, вызванное вирусом простого герпеса, цитомегаловирусную и папилломавирусную инфекции, специфическое поражение ЦНС полиомавирусом – мультифокальную лейкоэнцефалопатию).
- Протозойные инфекции (токсоплазмоз, криптоспоридоз, микроспоридоз).
- Другие болезни (саркому Капоши, инвазивный рак шейки матки, неходжкинскую лимфому, ВИЧ-энцефалопатию, истощающий синдром и т.д.).
Инфекционные заболевания, которые поражают людей со СПИДом, называют оппортунистическими. Их особенностью является то, что возбудители данных инфекций зачастую живут в организме человека, но иммунитет не дает им возможности активизироваться. Активация же свидетельствует о серьезном иммунодефиците. Поэтому возникновение оппортунистических инфекций – это всегда прямое показание обследоваться на ВИЧ.
Первые признаки СПИДа
Проявления СПИДа очень разнообразны. Их характер во многом зависит от возраста, условий и образа жизни, качества оказываемой медицинской помощи и даже географического положения больного. Например, в развивающихся странах с высокой заболеваемостью туберкулезом именно эта инфекция является наиболее опасной для больных СПИДом, в Европе же на первый план выходят вирусные и грибковые инфекции.
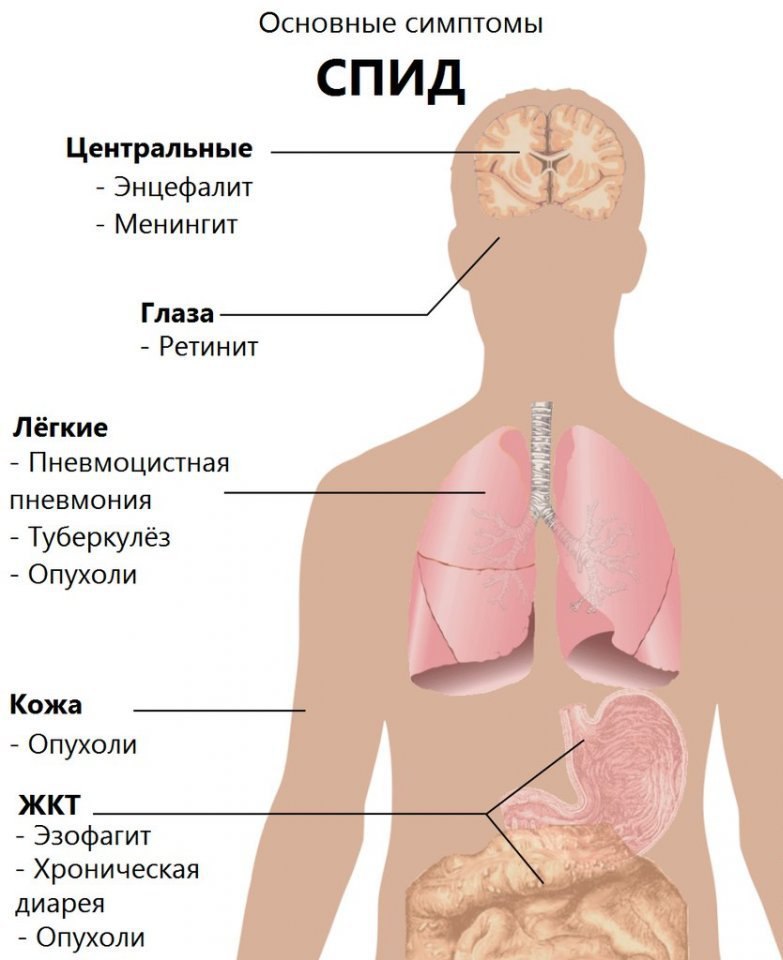
Дерматологические признаки СПИДа:
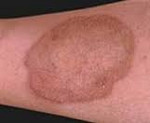
- Себорейный дерматит, который проявляется сыпью, жирными чешуйками на коже лица, головы, груди, спины, сильным зудом, перхотью.
- Саркома Капоши – злокачественное заболевание, при котором на теле (чаще на ногах) возникают красновато-бурые или синюшные пятна и узелки. Помимо этого, появляется отек конечности и язвы на месте высыпаний. Аналогичные проявления могут быть на слизистой рта, в желудочно-кишечном тракте и легких. Развитие саркомы Капоши при СПИДе ученые связывают с активацией особого герпесвируса.
- Простой и опоясывающий герпес, склонные к тяжелому и затяжному течению с обширным поражением кожи и видимых слизистых оболочек.
- Множественные бородавки, контагиозный моллюск, остроконечные кондиломы в области гениталий, на лице, во рту.
- «Волосатая» лейкоплакия ротовой полости – белые линии и пятна на языке, которые имеют вирусную природу.
- Стойкий кандидоз ротовой полости и перианальной зоны.
- Грибковое поражение кожи и ногтей.
Желудочно-кишечные проявления:
- Диарея, которая продолжается больше месяца и приводит к нарушению всасывания питательных веществ в кишечнике, поэтому больные очень ослабевают.
- Воспаление пищевода, которое характеризует изжогой, затрудненным и болезненным проглатывание пищи, тошнотой, чувством чего-то застрявшего в горле. Возникновение такого воспаления может быть связано с активацией грибков кандид либо герпетической инфекции.
- Желудочно-кишечные кровотечения.
- Воспаление прямой кишки (проктит), которое сопровождается зудом, жжением, ощущением тяжести в заднем проходе. У гомосексуалистов чаще всего развивается герпетический проктит.
Респираторные проявления:
- Частые и тяжелые пневмонии, которые плохо поддаются лечению. Наиболее характерным для СПИДа является воспаление легких, вызванное пневмоцистами.
- Туберкулез легких.
Неврологические проявления (могут быть результатом поражения вирусом иммунодефицита нервных структур или следствием оппортунистических инфекций):
- Менингит.
- Энцефалит.
- Патологические состояния, при которых повреждается миелиновая оболочка нервных волокон в головном или спинном мозге, что влечет за собой нарушение проведение нервных импульсов и появление различных неврологических симптомов (парезов, расстройств речи и зрения), а также психических проблем.
- Энцефалопатия с развитием слабоумия.
Проявления со стороны органа зрения:
- Ретинит (воспаление сетчатки глаза), вызванный активацией цитомегаловирусов и герпесвирусов. Сопровождается стойким понижением зрения.
- Хориоидит (воспаление сосудистой оболочки глаза), характерный для пневмоцистной инфекции.
- Саркома Капоши, локализованная на веках и конъюнктиве.
Туберкулез и СПИД
Микобактерией туберкулеза многие люди инфицируются еще в детстве, но развитие инфекционного процесса у них блокируется иммунной системой. Поэтому вполне закономерно, что активация туберкулеза у ВИЧ-позитивных лиц происходит очень часто. Причем с переходом ВИЧ-инфекции в стадию СПИДа туберкулезный процесс распространяется по всему организму. Поражаются уже не только легкие, но и костный мозг, мочеполовая система, кости, пищеварительный тракт, печень, лимфатические узлы, ЦНС и прочие органы. Кроме того, у больных возникает сильнейшая интоксикация, истощение. Люди просто «сгорают», если им вовремя не оказывается медицинская помощь. В развивающихся странах именно туберкулез является основной причиной смерти при СПИДе.
Лечение СПИДа
Лечение больных СПИДом включает несколько направлений:
- Обязательную госпитализацию больных в специализированные отделения клиник, занимающихся проблемами ВИЧ-инфицированных.
- Квалифицированный уход.
- Полноценное питание.
- Активную антиретровирусную терапию, которая даже на стадии СПИДа дает возможность повысить количество CD4+ лимфоцитов, чтобы организм больного хоть как-то начал сопротивляться инфекциям.
- Специфического лечения, направленного на борьбу с развившимися вторичными болезнями.
- Химиопрофилактику оппортунистических инфекций
Прогноз
Продолжительность жизни больных после постановки диагноза СПИД без надлежащего лечения составляет всего один-два года. Квалифицированная медицинская помощь может продлить этот срок.
Кроме того, большое влияние на выживаемость больных при СПИДе оказывает:
- Переносимость принимаемых лекарственных средств (у многих пациентов возникают серьезные побочные действия в ходе лечения антиретровирусными препаратами).
- Отношение больного к назначениям врачей.
- Условия жизни.
- Наличие сопутствующих заболеваний (например, вирусных гепатитов).
- Прием наркотиков.
То есть можно сделать вывод, что жизненный прогноз для больных СПИДом весьма неутешительный. Поэтому не стоит бояться обследований на ВИЧ, тем более, если есть какие-то факторы риска. Эту страшную инфекцию необходимо выявлять и лечить своевременно, а не ждать развития СПИДа!
Зубкова Ольга Сергеевна, медицинский обозреватель, врач-эпидемиолог
19,996 просмотров всего, 3 просмотров сегодня
Синдром приобретенного иммунодефицита (СПИД) — симптомы и диагностика, лечение и профилактика СПИДа

СПИД – это заболевание иммунной системы, которое вызывается вирусом иммунодефицита человека (ВИЧ). На сегодняшний день это одна из немногих смертельных вирусных инфекций, против которой не создано эффективных методов иммунопрофилактики.
Вирус иммунодефицита человека передается через контакт с инфицированной кровью или другими биологическими жидкостями больных (стадия 1). Со временем вирус атакует иммунную систему, фокусируясь на специализированных клетках, которые называются СD4. Эти клетки играют важную роль в защите организма от инфекций и рака. В результате действия вируса популяция CD4 начинает уменьшаться (стадия 2). В конечном счете, уровень клеток CD4 падает до критического порога, при котором иммунная система не в состоянии отражать атаки микробов и раковых клеток. Эта последняя стадия инфекции ВИЧ (стадия 3), которая и носит название «синдром приобретенного иммунодефицита» – СПИД.
Вирус иммунодефицита человека – это микроскопический РНК-содержащий вирус. Когда ВИЧ инфицирует животную клетку, он использует специальный фермент, обратную транскриптазу, чтобы превратить свою РНК в ДНК. Вирусы, которые используют обратную транскриптазу для этой цели, называются еще ретровирусами. Этот вирус-паразит размножается, используя для репродукции все необходимое, взятое у клетки хозяина.
Во время репродукции ВИЧ возможны маленькие генетические ошибки (мутации), которые приводят к возникновению новых типов вируса, слегка отличающихся друг от друга. Эта способность создавать множество вариаций вируса приводит к тому, что иммунная система человека не может эффективно бороться с инфекцией. Кроме того, постоянное изменение вируса – причина того, что до сих пор не была создана эффективная вакцина против ВИЧ. Эти же мутации позволяют ВИЧ вырабатывать резистентность к некоторым противовирусным препаратам.
Немного об истории СПИДа
Кропотливые исследования помогли ученым понять, откуда произошел вирус. Впервые ВИЧ появился в Африке. Он распространился от приматов на людей в начале 20 века. Возможно, это произошло при контакте с кровью приматов во время охоты на шимпанзе. Первые лабораторные свидетельства инфекции ВИЧ были получены еще в 1959 году.
После появления в организме человека ВИЧ начал распространяться с ужасающей скоростью, преимущественно при незащищенных половых контактах. Особенно это заметно в бедных странах Африки, где и сегодня есть районы, в которых достать презервативы попросту невозможно. С потоком мигрантов во второй половине 20 века ВИЧ вышел за пределы Африки и начал появляться по всем уголкам мира.
В 1981 году американские врачи отмечали большое количество молодых людей, которые часто болели и умирали от множественных инфекций и рака. Вначале это были преимущественно молодые мужчины-гомосексуалисты. Возможно, это объяснялось тем, что ВИЧ легко передается при незащищенном анальном сексе. Со временем стало понятно, что это настоящая эпидемия ВИЧ, и что заразиться могут не только гомосексуалисты. Угрозу для людей стали представлять и гетеросексуальные контакты, и даже обычные медицинские манипуляции.
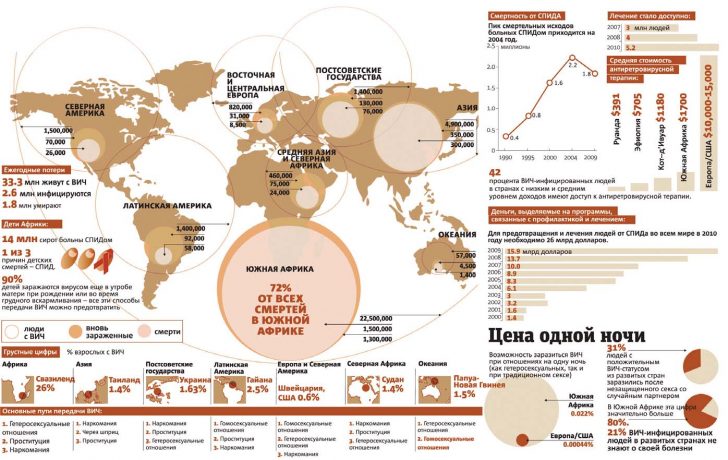
Сейчас ВИЧ встречается во всех уголках земного шара, без исключения. Отчет ВОЗ приводит страшные цифры: около 2.000.000 человек ежегодно умирает от СПИДа, из которых 250.000 – дети, заразившиеся от больных матерей. Две трети больных проживает в Африке. В некоторых районах этого континента доля зараженных СПИДом превышает 90% (!) населения.
Факторы риска СПИДа
Вирус иммунодефицита человека передается при контакте с биологическими жидкостями больных, особенно если у человека есть порезы, ссадины или язвы, которые могут служить идеальными входными воротами для вируса.
Факторы риска включают:
• Беспорядочная половая жизнь.
• Инъекционный прием наркотиков.
• Работа в системе здравоохранения.
• Потребность в переливании крови.
• Проживание в районах эпидемии.
После заражения ВИЧ-инфекция медленно прогрессирует до стадии СПИДа, когда наступает разрушение иммунной системы, и организм становится беззащитным перед болезнями. Если ВИЧ-инфицированный человек не получает лечения, то в 50% случаев СПИД развивается уже в течение 10 лет после заражения. Если ВИЧ был получен при переливании крови или больной имеет изначально ослабленный иммунитет, то это время значительно сокращается. Если сам СПИД не лечить, то 50% больных погибает в течение 9 месяцев после диагноза.
Антиретровирусные препараты существенно уменьшают риск того, что инфекция дойдет до стадии СПИДа. В развитых странах использование высокоактивной антиретровирусной терапии (highly active antiretroviral therapy – HAART) превращает ВИЧ-инфекцию в хроническое состояние, которое может даже никогда не перейти в СПИД. Если же человек не получает HAART или у вируса возникла резистентность к препаратам, то риск развития СПИДа возрастает.
Симптомы СПИДа
СПИД – это последняя стадия ВИЧ-инфекции. К моменту наступления этой стадии большая часть клеток CD4 уже разрушена, поэтому организм атакуют многочисленные инфекции и раковые опухоли.
Ниже приводятся наиболее распространенные заболевания, которые возникают у больных СПИДом (СПИД-ассоциированные заболевания):
• Саркома Капоши.
• Пневмоцистная пневмония, вызванная Pneumocystis jiroveci.
• Повторяющиеся тяжелые бактериальные пневмонии.
• Инфекции крови, вызванные разновидностями бактерии Salmonella.
• Грибковые инфекции пищевода и легких.
• Инфекционный мононуклеоз (вирус Эпштейна-Барр).
• Цитомегаловирусные (ЦМВ) инфекции, включая воспаление сетчатки глаз.
• Некоторые типы лимфомы, включая лимфому, возникающую в мозге.
• Инвазивный рак шейки матки.
• Паразитарные инфекции кишечника (криптоспоридиоз), вызывающие диарею.
• Внелегочные грибковые поражения (кокцидиомикоз, гистоплазмоз и др.)
• Туберкулез легких и диссеминированный туберкулез.
• Внелегочные инфекции, вызываемые различными видами микобактерий.
• Герпетическая инфекция, в том числе поражающая легкие и пищевод.
• Токсоплазмозная инфекция головного мозга и внутренних органов.
• Прогрессирующая мультифокальная лейкоэнцефалопатия.
В масштабах всей планеты (включая отсталые страны), туберкулез – это наиболее частая инфекция, ассоциированная со СПИДом. В развитых странах распространенность туберкулеза гораздо ниже.
У больных СПИДом могут развиться симптомы пневмоцистной пневмонии, которая практически никогда не возникает у людей с нормальным иммунитетом. Такой диагноз является поводом для анализа на ВИЧ. Часто возникают бактериальные пневмонии.
Существенная, необъяснимая потеря массы нередко связана со СПИДом. Но потеря веса и утомляемость может быть вызвана туберкулезом, инфекционным мононуклеозом и раком, частыми спутниками СПИДа, поэтому врач может сначала упустить возможность этой болезни. У больных СПИДом могут возникать судороги, слабость и ментальные изменения, которые обусловлены паразитарной инфекцией головного мозга – токсоплазмозом. Неврологические нарушения также могут быть связаны с менингитом, вызванным грибком Cryptococcus.
Жалобы на болезненное глотание иногда связаны с грибковой инфекцией пищевода, вызванной дрожжевыми грибками рода Candida. Поскольку эти инфекции способны развиваться только при ослабленной иммунной системе, их называют оппортунистическими инфекциями.
Ослабление иммунной системы дает шанс раковым клеткам. Ежедневно в нашем организме образуются злокачественные клетки, но сильная иммунная система уничтожает их, поэтому люди редко заболевают раком. Если лимфоциты подавлены ВИЧ, то у больных резко возрастает риск многих типов рака – саркомы Капоши, рака шейки матки, лимфомы Беркитта и др.
Саркома Капоши возникает в виде пятен на коже красного, пурпурного или коричневого цвета. Саркома Капоши способна проникать в полость рта, кишечник, дыхательные пути, медленно убивая больного. У людей, страдающих СПИДом, вирус иммунодефицита сам по себе может вызывать симптомы. Такие больные испытывают постоянную слабость и потерю массы тела. У других больных развивается энцефалопатия, которая проявляется нарушением сознания и сонливостью.
Диагностика СПИДа
Для диагностики собственно СПИДа должны подтвердиться два момента:
1) Положительный анализ на наличие ВИЧ.
2) Предельно низкое содержание клеток CD4.
Анализ на ВИЧ – это двухступенчатый процесс, состоящий из скрининг-теста и подтверждающего анализа. На первой ступени, скрининг-тесте, проверяют образец на антитела к вирусу иммунодефицита. В качестве образца берут кровь из пальца или из вены, а также мочу или мазок изо рта. Результат скрининг-теста может быть готов через 20 минут или через несколько дней, в зависимости от метода анализа.
Если скрининг тест положителен, то результат подтверждают специальным анализом, который называется вестерн-блот. Этот анализ выявляет антитела к компонентам вируса. Подтверждающий тест необходим, поскольку скрининг-тест имеет меньшую точность и может давать ложноположительные результаты.
Другой способ диагностики ВИЧ – это специальный анализ по выявлению вирусных частиц в крови. Эти тесты регистрируют частицы РНК и вирусных белков. Тем не менее, такие анализы чаще используют для контроля лечения СПИДа, чем для диагностики болезни. Нужно помнить, что инфекция ВИЧ еще не означает, что у человека уже развился СПИД.
Диагноз СПИД ставят тогда, когда иммунная система больного уже значительно повреждена:
• Наличие у больного СПИД-ассоциированных заболеваний.
• Количество клеток CD4 в крови ниже 200 на миллилитр.
• Содержание СD4 среди других лимфоцитов составляет менее 14%.
Лечение ВИЧ / СПИД
Медикаменты, который подавляют развитие ВИЧ, называются антиретровирусными препаратами. Разные антиретровирусные препараты воздействуют на вирус по-разному. Если их использовать в комбинации, то эффект от лечения будет гораздо выше. Такая комбинация носит название высокоактивной антиретровирусной терапии (HAART).
Но сразу стоит оговориться, что от ВИЧ/СПИД нет полного излечения. HAART может лишь подавить репродукцию вируса. Все люди с ВИЧ должны получать антиретровирусную терапию, что должно максимально замедлить развитие СПИДа.
Существует шесть основных классов антиретровирусных препаратов:
1) Нуклеозидные ингибиторы обратной транскриптазы (NRTI).
2) Ненуклеозидные ингибиторы обратной транскриптазы (NNRTI).
3) Ингибиторы слияния.
4) Ингибиторы протеазы.
5) Ингибиторы интегразы.
6) Антагонисты CCR5.
Эти лекарства назначаются в разных комбинациях, в зависимости от чувствительности вируса и состояния больного. Схема лечения, как правило, включает 3-4 препарата одновременно. Комбинированное лечение при HAART жизненно важно, потому что вирус может выработать устойчивость к одному лекарству. И монотерапия просто не сработает.
Сейчас на рынках многих стран доступны комплексные препараты, которые содержат несколько веществ в одной таблетке. Такие препараты делают прием лекарств удобнее, исключают пропуск того или иного медикамента.
Постконтактная профилактика ВИЧ / СПИД
Кровь и генитальные выделения больных ВИЧ заразны. При работе с биологическим материалом больных следует проявлять чрезвычайную осторожность. Любой биологический материал, который содержит кровь, может представлять опасность. Фекалии, моча, назальные выделения, мокрота, слюна, слезная жидкость, рвотные массы не заразны, если только в них нет видимых следов крови.
Средний риск заражения ВИЧ после укола грязной иглой составляет около 0,3%, а после контакта со слизистой оболочкой 0,09%. При контакте зараженного материала с неповрежденной кожей риск еще меньше. На риск передачи ВИЧ влияют и другие факторы, такие как количество инфицированного материала, его источник, количество вирусов в материале. Пример рискованной ситуации: глубокий укол зараженной иглой, на которой видны следы крови больного.
Если человек случайно подвергся воздействию зараженного материала, то риск можно существенно снизить, начав прием антиретровирусных препаратов. Нынешние рекомендации предполагают прием двух или более антиретровирусных средств. Лечение должно быть начато настолько быстро, насколько это возможно (желательно, в первые часы после контакта). Длительность приема препаратов для постконтактной профилактики должна составлять около месяца.
В США рекомендуют делать таким людям анализы на ВИЧ три раза: через 6 недель, 12 недель и 6 месяцев после контакта. Согласно рекомендациям ЦКЗ США, постконтактная профилактика должна быть начата не позднее 72 часов после контакта с источником инфекции.
При каждом случайном контакте с кровью очень важно проверить человека на другие инфекции, которые передаются через кровь – например, гепатит В и С, которые часто встречаются среди больных СПИДом. После сексуального контакта с носителем ВИЧ рекомендуют провериться на другие заболевания, передающиеся половым путем: сифилис, гонорея, хламидиоз и др. Врач также должен проконсультировать пациента по поводу того, как защититься от заражения в будущем.
Осложнения СПИДа
Осложнения СПИДа в основном связаны с ослаблением иммунной системы. Вирус также поражает головной мозг, вызывая дегенерацию клеток, проблемы с мышлением, и даже деменцию. Это, в свою очередь, делает больных еще более подверженными некоторым инфекциям.
Назначение HAART может обратить вспять или смягчить эффекты ВИЧ-инфекции. Но пациенты, получающие HAART, находятся в группе риска атеросклероза и проблем с повышенным сахаром в крови.
Несмотря на изобилие антиретровирусных препаратов на фармацевтическом рынке, вирус иммунодефицита может стать устойчивым к любому из них. Это очень серьезно, поскольку означает снижение эффективности терапии. Для уменьшения риска резистентности пациенты должны принимать лекарства в точности так, как назначил врач. Ни в коем случае нельзя самостоятельно прекращать прием лекарств или менять дозы.
Прогноз при СПИДе
Без лечения ВИЧ/СПИД почти всегда приводит к летальному исходу. После развития собственно СПИДа больные погибают в течение нескольких месяцев из-за многочисленных инфекций ил злокачественных образований.
Больные, которые получают эффективную антиретровирусную терапию, имеют продолжительность жизни, сопоставимую с общей популяцией (или немного ниже). К несчастью, на пути борьбы со СПИДом стоят сложные социально-экономические препятствия – нищета, наркомания и безграмотность, влияющие на прием медикаментов.
Профилактика СПИДа
Надежного на 100% способа профилактики СПИДа не существует. Профилактика в нынешнем понимании означает лишь образовательные меры, которые помогут человеку снизить риск инфицирования.
Сексуальное воздержание – это надежная профилактика передачи ВИЧ половым путем. Но современный опыт показывает, что пропаганда воздержания среди людей с очень высоким риском не оказывает эффекта. Моногамные сексуальные отношения между неинфицированными партнерами также защищают от передачи ВИЧ половым путем. Использование барьерных методов (презервативов) не гарантирует защиту от ВИЧ на 100%, но существенно снижает риск.
Случайные уколы зараженными иглами можно предотвратить, если брать шприц только одной рукой и соблюдать меры предосторожности. Лица, употребляющие внутривенные наркотики, должны всегда иметь с собой новые шприцы, а иглы уничтожать после использования. Медработникам следует носить халаты, перчатки, маски и защитные очки при работе с ВИЧ-инфицированными пациентами.
Человек, у которого уже диагностирована ВИЧ-инфекция, в состоянии остановить прогрессирование болезни, если будет придерживаться режима противовирусной терапии, назначенной врачом. У некоторых больных при эффективном лечении СПИД может даже не развиться. Беременные женщины, зараженные ВИЧ, должны обязательно принимать прописанные медикаменты, чтобы уменьшить риск передачи вируса своему ребенку.
Константин Моканов: магистр фармации и профессиональный медицинский переводчик
СПИД: как проявляется ВИЧ-инфекция, диагностика и поддерживающая терапия, что рекомендуют врачи, прогнозы
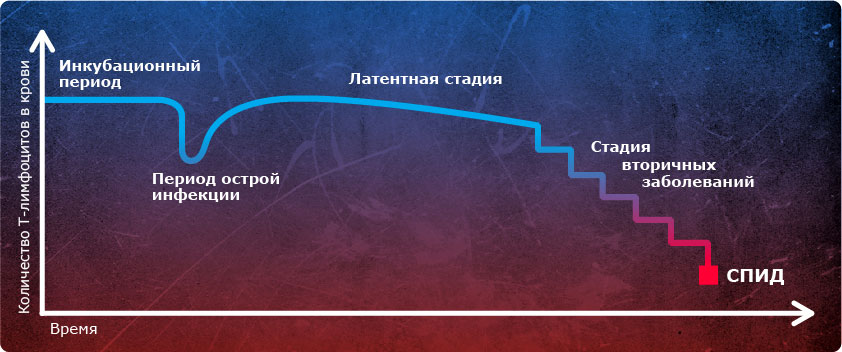
Период от внедрения вируса до появления первых симптомов заражения ВИЧ называется латентным периодом или стадией инкубации. В среднем он длится около двух-четырёх недель, но может продолжаться и дольше. У девяти из десяти заражённых первые проявления становятся заметными через 3 недели, но только у одного инфицированного до проявления симптомов может пройти больше трёх и даже шести месяцев.
В этот период в крови нет никаких каких-либо признаков инфекционного агента, поэтому антитела к вирусу иммунодефицита не определяются. Это время называют серонегативным, то есть буквально «отсутствие признаков в крови».
Современное оборудование в руках высококвалифицированного врача-инфекциониста клиники «Медицина 24/7» с большим опытом клинической работы позволяет практически во всех ситуациях точно выявить причину недомогания.
Каковы ранние проявления ВИЧ-инфекции?
Признаки первичной ВИЧ-инфекции очень незначительны, схожи с легким гриппом или нетипичным инфекционным мононуклеозом с увеличением лимфатических узлов, непонятной температурой и сыпью. Первые признаки ВИЧ у мужчин и женщин не различаются, так как проявления типичны для любой вирусной инфекции — общее недомогание в течение недели с респираторными проявлениями в виде небольшого насморка и боли в горле, как обычное ОРЗ. Эта стадия называется «ранняя ВИЧ-инфекция». Иммунитет человека пока на вирус не реагирует.
В это время вирус размножается, в крови уже есть антитела. Поэтому стадия называется серопозитивной.
В этот период необходимо выявить скрыто протекающую инфекцию и контролировать размножение вируса, потому что не вовремя начатое лечение значительно уменьшает продолжительность жизни.
Как протекает латентная стадия ВИЧ?
Клинические симптомы начального ВИЧ уходят, но жизнь вируса продолжается, от полугода до года иммунитет хозяина будет реагировать на него повышенной активностью – это вариант острой инфекции без клинических симптомов.
Субклиническая или латентная стадия продолжается годы. В этот период в крови находят антитела к вирусу, их то больше, то под влиянием лечения становится меньше. Симптомов нет или почти нет: где-нибудь может увеличиться лимфатический узел, временами беспокоит головная боль, приходит и уходит непонятное недомогание, но по большому счёту — состояние нормальное. В этот период медленно прогрессирует поражение иммунной защиты.
В центре инфекционных заболеваний «Медицина 24/7» используются самые эффективные отечественные и зарубежные методики терапии, что позволяет существенно улучшить качество жизни наших пациентов и сохранить их активность.
Симптомы развернутой ВИЧ-инфекции
В следующую стадию пациент входит с такими симптомами:
- лихорадка,
- ночные поты,
- увеличенные лимфатические узлы,
- поносы,
- головные боли,
- прогрессирует слабость.
Вирус размножается, губя CD4-лимфоциты, которые пока вырабатываются костным мозгом, но годы болезни истощают резервы кроветворения, поэтому новых иммунных клеток рождается всё меньше.
Почему инфекции у человека, страдающего СПИД, протекают очень тяжело?
Со снижением популяции иммунных клеток возрастает вероятность оппортунистических инфекций: пневмоцистной пневмонии, цитомегаловирусной инфекции, кандидоза и токсоплазмоза, туберкулёза. В этот период симптомы ВИЧ у мужчин и женщин могут отличаться, поскольку часто возникают воспалительные заболевания половых органов.
Оппортунистические инфекции вызывают привычные для здорового человека микроорганизмы, которые на фоне значительного падения иммунитета становятся злейшими врагами. Лечение противовирусными средствами и высоко активными антибиотиками помогает, если удаётся поднять уровень Т-лимфоцитов. Чем меньше численность CD4-лимфоцитов, тем больше вируса в организме человека. Т-лимфоцитов может быть и 100, и менее 50 клеток, прогрессирование болезни останавливается, если лечение помогает улучшить иммунный статус и излечивает инфекцию.
Для наркозависимых пациентов характерны атипичные варианты течения сочетанных инфекций – туберкулеза и гепатита С и В. В периоды снижения Т-лимфоцитов инфекция у активного наркомана похожа на тяжёлую бактериальную, так туберкулез похож на классическую чахотку: лихорадка с потрясающими ознобами, резким снижением веса, полным физическим бессилием и быстрым развитием фиброзно-кавернозного процесса. Гепатит быстро приводит к циррозу и раку печени.
Оставьте свой номер телефона
Когда ВИЧ становится СПИД?
Следующая стадия заболевания – СПИД, иммунитет прогрессивно снижается, вирус не реагирует на лекарства, присоединяются инфекции и возникают злокачественные опухоли. Продолжается СПИД не более двух лет.
При обнаружении ВИЧ-инфекции необходимо регулярное наблюдение врача, чтобы контролировать процесс жизнедеятельности вируса, вовремя выявлять его устойчивость к лекарствам. Получите помощь инфекциониста Центра инфекционный заболеваний клиники Медицина 24/7, позвонив по телефону +7 (495) 230-00-01. Анонимность гарантирована.
Причина ВИЧ – заражение вирусом иммунодефицита, который открыли в 1982 году, но к тому времени были уже тысячи больных СПИД. Через три года нашли ещё один вариант ВИЧ, чуть отличающийся, поскольку симптомы болезни были одинаковы, их назвали просто тип 1 и тип 2. Оба агента относятся к семейству лентивирусов, которые живут в организмах животных миллионы лет и не становятся причиной болезни, предполагают, что где-то в Западной Африке первый ВИЧ человеку подарила обезьяна лет сто назад.
Как ВИЧ проникает в клетку?
Вирус придирчиво отбирает только клетки крови, на поверхности которых есть CD4-антигены, видимо, у него есть на то личные биологические причины. А такие антигены носят ответственные за иммунитет Т-лимфоциты и моноциты. Поэтому, чем больше вирусов, тем хуже иммунная защита человека.
Вирус приходит в клетку крови с лоскутком генетического кода и инструментом – ферментом, помогающим из подручных материалов собрать полную нить ДНК, чтобы слить свою генетику с человеческой в одну.
Вирусный агент не всегда убивает клетку, а годами прячется в ней, ведь если он погубит клетку-хозяйку, ему придётся выйти в кровь и искать новое место жительства, а в это время его может убить лекарство. Такие вирусные прятки вынуждают пациента всю жизнь принимать лекарства.
Современное диагностическое оборудование инфекционной клиники «Медицина 24/7» позволяет за короткое время провести углублённое обследование.
Через сколько времени после заражения проявляется ВИЧ?
Вирус иммунодефицита человека циркулирует во всех тканях, секретах и выделениях человека. Поэтому заражение происходит при переливании крови больного, пересадке его тканей, от беременной женщины к плоду по единой системе кровоснабжения или при плотном контакте крови, слюны, спермы инфицированного с повреждённой кожей или слизистой здорового человека. В группы риска входят все, кто контактирует с выделениями и кровью заражённого человека.
Как положено, внедрившегося врага захватывает иммунный защитник – моноцит, причина одна – это его работа – чистить кровь. Моноцит собирается переварить вражеского агента на составляющие атомы. А вирусу только этого и надобно, он сам пожирает клетку изнутри, делится и выбрасывается с новорожденными товарищами из клеточных останков, чтобы внедриться в новую клетку. Так ВИЧ и бродит две-четыре недели, плодясь и размножаясь, чтобы к концу месяца проявиться в форме болезни.
Раннее выявление ВИЧ-инфекции позволяет прервать цепочку по передаче вируса. Анализ на ВИЧ надо делать каждый год, в большинстве случаев невозможно определить время и источник инфекции.
Некоторые факты по способам и причине заражения россиян
- Из почти миллиона инфицированных россиян самую большую группу составляют 30-40-летние, это 47 из каждой сотни.
- Из каждых десяти ВИЧ-инфицированных всех возрастов у шестерых причина инфекции — грязный шприц.
- Заражение при медицинских процедурах случается в среднем пять раз в год, и основная причина — переливание непроверенной донорской крови.
- Среди заражённых россиян гомосексуалистов всего 1.2%, в зарубежье члены ЛГБТ-сообщества составляют 42%.
- Национальная особенность – 40% заражённых добропорядочные женщины, состоящие в гражданском браке с мужчинами, прибывшими из ближнего зарубежья.
- О положительном ВИЧ-статусе 80% женщин узнаёт при обращении в женскую консультацию по причине желанной беременности от любимого мужчины.
- У трети ВИЧ-носителей имеется ещё и вирус гепатита, каждый двадцатый — с туберкулёзом.
В клинике «Медицина 24/7» к каждому пациенту применяется индивидуальный подход на основе клинических рекомендаций ведущих мировых медицинских центров, что позволяет за короткое время достичь оптимальных результатов.
Как проявляется ВИЧ?
Болезнь имеет одну причину и разные, совсем не типичные проявления, большую часть времени вообще не бывает симптомов заболевания. У каждой болезни есть причина и характерные признаки, даже у самой простенькой, только у ВИЧ нет собственного и характерного, присущего только ему, он всегда маскируется под другие заболевания. Большую часть времени инфекция никак себя не проявляет, только подбрасывает новые порции вирусов в кровь, дожидаясь своего часа, когда можно будет результативно губить здоровье носителя.
И СПИД тоже без личного характера, при нём развиваются редкие болезни, все эти заболевания имеют присущие только им признаки и симптомы. ВИЧ и СПИД выявляют только по наличию в крови антител к вирусу и обрывков его генетического кода, у них нет собственного клинического лица.
Пока удалось вылечить только одного человека из многих миллионов, но сегодня есть возможность прожить с инфекцией уже не 5-7 лет, как во время первого явления ВИЧ миру, а больше четверти века. Получите помощь инфекциониста клиники «Медицина 24/7», позвонив по телефону +7 (495) 230-00-01. Анонимность гарантирована.
В ближайшие 3 месяца после заражения человек не подозревает об инфекции, поэтому не ограничивает своё поведение, может даже в День донора сдать кровь, тогда как она уже несёт большую беду.
Когда нужно проходить диагностику ВИЧ-инфекции?
Часто диагностика ВИЧ происходит совершенно случайно при обследовании по другому поводу, без анализа на вирус невозможна госпитализация. Сегодня актуальна проблема выявления скрытых носителей. Диагностика антител к ВИЧ добровольна, если не предполагают хирургического вмешательства.
Все члены семьи инфицированного регулярно обследуются по плану и при подозрении на возможное заражение. Сегодня немало дискордантных пар, где один партнёр инфицирован, а второй здоров. Официально не зарегистрировано ни одного случая бытовой передачи инфекции в российской семье, невозможно заразиться, если работать рядом с инфицированным.
Вирус передаётся не в 100% случаев. При подозрении на заражение не надо, сломя голову, бежать на обследование, антитела появятся только через две недели, а могут выработаться и много позже.
Обследование в инфекционной клинике «Медицина 24/7» позволит расставить все точки над «i», для этого есть всё необходимое: самое современное диагностическое оборудование, возможность выполнения сложных анализов, в том числе генетических и морфологических, универсальные специалисты, прошедшие стажировку в ведущих медицинских центрах.
Как проводится диагностика ВИЧ у беременных?
Все беременные сдают анализ два раза: при постановке на учёт по беременности и при сроке 30-33 недели, некоторые родильные дома берут кровь при поступлении роженицы и всегда проводится диагностика при госпитализации в отделение патологии беременности. Ежегодно беременным выполняется 2,5 миллиона бесплатных анализов ИФА.
Некоторые факты истории
- Первые больные синдромом иммунодефицита (СПИД) появились в Африке в начале 70-х годов ХХ столетия.
- В 1981 году три молодых американца погибли от очень редких болезней, которых у них не должно было быть. Через год это назвали СПИД.
- В 1982 году из Танзании вернулся советский переводчик, заразил вирусом иммунодефицита пять половых партнёров, а последующая прицельная диагностика выявила инфекцию у 20 человек.
- Первое СПИД-отделение в Советском Союзе открыли в 1986 году, его пациентами были африканские студенты.
- Двух первых советских больных обнаружили в 1987 году при диагностике по поводу очень редкой опухоли, это был СПИД.
- ВИЧ-инфицированные россиянки родили 130 тысяч детей, за 15 лет число зараженных новорожденных уменьшилось в 6,5 раз.
Диагностика ВИЧ-инфекции проста и доступна, драматичен период ожидания результата анализа, но это не так страшно, как запустить скрытно протекающую инфекцию и при этом заражать других людей.
Существуют ли эффективные меры профилактики ВИЧ-инфекции?
Самая действенная мера профилактики – предотвращение возможности контакта с кровью и любыми выделениями зараженного человека. Как это достигается? Аккуратностью и ответственным отношением к собственному здоровью: использование презервативов при половом контакте, перчаток и очков при всех прочих контактах, в том числе профессиональных.
К сожалению, пока невозможно предсказать поведение вируса иммунодефицита, всё лечение постфактум: вирус натворил дел, начинается лечение, сидит где-то тихонько, не высовываясь, можно отказаться от таблеток до следующего появления. При минимальном количестве вируса в крови больного, вероятность передачи невысока, считается, что одного вражеского агента недостаточно, только наверняка неизвестно, сколько надо вирусов получить, чтобы заболеть.
Профилактика ВИЧ заключается в приёме специальных таблеток по определённой схеме, это делают при очень высокой вероятности заражения, к примеру, при переливании заражённой крови — всегда, но можно воздерживаются при ранении врача инструментом, запачканным кровью больного.
В клинике «Медицина 24/7» не только в кратчайший срок и с минимальными затратами установят правильный диагноз, но и проведут оптимальное лечение по мировым клиническим стандартам.
Как проводится профилактика передачи ВИЧ ребёнку от мамы?
Заражённая женщина может родить здорового ребёнка, нет чёткого понимания механизма заражения, как нет ясного знания принципов жизнедеятельности вирусов. Риск передачи развивающемуся в материнской утробе плоду возрастает в острой стадии инфекции и когда определяется больше 10 тысяч вирусных копий. Опасно, когда у беременной число Т-лимфоцитов CD4 упало ниже 500 клеток, хронические болезни повышают вероятность заражения плода.
Все ВИЧ-беременные получают профилактическую терапию с 28 недели и не заканчивают до завершения всех этапов родов. Гарантировать 100% действие лекарств невозможно, поэтому беременную обследуют каждые 2-4 недели от начала терапии. Малыша проверят на ВИЧ в первые два месяца жизни и в полгода.
За два десятилетия известности вируса иммунодефицита удалось найти простые и недорогие способы его диагностики и эффективное лечение, но терапия должна быть непрерывной и подконтрольной. Получите помощь инфекциониста, позвонив по телефону +7 (495) 230-00-01. Анонимность гарантирована.
Хроническая медленно протекающая инфекция, конечным этапом развития которой становится фатальный дефицит иммунной защиты. Стадия полного падения иммунитета с присоединившимися оппортунистическими заболеваниями и инфекциями называется синдром приобретенного иммунодефицита (СПИД), предшествующее состояние – ВИЧ-инфекция.
Как происходит лечение ВИЧ инфицированных
Несмотря на успехи в изучении инфекционных болезней, лечение ВИЧ пока не позволяет полностью избавиться от иммунодефицита, поэтому для большинства пациентов такой диагноз звучит как приговор. Но важно отметить, что при ВИЧ терапия современными антиретровирусными препаратами позволяет отсрочить тяжелые осложнения и СПИД. При соблюдении назначенного режима и отказе от вредных привычек обеспечивает человеку долгую и полноценную жизнь.

Как лечат ВИЧ: современные способы и схемы лечения
Единственным эффективным методом лечения ВИЧ является высокоактивная антиретровирусная терапия (ВААРТ), направленная на угнетение активности возбудителя ВИЧ и замедление перехода к терминальной стадии.
В терапии ВИЧ можно выделить три основных цели:
- вирусологическая – ликвидировать размножение возбудителя инфекции;
- иммунологическая – возобновить работу иммунитета;
- клиническая – улучшить качество жизни и состояние пациента.
Лечение ВИЧ должно начинаться как можно быстрее после постановки диагноза – от этого зависит эффективность. Ведь чем раньше начать воздействовать на вирус, тем меньше он успеет навредить иммунитету.
 При выявлении иммунодефицита на поздних стадиях, особенно при СПИДе, антиретровирусная терапия практически не влияет на течение болезни. Продолжительность жизни сокращается до 10-12 месяцев. А по исследованию американских ученых – на фоне своевременного лечения и при обнаружении болезни на ранней стадии больной с ВИЧ спокойно доживает до 70 лет. Единственное важное условие – пожизненный прием медикаментов.
При выявлении иммунодефицита на поздних стадиях, особенно при СПИДе, антиретровирусная терапия практически не влияет на течение болезни. Продолжительность жизни сокращается до 10-12 месяцев. А по исследованию американских ученых – на фоне своевременного лечения и при обнаружении болезни на ранней стадии больной с ВИЧ спокойно доживает до 70 лет. Единственное важное условие – пожизненный прием медикаментов.
Во время лечения важен врачебный контроль и лабораторная диагностика – ретровирус способен адаптироваться к неблагоприятным условиям, обусловленным лечением. Применяемые лекарства перестают действовать на возбудителя инфекции, что сразу отображается на анализах крови (титр антител). Клиника ВИЧ начинает прогрессировать, тогда необходимо изменение тактики лечения и комбинирование лекарственных средств.
В настоящее время применяется так называемая тритерапия – сочетание трех (реже четырех) препаратов, каждый из которых действует на определенную стадию размножения возбудителя. Подобная схема позволяет подавлять не только имеющуюся разновидность ретровируса в организме больного, но и мутировавшие формы, которые возникают в процессе его приспособления к действию препарата. При обнаружении ВИЧ на ранней стадии, когда титр CD4-лимфоцитов выше 350 клеток, иммунодефицит лечится как и при меньшем уровне Т-клеток, но с помощью двух препаратов из разных фармакологических групп.
 Как лечить ВИЧ у женщин и ВИЧ у мужчин во многом зависит от сопутствующих патологий, ведь помимо ВААРТ необходимы препараты, обусловленные этиологией вторичных заболеваний. У женщин чаще возникают воспалительные процессы репродуктивных органов, нарушения цикла, грибковые поражения внутренних органов. Так же отмечается более выраженная манифестация ВИЧ с яркой клинической картиной. У мужчин наблюдаются сыпь, диарея, увеличение лимфатических узлов по всему телу, болезненность суставов. Таким образом, ВААРТ одинакова для любого пола и возраста, отличия в лечении определяются по наличию сопутствующих диагнозов.
Как лечить ВИЧ у женщин и ВИЧ у мужчин во многом зависит от сопутствующих патологий, ведь помимо ВААРТ необходимы препараты, обусловленные этиологией вторичных заболеваний. У женщин чаще возникают воспалительные процессы репродуктивных органов, нарушения цикла, грибковые поражения внутренних органов. Так же отмечается более выраженная манифестация ВИЧ с яркой клинической картиной. У мужчин наблюдаются сыпь, диарея, увеличение лимфатических узлов по всему телу, болезненность суставов. Таким образом, ВААРТ одинакова для любого пола и возраста, отличия в лечении определяются по наличию сопутствующих диагнозов.
Можно ли вылечить ВИЧ-инфекцию
По статистике за 2017 год пока нет ни одного пациента, которому бы удалось полностью вылечить ВИЧ. Уничтожить вирус нельзя, возможно только подавление его активности и размножения, а пока имеется возбудитель, полное излечение от ВИЧ невозможно. Именно поэтому ВИЧ лечится на протяжении всей жизни – в случае прекращения приема назначенных медикаментов, вирус активизируется, и иммунодефицит начинает прогрессировать. Иммунитет, адаптированный к малоактивному вирусу, не успевает сдерживать его размножение, выработка антител происходит очень медленно, вирус быстро множится и приводит к необратимым последствиям.
Современные лекарства для лечения ВИЧ и СПИДа
Лечение ВИЧ с помощью современной методики антиретровирусной терапии основывается на угнетении репликации вируса (воспроизведение копий материнской ДНК вируса) внутри Т-клеток на разных стадиях. В зависимости от подавляемого процесса, выделяют следующие группы препаратов:
- подавляют обратную транскриптазу – фермент, который отвечает за создание ДНК ВИЧ на основе РНК вируса (Зидовудин, Ставудин, Фосфазид, Абакавир);
- блокируют протеазу – фермент, который расщепляет сложные молекулы на белки, необходимые для синтеза ДНК (Ритонавир, Ампренавир, Саквинавир);
- угнетают интегразу – фермент, который встраивает вирусную ДНК в клетку-мишень организма человека (Ралтегравир, Долутегравир);
- воздействуют на рецепторы клетки-мишени, вследствие чего они не пропускает вирус через клеточную мембрану (Маравирок);
- блокируют процесс проникновения вируса в клетку-мишень (Энфувиртид).
Все антиретровирусные препараты имеют побочные эффекты, которые осложняют лечение при ВИЧ-инфекции, особенно при наличии сопутствующих заболеваний:
- цирроз печени, панкреатит, почечная недостаточность, расстройства ЖКТ;
- аллергические реакции со злокачественным течением;
- нарушение обмена веществ;
- угнетение костного мозга и кроветворения;
- полинейропатия;
- токсическое действие на нервную систему.
Многие побочные эффекты могут вызвать состояния, угрожающие жизни больного, поэтому при терапии необходим врачебный контроль и динамическое наблюдение.
Восстановление иммунной системы в процессе лечения
Противовирусная терапия при ВИЧ-инфекции позволяет контролировать иммунодефицит. Но почти у 20% больных возникает такое побочное состояние, как воспалительный синдром иммунного восстановления (ВСИВ). Суть этого синдрома заключается в том, что при восстановлении иммунитета он становится способным отреагировать на какое-то инфекционное заболевание, возбудитель которого находился в организме. Например, пациент до активной терапии инфицировался цитомегаловирусом, но иммунитет из-за ВИЧ был настолько слабым, что не возникло никакой ответной реакции на вторжение возбудителя. После начала ВААРТ уровень лимфоцитов и макрофагов увеличился, они начали активно бороться с цитомегаловирусом, у больного сразу начались клинические проявления и ухудшение состояния. По такой же схеме в первые несколько месяцев от начала лечения может обостриться или вновь возникнуть любое инфекционное заболевание. Подобное действие на организм значительно осложняет антиретровирусную терапию. Больной ВИЧ может даже отказаться от дальнейшего лечения, ведь до начала терапии самочувствие было значительно лучше, несмотря на иммунодефицит.
 Вариантов инфекционных болезней при ВСИВ достаточно, но самые частые это микобактериальные, цитомегаловирусные, криптококковые, пневмоцистные и герпетические инфекции.
Вариантов инфекционных болезней при ВСИВ достаточно, но самые частые это микобактериальные, цитомегаловирусные, криптококковые, пневмоцистные и герпетические инфекции.
Лечится ВСИВ симптоматически, в зависимости от возникшей инфекции. Прерывать антиретровирусную терапию в таком случае не рекомендуется, поскольку обычно через 2-3 месяца состояние пациента стабилизируется. А если прервать терапию, а потом начать снова, то ВСИВ возникнет с новыми силами.
Вообще, несмотря на отрицательные стороны этого синдрома, в целом это хороший знак! Если иммунитет начал работать и реагировать на внешние раздражители, значит лечение эффективно и иммунодефицит поддается терапии.
Победа над ВИЧ возможна только при дисциплинированности больного и выполнении всех предписаний медиков. Если пациент наркозависимый и не отказывается от пагубной привычки, то в таком случае лечение при ВИЧ-инфекции не принесет никаких результатов. Помимо лечения необходимы соблюдение диеты, адекватные физические нагрузки, витаминотерапия, отказ от вредных привычек, избегание контакта с инфекционными больными.
«Без лечения смерть будет весьма неприятная». Понятным языком рассказываем о ВИЧ
Недавно известный российский ютьюб-блогер Юрий Дудь выпустил 2-часовой фильм о ВИЧ в России. Белорусы тоже начали его активно обсуждать в соцсетях: кто-то выражал благодарность за выпуск, а кто-то указывал на неточности в фильме, которые могут ввести в заблуждение. Например, в видео говорилось, что есть ситуации, когда ВИЧ при половом контакте не передается. Действительно ли все так? Этот и еще десять вопросов TUT.BY задал заместителю главного врача по амбулаторному разделу работы городской клинической инфекционной больницы Олегу Скрипко. Все ли ВИЧ-инфицированные получают терапию в Беларуси, как защитить себя и когда стоит сделать тест — читайте в материале.
ВИЧ и СПИД — в чем разница?
ВИЧ-инфекция — это само присутствие вируса в организме человека.
СПИД (синдром приобретенного иммунодефицита) — это его конкретная стадия. По теперешней классификации состояние можно определить как четвертую, последнюю, стадию ВИЧ-инфекции, то есть глубокое угнетение иммунитета и все сопутствующие болезни. Например, оппортунистические инфекции, опухоли.
— Есть протокол лечения ВИЧ-инфекции, в котором расписано, какие симптомы и состояния к какой стадии относятся. Она ставится пожизненно: если человеку уже диагностировали третью стадию, то даже если он хорошо подлечился, она останется — разрушения в организме уже есть и обратного процесса не будет, — рассказывает врач. — В Беларуси применяется классификация ВОЗ. В России своя классификация, предложенная Валентином Покровским в 1989 году, есть американская CDC.
Диагностировать ВИЧ на начальных стадиях реально?
Да. И в Беларуси, по словам врача, довольно много людей узнают о своем статусе на первой и второй стадиях.
 Фото: pixabay.com
Фото: pixabay.com
— Грамотность людей сейчас значительно повысилась: все понимают, что в жизни может случиться всякое, — объясняет Олег Скрипко. — Каждый знает особенности своего поведения. ВИЧ-инфекция ведь на пустом месте не возникает: в троллейбусе или ресторане ею не заразишься. Человек сам чувствует и понимает, есть ли у него элементы рискованного поведения. Тогда он приходит и обследуется.
Могут ли врачи заподозрить ВИЧ-инфекцию по результатам обычного профосмотра?
Без проведения специальных тестов врачи могут это заподозрить только по СПИД-индикаторным заболеваниям. Это те, которые у здоровых, не зараженных, людей случаются крайне редко или не случаются вовсе. Врач приводит пример:
— Человек молодой, и у него в принципе никаких проблем со здоровьем быть не должно. Но при этом у него постоянно белый язык, налет с внутренней стороны щек, плюс ногти какие-то тусклые, «погрызенные»… Это самое простое СПИД-индикаторное заболевание — кандидоз полости рта и кожи.
Если дошло до СПИДа — это уже точно смерть?
Нет. Если человек с четвертой стадией обратился за помощью, то шанс есть.
Конечно, умирают многие. Но некоторым везет: им удается восстановить иммунитет, подлечить их заболевания и как-то стабилизировать состояние. Гарантии, что так случится, нет. У человека уже могут быть инфекции, которые необратимо разрушают организм. Остановить процесс можно, но это всего лишь значит, что не будет хуже, но и лучше становиться тоже не будет, за редким исключением. Врач приводит пример:
— Вирус иммунодефицита разрушает кроветворение. Это значит, что он убивает клетки различных элементов крови на начальном этапе их развития. Тогда у человека может быть тромбоцитопения, с которой организм уже никогда не восстановится до нормальных показателей. Может быть и анемия: в этом случае гемоглобин будет на уровне 60 г/л, не более (в норме этот показатель должен быть на уровне 120 г/л у женщин и 130 г/л у мужчин. — Прим. TUT.BY). Все это останется даже при условии подлеченной ВИЧ-инфекции.
 Фото: Marcelo Leal / Unsplash
Фото: Marcelo Leal / Unsplash
Бывает, что на фоне сниженного иммунитета возникают онкологические заболевания. Здесь гарантий излечения тоже нет. Представьте: к СПИДу добавляются операции, химиотерапия… Надо иметь здоровье, чтобы это выдержать. Вывод: раннее установление диагноза и начало лечения дает большой шанс прожить долгую и полноценную жизнь.
Кажется, я уже хочу сдать тест. Он покажет точный результат?
Сегодня в аптеках можно найти экспресс-тесты, определяющие наличие ВИЧ в организме по слюне.
— Это иммуноферментный анализ, который выявляет антитела, — объясняет врач. — Естественно, он немного менее точен, чем тест по крови, но процент расхождения очень маленький. Тем не менее шанс на ложноположительный результат есть.
В общем, ситуация как с тестами на беременность: если сомневаетесь, лучше перепроверить экспресс-тест анализом крови.
Если был незащищенный половой акт, через сколько нужно сделать тест?
Тестов нужно сделать несколько.
Первый — как можно быстрее. Так вы фиксируете свой изначальный ВИЧ-статус. К тому же вдруг он уже положительный?
Второй тест сделайте через полгода. Если он отрицательный, в принципе можно быть спокойным.
— Лучше всего сделать еще и третий тест — еще через полгода после второго, — советует специалист.
 Фото: Ольга Шукайло, TUT.BY
Фото: Ольга Шукайло, TUT.BY
Кроме этого, существует постконтактная профилактика. В первые 72 часа после опасного контакта можно обратиться в соответствующее учреждение здравоохранения (в ту же инфекционную больницу), где вам выдадут специальные препараты на месяц. Если вирус уже попал в организм, но пока не встроился в геном, можно его убить. Правда, получить такую профилактику не так просто.
— По закону такая услуга предоставляется лицам, которые могут попасть в такую «аварийную» ситуацию из-за своей профессии. Это медработники, милиционеры, эмчеэсовцы — в общем, все, кто контактирует с кровью. Обычные граждане не могут просто прийти и попросить препарат, — говорит Олег Скрипко. — Но если вы назовете фамилию, имя и отчество человека, с которым у вас был половой контакт, его пробьют в регистре ВИЧ-инфицированных и, если он там есть, препарат дадут.
Олег Скрипко отмечает, что самостоятельно купить такие лекарства нельзя: они должны быть назначены врачом по показаниям. Бесконтрольное употребление противовирусных лекарств ведет к появлению и распространению среди населения резистентных форм вируса.
Дудь удивил всех, сказав, что при неопределяемой нагрузке вируса заражения может не быть даже при незащищенном половом контакте. Это правда?
— По общим рекомендациям ВОЗ, которые относятся в том числе и к странам Африки, можно считать, что при наличии меньше 1000 копий (то есть частиц) вируса в миллилитре крови вирусная нагрузка неопределяема, — поясняет Олег Скрипко. — Но здесь лучше руководствоваться более жесткими критериями и использовать точные, дорогие тест-системы.
В Беларуси они есть: на 500, 400, 50 копий. По словам врача, надо стремиться к тому, чтобы нагрузка не определялась даже самой хорошей тест-системой.
— В любом случае предохраняться и думать о своей безопасности стоит. Шанс заражения невелик, но он есть всегда, — предупреждает специалист.
 Фото: pxhere.com
Фото: pxhere.com
Скорее всего, если у беременной женщины нагрузка не определяется и она находится под наблюдением врача, то ребенок родится здоровым:
— Если в год передача ВИЧ-инфекции от матери к ребенку составляет менее 2%, то страна получает сертификат Всемирной организации здравоохранения. У Беларуси в последние годы он есть: с 2017 года. Подтверждается каждый год. Но все равно это не абсолютные цифры.
Допустим, человек уже ВИЧ-инфицирован. Как работает терапия для него?
Сначала поясним, что происходит в организме при ВИЧ-инфекции.
— Вирус размножается в конкретной клетке — заполняет ее, и она погибает, разрушается. Вирус идет в следующую. Таким образом, клетки не успевают восстанавливаться, их становится меньше, и они уже не могут выполнять свои защитные функции в организме. Соответственно, организм становится более чувствительным к различным вирусам, бактериям, склонен к развитию опухолей. Процесс разрушения идет с разной скоростью у разных людей, в зависимости от генетических факторов, состояния здоровья, общего иммунитета.
Задача лечения — прервать размножение вируса. Для взрослых препараты в форме таблеток, для детей — сиропы, а еще есть ампулы. Они используются, например, при профилактике в родах.
— Терапия воздействует на различные группы ферментов ВИЧ и не дает ему создавать новые частицы, собирать их в соответствующую структуру. Получается, что у человека скорость разрушения иммунитета становится меньше, чем скорость его восстановления, — говорит Олег Скрипко. — Организм успевает производить лимфоциты, которые выполняют защитную функцию. Но при этом их количество уже не будет таким, как у здорового человека, а просто таким, чтобы обеспечить уровень иммунитета для удовлетворительного функционирования.
 Фото: pixabay.com
Фото: pixabay.com
Считается, что если лимфоцитов больше, чем 500 клеток на мм³, то в принципе состояние уже нормальное. Но врач обращает внимание: у здорового человека их в три раза больше — 1500−1700 клеток/мм³.
— Чем быстрее у человека диагностируют ВИЧ, тем больше шанс сохранить высокий уровень лимфоцитов, — предупреждает специалист. — Если заражение только-только произошло, вирус еще не успел развиться, то это реально. У нас есть пациенты с 900, 1000 клеток — это близко к уровню здорового человека.
Как много пациентов в Беларуси получают терапию?
По данным Республиканского центра гигиены, эпидемиологии и общественного здоровья, в Беларуси живет 21 566 людей с ВИЧ-положительным статусом. Все из них могут получить терапию за счет государственного бюджета.
— Если человеку поставлен диагноз, ему сообщит эпидемиолог того санитарного учреждения, в котором это было установлено. Затем данные попадают в местный центр гигиены и эпидемиологии, который приглашает человека к себе. На встрече консультируют и объясняют все о болезни, — перечисляет врач. — В соответствии с законодательством с человека также возьмут расписку, что он предупрежден об ответственности за заражение других людей. Так пациент появляется в регистре.
После этого он приходит к инфекционисту по месту жительства с направлением, сдает анализы для определения состояния и получает препараты для терапии (или отправляется на госпитализацию, если ситуация уже запущенная).
Олег Скрипко отмечает, что невыявленных случаев ВИЧ-инфекции в стране относительно немного. Для оценки их количества существует специальная программа Spectrum — с ней работают эпидемиологи:
— Раз в два года проходит дозорно-эпидемиологический надзор — это серьезное мероприятие. Специалисты опрашивают и тестируют потенциально уязвимые группы населения. Данные заносятся в программу — и на их основании делаются выводы о популяции ВИЧ-инфицированных.
 Изображение: uıɐɾ ʞ ʇɐɯɐs / flickr.com
Изображение: uıɐɾ ʞ ʇɐɯɐs / flickr.com
Информация также отправляется в ЮНЭЙДС — там данные тоже пересматривают и вместе с эпидемиологами приходят к консенсусу:
— По последней такой оценке, в Беларуси было 26 тысяч людей с положительным ВИЧ-статусом.
Это много?
Даже с учетом незарегистрированных случаев количество ВИЧ-положительных людей составляет меньше 0,3%.
— Процент разнится от региона к региону. В Гомельской области он доходит до 0,58%, в Гродненской — 0,073%. Разброс большой. Тем не менее цифра менее 1% считается локализованной эпидемией, поражающей уязвимые группы населения. Больше 1% заболевших — это уже генерализованная эпидемия. В России есть регионы, где ситуация как раз такая, — констатирует врач.
Нужно не бояться и стремиться к наиболее ранней диагностике ВИЧ-инфекции.
— Все равно скрыть это не удастся, да и никому, кроме медиков, это неинтересно. Чем раньше начать лечение, тем менее это будет заметно. Вот с запущенным заболеванием ВИЧ не заметить его уже и правда сложно, — отмечает врач. — Это в интересах каждого человека. Оно само не рассосется и не ликвидируется. Да и смерть будет весьма неприятная.
 Снимок носит иллюстративный характер. Фото: Олег Киндар, TUT.BY
Снимок носит иллюстративный характер. Фото: Олег Киндар, TUT.BY
Ограничения для ВИЧ+ людей есть лишь при приеме на воинскую службу, работу в МВД и МЧС и для медицинских работников некоторых специальностей хирургического профиля. Для получения санкнижки (например, для работы официантом) тест на ВИЧ сдавать не надо.
Больше 80% ВИЧ-положительных белорусов заразились половым путем. Что мне делать, чтобы так не случилось со мной?
— Здесь ничего нового не придумали — нужно использовать презерватив.
Правда, даже в этом случае нельзя сказать, что вы обезопасили себя по максимуму. При длительных поцелуях или других телесных контактах тоже есть маленькая вероятность попадания чужой крови в организм.
— Считается, что слюна, свободная от следов крови, безопасна, — дополняет Олег Скрипко. — Но откуда вы можете знать, свободная она или нет?