Симптомы раздела
Перхоть
Перхоть — это поражение волосистой части головы, характеризующееся образованием мелких чешуек на невоспаленной коже. В большинстве случаев оно связано с активизацией грибка Pityrosporum ovale — обычного представителя нормальной микрофлоры человеческой кожи. Этот грибок усиленно размножается при себорее, гормональных нарушениях и других состояниях. Уточнить причину перхоти и назначить лечение поможет врач-трихолог или дерматолог.
Зуд кожи — ощущение, характеризующееся нестерпимым желанием расчесывать участки кожи.
В большинстве случаев кожный зуд имеет нервно-аллергическую природу. Различают также два вида зуда:
· физиологический, возникающий при укусах и ползании по коже насекомых;
· патологический может быть симптомом различных кожных болезней (экзема, псориаз, чесотка), следствием тяжелых общих заболеваний и других состояний (беременность, невроз).
Причины кожного зуда.
Зуд кожи может быть генерализованным (распространенным) и локализованным (местным), постоянным или приступообразным. Обычно зуд усиливается в вечернее и ночное время, когда он может стать нестерпимым. Иногда генерализованный зуд ощущается постоянно.
Генерализованный зуд, как правило, связан с пищевой непереносимостью (острые блюда, цитрусовые, яйца и др.), повышенной чувствительностью к медикаментам, реакцией на внешнюю температуру (холодовый зуд и тепловой зуд). У лиц пожилого возраста зуд может быть результатом сухости кожи, вследствие снижения функции сальных желез (сенильный зуд). Высотный зуд наблюдается при подъеме людей на высоту свыше 7 000 м над уровнем моря в результате раздражения барорецепторов. Нередко генерализованный зуд является следствием других заболеваний: гепатита, сахарного диабета, лейкоза, лимфогранулематоза, злокачественных новообразований, маниакально-депрессивного психоза.
Локализованный зуд чаще возникает в области заднего прохода, наружных половых органов, волосистой части головы, либо в месте укуса насекомого. Он часто сопровождает местные проявления болезней (геморрой, глистная инвазия, проктит, простатит, кандидоз, себорея и др.). Локализованный зуд обычно носит приступообразный характер.
Когда обращаться к врачу?
Необходима консультация врача-дерматолога, если кожный зуд:
· длится больше, чем две недели;
· причиняет сильный дискомфорт и не дает спать;
· распространяется на все тело;
· сопровождается другими симптомами: утомляемостью, потерей веса, изменениями в характере стула или мочеиспускания и покраснением кожи.
Домашние средства для смягчения зуда.
Чтобы уменьшить зуд и успокоить жжение кожи, можно попробовать следующие способы:
· наносить противозудную мазь или лосьон на пораженные участки кожи;
· избегать расчесывания кожи, насколько это возможно. Если не можете удержаться от почесывания, постарайтесь закрыть зудящую область одеждой или повязкой;
· накладывать прохладные, влажные компрессы с водным раствором соды;
· принять теплую ванну с пищевой содой;
· носить гладкую одежду из натурального хлопка, чтобы избежать раздражения;
· использовать для мытья детское мыло или гель для душа, после мытья наносить на все тело детский увлажняющий крем, чтобы защитить кожу;
· исключить вещества, которые раздражают кожу или могут вызвать аллергическую реакцию – украшения, духи, косметику.
Что нужно помнить?
Что означает кожный зуд?
Что с ним делать?
1. Укусы насекомых
Местное лечение (Фенистил-гель).
2. Контактный дерматит
Изолировать соответствующее вещество и избегать его в дальнейшем, использовать местное лечение по рекомендации врача-дерматолога.
Избегать употреблять продукты или препараты, лечение у врача-аллерголога.
4. Сыпь вследствие различных инфекций, в основном детских.
Лечение болезни у врача-инфекциониста. Местное лечение кожи.
5. Желтуха вследствие закупорки желчевыводящих протоков (ЖКБ, болезни печени).
Лечение основной болезни у врача-гастроэнтеролога или хирурга.
6. Заболевание крови (лейкемия).
Срочное медицинское лечение у врача-гематолога.
Медицинское лечение под контролем врача-уролога или нефролога.
8. Влагалищный зуд при диабете.
Контроль уровня сахара крови, консультация врача-эндокринолога.
9. Зуд в заднем проходе при геморрое.
Лечить геморрой у врача-проктолога: удалить узлы либо использовать мази, крема, свечи.
Лечение у врача-эндокринолога, с применением заместительной гормональной терапии.
11. Стареющая кожа.
Зуд, отек и покраснение кожи
Зуд, отек и покраснение кожи практически всегда наблюдаются при кожных аллергических реакциях, например, при крапивнице. Если отек захватывает и подкожную клетчатку, развивается отек Квинке — он особенно опасен при возникновении на лице и шее, поскольку может привести к сдавлению дыхательных путей. С любыми кожными проявлениями аллергии нужно не откладывая обратиться к дерматологу или аллергологу, поскольку они свидетельствуют об общей «готовности» организма к аллергическим реакциям. Это опасно развитием таких серьезных проявлений аллергии, как анафилактический шок.
К кому обращаться: врач-дерматолог.
Сыпь — это внезапное появление на коже и слизистых оболочках разнообразных изменений, отличающихся от нормальной кожи по цвету и внешнему виду и часто сопровождающихся покраснением и зудом.
Появление сыпи может быть местной реакцией кожи на какой-либо внешний раздражитель, или же она может являться одним из симптомов какого-либо общего заболевания человека. Существуют несколько десятков кожных, инфекционных и других болезней, при которых сыпь бывает всегда, и несколько сотен, при которых она тоже может появиться.
Причины сыпи.
Существует несколько групп болезней, при которых на коже или слизистых может появляться сыпь.
· Болезни крови и сосудов.
Наиболее частая причина сыпи — инфекционные болезни (корь, краснуха, ветряная оспа, скарлатина, герпес, инфекционный мононуклеоз, инфекционная эритема и др.). Помимо сыпи, обязательно присутствуют другие признаки: контакт с инфекционным больным, острое начало, повышение температуры тела, потеря аппетита, озноб, боли (горло, голова, живот), насморк, кашель, или понос.
Сыпь, как симптом аллергии также не редкость. Аллергическую сыпь можно заподозрить при отсутствии признаков инфекции и возможном контакте с источником аллергии. Это могут быть продукты (цитрусовые, шоколад, яйца, мед и др.), лекарства, химические вещества (краска, духи, стиральный порошок и др.), животные (кошки, собаки). Таким образом сыпь может быть проявлением основных видов аллергии — пищевой, лекарственной, дыхательной (респираторной) и контактной.
При болезнях крови и сосудов сыпь может возникать по двум основным причинам.
- Уменьшение количества или нарушение функций тромбоцитов, которые участвуют в процессе свертывания крови.
- Нарушение проницаемости сосудов.
Виды сыпи
1. Пузырек около 0,5 см в диаметре, заполненный жидкостью. Высыпания с пузырьками могут быть признаком таких заболеваний, как герпес, экзема, аллергический дерматит, ветряная оспа, опоясывающий лишай.
2. Гнойничок — элемент, заполненный гнойным содержимым. Образованием гнойничков проявляются фолликулиты, фурункулез, импетиго, пиодермии, различные виды угрей.
4. Волдырь обычно возникает при аллергической реакции и проходит самостоятельно через несколько минут или часов после появления. Наблюдается при укусах насекомых, ожоге крапивой, крапивнице, токсикодермиях.
5. Пятнами характеризуется изменение цвета (покраснение или обесцвечивание) отдельных участков кожи и наблюдается при сифилитической розеоле, дерматитах, токсикодермиях, лейкодерме, витилиго, брюшном и сыпном тифе. Родинки, веснушки и загар являются пигментированными пятнами.
6. Эритема — слегка возвышающийся, резко ограниченный участок кожи ярко красного цвета. Часто возникает у лиц с повышенной чувствительностью к пищевым продуктам (клубника, земляника, яйца и т. д.), медикаментам (никотиновая кислота, антибиотики, антипирин, хинидин и т. д.), после ультрафиолетового облучения, при рожистом воспалении. В случаях инфекционных заболеваний и ревматизма встречается множественная экссудативная эритема, а также узловатая эритема.
7. Пурпура — кожные кровоизлияния различных размеров (от мелких, точечных до крупных синяков). Наблюдается при гемофилии (нарушение свертывания крови), болезни Верльгофа (нарушение длительности кровотечения), капилляротоксикозе (нарушение проницаемости капилляров), лейкозах (болезнь крови), при цинге (дефицит витамина С).
6. Узелок характеризуется изменением цвета, рельефа и консистенции кожи. Размеры составляют от 1-3 мм до 1-3 см в диаметре. Сопровождают псориаз, красный плоский лишай, бородавки, атопический дерматит, папилломы, экзему.
7. Узел отличается от узелка размерами, может достигать 10 см в диаметре, и глубоким расположением в коже. После исчезновения узла, как правило, на коже остается рубец.
Когда обращаться к врачу?
· При появлении сыпи после приема каких-либо препаратов необходимо срочно обратиться к врачу-аллергологу.
· Если появление сыпи сочетается с повышением температуры и недомоганием нужна консультация врача-инфекциониста.
· Обратитесь к врачу-дерматологу, если сыпь сопровождается ощущением жжения, покалывания, кровоточивостью или образованием пузырей.
· Если внезапно возникают сильная головная боль, сонливость или появляются небольшие черные или пурпурные пятна на большой площади кожи – безотлагательно вызывайте скорую помощь.
· Если сыпь в виде кольца распространяется из одного центрального красного пятна, спустя какое-то время после укуса клеща (даже через несколько месяцев) срочно обратитесь к врачу-инфекционисту.
· Если такая же сыпь появилась еще у нескольких членов вашей семьи срочно обратитесь к врачу-инфекционисту.
· При появлении высыпаний красного цвета, с резкими очертаниями, напоминающими по форме бабочку, выступающих над поверхностью кожи, располагающихся на щеках и над переносицей необходима консультация врача-ревматолога.
В случае появления формы сыпи, представляющей значительные трудности для диагностики, будьте готовы к продолжительному обследованию у врача-дерматолога.
Домашние средства для уменьшения сыпи.
Чтобы уменьшить проявления сыпи и успокоить зуд, можно попробовать следующие способы:
· если нет признаков инфекции, можно нанести 1%-ный крем с гидрокортизоном на участки кожной сыпи; обращайтесь к врачу, если через пять или шесть дней не произойдет улучшения;
· носить гладкую одежду из натурального хлопка, чтобы избежать раздражения;
· использовать для мытья детское мыло или гель для душа;
· исключить вещества, которые раздражают кожу или могут вызвать аллергическую реакцию – украшения, духи, косметику, стиральные порошки, дезодоранты.
Шелушение кожи
Шелушение кожи является нормальным физиологическим процессом. При выраженной сухости кожи, по какой-либо причине, она начинает шелушиться, появляются мелкие или более крупные чешуйки.
Причины
Шелушение кожи может усиливаться в холодное время года, что связано с низкой атмосферной влажностью и обогревом помещений; под влиянием частого мытья с использованием жесткого мыла; у пожилых, вследствие снижения функции сальных желез кожа сохнет быстрее.
Сухостью и шелушением кожи могут сопровождаться следующие проблемы и болезни кожи:
· различные повреждения кожного покрова;
· раздражения на коже;
· воспаление в результате солнечных ожогов;
· действие токсинов ядовитого плюща;
Когда обращаться к врачу — дерматологу?
- Если шелушение кожи сопровождается сильным зудом.
- Если шелушение кожи осложняется воспалением или инфекцией.
- Если вы заметили появление чешуек кожи, наподобие рыбьей чешуи (даже при отсутствии зуда вначале) в нижних отделах ног.
- Если предпринятое вами лечение в домашних условиях не увенчалось успехом после трех недель.
Домашние средства для устранения шелушения кожи.
Шелушению кожи способствуют многие факторы, но лечение требует одного — увлажнения. Чтобы уменьшить шелушение кожи можно попробовать следующие способы:
· использовать для мытья мягкие, с большим содержанием жира сорта мыла или гель для душа;
· после ванны нужно тщательно высушить кожу, промокая ее полотенцем, а не растирая, чтобы не вызвать раздражения;
· после мытья наносить на все тело увлажняющий крем с оливковым маслом;
· носить гладкую одежду из натурального хлопка, чтобы избежать раздражения.
Угревая сыпь (акне, «прыщи»)
Угревая сыпь (акне, «прыщи») — хроническое заболевание сальных желез, возникающее в результате их закупорки и повышенной выработки кожного сала. Иногда угри воспаляются, приобретают вид розовых узелков, или нагнаиваются. Лечение угревой сыпи должно происходить под контролем врача-дерматолога, который подберет его в соответствии с типом кожи конкретного пациента.
Бородавки
Бородавки – инфекционные доброкачественные новообразования кожи, имеющие вид узелка или сосочка. Заболевание вызывают некоторые типы вируса папилломы человека. На сегодняшний день существует довольно много методов удаления бородавок. Наиболее часто с этой целью применяются криотерапия, лазеротерапия и электрокоагуляция. Диагностирует заболевание и назначает лечение врач-дерматолог.
Кожный зуд как симптом заболеваний внутренних органов и кожи
На базе Клиники дерматовенерологии и аллергологии Европейского Медицинского Центра создан Центр Зуда. Специалисты различных областей оказывают амбулаторную и стационарную помощь пациентам с острым и хроническим зудом. В ходе лечения пациенту предлагается детальное обследование согласно протоколу AWMF-Leitlinie (Ассоциация научных медицинских обществ в Германии) и европейским протоколам по ведению пациентов с хроническим зудом.
Опыт высококвалифицированных врачей в сочетании с широким спектром возможностей и методов обследования в ЕМС в большинстве случаев помогает выявить причины зуда, что вместе с комплексным, индивидуально подобранным, лечением позволяет добиться максимальных результатов от терапии.
Если Вас беспокоит сильный зуд — записывайтесь на консультацию к нашим дерматологам. Звоните круглосуточно!
- Виды зуда
- Частота развития
- Механизм развития
- Системные заболевания
Виды зуда
В литературе под термином “зуд” понимают ощущение, вызывающее целенаправленный чесательный рефлекс. В научной литературе зуд обозначают также термином «pruritus» (от лат. prūrio – чесать). Нередко данное явление является одним из первых симптомов не только кожных, но и внутренних болезней, заболеваний нервной системы, гормональных нарушений и даже опухолей. Именно поэтому в настоящее время зуд расценивают как «междисциплинарный симптом» и в некоторых случаях даже выделяют как отдельное заболевание.
Выделяют общий (генерализованный) и местный (локализованный) кожный зуд. Острый генерализованный — чаще является следствием пищевой, медикаментозной аллергии, реакции на холод, тепло и т.д. Нередко генерализованный кожный зуд является симптомом тяжелых болезней: сахарного диабета, заболеваний желудочно-кишечного тракта, почек, злокачественных новообразований и др.
Локализованный зуд возникает наиболее часто в области волосистой части головы и аногенитальной зоны и носит приступообразный характер. Причинами развития данного явления в анальной области, как правило, считаются хронические воспалительные процессы в органах малого таза, инфекции, в т.ч. глистные инвазии и др. Длительно существующие ощущения нередко осложняются развитием бактериальной инфекции, кандидоза. Локализованный зуд наблюдается также в области высыпаний при различных кожных болезнях: псориазе, атопическом дерматите и др.
Частота развития зуда при кожных и системных заболеваниях
| Диагноз | Частота |
| Атопический дерматит | основной симптом, в 100% случаев |
| Псориаз | 77-84% |
| Опоясывающий герпес/постгерпетическая невралгия | 58%/30% |
| Хронические заболевания почек/диализ | 22% |
| Первичный билиарный цирроз | 80% |
| Сахарный диабет | 3% |
| Гипертиреоз | 4-7,5% |
| Анорексия | 58% |
| Истинная полицитемия | 48% |
| Лимфома Ходжкина | 25-35% |
Зуд, сохраняющийся более 6 недель, определяют как хронический. Его частота среди взрослого населения составляет, по данным исследований, 8-9%. Хронические явления наблюдаются при различных кожных болезнях (атопический дерматит/нейродермит, экзема, пруриго, псориаз и т.д.) и системных заболеваниях.
Зуд при различных кожных заболеваниях
| Заболевания, часто сопровождающиеся зудом | Заболевания, редко сопровождающиеся зудом |
| Воспалительные дерматозы: атопический дерматит, контактный дерматит, экзема, красный плоский лишай, пруриго, псориаз, себорейный дерматит, мастоцитоз, розовый лишай Жибера, крапивница | Воспалительные дерматозы: склеродермия и склероатрофический лихен, болезнь Девержи |
| Инфекционные дерматозы: вирусные инфекции, импетиго, педикулез, чесотка | Генодерматозы: болезнь Дарье, болезнь Хейли-Хейли |
| Аутоиммунные дерматозы: буллезные дерматозы, в т.ч. герпетиформный дерматит Дюринга | Опухоли: В-клеточная лимфома кожи, базалиома, плоскоклеточный рак кожи |
| Опухоли: Т-клеточная лимфома кожи | Другие состояния: рубцы |
Механизм развития зуда
Механизмы развития зуда при хронических заболеваниях почек до конца неизвестны. Предполагается роль метаболических нарушений, а также вовлечение в процесс опиоидных рецепторов и повышенная сухость кожи. Зуд развивается, как правило, через 2-3мес. после начала гемодиализа, в 25-50% случаев носит генерализованный, в остальных случаях — локализованный характер. Как правило, зуд наиболее выражен в области спины и лица.
При заболеваниях печени зуд является очень частым симптомом (наблюдается в 80% случаев цирроза печени, в 15% всех случаев вирусного гепатита С). Как правило, начинается в области ладоней и подошв, а также в области трения одежды. Характерно его усиление в ночное время. Со временем зуд принимает генерализованный характер, при этом расчесывание кожи практически не приносит облегчения.
При эндокринной патологии, например, сахарном диабете и гиперфункции паращитовидных желез, зуд может сопровождаться чувством жжения, покалывания, “ползания мурашек”. Недостаток витамина D, минералов, железа также в ряде случаев приводит к развитию данного явления. При дефиците железа часто наблюдается “аквагенный зуд” (при контакте с водой). Как правило, восстановление нормального уровня содержания железа и минералов приводит к исчезновению каких-либо ощущений в течение 2 недель от начала терапии.
Зуд может выступать одним из симптомов опухолей и болезней крови. В качестве возможных механизмов его возникновения предполагается токсическое воздействие, аллергические реакции на компоненты опухолей, а также прямое раздражающее действие на нервы и головной мозг (при опухолях мозга).
Системные заболевания, которые могут сопровождаться зудом
Метаболические и эндокринологические нарушения: хроническая почечная недостаточность, заболевания печени, заболевания щитовидной и паращитовидных желез, дефицит железа.
Инфекционные заболевания: ВИЧ-инфекция, паразитозы и глистные инвазии.
Заболевания крови:истинная полицитемия, миелодиспластический синдром, лимфома.
Неврологические заболевания: рассеянный склероз, невропатия, опухоли головного и спинного мозга, постгерпетическая невралгия.
Дерматологические заболевания кожи
Человеческая кожа – это самый большой орган, который участвует в процессах дыхания, терморегуляции, выделения, защиты. Поэтому любое кожное заболевание нуждается в быстрой диагностике и адекватной лечении. Заболевания кожи могут иметь инфекционную, грибковую или вирусную породу, а также являться следствием патологии внутренних органов или низкого иммунитета.
- Виды герпеса
- Герпес I, II тип
- Ветряная оспа
- Лишай
- Розовый лишай
- Псориаз
- Дерматиты
- Себорейный дерматит
- Комедоны и угри
- Аллергические дерматиты
- Новообразования
- Склеродермия
- Очаговая
- Системная
Виды герпеса
Это ряд дерматологических вирусных заболеваний, поражающих кожные покровы. Передается контактным путем.
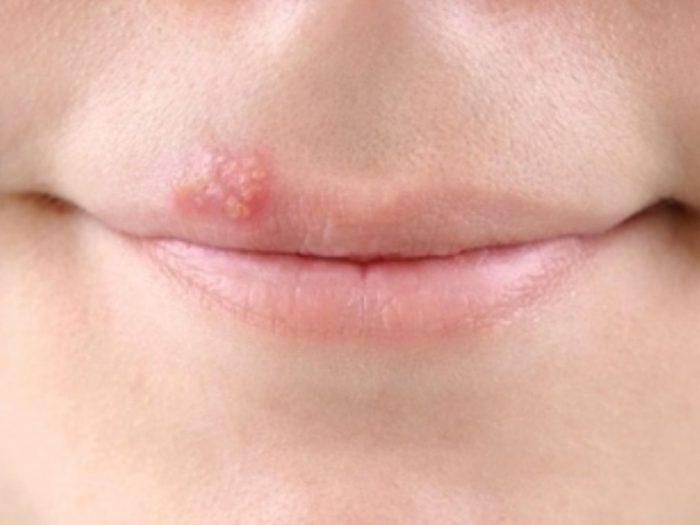
Герпес I, II тип
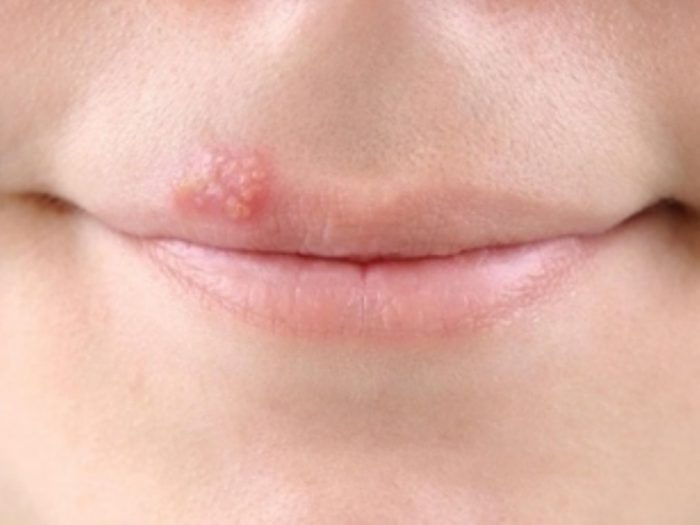
Чаще встречается герпес I и II типа. Первый тип локализуется на коже лица, слизистых оболочках рта, а также может поразить глаза. При заболеваниях второго типа высыпания поражают кожу возле ануса и половых органов, а также внизу живота и на бедрах.
Признаки герпеса I и II:
- покалывание кожных покровов в будущей области поражения;
- образование пузырьков с жидкостью;
- повышение температуры;
- слияние пузырьков в целостное пятно.
Со временем пузырьки подсыхают и покрываются корочкой, которая трудно отделяется и вызывает болезненные ощущения. Другие типы герпеса могут не проявляться на коже, но могут поразить внутренние органы. К сожалению, герпес вылечить нельзя, но медикаменты позволяют блокировать его симптомы и развитие болезни. Программа лечения включает использование мазей, а также меры по укреплению иммунитета.
Ветряная оспа
Это вирус, являющийся псевдотипом герпетической инфекции. Болезнь сопровождается сильно зудящей кожей и появлением пузырьков с жидкость на теле и лице. Ветряной оспой человек обычно болеет один раз в жизни, после чего полностью излечивается и приобретает иммунитет к болезни. В редких случаях заболевание кожи может поразить человека повторно, но в этом случае симптомы проявляются слабо, хотя пациент остается переносчиком вируса.
Лишай
В эту группу входит кожные болезни нескольких разновидностей. Некоторые из них особо опасны для человека, так как очень заразны и повышают риск развития онкологических заболеваний
Розовый лишай
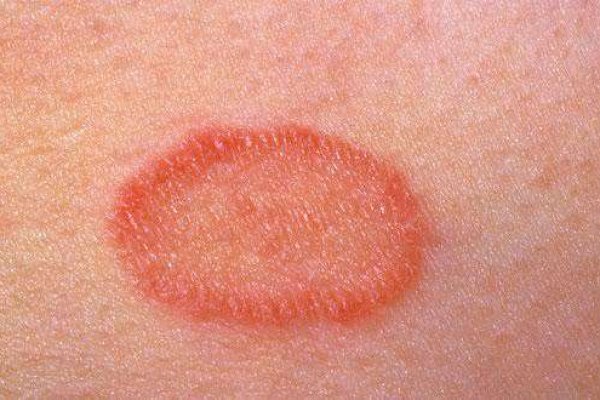
Заболевание вирусной природы, не поддающееся полному излечению. Обостряется в весенне-осенний период, также во время заболеваний, снижающих иммунитет. Этот лишай передается контактным путем.
Заболевания кожи симптомы:
- пятна светло-коричневого или розового цвета;
- центр пятен бледнее краев;
- шелушение кожного покрова;
- появление сыпи;
- кожный зуд.
Пятна могут увеличиваться до четырех сантиметров, они локализуются в области живота, боков, спины и груди. Для облегчения дерматологического недуга назначаются витаминные комплексы, иммуностимулирующие препараты, антигистаминные препараты.
- Опоясывающий лишай. Вирусное заболевание, передающееся контактным путем. Обычно от него страдают взрослые люди со сниженным иммунитетом или хроническими заболеваниями. При болезни на коже образуются пузырьки с жидкостью, которые спустя 3-4 дня покрываются корочкой. Также пациент чувствует боль в области ребер. При лечении используется «Ацикловир» и его аналоги, обезболивающие средства и препараты от зуда кожи.
- Стригущий лишай. Дерматологическое заболевание, при котором наблюдаются неровные пятна розового цвета с белыми чешуйками в центре. Лишай поражает волосистую часть тела, на которой волосы редеют или перестают расти. В местах поражения кожа начинает сильно шелушиться, пациент испытывает зуд и боль. Болезнь передается контактным путем от людей и животных. Пациенту необходима госпитализация, пораженные участки лечат серно-дегтярной мазью и йодом, также требуется назначение противогрибковых препаратов.
- Разноцветный лишай. Этот вид лишая не заразен, он возникает из-за активизации дрожжевых грибков на фоне снижения иммунитета или хронических болезней и гормональных нарушений. При заболевании кожа покрывается пятнами разного цвета, размера и формы. Лишай может поразить плечи, спину, грудь, живот. Чаще всего требуется местное лечение с использованием противогрибковых мазей и специальных гигиенических средств, также может понадобиться терапия, направленная на укрепление иммунитета.
- Мокнущий лишай. Под этим названием объединено несколько заболеваний, включая экзему. Однако все они не заразны. Причиной мокнущего лишая могут быть генетическая предрасположенность или иммунологические патологии.
- Болезнь проявляется пятнами на кистях рук и лице, образованием пузырьков с серозной жидкостью. Место поражение постепенно подсыхает, покрываюсь корочками, при этом пациента может мучить сильный кожный зуд. Лечебная терапия включает антигистаминные средства, гормональные мази и коррекцию рациона пациента.
- Красный плоский лишай. Эта кожная болезнь чаще всего встречается у пациентов среднего возраста. Заболевание не заразно и проявляется в хронической форме.
Причинами появление болезни могут быть:
- нарушения иммунной системы;
- генетическая предрасположенность;
- честные нервные напряжения;
- хронические инфекции.
К сведению. При кожной болезни наблюдаются высыпания синюшного, бурого или красного цвета, напоминающие пузырьки с впалым центром. Область поражения сильно зудит. Высыпания поражают паховую область, подмышки, беда. В лечение, назначенное дерматологом, входит прием витаминов, антибактериальных и антигистаминных препаратов.
Псориаз
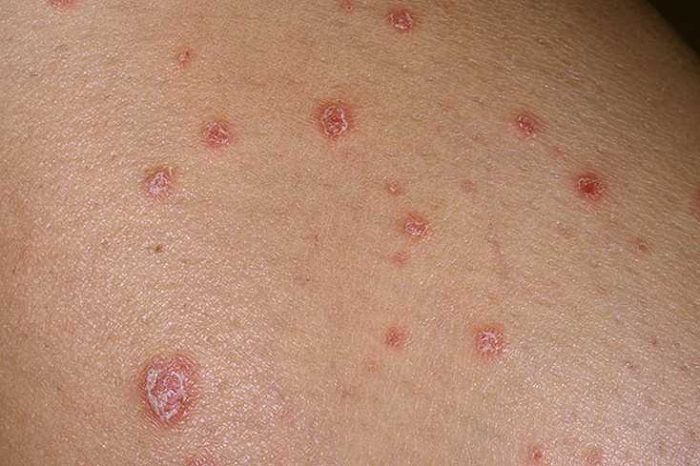
Происхождение болезни точно неизвестно, однако она не является инфекционным или заразным. Псориаз поражает кожные покровы тела и головы, а также суставы кистей и стоп. Усилить проявления псориаза могут метаболические нарушения, эндокринные и неврологические проблемы, стрессы и депрессии, переохлаждение и неправильное питание. При болезни наблюдаются красные бляшки на коже, а также трещины и шелушение, сильный зуд. Псориаз повышает риск заражения другими кожными болезнями, при инфицировании пораженные области могут загноиться.
Дерматиты
В дерматологии так называют заболевания кожи с разными симптомами, объединенные в одну группу. Могут быть заразными или не передающимися.
Себорейный дерматит
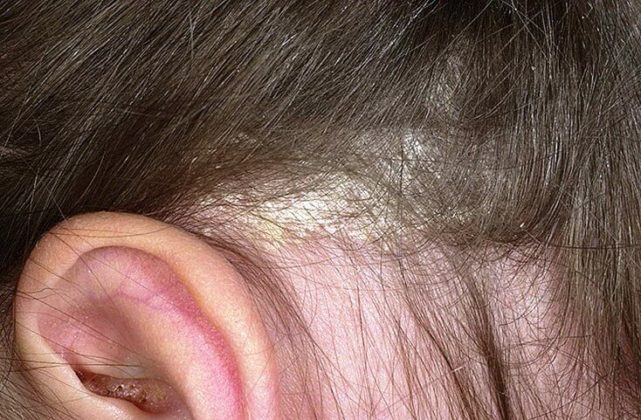
Это болезнь кожи более известна как перхоть, хотя она может поражать не только волосистую часть головы, но и места скопления сальных желез. При болезни может наблюдаться сухая или жирная перхоть. Болезнь может развиться из нервного перенапряжения, низкого иммунитета, эндокринных нарушений, использования неподходящих косметических средств или быть последствием грибковых инфекций. При болезни на кожном покрове появляются желтые или белые чешуйки. Они могут или плотно прилегать к коже или легко отеляться. В местах скопления чешуек появляется зуд, постепенно образовываются трещины и ранки. Лечение кожных заболеваний назначается после установления природы себореи.
Комедоны и угри
Эти дерматологические заболевания проявляются черными точками на коже и последующими белыми внутренними прыщами. В случае хронической формы ставится диагноз акне или угри. Болезнь возникает из-за закупорки сальных желез. Болезнь могут спровоцировать гормональные изменение, несоблюдение гигиены, нарушение питания, болезни ЖКТ, генетическая предрасположенность, стрессовые ситуации и прием медикаментов. Терапия может включать или только изменение образа жизни (гигиену, здоровый режим сна, отдыха и питания), так и более серьезные меры: механическую или ультразвуковую чистку, гормональные препараты, криотерапии, мази и антибактериальные средства.
Аллергические дерматиты
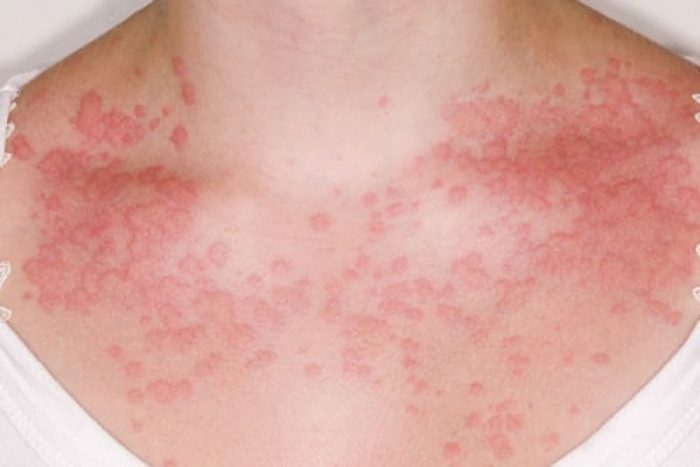
Это нейродермит и атопический дерматит, крапивница. Атопический дерматит и его форма – нейродермит – сложное заболевание, поражающее обычно взрослых людей. Визуально обе формы кожных болезней похожи на диатез. Крапивница же проявляется волдырями разных размеров.
- реакция на стресс;
- генетическая предрасположенность;
- реакция на пыльцу, продукты, лекарства и прочее;
- чрезмерная потливость;
- хронические инфекции.
Как лечить кожные заболевания в этом случае? Требуется назначение иммуномодуляторов, а также наружных мазей и паст, антибактериальных препаратов при инфекционной природе болезни. Если заболевания являются реакцией на стресс, то их лечение должно включать назначение успокоительных препаратов и консультацию у специалиста.
Новообразования
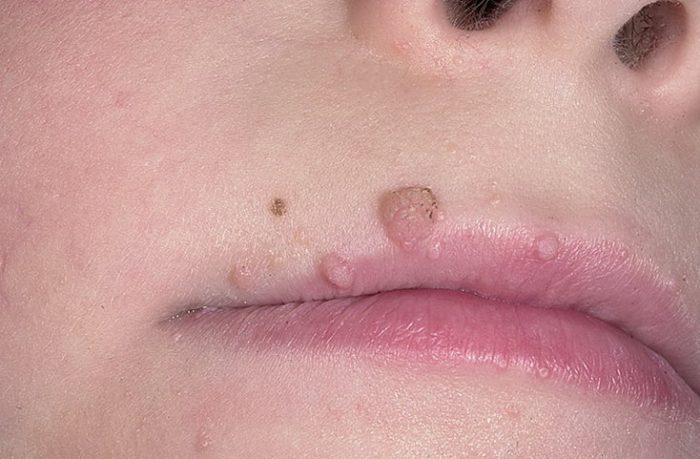
Новообразования разделяются на онкологические и доброкачественные. Доброкачественные образования могут перерождаться, превращаясь в злокачественные опухоли кожи. Факторы, усиливающие риск развития онкологических заболеваний кожи: частые повреждения, длительное воздействие ультрафиолетовых лучей, процессы старения в организме, проживание в неблагополучных экологических зонах.
- невус (так называется родинка);
- папилломы;
- себорейные бородавки (старческие);
- родимые пятна;
- цилиндромы;
- вульгарные и обычные бородавки;
- кератоакантомы.
- меланома;
- эритроплазия Кейра.
- плоскоклеточный рак.
Доброкачественные новообразования можно удалять хирургическим путем, с помощью лазера или криотерапии. Консультация врача требуется, если доброкачественное образование изменило размер, форму, цвет, стало кровоточить или выделять жидкость, шелушиться или болеть. Онкологические заболевания кожи сегодня поддаются успешному лечению при быстрой диагностике на раннем сроке.
Склеродермия
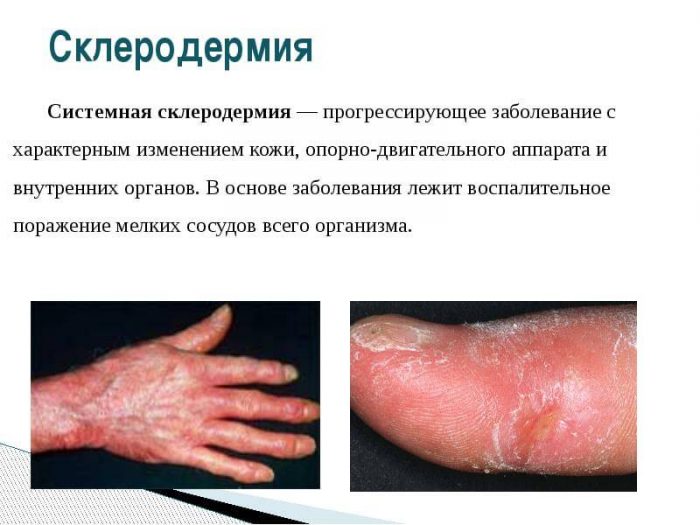
Дерматология объединяет в этой группе болезни кожи, сопровождающиеся уплотнением соединительной ткани и кожи. Причины кожных заболеваний этой группы не установлены, однако риск развития склеродермии повышают некоторые генетические нарушения.
Очаговая
Кожные заболевания разделяются на линейные и бляшечные. При бляшечном проявлении на коже появляются круглые уплотнения с лиловым ободком. Множественные или единичные уплотнения проявляются на лице, туловище и конечностях. При линейном заболевании уплотнения выступают на коже в виде полос. Нередко в патологический процесс вовлечены мышцы и кости в области поражения, из-за чего возникает ограничение развития и функциональности этих участков. Болезнь зачастую диагностируется в детском и подростком возрасте.
Системная
Этот вид болезни подразделяется на диффузную и лимитированную склеродермию.
- бледность и синюшность кончика носа, ушей, пальцев рук;
- онемение, боль или покалывание в конечностях;
- трещин и язвы вокруг ногтевых пластин;
- отечность и непослушность пальцев, их затрудненное сжатие в кулак.
Отмечено, что симптомы усиливаются при гипотермии, при согревании конечностям возвращается нормальным окрас и болезненность исчезает.
К сведению. Лимитированному типу свойственно отсутствие явных симптомов в начале болезни. На ранней стадии специалист может обнаружить феномен Рейно и отекание пальцев. Постепенно формируются уплотнение тканей, визуально ограничивающееся лицом и кистями рук. Однако болезнь может поражать органы ЖКТ, о чем могут свидетельствовать стойкая изжога и затрудненное глотание. При диффузной форме наблюдается острое и быстрое начало болезни с образованием уплотнений на туловище, конечностях и лице, а также поражением внутренних органов.
Проявления коронавируса: какие высыпания на коже должны насторожить


Маргарита Гехт,
ведущий дерматолог фонда «Дети-бабочки»
Кожные симптомы у людей с коронавирусом проявляются по-разному. Некоторые указывают на более мягкое течение COVID-19, а другие служат маркером тяжелого варианта болезни. Знание кожных проявлений при COVID-19 поможет раньше диагностировать инфекцию и правильно оценивать риски каждого пациента.
Что известно о кожных симптомах коронавируса
Пока нет окончательных суммированных данных о дерматологических проявлениях COVID-19 со всего мира, но есть информация из Китая, Испании, Англии и США. В этих странах исследования проводились на базе национальных медицинских центров, в которых лечили пациентов с коронавирусом, — всего врачи описали более 350 случаев COVID-19 c кожной симптоматикой.
Первые исследования из центрального Китая говорили о том, что кожные заболевания у пациентов с COVID-19 встречаются редко. Среди первых 1099 человек, зараженных в Ухане, только у двоих пациентов наблюдались кожные симптомы (0,2%).
Первыми поражения кожи заметили у пациентов отделений интенсивной терапии, что не удивительно: к ним приковано более пристальное внимание врачей.
Сейчас появился специальный онлайн-реестр по дерматологии нового коронавируса, где все страны могут делиться зафиксированными случаями кожных проявлений COVID-19. Его основная цель — быстро и качественно собрать медицинские сведения, которые помогут в лечении заболевания.
Как отличить разные виды высыпаний
Для того чтобы перейти к клиническим формам кожных проявлений коронавируса, нужно сначала разобраться в дерматологической терминологии. Высыпания различаются между собой, но под каждым из них подразумевается некий морфологический элемент, который мы видим на коже.
К морфологическим элементам, характерным для COVID-19, относятся:
- Пятна или макулы, которые проявляются только изменением цвета кожи. Красные, фиолетовые и ярко-розовые появляются при травме сосуда. Коричневые показывают локальные скопления меланина, например, после долгого пребывания на солнце без защитного крема.
- Пятна на теле и лице могут напоминать мелкую сыпь, образовывать очертания в виде полосок, кровоподтеков и синяков, или экхимозов, если говорить медицинскими терминами. Самое маленькое пятно, до 15 мм, называется розеолой, а больше 20 мм — эритемой. Обычно это даже не один элемент, а слияние нескольких.
- Папулы представляют из себя возвышающийся над уровнем кожи элемент, цвет которого может варьироваться от обычного до ярко-красного.
- Пузырьки и везикулы похожи на папулы, но внутри они содержат жидкость. Большие по размеру высыпания называют буллами и пузырями.
- Волдыри (уртикария) — высыпания белого, бледно-розового или даже светло-красного цвета. Волдыри возвышаются над кожей и часто сопровождаются зудом. Они могут быть маленькими, 2-3 см, или большими, 10-15 см. По форме бывают круглыми, овальными или неправильными, с кружевными краями.
Частые кожные проявления при COVID-19
Самый распространенный вариант кожных проявлений нового коронавируса — эритематозно-отечные очаги. Это пятна разного диаметра и всевозможных оттенков красного. Они не чешутся, но пораженная кожа на ощупь становится теплой или даже горячей.
«Розовые» высыпания — шелушащиеся пятна овальной формы чаще всего располагаются на боковых поверхностях туловища и могут доставлять дискомфорт из-за зуда.
Кожные проявления встречаются не хаотично: многие из них характерны для определенной возрастной группы пациентов или тяжести течения болезни.
Тяжелое течение COVID-19
Акро-ишемия поражает кончики пальцев, подушечки стоп или кожу пяточной области. Тяжелое течение COVID-19 может привести к гиперкоагуляции — чрезмерному сгущению крови. Она с трудом проходит по кровеносным сосудам, особенно мелким — капиллярам и венулам, что приводит к их повреждениям, застоям крови и образованию кровяных сгустков — тромбов.
Самые тяжелые и сложные пациенты — это те, у кого помимо кончиков фаланг синюшнюю окраску кожных покровов имеют и слизистые (так называемый цианоз).
Высыпание по типу крапивницы (уртикарной сыпи) может появиться раньше «классических» симптомов коронавируса в виде кашля и лихорадки. У детей крапивница появлялась в 19% случаев от общего числа зараженных коронавирусом и была связана с более тяжелым течением заболевания, чем у других сверстников. Но не каждая уртикарная сыпь — проявление COVID-19. В этом случае на вирус может указать повышенная температура, которая не характерна для обычной крапивницы.
Чаще всего у пациентов с новым коронавирусом встречается макулопапулезная или пятнисто-папулезная сыпь. Она длится около девяти дней с момента появления и поражает преимущественно бедра, предплечья и плечи.
Средняя тяжесть COVID-19
Сыпь, напоминающую ветрянку, исследователи связывают с промежуточной тяжестью течения коронавируса. Чаще всего такой симптом проявляется у пациентов среднего возраста.
Как и в случае с ветрянкой, сыпь представляет собой мелкие одинаковые пузырьки, которыми усыпана кожа туловища. Но истинная ветряная оспа и подобная ей вирусная экзантема появляются только после контакта с тем, кто уже заражен этими инфекциями.
В случае с COVID-19 такая сыпь длится около десяти дней и исчезает вместе с остальными симптомами, а иногда и раньше них.
Легкая форма COVID-19
Высыпания на пальцах рук и ног, похожие на обморожения, могут появиться при легком течении коронавируса у детей или молодых людей. Средний возраст заболевших с высыпаниями по типу обморожения — 14 лет. Это проявление врачи нашли у 25 пациентов в Испании и 11 детей в на севере Италии. У них не было ни типичных для коронавируса симптомов, ни объективных причин обморожения, а результат анализа на COVID-19 был положительным.
При высыпании по типу обморожения над поверхностью кожи появляются пятна ярко-красного цвета с розово-фиолетовым оттенком. Пораженные участки, как правило, расположены асимметрично, а после выздоровления симптомы безо всякого лечения проходят, не оставляя шрамов.
Сыпь с петехиями, мелкими точечными кровоизлияниями, как и с пурпурной сыпью, не поражала кожу ладоней и стоп, не было проявления и на слизистой полости рта. Не всегда такой симптом свидетельствует о коронавирусе, его могут вызвать и другие инфекционные заболевания или реакция на лекарства. Отличить их помогут биохимические анализы крови и вирусологическое исследование.
Из 27 детей с легкой формой заболевания у двоих развилось таргетоидное (целевое или кольцевое) поражение, напоминающее многоформную эритему. В этом случае округлые пятна имеют красный центр с везикулой, напоминающий мишень. Эти высыпания могут быть сгруппированы между собой. Такая симптоматика характерна для простого герпеса, но никто из заболевших им не страдал.
При таргетоидных поражениях есть три цветовые зоны: темный центр с волдырем или корочкой, бледно-розовая приподнятая из-за отека поверхность вокруг и ярко-красное внешнее кольцо. Таргетоидные поражения появляются на любом участке тела, включая слизистые оболочки, например губы.
Кожные проявления во время пандемии COVID-19 привлекают все большее внимание, поскольку они могут быть полезны для ранней постановки диагноза, особенно у детей и пожилых людей.
Если вы заметили у себя или своего ребенка высыпания, вспомните, не контактировали ли вы с людьми, больными ветрянкой или другими инфекциями с характерной сыпью. Не может ли это быть проявлением аллергии на продукты, косметику или чистящие средства. Если нет, сразу обращайтесь к дерматологу, который точно установит диагноз и назначит лечение.
Сыпь на теле: 56 видов высыпаний с причинами (ФОТО)
Сыпь — широко распространенный вид кожных повреждений и, довольно таки, многообъемлющий медицинский термин. Сыпь может сильно различаться по внешнему виду, и тому много потенциальных причин и широкий спектр лечебных процедур.
Сыпь может быть локальной (только в одной небольшой части тела), или покрыть большую площадь тела. Сыпь бывает многих форм: сухой, влажной, неравномерной, гладкой, шелушащейся или пузырчатой. Она может быть болезненной, зудящей и даже менять цвет. Некоторые виды сыпи не нуждаются в лечении и «уходят» сами по себе, некоторые можно лечить дома, а другие могут быть признаком серьезных неполадок со здоровьем.
Существует ряд потенциальных причин высыпаний, включая аллергии, болезни, реакции на лекарства. Они также могут быть вызваны бактериальными, грибковыми, вирусными или паразитарными инфекциями.
Одна из самых распространенных причин высыпаний — контактный дерматит, который возникает при прикосновении к чему-то «неприятному» для организма. Кожа может стать красной и воспаленной, а сыпь имеет тенденцию быть рыжеватой. Общие причины включают:
— красители в одежде;
— ядовитые растения, такие как ядовитый плющ;
— химикаты, такие как латекс или резина;
— лекарственные препараты. Некоторые лекарства могут вызвать сыпь у определенных людей — это может быть побочным эффектом или аллергической реакцией. Кроме того, некоторые лекарства, в том числе ряд антибиотиков, вызывают восприимчивость к солнечному свету (эта реакция похожа на солнечный ожог).
Бактерии, вирусы или грибки также могут вызывать сыпь. Эти высыпания будут различаться в зависимости от типа инфекции, например, кандидоз (распространенная грибковая инфекция) вызывает зуд, который появляется в кожных складках. При подозрении на инфекцию важно обратиться к врачу.
Аутоиммунное состояние возникает, когда иммунная система человека начинает атаковать здоровую ткань. Существует много подобных заболеваний, которые могут вызывать сыпь.
Сыпь бывает во многих формах и развивается по многим причинам. Тем не менее, есть основные меры, которые могут ускорить восстановление и облегчить некоторые виды дискомфорта:
— используйте мягкое мыло — не ароматизированное. Эти мыла иногда рекламируют для чувствительной кожи или для кожи ребенка;
— избегайте мытья горячей водой — выбирайте теплую;
— позвольте сыпи дышать — не закрывайте повязкой;
— не используйте косметику или лосьоны, которые могли вызывать/ спровоцировать сыпь;
— избегайте царапин, чтобы уменьшить риск заражения;
— крем с кортизоном может облегчить зуд;
— если сыпь вызывает легкую боль, могут быть полезны «Ацетаминофен» или «Ибупрофен», но они не будут лечить причину сыпи.
Перед тем, как принимать какие-либо лекарства, важно поговорить с врачом. Также к специалисту обязательно обратиться, если сыпь сопровождается симптомами:
— боль в суставах;
— если укусило животное или насекомое;
— красные полосы рядом с сыпью;
— чувствительные районы вблизи сыпи;
Есть ряд симптомов, при наличии которых необходимо немедленно обратиться в больницу или вызвать скорую помощь:
— быстро меняющийся цвет кожи;
— затрудненное дыхание или ощущение, будто горло сковывает;
— нарастающая или сильная боль;
— отек лица или конечностей;
— сильная боль в шее или голове;
— повторяющаяся рвота или диарея.
Рассмотрим 56 возможных видов сыпи
1. Укус насекомого
Многие насекомые могут вызвать сыпь, укусив или ужалив. Хотя реакция будет варьироваться в зависимости от человека и насекомого, симптомы часто включают:
— покраснение и сыпь
— опухоль — локализованная на месте укуса, либо более распространенная
2. Блошиные укусы
Блохи — крошечные прыгающие насекомые, которые могут жить в тканях дома. У них очень быстрый цикл размножения, и они могут быстро «захватить» дом.
— укусы блох на людях часто появляются как красные пятна;
— кожа может стать раздраженной и болезненной;
— вторичные инфекции могут быть вызваны царапинами.
