Агранулоцитарная ангина

- Что такое агранулоцитоз
- Почему возникает агранулоцитарная ангина
- Симптомы агранулоцитоза
- Осложнения
- Лечение
Чаще всего болезнь развивается на фоне сниженного иммунитета под воздействием факторов извне: бактерии оседают на поверхности или в толще гланд, вызывая сильное воспаление. Без правильного и своевременного лечения заболевание может привести к серьёзным проблемам со здоровьем.
Бывают вторичные ангины, которые развиваются на фоне других инфекционных заболеваний, например, ангина при скарлатине, дифтерии, кори, стоматите и др.
Но есть и другие виды тонзиллитов, так называемые, атипичные, связанные с патологиями крови. К ним относят моноцитарный тонзиллит и агранулоцитарную ангину.
Что такое агранулоцитоз
Агранулоцитарный вид ангины — это одно из проявлений агранулацитоза, встречающееся достаточно редко.
При агранулоцитозе наблюдается резкое снижение числа зернистых лейкоцитов в крови (вплоть до их полного исчезновения). Лейкоциты, как мы знаем, — главные защитники нашего организма от проникших в него вирусов и бактерий. Как только инфекция попадает в организм, иммунная система получает сигнал о вторжении, и начинается усиленное образование лейкоцитов, которые захватывают «врага» и уничтожают его. Разумеется, если лейкоцитов в крови очень мало, человек становится гораздо восприимчивее к воздействию болезнетворных микроорганизмов.
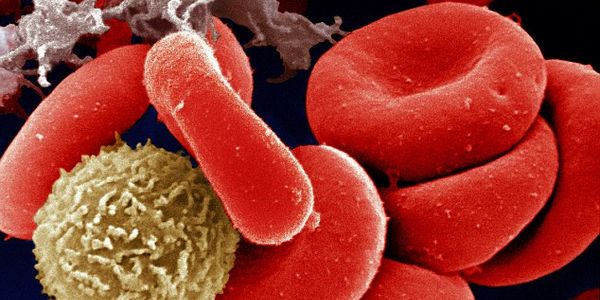
Проявление агранулоцитарной ангине нельзя считать самостоятельным заболеванием. Это синдром, возникающий на фоне определённых болезней. Отличить данный вид тонзиллита от других «на глаз» нельзя, необходимо проводить лабораторные исследования.
Чаще всего болезнь проявляется у людей в возрасте до сорока лет. Детям и молодёжи этот диагноз ставят достаточно редко. Примечательно, что женщины страдают от недуга в два раза чаще чем мужчины.
Основная причина развития болезни — неправильное назначение антибактериальных средств и цитостатиков (препаратов, действие которых направлено на торможение и угнетение процесса клеточного деления; чаще эти препараты применяются при терапии злокачественных новообразований).
Почему возникает агранулоцитарная ангина
Факторы, влияющие на нехватку лейкоцитов в крови условно разделяют на два типа: миелотоксические и аутоимунные. В первом случае происходит непосредственное токсическое воздействие на клетки, в которых развиваются лейкоциты. Эти клетки носят название миелоциты. Во втором случае, под воздействием определённых факторов организм начинает считать собственные лейкоциты чужеродными элементами, и начинает борьбу с ними.
К миелотоксическим факторам относят воздействие ионизирующего излучения (при лучевой терапии, при работе с приборами — источниками такого вида излучения), неправильный или бесконтрольный приём лекарственных препаратов (антибиотиков, цитостатиков), длительное воздействие на организм токсинов (бензол, продукты нефтепереработки, ртуть, мышьяк, инсектициды).
К аутоимунным причинам можно отнести некоторые инфекционные и аутоиммунные заболевания (инфекционный мононуклеоз, тиф, гепатит, ревматоидный артрит, системная красная волчанка), а также приём препаратов, угнетающих процесс образования клеток крови, в том числе лейкоцитов (сульфаниламиды).
Достаточно часто болезнь диагностируется у женщин в период менопаузы, поэтому учёные не исключают влияние гормонального фактора на развитие данной патологии.
Симптомы агранулоцитоза
Подтвердить диагноз можно только с помощью клинических исследований и анализов, но указать на развитие болезни могут некоторые специфические признаки. Первые симптомы проявляются уже через один — два дня после заражения.
Можно выделить следующие симптомы болезни:
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
- стремительное начало, резкое повышение температуры тела до 40°С;
- симптомом ангины является нарастающая боль в горле, что говорит о распространении инфекции;
- усиливается слюноотделение;
- наличие неприятного гнилостного запаха из ротовой полости;
- появление язв на гландах, далее язвы распространяются по всему рту; затем на месте язв происходит омертвление тканей;
- тошнота;
- добавляются признаки воспаления слизистой оболочки рта и гингивита;
- слабость, вялость.

Если вовремя не оказать больному медицинскую помощь, его состояние будет стремительно ухудшаться: температура тела повышается до 41°С, начинают болеть суставы, кожа и слизистые оболочки начинают приобретать желтушный оттенок.
Симптомами ангины, сигнализирующими, что происходит токсичное поражение головного мозга, являются заторможенность, малоподвижность пациента, человек может начать бредить.
Если своевременно не начать лечение ангины, начнутся серьёзные осложнения, которые могут привести к смерти.
Осложнения
Как мы видим, эта форма тонзиллита является одной из наиболее опасных. Запоздалое лечение может привести к необратимым последствиям вплоть до летального исхода. Самым часто встречающимся последствием агранулоцитарной ангины является переход воспалительного процесса на соседние органы и ткани с образованием на них язв с последующим омертвлением тканей. Часто наблюдается перфорация нёба. Велика вероятность развития сепсиса, что влечёт за собой инфекционно-токсический шок, заболевания кишечника, мочеполовой системы, печени, лёгких, перитонит, медиастинит и другие патологии.
Чтобы избежать таких осложнений, необходимо вовремя при появлении первых признаков заболевания обратиться к врачу! Чем быстрее началось лечение, тем выше прогноз выздоровления даже при тяжёлом течении болезни. При возникновении сепсиса прогноз, увы, самый неблагоприятный.
Лечение
Терапия этого типа тонзиллита направлена прежде всего на повышение уровня лейкоцитов в крови, устранение инфекции и ликвидацию факторов, вызвавших обострение болезни.
Больному необходимо обеспечить постельный режим и диету (приём слишком горячей, острой или твёрдой пищи будет раздражать и без того воспалённое горло).
Пациенту назначают препараты, стимулирующие выработку лейкоцитов, также внутривенно вводят препараты крови, обогащающие ее дефицитными элементами.
Для борьбы с инфекцией назначаются антибактериальные средства или противогрибковые препараты, но исключительно те, которые не влияют на концентрацию лейкоцитов в крови.
Если причина агранулоцитоза — аутоиммунное заболевание, пациенту назначают гормональную терапию кортикостероидными препаратами.
В случае развития сепсиса назначаются донорские иммуноглобулины и антистафилококковая плазма, которые будут отвечать за правильную иммунную реакцию при проникновении в организм инфекции.
Также необходимо тщательно ухаживать за полостью рта, обрабатывать её антисептиками и аккуратно удалять омертвевшие ткани. Удаление проводится хирургическим методом под местной анестезией.
Данная форма ангины крайне опасна: без своевременного эффективного лечения последствия могут весьма быть плачевными!
Пожалуйста, не пускайте болезнь на самотёк!
При малейшем подозрении на тонзиллит, не занимайтесь самолечением, не тяните!
Болезни крови и кроветворных органов: агранулоцитоз, агранулоцитарная ангина, врожденная нейтропения (синдром Костманна)
Агранулоцитоз
Агранулоцитоз — это редкое заболевание, во время которого костный мозг человека не вырабатывает достаточного количества нейтрофилов, то есть белых кровяных клеток, необходимых для борьбы с инфекциями. Нейтрофилы составляют наибольшую часть белых кровяных клеток в организме. Они являются важной частью иммунной системы человека. Очень часто именно нейтрофилы первыми прибывают на место какой-либо инфекции в организме, там они захватывают и разрушают вредные бактерии.
При агранулоцитозе даже самые незначительные инфекции могут перерасти в серьезные. Слабые микробы или крошечные микроорганизмы, которые, как правило, не причиняют никакого вреда человеку с нормальной иммунной системой, становятся способными вызвать различные заболевания.
Причины агранулоцитоза
Агранулоцитоз может быть врожденным или приобретенным вследствие употребления некоторых лекарств или прохождения лечебных процедур.
Приобретенные формы агранулоцитоза появляются по следующим причинам:
- прием клозапина и различных антитиреоидных препаратов;
- воздействие химических веществ, например, инсектицида ДДТ;
- заболевания, которые влияют на костный мозг, в том числе рак;
- инфекции;
- облучение;
- аутоиммунные заболевания, например системная красная волчанка;
- пищевые дефициты, в том числе низкий уровень В12 и фолиевой кислоты;
- последствия пересадки костного мозга;
- переливание крови;
- химиотерапия.
Женщины более склонны к развитию агранулоцитоза. Хотя заболевание может наступить в любом возрасте, унаследованные формы проявляются у детей рано, практически всегда в первые месяцы жизни. Приобретенный агранулоцитоз возникает чаще у пожилых людей.
Симптомы агранулоцитоза
Ранние симптомы агранулоцитоза:
- внезапное повышение температуры;
- озноб;
- боль в горле;
- слабость в конечностях.
В полости рта и десен могут появиться язвы, десны могут кровоточить. Даже без язв слизистая полости рта становится болезненной.
Другие признаки агранулоцитоза:
- учащение сердечного ритма;
- низкое кровяное давление;
- абсцессы кожи;
- хронические заболевания десен, горла, кожи;
- лихорадка, температура.
Лечение агранулоцитоза
Если агранулоцитоз — следствие основной болезни, то лечение должно устранять первопричину, а затем её побочные эффекты. Для лечения инфекций могут быть использованы антибиотики или противогрибковые препараты. Если агранулоцитоз — следствие химиотерапии, больному необходимо принимать колониестимулирующий фактор. Это стимулирует костный мозг вырабатывать больше нейтрофилов. Изредка применяется переливание крови.
В тех случаях, когда лечение не помогает, рекомендуется пересадка костного мозга. Она рекомендована больным после 40 лет.
Общие меры профилактики: необходимо избегать контактов с больными, людных мест, а также не контактировать с почвой без защитных средств и тщательно мыть продукты перед едой.
Агранулоцитарная ангина (бактериальный тонзиллит)
Агранулоцитарная ангина (другое название — бактериальный тонзиллит) — это инфекционное заболевание горла. Основной его причиной являются стрептококки и ослабление иммунитета наряду с малым количеством нейтрофилов в крови. Штаммы стрептококков могут обитать в носу и горле человека несколько месяцев (или даже лет) подряд без каких-либо симптомов. Тесты показывают, что около 15% внешне здоровых людей являются носителями стрептококков. Однако такие носители вполне могут передать инфекцию окружающим с более слабым иммунитетом.
Факторы, сопутствующие заболеванию, или его причины, это:
- перенесенный сильный стресс;
- длительный грипп;
- перегрузка иммунной системы в процессе борьбы с другим серьезным заболеванием.
Независимо от причины, вызывающей заболевание, стрептококковые организмы могут начать интенсивно выпускать токсины и вещества, вызывающие воспаление. Это выражается в сильнейшей боли в горле и других симптомах ангины.
В задней части горла располагаются миндалины — эти ткани действуют как фильтры, улавливая микробы, которые могли бы сразу вызвать инфекцию дыхательных путей. Миндалины также производят антитела для борьбы с инфекцией. Но иногда сами миндалины инфицируются. Это состояние медики называют тонзиллитом или ангиной. Агранулоцитарная ангина встречается довольно редко по отношению к другим видам ангин. Кроме стрептококков провокаторами этого заболевания могут быть аденовирусы, вирусы гриппа, вирус Эпштейна-Барр, энтеровирусы и вирус простого герпеса.
Симптомы агранулоцитарной ангины
Основные симптомы агранулоцитарной ангины:
- покраснение миндалин;
- чувствительность и болезненность горла;
- белый или желтый налет на миндалинах;
- появление язв, волдырей на слизистой горла;
- охриплость, потеря голоса;
- головная боль;
- потеря аппетита;
- боль в ушах;
- опухание лимфатических узлов в области шеи;
- неприятный запах изо рта.
У детей к перечисленным симптомам могут добавиться тошнота, рвота, боль в животе.
Лечение агранулоцитарной ангины
Чтобы установить фактор, давший толчок началу агранулоцитарной ангины, врач выполняет экспресс-тест на стрептококк или берет бакпосев из носа и зева. Обычно самое эффективное лечение обеспечивает прием антибиотиков. Если инфекция вошла в острую фазу, антибиотики могут быть назначены без предварительных тестов на стрептококк. В некоторых случаях требуется два курса антибиотиков, чтобы устранить проблему. После окончания курса пациент еще раз сдает тест на стрептококки.
Профилактические меры: укрепление иммунитета любыми средствами, например, приемом витаминов, отвара шиповника и других природных иммуномодуляторов, таких как эхинацея, алоэ.
Детский генетический агранулоцитоз (синдром Костманна, наследственная нейтропения)
Врожденная нейтропения или детский генетический агранулоцитоз — это заболевание, которое известно в медицинском мире под названием синдром Костманна. Представляет собой редкий тип нейтропении, присутствующий у человека с рождения.
Врожденная нейтропения может принимать очень тяжелые формы, и нейтрофилы часто полностью отсутствуют в крови пациентов на момент постановки диагноза. Нейтрофилы редко полностью созревают в клетках, способных бороться с инфекцией, поэтому практически любая инфекция представляет угрозу для организма. Больные страдают от тяжелых бактериальных инфекций, пневмонии, абсцессов кожи или отита среднего уха, причем, все эти заболевания поражают детей раннего возраста — несколько месяцев от рождения.
Для получения точного диагноза применяется пункция костного мозга, анализ крови, цитогенетическая оценка клеток.
Симптомы детского генетического агранулоцитоза
Многочисленные симптомы детского генетического агранулоцитоза достаточно болезненны. Самые распространенные это:
- воспаление ранки пупка (омфалит);
- воспаление десен, стоматит;
- появление гнойников, фурункулов;
- воспаление пазух носа, фолликулов волос;
- заболевание носа, ушей, горла;
- кровотечение из десен;
- воспаленные и болезненные лимфатические узлы;
- диарея;
- воспаление подкожной клетчатки, отеки, болезненность поверхности тела.
Новорожденные с какими-либо симптомами из названных выше, ведут себя беспокойно, плачут, отказываются от груди или молочных смесей, плохо набирают вес. Заболевание может приводить к появлению неконтролируемых осложнений, таких как раковые заболевания, и даже летальному исходу, поэтому своевременность лечения и постановки диагноза крайне важна.
Лечение детского генетического агранулоцитоза
Лечение аналогично лечению агранулоцитоза и заключается в приеме антибиотиков и противомикробных средств, моноцитарного колониестимулирующего фактора. Этот препарат способствует образованию достаточного количества нейтрофилов и гранулоцитов. Пересадка костного мозга осуществляется при наличии подходящего донора, не обязательно родственного, однако этот вид лечения наиболее дорогой.
По материалам:
Cleveland Clinic © 1995-2014
© 2005 — 2015 Healthline Networks, Inc.
©2009-2015 WebMD UK
depts.washington.edu (The Severe Chronic Neutropenia International Registry — SCNIR)
Почему на спине появляются прыщи, и когда с этой проблемой стоит обращаться к врачу?
Агранулоцитарная ангина
Агранулоцитарная ангина – атипичная форма тонзиллита, обусловленная нарушением гранулоцитопоэза. Основные клинические проявления представлены пиретической лихорадкой, болью при глотании, язвенно-некротическими изменениями слизистой оболочки ротовой полости, повышенным слюноотделением, региональной лимфаденопатией. Диагностика включает в себя сбор анамнестических данных, визуальный осмотр, лабораторные исследования крови и пункцию костного мозга. Специфическое лечение требует переливания лейкоцитарной массы, проведения системной антибактериальной терапии, промывания ротовой полости растворами антисептиков.
МКБ-10
- Причины
- Патогенез
- Симптомы агранулоцитарной ангины
- Осложнения
- Диагностика
- Лечение агранулоцитарной ангины
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Эпидемиологическая характеристика агранулоцитарной ангины тесно связана с основной причиной ее развития – агранулоцитозом. Поражение небных миндалин, спровоцированное врожденным дефицитом гранулоцитов, встречается редко, что обусловлено низкой распространенностью этой формы нарушения гранулоцитопоэза – 1:200000.
Только 10% от всех случаев агранулоцитарной ангины наблюдаются у детей и молодых людей. Ангина на фоне приобретенного агранулоцитоза чаще возникает у лиц старше 40 лет. Женщины болеют в 1,5-2 раза чаще мужчин. Большая часть случаев заболевания связана с неправильным использованием антибактериальных и цитостатических препаратов.

Причины
Данный вариант поражения небных миндалин не является самостоятельным заболеванием. Он представляет собой одно из проявлений клинико-гематологического синдрома, обусловленного угнетением кроветворной функции костного мозга. Приобретенный дефицит зернистых лейкоцитов вызывают две основные группы патогенных факторов:
- Миелотоксические. Оказывать прямое токсическое воздействие на миелоциты (клетки-предшественники гранулоцитов) костного мозга могут ионизирующее излучение, в том числе при лучевой терапии, определенные фармакологические средства (цитостатики, β-лактамые антибиотики) и химические вещества (бензол, мышьяк, ртуть, инсектициды).
- Аутоимунные. Сюда относятся инфекционные (малярия, инфекционный мононуклеоз, брюшной тиф, вирусный гепатит, ЦМВ-инфекция), аутоиммунные (аутоиммунный тиреоидит, системная красная волчанка, ревматоидный артрит) заболевания и медикаменты, которые действуют как гаптены (противомикробные препараты из группы сульфаниламидов, НПВС из группы пиразолона). В таких ситуациях угнетение гранулоцитопоэза обусловлено выработкой аутоантител.
Патогенез
Гранулоциты отвечают за иммунную реакцию в ответ на проникновение инфекционных агентов в организм человека. Агранулоцитоз проявляется снижением уровня зернистых лейкоцитов в периферической крови ниже 0,5×10 9 /л. На фоне иммунодефицита патогенная и условно-патогенная микрофлора, проникая в паренхиму небных миндалин, получает возможность бесконтрольного размножения и распространения в окружающие ткани. Патологоанатомически агранулоцитарная ангина проявляется эритематозно-эрозивными изменениями ротовой полости, которые быстро приобретают характер язвенно-некротических. При этом отсутствуют признаки лейкоцитарной инфильтрации и нагноения.
Симптомы агранулоцитарной ангины
Продромальный период составляет 1-2 дня. Ангина дебютирует резким ухудшением общего состояния, ознобом, повышением температуры тела до 40° С и выше. Следом возникает боль в горле, усиливающаяся при глотании. Небные миндалины становятся резко гиперемироваными и увеличиваются в размерах. На слизистой оболочке полости рта формируются множественные язвы и участки некроза. Их наибольшее количество локализируется в области небных миндалин, несколько меньше – на деснах и задней стенке глотки.
Некротизированные ткани быстро отторгаются, оставляя глубокие дефекты. Также повышается слюноотделение и появляется гнилостный запах изо рта. С дальнейшим развитием агранулоцитарной ангины состояние пациента остается стабильно тяжелым или ухудшается. Увеличиваются нижнечелюстные, подбородочные, переднешейные и заднешейные группы лимфатических узлов. Возникает умеренная гепатоспленомегалия. Температура тела может превышать 41° С.
Присоединяется боль в суставах различной локализации. Также возникает желтушность склер и десен, которая быстро распространяется на кожные покровы. У некоторых пациентов высокая температура и выраженная интоксикация вызывают спутанность сознания или бред. При отсутствии своевременного лечения быстро развиваются осложнения, которые приводят к летальному исходу.
Осложнения
Развитие осложнений при агранулоцитарной ангине обусловлено общим иммунодефицитом и генерализацией инфекции. Наиболее часто наблюдается распространение некротических процессов вглубь мягких тканей, на верхнюю и нижнюю челюсть, перфорация неба. Высока вероятность сепсиса с последующими инфекционно-токсическим шоком, перитонитом, медиастинитом и деструктивными изменениями в кишечнике, мочевом пузыре, печени, легких. При поражении всех трех ростков костного мозга (лейкоцитарного, эритроцитарного и тромбоцитарного) нарушение иммунитета сопровождается анемическим и геморрагическим синдромами.
Диагностика
Время на диагностику при агранулоцитарной ангине ограничено. Это связано с прогрессирующим ухудшением состояния больного и быстрым развитием опасных осложнений. Наибольшей диагностической ценностью для гематолога и ЛОР-врача при этом заболевании обладают:
- Анамнез. Правильно собранные анамнестические данные позволяют установить вероятную этиологию ангины (прием медикаментов, сопутствующие инфекционные заболевания, прохождение лучевой терапии и т. д.), поставить предварительный диагноз.
- Фарингоскопия. Непосредственный осмотр глотки и зева на начальных стадиях дает возможность обнаружить выраженную гиперемию слизистых оболочек и увеличение небных миндалин. Спустя некоторое время при повторном осмотре выявляется большое количество язв и участков некроза с распространением на заднюю стенку глотки, гортань и десны.
- Общий анализ крови. При агранулоцитарной ангине в крови определяются характерные патологические изменения: суммарное количество лейкоцитов меньше 1,0×109/л, нейтропения ниже 0,5×109/л, относительные лимфоцитоз и моноцитоз. При различных типах поражения костного мозга концентрация эритроцитов и тромбоцитов может варьировать.
- Исследование пунктата костного мозга. При агранулоцитозе наблюдается угнетение лейкоцитарного ростка костного мозга, что проявляется резким снижением или полным отсутствием миелоцитов. При аутоиммунном варианте агранулоцитоза определяются антинейтрофильные антитела. Активность тромбоцитарного и эритроцитарного ростков зависят от этиологических факторов.
Дифференциальная диагностика агранулоцитарной ангины проводится с ангиной Симановского-Плаута-Венсана, алейкемической формой острого лейкоза, дифтерией. При язвенно-пленочной ангине общее состояние больного остается удовлетворительным, температурная реакция часто отсутствует, а язвенно-некротические изменения возникают только на одной из небных миндалин.
Для дифтерии характерен выраженный отек шеи, отсутствие лимфаденопатии, наличие серой или бледно-белой пленки на миндалинах, которая плотно спаяна с подлежащими тканями. При микробиологическом исследовании мазка выявляется палочка Леффера. В общем анализе крови при двух вышеупомянутых патологиях определяется лейкоцитоз. Отличительной чертой алейкемической формы острого лейкоза является наличие большого количество бластных клеток в пунктате костного мозга.
Лечение агранулоцитарной ангины
Выявление патологии требует интенсивных терапевтических мер с целью нормализации лейкопоэза, устранения вторичной инфекции и влияния этиологических факторов. Терапия осуществляется специалистами в сфере гематологии и отоларингологии. Местное лечение заключается в регулярном полоскании ротовой полости антисептическими растворами и хирургическом удалении некротизированных участков слизистой оболочки под местной анестезией. Для системного воздействия прибегают к внутривенной инфузии следующих групп фармакологических средств:
- Стимуляторы лейкопоэза. Основный препарат, который используется в таких случаях – нуклеиновокислый натрий. Он стимулирует пролиферацию миелоцитов, увеличивая уровень нейтрофильных лейкоцитов в крови. При неэффективности подобной терапии показана трансплантация костного мозга.
- Препараты крови. Они позволяют восполнить дефицит форменных элементов крови. В большинстве случаев проводится инфузия лейкоцитарной массы. Дополнительно используют эритроцитарную и тромбоцитарную массу или свежезамороженную плазму.
- Антибиотики и противогрибковые препараты. Используются для борьбы с бактериальной и грибковой инфекцией, профилактики развития септических осложнений. Предпочтение отдается антибиотикам широкого спектра действия, не влияющим на гранулоцитопоэз.
- Донорские иммуноглобулины и антистафилококковая плазма. Эти препараты обеспечивают необходимый иммунный ответ при проникновении инфекционных возбудителей. Применяются при распространении инфекции и развитии сепсиса.
- Глюкокортикостероиды. Используются при аутоиммунном происхождении агранулоцитоза, так как способны угнетать выработку аутоантител. При выявлении большого количества циркулирующих иммунных комплексов показан плазмаферез.
Прогноз и профилактика
Прогноз при агранулоцитарной ангине тяжелый и напрямую зависит от современности и полноценности терапевтических мероприятий. Показатель смертности в зависимости от формы агранулоцитоза составляет от 5 до 25%. Большая часть летальных исходов связана с генерализацией инфекции и развитием тяжелых септических осложнений.
Специфических профилактических мер не существует. Неспецифическая профилактика заключается в предотвращении развития агранулоцитоза. Сюда относятся контроль доз и кратности приема назначенных медикаментов, ограничение контакта с токсическими веществами, своевременное лечение инфекционных заболеваний. При уже развившемся агранулоцитозе с целью предотвращения ангины показано регулярные полоскание ротовой полости антисептиками.
Какие симптомы и причины агранулоцитарной ангины?
9 февраля 2017, 21:14 Эксперт статьи: Курбанов Курбан Саматович 0 1,208
- 1 Причины
- 2 Симптомы
- 3 Диагностика
- 4 Лечение
- 5 Профилактика
Ангина – острое инфекционное заболевание с локальными проявлениями в лимфатическом кольце глотки. Чаще всего воспаление локализируется в небных миндалинах, потому обычно под словом «ангина» подразумевают острый тонзиллит (острое воспаление небных миндалин).
Агранулоцитарная ангина характеризуется неглубоким или масштабным некрозом слизистой миндалин на фоне агранулоцитоза (отсуствие гранулоцитов) в крови. Омертвение может распространяться на мягкие ткани неба, глотки с дальнейшим образованием фиброзных рубцов. Агранулоцитарную ангину нельзя выделить отдельной нозологической формой – это синдром, характерный для нескольких заболеваний.
Причины
Этиология агранулоцитоза весьма разнообразна. Это:
- употребление препаратов, угнетающих кроветворение (сульфаниламиды, препараты золота, анальгин, некоторые нестероидные противовоспалительные средства и антибиотики);
- ионизирующее излучение;
- воздействие токсических веществ (бензола, продуктов нефтепереработки);
- отравление злаками, зараженными грибками;
- прием цитостатических препаратов;
- отравление инсектицидами;
- аутоиммунные заболевания;
- разрушение лейкоцитов в периферической крови как симптом аллергии;
- острые и хронические лейкозы;
- острая лучевая болезнь;
- идиопатический агранулоцитоз (этиология неизвестна).
Согласно исследованиям агранулоцитозом чаще болеют женщины в период менопаузы, поэтому не исключается влияние на лейкопоэз гормонального фактора.
Симптомы
Клиническая картина этой ангины схожа с другими формами тонзиллита:
- острое начало;
- температура тела поднимается до 40 градусов;
- выраженная боль в горле, часто больной не может глотать не только грубую, но и жидкую пищу;
- некрозы миндалин, слизистой рта, десен, глотки, гортани;
- характерный запах изо рта – запах гнили;
- лимфаденопатия;
- проявления сепсиса – слабость, спутанность сознания, озноб.
Особенностью агранулоцитарной ангины является выраженное снижение или отсутствие гранулоцитов в анализе крови.
При присоединении вторичной инфекции симптомы становятся гораздо разнообразнее – подключаются нарушения со стороны желудочно-кишечного тракта – понос, боли в животе, тошнота; токсический гепатит – тяжесть, ощущение распирания в правом подреберье, покраснение ладоней и стоп, зуд кожных покровов, желтушность склер и кожи; почечная недостаточность – снижение суточного диуреза, отеки; нарушения психики (ступор, сопор, галлюцинации).
Диагностика
Диагноз ставится на основе клинических данных и лабораторных исследований. В общем анализе крови видны снижение количества лейкоцитов (ниже 10*9/л) за счет нейтрофилов, базофилов и эозинофилов, относительное увеличение числа лимфоцитов и моноцитов – сдвиг лейкоцитарной формулы влево.
В общем анализе мочи обнаруживается белок, лейкоциты и эритроциты. Для постановки диагноза «агранулоцитарный тонзиллит» достаточно общих анализов, специальные (такие, как биохимия крови, проводятся только для оценки степени тяжести состояния пациента).
Лечение
Лечение при агранулоцитарной ангине направлено в первую очередь на ликвидацию причины агранулоцитоза. Это:
- медикаментозная стимуляция эритропоэза (такие препараты, как пентоксил, тезан, лейкоген);
- стимуляция выработки лейкоцитов путем рентгеновского облучения костного мозга;
- переливание лейкоцитарной массы или цельной крови;
- витамины К, группы В, С;
- кортикостероиды;
- пересадка костного мозга.
Чтобы избежать присоединения вторичной инфекции и сепсиса, обязательна терапия антибиотиками широкого спектра действия, а также пенициллины простые и защищенные, которые кроме противомикробного действия обладают иммуностимулирующим эффектом в сочетании с преднизолоном.
Местно проводится гигиена полости рта – первичная хирургическая обработка некрозов, полоскания асептическими растворами небольших концентраций, такими как фурацилин, хлоргексидин; отваром ромашки или календулы; растворами антибиотиков. Если ревизию ротовой полости не проводить достаточно тщательно, на месте некрозов формируются обширные рубцы.
Из общих рекомендаций – обязательная госпитализация в гематологическое отделение, постельный режим, щадящая диета, по возможности жидкое питание.
Течение болезни тяжелое, прогноз неблагоприятный. В странах СНГ летальность больных агранулоцитарной ангиной достаточно высокая. Но при раннем выявлении и адекватном лечении агранулоцитарного тонзиллита больной может вернуться к нормальной жизни.
Профилактика
Специальной профилактики агранулооцитарного тонзиллита не существует. Следует применять антибиотики с осторожностью, ограничить свой контакт с токсическими веществами, следить за качеством пищи. Не забывать про контроль формулы крови при приеме цитостатиков и радиационной терапии.
Причины, симптомы и лечение агранулоцитарной ангины
Заболевание характеризуется местными и общими симптомами, с преимущественным язвенно-некротическим поражением слизистой верхних дыхательных путей и изменениями в составе крови. Агранулоцитарная ангина не является самостоятельным заболеванием, а является следствием некоторых раздражающих факторов.
Основные причины заболевания
В крови при проявлении заболевания наблюдается исчезновение гранулоцитов и резкое уменьшение лейкоцитов. Без лейкоцитарной защиты условно-патогенная флора активизируется и вызывает воспаление верхних дыхательных путей.

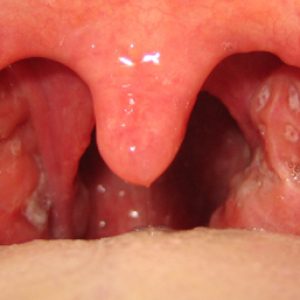
На фото видны участки некроза в области миндалин, которые появляются при агранулоцитарной ангине
Из факторов, вызывающих проблемы слизистой миндалин и глотки, принято выделять 4 типа: медикаментозный, инфекционный, лучевой и на фоне системных поражений. Самой частой причиной болезни является неправильное или длительное применение некоторых лекарственных препаратов. К ним относят: сульфаниламиды, анальгетики, ацетилсалициловую кислоту и антибиотики. Такие препараты оказывают токсическое воздействие на костный мозг.
Страдают заболеванием чаще женщины в зрелом возрасте. У детей симптомы болезни встречаются очень редко.
Характерные клинические проявления
Продолжается агранулоцитарная ангина от 4 дней до 4 недель. Выделяют молниеносные, острые и подострые формы заболевания. Они различаются лишь временем возникновения и течения заболевания.
Острая ангина возникает в течение суток. Температура тела поднимается до высоких показателей, общее состояние тяжелое, сопровождающиеся сильным ознобом. На слизистой оболочке миндалин и глотки начинает развиваться язвенно-некротический процесс. Медленно в процесс вовлекается и слизистая оболочка полости рта. Воспаление распространяется на ткани пародонта, возникает гингивит, стоматит, а иногда даже глоссит — воспаление языка.
В дальнейшем поражение способно достичь кости челюсти. Некротизированные ткани начинают распадаться и отторгаться. Боли в горле усиливаются, появляется сладковато-гнилостный запах изо рта, обильное слюноотделение, резко затрудненное глотание и прием пищи. На месте поражений формируются глубокие дефекты.
При прогрессировании агранулоцитарная ангина распространяется на нижние отделы дыхательных путей и пищеварительной системы. В это время состояние пациента становится крайне тяжелым.
Основными моментами в установлении точного диагноза являются общие симптомы, проявления в полости рта и, конечно же, анализ крови. Резкое уменьшение агранулоцитов наблюдается при некоторых инфекционных заболеваниях. К ним относятся:

Одним из основных моментов в установлении точного диагноза является анализ крови
- типичная малярия;
- брюшной тиф;
- простой грипп;
- миллиардный туберкулез.
Но даже при явной лейкопении и сохранении тромбоцитов с эритроцитами необходима дифференциальная диагностика с другими формами ангины. Дело в том, что при данных заболеваниях ангина не проявляется.
Лечение агранулоцитарной ангины
Все лечебные мероприятия будут бездейственны, если не устранить причину ангины. Для этого проводят необходимый курс антибактериальной терапии. Это необходимо для избавления от вторичной инфекции.
Также рекомендуются следующие лечебные воздействия:
- Переливание крови, эритцитной и лейкоцитарной массы.
- Аутогемотерапия и протеинотерапия.
- Стимуляция гемопоэза. Для этого рекомендуются препараты пентоксил, витамины группы В, С, К (викасол), лейкоген, тезан.
- Пересадка костного мозга (в тяжелых случаях).
- Применение глюкокортикоидов.
Большое значение уделяется местному воздействию:
- Антисептические полоскания теплыми растворами отваров трав, фурацилина, хлоргекседина, грамицидина.
- Орошение проблемных зон пропосолом, ингалиптом, биопароксом.
- С тканей пародонта удаляется некротизированный налет. После проводятся аппликации стерильными салфетками, пропитанными раствором риванола, хинозола, перекиси водорода малой концентрации, пенициллина.
- Для улучшения прохождения пищи и акта глотания назначаются масляный раствор витамина А, Алмагель, орошения анестезином или новокаином.
- Тщательный гигиенический уход за полостью рта.
- Обязательна госпитализация, строгий постельный режим.
Запрещается применение всех видов лучевой терапии.
Прогноз напрямую зависит от того, как рано вы начали лечить агранулоцитарную ангину. Запущенные формы болезни практически не поддаются терапевтическому воздействию и наступает летальный исход.