Питание при эзофагите: меню + список блюд
Эзофагит – это воспаление слизистой оболочки пищевода, возникшее по причине слабости кардиального сфинктера. Диета при эзофагите – это обязательное условие комплексном лечении заболевания.
Главная задача лечебного питания при эзофагите пищевода – это полное исключение повреждения слизистой оболочки механическими и химическими факторами.
При эзофагите назначают стол №1. В питании необходимо придерживаться ряда правил:
- количество приемов пищи должно быть 5-6 раз. порции небольшие. Такая тактика в питании при эзофагите позволяет излишне растягиваться желудку и вырабатывать избыток соляной кислоты.
- Еда не должна быть слишком горячей или холодной. Оптимальная температура блюд – 25-50 С.
- Нельзя есть «на ходу». Есть нужно медленно и тщательно пережевывать пищу.
- Нельзя пить воду сразу после еды. Допустимо питье лишь спустя 30-40 минут после приема пищи.
- Блюда можно готовить на пару, тушить, запекать или отваривать. Жарить нельзя.
- Максимально ограничить прием соли.
Продукты-триггеры, которые нужно избегать
Симптомы ГЭРБ могут появляться после употребления в пищу определенных напитков и еды.
К числу таких диетических триггеров относятся следующие продукты:
жирная или острая пища;
все цитрусовые фрукты;
различные газированные напитки;
Рассмотрим перечисленные выше продукты подробнее:
Продукты с высоким содержанием жира. Регулярное употребление в пищу жирной, жареной пищи способно стать причиной расслабления НПС. Из-за расслабления клапана в пищевод начинает проникать желудочная кислота, а процесс опорожнения желудка замедляется. Так как употребление в пищу жирной еды является типичной причиной появления симптомов рефлюкса, решить данную проблему позволяет ограничение суточного потребления жиров.
Стоит ограничить употребление следующих видов блюд и продуктов:
луковых колец, картофеля фри;
жирных молочных продуктов (сметаны, сыра, цельного молока, сливочного масла и пр.);
жареных и жирных кусков мяса;
сала, ветчинного и беконного жира;
некоторых закусок и десертов (картофельных чипсов, мороженого и т.д.);
сливочных соусов и заправок для салатов, жирных подлив;
любой жирной и жареной пищи.
Помидоры и цитрусовые. В овощах и фруктах содержится большое количество минералов и витаминов, поэтому они являются обязательной составляющей здорового питания. Однако некоторые из них, в первую очередь, кислые, способны вызывать появление симптомов рефлюкса-эзофагита.
Если вы часто испытываете изжогу, исключите из своего рациона следующие продукты:
томатный соус и содержащие его продукты (кетчуп, пиццу).
Шоколад. В составе шоколада присутствует метилксантин – вещество, расслабляющее гладкую мускулатуру пищевода, тем самым усиливая рефлюкс.
Лук, чеснок, острая еда. У многих людей симптомы изжоги возникают после употребления острой пищи, особенно чеснока и лука. Если вы заметили эту особенность у себя, исключите эти продукты из рациона.
Мята. Мятные леденцы, жевательная резинка, а также мята в чистом виде тоже способны провоцировать появление симптомов ГЭРБ.
Некоторые другие продукты. У некоторых людей наблюдается индивидуальная непереносимость конкретных продуктов, которые у всех остальных изжогу обычно не вызывают. Это могут быть некоторые молочные или мучные продукты (хлеб, крекеры и пр.). Заметив у себя индивидуальную непереносимость на определенный пищевой продукт, постарайтесь исключить его из своего меню.
[Видео] Доктор Евдокименко – как избавиться от изжоги в домашних условиях:
Почему развивается рефлюксная болезнь?
Очень часто точную причину развития ГЭРБ установить не удается. Болезнь может провоцироваться совокупностью разных факторов, а именно таких, как:
- увеличение веса;
- переедание жирной пищи, неправильное питание;
- чрезмерное употребление кофе;
- алкоголизм и употребление энергетических напитков;
- курение и прочие вредные привычки;
- прием определенных медикаментов.
К лекарственным средствам, снижающим тонус нижнего пищеводного сфинктера, относятся:
- антихолинергические медикаменты;
- антигистаминные средства;
- антидепрессанты трициклического типа;
- блокаторы кальциевых каналов;
- прогестероны и нитратосодержащие средства.
Важная информация! Американские ученые связывают ГЭРБ с наследственной предрасположенностью. Также на развитие заболевания могут повлиять: стрессовые ситуации, гормональные сбои, травмы пищевода.
Желудочный рефлюкс может быть временным явлением. Его считают патологическим лишь в тех случаях, когда частота приступов составляет более 50 в день, а также когда рН в пищеводе достигает 4,0 и ниже. Спровоцировать приступ патологического рефлюкса могут: перемена положения тела, повышение брюшного давления, нарушение привычной диеты.
Допустимый перечень продуктов
При рефлюксном эзофагите полезно есть такие продукты на диете:
- Высушенный черный хлеб, сухари и галетное печенье.
- Мелко нарезанное постное мясо – курица, индейка и кролик.
- Из сладостей допустимо есть суфле и мармелад.
- На молоке можно варить каши из риса, овсянки, гречки и манки. Рекомендуется молоко разводить с водой, а крупы хорошо разваривать.
- Из молочных продуктов употребляют кисель и обезжиренный творог, молоко, кефир, йогурт или нежирный сорт сыра.
- Можно есть яйца всмятку или в виде омлетов, приготовленных на пару.
- В виде пюре едят овощи – брокколи, цветную капусту и картофель.
- Овощи и фрукты нужно выбирать сладкие сорта, без кислого привкуса. Примеры – бананы, арбуз, груши, дыни, абрикос, персик, малина или клубника.
- В пищу добавляют как сливочное, так и растительное масло. Здесь нет особых ограничений.
- супы;
- запеканки;
- пюре;
- компоты и узвары;
- кисель.
Полезные рекомендации по питанию включают:
- Перед едой лучше выпить стакан кипяченой воды. Это снизит кислотность желудочного сока и предотвратит обратный заброс пищи из желудка.
- Снижает повышенную кислотность желудка сырой картофель, грецкий орех и сухой белый хлеб.
- Если диагностировали рефлюксный эзофагит, пациент должен сразу же избавиться от вредных привычек. Нужно бросить курить и прекратить употребление спиртных напитков. Нужно нормализовать режим питания и исключить ночные перекусы. Питание перед сном вредно, так как сильно нагружает пищеварительный тракт.
- В тяжелых ситуациях, если приступы рефлюксной болезни каждый раз повторяются, пациент должен принимать пищу стоя. В течение трех часов после трапезы больной должен находиться в строго вертикальном положении. Нельзя ложиться и наклоняться вперед. Это снижает риск обратного заброса содержимого желудка в пищевод.
- Перед сном полезно пить отвары или чаи из календулы или ромашки. Эти травы обладают противовоспалительным и бактерицидным действием. Домашние отвары на основе этих растений снимут боль, отечность и покраснение, что облегчит течение болезни.
- В период обострения нужно воздержаться от активной физической деятельности. Под запретом интенсивный бег и походы в тренажерный зал. Усиленная физическая активность может вызвать очередной приступ заброса. Также под запретом интенсивное качание мышц брюшного пресса, ношение тесной одежды в области талии, включая пояса и тесные брюки.

Классификация и стадии развития эзофагита
В Международной классификации болезней (МКБ-10) эзофагит кодируется как К20.
Из-за разнообразия форм эзофагита общепринятой классификации не существует. Наиболее обобщающей является классификация В. В. Чернина (2017 г.) для хронических эзофагитов [9] . Острая форма эзофагита отличается от хронической степенью воздействия повреждающего фактора и продолжительностью воспалительного процесса в слизистой оболочке пищевода.
По этиологии:
- экзогенный (первичный);
- эндогенный (вторичный);
- смешанной этиологии.
По характеру поражения:
- катаральный;
- эрозивно-язвенный.
По распространённости:
- ограниченный;
- распространённый.
По локализации:
- верхняя треть пищевода (проксимальный);
- средняя треть пищевода;
- нижняя треть пищевода (дистальный);
- область пищеводно-желудочного стыка.
По течению:
- редко рецидивирующий, обострения 1–2 раза в год (лёгкого течения);
- часто рецидивирующий, обострения три и более раз в год (средней тяжести);
- медленно развивающийся с вялым течением;
- с осложнениями (тяжёлого течения).
По периодам болезни:
- фаза выраженного обострения;
- фаза затухающего обострения;
- фаза ликвидации обострения.
По клиническим проявлениям:
- типичная форма;
- атипичная форма (диспепсическая, болевая, псевдокардиальная, латентная и др.).
По осложнениям:
- язва пищевода;
- эрозивно-язвенное кровотечение;
- перфорация (прободение);
- периэзофагит (воспаление наружной оболочки пищевода);
- медиастинит (воспаление жировой клетчатки и лимфоузлов средостения);
- рубцовая деформация;
- рубцовый стеноз пищевода;
- малигнизация (плоскоклеточный рак, аденокарцинома).
В клинической практике наиболее распространены две эндоскопические классификации для хронической и острой формы эзофагита.
Классификация H. Basset различает четыре степени острого эзофагита [3] :
- отёк и гиперемия слизистой оболочки пищевода;
- одиночные эрозии на фоне отёка и гиперемии;
- выраженный отёк и гиперемия слизистой оболочки пищевода, очаги эрозий и кровоточащей слизистой оболочки;
- слизистая оболочка пищевода кровоточит при малейшем прикосновении эндоскопа.
В зависимости от выраженности поражения стенки пищевода хронический эзофагит делят на четыре степени (классификация Савари — Миллера) [9] :
- гиперемия без эрозивных дефектов в дистальных отделах;
- разрозненные мелкие эрозивные дефекты слизистой;
- эрозии слизистой сливаются друг с другом;
- язвенное поражение слизистой, стеноз.
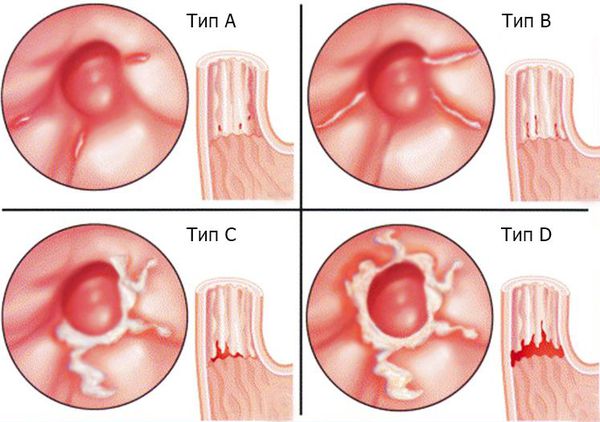
При рефлюкс-эзофагите (ГЭРБ) используется Лос-Анджелесская классификация [4] :
- Тип A: Одно и/или несколько изменений слизистой оболочки (эрозия) длиной до 5 мм в пределах складки.
- Тип B: Одно и/или несколько изменений слизистой оболочки (эрозия) длиной более 5 мм в пределах складки.
- Тип C: Изменения слизистой оболочки, переходящие на две и более складки, занимающие менее 75 % окружности.
- Тип D: Изменения слизистой оболочки, переходящие на две и более складки, занимающие 75 % и более окружности.
Стадии эзофагита:
- Поражающий фактор приводит к повреждению слизистой оболочки.
- Развивается воспаление.
- Происходит регенерация. При хроническом эзофагите слизистая оболочка полностью не восстанавливается.
Стадии повторяются и приводят к развитию осложнений.
Молоко при рефлюкс-эзофагите
Молоко при рефлюкс-эзофагите используют для приготовления супов, овощных пюре. Также можно употреблять обезжиренные кисломолочные продукты: кефир, ряженку, некислую сметану. Стакан кефира комнатной температуры рекомендуется выпивать за 2-3 часа до сна. Из сыра готовят суфле или ленивые вареники. Небольшое количество сливок или масла можно добавлять в каши и овощные пюре.
Мед при рефлюксе в период обострения принимать не рекомендуется. Во время ремиссии можно есть 1-2 ложки в день. Но из-за того, что в обычном виде он может раздражать нижний пищеварительный сфинктер желудка, мед лучше добавлять в чай, запекать с ним фрукты.
