Пиогенная гранулема — что это такое, как ее лечат?
Что это такое — пиогенная гранулема? Заболевание довольно распространено среди детей, подростков, пожилых людей, а также беременных женщин. Гранулема — доброкачественное новообразование на коже и слизистых оболочках. В целом оно безопасно, так как не является следствием инфекции и не распространяет ее.
Описание недуга
Пиогенная гранулема кожи имеет еще одно название — дольчатая капиллярная гемангиома. Чаще всего болезнь поражает молодых, иногда наблюдается во время беременности. Гранулема представляет собой сосудистый неопластический выступ на коже, в любой части тела, слизистой носа, роговице, гортани и даже в желудочно-кишечном тракте. Спровоцировать появление гранулемы могут физические травмы, дерматоз, различного рода инфекции. Новообразование напоминает плотный очаг из капилляров и стромы. Иногда множественные выступы возникают на месте ожога, после приема противозачаточных средств, лечения угревой сыпи «Третиноином».

Особенности
Что это такое — пиогенная гранулема? Какие особенности есть у этой болезни? Специфика заболевания в том, что если оно возникает во время беременности, после родов недуг проходит частично или полностью без лечения. Иногда требуется хирургическое вмешательство. Чаще всего больной может обнаружить пиогенную гранулему на шее, голове, губах, деснах, руках, ногах, пальцах, лице, в верхней части туловища, в полости рта. Свежее новообразование внешне похоже на ткань, сотканную из многочисленных капилляров, эндотелиальных клеток. Для него характерна отечность, воспалительный процесс, легкая кровоточивость. У зрелой гранулемы есть фибромиксоидная строма, которая разделяет очаги на части.

Причины
Пиогенная гранулема — что это такое и почему она возникает? Недуг представляет собой образование на коже или слизистой в виде опухоли, которое постепенно разрастается. По цвету гранулема темно-бордового, красного, лилового оттенка, отчетливо выступает над кожей, мешает физически и психологически. Данное заболевание стало известно еще в девятнадцатом веке. В те времена причиной возникновения очага считали патогенные грибки, которые в основном поражают легкие лошадей. Однако врачам пришлось отказаться от этой причины формирования недуга у человека. Гранулема возникает вследствие сложного процесса присоединения бактерий и инфекций. Чаще всего очаг образуется после травматических поражений кожного покрова, порезов, проколов или ожогов.
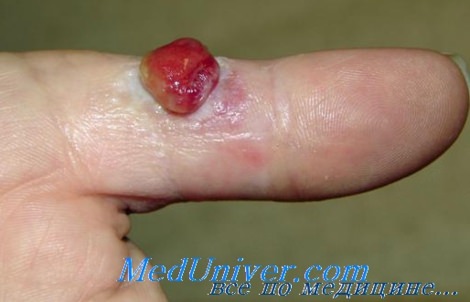
Развивается болезнь поэтапно. Появлению и развитию предшествует травма кожи. На месте повреждения в течение восьми-двадцати недель развивается небольшая опухоль. Если она образовалась на пальце руки или ноги, пораженный участок опухает, краснеет. Палец увеличивается в размерах, становится болезненным. Сама опухоль по объему небольшая, внешне напоминает вишенку. В диаметре новообразование достигает от трех до шести миллиметров. Поверхность гранулемы гладкая или шероховатая, часто кровоточит, покрывается небольшими язвами. Осложнением очага становится гнойный процесс, причиной которого становится бактериальная инфекция.

Гранулема также может по форме напоминать гриб на небольшой ножке. Иногда опухоль встречается на языке, деснах, половых органах, но чаще всего на руках и ногах. По мере увеличения в размерах опухоль все больше доставляет дискомфорт и боли в месте поражения инфекцией. Специфика гранулемы в том, что она не достигает больших размеров. В редких случаях опухоль вырастает до трех сантиметров в диаметре.
Диагностика
Удаление пиогенной гранулемы возможно только после диагностики новообразования. Распознать недуг можно самостоятельно, если внимательно изучить очаг и его расположение. Опухоль часто кровоточит, иногда становится причиной анемии. У гранулемы поверх узла образуется корка и эрозия. Средняя величина выступающего очага не превышает одного сантиметра. Если образование на коже или слизистой быстро растет и достигает за пару недель максимального размера, с высокой вероятностью это пиогенная гранулема. В большинстве случаев очаги заболевания имеют красный участок, вокруг которого образовался белый «воротничок».

Как лечить
Лечение пиогенной гранулемы зависит от общей картины заболевания. Если больной жалуется на частые кровотечения, очаг следует удалить хирургическим путем. Это предотвратит образование злокачественной опухоли. Если гранулему не лечить, со временем она атрофируется, особенно после устранения причин ее возникновения. Удаление гранулем происходит методом электродексикации, что позволяет сократить рецидивы.
После срезания опухоли скальпелем рана сильно кровоточит. Кровь останавливают методом кюретажа (ультразвуком или механическими инструментами). Кроме того, больному назначаются препараты, инъекции. Курс лечения составляет до четырнадцати недель в зависимости от тяжести состояния. Лечат гранулему на пальце руки успешно с помощью лазера или криотерапии. Важно обратиться к врачу за помощью сразу после обнаружения новообразования или при появлении признаков рецидива. Если анализ не подтвердил наличие гранулемы, наблюдение за больным не требуется.

Опасна или нет
Многим больным доставлет дискомфорт пиогенная гранулема. Что это такое, мы уже вяснили, но представляет ли она опасность для здоровья человека? Новообразование часто сравнивают со злокачественными очагами, такими как мелономы, фибромиксомы, карциномы. После удаления очага его отправляют на гистологическое исследование, что позволяет исключить злокачественное происхождение гранулемы. Предотвратить опасное состояние возможно, если вовремя обратиться за помощью к специалисту и не заниматься самолечением.
К доброкачественным новообразованиям относят вишневую гемангиому (небольшой ярко-красный очаг из капилляров); фиброзную папулу с локализацией на носу и бацилярный ангиоматоз (инфекцию, которая представляет собой четыре узелковых очага и достигает в размерах десяти сантиметров). Все эти новообразования имеют сходство с гранулемой, поэтому лучше всего диагностировать опухоль в условиях клиники. Врач проведет визуальный осмотр, гистологию и другие анализы.
Пиогенная гранулема кожи: причины развития, типичные симптомы, методы обследования и терапии
• Распространенное приобретенное доброкачественное сосудистое неопластическое образование кожи и слизистых оболочек.
• Так как это образование по существу не является ни инфекционным, ни гранулематозным, его наиболее точное название дольчатая капиллярная гемангиома. Чаще всего пиогенная гранулема (ПГ) наблюдается у молодых взрослых и подростков, а также во время беременности (в 5% случаев всех беременностей).
• Сообщалось о выявлении пиогенной гранулемы (ПГ) в желудочно-кишечном тракте, гортани, на слизистой носа, конъюнктиве и роговице.
• Этиология неизвестна. В качестве провоцирующих факторов предполагаются травма, инфекции или предшествующий дерматоз. Однако травмы в анамнезе отмечаются только в 25% случаев.
• Образование представлено плотным очагом пролиферации капилляров и фибробластной стромы, которая инфильтрирована полиморфноядерными лейкоцитами.
• Сообщалось о возникновении множественных пиогенных гранулем на ожоговых поверхностях, после приема контрацептивов, ингибиторов протеазы и местного лечения акне третиноином.
• Известно, что пиогенные гранулемы после беременности регрессируют. В одном из исследований в пиогенных гранулемах при беременности была обнаружена повышенная концентрация фактора роста эндотелия сосудов, после родов содержание этого фактора практически не определялось, отмечались апоптоз эндотелиальных клеток и регресс гранулемы.
Диагностика пиогенной гранулемы
• Эритематозная куполообразная папула или узел, который слегка кровоточит, что в редких случаях приводит к анемии.
• Очаг склонен к изъязвлениям, формированию эрозий и корок.
• Размер пиогенной гранулемы (ПГ) варьирует от нескольких миллиметров до нескольких сантиметров (средняя величина составляет 6,5 мм).
• Очаг быстро растет и достигает максимального размера в течение нескольких недель.
• Наиболее распространенной картиной при дермато-скопии пиогенных гранулем (85%) является однородный красноватый участок, окруженный белым «воротничком».
Локализация пиогенных гранулем:
• Кожные пиогенные гранулемы чаще всего встречаются на голове и шее (особенно деснах и губах), на лице и конечностях, а также верхней части туловища.
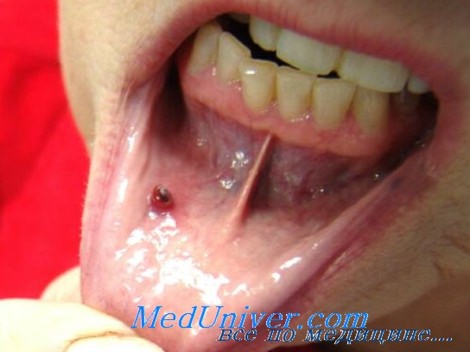
• Пиогенная гранулема при беременности чаще всего наблюдается в полости рта на слизистой оболочке в области верхней челюсти.
Биопсия пиогенной гранулемы:
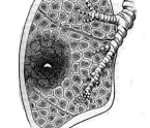
• Свежие очаги напоминают грануляционную ткань (многочисленные капилляры и венулы, эндотелиальные клетки которых направлены радиально к поверхности кожи; отечная строма, содержащая смешанный воспалительный инфильтрат).
• Зрелый очаг пиогенной гранулемы (ПГ) имеет фибромиксоидную строму, разделяющую очаговое образование на дольки. Наблюдается пролиферация капилляров с выраженными эндотелиальными клетками. Может отмечаться реэпителизация поверхности с периферическим гиперпластическим эпителиоидным «воротничком»; воспалительный инфильтрат выражен в меньшей степени. Эпидермис обычно эрозивный.
• Для регрессирующего очага пиогенной гранулемы (ПГ) характерен обширный фиброз.
Дифференциальная диагностика пиогенной гранулемы
Пиогенную гранулему дифференцируют с рядом кожных злокачественных новообразований, включая атипичную фибромиксому, базальноклеточную карциному, саркому Калоши, кожные метастазы злокачественных новообразований, плоскоклеточную карциному и амеланотическую меланому.
Удаленную пиогенную гранулему необходимо обязательно направить на гистологическое исследование, чтобы исключить злокачественное новообразование.
К доброкачественным опухолям, дифференцируемым с пиогенной гранулемой, относятся:
• Вишневая гемангиома — небольшие ярко-красные куполообразные папулы, представляющие собой доброкачественную пролиферацию капилляров.
• Фиброзная папула на носу — доброкачественная опухоль из тканей носа. Большинство таких очагов цвета кожи отличаются от ПГ. Однако доброкачественный вариант светлоклеточной фиброзной папулы может сильно напоминать пиогенную гранулему.
• Бациллярный ангиоматоз — системное инфекционное заболевание, которое вызывают два микроорганизма рода Bartonella. При этом заболевании выделяют четыре типа узелковых очагов, один из которых (шаровидные ангиоматозные папулы) выглядит как пиогенпая гранулема. Такие узелки могут поражать лиц любого возраста, достигая в диаметре 10 см. При этом могут наблюдаться потеря веса и лимфаденопатия.
Лечение пиогенной гранулемы
• Для предотвращения кровотечения и исключения злокачественного образования рекомендуется удаление очага.
• Без лечения пиогенные гранулемы атрофируются, становятся фиброматозными и медленно регрессируют, особенно после устранения этиологического фактора.
• Удаляются пиогенные гранулемы методом тангенциальной эксцизии и с помощью электродесикации, в последнем случае число рецидивов заметно меньше. При манипуляциях и иссечении очаги сильно кровоточат. Обязательно применяются лидокаин с эпинефрином (с десятиминутной отсрочкой манипуляции — действие эпинефрина), для гемостаза используется электрокоагуляция. Очаг пиогенной гранулемы (ПГ), срезанный лезвием скальпеля, направляется на гистологическое исследование. Затем выполняется кюретаж основания очага, что помогает остановить кровотечение и предупредить рецидив. Кюретаж и электродесикация основания проводятся до остановки кровотечения.
• Сообщалось о случае успешного лечения рецидиви рующей ПГ после 14-недельного курса местного применения 5% имиквимода два раза в день.
• Имеются сообщения об эффективности крио- и лазерной терапии.
Рекомендации пациентам с пиогенной гранулемой. Пациентам необходимо разъяснить, что для успешного лечения пиогенной гранулемы (ПГ) к врачу следует обращаться при первых же, замеченных ими, признаках рецидива.
Наблюдение необходимо только в том случае, если гистологическое исследование не подтвердило наличие пиогенной гранулемы или если очаг рецидивирует.
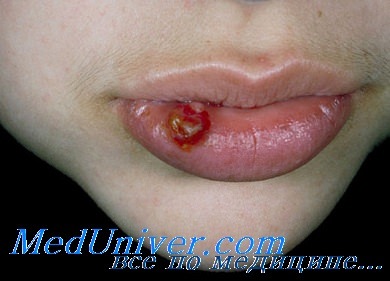
Клинический пример пиогенной гранулемы. 20-летняя женщина во время визита к врачу для наблюдения за протеканием беременности пожаловалась на очаговое образование, возникшее у нее на губе. Она сообщила, что этот очаг слегка кровоточит, не причиняя боли. Был установлен диагноз пиогенной гранулемы (ПГ), удаление которой рекомендовано отложить до родоразрешения. После родов очаг не регрессировал спонтанно и был удален хирургическим путем.
Пиогенная гранулема ( Ботриомикома , Гемангиома грануляционного типа , Телеангиэктатическая гранулема , Эруптивная ангиома )
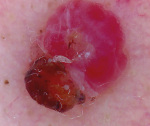
Пиогенная гранулема – это доброкачественное новообразование кожи или слизистых оболочек сосудистой природы. Внешне представляет собой округлое образование (папулу) диаметром до 1,5 сантиметров ярко-красного, вишневого или черно-коричневого цвета. Объем опухоли заполнен мелкими сосудами и капиллярами, окруженными соединительной тканью. Поверхность легко травмируется и обильно кровоточит. Определить вид новообразования врачу помогает внешний осмотр, дерматоскопия, данные гистологического исследования. Если уплотнение не подвергается обратному развитию самопроизвольно, показано хирургическое лечение (электро-, крио- или лазеркоагуляция).
МКБ-10
- Причины
- Патогенез
- Симптомы пиогенной гранулемы
- Осложнения
- Диагностика
- Лечение пиогенной гранулемы
- Прогноз и профилактика
- Цены на лечение
Общие сведения
В практической дерматологии пиогенная гранулема встречается под названием ботриомикома, телеангиэктатическая гранулема, гемангиома грануляционного типа, эруптивная ангиома. Внутри опухолевого узла соединительная ткань образует прослойки, что определяет наиболее подходящее с точки зрения гистологии определение патологии «дольчатая капиллярная гемангиома». Встречается у подростков, взрослых до 30 лет. Одинаково часто диагностируется у пациентов обоих полов. Гормональные перестройки вызывают частое развитие заболевания у беременных (примерно 5% случаев). Описаны случаи множественной ботриомикомы, ее подкожного или подслизистого расположения, формирования сосудистых образований на внутренней поверхности пищевода и кишечника.

Причины
Этиология заболевания до конца не изучена. Предположения о микотическом генезе патологии, высказываемые в XIX в., в дальнейшем не получили своего подтверждения. Несостоятельными оказались теории, согласно которым заболевание имеет воспалительную или вирусную природу. Теперь ботриомикому относят к числу ангиом, развивающихся как реактивный процесс на месте микротравм. В генезе заболевания основное значение имеют:
- Механическое повреждение слизистых и кожи. Ведущий фактор в развитии заболевания. Об этом свидетельствует локализация новообразований на наиболее подверженных травмам и микроповреждениям участках тела: пальцах рук, стопах, губах, деснах, слизистой оболочке носа и рта. Для запуска образования гранулемы достаточно незначительного воздействия: укола, занозы, небрежной обработки кутикулы ногтя.
- Гормональный дисбаланс. По статистике, большинство случаев сосудистых новообразований выявляется у подростков, беременных женщин. Значимый провоцирующий фактор — прием гормональных контрацептивов, эндокринная патология. Значение имеет повышение сальности кожи под воздействием гормонов и чрезмерное ее обезжиривание в пубертатном периоде, повышение уровня фактора роста сосудов у беременных.
- Лекарственное воздействие. Вероятность появления грануляционной гемангиомы повышается при приеме ингибиторов протеазы, некоторых противовирусных препаратов, ретиноидов, используемых для лечения угревой сыпи. Значение имеют препараты как системного (в таблетках, капсулах, инъекциях), так и местного действия (кремы, лосьоны, мази).
- Кожные заболевания. Пациенты с дерматозами, пламенеющим невусом, телеангиэктатической ангиомой страдают ботриомикомой чаще, чем люди без дерматологических проблем. Множественные поражения развиваются на месте термических и химических ожогов. Раздражение слизистой роговицы и конъюнктивы химическими веществами, непереносимость определенных компонентов косметики, конъюнктивиты и блефариты могут стать причиной появления сосудистых папул на веках. Гигантские гранулемы развиваются у лежачих больных в местах пролежней.
Патогенез
В основе развития папулы лежит реактивное разрастание грануляционной ткани под влиянием внешних и внутренних воздействий. Грануляции состоят из новообразованных сосудов и соединительной ткани, обеспечивают быстрое заживление раны. Они создают условия для последующей эпителизации раневой поверхности, формирования рубца. Гранулема является следствием нарушения нормального процесса формирования грануляций, чрезмерного развития сосудов, активного деления фибробластов, избыточной продукции волокон соединительной ткани при травме. Нормальная толщина грануляционного слоя составляет 1-2 мм. Диаметр патологического образования может достигать полутора сантиметров.
Развитие пиогенной гранулемы во многом повторяет процесс заживления раны. Папула состоит из артериол, венул, капилляров, небольшого количества фибробластов, соединительнотканных волокон. Чем дольше существует новообразование, тем больше в нем становится соединительной ткани. Завершающая стадия – выраженный фиброз папулы, сопровождающийся эпителизацией ее поверхности.
Симптомы пиогенной гранулемы
В 75% случаев рост узла начинается на неизмененной коже. Микротравмы, которые могут привести к появлению ботриомиком, часто остаются незамеченными пациентом. Помимо пальцев и слизистой полости рта, папулы могут появиться на коже лица, тыле кистей, ладонях, шее, груди, верхней части спины. У беременных уплотнения образуются преимущественно на слизистой десен верхней челюсти, внутренней поверхности губ.
Папула растет несколько недель. Максимальный диаметр – 1,5 см, средний – 6 мм. Имеет округлую или дольчатую форму, насыщенный цвет за счет большого количества сосудов, широкое основание, реже — короткую ножку. По консистенции мягкая, эластичная. Поверхность папулы легко травмируется, часто эрозирована или покрыта корками, может быть окружена белой каймой отслоившегося эпителия. Узел безболезненный, т.к. не имеет нервных окончаний. Дискомфорт вызывает наличие выступающего образования на руках, шее, плечах и других частях тела, которое цепляется за одежду, предметы, дает обильное кровотечение при повреждении. Ботриомикома в области ногтевого ложа во время активного роста может отслаивать ногтевую пластинку.
Достигнув определенного размера, папула начинает постепенно уплотняться за счет активного развития соединительнотканных прослоек вплоть до полного фиброза. Тромбозы, запустевание сосудов приводят к очаговым некрозам пиогенной гранулемы. При устранении причинного фактора образование может исчезнуть самостоятельно. Обратное развитие гранулемы может занять несколько месяцев.
Осложнения
Единственное значимое осложнение пиогенной гранулемы – обильное кровотечение, которое открывается при повреждении уплотнения. При длительном истечении крови из множественных узлов у пациента существует риск развития анемии. При наружной локализации образований источник кровопотери можно легко установить. Заподозрить кровотечение из желудочно-кишечного тракта бывает намного сложнее. Трудности может вызвать проведение дифференциальной диагностики ботриомикомы и кровоточащей язвы желудка или кишечника.
Диагностика
Доброкачественную пиогенную гранулему необходимо отличать от целого ряда других патологических образований. Здесь решающее значение имеют внешний вид узла, его микроскопическое строение, любые другие данные, которые помогают дерматологу поставить точный диагноз: скорость роста новообразования, наличие провоцирующих факторов, эффективность проводимого ранее лечения, сопутствующие заболевания. Ценную информацию позволяют получить:
- Дерматоскопия. Исследование папулы при помощи дерматоскопии позволяет выявить признаки, характерные для ангиоматозного новообразования (однородный узел красноватого цвета, окруженный белым венчиком). Как правило, визуальных признаков достаточно для проведения дифференциальной диагностики заболевания с рядом доброкачественных и злокачественных патологических изменений кожных покровов, внешне похожих на ботриомикому.
- Биопсия узла. Забор ткани для проведения гистологического исследования часто проводится прямо во время операции по удалению новообразования. Это позволяет подтвердить диагноз ботриомикомы, определить объем хирургического вмешательства. При патоморфологическом исследовании определяется разрастание капилляров и фибробластов, инфильтрация стромы лейкоцитами.
Сложные диагностические случаи могут потребовать осмотра дерматоонколога, хирурга. На ботриомикому внешне похожа беспигментная меланома, плоскоклеточный рак кожи, кожные метастазы опухолей костей, внутренних органов, ряд других злокачественных новообразований. Расположение очагов между лопатками может быть одним из проявлений болезни Ходжкина, что требует внимания гематолога.
Лечение пиогенной гранулемы
Врачебная тактика в отношении новообразования определяется рядом факторов: давностью существования, расположением, обильностью кровотечений, наличием у женщины беременности. Периодически кровоточащий узел пальца придется удалить сразу же, чтобы облегчить пациенту выполнение повседневных дел. Образование слизистой рта, которое появилось во время беременности, рекомендуется наблюдать несколько месяцев после родов. Если пиогенная гранулема не регрессирует самопроизвольно, ее удаляют во время небольшой амбулаторной операции. Методы хирургического лечения включают:
- Электрокоагуляцию. Позволяет удалить патологически измененные ткани быстро, с минимальной кровопотерей. Вероятность рецидива ботриомикомы после электрокоагуляции ниже по сравнению с другими хирургическими методами. Обязательно обезболивание с применением местных анестетиков. При помощи электрода уплотнение отсекается от поверхности кожи в основании. Полученный фрагмент ткани отправляется на гистологию.
- Удаление жидким азотом. Криотерапия применяется только в тех случаях, когда другие методики недоступны. Низкая температура также способствует уменьшению кровотечения, однако не так хорошо, как электрокоагуляция. В связи с этим для обезболивания рекомендуется смесь лидокаина с эпинефрином. Эпинефрин вызывает резкое сужение сосудов в месте инъекции, продлевает срок действия местного анестетика.
- Лазерное удаление. Лазеркоагуляция — практически бескровный метод, после которого при грамотном проведении процедуры не остается заметных рубцов. Клетки крови содержат пигмент гемоглобин, который поглощает энергию лазерных импульсов намного активнее окружающих тканей. Это позволяет лазерному лучу воздействовать на область расположения папулы дифференцированно. Сосудистое образование удаляется, а здоровые клетки остаются неповрежденными.
Независимо от того, какой хирургический метод применялся, в месте проведения манипуляции остается ранка округлой формы, покрытая плотной темной корочкой. Под ней создаются оптимальные условия для эпителизации. Корочку нельзя удалять до полного заживления ранки, иначе есть риск развития рубца. Это единственное ограничение послеоперационного периода. Назначение консервативного лечения целесообразно только при первых признаках рецидива. В этом случае местно применяется мазь, содержащая 5% имиквимод.
Прогноз и профилактика
В случае установленного и подтвержденного диагноза пиогенной гранулемы прогноз для жизни и выздоровления благоприятный. Регресс уплотнения без лечения наблюдается в каждом втором случае. Хирургическая операция дает полное излечение, однако всегда существует риск рецидива. Молодая папула может появиться на том же месте, где располагался удаленный узел. Упорное течение требует более внимательного отношения к причинным факторам появления пиогенной гранулемы, их устранения по мере возможности. Способы профилактики ботриомикомы ввиду отсутствия точных данных об этиологии заболевания не разработаны; следует избегать травмирования кожи и слизистых, своевременно лечить дерматозы.
Пиогенная гранулема: причины, осложнения, удаление и народное лечение

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Эпидемиология
- Причины
- Патогенез
- Симптомы
- Стадии
- Осложнения и последствия
- Диагностика
- Что нужно обследовать?
- Как обследовать?
- Дифференциальная диагностика
- Лечение
- К кому обратиться?
- Профилактика
- Прогноз
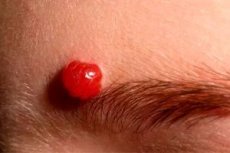
Хроническая, нетипичная, вегетирующая патология – пиогенная гранулема – возникает на участках с длительно существующей инфекцией (как правило, стафилококковой). Так, пиогенная гранулема часто обнаруживается в ротовой полости, возле ногтевых пластин или свищей.
 [1], [2], [3], [4], [5]
[1], [2], [3], [4], [5]
Код по МКБ-10
Эпидемиология
Чаще всего пиогенные гранулемы обнаруживаются у мальчиков, в возрастном периоде до 3-х лет, а также с шести до 15 лет.
Также гранулемы в 1-2% случаев обнаруживаются у женщин во время беременности или климакса, что связано с кардинальной гормональной перестройкой в организме.
 [6], [7], [8], [9], [10], [11], [12]
[6], [7], [8], [9], [10], [11], [12]
Причины пиогенной гранулемы
Точные причины, по которым у человека может появляться пиогенная гранулема, до сих пор не определены. Специалисты предполагают, что спровоцировать её развитие могут различные инфекции, травмы, прочие заболевания, либо даже излишне тщательная гигиена тела.
Примерно 25% случаев пиогенной гранулемы связаны с нарушением целостности кожи, с ожогами. Имеются случаи, когда заболевание становилось следствием длительного приема женщиной противозачаточных средств, либо наружного применения некоторых лекарственных препаратов.
Выделяют внешние и внутренние факторы риска, наличие которых повышает степень риска появления пиогенной гранулемы.
- Внешние факторы:
- травмы кожи;
- полное несоблюдение правил личной гигиены, либо чрезмерное их соблюдение;
- расстройства секреторной активности кожных покровов.
- Внутренние факторы:
- инфекционные заболевания;
- расстройства работы органов пищеварения;
- эндокринные расстройства;
- нарушения метаболизма;
- стрессы, психотравмы;
- отравления, в том числе и хронические;
- состояния иммунодефицита, СПИД.
 [13], [14], [15], [16], [17], [18], [19]
[13], [14], [15], [16], [17], [18], [19]
Патогенез
Пиогенная гранулема может появляться в результате влияния множества причин. Исходя из этого, гранулемы условно подразделяют на несколько категорий:
- Инфекционные пиогенные гранулемы развиваются на фоне различных инфекций, какими могут стать туберкулез, половые инфекции, энцефалит и пр.
- Неинфекционные пиогенные гранулемы появляются вблизи свищей, воспалительных элементов, загрязненных участков кожи и пр.
- Пиогенные гранулемы неизвестного происхождения могут стать следствием практически любых заболеваний, но в большинстве случаев причины их появления установить не удается.
 [20], [21], [22], [23], [24], [25], [26]
[20], [21], [22], [23], [24], [25], [26]
Симптомы пиогенной гранулемы
Первые признаки пиогенной гранулемы появляются примерно через 15-20 дней после воздействия провоцирующего фактора. Вначале образование не отличается значительными размерами и имеет всего несколько миллиметров в диаметре. Некоторые варианты пиогенной гранулемы имеют ножку, но могут располагаться и в виде пятна – округлого или продолговатого.
Гранулема в подавляющем большинстве случаев имеет вишнево-красный оттенок и выглядит, как плотный эластичный узелок, границы которого представляют собой отслоившуюся эпителиальную ткань.
Пиогенная гранулема чаще всего не сопровождается болью: ни в состоянии покоя, ни при надавливании.
Гранулема увеличивается в размерах достаточно быстро: уже на протяжении 2-3 недель её диаметр может достичь предела.
Пиогенное образование можно легко повредить, и даже вызвать кровотечение или образование язвочек.
При осмотре воспаление лимфоузлов обнаруживается далеко не всегда, а лишь при наличии распространенной инфекции.
В большинстве случаев пиогенная гранулема формируется, как единичный узелок. Множественные поражения встречаются значительно реже.
- Пиогенная гранулема может зудеть? Действительно, в период активного роста гранулема может вызывать неприятные ощущения в виде зуда и состояния натянутости кожи. После остановки роста новообразования зудящие ощущения должны исчезнуть.
- Пиогенная гранулема кожи чаще всего локализуется на верхних конечностях и особенно на пальцах, а также в области лица и стоп. При беременности гранулемы могут образовываться в ротовой полости – на деснах или на верхнем небе.
- Пиогенная гранулема левой щечной области, равно как и правой, может возникать под влиянием нарушенной микрофлоры, часто – как следствие хронического периодонтита. Такая гранулема, как правило, расположена недалеко от пораженного зуба (со стороны поражения), и отличается вялым и медленным течением. Лечение такого новообразования – только хирургическое.
- Пиогенная гранулема на половых органах в большинстве случаев имеет венерическое происхождение. Заражение происходит при случайном незащищенном половом контакте. Кроме гранулем, на половых органах могут образовываться язвы, узелки. Иногда увеличиваются близко расположенные лимфатические узлы.
- Пиогенная гранулема на ноге обычно локализуется в области стопы или пальцев. Наиболее частая причина появления такой гранулемы – это механическое повреждение кожи. Однако зачастую, особенно при поражении области бедер и коленей, причина заболевания остается невыясненной.
- Пиогенная гранулема на языке возникает при недостаточном уходе за ротовой полостью, либо у женщин во время беременности – вследствие нарушения гормонального баланса. Схожая проблема – пиогенная гранулема десны – может быть результатом неправильно пролеченного зуба, либо наличия зубного камня. Такие гранулемы удаляют путем операции, однако для предупреждения повторного развития новообразования следует искоренить причину его появления.
- Гранулема пиогенная на голове может располагаться на веках, щеках, на носу, возле губ, и даже на ушах. Такая проблема наиболее часто встречается у молодых людей и подростков. Причина, скорее всего, кроется в гормональных изменениях, связанных с периодом полового созревания. Также проблема может заключаться в недостаточной стрессовой устойчивости и психоэмоциональном несовершенстве нервной системы.
- Пиогенная гранулема у детей чаще всего проявляется до 3-х летнего возраста – в основном, в результате травм и повреждений кожи. Такие гранулемы быстро растут и кровоточат. Более чем в 70% детские гранулемы располагаются на лице или шее.
- Пиогенная гранулема во время беременности обнаруживается у 1-2% женщин. Специалисты объясняют это наличием гормональных нарушений, так как гранулемы появляются преимущественно в первой половине беременности – в период значительных колебаний уровня половых гормонов. Наиболее частая локализация гранулем у беременных пациенток – это ротовая полость.
Стадии
Механизм развития пиогенной гранулемы преследует несколько стадий:
- Скопление в зоне патологического формирования большого количества моноцитарных фагоцитов.
- Трансформация клеточных структур в макрофаги, формирование гранулемы.
- Преобразование фагоцитов и макрофагов в эпителиоиды с формированием эпителиоидного пиогенного образования.
- Сочетание макрофагов с формированием гранулемы.
С учетом протекания обменных процессов, отличают пиогенные гранулемы с малым и ускоренным метаболизмом:
- гранулемы с малоинтенсивным метаболизмом развиваются в результате влияния инертных веществ (инородных тел);
- гранулемы с ускоренным метаболизмом возникают под воздействием токсических факторов (туберкулез, лепра, интоксикации и пр.).
Пиогенная гранулема, ботриомикома – это равноценные термины, которые обозначают одно и то же заболевание. Поэтому доктор при постановке диагноза может использовать то или иное название.
 [27], [28], [29], [30], [31], [32]
[27], [28], [29], [30], [31], [32]
Осложнения и последствия
Пиогенная гранулема – это потенциальный источник инфекции, а также опухолевое образование, которое может осложниться разрастанием, распространением на другие участки тела, воспалением.
Осложнения могут негативно повлиять на работоспособность других органов и систем.
Если причина пиогенной гранулемы изначально не определена, то заболевание может проявляться вновь и вновь, вызывая проблемы не только эстетические, но и функциональные.
 [33], [34], [35], [36], [37], [38], [39], [40], [41], [42], [43], [44]
[33], [34], [35], [36], [37], [38], [39], [40], [41], [42], [43], [44]
Диагностика пиогенной гранулемы
Обнаружить пиогенную гранулему для опытного врача не должно стать проблемой. Иногда доктору даже нет необходимости прибегать к дополнительному обследованию пациента.
Но все-таки существуют случаи, когда без вспомогательных диагностических процедур не обойтись. К таким случаям можно отнести те, при которых сложно определить первопричину заболевания.
В первую очередь может потребоваться консультация различных специалистов – это может быть хирург, дерматолог, венеролог, стоматолог – в зависимости от того, на каком именно участке тела появилось пиогенное образование.
Далее назначают лабораторные и микробиологические исследования:
- анализы крови и мочи помогут определить фоновые заболевания и осложнения;
- микробиологические исследования (серология, ПЦР, исследование культуры) помогут выявить возбудителя инфекционной патологии.
Для грамотного дальнейшего применения антибиотиков врач может назначить антибиотикограмму.
- ультразвуковая диагностика для исключения заболеваний внутренних органов;
- ангиография для проверки состояния сосудов;
- магнитно-резонансная или компьютерная томография для исключения заболеваний суставов и позвоночного столба;
- рентгенография для исключения туберкулезного поражения легких.
Кроме этого, во многих случаях приходится проводить гистологическое исследование, чтобы отличить пиогенную гранулему от злокачественного образования.
 [45], [46], [47], [48], [49], [50], [51]
[45], [46], [47], [48], [49], [50], [51]
Кольцевидная гранулема: симптомы и лечение
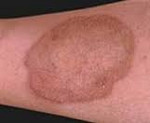
Плотные узелки, возвышающиеся над кожным покровом, которые формируют кольцо со слегка западающими либо нормальными краями, называют кольцевидная гранулема. Заболевание дерматологического характера диагностируется у мужчин и женщин, маленьких детей, не зависит от возрастной группы человека. Причины новообразования до конца не установлены, однако ученые выделяют перечень провоцирующих факторов. Выделяют много разновидностей гранулем, которые имеют свои особенности.
- Причины возникновения
- Виды гранулем
- Симптомы кольцевидной и пиогенной гранулемы
- Способы лечения
- Народная медицина против гранулемы
Причины возникновения
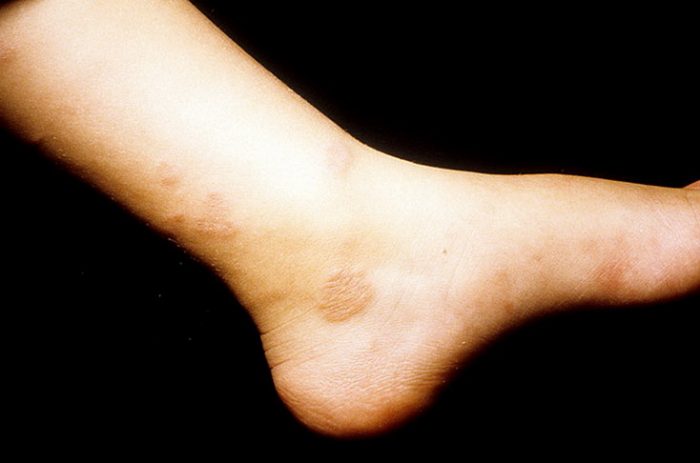
Почему образуется гранулема кольцевидная, не выяснено. Медицинские специалисты полагают, что образование кольцевидной формы – это реакция кожного покрова, которая возникает вследствие воздействия провоцирующих факторов.
Важно: есть основания полагать, что существует связь между хроническими патологиями – ревматизм, туберкулез и саркоидоз и гранулемным новообразованием. Причем вызывает патологический процесс не сама инфекция, а своеобразная реакция кожи человека.
К инфекционной теории возникновения патологического элемента относят и другие заболевания – грибковые инфекции, венерические болезни, хламидиоз, сифилис. Неинфекционное предположение выделяет ревматоидной артрит, оперативные вмешательства, травмы.
Гранулема может образоваться на месте татуировок, после удаления папиллом и бородавок, либо на месте высыпаний опоясывающего лишая. В медицине описаны случаи появления наростов на рубцовой ткани.
Пиогенная гранулема возникает вследствие следующих причин:
- Появляется на месте сильных ожогов;
- Прием некоторых противозачаточных таблеток;
- Терапия акне лекарством Третиноин (крем);
- Сильная травма кожи;
- Заболевания кожного покрова различной этиологии;
- Недостаточная либо чрезмерная гигиена.
Кольцевидная гранулема у детей возникает по таким же причинам, что и у взрослого человека, принципиальные отличия не отмечаются. Лечение очагов кольцевидной формы обусловлено клинической картиной заболевания, первоисточником проблемы.
Многие гранулемы, которые появляются у женщин в период вынашивания ребенка, после родовой деятельности быстро регрессируют. Это обусловлено тем, что при беременности возрастает скорость роста эпителиальной ткани, выстилающей сосуды. После рождения ребенка все приходит в норму.
Виды гранулем
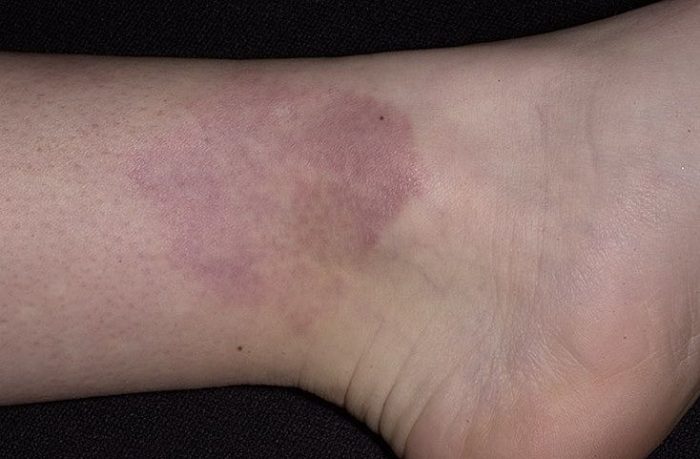
Итак, прежде чем узнать, как лечить кольцевидную гранулему, узнаем, что это такое? Данное новообразование характеризуется скоплением мельчайших узелков в форме кольца, что и дало ему название. В группу риска попадают пациенты, страдающие сахарным диабетом.
Это образование носит доброкачественный характер, не является опухолью, а просто воспаление на кожном покрове. Такой вид патологии нелегко визуализировать, поскольку клетки воспаления находятся глубоко в дерме. Чаще всего кольцевидная форма поражает стопы, кисти, подколенные впадины, несколько реже ягодицы и шею.
Пиогенная гранулема – доброкачественное новообразование сосудистой природы. Термин «пиогенный» обозначает, что этиология в большинстве обусловлена инфекционными процессами в организме. Место локализации – пальцы верхних и нижних конечностей, лицо.
К сведению, пиогенная форма гранулемы чаще диагностируется в возрасте 15-30 лет, а в период беременности развивается у каждой 20-й женщины.
Можно сказать, что кольцевидная гранулема – это реакция кожи замедленного типа, возникающая под воздействием определенных факторов внешней и внутренней природы. В свою очередь данное новообразование имеет подвиды. Их два, они представлены типичной и атипичной формой. В свою очередь атипичные воспаления также разделяются на подвиды.
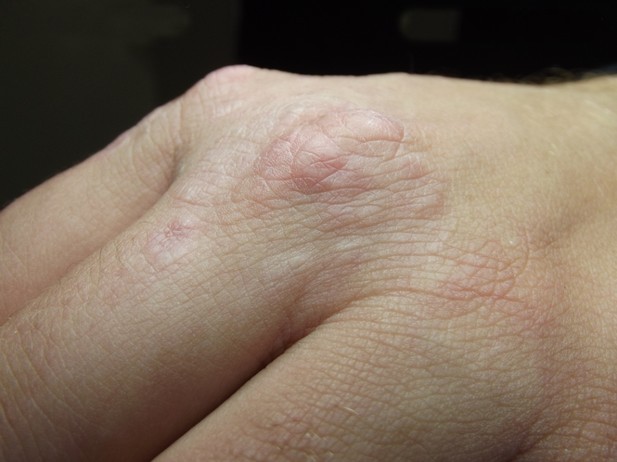
Типичная форма данной патологии поражает кожные покровы стопы, кистей, бывает в подколенной области. Иногда папулы образуются в области шеи и ягодиц, в зоне предплечья. У диабетиков и лиц пожилой возрастной группы высыпания локализуются на ногах и руках, туловище.
Атипичная форма кольцевидной гранулемы подразделяется на подтипы:
- Подкожный вид. Этот тип диагностируется у маленьких детей. После 7-летнего возраста развивается крайне редко. Место локализации – область глаз, вернее веко. Если узлы располагаются на конечностях, то они бывают подвижными, а также плотно соединенными с близлежащими тканями. На голове наросты неподвижные.
- Локализованная форма встречается в 90% у маленьких пациентов. Обычно присутствует единичный очаг поражения. Очаги способны расти по периферии, часть узлов самостоятельно разрешается, но после снова наблюдается рецидив.
- Диссеминированный вид чаще всего диагностируется у пациентов старше 25 лет. Место локализации – кожный покров верхних и нижних конечностей, туловище. Папулы могут располагаться на некотором расстоянии друг от друга, а также сливаться в обширные конгломераты, затрагивающие большую площадь кожного покрова.
- Перфорирующий тип предстает наиболее редкой разновидностью патологического новообразования. Встречается в 5% картин от всех случаев заболеваемости. Высыпания чаще располагаются на пальцах и кистях рук. Со временем образуются рубцы атрофического характера, пигментацию.
Так как клинические проявления узлов на кожном покрове имеют определенные характерные признаки, диагностика патологии затруднений не вызывает. Если же у медицинского специалиста имеются сомнения, то проводится исследование биоптата кожи, помогающее определить доброкачественность либо злокачественность элемента.
Симптомы кольцевидной и пиогенной гранулемы
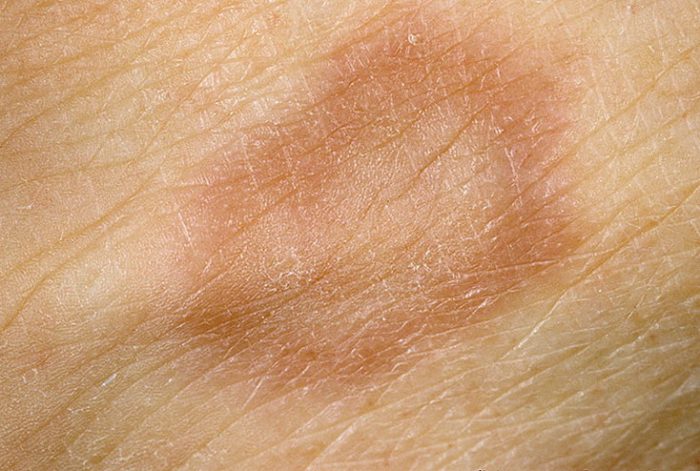
Начальная стадия кольцевидной гранулемы характеризуется появлением небольших гладких папул. Они имеют плотную структуру. Цвет широко варьируется, начиная от фиолетового оттенка, заканчивая телесным окрасом.
Субъективные клинические проявления у пациентов отсутствуют. Если на этом этапе не начинается лечение кольцевидной гранулемы, то папулы преобразуются в кольцевидные бляшки – диаметр варьируется от 5 мм до 10 сантиметров.
Центр новообразования становится нормального цвета, либо слегка синего оттенка. Узелки возникают одновременно либо постепенно. Основные места расположения – тыльная поверхность кистей рук, локтей, стоп. Иногда высыпания поражают ягодичную область, предплечья. Проявления кольцевидной гранулемы не сопровождаются болевым симптомом.
Стоит знать: если кольцевидная гранулема развивается у диабетика, то патологический процесс отличается стремительным прогрессированием.
Отличительные особенности гранулемы пиогенной:
- На месте травмирования образуется сосудистый узелок, его размер – не больше маленькой горошины. Несколько реже – с вишню;
- Основание гранулемы – как бы инфильтрат круглой либо овальной формы;
- Цвет аномального элемента – темно красный оттенок, поверхность имеет дольчатый вид;
- По периферии имеется воротничок, который образуется из отслоенной эпителиальной ткани;
- Болезненные ощущения при пальпации не наблюдаются.
Пиогенная гранулема отличается быстрым ростом. Предельного диаметра достигает в течение 2-3 недель. Легко травмировать, вследствие чего выявляется кровоточивость. Могут присоединяться осложнения, которые характеризуются симптомами – гнойные выделения, изъязвления.
Способы лечения
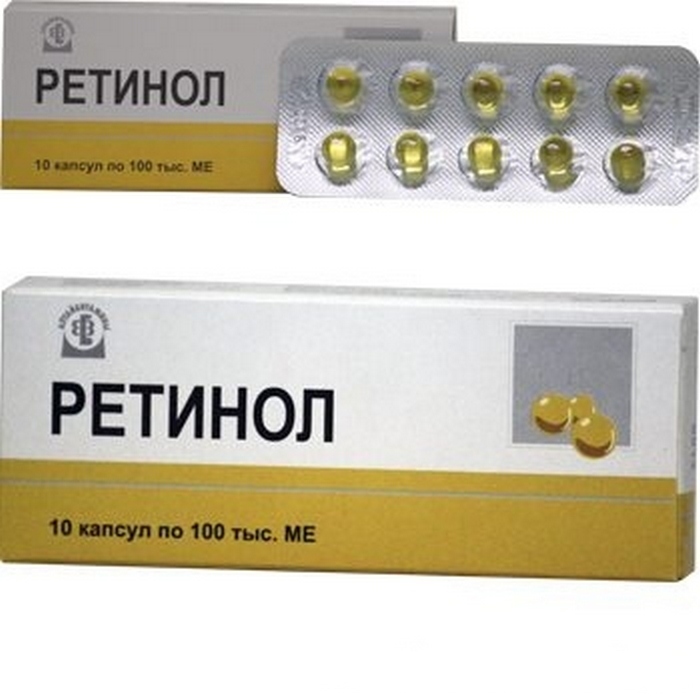
Лечение кольцевидной гранулемы зависит от этиологии возникновения. Если были обнаружены сопутствующие хронические патологии, то требуется их упорная терапия. Чтобы улучшить циркуляцию крови в организме назначают Ретинол. Обязательно рекомендуется применением витаминных препаратов, в частности, прописывают прием витаминов группы В, аскорбиновую кислоту.
Универсального способа, позволяющего избавиться от патологического новообразования, не существует. Алгоритм терапевтического курса обусловлен клиническими проявлениями, местом локализации, размером элемента, общим самочувствием больного, анамнезом и др. факторами.
Примечание: хорошо зарекомендовало себя лечение холодом. Врач осуществляет орошение пораженной области посредством Хлорэтила, пока на кожном покрове не появится слой «инея» — такая манипуляция проводится раз в 7 дней. Длительность полного курса – 5 процедур на каждый очаг воспаления.
Гранулема пиогенная в большинстве картин лечится посредством хирургического вмешательства. Это способ позволяет гарантировать решение проблемы. Суть процедуры – полное удаление пораженного очага. Операция проводится под местной анестезией. Часто возникают кровотечения, поскольку опухоль имеет сосудистую природу.
Иногда врач рекомендует лазерное удаление либо прижигание азотом. В некоторых случаях обходятся консервативной терапией. Доктор назначает применение препарата Имиквимод. Его механизм действия обусловлен модификацией иммунной системы, что провоцирует быстрый регресс опухоли.
Народная медицина против гранулемы

Лечение народными средствами необходимо обязательно согласовать с медицинским специалистом, чтобы исключить вред своему здоровью. Нетрадиционная медицина применяется в тех случаях, когда у пациента наблюдается сильный воспалительный процесс, гиперемия близлежащих тканей, отечность.
Важно: народные средства способствуют снижению негативной симптоматики – отек, покраснение, воспаление, болезненность и пр., замедляют прогрессирование роста узелков, однако не помогут полностью избавиться от них.
Нетрадиционные методы терапии:
- Если присутствует выраженная болезненность, кольцевидная гранулема промывается свежим луковым соком;
- При сильном воспалительном процессе делают компресс на основе тертого картофеля;
- При отечности поможет настойка прополиса. Продается в аптеке. Делает компрессы и примочки.
Кольцевидная и пиогенная гранулемы имеют благоприятный прогноз, если пациент своевременно обратился к доктору, прошел курс лечения, строго соблюдая все рекомендации медицинского специалиста.
В качестве профилактики предупреждения рецидива необходимо вести здоровый образ жизни, укреплять иммунную систему и барьерные функции организма. Рекомендуется регулярно обследоваться в клинике, своевременно лечить сопутствующие болезни.