Деформирующий спондилёз: диагностика и лечение симптомов заболевания
Опасность деформирующего спондилеза позвоночника заключается в его долгом бессимптомном течении. Он часто обнаруживается случайно при проведении рентгенографической диагностики других заболеваний. Поэтому пациенты обычно обращаются к врачам с запущенным спондилезом, когда произошло значительное разрастание костных тканей.
Больным назначается прием препаратов различных групп для снижения мышечного напряжения, устранения болей. Но основные методы лечения — массаж и ЛФК.
Общее описание болезни
Важно знать! Врачи в шоке: «Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. » Читать далее.
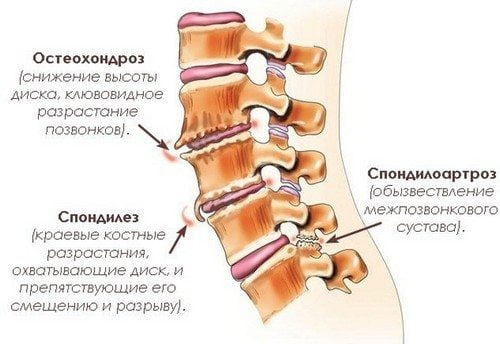
Деформирующий спондилез — хроническая дегенеративно-дистрофическая патология, поражающая шейный, грудной или поясничный отдел позвоночника. Одновременно или последовательно повреждаются передние отделы межпозвонковых дисков и стабилизирующие их передние продольные связки. В отличие от остеохондроза при спондилезе не изменяется расстояние между позвоночными структурами. Поэтому человек даже на конечном этапе развития патологии не испытывает сильных болей в спине или тугоподвижности.
Наиболее часто деформирующий спондилез выявляется у людей среднего возраста (40-50 лет). Он диагностируется и у пожилых пациентов, но обычно в сочетании с остеохондрозом.
Степени заболевания
Интересная особенность течения спондилеза — интенсивность симптомов часто не соответствует произошедшим в дисках и связках изменениям. Некоторые пациенты жалуются на ограничение движений даже на начальном этапе заболевания. А другие не испытывают выраженных болезненных ощущений при сильном разрастании костных тканей. Поэтому спондилезы классифицируются в зависимости от рентгенографических признаков.
| Степень деформирующего спондилеза | Характерные признаки течения заболевания |
| Первая | Передние отделы дисков начинают медленно разрушаться. Из-за любой повышенной нагрузки пульпозное ядро смещается за пределы фиброзного кольца. Продольная связка не выдерживает нагрузки и полностью или частично отрывается от костного основания. На этом участке формируется гематома, а поблизости — костный нарост (остеофит) |
| Вторая | При повторных микротравмах повреждаются другие связки, образуется все больше остеофитов. Они постоянно раздражают волокна передних продольных связок. Возникают первые признаки ограничения подвижности |
| Третья | Остеофиты медленно, но неуклонно увеличиваются в размерах. Они становятся настолько крупными, что соединяются друг с другом |
Причины появления деформирующего спондилеза
Мнения исследователей на причины развития деформирующего спондилеза разделились. Одни считают его первичным дегенеративно-дистрофическим заболеванием. Спровоцировать его возникновение могут такие внешние и внутренние факторы:
- нарушения обмена веществ, эндокринные патологии, в том числе гипотиреоз, сахарный диабет;
- естественное старение организма — замедление восстановительных реакций, снижение выработки коллагена и, как следствие, ослабление связок;
- неправильное распределение нагрузок на отделы позвоночника из-за сколиоза или кифоза;
- повышенные физические нагрузки, приводящие к постоянному микротравмированию тканей;
- системные заболевания инфекционного и неинфекционного происхождения, например, ревматоидный или реактивный артрит.
Другая группа исследователей придерживается мнения, что спондилез развивается в результате однократной травмы или частых повторных микротравм одной из продольных связок. В таком случае он относится к заболеваниям как травматической, так и дегенеративной этиологии.
Признаки и симптомы болезни
Типичный признак деформирующего спондилеза — ощущение тяжести в пораженном отделе позвоночника. Оно сопровождается тупыми ноющими болями, обычно возникающими к вечеру. Их интенсивность повышается после тяжелой физической нагрузки, переохлаждения, при неловком, резком движении, например, при повороте корпуса. Боли появляются и в состоянии покоя, особенно при длительном нахождении в одном положении тела. Характер и интенсивность симптомов несколько отличаются при поражении различных отделов позвоночника:
- шейный спондилез. Боли ощущаются не только в задней поверхности шеи, но и в плечах, предплечьях, затылке, верхней части спины. При повороте или наклоне головы ощущается некоторое ограничение движений. Образование крупных наростов и ущемление ими кровеносных сосудов приводит к скачкам артериального давления, зрительным и слуховым расстройствам;
- грудной спондилез. Чаще всего диагностируется поражение средних и нижних грудных позвонков. Проявляется спондилез давящими, ноющими болями в грудном отделе, усиливающимися при ходьбе, наклонах или поворотах корпуса. Если крупными остеофитами ущемляются нервные окончания, то боль ощущается в области сердца;
- поясничный спондилез. Сформировавшиеся на этом участке костные наросты обычно не давят на нервные окончания, а раздражают их. Появляются постоянные ноющие боли в пояснице, ложная перемежающая хромота, ощущение «ватных ног» при длительной ходьбе. Больной перестает прихрамывать, если наклоняется вперед.
У людей с деформирующим спондилезом часто возникают проблемы с поиском удобного положения тела или головы. Длинные мышцы спины у них всегда напряжены, движения в пораженном отделе ограничены.
Принципы диагностики
Первичный диагноз выставляется на основании жалоб больного, данных анамнеза. Вертебролог, ортопед или травматолог может заподозрить спондилез при внешнем осмотре — в отличие от остеохондроза при пальпации остистых отростков не возникает болезненных ощущений. Для подтверждения диагноза проводится рентгенографическое исследование. На полученных изображениях хорошо просматриваются типичные признаки выраженного спондилеза:
- клювовидные или заостренные костные наросты;
- формирование костной скобы, объединяющей между собой расположенные рядом позвонки.
При спондилезе 1 и 2 степени на него указывает образование костных наростов без уменьшения промежутков между позвонками. Обязательно проводится дифференциальная диагностика для исключения болезни Форестье, анкилозирующего спондилоартроза, остеохондроза. МРТ или КТ назначается пациентам при неинформативности рентгенографии или для детальной оценки состояния связок, дисков, кровеносных сосудов, спинномозговых корешков.
Как проводится терапия деформирующего спондилеза
Основные задачи лечения спондилеза — устранение болей и тугоподвижности. Пациентам рекомендуется не находиться долго в одном положении, следить за осанкой. Им показано ношение ортопедических приспособлений: воротников Шанца для шеи, эластичных бандажей с жесткими вставками для поясницы и грудного отдела позвоночника. Необходимо также ограничить физические нагрузки, больше отдыхать.
Медикаментозное лечение
Даже «запущенный» ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Паравертебральные блокады применяются при острых болях. В мягкие ткани, расположенные около пораженных спондилезом позвонков, вводится смесь растворов глюкокортикостероидов (Триамцинолон, Дипроспан, Дексаметазон) и анестетиков (Лидокаин, Новокаин). Процедуры устраняют боли на несколько дней, а иногда и недель. Но гормональные средства весьма токсичны для внутренних органов, хрящей, костей, поэтому при возможности вместо блокад внутримышечно вводятся нестероидные противовоспалительные средства — Мовалис, Ортофен, Лорноксикам.
НПВС применяются и в других лекарственных формах:
- таблетки, капсулы — Целекоксиб, Эторикоксиб, Найз, Кеторол, Индометацин, Кетопрофен, Мелоксикам;
- мази, гели — Вольтарен, Нимесулид, Быструмгель, Фастум, Финалгель, Диклофенак, Артрозилен.
С умеренными болями хорошо справляются мази с согревающим, отвлекающим, местнораздражающим действием. Это Финалгон, Капсикам, Наятокс, Апизартрон, Випросал. Нередко в лечебные схемы включаются системные хондропротекторы (Артра, Дона, Структум, Терафлекс), останавливающие разрушение дисков и связок.
Лечебная физкультура — основной, самый эффективный метод лечения деформирующего спондилеза. Сразу после устранения болей пациент направляется к врачу ЛФК с результатами рентгенодиагностики. Он составляется индивидуальный комплекс упражнений с учетом общего состояния здоровья, степени тяжести спондилеза, характера его течения.
Ежедневные занятия лечебной физкультурой необходимы для выработки правильных двигательных стереотипов, позволяющих избежать перегрузок уже поврежденных позвонков, связок, дисков. А за счет формирования крепкого мышечного корсета улучшается осанка. Регулярные тренировки способствуют ускорению кровообращения в позвоночных сегментах, устранению дефицита в них питательных веществ.
Массаж
После физкультуры массаж считается вторым по эффективности способом терапии спондилеза. Он особенно востребован при наличии у пациентов противопоказаний к ЛФК. Им назначается проведение 20-30 процедур несколько раз в год, как в качестве лечения, так и в профилактических целях. Наиболее часто используются такие разновидности массажа:
- классический;
- вакуумный, или баночный, в том числе аппаратный;
- точечный, или акупунктурный.
Также применяется сегментарный, тайский, соединительнотканный, разогревающий массаж. При спондилезе запрещены любые интенсивные движения — вибрации, удары кулаком или ладонью. Поэтому в лечение этого заболевания не используется мануальная терапия, практикующая глубокую пальпацию, смещение позвоночных структур.
Физиотерапия
Для улучшения кровообращения в позвоночнике, ускорения восстановительных процессов в дисках и связках проводятся физиопроцедуры. Это магнитотерапия, лазеротерапия, ударно-волновая терапия. Пациентам назначаются от 5 до 10 процедур, хорошо сочетающихся с ЛФК, всеми видами массажа. Но наиболее эффективны в лечении спондилеза такие физиотерапевтические мероприятия:
- ультразвук — воздействие высокочастотными звуковыми колебаниями низкой интенсивности;
- диадинамические токи — воздействие током низкой частоты.
При сильных болях пациентам показан электрофорез с Новокаином или Гидрокортизоном. На этапе реабилитации процедура проводится с витаминами группы B, хондропротекторами.
Хирургическое вмешательство
Довольно редко при спондилезе проводится хирургическое лечение. Показаниями к нему становятся устойчивые боли, не устраняемые медикаментозно, осложнения, возникшие из-за сильной деформации позвонков. Наиболее часто выполняются такие хирургические вмешательства:
- спондилодез — обездвиживание смежных позвонков с помощью их сращивания;
- декомпрессия спинномозговых структур за счет иссечения остеофитов, реконструкции позвонков.
При выборе способа проведения операции предпочтение отдается малоинвазивным методам. Инструменты вводятся через небольшие разрезы или проколы мягких тканей. Это позволяет значительно сократить сроки реабилитации и нахождения больного в стационаре.
Народная медицина
При спондилезе народные средства неэффективны. Их ингредиенты не способны устранить ограничение движений, предупредить разрастание костных тканей. Поэтому пользоваться народными средствами врачи разрешают только по окончании основного лечения. Компрессы, мази, аппликации, растирания обычно применяются при слабых болях, возникающих после физических нагрузок или переохлаждения.
Осложнения
Соединение между собой остеофитов приводит к сужению межпозвоночных каналов, сращению рядом расположенных позвонков. Это проявляется в тугоподвижности определенного отдела позвоночника, невозможности выполнения человеком ранее привычных движений. А при сдавлении костными наростами спинномозговых корешков наблюдается выпадение рефлексов, снижение чувствительности, появление парестезий.
Прогноз и профилактика
При своевременно выявлении и проведении лечения деформирующего спондилеза прогноз благоприятный. К профилактическим мерам относятся регулярные занятия лечебной физкультурой, плавание, йога. Врачи рекомендуют отказаться от курения, исключить повышенные физические нагрузки, корректировать осанку, не находиться долгое время в одном положении тела.
Что такое спондилез пояснично-крестцового отдела позвоночника, причины и лечение
Из этой статьи вы узнаете о спондилезе пояснично-крестцового отдела позвоночника: что это такое, как развивается заболевание. Причины, виды и симптомы патологии. Методы лечения.

Автор статьи: Ячная Алина , хирург-онколог, высшее медицинское образование по специальности «Лечебное дело».
Спондилез – дегенеративно-дистрофический процесс (то есть происходит поражение, разрушение тканей, нарушение функций) в позвонках, который приводит к вторичному разрастанию костной ткани тел поясничных и крестцовых позвонков.


Все позвонки соединены между собой губчатыми дисками – своеобразными прокладками, которые обеспечивают амортизацию при движениях позвоночного столба.
При спондилезе волокна межпозвоночных дисков постепенно замещаются соединительной тканью и теряют свою прочность. Их губчатое вещество под действием каждодневных нагрузок «разъезжается» и выходит за пределы тел позвонков, травмируя окружающие позвоночник связки.

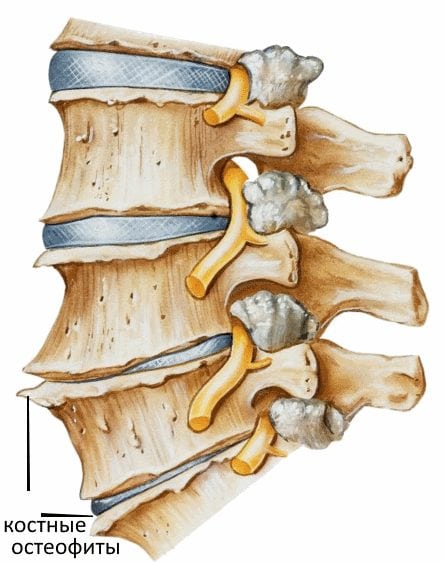
В месте такой травмы изливается небольшое количество крови, формируя микрогематомы. Они стимулируют избыточный рост прилегающей костной ткани тел позвонков с образованием остеофитов – костных шипов или выростов.
 Шиповидные разрастания костной ткани по краям тел позвонков
Шиповидные разрастания костной ткани по краям тел позвонков  Строение пояснично-крестцового отдела позвоночника: А – вид сзади; В – вид сбоку. Нажмите на фото для увеличения
Строение пояснично-крестцового отдела позвоночника: А – вид сзади; В – вид сбоку. Нажмите на фото для увеличения
Остеофиты тоже травмируют межпозвонковый диск, связки и мышцы, которыми укреплен позвоночный столб. Кровоизлияния возникают снова. На этом основан механизм образования новых костных выростов в поясничном отделе позвоночника и дальнейшего распространения патологии.
Остеофиты утолщаются, увеличиваются в размере и на последней стадии заболевания происходит их сращение с соседним позвонком. Такие костные мостики по форме напоминают скобы. Они полностью обездвиживают и деформируют позвоночник в зоне патологических изменений. Поэтому недуг часто называют деформирующим спондилезом пояснично-крестцового отдела.
 Нажмите на фото для увеличения
Нажмите на фото для увеличения
Причина первых признаков заболевания (болевых ощущений в спине) – постоянная травматизация мышц. Они приходят в напряжение и фиксируют позвоночный столб в неправильном положении, что еще больше усиливает их раздражение и вызывает боль.
При спондилезе крестца и поясницы шипы развиваются преимущественно в передней и боковой частях позвонков, блокируя дальнейшее выпячивание губчатого вещества. Поэтому диск начинает смещаться кзади, в сторону спинномозгового канала. Межпозвоночный диск давит на нервные волокна, что распространяет болевой синдром на ягодицы и бедра.

Длительное сдавление спинного мозга в поясничном и крестцовом отделах позвоночника чревато разрушением нервных окончаний, развитием слабости в мышцах ног и нарушением функции органов малого таза.
Изолированный спондилез поясничного сегмента редко приводит к таким серьезным осложнениям, но его сочетание с дегенеративными (разрушительными) изменениями межпозвоночных дисков (остеохондроз) и межпозвонковых суставов (спондилоартроз) повышает риск развития сдавления спинного мозга.
Сам спондилез развивается в течение десятков лет и большую часть этого времени никак не беспокоит пациентов. Даже на последней стадии патологических изменений боли носят умеренный характер, а нарушение подвижности есть лишь в легкой степени.
Остановить разрушительный патологический процесс нельзя, но можно замедлить его развитие, если проводить необходимую терапию и укреплять мышцы специальной гимнастикой.
Лечение спондилеза поясничного отдела и крестца проводят травматологи-ортопеды и неврологи, а в специализированных центрах – врачи-вертебрологи. В случае вовлечения в патологический процесс волокон спинного мозга нужно обратиться к нейрохирургу.
Причины и виды патологии
Спондилез поясничного и крестцового сегмента позвоночного столба одинаково часто поражает женщин и мужчин. Недуг возникает в любом возрасте, но в большинстве случаев болеют люди после 55–65 лет.
Вид болезни определяет причина, которая «запустила» процесс перерождения нормальной ткани диска.
- Реактивный спондилез. Он вызван воспалением в позвонках – спондилитом. Это самый редкий вид недуга. Встречается у 5–8 % пациентов.

Симптомы
Спондилез пояснично-крестцового отдела в 63–73 % имеет трехстадийное клиническое течение. У остальных больных, даже на этапе крайней деформации межпозвонковых сегментов, никаких симптомов заболевания нет:
- Классическое развитие недуга на первой стадии не вызывает ухудшения состояния. Человек выполняет привычные для него дела и нагрузки без негативных проявлений.
- На втором этапе спондилез доставляет умеренное беспокойство, но трудоспособность остается по-прежнему высокой.
- Третья фаза болезни протекает с более яркой симптоматикой, но выраженное ухудшение состояния вызывает лишь защемление нервных волокон. Если этого не происходит, пациент может выполнять почти все нагрузки, но с регулярным отдыхом.
1 стадия, или фаза начальных проявлений
- На этом этапе беспокоит чувство дискомфорта или неловкости в пояснице.
- Проявления возникают периодически, после длительного нахождения в одной позе, тяжелой работы или переохлаждения.
- Дискомфорт максимально выражен вечером, но к пробуждению полностью проходит.
2 стадия, или фаза болевых ощущений
- На втором этапе человека беспокоят умеренные, тянущие болевые ощущения в пояснице и копчике.
- Боли непостоянные, длительное время могут отсутствовать.
- Болезненность нарастает в ночное время, но после сна остается только чувство дискомфорта и скованности при наклонах.
- Движения в позвоночном столбе в полном объеме, резкие наклоны и повороты вызывают болевой синдром.
3 стадия, или фаза осложнений
- Пациентов беспокоит постоянная болезненность в пояснице и копчике.
- Днем боли умеренного характера, но в ночное время их интенсивность значительно нарастает.
- Иногда болевой синдром мешает спать.
- При вовлечении спинного мозга беспокоит выраженная боль в спине, ягодицах и ногах. Чаще только с одной стороны.
- Болезненность ограничивает подвижность в позвоночнике: сделать глубокий наклон или прогнуться назад уже невозможно.
- Из-за боли человек вынужденно делает каждое движение более медленно.
Диагностика: анализы крови, МРТ, рентген
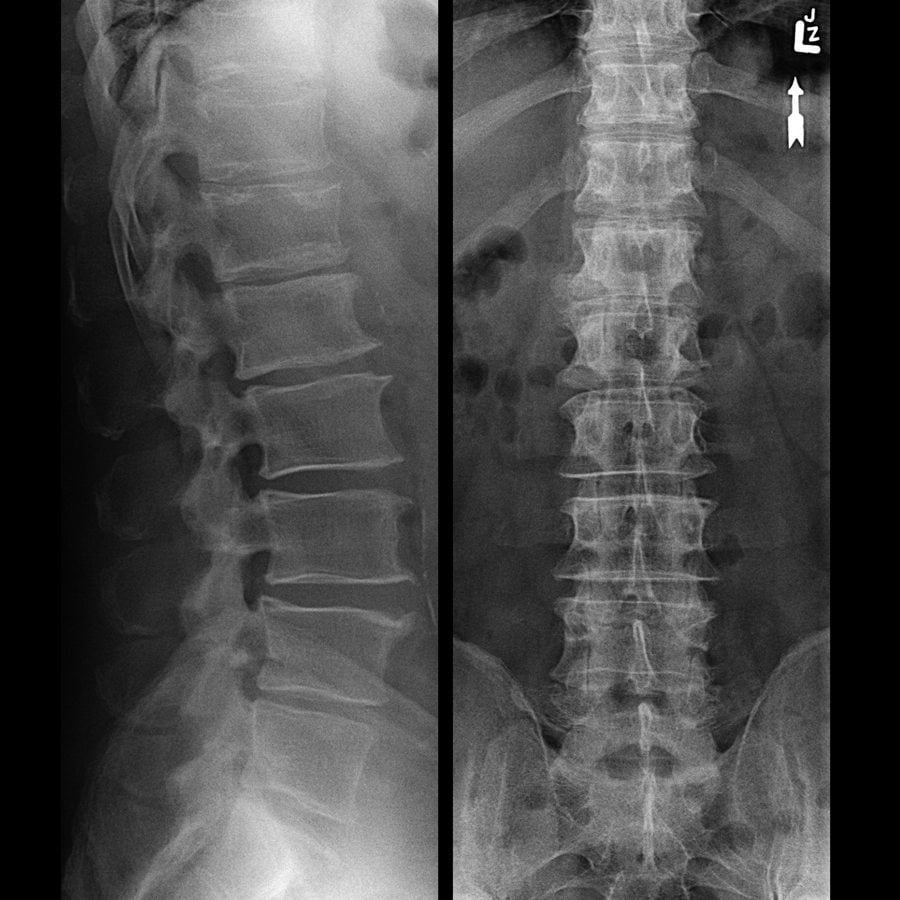
Спондилез длительное время протекает скрытно, часто его выявляют случайно – при проведении рентгена по другому поводу.
Проявления недуга редко позволяют заподозрить правильный диагноз, поэтому любой болевой синдром в области спины требует дополнительных исследований.
| Диагностическая процедура | Что можно увидеть |
|---|---|
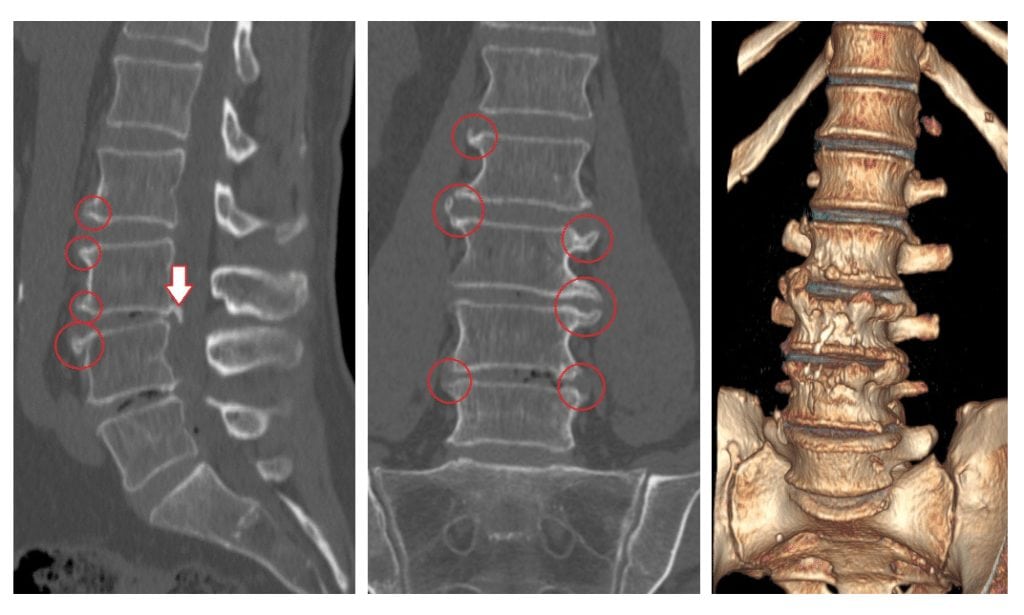
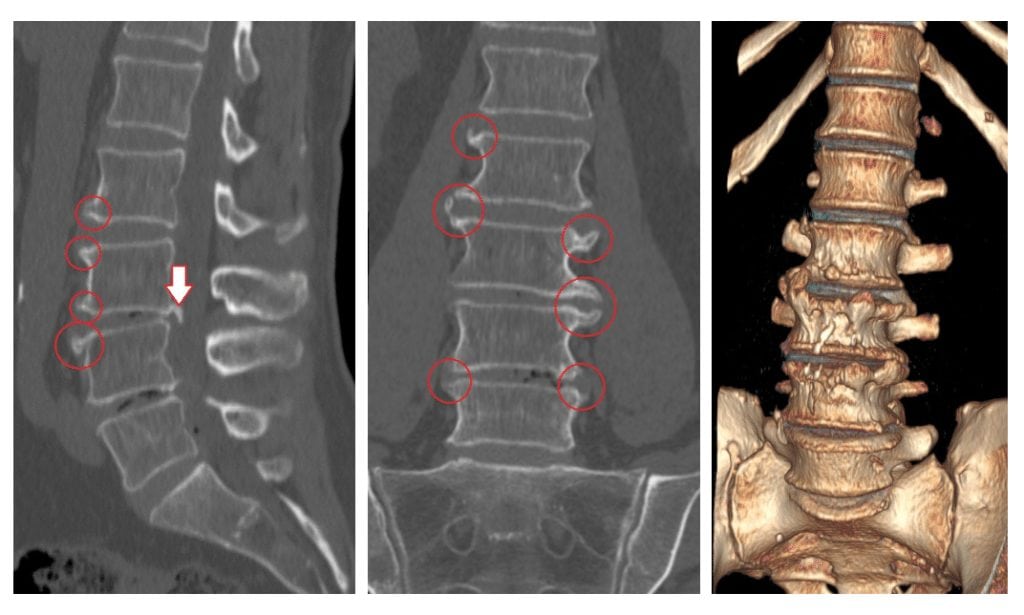
 Деформирующий спондилез на КТ: стрелкой отмечен задний остеофит 3-го поясничного позвонка; в красных кружках – множественные «клювовидные» остеофиты
Деформирующий спондилез на КТ: стрелкой отмечен задний остеофит 3-го поясничного позвонка; в красных кружках – множественные «клювовидные» остеофиты
Лечение: консервативное, хирургическое
Пояснично-крестцовый спондилез – неизлечимая, хроническая патология, в результате которой происходит сращение и деформация позвоночных сегментов.
Несмотря на это, полноценное лечение недуга позволяет:
- Замедлить разрушение дисков.
- Снять болевой синдром.
- Укрепить мышцы.
- Улучшить двигательную функцию позвоночника.
- Избежать повреждения волокон спинного мозга.
Медикаментозная терапия
| Группы лекарственных препаратов | Примеры лекарств | ||
|---|---|---|---|
| Физиотерапия | Мануальное лечение |
|---|---|
| Исходное положение | Что делать |
|---|---|
 Примеры упражнений для пояснично-крестцового отдела позвоночника. Нажмите на фото для увеличения
Примеры упражнений для пояснично-крестцового отдела позвоночника. Нажмите на фото для увеличения
Операция
Если спондилез приводит к ущемлению или сдавлению ткани спинного мозга, проводят хирургическое лечение. Оно включает:
- частичное или полное иссечение межпозвонкового диска с его заменой на искусственный имплант;
- удаление костных выростов;
- фиксацию близлежащих позвонков металлическими конструкциями.
Профилактика спондилеза
Развитие возрастного спондилеза пояснично-крестцового сегмента полностью предотвратить нельзя, так как это закономерный процесс старения тканей организма. Но замедлить процесс дегенерации (разрушения и поражения) межпозвоночных дисков вполне реально.
- улучшить кровоснабжение позвоночника;
- укрепить мышечный каркас;
- снизить нагрузку на межпозвонковые диски.
Для их достижения необходимо соблюдать ряд простых правил:
- Держите вес тела в пределах нормы.
- Избегайте длительного нахождения в одной позе.
- Делайте ежедневно гимнастику.
- Не занимайтесь интенсивными, травмоопасными видами спорта.
- Корректируйте уровень глюкозы в крови и повышенное артериальное давление.
- Не поднимайте вес более 12–15 кг.
- Держите правильную осанку.
- Еженедельно включайте в пищу коллагенсодержащие продукты: холодец, желатин, жирные сорта красной рыбы.

Прогноз
Пояснично-крестцовый спондилез является необратимым патологическим процессом, поэтому невозможно остановить развитие недуга. Но профилактические мероприятия и полноценное лечение позволят замедлить перерождение межпозвонковых дисков и избежать развития осложнений.
Лечебные процедуры необходимо выполнять постоянно. Длительные перерывы в терапии могут стать причиной вовлечения в процесс спинного мозга с развитием неврологического дефицита – слабость в ногах, недержание мочи и кала, нарушение сексуальной функции.
Изолированный (то есть без сопутствующих патологий) спондилез поясницы и крестца редко ведет к потере трудоспособности, а проведение лечения снизит этот риск почти до нуля.
Спондилез пояснично-крестцового отдела позвоночника

В современном обществе спондилез пояснично-крестцового отдела появляется уже не после 40-ка лет, а диагностируется у многих молодых людей 28 – 35 лет. Это дегенеративное дистрофическое заболевание, связанное с комплексным разрушением позвончого столба может приводить к инвалидности и утрате способности самостоятельно передвигаться в пространстве. На ранних стадиях оно дает ощущение легкой скованности и утраты свободы совершения тех или иных движений.
Спондилез пояснично-крестцового отдела позвоночника – это наиболее распространенная локализация патологического процесса. Само заболевание проявляется в виде избыточного отложения солей кальция на костных тканях тел позвонков. Происходит постепенная деформация и склерозирование замыкательных пластинок, надкостницы. При образовании шипов и костных мозолей может одновременно наблюдаться процесс вымывания солей кальция и фосфора из трабекул костей.
Патогенез данного патологического процесса включает в себя несколько важнейших этапов:
- нарушение диффузного питания хрящевых тканей межпозвоночных дисков, которые призваны обеспечивать надёжную защиту тел позвонков и отходящих через их фораминальные отверстия корешковых нервов;
- обезвоживание и утрата эластичности хрящевыми тканями межпозвоночных дисков, снижение их высоты (стадия протрузии);
- столкновение тел соседних позвонков при серьезной физической активности и образование на их поверхности микроскопических сколов и трещин;
- отложение в месте трещин солей кальция;
- травмирование остеофитами окружающих мягких тканей и стягивание в эту область факторов воспалительной реакции;
- усиление процесса кальцинации окружающих тканей.
Если не начать своевременное лечение, то спондилез пояснично-крестцового отдела позвоночника быстро прогрессирует. Это приводит к полному сращиванию между собой пораженных тел позвонков, утрате гибкости и амортизационной способности позвоночного столба.
В настоящее время консервативное лечение спондилеза возможно только на начальных стадиях. Если заболевание диагностировано на 1-2 стадии, то у пациента есть шанс полностью восстановить здоровье своего позвоночника без хирургического вмешательства. Лучше всего для этих целей применять методы мануальной терапии, лечебную гимнастику, физиопроцедуры, кинезиотерапию и т.д. Если патология выявлена на 3-4 стадии, то лучшим выходом будет проведение хирургической операции, а затем прохождение курса реабилитации с целью восстановления своей физической активности и предупреждения риска рецидива данного заболевания в будущем.
Причины появления спондилеза
Спондилез пояснично-крестцового отдела позвоночника относится к дегенеративным процессам в организме человека. Ранее врачи относили его к геронтологическим (старческим) болезням. Однако в последние годы патология начала стремительно «молодеть» — клинические проявления стали появляться у лиц в возрасте 28 – 35 лет. После детального изучения проблемы ученые пришли к выводу, что самая распространенная причина этой патологии – гиподинамия.
Сидячий образ жизни, отказ от физической активности, избыточное употребление калорий, малое количество употребляемой чистой воды – все это стало потенциальной угрозой для здоровья позвоночного столба современного человека.
Значение имеет состояние мышечной ткани в области поясницы и крестца. Если мышцы достаточно хорошо развиты, то они обеспечивают не только оптимальную защиту и поддержку позвоночного столба, но и создают благоприятные условия для питания хрящевой ткани. Как известно, межпозвоночные хрящевые диски не имеют собственной кровеносной сети. Они могут получать питательные вещества только при помощи диффузного обмена с окружающими их мышцами. Если мышцы не работают (не сокращаются и не расслабляются), то нарушается процесс диффузного питания и хрящевые ткани обезвоживаются. Запускается процесс развития остеохондроза.
При оказании физической нагрузки при отсутствии хорошо развитых паравертебральных мышц происходит столкновение тел позвонков. Это патологическое состояние, поскольку ткани позвонков не имеют никакой больше защиты от ударов и возникающих при этом трещин.
Разрастание остеофитов на краевых поверхностях тел позвонков является своеобразной защитной реакцией. Но в итоге это приводит к тому, что травмируются окружающие мягкие ткани. При расположении костных наростов в проекции спинномозгового канала может наблюдаться травма спинного мозга и его дуральных оболочек.
К потенциальным причинам развития спондилеза пояснично-крестцового отдела позвоночника можно отнести:
- избыточную массу тела – каждый лишний килограмм существенно увеличивает амортизационную и физическую нагрузку на позвоночный столб;
- ведение малоподвижного образа жизни (гиподинамия провоцирует развитие атонии мышц вдоль позвоночника и они утрачивают способность его поддерживать и питать);
- сидячая работа, при которой человек длительное время находится в вынужденном положении тела (затекают мышцы, нарушается кровоток, смещаются тела позвонков);
- травмы в области поясницы (падения, ушибы, скручивания тела) – провоцируют нарушение целостности костной, сухожильной и мышечной ткани, затем на этих местах образуются рубцовые деформации и отложения солей кальция;
- неправильная постановка стопы в виде плоскостопия и косолапости провоцирует неравномерное распределение амортизационной нагрузки на позвоночный столб;
- разрушение крупных суставов нижних конечностей;
- нарушение осанки, сколиоз и другие виды искривления позвоночника;
- тяжелый физический труд, сопряженный с подъёмом тяжестей, длительным нахождением на ногах.
Среди потенциальных причин могут находиться сахарный диабет и другие патологии эндокринной системы, беременность, разрушение подвздошно-крестцовых сочленений костей, негативная семейная наследственность, опухоли и инфекции. Точную причину развития спондилеза пояснично-крестцового отдела позвоночника сможет назвать только опытный врач. Поэтому не рекомендуем заниматься самостоятельной диагностикой и лечением. При появлении характерных симптомов обратитесь за медицинской помощью к вертебрологу.
Классификация спондилеза пояснично-крестцового отдела
В большинстве случаев развивается деформирующий спондилез пояснично-крестцового отдела, который характеризуется грубыми разрастания костной ткани на телах позвонков. Деформирующий спондилез пояснично-крестцового отдела позвоночника развивается постепенно, он сначала провоцирует легкое недомогание и ограничение подвижности. На более поздних стадиях вызывает сильнейший болевой синдром, который буквально сковывает и парализует любые движения в проекции данного отдела позвоночного столба.
Реактивный спондилез пояснично-крестцового отдела позвоночника может развиваться на фоне других воспалительных процессов. Это может быть ревматоидный полиартрит, болезнь Бехтерева, системная красная волчанка и многие другие болезни. Часто обнаруживается в
молодом возрасте у лиц, страдающих от хронического тонзиллита, пиелонефрита и т.д.
Также патология подразделяется на степени в зависимости от клинических проявлений и деструкции тканей:
- спондилез пояснично-крестцового отдела 1 степени отличается малосимптомным течением, на рентгенографическом снимке можно увидеть лишь небольшие трещины на телах позвонков;
- на второй стадии уже появляются небольшие остеофиты и скованность движений, болевой синдром присутствует после серьезных физических нагрузок;
- третья стадия характеризуется выраженными клиническими признаками и присутствует характерных остеофитов на рентгенографических снимках;
- спондилез пояснично-крестцового отдела 4 степени – это практически полное отсутствие подвижности в пораженном отделе, постоянные сильнейшие боли, инвалидность.
Если своевременно выявить спондилез пояснично-крестцового отдела позвоночника 1 степени, то шансы на полное выздоровление очень велики. Также без хирургической операции можно будет обойтись при 2-ой стадии.
Симптомы спондилеза пояснично-крестцового отдела позвоночника
Проблема ранней диагностики заключается в том, что спондилез пояснично-крестцового отдела дает симптомы только на второй и третьей стадии. Начальные проявления спондилеза пояснично-крестцового отдела заметить очень сложно, поскольку они могут маскироваться под гипертонус мышц, остеохондроз и разные другие заболевания.
Основные клинические симптомы спондилеза пояснично-крестцового отдела позвоночника – это:
- болевой синдром, который может локализоваться в местах образования костных наростов и распространяться на ноги, икроножные мышцы и крестец;
- защемление корешковых нервов и их ответвлений, что будет проявляться в виде прострелов по их ходу, выпадение иннервации в определённых зонах;
- скованность движений в утренние часы;
- хруст и другие посторонние звуки по поворотах туловища, наклонах;
- деформация позвоночника в пораженном отделе;
- хромота и нарушение походки, быстрая утомляемость нижних конечностей при привычных физических нагрузках.
При появлении подобных клинических симптомов нужно сделать рентгенографический снимок пояснично-крестцового отдела позвоночго столба. на нем будут видны характерные для этого заболевания снижение высоты межпозвоночных промежутков, трещины или остеофиты на поверхностях тел позвонков.
Лечение спондилеза пояснично-крестцового отдела
Как лечить спондилез пояснично-крестцового отдела, зависит от степени патологических изменений. Если это начальная стадия деформации, то можно проводить консервативное лечение спондилеза пояснично-крестцового отдела с помощью методов мануальной терапии.
Например, хорошо помогает лечебная гимнастика в сочетании с остеопатией. За счет грамотно разработанного индивидуального комплекса упражнений происходит восстановление тонуса паравертебральных мышц. Они восстанавливают свою способность осуществлять поддержку позвоночника и диффузное питание хрящевых тканей межпозвоночных дисков. Остеопатия улучшает микроциркуляцию крови и лимфатической жидкости в очагах патологических изменений. За счет этого происходит быстрое восстановление поврежденной костной ткани.
Лечение спондилеза пояснично-крестцового отдела позвоночника рекомендуется начинать после устранения потенциальной причины его формирования. Если это избыточный вес и ведение малоподвижного образа жизни, то необходимо скорректировать рацион питания и ввести в обиход занятия физической культурой.
Для лечения используются рефлексотерапия, физиопроцедуры, кинезиотерапия, лазерное воздействие и многие другие способы восстановления здоровья позвоночного столба. Крус лечения должен разрабатывать опытный вертебролог.
Имеются противопоказания, необходима консультация специалиста.
Вы можете воспользоваться услугой бесплатного первичного приема врача (невролог, мануальный терапевт, вертебролог, остеопат, ортопед) на сайте клиники «Свободное движение». На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
Признаки спондилеза пояснично-крестцового отдела позвоночника
Спондилез пояснично-крестцового отдела позвоночника — одно их заболеваний позвоночного столба, характеризующееся дегенеративно-дистрофическими процессами в позвонках, когда костная часть последних образует шипы, клювы выростов, которые называются остеофитами. Шипы сужают межпозвонковые щели, происходит сдавливание нервных корешков, частично спинного мозга. Позвоночник теряет свою гибкость, поскольку позвонки уплотняются и даже фиксируются.

Спондилез поясничного отдела позвоночника является осложнением остеохондроза, следующим его этапом будет развитие спондилоартроза, сменяющегося спондилезом. Часто последние 2 диагноза считаются синонимами. Фиброзное кольцо межпозвонкового диска дистрофируется, пульпозное ядро в теле позвонка выпячивается, а по бокам и спереди позвонков появляются костные шипы — основное проявление спондилеза. Процесс может развиться в любом вертебральном отделе, но чаще в пояснично-крестцовом ввиду большей нагрузки.
Любая патология позвоночника становится значимой социальной проблемой потому, что легко приводит к инвалидности. Научно-технический прогресс, новые технологии — это хорошо, но люди стали меньше двигаться, происходит ослабление мышц, развитие в них дистрофических изменений, а также в суставах, костях. Несмотря на ранние поражения позвоночника, спондилез пояснично-крестцового отдела позвоночника долгое время развивается бессимптомно, начиная проявлять себя уже после 50 лет, поэтому патология и считается уделом пожилых.
Кроме самих позвонков, в воспалительные процессы вовлекаются дуги позвонков — мелкие фасеточные суставы, из-за чего болезнь называют еще фасеточной артропатией.

Этиология явления
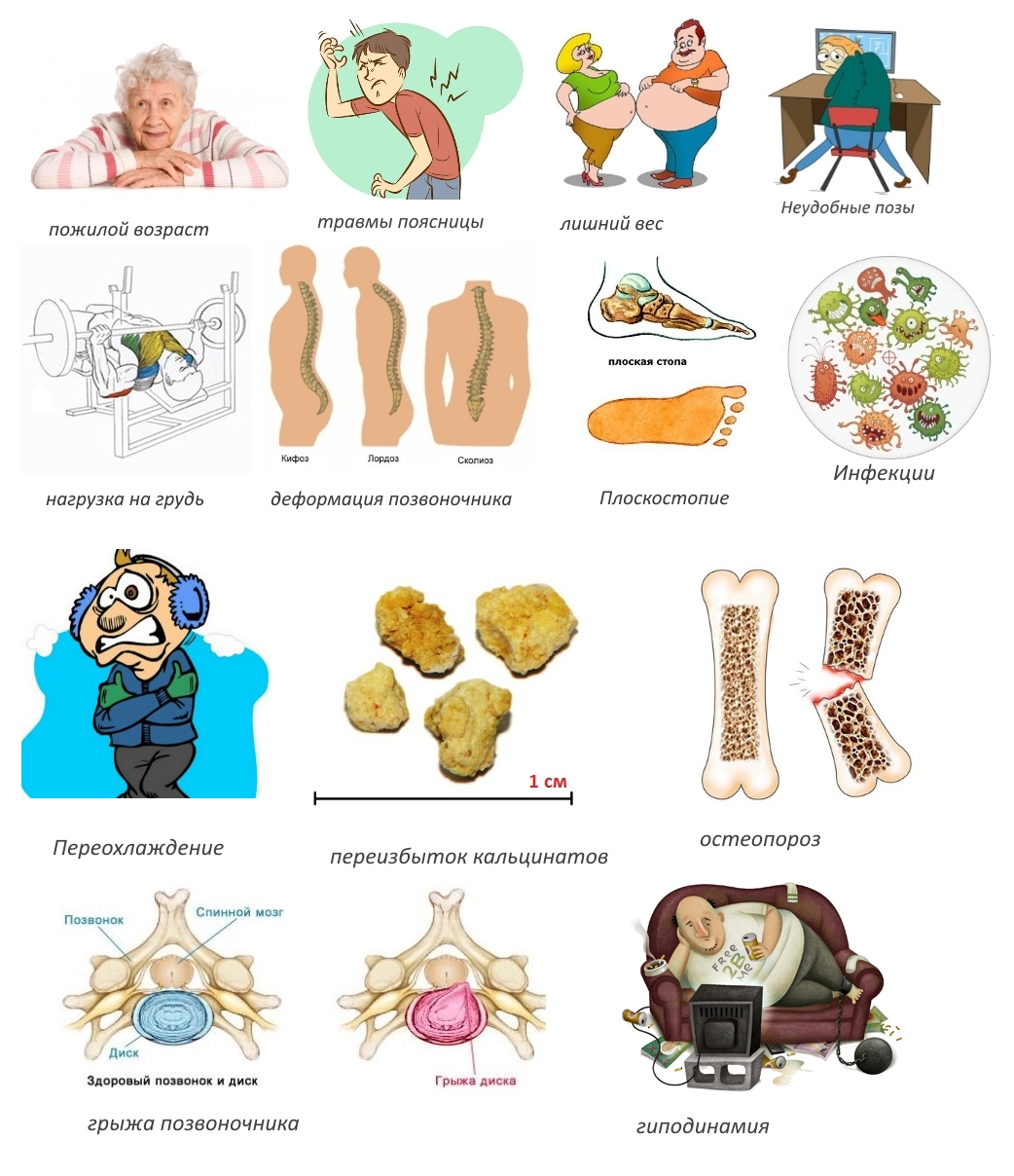
Спондилез поясничного отдела позвоночника — полиэтиологическое заболевание. Главные причины его возникновения:
- ударные физические нагрузки регулярного характера у спортсменов, людей, занятых тяжелым физическим трудом;
- травмы позвоночника;
- патологии соединительной ткани;
- частые переохлаждения;
- нарушения белкового и минерального обмена (кальцинаты в избытке накапливаются в щелях суставов, что ведет к росту костной ткани и появлению шипов);
- артрозы;
- спондилоартриты;
- остеохондроз;
- пожилой возраст;
- ожирение;
- остеопороз;
- компрессионные переломы;
- плоскостопие;
- межпозвонковые грыжи;
- сколиозы (мышцы при этом также перенапрягаются, и организм запускает процессы регенерации с образованием шипов);
- гиподинамия (она приводит к постепенной атрофии мышц и связок позвоночника, что завершается дегенерацией позвонков).
Разрастания костных шипов (остеофитов) — это не что иное, как попытка организма компенсировать наступающие дегенеративные процессы в дисках и суставах. Он пытается таким способом создать подпорку позвоночным дискам, чтобы они не выпадали. Шипы препятствуют смещению и выпадению позвонков относительно друг друга.
Симптомы спондилеза
Характерные признаки спондилеза:
- люмбоишиалгии;
- нарушения чувствительности в области стопы;
- ощущение ползания мурашек, онемение в икрах, покалывание в ногах (проявления парестезии);
- ограничение подвижности в пояснично-крестцовой области.
Диагностический разграничительный признак спондилеза — уменьшение боли в позе эмбриона (свертывание калачиком) и при наклоне вперед, поскольку нагрузка на переднюю продольную связку позвоночника в этом положении уменьшается — это отличие спондилеза от радикулита.
При спондилезе по утрам всегда отмечается скованность движений в пояснице и ногах, при попытках движения синхронное усиление боли — свидетельство появления остеофитов. Неприятные ощущения заметно уменьшаются после проделывания упражнений и зарядки. Облегчение наступает после отдыха и уменьшения нагрузки на поясницу. Позже появляются хромота и боли в ноге, которые не исчезают при покое.

При пальпации остистых отростков невропатолог обнаруживает появление боли у пациента обязательно. Это происходит из-за сдавливания нервных окончаний. На поздних стадиях появляется новый симптом: больной абсолютно не в состоянии разогнуть колено. При отсутствии лечения спондилеза поясничного отдела усиливается искривление позвоночника, развиваются сколиозы. Объем движений тоже резко сокращается.
При длительных статических нагрузках (пребывание в 1 позе на работе, постоянное сидение или стояние) околопозвоночные мышцы спазмируются и не работают, развивается их хроническое воспаление. Поэтому все проблемы с позвоночником надо решать сразу, не запуская.
Спондилез чаще деформирует 3 и 4 поясничные позвонки, крестец не затрагивается; а при остеохондрозе — поражается чаще 5 поясничный и 1 крестцовый позвонок. Сначала болей может и не быть, они появляются позже, в запущенных стадиях, становясь тупыми и постоянными.
Если возник подвывих позвонка, боль становится резкой и интенсивной. При отсутствии лечения может наступить полная неподвижность. При прогрессировании процесса изменяется осанка; снижается чувствительность кожи; при выраженном ущемлении нервных корешков чувствительность пропадает полностью.

Существует 3 степени патологии:
- Спондилез 1 степени — боли в пояснице носят периодический характер; 2 степень — боль становится постоянной и появляется скованность.
- Спондилез 2 степени уже снижает качество жизни пациента, больные не могут полноценно работать и нуждаются в переводе на легкий труд или оформлении 3 группы инвалидности.
- 3 степень — боли выражены, присутствуют парестезии, движения ограничены, возможна инвалидность. Все симптомы при спондилезе поясничного отдела можно объединить в 3 группы: рефлекторные, корешковые и сосудистые. Рефлекторные — это всевозможные проявления в поясничном отделе: люмбаго — приступы резкой боли в пояснице, возникающие внезапно, сразу. Чаще связаны с неловкими движениями, поднятием тяжести, кашлем и пр. При этом появляется обильный пот. В покое боль слегка утихает, но не дает двигаться, появляясь снова.
Люмбалгия, или прострел, — это продолжительные боли в пояснице из-за развития корешкового синдрома; усиливаются при стоянии и успокаиваются в горизонтальном положении. Им обычно предшествует охлаждение. Проходят сами за несколько дней. Но иногда трансформируются в люмбоишиалгию.

Люмбоишиалгия — сочетание поясничной боли и ишиаса: боли по ягодице, задней поверхности ноги, но не до стопы. Корешково-сосудистые изменения — когда в участках сдавливания развивается ишемия, корешковые вены и артерии также оказываются в сдавленном состоянии. Могут развиваться параличи и парезы ног.
Диагностические мероприятия
Опытный врач диагноз может поставить на основании жалоб и симптомов. Основной метод диагностики — рентгенография позвоночника; снимки делают во всех 3 проекциях. Перед рентгеном обязательно проводится очищение кишечника клизмой. На снимках остеофиты различаются четко. Здесь есть несколько стадий развития процесса:
- Первая стадия — фиксируются многочисленные патологические наросты в рамках позвонка, но диски не изменены, они остаются в норме.
- Вторая стадия — рост выходит за пределы позвонка; остеофитов уже много. Остеофиты могут соединяться, образуя новый сустав.
- Стадия 3 — происходит сращение остеофитов нескольких позвонков.

Постоянным является и отслоение от позвонков передней продольной связки. Диагностика предусматривает применение КТ и МРТ — они более информативны, поскольку изучение состояния позвоночника идет послойно. Визуализируется информация о межпозвонковых дисках, состоянии мышц и связок. Даже небольшие остеофиты не останутся пропущенными. Лабораторные анализы при проведении диагностики значения не имеют.
Принципы лечения
Если выявлен спондилез пояснично-крестцового отдела позвоночника, лечение будет комплексным и длительным. Цель лечения:
- улучшить состояние межпозвонковых дисков;
- уменьшить или полностью купировать проявления боли;
- восстановить и улучшить иннервацию позвоночника;
- создать мышечный корсет спины и уменьшить трение между телами позвонков.
Как лечить спондилез? При нем используется консервативное лечение и хирургическое. Хирурги очень редко занимаются спондилезом, только по показаниям, которыми являются параличи ног, недержание мочи и кала (синдром конского хвоста).
Единого средства, которое бы вылечило позвоночник, нет. Вернуть утраченную эластичность тканей уже нельзя, но можно процесс приостановить. Консервативное лечение включает в себя:

- медикаментозную терапию;
- физиотерапевтические методы;
- массаж;
- лечебную гимнастику;
- помощь мануального терапевта;
- лазерное лечение;
- акупунктуру;
- блокады;
- симптоматическую терапию;
- соблюдается диета с уменьшением соли, исключением жирного и быстрых углеводов.
Для купирования боли и уменьшения воспаления, улучшения микроциркуляции и восстановления хрящевой ткани применяют НПВС и хондропротекторы, витамины и ангиопротекторы.
Из НПВС назначают салицилаты, Индометацин, Кетанов, Ибупрофен, Напроксен. НПВС чередуют с блокадами, миорелаксантами и анальгетиками.

Хондропротекторы могут иметь эффект на ранних стадиях спондилеза; обычно они применяются комбинированно — местно и внутрь. Принимать их надо не менее 3 месяцев.
Ангиопротекторы — Пентоксифиллин, Трентал, Актовегин. Для усиления обменных процессов применяют витамины А, С, группы В, иммуностимуляторы. Физиотерапия: амплипульс (устраняет мышечные спазмы), электрофорез, магнитотерапия (устраняет боль и уменьшает отек), бальнеотерапия, лечение ультразвуком, парафино- и грязелечение, фонофорез с хондроксидом (снимает воспаление и рассасывает рубцы); массаж (улучшает кровообращение в поясничной области и устраняет мышечные блоки, а значит, и уменьшает боли), регулярная лечебная гимнастика.
 При спондилезе гимнастика предусматривает выполнение изометрических упражнений (пребывание в определенной позе), при этом мышца не сокращается, но мышечный корсет создается. Очень полезно при спондилезе плавание, так как при этом идет разгрузка позвоночника.
При спондилезе гимнастика предусматривает выполнение изометрических упражнений (пребывание в определенной позе), при этом мышца не сокращается, но мышечный корсет создается. Очень полезно при спондилезе плавание, так как при этом идет разгрузка позвоночника.
Мануальная терапия устраняет спазм мышц и купирует болевой синдром. Рефлексотерапия — иглоукалывание особых точек — уменьшает боли и спазм мышц спины; мобилизуются собственные силы организма.
Какой врач лечит спондилез? Лечением заболевания всегда занимается невролог, в ходе терапии подключаются массажист, рефлексотерапевт, мануальный и физиотерапевт и др. В качестве дополнения к основному лечению могут применяться и альтернативные в виде различных мазей, растираний и компрессов. Но это применимо только тогда, когда нет синдрома боли.
Вытяжение спины при спондилезе категорически запрещено!
Использовать народные средства при спондилезе нецелесообразно — вылечить и снять боль они не смогут. Больной всегда должен четко знать, что лечение спондилеза — процесс длительный, проводится под контролем врача-вертебролога, а лечебной физкультурой придется заниматься всю жизнь. Но это предотвратит инвалидность и не даст дополнительного разрастания остеофитов.
Нельзя не сказать еще об одном моменте: существует возможность самоизлечения, когда несколько остеофитов могут срастись и образовать блок из нескольких позвонков.
Упражнения в основном статические, выполняются лежа, при этом не допускается переразгибание поясницы и запрокидывание головы.
Профилактические мероприятия
Профилактика заключается в нормализации веса тела, ежедневных специальных упражнениях, ежечасной физкультпаузе при сидячей работе. Необходимо рациональное питание, ношение корсета при диагностировании спондилеза, исключение переохлаждений. Помимо перечисленного выше, каждые полгода необходимо посещение врача и обследование позвоночника.
Что такое спондилез поясничного отдела: симптомы и лечение
В медицине термином «спондилез» называют процесс в позвоночнике, поражающий суставы отдела поясницы и приводящий к возникновению костных наростов по краям позвонков-остеофитов. Наросты образовываются в передней части позвонков. Остеохондроз – частое явление у людей преклонного возраста и у тех, кто ведет сидячий способ жизни. Различают 3 вида спондилеза, в зависимости от места его действия: шейный, грудной и поясничный спондилез.
Признаки спондилеза поясничного отдела
Спондилез называют спондилоартрозом, он часто вызван особенностями организма, поэтому можно говорить об идиопатическом характере болезни. Группа риска спондилеза – люди преклонного возраста, работники, деятельность которых предполагает низкий уровень подвижности или связана с постоянными перегрузками поясницы, особенно при холодном климате.
На первых порах спондилез поясничного отдела позвоночника проявляется как реакция, сопутствующая разрастанию костной ткани в местах концентрации больших нагрузок. Изменения обычно появляются с возрастом. В организме больного начинается старение, диски между позвонками становятся более плоскими и заболевание медленно начинает свой прогресс.
Старение позвоночных дисков – нормальный процесс, потому что с годами диски не способны регенерировать себя, а при практически постоянном нахождении тела в вертикальном положении, происходит дополнительная нагрузка на все позвоночные отделы.
Среди причин хронического спондилеза крестцового отдела позвоночника принято выделять:
- возраст;
- систематические нагрузки позвоночника, травмы;
- сильные нагрузки;
- долгое пребывание в вертикальном состоянии;
- инфекции;
- опухоли.
Стадии недуга и симптомы
Спондилезу всегда сопутствуют боли в позвоночнике, если быть точнее, в его поясничном отделе. Их не всегда можно отследить, они могут как появляться при движениях, резких подъемах, смене положения, так и усиливаться на протяжении дня. Часто спондилез сопровождается повышенной чувствительностью к смене погоды. Время от времени, боли могут как усиливаться, так и становиться слабее или же исчезать на время.
При спондилезе иногда бывают фантомные проявления хромоты. Пациенты часто приходят с жалобами на бессилие. Стоит бить тревогу, если боль ослабляется при подъемах по лестнице или наклонах, поскольку при таких движениях расстояние между межпозвоночными дисками становится больше. Ключевые признаки спондилеза поясничного отдела позвоночника:
- боль в поясничной области при долговременной бездеятельности и движениях;
- облегчение болей при наклонах;
- боли, продолжающиеся впоследствии отдыха;
- хромота.
Часто вы можете не подозревать о развитии недуга в организме, даже, если поясничный спондилез функционирует долгое время. Выделяют степени развития спондилеза, в зависимости от длительности болезни и личных ощущений каждого пациента.
- Первая степень: больной приходит к врачу с претензиями на боли в пояснице, которые периодически появляются. Подвижность при таких болях практически ничем не ограничена. На ранних этапах эта болезнь появляется из-за нагрузки поясницы.
- Вторая степень: эта стадия спондилеза поясничного отдела возникает, когда перманентное напряжение позвоночника не сводится к минимуму. Компенсаторная реакция переходит в патологическую. Из наростов образуется «юбка» и есть шансы возникновения нанесения травм нервам, а иногда и оболочке, и веществу спинного мозга.
- Третья степень: последняя стадия болезни спондилеза наиболее разрушительна, поскольку в межпозвоночных тканях теряется значительная часть воды. Высота диска становится меньше, а симптомы спондилеза более ярко ощущаются. Характерным для этой стадии является то, что диск располагается между двумя позвоночниками.
Диагностика болезни
Обследуйтесь у вертебролога, когда возникают первые симптомы и дискомфорт в области позвоночника. Важно, чтобы доктор был опытным, только хороший специалист способен точно выявить недуг на ранних этапах и диагностировать, на какой степени и в какой области прогрессирует болезнь. Лучше всего для диагностики использовать проверенные аппаратные методы, благодаря которым диагноз будет наиболее точным.
Для диагностики спондилеза используют:
- магниторезонансную томографию – показывает точную многослойную картину тканей. Используется МРТ при 2-3 стадиях спондилеза поясничного отдела позвоночника;
- компьютерная томография – показывает трехмерную картину области обследования. В сравнении с обычным рентгеном, компьютерная диагностика дает минимально вредную долю облучения.
Как лечить спондилез позвоночника
Существует масса споров о том, как наиболее эффективно бороться с возникшим спондилезом позвоночника. Лечение таких недугов должно проводиться в комплексе. Целью лечения должно быть избежание дегенеративно-дистрофических модификаций тканей. Вы не должны допустить деформирования позвонков. Нельзя устраивать самолечение, которое только ухудшит состояние организма больного и, что ещё более трагично, спровоцировать образование сложных патологий.
Основные направления лечения болезни:
- купирование синдрома боли;
- снижение трения и давления позвоночных дисков;
- восстановление кровоснабжения позвонковых тканей;
- укрепление мышечного корсета.
Пациентам рекомендуется соблюдать спокойную жизненную активность, не переохлаждаться и не нагружать себя.
Медикаментозное лечение
Чтобы вылечить спондилез поясницы, используют лекарственные препараты. Если больной жалуется на боли в поясничной области и резкие спазмы, врач выписывает миорелаксанты (циклобензаприн, тизанидин) и препараты группы НПВС (ибупрофен, напроксен, мелоксикам).
В особых, частых и болезненных случаях назначают -трамадол и другие анальгетики. Если пациент жалуется на хронические боли, врач дает рецепт на трициклические антидепрессанты в малых дозах (доксепин, амитриптилин).
Физиотерапия
Как эффективная часть лечения, может выступать гимнастика, которую рекомендуют проводить во время ремиссий. Врач часто может назначить упражнения при спондилезе. Специально назначенная лечебная гимнастика укрепляет позвоночник и находящиеся около него мышцы и снижает нагрузку на позвоночник.
После регулярных занятий гимнастикой, наблюдается уменьшение, как силы болей, так и их частоты, возрастает функциональность позвоночника.
Упражнения при спондилезе поясничного отдела позвоночника выполняются лежа, чтобы мышцы полностью расслабились. Если болезнь находится на этапе обострения, то нагрузку выполнять не стоит, иначе болевая симптоматика может усилиться. Спондилез поясничного отдела позвоночника требует от пациента выполнения определенных упражнений:
- согните ноги в коленях, руки положите параллельно своему телу – поднимайте согнутые ноги к груди 5-6 раз;
- теперь сделайте упор на руки из положения на коленях: нужно не спеша поднимать голову, а спина в это время должна прогибаться;
- из этого же положения вытяните ногу назад и постарайтесь удержаться в этом положении 10-30 секунд: поменяйте ноги поочередно, повторив на каждую по 5 раз;
- теперь сгибайте в локтях руки, доставая до пола.
При выявлении спондилеза поясницы, врач может выписать направление на физиопроцедуры. Наиболее действенными принято считать: диатермию, ультразвук, аппликации парафина и озокерита, ортотракцию, электрофорез с йодом и кальцием. Если болезнь выявлена на первичных стадиях, назначается ультразвук. Нередко больным могут назначаться процедуры массажа и иглорефлексотерапия.
Необходимость операции
Хирургические вмешательства при обнаружении болезни – крайне редкое явление, причиной которого могут стать только заметные неврологические патологии и неэффективность терапии.
Чаще применяется сращение нескольких позвонков. Делается это при помощи специальных медицинских прутов и шурупов. Понадобится пересадка костной ткани. Такая процедура будет эффективной на острой стадии, когда пациент чувствует непрекращающуюся боль из-за огромных нагрузок на позвоночник вследствие излишнего веса.
Важно: операция может сказаться на процессе дегенерации дисков, которые находятся рядом с позвонками, которые срастили.
Реабилитация
Недостаточно пройти одно только лечение. Для эффективного и скорого выздоровления и быстрого возврата к активной жизни необходима реабилитация.
Шаги к успешной реабилитации:
- первичный прием, который проводится у реабилитолога: во время приема врач собирает анамнез, проводит необходимые дополнительные послеоперационные обследования и составляет план лечения поясничного спондилеза;
- непосредственно реабилитация;
- поздняя реабилитация – составление действий для избегания рецидива и всяческих осложнений.
Период реабилитации обычно длится от нескольких месяцев до года. Длительность терапии зависит от сложности операции и того, на какой стадии было выявлено заболевание. После операции важно на время забыть о лежачих положениях, когда ваш позвоночник скручен вдоль вертикали. Вставать нужно правильно: с края кровати из позы на животе, причем сначала свешиваете одну ногу, ставите ее на пол, и только потом встаете, следя за спиной, держась руками за кровать. Матрац, на котором вы спите, должен быть жестким.
Несколько недель после проведения операции доктор может запретить наклоны и сидение. Если же врач разрешит такие действия, делать их следует аккуратно, держа спину ровно.
Позднее, для улучшения снабжения мышц кровью, проводимости тканей, повышения продуктивности сердечно-сосудистой системы, восстановления позвоночника реабилитологи назначают регулярные занятия спортом. Речь не идет об интенсивных активностях. Рекомендуют такие нагрузки:
- езда на велотренажерах;
- ходьба на степпере и беговой дорожке;
- занятия йогой, пилатесом;
- плавание;
- пробежки на эллипсоиде
Поздняя реабилитация
После прохождения нескольких месяцев программы реабилитации, больной обычно заметно восстанавливается, может управлять болевым синдромом, привыкает к позам, движениям, мышцы уже практически регенерированы, а значит, он может перейти на следующий этап реабилитации.
Реабилитолог определяет тренировки, которые проводятся дома и составляет расписание физиопроцедур, представляющих собой перечень упражнений, проводимых в домашних условиях, курсы массажа (не менее, чем раз в полгода), профилактики болезней отдела позвоночника.
Доктор дает свои советы для поддержания здоровья. Больному запрещается перегружать спину, поднимать тяжелое, переохлаждаться. Следует воздержаться от видов спорта, нагружающих спину.
Профилактические меры
Если вы не хотите обострений спондилеза поясничного отдела, необходимо придерживаться несложных профилактических мероприятий, которые будут направлены на защиту позвоночника от неблагоприятных факторов.
- Нужно хранить спину от холода, опасаться сквозняка, необходимо одеваться соответственно погоде, нельзя прислоняться к холодному.
- Важно следить за рационом, не увлекаться острой, соленой, жареной пищей, заменив ее фруктами, овощами, обильным питьем.
- Следует начать делать зарядку по утрам.
- Избегайте сильных нагрузок.
- Начните контролировать вес, поскольку избыточные килограммы увеличивают нагрузку на поясничный отдел.
Заключение
Спондилез поясничного отдела позвоночника – это заболевание, требующее от человека внимательности и ответственности. Состояние больного заметно улучшится, если он начнет правильно питаться, заниматься спортом, пройдет курс физиотерапевтических процедур. Если правильно составить план лечения, со стороны опорно-двигательного аппарата можно добиться заметного улучшения, а поясничный спондилез перестанет прогрессировать.
Adblockdetector