
Что такое кордоцентез при беременности?

- Что это такое?
- Показания
- Какие болезни у будущего ребенка удается обнаружить?
- Подготовка к кордоцентезу
- Методика выполнения
- Оптимальные сроки проведения диагностической процедуры
- Противопоказания
- Осложнения
Что это такое?
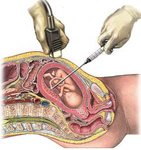
Это инвазивная процедура, которая представляет собой забор пуповинной крови для дальнейшего генетического, а по необходимости – и биохимического обследования. . Также кордоцентез может использоваться с целью инфузий препаратов крови или лекарственных средств плоду.
В ходе взятия биологического материала делается прокол передней брюшной стенки и пуповины. Несмотря на то что все манипуляции проводятся под контролем УЗИ, вероятность повреждения других тканей все равно существует.

Для проведения кордоцентеза при беременности необходимо письменное согласие беременной
Но риск оправдан, а суммарная вероятность всех возможных осложнений не превышает 5 %. Кордоцентез при беременности позволяет со 100% точностью исключить хромосомные и генетические патологии, которые могут стать не только причиной отставания в развитии, но и гибели малыша после рождения. Также с помощью диагностической манипуляции удается выявить дисметаболические нарушения, состояния, несовместимые с жизнью плода.
Преимуществом данной методики является высокая степень информативности. На достоверность результатов не может повлиять ни эмоциональное состояние женщины, ни медикаменты, ни соматические заболевания беременной.
Показания
Кордоцентез назначается при плохих результатах скринингового обследования, а также при отягощенной наследственности, когда существует риск врожденных патологий у ребенка,
- пренатальной диагностики врождённых и наследственных заболеваний. Диагностики и оценки степени тяжести заболеваний плода (ГБП, внутриутробных инфекций);
- оценки функционального состояния плода (КОС, биохимические показатели крови, содержание гормонов);
- фетотерапии (инфузии препаратов крови и/или лекарственных средств).
Следовательно, кордоцентез может быть назначен при следующих состояниях:
- выявленные посредством УЗИ отклонения в развитии;
- резус-конфликт;
- внутриутробное инфицирование;
- возможная анемия или гемофилия плода;
- отягощенный анамнез беременной – рождение детей с пороками развития, замирание плода, мертворождение, выкидыши;
- неблагоприятное воздействие факторов окружающей среды на раннем сроке беременности – радиация, некоторые химические вещества.
Относительным показанием является возраст беременной старше 35 лет или отца более 45 лет. Риск генетических патологий в таком случае увеличивается.
Какие болезни у будущего ребенка удается обнаружить?
Кордоцентез делается с целью исключения хромосомных и наследственных аномалий, таких как:
- синдром Эдвардса;
- синдром Дауна;
- синдром Клайнфельтера;
- синдром Шерешевского-Тернера;
- синдром Патау;
- гемолитическая болезнь;
- гемофилия;
- тромбоцитопения;
- коагуло- или гемоглобинопатия;
- муковисцидоз;
- мышечная дистрофия.
При данных патологиях наблюдаются значительные отклонения в состоянии здоровья, что связано с сокращением продлжительности жизни. К сожалению, при выявлении изменений количества хромосом исправить ситуацию невозможно. Генетические нарушения не поддаются медикаментозной коррекции.
На достоверность результатов кордоцентеза при беременности влияет соблюдение техники транспортировки пуповинной крови в лабораторию
Иная ситуация в случае анемии плода или внутриутробных инфекций, когда благодаря своевременному лечению можно родить здорового ребенка.
Подготовка к кордоцентезу
Специфическая подготовка отсутствует. Главное – заранее пройти обследование, которое включает:
- анализ крови и мочи;
- гинекологический мазок;
- кровь на гепатит, сифилис и ВИЧ.
В день проведения кордоцентеза беременную госпитализируют. Гинеколог обязательно осматривает женщину, оценивает состояние ее здоровья. При плохом самочувствии женщины или выявлении акушерских патологий кордоцентез не проводится. Чтобы исключить противопоказания, делается контрольное УЗИ органов малого таза и половой системы. В ходе ультразвукового обследования определяется оптимальное место для прокола.
Кордоцентез является наиболее информативным методом для выявления хромосомных патологий, но из-за высокого риска осложнений и травматичности манипуляции встречаются негативные отзывы пациенток. Женщины говорят о болезненности процедуры и других неприятных ощущениях. Поэтому тем, кто готовится к данной манипуляции стоит знать, как она проводится.
Методика выполнения
Бояться кордоцентеза не стоит. Ощущения, которые возникают во время прокола брюшной стенки и забора пуповинной крови, вполне терпимы. При низком болевом пороге может быть проведено обезболивание.
- Место прокола обрабатывается антисептиком, на данном этапе также могут применяться анестетики. Но чаще местной анестезии не требуется.
- Под контролем УЗИ тонкой иглой прокалывается кожа, стенка матки и другие оболочки, затем производится пункция сосуда. Делается забор 3–5 мл крови.
- Шприц закрывается и извлекается.
- Кожа обрабатывается антисептиком, наклеивается пластырь. В наложении швов нет необходимости.
При расположении плаценты по передней стенке матки забор крови затруднителен, поскольку тяжело определить место прокола.
Чем меньше срок беременности при выполнении кордоцентеза, тем выше вероятность ее прерывания
Манипуляция проводится в мини-операционной, восстановительный период длится всего 24 ч. Поскольку в первые сутки существует риск осложнений, то женщина находится в гинекологическом отделении под наблюдением врачей. Она должна соблюдать постельный режим. В случае ухудшения самочувствия медиками предпринимаются экстренные методы по сохранению беременности.
Результаты кордоцентеза готовы через 3 дня. Если у плода выявлены нарушения, несовместимые с жизнью, или тяжелые генетические заболевания, то женщине может быть предложено прерывание беременности. Но решение она принимает самостоятельно.
Оптимальные сроки проведения диагностической процедуры
Забор пуповинной крови делается не раньше 18 недели беременности. Для выявления наследственных патологий оптимальный срок – 22–25-я неделя, когда уже сделано второе УЗИ и известен пол малыша.
Противопоказания
Перед проведением обследования необходимо исключить наличие противопоказаний, а их немало:
- повышение температуры тела;
- инфекционные заболевания женщины в стадии обострения;
- отслойка или предлежание плаценты;
- угроза прерывания беременности;
- ухудшение самочувствия беременной;
- влагалищные кровянистые выделения невыясненного происхождения;
- несостоятельность шейки матки;
- инфекционные поражения кожи, дерматит или другие дерматологические заболевания в области пункции;
- доброкачественные образования в матке, например, фиброма или миома.
Не только гинекологические, но и соматические заболевания могут стать противопоказанием к обследованию.
Осложнения
Как правило, все возможные нежелательные последствия оговариваются врачом заранее, перед проведением пункции. Осложнения:
- кровотечение из прокола, но его можно остановить спустя 1–2 минуты;
- образование гематомы;
- прерывание беременности;
- гемолитическая болезнь;
- гипоксия плода;
- трансплацентарное кровотечение, когда кровь плода попадает в системный кровоток матери, что увеличивает риск резус-конфликта;
- внутриутробное инфицирование.
В течение 14 дней после манипуляции беременная находится в группе риска самопроизвольного аборта. Вероятность выкидыша составляет 2%.
Кордоцентез дает шанс ребенку на нормальную жизнь, поскольку некоторые патологии можно вылечить еще во внутриутробном периоде. Если же лечение неэффективно, высока вероятность гибели младенца после рождения.
Кордоцентез при беременности
Время чтения: мин.
Кордоцентез при беременности: отзывы специалистов
Кордоцентезом в медицине называют исследование, проводимое до родов. Его назначают с целью выявления патологических изменений у плода. Если есть предположения, что у будущего малыша развиваются какие-либо патологии, то такой диагностический метод будет считаться важным и неотъемлемым процессом. После кордоцентеза врач также сможет определить, есть ли у плода пороки развития, передаваемые по наследству.
Кордоцентез представляет собой инвазивный диагностический метод, в процессе которого не прокалывают полость матки. Для исследования необходима пуповинная кровь.
Биопсия «кордоцентез» — сроки проведения
Подобная манипуляция должна выполняться в середине второго триместра. Специалисты считают, что самым оптимальным временем для кордоцентеза является срок 20-24 недели.
Те, кому настаивали на кордоцентезе, знают, что на такую процедуру направляют не только для выявления хромосомных отклонений, но и для выявления гемолитической болезни при несовместимости резусов крови.
Как правило, кордоцентез не обходится без УЗИ-диагностики. Будущей маме прокалывают живот пункционной иглой для забора крови из пуповины. Обычно для исследования достаточно полтора миллилитра.
Непосредственно перед осуществлением процедуры женщина знакомится с соглашением и подписывает его. Врач заранее ставит пациентку в известность о возможных рисках, которые никто не исключает при проведении инвазивной диагностической процедуры. В независимости от того, какой предположительно диагноз ставится, последнее слово будет за будущей мамой.
Кордоцентез при беременности – отзывы о показаниях к проведению процедуры
Подобная манипуляция осуществляется по таким показаниям:
- Если у одного из родителей есть болезнь, которая может передаваться по наследственной линии;
- Если уже есть дети с врожденными отклонениями;
- Если врач предполагает развитие гемолитической болезни плода;
- Если есть опасения, касательно развития внутриутробной инфекции;
- Если нужно установить точно, случился ли резус-конфликт;
- В результате биохимического скрининга были выявлены риски развития хромосомных болезней;
- При выявлении каких-либо аномалий у плода по УЗИ, причинами которых стали определенные хромосомные заболевания.
Иногда по другим причинам назначают анализ «кордоцентез»: отзывы врачей – для лечебных целей. В подобном случае лекарственные препараты вводятся в организм плода через пуповину.
Пренатальная диагностика «кордоцентез»: кто делал и какие противопоказания?
Такой инвазивный метод диагностики нельзя выполнять, если у женщины имеются такие диагнозы:
- Заболевания инфекционного характера;
- Наличие миоматозных узлов больших размеров;
- Истмико-цервикальная недостаточность;
- Плохое свертывание крови;
- Если риск выкидыша.
Результат кордоцентеза также зависит от техники выполнения процедуры
Перед тем как делать пункцию, врач должен удостовериться, что все жизненные показатели плода в норме, он правильно лежит, плацента размещена правильно и объем околоплодных вод находится в пределах нормы.
Самое оптимальное место для пункции пуповины – это свободный ее участок, он примерно находится возле плаценты.
Если такая манипуляция проводится в срок после 26 недель, то нужно будет применять дополнительную диагностическую процедуру – кардиотокографию. Только так можно будет контролировать состояние плода.
Обычно для проведения кордоцентеза не требуется обезболивание. В общем процедура длится около 20 минут.
Данная процедура может осуществляться посредством применения разных методик. Иногда приходится сначала делать амниоцентез, тогда вопрос «делать ли кордоцентез или амниоцентез?» отпадает сам по себе. Если принято такое решение, то сначала делают пункцию плодного пузыря для забора амниотической жидкости, после чего прокалывают пуповину для забора крови. Достаточно всего 1-5 мл пуповинной крови для выявления генетического заболевания, биохимического исследования или определения наличия инфекций. Иногда случались ситуации, когда кордоцентез подтвердил риск синдрома Дауна. Если нет предрасполагающих факторов, то такой диагноз не подтверждается даже после тщательного исследования пуповинной крови.
Какие могут возникнуть осложнения? Когда кордоцентез опроверг плацентоцентез?
Бывают исключительные случаи, когда одна диагностическая процедура опровергает диагноз, поставленный на основе результатов другой похожей процедуры. Чтобы удостовериться в правильности постановки диагноза врач должен назначить проведение дополнительных диагностических процедур.
Соглашаясь на инвазивные методы диагностики, беременная женщина должна понимать, что есть небольшой процент вероятности развития осложнений. К таким осложнениям стоит отнести такие случаи:
- Из места пункции может идти кровь, которая не может остановиться в течение одной минуты;
- На месте пункции в дальнейшем может быть видна гематома пуповины, которая не оказывает особого воздействия на здоровье плода. Обычно такая ситуация указывает на проблемы свертываемости крови;
- Самое частое осложнение – это нарушение состояния плода, при этом такое чаще всего случается после 26-ой недели беременности. Возникновение данного явления можно объяснить снижением ЧСС. Для нормализации состояния плода приходится применять медикаментозные средства;
- В 1-2% случаях при кордоцентезе может случиться прерывание беременности, чего опасаются все беременные женщины, согласившиеся пройти такую процедуру;
- В редких случаях могут развиваться инфекционные осложнения, устранение которых не обходится без применения медикаментозных препаратов;
- Если у матери и ребенка случился резус-конфликт, то после данной процедуры у плода может развиться аллоиммунная цитопения.
Если произошло последнее явление, то потребуется применить индивидуальную терапию, при которой в организм матери вводится иммуноглобулин.
Если после проведения диагностической процедуры было выявлено наличие серьезных заболеваний, то на плечи будущих родителей ложится нелегкий вопрос, касательно решения судьбы плода.
Кордоцентез: суть процедуры, когда показан, проведение, результат, риски

Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры пат. анатомии и патологической физиологии, для Операция.Инфо ©
Кордоцентез — это один из инвазивных методов дородовой диагностики генетически обусловленной патологии у развивающегося плода путем пункции пуповинных сосудов. В некоторых случаях к кордоцентезу прибегают в целью терапии (введение лекарств). Процедуру проводят не ранее 18 недель гестации при наличии обоснованных показаний.
Инвазивность процедуры подразумевает проникновение специального инструментария внутрь плодного пузыря для забора ткани (биопсия) — пуповинной крови, содержащей лимфоциты плода, которые затем станут материалом для цитогенетического исследования. Инвазивность — это та цена, которую приходится платить за высочайшую информативность метода.
Кордоцентез позволяет поставить точный диагноз в тех случаях, когда другие способы обследования беременной не дают достаточного объема информации. Он считается относительно безопасным, однако не лишен и недостатков. В частности, минусом кордоцентеза считают проведение манипуляции в довольно большом сроке, а негативный результат может стать показанием к прерыванию беременности, которое чревато опасными осложнениями после 20 недель беременности.

Сегодня кордоцентез — не редкость из-за растущего числа генетических отклонений и врожденных пороков развития, беременностей в зрелом возрасте будущих родителей. Благодаря современному оборудованию и ультразвуковому контролю всего хода процедуры кордоцентез считается безопасным и для женщины, и для ее будущего ребенка.
Показания и противопоказания к проведению кордоцентеза
Перед тем, как назначить будущей маме кордоцентез, акушер-гинеколог взвесит возможные риски и показания к исследованию, а затем определит сроки его выполнения. Учитывая, что манипуляция может негативно сказаться на благоприятном течении беременности, просто так, исключительно из желания пациентки убедиться одним из самых надежных способов в здоровье плода, кордоцентез проводить не станут. Если женщина будет настаивать, то ее предупредят о вероятных рисках.
Кордоцентез проводят, если по результатам ультразвукового скрининга есть основания подозревать какую-либо хромосомную патологию, а также в случаях, когда необходимо определить функциональное состояние плода, исследовав его кровь на отдельные метаболиты, биохимические константы и др.
В последние годы растет число женщин, которые решаются на беременность после 35, а то и 40 лет, что сопряжено с высоким риском хромосомных болезней из-за возрастного накопления мутаций в половых клетках. В этой связи показанием к кордоцентезу может стать возраст будущих родителей: матери — старше 35 лет, отца — после 45.
Показаниями к кордоцентезу при беременности считаются:
 Подозрение на генетическую патологию и врожденные пороки развития при неудовлетворительных результатах скрининговых УЗИ, характерных изменениях в биохимическом анализе крови — для получения генетического материала плода, определения кариотипа, поиска мутаций в специализированных лабораториях;
Подозрение на генетическую патологию и врожденные пороки развития при неудовлетворительных результатах скрининговых УЗИ, характерных изменениях в биохимическом анализе крови — для получения генетического материала плода, определения кариотипа, поиска мутаций в специализированных лабораториях;- Оценка состояния развивающегося организма при внутриутробном инфицировании, гемолитической болезни, эндокринной патологии (биохимический анализ крови, исследования на гормоны крови плода и др.);
- Случаи, когда один из родителей или близкие кровные родственники страдают какой-либо генетически обусловленной патологией (талассемия, гемофилия);
- Перенесенные женщиной во время беременности тяжелые инфекции с большой вероятностью инфицирования плода;
- Необходимость введения лекарственных препаратов или компонентов крови в сосуды пуповины для лечения заболеваний плода.
Кордоцентез позволяет подтвердить или исключить такие тяжелые генетические заболевания как синдром Дауна, Патау, фенилкетонурия, муковисцидоз, отдельные формы врожденных иммунодефицитов, синдром Кляйнфельтера и другие.
Кордоцентез противопоказан в случаях, когда:
- Диагностирована угроза прерывания беременности или начинающийся самопроизвольный аборт;
- Имеются кровянистые выделения из влагалища;
- Есть миоматозные узлы в тех областях матки, через которые будет проходить пункционная игла;
- Женщина страдает тяжелым гестозом;
- Имеется патология свертываемости крови;
- Есть признаки острого инфекционного заболевания у будущей мамы;
- Обострилось любое хроническое заболевание;
- На кожных покровах в месте пункции есть какие-либо высыпания, гнойничковый процесс, экзема.
Перечисленные препятствия к кордоцентезу считаются относительными, поэтому после их ликвидации процедуру провести можно, убедившись, что она безопасна и для женщины, и для малыша. Сроки проведения манипуляции — не ранее 18-19 недели, обычно ее назначают на 20-22 неделе гестации, но по некоторым данным, биопсию можно провести и в третьем триместре беременности для диагностики врожденных пороков развития.
Подготовка к кордоцентезу и техника его проведения

Подготовка к кордоцентезу включает ряд исследований, которые позволяют уточнить состояние беременной и минимизировать риски от процедуры. Женщину предупреждают о возможных последствиях исследования, после чего она дает свое письменное согласие на кордоцентез.
В рамках обследования женщине назначаются:
- Общий и биохимический анализы крови;
- Определение группы крови и резус-фактора;
- Анализы на инфекции;
- Общий анализ мочи;
- Консультация гинеколога с обязательным мазком из влагалища для определения характера микрофлоры.
После обследований пациентке могут назначить профилактическую терапию на протяжении недели до кордоцентеза. При наличии инфекций проводят санацию очагов, а ВИЧ-инфицированным женщинам повышают дозировки антиретровирусных препаратов. За 1-2 дня до процедуры необходимо отменить все медикаменты, которые влияют на свертываемость крови, чтобы не спровоцировать кровотечение.
Врач предварительно оповестит пациентку, стоит ли наполнять перед исследованием мочевой пузырь. Слишком наедаться перед кордоцентезом не следует, но и нет смысла приходить натощак, поэтому легкий завтрак оптимален.
Непосредственно перед кордоцентезом специалист еще раз проведет контрольное ультразвуковое исследование, чтобы определить, сколько плодов у женщины в матке, как он или они располагаются, есть ли сердцебиение, где локализуется плацента, каков объем околоплодных вод, имеются ли анатомические особенности, которые могли бы повлиять на ход процедуры. В обязательном порядке определяется срок гестации по УЗИ и дате последней менструации, даже если это уже делалось в женской консультации и не единожды.
Кордоцентез проводится в условиях стерильности, при обязательном ультразвуковом контроле, одноразовым инструментарием. Результат процедуры — взятая пуповинная кровь в объеме нескольких миллилитров. Продолжительность манипуляции — около 10-15 минут, но сам прокол занимает всего около минуты.
В зависимости от техники проведения, различают:
- Одноигольный способ кордоцентеза;
- Двухигольный.
Доступ к сосудам пуповины может осуществляться так называемым методом «свободной руки», когда специалист вводит иглу, ориентируясь на данные УЗИ, или при помощи специального адаптера, который делает пункцию более точной за счет контроля глубины введения иглы и ее траектории в животе пациентки. Как правило, обезболивание перед кордоцентезом не проводится, однако врачи все же могут предложить местную кратковременную анестезию.
Место пункции выбирают в зависимости от расположения плода, плаценты, пуповины. Кожу в зоне прокола обрабатывают антисептиком, после чего врач приступает к аккуратному проколу. Важно, чтобы в этот момент пациентка не двигалась и сохраняла спокойствие.

Двухигольный способ кордоцентеза подразумевает применение 2-х игл. Первой производят прокол передней брюшной стенки и матки и попадают в полость амниотического пузыря. После прокола из иглы извлекают внутренний стержень, отбирают некоторое количество околоплодных вод для анализа, а затем вводят вторую иглу — она тоньше и предназначена непосредственно для пункции сосудов пуповины. Вторая игла соединяется со шприцем, который содержит антикоагулянт (препятствует свертыванию пуповинной крови) и с помощью которого будет набрана кровь. Одноигольная техника предполагает применение одной-единственной иглы, которой берут и околоплодные воды, и пуповинную кровь.
Вполне естественно волнение и даже страхи, которые испытывают большинство будущих мам перед и во время кордоцентеза. Процедура доставляет не только психологические переживания, но и некоторый физический дискомфорт во время введения иглы через брюшную стенку к пуповине.
Когда специалист получит необходимый объем крови из пуповины, исследование завершается контрольным УЗИ, которое покажет, изменилось ли состояние плода и произошли ли какие-либо осложнения в ходе процедуры. Резус-отрицательным женщинам, которые носят «положительного» ребенка, после кордоцентеза обязательно вводится антирезусная сыворотка в ближайшие 2 суток во избежание прерывания беременности и других осложнений.
Возможные осложнения кордоцентеза и способы их профилактики
На протяжении первых двух часов после кордоцентеза пациентка остается в стационаре для наблюдения. Если опасений относительно ее состояния и состояния плода не возникнет, будущую маму отправят домой ожидать результаты анализа.
Акушер-гинеколог объяснит пациентке, каких правил следует придерживаться после кордоцентеза и какие ощущения следует считать нормальными. Первые 1-2 дня женщина может испытывать дискомфорт в нижней части живота, чувство мышечных спазмов, что считается нормальным после инвазивного исследования. Минимум на сутки после кордоцентеза нужно будет отказаться от половых контактов, не поднимать ничего тяжелого и не выполнять спортивных упражнений. Важно сохранять спокойствие и не нервничать.

Появление сильных болей, любых не характерных и, особенно, кровянистых выделений из половых путей, повышение температура тела — повод срочного обращения к врачу для исключения осложнений, угрожающих благополучию беременности.
К осложнениям кордоцентеза относятся:
- Самопроизвольное прерывание беременности;
- Инфицирование;
- Кровотечения, гематомы в области прикрепления плаценты к стенке матки;
- Нарушение целостности плодного пузыря.
После того, как процедура завершена и женщина отпущена домой, наступает один из самых волнительных периодов диагностики — ожидание результатов. Самые ранние сроки для получения ответа о хромосомном наборе плода и возможных его дефектах — 4-5 сутки, ведь для культивации плодных лимфоцитов нужно не менее 72 часов.
Наиболее распространенные хромосомные болезни можно диагностировать при помощи метода FISH-гибридизации за 2 дня, но такая методика доступна не для каждой лаборатории. Полноценный молекулярно-генетический анализ позволяет обнаружить более 400 самых разных генетически обусловленных синдромов, которые невозможно диагностировать посредством стандартного кариотипирования. Такое обследование может занять до двух недель.
При проведении кордоцентеза женщина должна быть готова к получению негативного результата исследования, который потребует принятия конкретных мер, в частности — прерывания беременности в связи с тяжелой патологией плода. Как правило, специалисты рекомендуют именно этот путь при неутешительном диагнозе, объясняя возможные трудности, с которыми придется столкнуться маме и семье в случае рождения больного ребенка.
Прерывание проводят только с согласия беременной, поэтому те женщины, для которых аборт невозможен по личным причинам даже в случае хромосомной патологии или пороков развития, должны заранее обдумать, стоит ли проводить кордоцентез, который хоть и редко, но все же дает осложнения. С другой стороны, знание характера патологии будущего ребенка еще до родов дает возможность заранее подготовиться к рождению больного малыша и решить ряд вопросов касательно последующего лечения и ухода.
Видео: кордоцентез – забор пуповинной крови плода
Кордоцентез при беременности: когда назначается, противопоказания

Не каждая беременная женщина может похвастаться гладким течением беременности без осложнений. Нередко возникают такие ситуации, когда необходимо провести дополнительные исследования здоровья ребенка. Современная медицина далеко шагнула в сфере проведения внутриутробных исследований плода для определения его здоровья и наличия возможных заболевания. Одним из вариантов является процедура кордоцентеза.
- Что это за анализ
- Цели исследования во время беременности
- Когда назначается
- Как беременной подготовится
- Как проходит исследование и что ощущает женщина во время процедуры
- Насколько безопасен анализ для будущей мамы и малыша
- Противопоказания
- Возможные последствия процедуры
- Сроки расшифровки и достоверность при беременности
- Видео: кордоцентез при беременности
Что это за анализ
 Процедура очень тесно связана с проведением амниоцентеза. В результате этого многие ошибочно полагают, что эти две процедуры являются одним и тем же. Для понимания разницы надо знать, что такое кордоцентез.
Процедура очень тесно связана с проведением амниоцентеза. В результате этого многие ошибочно полагают, что эти две процедуры являются одним и тем же. Для понимания разницы надо знать, что такое кордоцентез.
Эта процедура заключается в том, что для анализа берут кровь из пуповины. Очень часто кордоцентез и амниоцентез проводятся одновременно.
В настоящее время широко применяется в акушерской и генетической практике.
Она с большой степенью достоверности позволяет определить или исключить достаточно большое количество внутриутробных патологий развития и заболеваний ребенка.
Цели исследования во время беременности
С медицинской точки зрения представляет собой пункцию крови ребенка, на основе которой исследуют кровяные тельца – лимфоциты.
С высокой степень точности позволяет определить или опровергнуть наличие внутриутробных пороков развития плода. Обязательна для женщин с отрицательным резус-фактором.
Список заболеваний, которые можно определить:
- Синдром Дайна;
- Синдром Эдвардса;
- Синдром Патау;
- Гемофилия;
- Муковисцидоз;
- Внутриутробные инфекции плода;
- Определение причин отставания в росте и развитии плода;
- Синдром Клайнфельтера и Шерешевского-Тернера.
Когда назначается
 Назначается исключительно врачом. Для ее проведения должны быть весьма веские показания.
Назначается исключительно врачом. Для ее проведения должны быть весьма веские показания.
Рассмотрим основные случаи, когда возникает необходимость исследовать пуповинную кровь:
- Возраст будущей матери больше 35 лет.
- Негативные результаты скринингового исследования.
- Резус-конфликт матери и ребенка.
- Гемолитическая болезнь у ребенка.
- Наличие генетических заболеваний в семье.
- Определение состояния плода.
- Внутриутробное введение лекарственных средств ребенку.
- Если у матери происходили случаи, повышающие риск возникновения аномалий развития.
- Внутриутробное переливание крови ребенку.
Позволяет с точностью 99% подтвердить или исключить целый ряд заболеваний.
Как беременной подготовится
 Чаще всего кордоцентез проводится на сроке с 18 по 20 неделю беременности.
Чаще всего кордоцентез проводится на сроке с 18 по 20 неделю беременности.
Представляет собой забор крови из пуповины ребенка специальной иглой через прокол сквозь брюшную стенку и плаценту матери.
Подготовка включает в себя :
- Осмотр врачом гинекологом;
- Ультразвуковое исследование;
- Анализы.
Основными необходимыми анализами, которые предшествуют процедуре кордоцентеза являются:
Также перед процедурой обязательно проводится ультразвуковое исследование. Оно позволяет точно определить местоположение и ребенка, срок беременности, степень зрелости плаценты и ее положение.
Очень важно подготовится к кордоцентезу психологически, настроить себя на позитивный исход процедуры.
Многие женщины боятся этого анализа и, в результате, при его проведении очень нервничают.
В свою очередь, это значительно повышает риск возникновения осложнений. Поэтому накануне процедуры важно хорошо выспаться и успокоиться.
Как проходит исследование и что ощущает женщина во время процедуры
 Проводится исключительно в специализированных медицинских учреждениях.
Проводится исключительно в специализированных медицинских учреждениях.
Непосредственно перед и во время исследования осуществляется УЗИ, что уменьшает риск неправильного введения иглы и травматизации ребенка.
Обычно анестезия не используется, но иногда используют раствор новокаина для снижения неприятных ощущений.
Беременную женщину укладывают на кушетку, обрабатывают область живота антисептическим средством и вводят иглу.
Введение осуществляется таким образом, чтобы имелась возможность взять кровяную пробу из участка пуповины наиболее близкого к плаценте. Параллельно проводится УЗИ, которое позволяет определить точное место введения иглы.
- Одноигольный;
- Двухигольный.
В первом случае прокол живота и пуповины проводят одной и той же иглой. Во втором случае для прокола живота и околоплодного пузыря используют более широкую иглу.
Для пункции пуповины используют иглу тонкую. Замена иглы проводится уже внутриутробно.
Такой вариант проведения процедуры используют тогда, когда необходимо совместить кордоцентез с процедурой амниоцентеза.
По времени вся процедура занимает от 20 до 40 минут.
Насколько безопасен анализ для будущей мамы и малыша
 Несмотря на то, что процедура считается относительно безопасной, риск осложнений существует.
Несмотря на то, что процедура считается относительно безопасной, риск осложнений существует.
Примерно 5% всех проведенных процедур заканчиваются выкидышем или преждевременными родами. Поэтому после процедуры женщину обычно оставляют в стационаре на сутки, чтобы минимизировать данные последствия.
Для ребенка может обратиться развитием инфекции. Такие варианты последствий встречаются еще реже и составляют всего 2% от общего количества.
Противопоказания
- Угроза прерывания беременности на любом сроке;
- Появление кровянистых выделений из влагалища перед процедурой;
- Острая фаза инфекционного или воспалительного процесса у матери;
- Низкая свертываемость крови;
- Миома;
- Гипертонус матки;
- Обострение хронических заболеваний у матери.
При наличии одного или нескольких противопоказаний проводить процедуру кордоцентеза категорически запрещено.
Данное исследование возможно только после проведения комплексного обследования беременной женщины и консультации с врачом.
Возможные последствия процедуры
Несмотря на безопасность кордоцентеза могут возникнуть такие последствия и осложнения как:
- Снижение количества сердечных сокращений у плода ниже 100 ударов в минуту;
- Кровотечения из пуповины в месте прокола;
- Появление гематомы на пуповине;
- Развитие воспалительного процесса;
- Выкидыш или преждевременные роды.
Решение о проведении женщина принимает самостоятельно. Врачи лишь рекомендуют данную процедуру.
Не стоит сразу отказываться от процедуры. Она очень информативна и позволяет избежать серьезных проблем в будущем.
Сроки расшифровки и достоверность при беременности
 Медицинское заключение о наличии или отсутствие заболеваний выдается беременной женщине примерно через 5 дней.
Медицинское заключение о наличии или отсутствие заболеваний выдается беременной женщине примерно через 5 дней.
Само цитологическое исследование занимает 72 часа. Но разный период ответа зависит от того, какие именно и в каком количестве заболевания исследуются.
Достоверность данного исследования зависит от того, насколько качественно была взята проба крови. Если в нее попадает часть материнской крови или околоплодной жидкости, то результаты будут неправильными.
Также на информативность в большой степени влияют используемые реактивы. Важно, чтобы они были качественные и с хорошим сроком годности.
Если анализ был проведен с соблюдением всех норм и правил, то его точность составляет 99%.
Кордоцентез – методика исследования пуповинной крови плода. Она позволяет с высокой степенью точности определить наличие у ребенка врожденных генетических аномалий и пороков.
Как и любое вмешательство в течение беременности, данная процедура может нести ряд негативных последствий. Но они встречаются крайне редко и почти всегда могут быть исключены врачами.
Кордоцентез при беременности


- О методе
- Сроки проведения кордоцентеза
- Анализ кордоцентез
- Кордоцентез последствия
- В каких условиях и как проводится кордоцентез?
- Кордоцентез: сроки проведения
О методе
Одним из довольно распространенных методов дородовой диагностики заболеваний у будущего малыша является такая процедура, как амниоцентез и кордоцентез плода. Суть кордоцентеза заключается в заборе крови из пуповины внутриутробного плода с последующим ее исследованием разными методиками. Обычно кровь берется для проведения цитогенетического исследования, но иногда могут быть использованы и другие методы диагностики. Метод может использоваться для выявления определенных генетических нарушений, состояний крови и инфекций. Кордоцентез также может быть использован для доставки крови и лекарств ребенку через пуповину.
Кордоцентез, на каком сроке делают
Если планируется кордоцентез, на каком сроке делают этот анализ, тоже имеет важное значение. Проводить кордоцентез представляется возможным, начиная с 20 недели беременности, но оптимально проводить исследование в сроке 22-25 недель, как и предусмотрено законодательством. Но при наличии показаний его можно провести как раньше, примерно с 18 недель, так и в более поздние сроки, хотя это связано с техническими трудностями.
Показания к кордоцентезу
Кордоцентез, или чрескожный отбор пуповинной крови, является процедурой, которая может использоваться как в диагностических, так и в терапевтических целях. Наиболее распространенными показаниями являются изоиммунизация и неиммунные отеки; менее распространенным является непосредственное введение лекарств плоду. В случаях аутоиммунной тромбоцитопении у новорожденных метод кордоцентеза исторически использовался для диагностики и оценки реакции плода на терапию у матери. Тем не менее, достигнут огромный прогресс в профилактическом лечении этого расстройства у матери с помощью внутривенного введения иммуноглобулина и преднизолона; серийный кордоцентез больше не рекомендуется. Забор крови плода может использоваться для подтверждения того, что количество тромбоцитов плода достаточно высоко для безопасных вагинальных родов у пациенток, желающих избежать кесарева сечения. Кордоцентез и внутриматочная трансфузия до сих пор широко используются в случаях подозрения на анемию плода. Забор крови плода должен быть выполнен для подтверждения диагноза перед внутриутробным переливанием и должен быть сделан в ультразвуковом отделении, или, если плод жизнеспособен, в обстановке, где при необходимости может быть выполнено срочное кесарево сечение.
Анализ кордоцентез при беременности
Анализ кордоцентез при беременности становится более редким, потому что диагностические процедуры, такие как амниоцентез и биопсия ворсин хориона, которые представляют меньший риск для плода, могут использоваться вместо этого для пренатальной диагностики заболевания.
Имеет ли кордоцентез осложнения?
Кордоцентез обычно проводится, когда диагноз невозможно поставить амниоцентезом, биопсией ворсин хориона, ультразвуком или другими методами. Кордоцентез несет в себе более высокий риск осложнений для ребенка, чем другие процедуры.

Если нет более безопасной альтернативы, кордоцентез можно использовать для проверки хромосомного набора плода с помощью микроматрицы хромосом или анализа кариотипа. Кровь, полученная в результате кордоцентеза, может также потенциально использоваться для других видов генетических исследований.
Нужно четко понимать, что осложнения есть у любой процедуры, особенно инвазивной. Риск осложнений еще не означает, что именно в вашем случае это произойдет, но перед проведением процедуры будущие родители должны четко понимать, что может случиться, и что практически все осложнения можно купировать.
Кордоцентез несет потенциально серьезные риски, в том числе:
- Кровотечение у плода. Кровотечение из области, где введена игла, является наиболее распространенным осложнением.
- Пуповинная гематома. Образование гематомы пупочного канатика может происходить во время или после кордоцентеза. Они могут быть совершенно различного размера, а также локализоваться на разном протяжении пуповины, и протекать как бессимптомно, так и с изменением частоты сердечных сокращений плода и другими признаками дистресса. Если гематома стабильна, ваш врач будет наблюдать за ребенком. Если гематома нестабильна или частота сердечных сокращений вашего ребенка не восстанавливается, ваш врач порекомендует экстренное кесарево сечение.
- Замедление сердечного ритма ребенка. Частота сердечных сокращений у ребенка может временно замедлиться после кордоцентеза.
- Инфекционные осложнения. Редко кордоцентез может привести к инфекции матки или плода, являясь причиной маточно-плодовой инфекции.
- Передача материнской инфекции плоду. Если у матери есть определенные инфекции, такие как гепатит B, гепатит C или ВИЧ, они могут быть переданы ребенку. Именно поэтому при данных заболеваниях стараются избегать проведения кордоцентеза.
- Потеря беременности. Кордоцентез несет в себе относительно высокий риск гибели плода, чем другие пренатальные диагностические тесты, такие как биопсия ворсин хориона и амниоцентез. Риск составляет от 1 до 2 процентов для плода, который выглядит нормальным и проверяется на наличие генетических нарушений.
В конечном итоге, решение о кордоцентезе остается за вами. Ваш лечащий врач и генетик могут помочь вам взвесить риски и пользу. Главное условие – кордоцентез назначается в тех случаях, когда другие неинвазивные и инвазивные методы диагностики неэффективны или их проведение невозможно. Поэтому если есть выбор – амниоцентез / кордоцентез, что лучше решать совместно вам и лечащему врачу, но по возможности менее рискованно сделать амниоцентез.
Итак, какие же конкретно есть показания для проведения кордоцентеза:
- Возраст беременной старше 35 лет
- Сомнительные или патологические результаты первого и второго биохимических скринингов, а также ультразвуковые признаки патологии у плода
- Высокий риск или подозрение на гемолитическую болезнь у плода, вызванную Rh-изосенсибилизацией
- Наследственные заболевания у матери и/или отца будущего ребенка, например, гемофилия или талассемия
- Высокий риск заболеваний у плода инфекционной этиологии
- Необходимость точно оценить состояние внутриутробного плода до родоразрешения (например, оценка кислотно-щелочного баланса, уровни гормонов, определение группы крови, показателей клинического анализа крови)
- Необходимость проведения гемотрансфузии внутриутробному плоду
- Некоторые виды фетотерапии, когда лекарственный препарат вводится непосредственно в кровоток плода
При исследовании пуповинной крови, полученной методом кордоцентеза, можно диагностировать многие патологии: хромосомные аномалии, такие как синдром Дауна, синдром Патау, синдром Клайнфельтера и другие, генные заболевания типа мышечной дистрофии, гемофилии, фенилкетонурии, муковисцидоза. При этом точность исследования максимально близка к 100%, так что достоверность исследования делает кордоцентез очень ценным методом диагностики.
Биопсия, кордоцентез – последствия
При любом инвазивном пренатальном тесте, будь то амниоцентез, плацентоцентез, хориальная биопсия, кордоцентез – последствия могут быть разными, но всегда есть перечень четких противопоказаний.
Противопоказания к кордоцентезу:

- Существующая выраженная угроза прерывания беременности
- Наличие истмико-цервикальной недостаточности
- Выделения из половых путей у беременной кровянистого характера
- Инфекционный процесс у беременной – как в острой фазе, так и обострение хронического
- Миома матки у беременной, особенно больших размеров и/или с локализацией в предполагаемом месте пункции
- Нарушения со стороны свертывающей системы
- Общее тяжелое состояние беременной
Как подготовиться к процедуре кордоцентеза
Если вы беременны на 22 и более неделях, вам будет предложено избегать еды или питья после полуночи в ночь перед кордоцентезом. Это связано с тем, что определенные осложнения, вызванные процедурой, могут потребовать экстренного кесарева сечения. Возможно, вы захотите попросить вашего партнера или друга сопровождать вас на прием для эмоциональной поддержки или отвезти вас домой после этого.
В каких условиях и как проводится кордоцентез?
До 22 недели беременности кордоцентез обычно проводится в амбулаторном учреждении или в кабинете медицинского работника. После 23 недели беременности кордоцентез обычно проводится в больнице, в случае, если у ребенка развиваются осложнения, которые могут потребовать неотложных родов путем операции кесарева сечения. Перед процедурой будет взят образец вашей крови для сравнения с образцами крови плода. Приблизительно за 30-60 минут до процедуры вам могут дать антибиотики для снижения риска инфекции матки. Обычно это делается через венозный катетер, чтобы был венозный доступ в случае необходимости введения во время или после процедуры других препаратов.
Ваш лечащий врач или другой специалист в этой области будет использовать ультразвук для определения местоположения пуповины в вашей матке. Вы будете лежать на спине, а лечащий врач нанесет специальный гель на ваш живот. Затем он будет использовать небольшое устройство, известное как ультразвуковой датчик, чтобы показать положение вашего ребенка на мониторе.
Затем ваш врач очистит ваш живот от геля и других возможный загрязнений специальными антисептиками. Иногда обезболивающие лекарства назначают для предотвращения дискомфорта во время процедуры, но часто в этом нет необходимости. Если почитать мнения пациенток, которым выполнялся кордоцентез при беременности, отзывы обычно говорят о том, что процедура довольно неприятная, но не слишком болезненная, чтобы дополнительно вводить обезболивающее женщине.
Под контролем ультразвука врач сделает прокол кожи живота, затем введет тонкую полую иглу через брюшную стенку и в матку. Небольшое количество крови из вены в пуповине будет набрано в шприц, и игла будет удалена. Вам нужно будет лежать на месте, пока игла вставлена, а кровь забрана. Вы можете заметить ощущение жжения, когда игла входит в вашу кожу, и вы можете чувствовать спазмы, когда игла входит в вашу матку.

Кроме того, есть две методики проведения кордоцентеза. Кстати, обычно параллельно проводится и амниоцентез. Итак, одноигольный метод – когда вводится одна игла, с помощью которой набирается и амниотическая жидкость, а затем и пуповинная кровь после прокола пупочного канатика. Двухигольный метод – когда вводится более толстая игла в амниотический пузырь, производится забор жидкости, а затем через просвет этой иглы вводится более тонкая, которой прокалывается сосуд пуповины и производится забор крови – то есть непосредственно кордоцентез. Вынимаются иглы в обратном порядке – вначале тонкая игла, которой производился забор крови, а затем игла с широким просветом. После извлечения иглы место прокола обработается антисептиком.
Что делать после процедуры?
После завершения процедуры прокола и забора крови у вас могут возникнуть ощущения тонуса матки или небольшой дискомфорт.
Ваш лечащий врач будет использовать УЗИ или внешний монитор родов для отслеживания частоты сердечных сокращений вашего ребенка после процедуры.
Когда вам уже будет проведен кордоцентез, после процедуры врач может предложить отдохнуть до конца дня, но для этого не всегда оставаться в больнице на весь день. Скорее всего, вы сможете возобновить нормальную деятельность на следующий день. Дома в день кордоцентеза нужно будет отдохнуть, полежать, избегать чрезмерной активности. Если возникнут малейшие подозрения, что что-то пошло не так – нужно будет сразу же обратиться к врачу – позвонить или вызвать скорую помощь. Такое может быть, например, если у вас появятся боли в животе, ощущение чрезмерного тонуса матки или схваткообразные боли, отхождение даже небольшого количества околоплодных вод или даже незначительные кровянистые выделения из половых путей. Также нужно будет обратить внимание на активность малыша – характер шевелений не должен значительно измениться в норме. Все эти признаки, а также такие дискомфортные ощущения, как сильное головокружение, приступ слабости, тошнота, должны стать поводом немедленного обращения к специалисту. Это не значит, что у вас обязательно возникло жизнеугрожающее состояние, либо ваш малыш страдает, но лучше перестраховаться, и убедиться, что все в порядке.
Кордоцентез: сроки проведения исследования полученной крови
Образец крови, полученной в результате процедуры, будет проанализирован в лаборатории. Результаты теста обычно доступны в течение нескольких дней, но сроки зависят от характера исследований и показаний для кордоцентеза.
Ваш лечащий врач или специалист по генетике поможет вам понять результаты вашего анализа кордоцентеза.Если результаты вашего теста нормальные, ваш лечащий врач обсудит необходимость последующих посещений и дальнейшую тактику ведения беременности.

Если у вашего ребенка выявится инфекция, ваш лечащий врач объяснит варианты лечения. Если у вашего ребенка тяжелая анемия, ему или ей может понадобиться переливание крови через пуповину. Любой анализ требует интерпретации грамотного специалиста, которому вы доверяете, и который сможет доступно вам объяснить результаты и дальнейшие необходимые шаги.
Если результаты кордоцентеза указывают на то, что у вашего ребенка есть состояние или заболевание, которое не поддается лечению, несовместимо с жизнью, вы можете столкнуться с мучительными решениями, такими как вопрос о продолжении беременности. В это трудное время обратитесь за помощью к вашей медицинской команде, вашим близким и другим близким знакомым. Такие решения принимаются не в один момент, это очень тяжелый выбор для любых родителей. Обязательно супруги или сама беременная женщина нуждается в консультации специалиста, психолога, который специализируется именно на таких проблемах.
