
Гипертрофическая кардиомиопатия
Гипертрофическая кардиомиопатия (ГКМП) является генетически обусловленным заболеванием, которое приводит к гипертрофии миокарда. Неуклонно прогрессируя, ГКМП приводит к опасным нарушениям ритма и может стать причиной внезапной сердечной смерти.
Кто виноват

«Семейная гипертрофическая кардиомиопатия»
По какой причине развивается такое заболевание как ГКМП? Кто виноват — пациент ли, ведущий нездоровый образ жизни, или врач, который неправильно назначил лечение артериальной гипертензии? Научные исследования подтверждают наследственно обусловленный характер гипертрофической кардиомиопатии. Более того, в научной литературе прочно укоренился термин «семейная гипертрофическая кардиомиопатия». Ученые доказали, что более половины выявляемых случаев гипертрофической кардиомиопатии является наследственным заболеванием.
То есть указанным заболеванием болели родственники пациента. Остальная часть случаев относится к спорадическим (не имеющими наследственного фактора). Частота встречаемости заболевания в зависимости от возраста пациентов существенно отличается в разных регионах. Мужчины болеют чаще, чем женщины. Такое заболевание как ГКМП может встретиться как в детском, молодом, так и старческом возрасте. Однако наиболее часто выявляется у молодых пациентов.
Причины заболевания

Благодаря тому, что наука не стоит на месте, данные о таком заболевании как гипертрофическая кардиомиопатия, значительно расширились. ГКМП является наследственно-обусловленным заболеванием, которое имеет аутосомно доминантный тип наследования. Это значит, что если хотя бы один из родителей является носителем «дефектного» гена, то у ребенка болезнь может развиться с вероятностью в 50 процентов. На данный момент общепризнанной является точка зрения, что в основании развития гипертрофической кардиомиопатии лежат мутации 10 конкретных генов.
Каждый из этих генов определяет развитие гипертрофической кардиомиопатии. Для возникновения заболевания достаточно мутации одного из 10 генов. В одном гене, ответственном за развитие ГКМП, может случаться множество мутаций. Наиболее значимыми и часто встречающимися мутациями являются мутации тяжелой цепи в-миозина, белка С, и тропонина Т. При ГКМП происходит неравномерная гипертрофия межжелудочковой перегородки, нарушается способность к сокращению и расслаблению левого желудочка. Гипертрофированная межжелудочковая перегородка хуже кровоснабжается.
Классификация ГКМП

Обструктивная гипертрофическая кардиомиопатия
Для гипертрофической кардиомиопатии предложена гемодинамическая классификация, в рамках которой выделяют следующие ее формы:
- Обструктивная форма. Само слово «обструкция» обозначает какое-то препятствие. При обструктивной форме гипертрофической кардиомиопатии создается определенное препятствие для прохождения крови из левого желудочка (реже правого желудочка) в выносящие сосуды. Это происходит по причине неравномерной гипертрофии межжелудочковой перегородки. Утолщение перегородки вследствие ее гипертрофии может быть в верхней, средней или апикальной (верхушечной) части. Кроме асимметричной гипертрофии может иметь место и симметричная. Обструктивная форма подразделяется на 4 стадии в зависимости от градиента давления в левом желудочке (разница давления выше и ниже места сужения просвета).
- Необструктивная форма. К такой форме относится равномерная гипертрофия миокарда желудочка, которая носит название концентрической. В эту же группу относят формы неравномерной гипертрофии межжелудочковой перегородки, когда нет препятствия изгнанию крови из желудочка.
- Латентная форма. Занимает промежуточное положение между указанными двумя.
Течение заболевания может иметь несколько вариантов:

Нарушений сердечного ритма при гипертрофической кардиомиопатии
- Доброкачественное, стабильное течение. Нет прогрессирования заболевания.
- Внезапная смерть. В некоторых случаях причиной смерти до этого момента «здорового» человека является гипертрофическая кардиомиопатия.
- Прогрессирующее течение. Симптомы сердечной недостаточности усиливаются, снижается переносимость физической нагрузки (ФН), появляются симптомы в покое.
- Возникновение нарушений сердечного ритма. Частым проявлением гипертрофической кардиомиопатии является мерцательная аритмия. Ее наличие создает условия для образования тромбов в полости предсердий и желудочков, которые могут, отрываясь, уноситься с током крови и перекрывать просвет сосудов.
- «Конечная стадия» характеризуется изменением структуры левого желудочка и снижение его сократительной функции.
Клиника заболевания

Одышка и головокружение
В своем течение тот или иной вариант гипертрофической кардиомиопатии может отличаться. Долгое время заболевание может протекать бессимптомно. Наиболее распространенными симптомами заболевания являются одышка, головокружения, болевые ощущения в области сердца, ощущение перебоев в работе сердца, обморочные состояния. Перечисленные симптомы носят субъективный характер и не характерны лишь для гипертрофической кардиомиопатии.
Подобные жалобы могут предъявлять пациенты с нейроциркуляторной дистонией. Симптомы заболевания имеют различную выраженность и характер. Головокружения и обморочные состояния могут беспокоить лишь эпизодически. В других случаях они повторяются несколько раз в день, длительные по времени, могут сопровождаться потерей сознания. Боли в области сердца имеют различную выраженность.
В одних случаях (наиболее часто) они напоминают стенокардитические боли: локализуются за грудиной, иррадиируют (распространяются) в левую руку, левую половину шеи, под лопатку и т.д. Боли исчезают в покое. Кроме стенокардитического характера, боли могут иметь характер нейроциркуляторрных — локализоваться в области верхушки сердца, принимать колющий характер, не иметь связи с физическими нагрузками и продолжаться длительное время. Одышка беспокоит во время физических или эмоциональных нагрузок.
Диагностика заболевания

Длительное время пациенты могут не иметь жалоб, выглядеть физически крепкими, иметь спортивное телосложение. При сборе жалоб важно собрать и анамнез. Большую роль в постановке диагноза играет факт внезапной сердечной смерти у родственников, особенно в молодом возрасте, имевших гипертрофию или конкретный диагноз ГКМП.
- Осмотр и физикальное обследование. При осмотре пациентов с необструктивной формой ГКМП изменения со стороны сердечно-сосудистой системы могут отсутствовать. Наиболее явные признаки имеет обструктивная гипертрофическая кардиомиопатия. При исследовании сердечно-сосудистой системы можно выявить смещение верхушечного толчка влево, при этом он высокий и разлитой. Пульс учащен. При аускультации сердца может быть выявлен систолический шум.
- Лабораторные исследования лишь позволяют исключить другие возможные заболевания сердечно-сосудистой системы, приводящие к гипертрофии.


Лечение ГКМП

Лечение гипертрофической кардиомиопатии
Лечение гипертрофической кардиомиопатии (ГКМП) направлено на устранение симптомов заболевания, замедление прогрессирования сердечной недостаточности, профилактике эмболий и внезапной сердечной смерти. Оно включает немедикаментозное лечение, назначение лекарственных препаратов, хирургическое вмешательство. К немедикаментозным мероприятиям относится воздействие на факторы риска сердечно-сосудистых заболеваний — нормализация массы тела, рациональное питание, режим нагрузок и отдыха, отказ от вредных привычек.
Лекарственная терапия ГКМП проводится при доброкачественном стабильном течении. Основными группами препаратов являются бета-адреноблокаторы и антагонисты кальция. Для замедления прогрессирования сердечной недостаточности могут назначаться также ингибиторы ангиотензин-превращающего фермента (иАПФ) и мочегонные (спиронолактон). К сожалению, прием лекарственных препаратов не всегда дает ожидаемые результаты, а качество жизни пациентов с ГКМП заметно страдает. В таких случаях может рассматриваться вопрос о хирургическом лечении ГКМП.
Наибольшее распространение получил метод хирургического вмешательства, в ходе которого иссекается гипертрофированный участок межжелудочковой перегородки. При вовлечении в патологический процесс митрального клапана (наличии митральной регургитации) могут проводиться операции по протезированию или пластике митрального клапана.
Прогноз

Пациенты с ГКМП подвержены атакам инфекционного эндокардита, поэтому при проведении малых и больших оперативных вмешательств необходимо проводить антимикробную терапию. Пациенты с ГКМП находятся в группе риска внезапной сердечной смерти, поэтому важно проводить ее профилактику. Уровень смертности от ГКМП зависит от многих факторов и колеблется в пределах 1-6 процентов.
Пациенты с установленным диагнозом должны следовать рекомендациям лечащего врача и соблюдать кратность посещений. Даже наличие такого заболевания как ГКМП позволяет дожить до глубокой старости. Помните, очень многое зависит от стараний и прилежности пациента. Берегите сердце!
Гипертрофическая кардиомиопатия
Гипертрофическая кардиомиопатия (ГКМП) — это заболевание, характеризующееся увеличением (гипертрофией) миокарда до размеров более 1,5 см без идентифицируемой причины.
Перед окончательной диагностикой данного заболевания необходимо исключить другие причины гипертрофии левого желудочка, например такие заболевания, как амилоидоз, гипертонию и стеноз аорты.
Причины гипертрофической кардиомиопатии, факторы риска
Гипертрофическая кардиомиопатия является наиболее распространенным генетическим сердечно-сосудистым заболеванием. Мужчины болеют чаще, чем женщины. У больных молодого возраста данное заболевание является наиболее частой причиной внезапной смерти.
Другие причины гипертрофической кардиомиопатии:
- хронический алкоголизм;
- злокачественные заболевания крови;
- аллергическая реакция на токсичные вещества;
- врожденные дефекты клапанов;
- врожденные дефекты межжелудочковой перегородки и левого желудочка;
- тренировки в интенсивном режиме.
Факторы риска
Основными факторами риска, увеличивающими вероятность развития данного заболевания, являются:
- физические нагрузки (подъем тяжелого веса, изматывающие кардиотренировки);
- генетические мутации, способствующие заболеванию;
- стрессовые ситуации;
- ослабленный иммунитет;
- сердечные заболевания, вызванные инфекциями, например, миокардит или эндокардит вирусной/инфекционной природы.
Симптомы гипертрофической кардиомиопатии, диагностика
Гипертрофическая кардиомиопатия опасна тем, что начало проявления симптомов и их интенсивность не обязательно коррелируют со степенью развития заболевания.
Симптомы, вероятнее всего, появляются при тесной связи состояния митрального клапана и диастолической дисфункции.
Основными симптомами гипертрофической кардиомиопатии являются:
- одышка;
- редкий кашель;
- ощущение сдавленности в грудной клетке;
- боль в сердце;
- постоянная усталость;
- физический дискомфорт;
- затрудненное дыхание;
- предобморочные состояния или обмороки;
- головокружения;
- тахикардия;
- усиленное сердцебиение;
- ортопноэ (ночной храп).
Физическое обследование может быть неплохим методом наводящей диагностики. Пальпация пульса в сонной артерии помогает отличить ГК от аортального стеноза или нарушений подклапанной мембраны аорты. В целом клиническая картина является переменной. Из-за сокращения или ограничения притока крови к коронарным артериям у больных развивается стенокардия.
Одышка во многом связана с увеличением жесткости левого желудочка. В результате отвердения тканей не только уменьшается его заполнение кровью, но и повышается давление в левом предсердии, вызывая обратное давление и появление интерстициальных заболеваний легких.
Нередко могут появляться симптомы, похожие на те, которые развиваются при застойной сердечной недостаточности, особенно непереносимость нагрузки.
Особо опасны следующие состояния:
- фибрилляция желудочков;
- спонтанная желудочковая тахикардия.
Эти состояния могут привести к быстрой, внезапной смерти.
Методы лечения гипертрофической кардиомиопатии
Существует два направления лечения гипертрофической кардиомиопатии: это медикаментозная терапия и изменение образа жизни. Хирургические методы лечения подразумевают миэктомию (при переходе от необструктивной формы заболевания к обструктивной), пересадку сердца.
Пациентам с данным заболеванием необходимо избегать интенсивных нагрузок:
- тренировок на выносливость;
- марафонов;
- силовых упражнений.
Эта деятельность повышает нагрузку на сердце и может способствовать гипертрофии левого желудочка.
Рекомендации по питанию:
- употребление достаточного количества воды;
- полноценный рацион;
- прием витаминных комплексов или питание с учетом поступления всех витаминов из пищи;
- употребление клетчатки, натуральных масел.
Медикаменты для лечения гипертрофической кардиомиопатии
1. Бета-блокаторы
Считаются препаратами первой линии терапии. Уменьшают сократительную силу сердца, а также снижают общую нагрузку на миокард и уменьшают потребность в кислороде. Противопоказаниями к приему бета-блокаторов являются: бронхоспазм, выраженная брадикардия, печеночная дисфункция. Препараты, относящиеся к категории бета-блокаторов: метопролола тартрат, метопролола сукцинат.
2. Антагонисты кальция (блокаторы кальциевых каналов)
К таким препаратам относятся: верапамил, дилтиазем, дизопирамид, нифедипин, амлодипин, фелодипин.
3. Антикоагулянты (варфарин)
Препараты, которых необходимо избегать:
- ингибиторы ангиотензин-превращающего фермента;
- блокаторы рецепторов ангиотензина;
- нитраты;
- допамин, добутамин, норадреналин.
По материалам:
© 2000-2015 The Cleveland Clinic Foundation.
© 2016 by American Heart Association, Inc.
Wikimedia Foundation, Inc.
Hindawi Publishing Corporation.
Причины появления синяков под глазами?
Особенности передвижения на велосипеде в период пандемии коронавируса
Почему на спине появляются прыщи, и когда с этой проблемой стоит обращаться к врачу?
7 способов устранения зубного налета в домашних условиях
5 шагов на пути к избавлению от панических атак
Современная ультразвуковая диагностика и сервисное обеспечение УЗИ аппаратов
Акне: причины и методы лечения
Как повысить давление без лекарств

6 достоинств, которые считаются недостатками

Бандажи и ортезы: их ассортимент и предназначение
Гипертрофическая кардиомиопатия
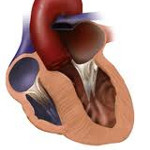
Гипертрофическая кардиомиопатия – первичное изолированное поражение миокарда, характеризующееся гипертрофией желудочков (чаще левого) при уменьшенном или нормальном объеме их полостей. Клинически гипертрофическая кардиомиопатия проявляется сердечной недостаточностью, болью в грудной клетке, нарушениями ритма, синкопальными состояниями, внезапной смертью. Диагностика гипертрофической кардиомиопатии включает проведение ЭКГ, суточного ЭКГ-мониторирования, ЭхоКГ, рентгенологического исследования, МРТ, ПЭТ сердца. Лечение гипертрофической кардиомиопатии проводится b-адреноблокаторами, блокаторами кальциевых каналов, антикоагулянтами, антиаритмическими препаратами, ингибиторами АПФ; в ряде случаев прибегают к кардиохирургической операции (миотомии, миоэктомии, протезированию митрального клапана, двухкамерной электрокардиостимуляции, имплантации кардиовертер-дефибриллятора).
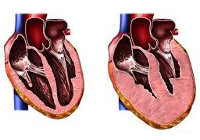
- Причины гипертрофической кардиомиопатии
- Патогенез
- Классификация
- Симптомы гипертрофической кардиомиопатии
- Диагностика
- Лечение гипертрофической кардиомиопатии
- Прогноз гипертрофической кардиомиопатии
- Цены на лечение
Общие сведения
В кардиологии различают первичные (идиопатические) кардиомиопатии (гипертрофическую, констриктивную, дилатационную, рестриктивную, аритмогенную дисплазию правого желудочка) и специфические вторичные кардиомиопатии (алкогольную, токсическую, метаболическую, климактерическую и ряд других).
Гипертрофическая кардиомиопатия – самостоятельное, не зависящее от других сердечно-сосудистых заболеваний, значительное утолщение миокарда левого (реже правого) желудочка, сопровождающееся уменьшением его полости, нарушением диастолической функции с развитием нарушений сердечного ритма и сердечной недостаточности.
Гипертрофическая кардиомиопатия развивается у 0,2-1,1% населения, чаще мужского пола; средний возраст пациентов составляет от 30 до 50 лет. Коронарный атеросклероз среди больных гипертрофической кардиомиопатией встречается в 15-25 % случаев. Внезапная смерть, вызванная с тяжелыми желудочковыми аритмиями (пароксизмальной желудочковой тахикардией), наступает у 50% пациентов с гипертрофической кардиомиопатией. У 5-9 % больных заболевание осложняется инфекционным эндокардитом, протекающим с поражением митрального или аортального клапана.

Причины гипертрофической кардиомиопатии
Гипертрофическая кардиомиопатия – заболевание с аутосомно-доминантным типом наследования, поэтому обычно носит семейный характер, что не исключает, однако, возникновение спорадических форм.
В основе семейных случаев гипертрофической кардиомиопатии лежат передаваемые по наследству дефекты генов, кодирующих синтез сократительных белков миокарда (гена тяжелой цепи b-миозина, гена сердечного тропонина Т, гена а-тропомиозина, гена, кодирующего сердечную изоформу миозин-связывающего белка). Спонтанные мутации этих же генов, происходящие под воздействием неблагоприятных факторов среды, обусловливают развитие спорадических форм гипертрофической кардиомиопатии.
Гипертрофия миокарда левого желудочка при гипертрофической кардиомиопатии не связана с врожденными и приобретенными пороками сердца, ИБС, гипертонической болезнью и другими заболеваниями, которые обычно приводят к подобным изменениям.
Патогенез
В патогенезе гипертрофической кардиомиопатии ведущая роль принадлежит компенсаторной гипертрофии сердечной мышцы, обусловленной одним из двух возможных патологических механизмов — нарушением диастолической функции миокарда или обструкцией выходного тракта левого желудочка. Диастолическая дисфункция характеризуется поступлением в желудочки недостаточного количества крови в диастолу, что связано с плохой растяжимостью миокарда, и обусловливает быстрый подъем конечного диастолического давления.
При обструкции выходного отдела левого желудочка имеет место утолщение межжелудочковой перегородки и нарушение движения передней створки митрального клапана. В связи с этим в период изгнания возникает перепад давления между полостью левого желудочка и начальным отрезком аорты, что сопровождается повышением конечного диастолического давления в левом желудочке. Возникающая в этих условиях компенсаторная гиперфункция сопровождается гипертрофией, а затем и дилатацией левого предсердия, в случае же декомпенсации развивается легочная гипертензия.
В ряде случаев гипертрофической кардиомиопатии сопутствует ишемия миокарда, обусловленная снижением вазодилататорного резерва коронарных артерий, увеличением потребности гипертрофированного миокарда в кислороде, сдавлением во время систолы интрамуральных артерий, сопутствующим атеросклерозом венечных артерий и т. д.
Макроскопическими признаками гипертрофической кардиомиопатии служит утолщение стенок левого желудочка при нормальных или уменьшенных размерах его полости, гипертрофия межжелудочковой перегородки, дилатация левого предсердия. Микроскопическая картина гипертрофической кардиомиопатии характеризуется беспорядочным расположением кардиомиоцитов, замещением мышечной ткани на фиброзную, аномальным строением интрамуральных венечных артерий.
Классификация
В соответствии с локализацией гипертрофии выделяют гипертрофическую кардиомиопатию левого и правого желудочков. В свою очередь, гипертрофия левого желудочка может быть асимметричной и симметричной (концентрической). В большинстве случаев выявляется асимметричная гипертрофия межжелудочковой перегородки на всем протяжении или в ее базальных отделах. Реже встречается асимметричной гипертрофия верхушки сердца (апикальная гипертрофическая кардиомиопатия), задней или переднебоковой стенки. На долю симметричной гипертрофии приходится около 30 % случаев.
С учетом наличия градиента систолического давления в полости левого желудочка различают обструктивную и необструктивную гипертрофическую кардиомиопатию. Симметричная гипертрофия левого желудочка, как правило, представляет собой необструктивную форму гипертрофической кардиомиопатии.
Асимметричная гипертрофия может являться как необструктивной, так и обструктивной. Так, синонимом асимметричной гипертрофии межжелудочковой перегородки служит понятие «идиопатический гипертрофический субаортальный стеноз», гипертрофии средней части межжелудочковой перегородки (на уровне папиллярных мышц) – «мезовентрикулярная обструкция». Верхушечная гипертрофия левого желудочка, как правило, представлена необструктивным вариантом.
В зависимости от степени утолщения миокарда выделяют умеренную (15-20 мм), среднюю (21-25 мм) и выраженную (более 25 мм) гипертрофию.
На основании клинико-физиологической классификации выделяют IV стадии гипертрофической кардиомиопатии:
- I — градиент давления в выходном тракте левого желудочка (ВТЛЖ) не более 25 мм рт. ст.; жалобы отсутствуют;
- II — градиент давления в ВТЛЖ возрастает до 36 мм рт. ст.; появляются жалобы при физической нагрузке;
- III — градиент давления в ВТЛЖ увеличивается до 44 мм рт. ст.; появляются стенокардия, одышка;
- IV — градиент давления в ВТЛЖ выше 80 мм рт. ст.; развиваются выраженные нарушения гемодинамики, возможна внезапная сердечная смерть.
Симптомы гипертрофической кардиомиопатии
Длительное время течение гипертрофической кардиомиопатии остается бессимптомным, клиническая манифестация чаще происходит в возрасте 25–40 лет. С учетом преобладающих жалоб выделяют девять клинических форм гипертрофической кардиомиопатии: малосимптомную, вегетодистоническую, кардиалгическую, инфарктоподобную, аритмическую, декомпенсационную, псевдоклапанную, смешанную, молниеносную. Несмотря на то, что каждый клинический вариант характеризуется определенными признаками, всем формам гипертрофической кардиомиопатии присущи общие симптомы.
Необструктивная форма гипертрофической кардиомиопатии, не сопровождающаяся нарушением оттока крови из желудочка, обычно малосимптомна. В этом случае жалобы на одышку, перебои в работе сердца, неритмичный пульс могут отмечаться при выполнении физической нагрузки.
Типичными симптомами обструктивной гипертрофической кардиомиопатии служат приступы ангинозных болей (70%), выраженная одышка (90%), головокружения и обморочные состояния (25-50%), преходящая артериальная гипотензия, нарушения ритма сердца (пароксизмальная тахикардия, фибрилляция предсердий, экстрасистолия). Возможно возникновение приступов сердечной астмы и отека легких. Нередко первым эпизодом проявления гипертрофической кардиомиопатии служит внезапная смерть.
Диагностика
При диагностическом поиске обнаруживается систолический шум, высокий, скорый пульс, смещение верхушечного толчка. Инструментальные методы обследования при гипертрофической кардиомиопатии включают ЭхоКГ, ЭКГ, ФКГ, рентгенографию грудной клетки, холтеровское мониторирование, поликардиографию, ритмокардиографию. С помощью эхокардиографии выявляется гипертрофия МЖП, стенок миокарда желудочка, увеличение размеров левого предсердия, наличие обструкции ВТЛЖ, диастолическая дисфункция левого желудочка.
ЭКГ-признаки гипертрофической кардиомиопатии малоспецифичны и требуют дифференциальной диагностики с очаговыми изменениями миокарда, гипертонической болезнью, ИБС, аортальным стенозом и другими заболеваниями, осложняющимися гипертрофией левого желудочка. Для оценки тяжести гипертрофической кардиомиопатии, прогноза и выработки рекомендаций по лечению используются нагрузочные пробы (велоэргометрия, тредмил-тест).
Суточное мониторирование ЭКГ позволяет документировать пароксизмальные эпизоды желудочковой экстрасистолии и тахикардии, фибрилляции и трепетания предсердий. На фонокардиограмме регистрируется систолический шум различной степени выраженности, сохранность амплитуды I и II тонов. Сфигмография демонстрирует двухвершинную кривую каротидного пульса, характеризующуюся дополнительной волной на подъеме.
При рентгенологическом исследовании изменения контуров сердца (увеличение левых отделов сердца, расширение восходящей части аорты, выбухание ствола и расширение ветвей легочной артерии) обнаруживаются только в развернутой стадии гипертрофической кардиомиопатии. Для получения дополнительных данных за гипертрофическую кардиомиопатию прибегают к проведению зондирования левых отделов сердца, вентрикулографии, коронарографии, сканированию сердца с радиоизотопом таллия, МРТ, ПЭТ сердца.
Лечение гипертрофической кардиомиопатии
Пациентам с гипертрофической кардиомиопатией (особенно с обструктивной формой) рекомендуется ограничение физических нагрузок, которые могут спровоцировать увеличение градиента давления «левый желудочек-аорта», аритмии сердца и обмороки.
При умеренно выраженных симптомах гипертрофической кардиомиопатии назначают b-адреноблокаторы (пропранолол, атенолол, метопролол) или блокаторы кальциевых каналов (верапамил), уменьшающие ЧСС, удлиняющие диастолу, улучшающие пассивное наполнение левого желудочка и снижающие давление наполнения. В связи с наличием высокого риска развития тромбоэмболий необходим прием антикоагулянтов. При развитии сердечной недостаточности показаны диуретики, ингибиторы АПФ; при нарушениях желудочкового ритма — антиаритмические препараты (амиодарон, дизопирамид).
При обструктивной гипертрофической кардиомиопатии проводится профилактика инфекционного эндокардита, т. к. в результате постоянной травматизации передней створки митрального клапана на ней могут появляться вегетации. Кардиохирургическое лечение гипертрофической кардиомиопатии целесообразно при градиенте давления между левым желудочком и аортой >50 мм рт.ст. В этом случае может выполняться септальная миотомия или миоэктомия, а при структурных изменениях митрального клапана, вызывающих значительную регургитацию, — протезирование митрального клапана.
Для уменьшения обструкции ВТЛЖ показана имплантация двухкамерного электрокардиостимулятора; при наличии желудочковых нарушений ритма — имплантация кардиовертер-дефибриллятора.
Прогноз гипертрофической кардиомиопатии
Течение гипертрофической кардиомиопатии вариабельно. Необструктивная форма гипертрофической кардиомиопатии протекает относительно стабильно, однако при длительном стаже заболевания все же развивается сердечная недостаточность. У 5–10% пациентов возможен самостоятельный регресс гипертрофии; у такого же процента больных отмечается переход гипертрофической кардиомиопатии в дилатационную; еще столько же пациентов сталкивается с осложнением в виде инфекционного эндокардита.
Без лечения летальность при гипертрофической кардиомиопатии составляет 3–8 %, при этом в половине подобных случаев возникает внезапная смерть вследствие фибрилляции желудочков, полной атриовентрикулярной блокады, острого инфаркта миокарда.
Гипертрофическая кардиомиопатия

Гипертрофическая кардиомиопатия — это заболевание, при котором сердечная мышца (миокард) становится аномально толстой или гипертрофированной. Это утолщение сердечной мышцы значительно усложняет работу сердца по перекачиванию крови. Гипертрофическая кардиомиопатия может также негативно влиять на состояние электрической системы сердца.
Гипертрофическая кардиомиопатия часто остается не выявленной, так как у многих пациентов протекает бессимптомно. Симптомами этой патологии являются: одышка, нарушения ритма, вплоть до развития угрожающих жизни состояний (аритмий).
Симптомы включают в себя следующее:
- одышка, особенно во время физических упражнений или напряжения;
- боль в груди, особенно во время физических упражнений;
- обмороки, особенно во время физических упражнений;
- головокружение;
- усталость;
- учащенное сердцебиение.
Причины развития болезни
Гипертрофическая кардиомиопатия как правило, вызвана генными мутациями. Считается, что эти мутации заставляют сердечную мышцу расти аномально толстой. У людей с гипертрофической кардиомиопатией также обнаруживается измененное расположение мышечных волокон сердца. А клетки в волокнах перестают сокращаться синхронно, что часто приводит к нарушениям ритма сердечных сокращений.
Тяжесть гипертрофической кардиомиопатии колеблется в широких пределах. Большинство людей с гипертрофической кардиомиопатией имеют форму заболевания при которой значительно увеличивается межжелудочковая перегордка (перегородка между двумя нижними камерами сердца), что и затрудняет кровоток. Это состояние носит название гипертрофической обструктивной кардиомиопатии.
Другой распространенной формой заболевания является кардиомиопатия без существенных препятствий потоку крови. Однако в данном случае страдает эластичность сердечной мышцы, миокард становится жестким, что снижает количество крови выбрасывемое сердцем в сосудистую систему с каждым сокращением.Данная форма носит название необструктивной гипертрофической кардиомиопатии.
Факторы риска
Гипертрофической кардиомиопатии подвержены мужчины и женщины в равной степени.
Заболевание передается, как правило, по наследству. Существует 50% вероятность того, что дети тех, кто страдает гипертрофической кардиомиопатией будет наследовать генетическую мутацию приводящую впоследствии к развитию заболевания. Братья и сестры тех, кто страдает гипертрофической кардиомиопатией, также подвержены риску. Как следствие, близким родственникам тех, кто страдает гипертрофической кардиомиопатией, настоятельно рекомендуется обратиться к врачу для исключения заболевания.
Жалобы
У многих людей гипертрофическая кардиомиопатия не вызывает серьезных проблем со здоровьем. Тем не менее, в некоторых случаях, данная патология может вызвать серьезные неудобства, такие как одышка, боль в груди или обморок.
Людей с гипертрофической кардиомиопатией высока вероятность развития опасных нарушений сердечного ритма (аритмий), таких как желудочковая тахикардия или фибрилляция желудочков. Эти нарушения ритма могут привести к внезапной сердечной смерти. Гипертрофическая кардиомиопатия является основной причиной смерти, людей в возрасте до 30 лет. К счастью, таких смертей не очень много.
Возможные осложнения гипертрофической кардиомиопатии включают в себя:
- Аритмии. Утолщение сердечной мышцы, а также аномальное расположение клеток сердца, может нарушать нормальное функционирование электрической системы сердца, в результате чего наблюдается учащенное или неритмичное сердцебиение. Фибрилляция предсердий, желудочковая тахикардия и фибрилляция желудочков – самые распространенные среди аритмий, которые могут быть вызваны гипертрофической кардиомиопатией.
- Самое страшное осложнение гипертрофической кардиомиопатии — это внезапная смерть от остановки сердца из-за желудочковой тахикардии или фибрилляции желудочков. К сожалению, это состояние трудно предсказать. Если у вас бывают обмороки, сильное головокружение или длительное сердцебиение, вы должны не откладывать визит к врачу и обратиться за медицинской помощью.
- Затрудненный приток крови. У многих людей, утолщенный миокард вызывает замедление кровотока, увеличивая нагрузку на сердце. Это может привести к одышке при физической нагрузке, боли в груди, головокружению и обморокам.
- Проблемы с митральным клапаном. Утолщение сердечной мышцы может снижать объем левого желудочка, уменьшая свободное пространство для крови, что в свою очередь заставляет возвращаться кровь через митральный клапан обратно в предсердие. Это называется регургитацией митрального клапана. Регургитация митрального клапана может привести к другим осложнениям, таким как сердечная недостаточность или аритмии.
- Сердечная недостаточность. Сердечная недостаточность означает, что ваше сердце не может перекачивать достаточно крови, чтобы удовлетворить потребности организма. Утолщенная сердечная мышца при гипертрофической кардиомиопатии в конечном итоге становится слишком жесткой, чтобы работать эффективно, что приводит к одышке и сердечной недостаточности.
- Дилатационная кардиомиопатия. С течением времени, гипертрофированная сердечная мышца, которая сначала стала жесткой, теряет упругость и становится слабой и растягивается. Объем желудочка увеличивается, но «больная» мышца уже не в состоянии адекватно перекачивать кровь. Результатом является сердечная недостаточность.
Диагностика
- Эхокардиограмма (УЗИ сердца) -это наиболее распространенный тест для диагностики гипертрофической кардиомиопатии. С помощью эхокардиограммы врач может увидеть толщину вашей сердечной мышцы, является ли поток крови нарушенным, и состояние клапанов вашего сердца.
Эхокардиограмма использует звуковые волны для получения изображения сердца. Эхокардиография позволяет врачу увидеть сердце в движении – когда сокращаются желудочки, открываются и закрываются клапаны.
Типы эхокардиограммы включают в себя:
- Трансторакальная эхокардиография. Это стандартный эхокардиограмма. Врач УЗД работает с помощью датчика УЗ волн, перемещая его по поверхности грудной клетки. Датчик обнаруживает звуковые волны, отраженные от сердца. Компьютер преобразует их в движущиеся изображения на мониторе.
- Чреспищеводная эхокардиография. При этом типе эхокардиографии, гибкая трубка, содержащая датчик, проводится в пищевод. Оттуда можно получить более детальные изображения вашего сердца. Ваш лечащий врач может назначить чреспищеводную эхокардиографию если трудно получить ясную картину вашего сердца во время стандартного УЗИ.
Если у вас родители, родные братья и сестры, или дети — страдают гипертрофической кардиомиопатией, эксперты рекомендуют, чтобы вы регулярно обследовались на наличие признаков этого состояния у вас.
Рекомендация заключается в том, чтобы выполнять эхокардиографию (УЗИ сердца) и электрокардиограмму один раз в год. С течением времени эту диагностику можно проходить 1 раз в 5 лет.
Лечение
Цели лечения гипертрофической кардиомиопатии — облегчение симптомов и профилактика внезапной сердечной смерти у лиц с высокой степенью риска.
Варианты лечения гипертрофической кардиомиопатии разнообразны.

Резекция межжелудочковой перегородки
- Лечение препаратами. Различные медицинские препараты помогают расслабить миокард и привести к замедлению ЧСС так, что сердце начинает работать более эффективно. В настоящее время распространены бета-блокаторы, блокаторы кальциевых каналов и антиаритмические препараты.
- Резекция межжелудочковой перегородки. Это открытая операция на сердце, при которой хирург удаляет часть утолщенной межжелудочковой перегородки. Данная операция улучшает кровоток и снижает митральную регургитацию. Ее используют, если препараты не облегчают симптомы.
- Электрическая абляция – процедура, при которой токами низкой частоты разрушаются зоны в сердечной мышце, участвующие в развитии нарушений ритма сердечных сокращений. Редко во время данной манипуляции появляется необходимость в установке искусственного водителя ритма, регулирующего частоту сокращений сердца. В наше время этот вид лечения очень распространен.
- Установка искусственного водителя ритма – процедура, выполняемая под местной анестезией и заключающаяся в подкожной установке аппарата регулирующего частоту сердечных сокращений. Часто используется у пациентов с тяжелыми сопутствующими заболеваниями, для которых риск открытой операции на сердце очень высок.
- Установка дефибриллятора – манипуляция, похожая на установку искусственного водителя ритма, но в данном случае действие дефибриллятора направлено на восстановление нормальной частоты сердечных сокращений при развитии жизнеугрожающих нарушений ритма.
Кандидатами для хирургического лечения могут быть лица:
- перенесшие остановку сердца;
- один или более членов семьи которых умерли внезапной смертью вследствие гипертрофической кардиомиопатии;
- с необъяснимыми обмороками;
- с крайне сильным утолщением стенки левого желудочка.
Рекомендации
Среди рекомендаций врача могут быть:
- отказ от курения;
- снижение массы тела (поддержание адекватного веса предотвращает чрезмерную нагрузку на сердце);
- употребление пищи с ограничением поваренной соли;
- разработка оптимальной программы физических нагрузок;
- ограничение употребления алкоголя (Чрезмерное употребление алкоголя может вызвать нарушения сердечного ритмов, такие как
- фибрилляция предсердий).
Преодоление трудностей
Диагноз — гипертрофическая кардиомиопатия – не вызывает положительных эмоций. Однако причиной депрессии тоже служить не должен. Кардиомиопатия – излечимое заболевание, метод терапии зависит от его типа и степени тяжести.
Потому что гипертрофическая кардиомиопатия наследуется, оно не может быть предотвращено. Тем не менее, врачи и ученые узнают больше о генетических мутациях, которые вызывают данное заболевание. И важно определить это состояние как можно раньше, чтобы лечение и профилактика осложнений оказали существенную помощь вашему здоровью.
Опасность гипертрофической кардиомиопатии как наследственной патологии, способы диагностики и лечения
Гипертрофическая кардиомиопатия – редкое заболевание сердца, которое обусловлено мутациями на генном уровне. Патология проявляется в сердечной недостаточности, нарушениях сердечного ритма и может стать причиной внезапной смерти.
Общая характеристика патологии, формы
Гипертрофическая кардиомиопатия – патология генетической природы, которая выражается в неравномерном утолщении межжелудочковой перегородки и стенок левого желудочка. Эта болезнь является самостоятельной, не зависящей от наличия определенных сердечно-сосудистых отклонений.
Так как патология – генетический дефект, к ее развитию приводят мутации. Именно они становятся причиной изменения формулы белковых молекул, которые отвечают за сокращения миокарда. В результате некоторые клетки мышцы теряют такую способность.
При таких условиях повышается нагрузка на другие волокна, которые усиленно сокращаются, что приводит к увеличению массы. Нарастание происходит во внутреннем пространстве органа. Другими словами, между волокнами сердечной мышцы заполняется полость.
Чаще всего патологический процесс распространяется на левый желудочек, а в правом наблюдается крайне редко. Из-за утолщения миокарда нарушается диастолическая функция, что сопровождается патологическим изменением сердечного ритма и развитием сердечной недостаточности.

Гипертрофическую кардиомиопатию классифицируют на такие формы:
- Симметричная. В этом случае стенки желудочка утолщаются равномерно.
- Асимметричная. Эту форму также называют очаговой. Происходит утолщение верхней или нижней части межжелудочковой перегородки, также существует вероятность гипертрофии боковой или передней стенки левого желудочка.
Также существует классификация патологии, в основе которой лежит такой параметр, как степень утолщения миокарда. В зависимости от этого выделяют такие формы болезни:
- умеренная (толщина миокарда – 15-20 мм);
- средняя (20-25 мм);
- выраженная (более 25 мм).
В зависимости от причины развития, патологию подразделяют на первичную и вторичную:
- в первом случае точные причины остаются неизвестными, но предполагают наличие генных мутаций;
- во втором случае патология возникает в пожилом возрасте, на фоне врожденных изменений в структуре сердца и при наличии провоцирующих факторов, например, стойкого повышения кровяного давления.
Этапы развития
Выделяют такие стадии гипертрофической кардиомиопатии:
- Первая. В этом случае градиент давления в выходном тракте левого желудочка сердечной мышцы не превышает 25 мм рт. ст. На этом этапе больной не имеет каких-либо жалоб, нарушения в функционировании внутренних органов и систем отсутствуют.
- Вторая. Показатель (градиент давления) составляет не более 36 мм рт. ст. В этом случае пациент ощущает ухудшение самочувствия после физических нагрузок.
- Третья. Показатель повышается до 44 мм рт. ст. Этот этап характеризуется приступами стенокардии, одышкой.
- Четвертая. Градиент давления составляет 45 мм рт. ст. и выше. Иногда этот показатель может повышаться до критического уровня – 185 мм рт. ст. Это наиболее опасная стадия: на этом этапе возникают геодинамические нарушения и повышается риск летального исхода.
Причины
Патология является наследственным заболеванием и передается по аутосомно-доминантному типу.
Спонтанные мутации генов и последующее развитие патологии не связаны с такими нарушениями, как врожденные и приобретенные пороки сердца, гипертония, ишемическая болезнь сердца.
Симптомы гипертрофическаой кардиомиопатии
Патология в течение продолжительного времени может развиваться без клинических проявлений.

Чаще всего это заболевание выражается в таких симптомах:
- одышка при физической нагрузке;
- болевые ощущения за грудиной;
- головокружения;
- учащение сердцебиения;
- неритмичность пульса, особенно при физических нагрузках;
- непереносимость физических усилий;
- обморочные состояния;
- отечность нижних конечностей.
Симптоматика заболевания зависит от того, в какой модификации оно протекает. Различают такие виды течения:
- бессимптомный;
- по типу вегетососудистой дистонии;
- декомпенсационный;
- аритмический;
- в виде инфаркта;
- кардиалгический.
В некоторых случаях у лиц, страдающих от гипертрофической кардиомиопатии, развивается сердечная астма и отек легких.
Иногда первым и единственным проявлением патологии является внезапная смерть больного.
Диагностические мероприятия
Для выявления отклонения необходимо проведение таких диагностических мероприятий:
- электрокардиограмма;
- общий и биохимический анализы крови;
- тестирование на свертываемость крови и уровень содержания в ней глюкозы;
- рентгенографическое исследование органов грудной клетки;
- эхокардиография;
- позитронно-эмиссионная томография сердечной мышцы;
- коронарная ангиография;
- мониторинг по Холтеру;
- ритмокардиография.
Обследование дополнительного характера – введение катетеров в полость сердца, что позволяет оценить скорость кровотока и уровень давления в желудочках и предсердиях.
Методы лечения гипертрофической кардиомиопатии
Терапевтические мероприятия позволяют только добиться временной стабилизации состояния больного и имеют симптоматический характер.
Основными целями лечения в данном случае являются:
- улучшение диастолической функции левого желудочка;
- купирование нарушений ритма;
- снижение градиента давления;
- купирование ангиозных приступов.

Консервативная терапия
Медикаментозное лечение патологии предусматривает применение следующих лекарственных средств:
- Бета-адреноблокаторы. Препараты этой фармакологической группы стабилизируют ритм сердца, снижают сократимость миокарда, нормализуют тонус сосудов. Бета-адреноблокаторы расслабляют сердечную мышцу в то время, пока левый желудочек наполняется кровью. Современными препаратами данной группы, которые обычно назначают при рассматриваемой патологии, являются Целипрес, Обзидан, Карведилол, Эналаприл-Фармак, Амиодарон.
- Антиаритмические препараты. Обычно применяют Дизопирамид. Препарат снижает градиент давления и устраняет симптомы патологии: одышку, боль за грудиной. Также этот медикамент повышает толерантность к физическим нагрузкам.
- Антагонисты кальция. Препараты данной группы снижают концентрацию кальция в системных коронарных артериях. С их помощью удается достичь улучшения диастолического расслабления левого желудочка, снижения сократимости миокарда. Антагонисты кальция также оказывают выраженное антиаритмическое и антиангинальное действие. Для лечения патологии рекомендуют Финоптин,Кардил, Амиодарон.
- Диуретики (Лазикс, Фуросемид). Их назначают при развитии застойной сердечной недостаточности.
При гипертрофической кардиомиопатии противопоказан прием лекарственных средств, принадлежащих к группам сердечных гликозидов, нитритов, нифедипина. Это ограничение связано с тем, что данные медикаменты способствуют усилению обструкции.
Оперативное вмешательство
Кроме приема лекарственных препаратов, при лечении пациентов с гипертрофической кардиомиопатией могут прибегать к хирургическим методам. Это единственный способ сохранения жизни пациента с тяжелой формой патологии.
К основным методам хирургического лечения в данном случае относятся:
- Миотомия – удаление внутренней области межжелудочковой перегородки.
- Этаноловая абляция. Метод заключается в осуществлении прокола в перегородке, куда затем вводится концентрированный раствор медицинского спирта. Количество вводимого вещества – от 1 до 4 мг. Подобная манипуляция становится причиной инфаркта у пациента. Таким образом происходит истончение перегородки. Мероприятие проводится под контролем УЗИ.
- Вживление трехкамерного электростимулятора. Прибор стимулирует внутрисердечное кровообращение и предотвращает развитие осложнений.
- Имплантация кардиовертера-дефибриллятора. Суть процедуры состоит в том, что в мышцу живота или грудной клетки имплантируют прибор, соединенный с сердцем при помощи электродов. Это позволяет фиксировать ритм сердца и в случае сбоя восстанавливать его.
Выбор методики осуществляется в индивидуальном порядке.
Коррекция образа жизни
Пациентам с гипертрофической кардиомиопатией показано ограничение физических нагрузок и соблюдение низкосолевой диеты.
Прогноз
Гипертрофическая кардиомиопатия – непредсказуемое заболевание, которое может иметь несколько вариантов течения.
Примерно в 10% случаев отмечают регресс патологии даже без лечебных мероприятий, но это не значит, что заболевание можно не лечить: смертность от него составляет 10%.
Если у человека диагностирована необструктивная форма заболевания, то наблюдается стабильное течение отклонения.

К наиболее частым осложнениям патологии относят следующее:
- нарушение сердечного ритма;
- аритмия;
- инфекционный эндокардит;
- тромбоэмболия сосудов головного мозга либо конечностей или отдельных органов;
- хроническая сердечная недостаточность.
Причинами внезапной сердечной смерти становятся:
- фибрилляция желудочков;
- острый инфаркт миокарда;
- атриовентрикулярная блокада.
При таких условиях нарушения развиваются стремительно, из-за чего летальный исход наступает в течение часа после появления первых симптомов.
Профилактика
Специфических профилактических мероприятий, которые могли бы предупредить развитие патологии, не существует. Это связано с тем, что патология имеет генетическую природу.
Для того, чтобы снизить риск осложнений, необходимо:
- избегать стрессов, переживаний;
- проходить регулярные медицинские обследования;
- отказаться от вредных привычек;
- повышать иммунитет при помощи посильных занятий спортом, приема витаминов, закаливания;
- принимать бета-адреноблокаторы в случае, если существует риск внезапной смерти;
- контролировать уровень сахара и холестерина в крови;
- лечить сопутствующие заболевания внутренних органов;
- соблюдать рекомендации по рациональному питанию: необходимо потреблять как можно меньше соли, животных жиров, быстроусвояемых углеводов.
Гипертрофическая кардиомиопатия – опасная патология, которая наиболее опасна при бессимптомном течении. В 10% случаев она приводит к летальному исходу. Болезнь имеет генетическое основание и потому ее нельзя спрогнозировать или предупредить развитие, можно лишь свести к минимуму риск развития осложнений и внезапной смерти.
