Фоновая ретинопатия и ретинальные сосудистые изменения
Развитие той или иной фоновой ретинопатии зависит от типа основного заболевания. Поэтому специалист в первую очередь должен уделить свое внимание установлению причины возникновения недуга. В соответствии с клинической классификацией, ретинопатия может развиваться при следующих состояниях:
- атеросклероз;
- болезни крови;
- сахарный диабет;
- травмы;
- гипертония.
Но ряд специалистов выделяют и дополнительные состояния:
- как результат прогрессировавшего тромбоза в русле центральной ретинальной вены;
- ретинопатия при лучевом поражении;
- аутоиммунный вид.
Гипертоническая ретинопатия
Гипертония протекает со свойственными ей изменениями сосудов, что всегда оказывает воздействие на глаза. Чаще всего это вызывает спазм мелких артерий в области глазного дна. Сила проявления этого патологического процесса зависит от того, насколько стабильно держится высокое артериальное давление и как долго протекает болезнь. Специалисты выделяют несколько патологических изменений:

- функциональное. Проходит самостоятельно без необходимости проведения терапевтических мероприятий;
- Ангиосклероз. Характерным признаком этого процесса является образование уплотнения стенок артерий. Из-за возникших склеротических очагов уменьшается просвет, а также нарушается питание сетчатки. Изменения развиваются на органическом уровне. Традиционные лечебные меры позволяют лишь предупредить их распространение, полностью их ликвидировать они неспособны.
- Гипертоническая ретинопатия. Основными негативными последствиями этого процесса является нарушение структуры ткани, образование мелких кровоизлияний и плазморрагия. В клетках начинается жировое перерождение, в артериях происходит накопление липидов, со временем появляются зоны ишемии и инфаркта. Пациенты с подобным диагнозом нуждаются в постоянном поддерживающем лечении;
- Нейроретинопатическая стадия. Симптоматика при этом состоянии проявляется в виде отека зрительного нерва, гиалиноза сосудов, возникновения очагов экссудации и отслоении сетчатки. Наиболее неблагоприятный прогноз врачи дают при развитии атрофии зрительного нерва, которая вызывает необратимую потерю зрения.
Если гипертоническая ретинопатия смогла перейти на заключительную стадию, то создаются благоприятные условия для злокачественного течения гипертонического заболевания, почечной недостаточности, а также токсикоза при беременности.
Для офтальмоскопии характерна следующая клиническая картина:
- сужение сосудов сетчатки достигает больших масштабов, что делает их непроходимыми;
- вены начинают смещаться в место перекрестия с артериями вглубь из-за давления, оказываемого плотными и тяжелыми сосудами;
- экссудация.
В том случае, если больной слишком поздно обращается за медицинской помощью, возникает риск развития следующих осложнений:
- рецидивы гемофтальма;
- тромбоз вен сетчатки.
- Особую опасность такие состояния представляют для беременных пациенток. Врачи рекомендуют проводить прерывание беременности, чтобы не потерять зрение и избежать слепоты.
Ретинопатия при травматическом повреждении
Получить травму глаза человек может в следующих ситуациях:

- прямом внезапном действии на глазные яблоки, например, вследствие удара;
- развития острой ишемии, обусловленной сужение сосудов грудной клетки и позвоночника — сонных и позвоночных артерий, через которые поступает кровь к органам головы. Самые распространенные травмы — переломы, сотрясение головного мозга, кровотечение из центральных сосудов.
- Ишемия приводит к тому, что в клетках сетчатки возникает дефицит кислорода. Одновременно с этим появляются кровоизлияния, образуются участки повреждения с выпотом жидкости.
- У многих пациентов в подобном состоянии возникает отек в области между сетчаткой и сосудистой оболочкой, а также присутствует помутнение в нижних слоях. Врачи называют такое состояние контузией или берлиновским помутнением. Без своевременного лечения довольно скоро наступает атрофическое поражение зрительного нерва.
Ретинопатия при сахарном диабете
Основными симптомами, которыми сопровождается сахарный диабет, является повышенная концентрация глюкозы в крови и нарушения обменных процессов. Появлению осложнений часто способствуют следующие состояния:
- повышенный уровень глюкозы и продолжительный период заболевания;
- изменения в почках;
- гипертензия;
- Малокровие;
- Лишний вес.
Во время своего развития ретинопатия проходит несколько стадий:
- Ангиопатия.
- Ретинопатия. Первая и вторая стадии заболевания проявляют себя теми же симптомами, что и в случае с гипертонической атеросклеротической формой.
- Пролиферация. Характеризуется образованием новых мелких капилляров, пронизывающих стекловидное тело. Очень часто появляются кровоизлияния и гиалиноз. В подобных условиях повышается вероятность разрыва соединения сетчатки со стекловидным телом и их отслоения.
При диабетической ретинопатии есть риск столкнуться со следующими осложнениями:
- развитие ранней катаракты;
- отслоение сетчатки;
- гемофтальм.
Определение болезни. Причины заболевания
Диабетическая ретинопатия (Diabetic retinopathy) — это наиболее тяжёлое осложнение сахарного диабета первого и второго типа , которое связано с поражением сосудов сетчатки глаза. Чаще всего оно приводит к снижению зрения и слепоте [1] .
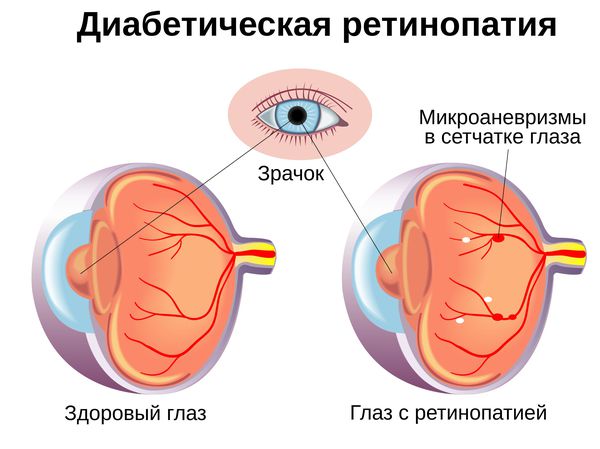
У диабетиков первого типа ретинопатия возникает в более раннем возрасте, у больных вторым типом диабета — на поздних сроках заболевания. Спрогнозировать время появления ретинопатии сложно, так как у каждого пациента оно индивидуально, но чаще всего при диабете второго типа ретинопатия развивается на 3-5 году болезни.
По данным Сент-Винсентской декларации 1992 года, которая была посвящена исследованию эпидемиологии диабетической ретинопатии при сахарном диабете первого типа, она возникает в 90 % случаев, при сахарном диабете второго типа — в 38,9 % [15] .
Проблемы сахарного диабета сегодня выходят на первое место во всём мире. Этим заболеванием страдают примерно 5 % населения Земли всех национальностей и возрастов. В России число больных превышает 8 млн, причём ежегодно их число увеличивается на 5-7 % [15] .
К факторам риска, которые приводят к ухудшению сахарного диабета, можно отнести:
- уровень глюкозы крови (показатели гипергликемии); ;
- хроническую почечную недостаточность ; ;
- молодой возраст;
- период беременности;
- генетическую предрасположенность (наследственность);
- вредные привычки ( курение ).
Но в первую очередь частота развития диабетической ретинопатии связана со стажем заболевания:
- при стаже сахарного диабета до 5 лет ретинопатия возникает в 9-17 % случаев;
- от 5 лет до 10 лет — в 44-80 % случаев;
- от 15 лет — в 87-99 % случаев [15] .
Во время беременности риск появления ретинопатии отсутствует, так как срок гестационного диабета очень короткий, чтобы позволить ретинопатии развиться. Если же диабетическая ретинопатия развилась ещё до зачатия, то беременность может усугубить течение болезни [16] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Группа риска
В группу риска попадают пациенты, которые страдают от таких серьезных заболеваний:
- сахарный диабет;
- гипертония;
- постоянное повышение внутриглазного давления;
- тромбозы;
- варикозное расширение вен;
- хронические заболевания дыхательных органов;
- нарушение обменных процессов;
- патологии сердечно-сосудистой системы.
Особая опасность присутствует у пациентов с хроническими заболеваниями, которые длительное время поражают организм.
Видео нашего специалиста
Должно проводиться лечение в первую очередь заболевания, которое вызвало ретинопатию. [3] Этим занимается как правило терапевт, кардиолог или эндокринолог.
Что касается лечения у офтальмолога — неполноценные сосуды можно «запаять лазером» — сделать лазерную коагуляцию (в т.ч. — панретинальную), при грубых изменениях в стекловидном теле – провести его удаление (операция витрэктомии), в ряде случаев помогает введение внутрь глаза ингибиторов фактора роста эндотелия сосудов (anti-VEGF), чтобы снять отёк сетчатки и предотвратить их дальнейшее разрастание. [4,5]
Методов много, но без устранения первопричины, например компенсации сахарного диабета или стабилизации артериального давления – сохранить зрение не получится!
Атеросклеротическая ретинопатия
Офтальмологическая патология вызвана атеросклерозом – снижением пропускной способности сосудов вследствие образования липидных бляшек на их внутренних стенках. Заболевание может поражать любые сосуды, в том числе и глазные, провоцируя их патологическую деформацию и гипоксию. Такая фоновая ретинопатия не редко встречается у людей с повышенным содержанием холестерина в крови, страдающих лишним весом, сахарным диабетом, увлекающихся курением и алкоголем.
Стадии развития патологии по своим признакам соответствуют гипертонической форме, однако на последних этапах часто диагностируются атеросклеротические отложения на периферии сетчатки, многочисленные кровоизлияния, побледнение ДЗН.
Меры профилактики
Предотвратить развитие фоновой ретинопатии можно, соблюдая некоторые профилактические меры.

Рассмотрим основные из них:
- избегайте стрессовые ситуации. Если вы работаете на активной стрессовой работе, то ее желательно сменить;
- при появлении первых подозрительных симптомов, будь то непонятная сыпь или длительная головная боль, необходимо сразу обращаться за помощью к врачам;
- при наличии разных патологий хронического характера, таких как анемия, сахарный диабет или атеросклероз, нужно заниматься их лечением;
- избегайте серьезных травм;
- добавьте в свой рацион витаминосодержащие продукты. При необходимости принимайте витаминные комплексы;
- регулярно употребляйте продукты, которые содержат селен, хром, цинк и медь. Все эти элементы положительно воздействуют на состояние органов зрения, улучшая метаболические процессы в этой области.

При регулярном соблюдении всех этих профилактических мер, вы сможете предупредить не только ретинопатию, но и другие серьезные офтальмологические заболевания. К тому же употребление полезной витаминосодержащей пищи улучшит защитные функции вашего организма, повысив тем самым его устойчивость к различным вирусам и бактериям.
