
Дистрофия
Дистрофия – нарушение трофики, т. е. питания, тканей и органов. Наиболее часто в практике сталкиваются с алиментарной дистрофией.
Алиментарная дистрофия – заболевание, развивающееся на фоне тяжелой белковой и энергетической недостаточности и проявляющееся значительной потерей массы тела (свыше 20%), ломкостью ногтей и волос, сухостью кожи, общей слабостью, вялостью, сонливостью, повышенным аппетитом.
Алиментарная дистрофия относится к группе социальных заболеваний и развивается в результате осознанного или вынужденного голодания. Более полумиллиона человек, проживающих в развивающихся странах, страдает от нее. Это заболевание регистрируется и во вполне благополучных странах – здесь к его возникновению приводит длительное соблюдение низкокалорийных диет в стремлении достичь «идеальной» фигуры.
Без лечения дистрофия в течение 3–5 лет приводит к гибели пациента.
При длительном голодании организм недополучает необходимые ему пластические вещества, что вызывает нарушения метаболических процессов. В результате у пациента развивается анорексия, по своей сути являющаяся алиментарной дистрофией.
Причины дистрофии и факторы риска
Основной причиной дистрофии является длительное голодание, что приводит к недостаточному поступлению в организм энергии и питательных веществ. Энергетическая недостаточность может быть двух видов:
- абсолютная – суточная калорийность рациона не покрывает базовой потребности организма, то есть его затраты на поддержание жизнедеятельности (основной обмен);
- относительная – поступление энергии с пищей не покрывает ее расход.
Голодание может быть обусловлено самыми разными причинами, как внешними (стихийное бедствие, война), так и внутренними (рубцовое сужение пищевода).
Усугубляют метаболические нарушения при алиментарной дистрофии переохлаждение и тяжелый физический труд.
Длительное энергетическое голодание приводит к истощению запасов в организме жиров и гликогена, после чего для поддержания основного обмена в расход пускаются внутритканевые белки. Дистрофические процессы первоначально начинаются в коже, потом распространяются на внутренние органы. Последними от дистрофии страдают жизненно важные органы (головной мозг, сердце, почки).
В запущенных случаях не только значительно изменяются процессы катаболизма, но и истощаются запасы минералов и витаминов, перестает полноценно функционировать иммунная система. Присоединение вторичной инфекции или нарастающая сердечно-сосудистая недостаточность становятся причиной летального исхода.
Виды дистрофии
В зависимости от особенностей клинического течения выделяют два вида дистрофии:
- сухая (кахектическая) – отличается неблагоприятным течением и устойчивостью к терапии;
- отечная – характерно наличие отеков, асцита, выпотного плеврита и перикардита.
Одним из первых специфических симптомов дистрофии является повышенная потребность пациентов в соленой пище, вплоть до поедания чистой поваренной соли.
Стадии дистрофии
В протекании алиментарной дистрофии выделяют три стадии.
- Масса тела снижена незначительно, работоспособность в целом сохранена. Пациенты предъявляют жалобы на слабость, зябкость, повышенный аппетит, жажду и учащенное мочеиспускание.
- Отмечается значительное похудение и снижение работоспособности. Пациенты не могут выполнять свои профессиональные обязанности, но способность к самообслуживанию сохранена. Уровень белка в крови значительно снижен, что приводит к появлению безбелковых отеков. Периодически возникают эпизоды гипогликемии;
- Пациенты резко истощены, не способны самостоятельно передвигаться. Может развиться голодная кома.
Симптомы дистрофии
Клиническая картина алиментарной дистрофии нарастает медленно, и на протяжении долгого времени пациенты не чувствуют себя больными. Первые признаки заболевания обычно остаются незамеченными. К ним относятся:
- повышенный аппетит и жажда;
- постоянная сонливость;
- снижение работоспособности;
- раздражительность;
- слабость;
- полиурия.
Одним из первых специфических симптомов дистрофии является повышенная потребность пациентов в соленой пище, вплоть до поедания чистой поваренной соли.
При дальнейшем прогрессировании алиментарной дистрофии кожные покровы утрачивают свою эластичность, становятся сухими и дряблыми, повисают выраженными складками и своим видом напоминают лист пергамента.
Значительно страдает общее состояние пациентов. Становится тяжело выполнять любую физическую работу. Затем появляются признаки дистрофического поражения внутренних органов:
- диспепсические проявления (запоры, метеоризм, отрыжка);
- снижение температуры тела;
- брадикардия;
- стойкое понижение артериального давления;
- снижение либидо;
- прекращение менструальной функции;
- эректильная дисфункция;
- бесплодие;
- расстройства психики.
На последней стадии алиментарной дистрофии начинают угасать все функции организма больного. Мышцы истончаются и становятся дряблыми. Подкожный жировой слой полностью исчезает. Пациент теряет способность передвигаться самостоятельно.
После окончания курса лечения пациенты с алиментарной дистрофией нуждаются в длительном курсе физической и психической реабилитации, который должен продолжаться не менее полугода.
Нарушения минерального обмена приводят к повышенной ломкости костей, возникновению переломов даже под влиянием минимальных физических нагрузок. Угнетаются процессы кроветворения, в крови снижается содержание лейкоцитов, эритроцитов, тромбоцитов. Накопление продуктов катаболизма в крови оказывает негативное воздействие на центральную нервную систему, что становится причиной стойких расстройств психики.
Дистрофия у детей
Алиментарная дистрофия может развиваться в любом возрасте, но чаще всего поражает детей до 3 лет. Это социально-обусловленное заболевание, связанное с неполноценным уходом за ребенком и его нерациональным питанием. В странах СНГ и Европы алиментарная дистрофия наблюдается примерно у 2% детей. Показатель заболеваемости значительно выше в странах Африки, где он достигает 20–27%.
Причинами дистрофии у детей могут стать:
- синдром мальабсорбции (при целиакии, муковисцидозе);
- пороки развития органов пищеварительного тракта (болезнь Гиршпрунга, мегаколон, стеноз пилорического отдела желудка, незаращение твердого и/или мягкого неба);
- заболевания желудочно-кишечного тракта (холецистит, панкреатит, гастрит, гастроэнтерит, полипоз желудка и кишечника, злокачественные опухоли);
- дефицит грудного молока;
- неправильный расчет рациона питания ребенка;
- дефекты ухода за ребенком.
При легкой степени дистрофии у детей общее состояние страдает мало. Отмечается снижение тургора кожи, подкожный жировой слой в области передней брюшной стенки истончается.
По мере прогрессирования заболевания ребенок становится вялым и апатичным, начинает отставать в психомоторном развитии. Тонус мышц снижается. Температура тела низкая. Жировая клетчатка на теле истончена и сохраняется только на лице. На этой стадии алиментарной дистрофии у детей развиваются сопутствующие заболевания (пиелонефрит, гайморит, пневмония, тонзиллит).
Основной причиной дистрофии является длительное голодание, что приводит к недостаточному поступлению в организм энергии и питательных веществ.
При тяжелой степени дистрофии дети утрачивают ранее освоенные навыки. У них повышена раздражительность, наблюдается сонливость. Из-за отсутствия подкожной клетчатки кожа свисает складками, а лицо приобретает старческое выражение.
Нарушения водно-электролитного баланса приводит развитию эксикоза, высыханию роговичной оболочки глаз. Выражена дисфункция желудочно-кишечного тракта, сердечно-сосудистая и дыхательная недостаточность. Температура тела значительно снижена.
Диагностика
Диагноз устанавливается по данным врачебного осмотра пациента и указаний на длительное голодание в анамнезе. Для подтверждения диагноза проводят лабораторное и инструментальное обследование, включающее:
Алиментарная дистрофия требует дифференциальной диагностики с другими патологиями, сопровождающимися общим истощением организма:
- тиреотоксикоз;
- гипофизарные расстройства;
- сахарный диабет;
- туберкулез;
- неопластические заболевания (прежде всего, рак кишечника и желудка).
Лечение дистрофии
Пациенты с алиментарной дистрофией нуждаются в госпитализации в отделение гастроэнтерологии. Их помещают в хорошо проветриваемую и теплую палату, ограничивают контакт с другими пациентами с целью предотвращения заражения инфекционными заболеваниями.
Терапия любого вида дистрофии начинается с нормализации с режима дня и правильного питания. Пациентам с I стадией заболевания пищу дают часто, но малыми порциями. На II и III стадии алиментарной дистрофии энтеральное питание проводится специальными питательными смесями (энпитами) и сочетается с парентеральным питанием (внутривенным введением глюкозы, жировых эмульсий, белковых гидролизатов, витаминов). По мере улучшения состояния больного его постепенно переводят на обычное питание.
Более полумиллиона человек, проживающих в развивающихся странах, страдает от алиментарной дистрофии.
Рацион пациентов с алиментарной дистрофией должен содержать в достаточном количестве белок (не менее 2 г/кг/сут), большая часть которого должна быть представлена белком животного происхождения.
На III стадии алиментарной дистрофии лечение, помимо диеты, включает переливание препаратов крови (альбумин, свежезамороженная плазма, эритроцитарная масса), инфузионную терапию, направленную на коррекцию водно-электролитных нарушений и кислотно-щелочного равновесия.
При развитии инфекционных осложнений пациенту назначают антибиотики с учетом данных антибиотикограммы.
По показаниям могут использоваться пробиотики и пребиотики, иммуномодуляторы, ферментные препараты.
Развитие голодной комы является основанием для экстренной госпитализации в отделение реанимации и интенсивной терапии. Пациенту внутривенно вводят гипертонические растворы глюкозы, витамины, противосудорожные препараты.
После окончания курса лечения пациенты с алиментарной дистрофией нуждаются в длительном курсе физической и психической реабилитации, который должен продолжаться не менее полугода.
Возможные последствия и осложнения
Одним из тяжелейших осложнений алиментарной дистрофии является голодная кома. К ее развитию приводит значительное падение концентрации глюкозы в сыворотке крови, в результате чего головной мозг испытывает выраженный дефицит энергии. Симптомами этого состояния являются:
- внезапная утрата сознания;
- расширенные зрачки;
- бледные и холодные кожные покровы;
- значительное снижение температуры тела;
- сниженный тонус мышц;
- нитевидный пульс;
- дыхание поверхностное, аритмичное, редкое.
Если пациенту с голодной комой экстренно не будет оказана медицинская помощь, то на фоне нарастающей сердечно-сосудистой и дыхательной недостаточности наступает летальный исход.
Усугубляют метаболические нарушения при алиментарной дистрофии переохлаждение и тяжелый физический труд.
Алиментарная дистрофия часто осложняется инфекционными заболеваниями (пневмония, туберкулез, кишечные инфекции, сепсис), а также тромбоэмболией легочной артерии.
Прогноз
Без лечения дистрофия в течение 3–5 лет приводит к гибели пациента. При своевременно начатой терапии I-II степени заболевания оно заканчивается выздоровлением, однако восстановительный период занимает несколько лет. Алиментарная дистрофия последних стадий обычно заканчивается летальным исходом, даже если пациенту будет оказана полноценная медицинская помощь.
Профилактика
Профилактика развития алиментарной дистрофии строится на пропаганде среди населения норм здорового образа жизни и рационального питания, отказа от низкокалорийных диет, не обеспечивающих покрытие энергетических затрат организма.
Видео с YouTube по теме статьи:
Дистрофия
 Дистрофия – патология, которая возникает вследствие нарушения обмена веществ с последующим повреждением структур клеток. Вследствие разрушительного процесса клеточные ткани теряют важные компоненты или накапливают другие, нехарактерные для них вещества.
Дистрофия – патология, которая возникает вследствие нарушения обмена веществ с последующим повреждением структур клеток. Вследствие разрушительного процесса клеточные ткани теряют важные компоненты или накапливают другие, нехарактерные для них вещества.
Дистрофия относится к хроническим недугам, лечение которого должно быть очень длительным. Вылечить дистрофию очень сложно, и не всегда возможно. Это зависит от многих факторов: вида и стадии заболевания, его причины и т.д.
Что это такое
Дистрофией человек может заболеть в любом возрасте. Но чаще всего ее диагностируют в раннем детском возрасте (до 3 лет). У детей заболевание может вызвать такие осложнения, как задержка умственного и физического развития, нарушения обменных процессов, снижение иммунитета.
Изменение трофики, которое лежит в основе дистрофии, может происходить как внутри клетки, так и вне ее. В процессе развития дистрофии повреждается не только межклеточное вещество, но и сами клетки какого-то органа. Результат разрушения – нарушение функций этого органа.
У ¼ недоношенных детей диагностируют внутриутробную дистрофию. Заболевание не обязательно сопровождается дефицитом веса к росту. Может наблюдаться также преобладание массы над ростом. Любые нарушения трофики (механизмы, отвечающие за метаболизм) могут привести к развитию разных видов дистрофии.
Виды дистрофии
 Заболевание имеет несколько классификаций. В зависимости от того, какие обменные процессы нарушены, дистрофия бывает:
Заболевание имеет несколько классификаций. В зависимости от того, какие обменные процессы нарушены, дистрофия бывает:
- белковой;
- жировой;
- углеводной;
- минеральной.
По происхождению:
Врожденная – ее вызывают наследственные факторы. В организме отсутствуют ферменты (1 или несколько), которые отвечают за процессы метаболизма. Это приводит к неполному расщеплению белков, жиров, углеводов. Ткани начинают накапливать вещества, пагубно влияющие на структуры клеток.
Поражаться могут разные ткани, но в основном затрагивается нервная ткань. Все врожденные дистрофии очень опасны, и могут привести к ранней гибели больного.
Приобретенная – развивается под действием внешних и внутренних факторов в процессе жизнедеятельности.
В зависимости от дефицита веса:
- Гипотрофия – характеризуется уменьшением веса по отношению к росту. Гипотрофия может быть врожденной, приобретенной и смешанной.
- Паратрофия – процесс нарушения обменных процессов, при котором масса тела увеличивается.
- Гипостатура – выраженное отставание роста от возрастных норм, в то же время вес может оставаться в норме.
Если дистрофический процесс происходит на фоне недостаточности белково-энергетических компонентов – это первичная дистрофия. Вторичная дистрофия возникает, как сопутствующая патология других заболеваний.
Причины
Нарушению механизма метаболического процесса в клетках могут способствовать различные факторы. Чаще в основе патологии лежат:
 наследственные заболевания, связанные с нарушением обмена веществ;
наследственные заболевания, связанные с нарушением обмена веществ;- регулярные стрессы;
- неправильное питание;
- инфекционные заболевания;
- воздействие внешних факторов.
Первичная дистрофия в пренатальный период развивается вследствие нарушения кровообращения в плаценте и гипоксии плода. К факторам риска можно отнести:
- беременность до 20 и после 40 лет;
- плацентарные патологии;
- инфекции, перенесенные во время беременности;
- гестозы и токсикозы;
- неблагополучная социальная обстановка.
Первичной приобретенной дистрофией ребенок может заболеть вследствие плохого питания матери с дефицитом питательных веществ, а также при частых ротавирусных и кишечных инфекциях.
Вторичная дистрофия сопровождается такими заболеваниями:
- энзимопатия, которая выражается отсутствием или низкой активностью какого-то фермента;
- хромосомные патологии;
- мальабсорбция с нарушениями всасываемости кишечника;
- иммунодефицитные состояния.
Паратрофию обычно связывают с избыточным употреблением жирной и углеводной пищи. Гипостатурную дистрофию соотносят с поражением нейроэндокринной системы.
Симптомы
 Проявления заболевания напрямую зависят от его вида и степени тяжести.
Проявления заболевания напрямую зависят от его вида и степени тяжести.
Для гипотрофии 1 степени характерны:
- недостаток веса по сравнению с нормой 10-20%;
- незначительное снижение аппетита;
- уменьшение количества подкожного жира.
При 2 степени гипотрофии:
- дефицит веса составляет 30%;
- снижается двигательная активность;
- появляется апатия;
- уменьшается количество жировой клетчатки на конечностях и животе;
- нарушается терморегуляция (холодные конечности и перепады температуры тела);
- нарушается работа сердечно-сосудистой системы.
Гипотрофия 3 степени (атрофия) сопровождается дефицитом веса более 30%. На этом этапе прогрессирования болезни у больного очень нарушается общее состояние, он становится раздражительным, безучастным, сонливым. Подкожная жировая клетчатка отсутствует. Происходит полная атрофия мышц, организм обезвоживается, температура тела падает, пульс редкий и слабый.
Врожденную гипостатуру диагностируют у детей по таким симптомам:
- расстройства функции ЦНС и внутренних органов;
- сухость и бледность кожи;
- снижение тургора тканей;
- подверженность инфекциям;
- нарушение процессов метаболизма.
Если эти клинические признаки отсутствуют, а вес и рост отстают от физиологических норм, гипостатура может быть следствием конституциональной низкорослости.

Дистрофия паратрофического типа чаще диагностируется у пациентов с систематической гиподинамией, и при длительном несбалансированном питании.
Для нее характерны:
- ожирение;
- одышка;
- усталость;
- головные боли;
- избирательный характер аппетита;
- снижение тонуса мышц и эластичности кожи;
- могут происходить трансформации внутренних органов вследствие снижения иммунитета.
Диагностика
Диагноз «дистрофия» ставят на основе признаков, которые характерны для данного заболевания. Это соотношение веса к росту, количество подкожной жировой клетчатки, особенности тургора тканей. Врач анализирует влияние различных внешних факторов на организм больного и его сопротивляемость инфекциям.
Для определения степени дистрофии проводят лабораторные исследования. Гипотрофию 1 степени определяют по результатам анализа крови и секреции желудка. Снижение активности ферментов пищеварения и нарушение баланса между фракциями белков крови могут свидетельствовать о патологии. На 2 стадии гипотрофии ярко выражена гипохромная анемия, снижается количество гемоглобина. 3 стадия характеризуется сгущением крови и замедлением СОЭ. В моче обнаруживаются хлориды, фосфаты, мочевина.
Для определения паратрофии и гипостатуры проводят дифференциальную диагностику, изучение генетического анамнеза. Недостаток роста может оказаться результатом наследственной конституциональной низкорослости.
Лечение
 Схема лечения зависит от формы и степени дистрофии. Она должна включать комплекс мер, которые состоят из применения медикаментозных средств и диетотерапии.
Схема лечения зависит от формы и степени дистрофии. Она должна включать комплекс мер, которые состоят из применения медикаментозных средств и диетотерапии.
При 1 степени гипотрофии допускается терапия в домашних условиях. Перед этим больного необходимо обследовать, выяснить переносимость у него определенных видов продуктов.
Основой терапии дистрофии должна стать коррекция питания. Ее осуществляют путем расчета продуктов на должный вес. Используется принцип «омолаживания» диеты. То есть больного кормят чаще, чем положено по норме и небольшими порциями.
Постепенно объем и энергетическая ценность потребляемых продуктов корректируется. При этом проводят постоянный контроль диуреза, характера стула и других параметров. Лучше завести специальный дневник, и записывать туда все изменения, а также количество и качество употребляемых продуктов.
При гипотрофии 2 и 3 степени необходима разгрузка по объему пищи и по ее содержанию. Разгрузка необходима для восстановления водно-электролитного баланса, функциональности органов, выведения веществ, накопленных вследствие нарушения обменных процессов. Недостаток объема пищи компенсируют парентеральным введением аминокислот, глюкозы, белка и других компонентов.
Лечение тяжелых форм гипотрофии проводится в стационаре. Желательно поместить больного в бокс, создать в нем оптимальный микроклимат (температура +27-30оС, влажность 60-70%), убрать лишние раздражители (звук, свет и т.д.).
Медикаментозные средства
С первого дня лечения назначается прием ферментов в течение 2-3 недель:
- Мезим;
- Креон;
- Панкреатин;
- Фестал.
При тяжелой гипотрофии внутривенно вводят:
- Альвезин;
- Левамин;
- Альбумин.
Чтобы обеспечить окислительно-восстановительные процессы, назначают курсы витаминотерапии:
- парентеральное введение витаминов группы В и С;
- внутрь при необходимости витамины А и D.
Гормональная терапия:
- Тиреодинин;
- Неробол;
- Ретаболил;
- Префизон;
Видео на тему: Анорексия? Дистрофия? Комплексное лечение анорексии, дистрофии народными средствами
Профилактика
Профилактикой дистрофии лучше заняться еще до рождения ребенка. Профилактические меры можно разделить на 2 группы:
Антенатальная:
- борьба с абортами и инфекциями женских половых органов;
- предупреждение токсикозов;
- профилактика заболеваний, которые сопровождаются ацидозом внутренней среды;
- исключение стрессов;
- соблюдение гигиенических условий быта, питания, режима и т.д.
Постнатальная:
- естественное вскармливание;
- соблюдение режима и питания кормящей женщины;
- правильное введение прикорма;
- полноценный уход за ребенком (контролировать набор веса измерять динамику роста и т.д.);
- профилактика и лечение заболеваний (особенно органов ЖКТ).
Прогноз
 Благоприятность прогноза во многом зависит от вида и степени тяжести заболевания. В большинстве случаев при легких приобретенных формах дистрофии наступает выздоровление, если лечение проводилось правильно. Врожденные патологии слабо поддаются лечению.
Благоприятность прогноза во многом зависит от вида и степени тяжести заболевания. В большинстве случаев при легких приобретенных формах дистрофии наступает выздоровление, если лечение проводилось правильно. Врожденные патологии слабо поддаются лечению.
При тяжелых формах патологии прогноз неутешительный (например, мышечная дистрофия Дюшена). Лечебные меры могут облегчить симптомы заболевания, немного продлить жизнь больного, но полностью вылечиться невозможно.
Дистрофия – тяжелое заболевание, которое требует длительного и комплексного лечения с определенной последовательностью выполнения комплекса мероприятий. Очень важно своевременно обнаружить патологию, тогда существует более высокая вероятность благоприятного исхода.
Дистрофия кожи
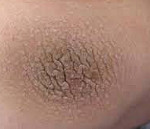
Дистрофия кожи – результат патологического течения обменных процессов в дерме, выражающийся в изменении количественного и качественного состава слоёв кожи и её дегенерации. Клинические проявления зависят от разновидности дистрофии кожи, но всегда сопровождаются истончением кожного покрова с высыпанием разнообразных первичных элементов, появлением складок кожи, меняющих её внешний вид. Диагностируют дистрофию кожи на основании типичной клиники с учётом данных гистологии. Лечение симптоматическое. Если дистрофия является симптомом какого-то заболевания, в первую очередь, необходимо диагностировать и купировать этот патологический процесс, тогда кожные проявления могут саморазрешиться.
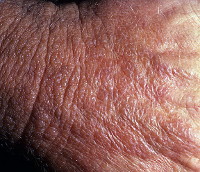
- Причины дистрофии кожи
- Классификация дистрофии кожи
- Симптомы дистрофии кожи
- Диагностика и лечение дистрофии кожи
- Цены на лечение
Общие сведения
Дистрофия кожи – гетерогенные изменения в эпидермисе, дерме и подкожно-жировой клетчатке, приводящие к трансформации составляющих слои кожи элементов: коллагеновых и эластических волокон, межклеточного вещества дермы, клеток эпидермиса. Данные о распространённости, гендерной окраске, возрастных различиях, эндемичности отсутствуют, поскольку каждый из нас встречается с дистрофией кожи в качестве физиологической составляющей старения. Первые упоминания о дистрофии есть в теории порчи соков Гиппократа. В 1571 году Мальпиги, разбив кожу на слои, обосновал физиологическое старение дермы, а в конце XVIII века венский врач Пленк описал морфологию дистрофии кожи. Англичанин Г. Бейтман в 1800 году выпустил первый атлас с иллюстрациями патологии. Врождённая дистрофия кожи стала изучаться вместе с развитием генетики. Актуальность проблемы сегодня связывают с развитием онкологических процессов при некоторых формах дистрофии.

Причины дистрофии кожи
По своей сути, дистрофия кожи – это расстройство её трофики, врождённое или приобретённое, то есть нарушение тканевого и клеточного гомеостаза. Триггеры, запускающие процесс, разнообразны: инфекции, гипоксия, нарушение кровоснабжения тканей, энзимные инверсии, наследственность. В результате одной из причин происходит разбалансировка, как внутренней регуляции клетки, так и систем, обеспечивающих трофику кожи. В клетке возникает энергетический дефицит, ферменты перестают работать в полную силу, что является пусковым механизмом в патогенезе развития дистрофии.
«Поломки» в транспортных системах трофики (кровеносной и лимфатической) вызывают гипоксию тканей с развитием дегенеративных процессов. Параллельно возникают проблемы нейроэндокринного характера, усугубляющие трофический дисбаланс и стимулирующие развитие дегенерации. Одновременно присоединяются обменные сбои на уровне гистохимии (жировая и белковая инфильтрация тканей, синтез аномальных веществ типа амилоида), что также ускоряет дистрофию кожи. Главная опасность состоит в том, что, достигнув пика своего развития, без соответствующей корректировки процесс дегенерации становится необратимым. Физиологической иллюстрацией этого служит старение кожи.
Классификация дистрофии кожи
В современной дерматологии не существует единой классификации дистрофии кожи. В зависимости от морфологии предлагают различать паренхиматозные, мезенхимальные, смешанные дегенерации. Если взять за основу тип обменных расстройств, то можно разделить все дистрофии на белковые, жировые, минеральные, углеводные. По распространённости процесса выделяют системные и локальные дистрофии. На наш взгляд, наиболее уместно первоначальное деление дистрофии на две большие группы:
- Приобретённые дистрофии, среди которых выделяют самостоятельные заболевания (старческая дистрофия кожи, кожа земледельцев и моряков, ромбовидная гипертрофическая кожа шеи, диффузная эластома Дюбрeя, гиалома, эластоидоз кожи узелковый, дистрофия кожи пигментно-сосочковая – чёрный акантоз), и симптомы других болезней (белковая, гиалиновая, амилоидная, гидротопическая, роговая, жировая, углеводная, минеральная дистрофии).
- Врождённые дегенерационные изменения кожи представлены двумя заболеваниями: гиперэластической дистрофией Унны – наследственным аномальным гиперрастяжением дермы в результате изменений свойств коллагена и вялой дистрофией Кетли (дистрофия Алибера) – наследственной деструкцией соединительной ткани.
Симптомы дистрофии кожи
Клинически дистрофия кожи характеризуется многообразием проявлений в соответствии с разновидностями патологии. Однако есть и общие черты, присущие дистрофии. В основе своей патологический процесс дегенерации кожи представляет инволюционные преобразования клеток, как самостоятельных структурных единиц кожи, соединительной ткани и подкожно-жировой клетчатки, которые теряют своё нормальное количественное соотношение. Прежде всего, изменяется количество и структура коллагеновых, эластических волокон, эпидермальных клеток. Внешне это проявляется истончением эпидермиса, потерей тургора кожи, высыпанием множества уртикарных элементов, папул, узелков, узлов, везикул, пустул, бородавчатых образований, кератом, кист по всей поверхности кожного покрова.
Появляется ограниченная гиперпигментация кожи, она становится сухой, приобретает сероватый оттенок. Из-за потери эластичности усиливается складчатость кожи, причём начинаются такие изменения в крупных складках, на шее, в области естественных отверстий, на коленных и локтевых сгибах. В основе – дисбаланс обменных и нейрорегуляторных механизмов.
Клинические разновидности дистрофии встречаются чрезвычайно редко. Однако среди них есть один вид кожной дегенерации – чёрный акантоз, заслуживающий особого внимания. Он не имеет возрастных особенностей, но тесно связан с нарушением эндокринной сферы. Кроме того, чёрный акантоз способен малигнизироваться или долгое время существовать на фоне латентно развивающихся злокачественных новообразований других органов. Отличительной особенностью акантоза является его интенсивный серо-чёрный цвет. Первичные элементы – папилломы — плотные, грубые на ощупь, могут высыпать и на коже, и на слизистых. Интересно, что если удалить первичную опухоль, чёрный акантоз разрешается самостоятельно. Чаще других встречаются два варианта развития заболевания: ложный тип — акантоз тучных женщин с эндокринной патологией (дисфункцией яичников) и лекарственный тип, развивающийся при передозировке кортикостероидов и других лекарственных препаратов.
Диагностика и лечение дистрофии кожи
Диагностируют любую форму дегенерации кожи клинически, опираясь в сложных случаях на результаты гистологии. Дифференцируют различные разновидности дистрофии кожи между собой, а также с аддисоновой болезнью, фолликулярным дискератозом Дарье, мышьяковой меланодермией, ихтиозом, кератозом.
Лечение дистрофии симптоматическое. Обязательны консультации эндокринолога, онколога, дерматолога. При выявлении соматической патологии показано радикальное лечение с последующим диспансерным наблюдением за пациентом (онкологический контроль дважды в год). При доброкачественной дистрофии назначается витаминотерапия (А, Е, РР, D), соляные ванны, осветляющие и смягчающие кожу кремы. Отдельные папилломы небольших размеров удаляют электрокоагуляцией или лазером после консультации с косметологом. В случае массивных бородавчатых разрастаний применяют цитостатитки. Пациентам рекомендовано соблюдение оздоровительно-охранительного режима, ограниченное пребывание на солнце, дозированная физическая нагрузка, белково-витаминная диета.
Дистрофия
Описание
Паталогический процесс, в результате которого ткани организма теряют те или иные вещества или, наоборот, накапливают, только уже не характерные данной ткани компоненты и определяет понятие дистрофия.

Характеризуется этот процесс повреждением не только вещества межклеточного, но и самих клеток определенного органа. В результате таких процессов пораженный орган теряет свои функции.
В основе дистрофии лежит, собственно, нарушение, так называемой, трофики. Это целый комплекс механизмов предназначенных для метаболизма, а также сохранности именно структуры клеток и тканей. Дистрофия может возникнуть из-за нарушений практически в любом звене трофических механизмов.
Классифицируют дистрофию по нескольким критериям. Так, по этиологии патология может быть врожденной и приобретенной.
По локализации проявлений данный патологический процесс бывает клеточным, внеклеточным, а также смешанным.

Выделяется дистрофия и по виду нарушения процессов обменных. В основе такой классификации лежит четыре типа, а именно, белковая, жировая, еще углеводная и минеральная дистрофия.
Определяется недуг и по распространенности процесса. Дистрофия может быть местной и системной, общей.
Еще дистрофию делят на три вида в зависимости от массы тела, роста, состояния жировых отложений, кожи. Таким образом, выделяют гипотрофию, когда в соотношении с ростом масса тела недостаточна.
Если идет отставание по возрастным нормам и массы тела, и роста, то этот вид дистрофии называется гипостатура. Третий вид – паратрофия. Характеризуется он уже избыточным весом, а не его недостаточностью.

Есть несколько основных причин, которые могут спровоцировать появление дистрофии. Наиболее распространенная – длительное голодание. Еще один фактор – нарушения в работе ЖКТ. Не менее опасно и преобладание в рационе веществ одного типа, то есть, нарушение баланса питания.
Симптомы
Если дистрофия, которую можно классифицировать, как гипертрофию только начинает развиваться, то состояние пациента можно даже назвать удовлетворительным. Масса тела снижена незначительно. Всего на 10 – 20%. Уменьшаются жировые отложения подкожные, снижен тургор кожи. Немножко понижается аппетит.

При гипертрофии 2 степени снижение массы тела уже более заметно. Оно достигает 30%. Более четко проявляется бледность кожных покровов,понижается мышечный тонус, эластичность тканей. Значительно снижена двигательная активность и эмоциональный тонус. Существенно ослабляется иммунитет. Проявляются нарушения в работе системы сердечнососудистой, ЖКТ, увеличивается печень.
Симптомами гипертрофии 3 степени можно считать уменьшение массы тела более чем на 30%, отсутствие подкожной жировой ткани. Мышцы у таких больных атрофированы, кожа теряет эластичность, обвисает, западают в орбиту глазные яблоки.
Со стороны ЖКТ гипертрофия 3 степени проявляется жидким и частым стулом, но редким мочеиспусканием. Может быть срыгивание, а также рвота.

Снижается до 35,0 градусов температура тела, нарушается дыхание, сердечные ритмы, пульс становится слабым, редким. Значительно понижается артериальное давление.
Такой вид дистрофии, как гипостатура проявляется практически такими же симптомами, как и гипертрофия 2 и 3 степени. Только к ним добавляется еще и отставание в росте.
Симптомами паратрофии является повышенная масса тела с избыточной жировой клетчаткой. На этом фоне снижен мышечный тонус и эластичность кожи. При этом понижена пищевая активность. Проявляется избирательность в выборе еды.

При паратрофии могут беспокоить головные боли, появляется быстрая утомляемость, вялость, апатия. Эмоциональный тонус часто неустойчивый.
Диагностика
Осуществляется постановка диагноза дистрофия на основе клинических признаков, характерных именно этой патологии. Включают они в себя и соотношение массы тела к росту, и количество подкожной жировой клетчатки, а также ее размещение, оценивается тургор тканей. Проводится анализ влияния различных воздействий внешней среды, а также сопротивляемости организма к заболеваниям инфекционным.
Степень дистрофии определяется по некоторым лабораторным анализам. Так, гипотрофия 1 степени классифицируется по результатам лабораторных исследований крови и желудочнойсекреции. Указывает на наличие заболевание дисбаланс между фракциями белков крови, а также сниженная активность ферментов пищеварительных.

На гипотрофию 2 степени указывает сниженное количества гемоглобина у пациентав крови, и наличие, так называемой, гипохромной анемии. Анализы показывают на значительное понижение ферментной активности, а также на низкое содержание в крови общего белка.
3 степень гипотрофии характеризуется сгущением крови. Скорость оседания эритроцитов замедляется. При лабораторных исследованиях мочи в ней определяется фосфаты, мочевина, хлориды, причем, в значительном количестве. Иногда моча содержит кетоновые тела и ацетон.
Гипостатуру и паратрофию определяют, в основном, методами дифференциальной диагностики, изучением семейного анамнеза. Отставание в росте может быть результатом низкорослости семейной, а также другими вариантами именно генетически обусловленной низкорослости. Только предусмотрев все варианты, специалисты могут поставить точный диагноз.
Профилактика
Заниматься профилактикой дистрофии желательно еще до того, как человек появляется на свет. В этой связи профилактические меры делят на две основные группы.
Так называемая, профилактика антенатальная заключается в проведении мероприятий по планированию семьи, борьбе с абортами, лечению заболеваний, особенно тех, которые связаны с половой сферой.
Играет важную роль и санитарное просвещение будущих родителей, а также охрана здоровья будущей мамы. Ей показано находиться побольше на свежем воздухе, соблюдать режим дня.Стоит отказаться и от вредных привычек, если таковые имеются.

В профилактике дистрофии особое значение уделяется рациону питания беременной женщины. Мониторинг состояния ее здоровья, а также плода тоже сыграет свою положительную роль в предупреждении опасной патологии.
Есть еще профилактика постнатальная, которая проводится с первых дней жизни новорожденного. Очень большая роль, в этой связи, отводится естественному, грудному вскармливанию и при необходимости своевременной его коррекции. Сбалансированный рацион питания мамочки и ребенка тоже играет важную роль в предупреждении развития дистрофии.
К предупредительным мерам можно отнести исоблюдение определенных правил ухода за малышом, режима дня, питания. Необходимо ежемесячное взвешивание, а также измерение длины тела. Процедура эта обязательна до годика. В дальнейшем показан ежегодный мониторинг динамики развития ребенка.

Профилактикой дистрофии считается и своевременное предупреждение, а если не уберегли, то уже адекватное лечение болезней инфекционного характера, а такжезаболеваний интеркуррентных.
У взрослых пациентовпрофилактика дистрофии заключается, прежде всего, в достаточном сбалансированном питании.Определенная роль отводится и своевременному лечению состояний иммунодефицитных, терапии заместительной энзимопатии и, так называемой, мальабсорбции.
Лечение
Причиной дистрофии часто бывает, какое то другое заболевание. Но сразу же установить какой именно недуг вызвал эту опасную патологию не всегда возможно. В этой связи основными методами лечения на первом этапе становятся профилактика вторичных инфекций и диетотерапия.
Если установлено, что у ребенка 1 степень гипотрофии, то справиться с данной патологией можно и в домашних условиях. Для этого, прежде всего, выясняется переносимость определенных видов пищи. Наблюдение и вывод должен сделать специалист, а не сами родители.

После этого постепенно наращивается как объем, так и качество еды. Совсем маленьким пациентам рекомендуется кормление до 10 раз в сутки, причем, небольшими порциями. В рационе грудное молочко и специальные кисломолочные смеси.
Для улучшения переваривания пищи могут быть назначены ферменты. Показаны витамины, БАДы с микроэлементами, иммуностимуляторы.
Родителям в это время надлежит вести своеобразный «пищевой дневник». В него следует записывать происходящие изменения массы тела, количество и консистенцию стула, иные параметры.На основании их анализа во время лечения производится определенная коррекция питания и других используемых средств.
Детки с гипотрофией 2 и 3 степени помещаются в стационар, причем, в отдельный бокс. Такая изоляция необходима на фоне ослабленного иммунитета, дабы оградить малыша от развития опасных инфекционных осложнений.
Назначаются поддерживающие препараты, которые, как и пищу вводят иногда внутривенно или через зонд.
Лечение взрослых пациентов с патологическим состоянием – дистрофия, зависит от его степени и включает, как медикаментозную, так и терапию немедикаментозную.
Прежде всего, больному показан покой психологический и физический, причем полный. Если есть показания, то назначаются психотропные препараты. В этой связи рекомендуются антидепрессанты, нейролептики, транквилизаторы.

При анорексии на нервной почве показаны средства, повышающие аппетит.
Назначается внутривенное введение гидролизатов белковых, аминокислотных смесей, глюкозы, витаминов, а также растворов электролитов.
Для лечения дистрофии применяются препараты, так называемого,полиферментного ряда. Это фестал, панкреатин, креон, абомин.
При более запущенной 3 стадии могут быть назначены анаболические стероиды.
Большое значение в лечении дистрофии играет восстановление полноценного питания. Началом служат продукты легкоусвояемые, содержащие достаточное количество жиров, белков и витаминов.
Проводитсясоответственнои терапия сопутствующих заболеваний, а также санирование опасных, в этой связи, очагов инфекции хронической, если таковая имеется.
Для каждого конкретного пациента составляется своя индивидуальная программа лечения. Рекомендуя ее, должны будут учитываться и причины развития дистрофии, ее степень, особенности метаболизма организма больного.
Лечение надо проходить только под наблюдением и присмотром медиков. Тогда прогноз может быть вполне благоприятным. Будьте здоровы!
Обсуждение и отзывы (11)

Мне 40лет а организм как у 10него! Не развиты груди нулевой размер! Вес 45кг ем ничего не помогает!что это? Помогите!
Дистрофия
Дистрофия — это патологический процесс, при котором в тех или иных клетках организма происходит изменение обмена веществ. Дистрофия у детей – это хроническое расстройство питания, нарушающее правильное, гармоничное развитие ребенка. Встречается, как правило, у детей до 2 лет, чаще на первом году жизни.
- Дети
- Новорожденные
- Акции
- Симптомы
- Формы
- Причины
- Диагностика
- Лечение
- Осложнения и последствия
- Профилактика
Симптомы дистрофии
- Потеря аппетита.
- Снижение массы тела.
- Вялость, апатия, плаксивость.
- Задержка физического и умственного развития.
- Бледность, сухость, шелушение кожи.
- Тошнота, рвота.
- Нарушение стула – запоры (стул отсутствует несколько дней, иногда неделю), поносы (частый стул, до 3-10 раз в день).
- Присоединение инфекционных заболеваний: пиелонефрита (воспаление почек), пневмонии (воспаление легких), отита (воспаление уха), ангины (воспаление нёбных миндалин) и других.
- Симптомы обезвоживания (наблюдаются при тяжелой форме гипотрофии):
- жажда;
- западение родничка (пустые пространства у новорожденных между костями черепа, закрытые прочной перепонкой) и глазных яблок;
- приглушение тонов сердца (они становятся глухими);
- снижение артериального давления.
Формы
Причины
- Патологическое течение беременности матери, гестоз (заболевание, выражающееся в нарушении функций всех органов и систем и требующее лечения), патологическое изменение плаценты (нарушение строения плаценты, ее неправильное расположение), инфекционные заболевания беременной (кишечные инфекции, острые респираторные вирусные инфекции), неправильное питание, курение и прием алкоголя во время беременности.
- Недостаточное количество молока у матери, затруднения при сосании (при неправильной форме (плоские, втянутые) сосков), недостаточное количество молочной смеси, назначение не соответствующей возрасту молочной смеси.
- Неполноценное питание (из-за длительного вскармливания молоком и позднего введения прикорма).
- Нарушение правил ухода за ребенком.
- Инфекционные болезни (кишечные инфекции, острые респираторные вирусные инфекции).
- Пороки развития пищеварительной системы: расщелина верхней губы и твердого неба (врожденный дефект, выражающийся в том, что боковые поверхности лица и неба не сращиваются полностью), пилоростеноз (порок развития желудка, характеризующийся сужением входа в него), мегаколон (увеличение или удлинение толстой кишки).
- Синдром нарушенного кишечного всасывания: при муковисцедозе (системное наследственное заболевание, при котором поражаются железы внешней секреции в результате дефекта ферментов, участвующих в выработке слизи в железах поджелудочной железы, слизистой оболочки кишечника, дыхательных путей и желчных протоках); при целиакии (наследственное заболевание, характеризующееся недостатком ферментов, расщепляющих белок злаков — глютен, с вторичным поражением слизистой оболочки тонкой кишки).
- Заболевания желудочно-кишечного тракта:
- опухоли;
- полипы желудка и кишечника (одиночные или множественные опухолевидные образования на слизистых оболочках);
- врожденные аномалии развития кишечника (болезнь Гиршпрунга (отсутствие нервных клеток в стенке толстой кишки));
- долихосигма (удлинение кишечника);
- гастрит (воспаление желудка);
- панкреатит (воспаление поджелудочной железы);
- холецистит (воспаление желчного пузыря);
- желчнокаменная болезнь (образование камней в желчном пузыре) и другие.
Врач педиатр поможет при лечении заболевания
Диагностика
- Анализ анамнеза заболевания и жалоб (когда начала снижаться масса тела, появились боли в животе, поносы, с чем пациент связывает возникновение этих симптомов).
- Анализ анамнеза жизни (были ли кишечные инфекции, отравления, когда был введен прикорм и какой).
- Анализ семейного анамнеза (каким по счету родился ребенок, было ли у кого-то из близких родственников это заболевание, какие жилищные условия у семьи, были ли осложнения у матери во время беременности и др.).
- Осмотр. Оценивается состояние кожных покровов, определяется болезненность при пальпации (прощупывании) живота, толщина подкожно-жировой клетчатки (расположена непосредственно под кожей, отделяет ее от нижерасположенных тканей).
- Проведение антропометрии — взвешивание и определение роста.
- Общий анализ крови и мочи (выявление анемии и изменений, характерных для воспалительных процессов).
- Возможна также консультация детского гастроэнтеролога.
Лечение дистрофии
- Коррекция питания – основа лечения дистрофии. Больным дистрофией необходимо придерживаться особой диеты (ограничить употребление острой, жирной, жареной и копченой пищи, особое внимание уделять продуктам с высоким содержанием клетчатки (овощи, фрукты, зелень)). Количество потребляемой пищи должно соответствовать возрасту ребенка.
- Прием ферментных препаратов (для улучшения пищеварения) и поливитаминов (препараты, содержащие комплекс витаминов).
- Прием препаратов железа для лечения анемии (снижение гемоглобина и эритроцитов крови).
- Прием антибактериальных и противовирусных препаратов (для лечения инфекционных заболеваний).
- Лечение в стационаре – необходимо при тяжелых (запущенных) дистрофиях. Принимать пищу следует 5-6 раз в день небольшими порциями, иногда требуется парентеральное питание (лечебное питание, осуществляемое внутривенно, которое дополняет прием пищи).
Осложнения и последствия
- Отставание в физическом и умственном развитии.
- Снижение иммунитета (сопротивляемость организма к инфекциям).
- Присоединение инфекционных заболеваний (острые респираторные вирусные инфекции, грипп — острое инфекционное заболевание верхних дыхательных путей, вызываемое вирусом гриппа; отит — воспаление уха; ангина — воспаление небных миндалин; пневмония — воспаление легких; кишечные инфекции и т. д).
Профилактика дистрофии
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
Что делать при дистрофии?
- Выбрать подходящего врача педиатр
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
