Диета при панкреатите, примерное меню
Панкреатит — воспалительный процесс в поджелудочной железе, который в большинстве случаев возникает на фоне чрезмерного увлечения жирными блюдами и алкоголем. Чтобы избавиться от него, лекарств и даже хирургического вмешательства недостаточно. Основную роль в лечении играет диета при панкреатите, которая позволяет восстановить работу поджелудочной железы и предотвратить повторное воспаление.
Основная цель диеты при воспалении поджелудочной железы — разгрузка пищеварительного тракта и снижение выработки пищеварительных ферментов, которые при воспалении не выходят через протоки в 12-перстную кишку, а остаются внутри железы и «переваривают» ее ткани. Питание при панкреатите должно быть сбалансированным, чтобы покрывать потребности организма в основных питательных веществах, витаминах и минералах. Базовая методика питания для больных с панкреатитом была разработана терапевтом, основоположником диетологии и клинической гастроэнтерологии Мануилом Исааковичем Повзнером, и ей было присвоен номер 5п.

Суть диеты состоит в использовании продуктов, которые не провоцируют обильное выделение пищеварительных ферментов железой. Стандартное меню при панкреатите содержит теплые блюда жидкой, полужидкой или кашицеобразной консистенции, приготовленные отвариванием, тушением, в пароварке или методом запекания. Такие ограничение объясняются тем, что жареные блюда долго перевариваются, а на фоне уменьшения панкреатических ферментов могут забродить, вызывая вздутие, боли и рези в животе. Сырые овощи и фрукты тоже ограничивают из-за их способности провоцировать газообразование.
Наиболее жесткие требования к питанию предъявляются при обострении хронического панкреатита или при воспалении в острой форме. В течение 2-3 дней больным противопоказана любая пища. Разрешено лишь питье без ограничений и капельное введение питательных растворов. Питаться необходимо начинать постепенно, с небольших порций объемом до 150 мл по 5-6 раз в день. Предпочтение стоит отдавать жидким блюдам, которые легко усваиваются и не нагружают ЖКТ: бульонам из овощей, полужидкими пюре, кашами, слизистыми супами. В течение недели меню расширяют, увеличивая калорийность и размер порций.

В суточном рационе должны содержаться:
- Сложные углеводы — до 350 г;
- Белки — до 125 г;
- Жиры — до 70 г;
- Витамин С — 150 мг;
- Витамины группы В (В1 и В3) — до 2 мг (витамина В1 требуется до 10 мг);
- Витамин А — 10 мг;
- Кальций — 0,8 г;
- Магний — 0,5 г;
- Железо — 0,03 г;
- Фосфор — 1,3 г;
- Натрий — 3 г.
Объем жидкости, которую больной должен употреблять в течение дня, составляет не менее полутора литров, а общая суточная калорийность блюд не более 1800-2500 кКал.
Что нельзя при панкреатите
В течение 3 суток после обострения болезни рекомендуется лечебное голодание. С 4-го дня пациент соблюдает стол №5 по Певзнеру, который показан также при остром и хроническом холецистите, камнях в желчном пузыре и циррозе печени. Без сбалансированного питания невозможно вылечить гастрит, сахарный диабет и другие заболевания желудочно-кишечного тракта.
При воспалении поджелудочной железы под запретом продукты, активизирующие секреторную функцию, а именно:
- сало, растительные масла;
- свежий хлеб, сдобные изделия;
- молочнокислые продукты из жирного молока;
- конфеты и прочие сладости;
- алкоголь;
- газированная вода, соки;
- соленья, маринады;
- насыщенные бульоны из жирных сортов мяса;
- из овощей лук, чеснок, перец чили;
- цитрусовые;
- кукуруза как свежая, так и консервированная;
- арбуз;
- дыня;
- орехи;
- имбирный корень;
- приправы;
- пшено.
Что рекомендуется употреблять в пищу
Несмотря на то, что лечебная диета при панкреатите имеет большое количество запретов, рацион из разрешенных продуктов очень разнообразен:
- нежирные сорта мяса и птицы, при этом перед употреблением их очищают от кожи и удаляют сухожилия. Рекомендуется делать кнели, котлеты и пюре, изредка допускается нежирная птица небольшим куском;
- нежирная рыба. Вареная, на пару, в виде котлет и суфле;
- подсушенный хлеб из муки высшего сорта, несдобное печенье;
- вегетарианские бульоны и супы с протертыми овощами, овощные супы-пюре, супы с разваренными крупами (манка, рис, геркулес) или мелконарезанными овощами (картофель, тыква, морковь);
- некислый нежирный творог и творожные блюда (суфле, пудинги, паровые сырники и т. д.), молоко – только как часть готовых блюд, нежирные кисломолочные напитки;
- паровой или запеченный омлет из белков, допускается потребление желтка – не более 1 шт. в день;
- каши на молоке и воде, некоторые крупы (манка, гречка, овсянка и геркулес), допускается отварная вермишель;
- только готовые овощи (на пару, отварные или запеченные): картофель, цветная капуста, свекла и морковь;
- спелые фрукты в запеченном, вареном виде, а также в составе киселей, муссов и желе;
- слабый чай с лимоном, соки из сладких фруктов и ягод, отвар шиповника.
Для обеспечения организма необходимыми питательными веществами также назначаются специальные смеси, например Nutrien® Standard. Употреблять такую смесь можно самостоятельно, также есть специальные упаковки для получения питания через зонд.
Что нельзя есть при панкреатите
Запрещается при любой форме панкреатита употреблять:
Крупы — бобовые, кукуруза, ячка, являются тяжелыми для переваривания.
Наваристые жирные супы, с добавлением гороха, фасоли и мяса.
Овощи — перец, лук, баклажаны.
Острые и кислые соусы, майонез, кетчуп, хрен и горчица.
Жирные виды мяса и рыбы, копчения, колбаса.
Сладости — дрожжевые изделия, свежий хлеб, крем, шоколад.
Питье — кислые и сладкие соки, любой кофе, черный чай, алкогольные напитки.
Классификация и стадии развития острого гастрита
В зависимости от глубины повреждения слизистой оболочки желудка, распространённости, причины и характера воспаления выделяют следующие формы острого гастрита.
1. По глубине воспаления :
- поверхностный (до шеек желёз);
- глубокий (весь слой слизистой).
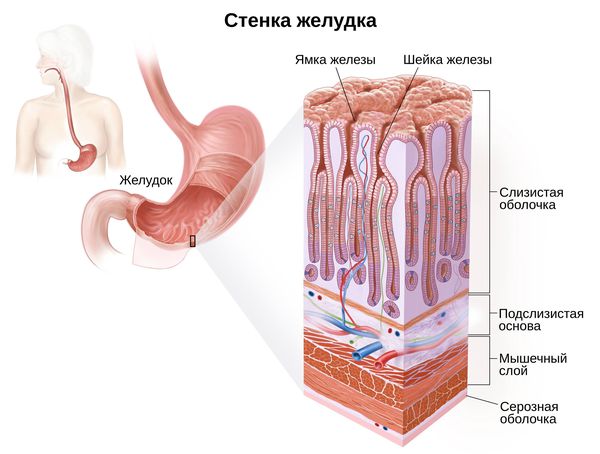
2. По распространённости :
- очаговый (локальный);
- диффузный (распространённый).
3. По этиологии (причине) :
- инфекционный (гастритическая форма острых кишечных инфекций, Helicobacter pylori);
- неинфекционный (аллергический, химический, аутоиммунный).
4. По характеру воспаления :
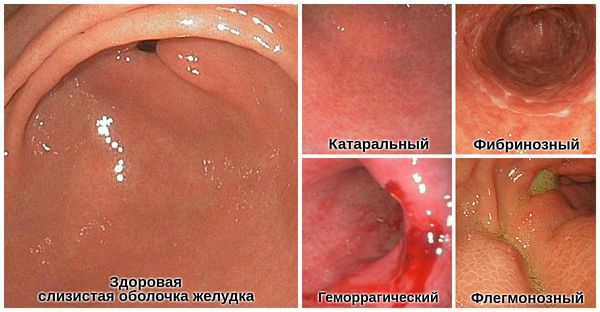
- Катаральный (простой) — наблюдается покраснение и отёк слизистой. Чаще всего возникает при неправильном питании. Наиболее характерно постепенное появление чувства тяжести и давления в эпигастрии, тошнота, отрыжка, изжога, неприятный привкус во рту. Через некоторое время к этим симптомам присоединяется боль острого или ноющего характера. На фоне боли возникает рвота.
- Фибринозный (дифтеритический) — довольно редкий вид острого гастрита. Его развитию способствуют тяжёлые инфекции и отравление кислотой. Симптомы перекликаются с признаками катарального гастрита. Отличается наличием серой или жёлто-коричневой плёнки на внутренних стенках желудка.
- Геморрагический — тяжёлая форма острого гастрита. Чаще связана с химическими поражениями слизистой оболочки желудка, например употреблением концентрированной кислоты, активной щёлочи или соли тяжёлых металлов. Симптомы возникают сразу после попадания этих веществ в желудок. У пациента возникает повторная рвота, не приносящая облегчения. В рвотных массах обнаруживается кровь и слизь. В ротовой полости и на губах могут проявиться следы химического ожога. На слизистой желудка наблюдаются признаки некроза (разрушения). Такая форма гастрита может наблюдаться при острой ишемии слизистой оболочки в результате тромбоза правой, левой желудочной артерии или стенозе чревного ствола.
- Флегмонозный (гнойный) — чаще является осложнением и терминальным течением острого гастрита. Происходит гнойное расплавление желудочной стенки и распространение гноя по подслизистой ткани. Связан с травмами, тяжёлыми инфекциями, осложнениями рака или язвы желудка. Развивается быстро, сопровождается ознобом, повышение температуры, резкой слабостью и рвотой, черты лица заостряются [12] .
Общие правила лечебного питания
При воспалении поджелудочной железы нужно соблюдать следующие правила питания:
- Продукты должны быть только запеченными или отварными (рыбу можно готовить на пару), жареные блюда запрещены больным панкреатитом;
- Блюда имеют комнатную температуру — слишком холодная и горячая пища противопоказана при заболеваниях ЖКТ;
- Каши готовятся только на воде, супы — на овощных отварах;
- Овощи необходимо тщательно измельчать;
- Допускается употребление только черствого хлеба, чтобы не вызвать вздутие кишечника из-за содержания дрожжей в продукте.
Для консультации и составления диеты для лечения или профилактики заболеваний поджелудочной железы, обращайтесь за помощью в клинику «Консилиум Медикал».
