Бессонница у мужчин
Бессонница у мужчин встречается реже, чем у женщин, поскольку они реже обращаются к врачам и обладают более устойчивым психологическим типом. При нарушении сна у мужчин могут возникнуть проблемы с памятью, концентрацией внимания, нарушения когнитивных функций, головные боли. Бессонница приводит к снижению работоспособности и развитию заболеваний сердечно-сосудистой системы. Неврологи и психотерапевты Юсуповской больницы с помощью современных диагностических методов выявляют причины бессонницы у мужчин.
Врачи проводят комплексную терапию, которая включает применение эффективнейших фармакологических препаратов, которые уменьшают нарушение сна, физиотерапевтических процедур, современных методик рефлексотерапии и психотерапии. Все усилия врачей направлены на лечение заболеваний, проявлением которых является бессонница у мужчин. Пациентам дают рекомендации по оптимизации образа жизни, диетическому питанию. Специалисты клиники реабилитации составляют индивидуальный комплекс упражнений, которые укрепляют нервную систему и способствуют восстановлению качественного сна.

Причины парасомний
Точные причины парасомний неизвестны. Ученые связывают их возникновение с процессами координации роста, развития мозга и тела маленького ребенка.
Во всех случаях повторяющихся парасомний необходимо исключение эпилепсии и неврологических заболеваний.
В зависимости от фазы сна, в которую парасомнии возникают, они делятся на два типа.
Состояния, классифицируемые как парасомнии
Выделим основные нарушения, сопровождающие засыпание-пробуждение у детей:
- Энурез. Малыш не просыпается при желании помочиться, что обычно происходит после 5 лет.
- Неясность сознания при пробуждении. Ребенок плохо понимает, что с ним, не реагирует на речь, дезориентирован.
- Лунатизм. Дети садятся на постели, невнятно говорят, иногда ходят, продолжая при этом спать.
- Кошмары. Сны яркие и страшные, с погонями, чудовищами.
- Бруксизм. Дети сжимают челюсти, раздается зубной скрежет.
- Страхи. Пробуждение сопровождается плачем, беспокойством, метанием и учащением сердцебиения.
Каждый возраст имеет набор наиболее распространенных нарушений. Ночные страхи часто присутствуют до подросткового возраста.
Выделим основные причины, которые провоцируют развитие парасомнии в детском возрасте:
- Эмоциональная и физическая перегрузка, чрезмерная впечатлительность и усталость, стресс.
- Наследственные факторы.
- Острые патологии влияют на функции нервной системы, провоцируя нарушения сна.
- Прием медикаментов, влияющих на ЦНС.
- Нестабильность режима, отход ко сну в разное время, смена часовых поясов.
- Переедание на ночь, употребление тяжелой острой пищи в позднее время.
Все эти факторы нарушают работу и без того несформированной нервной системы, которая реагирует смещением фаз сна-бодрствования.
При большом разнообразии форм парасомнии характерные признаки сильно различаются. В целом можно определить, что ребенок остается после пробуждения вялым и разбитым. Утренний подъем сопровождается неуверенностью, страхом. Плохой отдых не приносит бодрости, малыш часто плаксив, пребывает в плохом настроении.
Осложнениями парасомнии становятся травмы при ночном хождении, расстройство нервной системы. Ребенок становится излишне возбудимым или вялым, боится ложиться спать, откладывает отход ко сну, утомляясь еще сильнее.
При бруксизме, кроме истончения зубной эмали, нередко воспаляются десны.
Патогенез расстройства сна
Кратковременная инсомния может быть вызвана стрессом. В дальнейшем люди с гиперактивацией нервной системы начинают переживать по поводу трудностей засыпания и поддержания сна. Их беспокоят возможные последствия недосыпания, в результате ухудшается гигиена сна. В этом случае бессонница становится хронической.
При синдроме обструктивного апноэ сна происходит нарушение проходимости верхних дыхательных путей и их регулярное перекрытие, что затрудняет поступление кислорода в лёгкие. При остром недостатке кислорода возникает стрессовая реакция организма, активизируется симпатическая нервная система и повышается артериальное давление, что приводит к неощущаемым во время сна микропробуждениям. В этот момент мозг открывает дыхательные пути и дыхание восстанавливается.
Такие микропробуждения нарушают структуру сна, уменьшают стадии сна, которые важны для восстановления организма, в результате чего появляются различные по степени тяжести симптомы:
- днём человек чувствует сонливость, нарушение внимания и координации, раздражительность и агрессивность, в ночные часы — потливость;
- может произойти сбой в метаболизме веществ, возможно развитие сахарного диабета, снижение потенции;
- увеличение внутригрудного давления может привести к нагрузке на некоторые отделы сердца, что опасно эпизодами учащения и урежения пульса во сне, паузами в работе сердца и развитием жизнеугрожающих аритмий [6] .
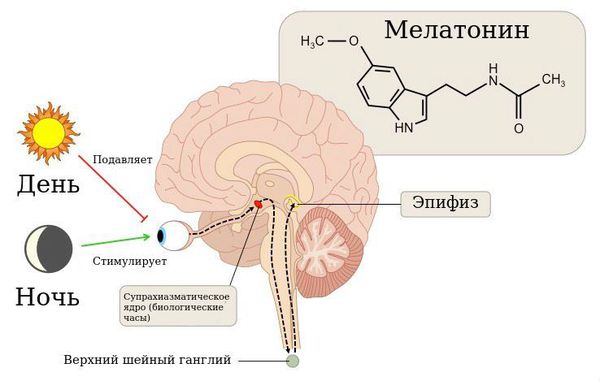
В патогенезе развития циркадианных нарушений сна важную роль играет гормон эпифиза мелатонин, отвечающий за установку цикла сна и бодрствования. В норме он вырабатывается только в вечерние и ночные часы. Время начала его секреции (19.30-22.00) определяет наступление биологического вечера в организме и способствует засыпанию примерно через два часа. Под влиянием освещения время начала выработки мелатонина может сместиться на более поздние или ранние часы. Это приведёт к трудностям засыпания в желаемое время или ранним утренним пробуждениям.
Двигательные расстройства сна возникают при нарушении процесса передачи электрических импульсов от нейронов к мышечной ткани, что связано с недостатком дофамина.
Нарколепсия развивается в результате снижения выработки нейромедиатора орексина А и B, стимулирующего бодрствование. Это происходит из-за развития аутоиммунной реакции, то есть организм сам уничтожает клетки мозга, вырабатывающие орексин, что приводит к его недостатку.
При парасомниях возникает диссоциация сна, то есть человек воспринимает ситуацию так, как будто она происходит не с ним. Такое состояние активирует стереотипную двигательную активность, и за счёт этого во время сна совершаются определённые движения.
Виды и симптомы парасомнии
Причинами парасомнии могут быть как неорганическая (до 70%), так и органическая (соответственно, 30%) патология. К неорганической первостепенно относятся нарушения, проявляющиеся в форме ночных страхов, лунатизма и кошмаров. К органической — проявления ночного энуреза, нарушения в REM-стадии сна, синдрома периодических движений во сне (чаще «синдрома беспокойных ног»). Однако описание заболевания в МКБ-10 несколько отличается от классификации нарушений сна, принятой AASM и WASM — согласно последним, парасомнии и нарушения движения во сне являются отдельными синдромами, как и проявления энуреза.
Симптомы некоторых парасомний
К наиболее часто встречающимся в практике врачей синдромам парасомнии относятся следующие, с присущими им симптомами:
- Ночные страхи . Проявляются как ночные крики, обусловленные чувством страха. Подверженный синдрому может внезапно сесть в кровати и закричать. При открытых глазах человек остается неконтактным. Состояние может сопровождаться мидриазом, тахикардией, гипергидрозом, тахипноэ, мышечным гипертонусом. По окончании приступа человек засыпает, либо пробуждается с частичной дезориентацией. Обычно данный вид парасомнии сопровождается полным амнезированием.
- Лунатизм (сомнамбулизм, снохождение) . Выражается в сложной двигательной активности. При лунатизме человеком выполняются как простые действия (он ощупывает одежду, потирает глаза), так и сложные — сидение на постели или вставание, хождение, рисование, игра на музыкальных инструментах, выход на улицу. При приступе наблюдается «отсутствующий» вид, он не идёт на контакт, не осознаёт опасности, есть риск нанесения вреда как себе, так и окружающим. Часто больных в этом состоянии сложно разбудить, а в случае успеха пробуждение сопровождается чувством страха.
- Сонный паралич . Выражается в продолжающемся в течение нескольких минут эпизоде, при котором человек не может совершать телодвижения. Однако сохраняются дыхательные и глазодвигательные функции. Проявляется на стадиях засыпания или пробуждения. При приступе сонного паралича человек ощущает страх или сильную тревогу. Регулярные проявления сонного паралича наблюдаются у 5–6% людей по всему земному шару; имеют место быть семейные случаи проявления синдрома.
- Обусловленные ФБС нарушения поведения . Включают в себя неосознанные сложные действия, возникающие в фазе быстрого сна, непосредственно связанные с сюжетом сновидения. При синдроме может возникать как простая моторика (к примеру, выражающаяся в движении руки), так и сложная, включающая сноговорение и крики.
- Сонный энурез . Выражается в непроизвольном мочеиспускании, происходящем во сне. Может представлять собой как единичные, так и еженощно повторяющиеся эпизоды. Обычно встречается у детей, с возрастом частота эпизодов снижается.
Лечение парасомнии
В случаях, когда парасомния не несет негативного влияния на повседневную жизнь пациента, она не требует лечения. В других случаях в зависимости от первопричины и особенностей парасомнии, наличия фонового заболевания ее терапия осуществляется неврологом, психологом, психиатром или их коллегиальными усилиями.
Немаловажное значение имеет создание правильного «ритуала» засыпания и соблюдение гигиены сна. У детей практикуют т. н. «программируемое пробуждение» — за 15-20 мин до времени, когда обычно происходит эпизод парасомнии, ребенка будят, а затем снова укладывают спать. При ночном энурезе пациентов специально будят, чтобы они сходили в туалет. Если эпизоды парасомнии связаны с активными двигательными актами, то принимают меры, чтобы обезопасить пациента во время сна. Например, убирают из комнаты острые и бьющиеся предметы, закрывают окна.
Среди немедикаментозных методов лечения основными являются психологическое консультирование, когнитивно-поведенческая психотерапия, психоанализ, психоаналитическая психотерапия. Применяется рефлексотерапия, электросон, лечебные фитованны с седативными сборами. В фармакотерапии парасомнии ведущее место отводится препаратам с ГАМК-ергическим эффектом, т. е. потенцирующим тормозное влияние ГАМК в ЦНС. К ним относятся бензодиазепины: клоназепам, лоразепам, диазепам, гидазепам и пр. По показаниям возможно применение седативных средств (корень валерианы, пустырник, настойка пиона и комбинированные фитопрепараты), антидепрессантов (имипрамин) и анксиолитиков (мепробамат, бенактизин, гидроксизин). В комплексной терапии парасомнии у детей используют ноотропные препараты, позволяющие ускорить созревание механизмов регуляции сна.
