Управление высоким уровнем холестерина и других липидов в крови
(Примечание: орфография и пунктуация вопросов сохранены)
Вопрос: Доброго времени суток, уважаемый Андрей Марьянович!
О Вас узнала совершенно случайно, при посещении форума https://www.vidal.by/patsientam/entsiklopediya/zabolevaniya-serdechno-sosudistoyi-sistemi-kardiologiya/upravlenie-vysokim-urovnem-holesterina-i-drugih-lipidov-v-krovi.html.
Интересует вопрос следующего содержания. Женщина,61 г.,гипертоническая болезнь 2 ст. Рост 164. Вес -67 кг.
На 20.09.2021 г. в норме все показатели ОАК, биохимического анализа крови. Холестерин общий -4.53 .
Далее,приводим ряд отклонений от нормы.Так, липопротеины высокой плотности ( ЛПВП) выходят на пределы референсных значений ниже нормы- 0.82 ммольл .Норма-1.68.
Липопротеины низкой плотности (ЛПНП) — 2.84 ммоль/л.Норма-4.14. Индекс атерогенности — 4.52. Норма -3.00. 25 -OH Витамин D общий ( 25-гидроксикальциферол)- 12.03. нг/мл .От 10 до 20- дефицит. от нормы.
Ответьте пожалуйста, возможно ли откорректировать и привести в норму показатель «хорошего»холестерина — ЛПВП., а также, каким образом устранить дефицит витаминов- Кальций общий (Ca)- и 25 -OH Витамин D общий. Насколько критичны приведенные отклонения от нормы? Показатели остальных витаминов в норме. Возможен ли прием бадов типа Омега-3,комплекса поливитаминов, либо необходимы медикаментозные препараты?
С уважением и благодарностью, Алена
Ответ: Здравствуйте, Алена.
К сожалению, приведенных данных о состоянии здоровья недостаточно для принятия решения. Поэтому, правильнее будет обратиться к врачу, имея при себе не только анализ липидов крови, но и результаты хотя бы основных методов исследования (электрокардиограмма, эхокардиография, УЗИ брахиацефальных артерий). Из того, что есть, я могу сказать, что уровень холестерина ЛПВП не требует медикаментозного вмешательства. Результаты современных исследований показали, что повышение холестерина ЛПВП не улучшает исходы. Низкий уровень данного показателя, как правило, встречается при низкой физической активности, сахарном диабете, ожирении и т.д. Поэтому, требуется изменение образа жизни с устранением факторов риска. Холестерин ЛПНП (2,84 ммоль/л) является нормой для здорового человека, но если есть сердечно-сосудистые заболевания и/или повреждение органов-мишеней при артериальной гипертензии, то это высокий уровень. Ответить на этот вопрос можно после соответствующего обследования. Уровень витамина D – низкий, что требует вмешательства. Для Республики Беларусь дополнительное применение витамина D должно быть с сентября по май. Можно использовать любые добавки с витамином D, начиная со среднесуточной дозы 2000 МЕ. Возможно, после повторных анализов потребуется изменение суточной дозы. Спасибо за вопрос.
Вопрос: Здравствуйте, меня зовут Инна. 53 года. Не курю. Вес в норме. Мой вопрос такой:
В сентябре 2020 переболела ковидом в средней форме тяжести. В августе 2021 года прошла диспансеризацию. Все показатели в норме, за исключением холестерина, он повышен, до болезни такого не было. Связано ли повышение с перенесённым заболеванием? Ведь во время и после болезни рекомендуется режим питания с большим количеством жиров животного происхождения, особенно молочных?
Ответ: Здравствуйте, Инна.
Прямая связь перенесенного COVID-19 и холестерина на сегодняшний день не обнаружена. Очевидно, речь идет об изменениях, которые произошли в Вашем образе жизни за последний год. Полное восстановление после перенесенной инфекции происходит гораздо быстрее, поэтому сегодня идет речь о полноценной физической активности, правильном питании и соблюдении других принципов здорового образа жизни. Избыточное потребление жиров животного происхождения никак не связано с выздоровлением после вирусной инфекции. Рекомендую Вам устранить имеющиеся факторы риска и чрез 1-2 месяца повторить анализ крови. Спасибо за вопрос.
Вопрос: Уважаемый Андрей Марьянович, позвольте задать Вам вопрос. Необходимо ли мне принимать лекарство для снижения холестерина с учетом следующих данных? Мне 75 лет, я человек без вредных привычек, ведущий довольно подвижный образ жизни. У меня нет избыточного веса ( скорее наоборот). Результаты анализа крови на холестерин следующие: холестерин- 6.08, ЛПВП-1,41 ,ЛПНП-3,76, триглицериды-0,72. Никаких лекарств постоянно не принимаю. При повышении давления принимаю каптоприл. Заранее благодарю за внимание.
Всего доброго, Наталья Бурак.
Ответ: Здравствуйте, Наталья
Принимать решение только лишь по одному анализу крови будет неправильно. Необходимо иметь более полную информацию о состоянии Вашего здоровья, которую можно получить при дообследовании. Если серьезных сердечно-сосудистых заболеваний, тяжелого поражения почек или сахарного диабета не будет выявлено, я бы Вам рекомендовал сохранять Ваш активный образ жизни без гиполипидемических препаратов. Спасибо за вопрос.
Вопрос Здравствуйте, профессор.
Мне 33 года, вес 59 кг, не курю и не пью, занимаюсь фитнесом, правильно питаюсь (в изобилии фрукты, овощи, орехи, масла, мяса мало и нежирное),курсами пью омега последние несколько лет, в роду больных гиперхолестенимией нет. Однако мой холестерин 7,75, ЛПНП 4,59, ЛПВП 2,83, индекс атерогеннрсти 1,74. Остальные показатели крови в норме. В течение последних 6 лет нахожусь на гормоно заместительной терапии по поводу удалённых яичников, холестерин высокий только последний год.
Скажите, компенсирует ли высокий уровень ЛПВП наличие высокого ЛПНП так что один нейтрализует другого? Какими препаратами можно нормализовать работу печени, чтобы она перестала вырабатывать излишки вредного холестерина?
Заранее спасибо за ответ.
Волосова Светлана
Ответ: Здравствуйте, Светлана.
То, что у Вас сейчас наблюдается в анализах, связано с развитием хирургической менопаузы. Основной риск развития сердечно-сосудистых заболеваний определяется уровнем холестерина ЛПНП, который у Вас высокий. Значения холестерина ЛПВП никак не влияют на сердечно-сосудистый риск. Поэтому ни о какой компенсации речи не идет. Омега3 жирные кислоты очень незначительно снижают уровень холестерина. Основное показание для их применения – это гипертриглицеридемия. Целесообразность применения гиполипидемических препаратов определяется наличием либо сердечно-сосудистых заболеваний, либо изменениями в сосудах, сердце, почках, что можно увидеть при проведении дополнительных обследований. Спасибо за вопрос.
Вопрос: Добрый день!
Меня зовут Владимир, мне 55 лет. Поставленные диагнозы — подагра и сахарный диабет (глюкоза — 6,83). По крайним анализам есть отклонения по следующим показателям: холестерин — 6,10, лейкоциты — 10,7, гематокрит — 49,4, количество тромбоцитов — 363, общий объем тромбоцитов — 0,37, средний объем тромбоцитов — 10,1, абсолютное количество нейтрофилов — 6,37, триглицериды общие — 3,98. Мочевая кислота — 599,6, С-реактивный белок — 6,2. Сократил количество потребляемого сахара, но всё равно употребляю достаточно высокое количество углеводов, так как без них не наедаюсь. Также в рационе мясо (в основном птица и овощи). Курю больше 40 лет, не бросал и боюсь даже думать об этом. Можно ли чем-либо компенсировать вред уровню холестерина от курения? Спасибо.
Ответ: Здравствуйте, Владимир.
Из того, что Вы написали, я вижу много серьезных факторов риска. У Вас очень высокий сердечно-сосудистый риск – это значит высока вероятность развития сердечно-сосудистых катастроф. Для того, чтобы снизить риск – необходимо серьезно заняться своим здоровьем. Без лекарственных препаратов Вам не обойтись. Необходимо обратиться к доктору. Видимые проблемы, требующие вмешательства: 1) сахарный диабет – должна быть отрегулирована гликемия; 2) подагра – не вне обострения должны применяться антиподагрические препараты; 3) гиперхолестеринемия – выполнение липидограммы и назначение статинов и подбор дозы так, чтобы уровень холестерина ЛПНП снизился до 1,4 ммоль/л. Возможно потребуется добавление второго гиполипидемического препарата; 4) прекратить курение; 5) обратить внимание на артериальное давление, скорее всего оно повышено; 6) обратить внимание на вес, скорее всего он повышен. Организм представляет собой единое целое, и только одно вмешательство не сможет компенсировать многие другие проблемы. Спасибо за вопрос.
Вопрос: Добрый день! У меня вопрос: какой холестерин присутствует в желчных камнях, и можно ли, регулируя уровень холестерина, избежать их образования?
Наталья
Ответ: Здравствуйте, Наталья.
Для начала нужно знать состав желчных камней, так как у разных людей он отличается. В ряде случаев об этом можно думать. Однако, в целом современная практика не предполагает коррекцию желчных камней гиполипидемическими препаратами. Спасибо за вопрос.
Вопрос: Добрый вечер!
Спасибо за статью. У меня уровень «плохого» холестерина равен 6.5 ммоль/л. Я работаю над снижением массы тела и питанием. Серьезные препараты пить не хочу.
Можете ли, пожалуйста, порекомендовать БАДы (например на iherb) и фиточаи?
Ответ: Здравствуйте.
Если речь идет о холестерине ЛПНП, то его уровень 6,5 ммоль/л – это очень высокий уровень. Такие значения никакими БАДами снизить до нормы невозможно. Снижение массы тела, увеличение физической активности добавят совсем немного в снижении холестерина. Поэтому сегодня вопрос должен решаться следующим образом – дообследование на предмет оценки состояния сердца, сосудов, почек и в дальнейшем принятие решения об адекватной гиполипидемической терапии. В противном случае останется очень высоким риск развития сердечно-сосудистых осложнений. Спасибо за вопрос.
Определение болезни. Причины заболевания
Гиперхолестеринемия — это те нарушения липидного состава крови, которые сопровождаются повышением в ней концентрации холестерина. Она является частным случаем дислипидемий, причём повышение уровня холестерина в крови является лишь симптомом, а вовсе не отдельным заболеванием. Поэтому врачу предстоит разобраться, с чем же связана гиперхолестеринемия в каждом конкретном случае, хотя не всегда это оказывается возможным, и в большинстве случаев умеренное повышение холестерина в крови обусловлено особенностями современного «западного» образа жизни.
Липиды — это вещества биологического происхождения, которые, в силу особенностей своего строения, нерастворимы в воде и растворимы в органических растворителях. [1] Наиболее известными (но отнюдь не единственными) представителями липидов являются жиры. К липидам также относится холестерин, его эфиры, фосфолипиды, воски и некоторые другие вещества.
Что такое обмен липидов? Это процессы поступления липидов с пищей и их всасывания в желудочно-кишечном тракте, транспорт по крови, поступление их в клетки, все сопутствующие химические превращения этих веществ, а также выведение их и продуктов их химических превращений из организма. Все эти процессы и объединяются суммарно понятием «обмен«, а любые нарушения на любом из этих многочисленных этапов − это, соответственно, нарушения липидного обмена, и нарушения обмена холестерина — один из вариантов таких нарушений, но, пожалуй, самый частый.
Две основные причины гиперхолестеринемии — неправильное питание и генетические особенности/аномалии. [2] Кроме того, некоторые заболевания (например, сахарный диабет, гипотиреоз, гломерулонефрит) сопровождаются повышением концентрации холестерина в крови. Приём ряда лекарств (глюкокортикоиды, гормональные контрацептивы, бета-адреноблокаторы) также может приводить к гиперхолестеринемии.
Установлено, что именно такие особенности питания, какие стали свойственны основной массе людей в рамках так называемого «западного образа жизни» примерно в последние сто лет, приводят к нарушениям холестеринового обмена, особенно в сочетании с малоподвижностью и курением. В частности, это избыточная калорийность рациона, высокое содержание в нём жирных сортов мяса, жирных молочных продуктов, полуфабрикатов, выпечки, маргарина, пальмового масла, сладостей, кондитерских изделий и наоборот, снижение потребления овощей, фруктов, бобовых, цельнозерновых продуктов. [3]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Почему повышается показатель?
Рост уровня холестерина в крови может происходить по разным причинам, но одна из основных – употребление высококалорийной пищи, в избытке содержащей животные жиры. Второй, почти такой же распространенной, является генетическая предрасположенность, то есть наследование аномального гена, обеспечивающего синтез холестерина от одного или обоих родителей.
Толчком к развитию гиперхолестеринемии могут стать некоторые заболевания и патологические состояния, такие как:
- гипотиреоз;
- сахарный диабет;
- желчнокаменная болезнь;
- нефротический синдром;
- прием медицинских препаратов.
Кроме того, в ходе изучения проблемы было определено достаточно большое количество факторов, способствующих повышению в крови концентрации холестерина. В свою очередь, они подразделяются на модифицируемые (поддающиеся коррекции) и не модифицируемые (которые изменить невозможно).

Основные причины гиперлипидемии
Модифицируемые
- малоактивный образ жизни (гиподинамия);
- злоупотребление пищей, богатой животными жирами;
- вредные привычки (прием алкоголя, курение).
- артериальная гипертензия (повышение артериального давления на постоянной основе);
- сахарный диабет (патология углеводного обмена (в частности, усвоения глюкозы));
- абдоминальное ожирение (у женщин объем талии свыше 88 см, у мужчин – 102 см).
Не модифицируемые
- мужской пол;
- возраст более 45 лет;
- присутствие в семейном анамнезе (у близких родственников до 55 – у мужчин) случаев развития раннего атеросклероза в виде семейной гиперхолестеринемии (СГ), инфарктов миокарда, инсультов.
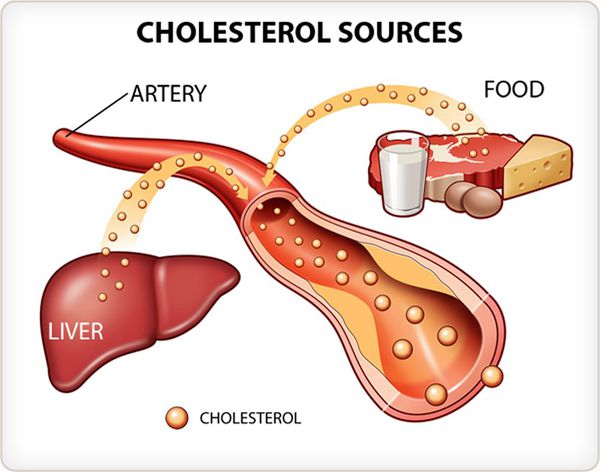
Печень и холестерин
Прежде всего необходимо обратить внимание на функциональное состояние печени — органа, производящего холестерин «на экспорт», т. е. для всего организма. Почему она вдруг производит больше этого вещества, чем нужно.
Вообще, синтез холестерина — процесс регулируемый. Это значит, что печеночные синтетические системы образуют его столько, сколько надо организму. При избытке пищевого поступления холестеринсинтетические системы снижают объем выработки. И наоборот. Это доказано экспериментами с радиоактивной меткой.
Однако при развитии атеросклероза количество холестерина в организме повышено. Именно поэтому появился термин «холестериноз» (Ю. М. Лопухин).
Весьма долго на вопрос о причинах нарушенной работы печени ответа не было. Предлагались различные версии, но все недостаточно доказанные. Однако в 1970-е гг. американский исследователь Катрин Фабрикант случайно обнаружила, что определенные вирусы способны нарушать именно холестеринсинтетические и липидсинтетические системы печени. Позднее эти результаты подтвердили результаты расширенных экспериментов, проведенных белорусскими исследователями.
Способность нарушать вышеуказанные системы печени отмечена у некоторых вирусов: респираторных (например, гриппа), энтеровирусов, гепаднавирусов. Но повреждения, вызываемые ими, оказались более или менее преходящими. Клетка через определенное время восстанавливает свои ферментные системы. И только повреждение, вызываемое вирусом герпеса, не подлежит репарации. Оно стойкое и остается навсегда. В результате атаки вируса герпеса печеночная клетка «не слышит» тормозных сигналов для остановки синтеза холестерина и продолжает образовывать это вещество, а также соответствующие апопротеиды в больших количествах.
В чем причина гиперхолестеринемии?
Наиболее частая причина повышения уровня холестерина – избыточное питание, малоподвижный образ жизни. Современный человек слишком мало тратит калорий, при «полноценном» питании. Определенную роль играет наследственная предрасположенность.
-
;
- снижение функции щитовидной железы (гипотиреоз);
- поражение почек в виде нефротического синдрома;
- нарушения деятельности печени;
- генетических заболеваний (семейная гиперхолестеринемия).
Гиперхолестеринемия может возникать и на фоне приема некоторых групп фармакологических препаратов.
- прогестины;
- анаболические стероиды;
- разные виды иммунодепрессантов.
- наследственная предрасположенность;
- излишняя масса тела;
- низкая физическая активность;
- хронические или острые стрессы.
Лечение
Фактически, единственным способом медикаментозно повлиять на концентрацию холестерина в крови (в сторону ее снижения) являются препараты из фармакологической группы статинов. Однако к настоящему времени накоплен обширный медико-статистический материал, достоверно свидетельствующий, во-первых, о недостаточной эффективности этих средств (т.н. резидуальный сердечнососудистый риск при такой терапии остается на уровне 60-70%), во-вторых, о недопустимо высокой вероятности осложнений и побочных эффектов, в т.ч. весьма тяжелых.
Поэтому одной из первоочередных задач современной научно-исследовательской медицины является поиск и апробация альтернативных, более действенных и безопасных способов контроля концентрации как общего холестерина, так и отдельных его фракций.
Однако статины в любом случае играют роль ultima ratio («последний довод»), к которому следует прибегать лишь при отсутствии эффекта от всех прочих мер. Начинают всегда с обследования и лечения выявленной патологии, часто латентной или малосимптомной (хронические соматические заболевания, эндокринно-метаболические расстройства и пр.), с самой серьезной коррекции образа жизни и повседневного рациона, цикла отдыха и нагрузок (физических и психических); с нормализации индекса массы тела и категорического отказа от вредоносных привычек.
