Дегенеративные заболевания позвоночника
В соответствии с МКБ под дегенеративно-дистрофическими заболеваниями позвоночника (ДДЗП) в медицине понимается обширная группа патологий костно-хрящевой ткани, которые часто бывают причиной хронических болей и постепенной деструкции позвоночного столба. К таким изменениям, иногда с инвалидизирующими последствиями, относятся: межпозвонковые грыжи, протрузии, остеохондроз, спондилолистез, отдаленные последствия переломов позвоночника и травм.
Дегенеративные заболевания позвоночника до определенного момента могут не беспокоить пациента, поэтому чаще всего являются «случайными находками» на КТ или МРТ. Однако со временем ситуация усугубляется — стеноз приводит к сужению межпозвонковых отверстий и позвоночного канала, остеопороз — к повышенной хрупкости и дистрофии позвонков, остеофиты и грыжи — к невралгиям.
Вопреки распространенному стереотипу, дегенеративные заболевания позвоночника распространены не только у пожилых пациентов и взрослых (медианный возраст — 40 лет), но могут быть выявлены и у более молодых пациентов. Некоторые распространенные ДДЗП, например грыжа Шморля, не влияют на качество жизни пациента и не требуют специального лечения или хирургического вмешательства. Однако их своевременная диагностика поможет пациенту скорректировать образ жизни (изменить двигательные привычки, добавить ЛФК, консервативные лечебные процедуры) и таким образом предотвратить возможные осложнения.
В этой статье мы расскажем, какие еще заболевания относятся к группе ДДЗП, как они себя проявляют, и что делать, если в КТ-заключении фигурирует этот диагноз?
Причины
Сейчас врачи сходятся во мнении, что основной причиной развития дорсопатии является малоподвижный образ жизни современных людей. Это связано с повсеместной автоматизацией, что снижает средний уровень физической активности.
Понимая дорсопатия, что это такое, возникает вопрос о провоцирующих ее факторах. Прежде всего, риски возникновения патологического состояния возникают в связи с особенностями современного обучения детей. Школьникам приходится находиться длительное время в сидячем положении. Это уже в детском возрасте изменяет природный мышечный тонус. Это приводит к нарушениям осанки, возникновению сколиоза и развитию других патологий. Из-за этого во взрослом возрасте возникают дорсопатии.
Другие факторы, вызывающие проблемы с позвоночником или околопозвоночными тканями:
Малоподвижность. Из-за повсеместного использования транспорта, интернета, гаджетов снижаются физические нагрузки. Это приводит к ослаблению мышечного корсета , повышению рисков травмирования и, как результат, развитию дегенеративных изменений.
Производственные факторы. Многие люди в силу своей профессиональной деятельности вынуждены длительное время в течение рабочего дня сохранять статичное положение. Кроме того по роду деятельности многим приходится выдерживать чрезмерные нагрузки на определенные мышцы. Это оказывает негативное воздействие на опорно-двигательный аппарат.
Психоэмоциональное напряжение. Стрессы вызывают повышенное напряжение мышц и изменению мышечный тонус. Наиболее часто проблемы с позвоночником возникают у руководящих лиц силовых, финансовых структур, которым приходится часто принимать ответственные решения.
Избыточный вес. При лишней массе тела нагрузка на позвоночник значительно увеличивается, что приводит к воспалительным процессам и дегенеративным изменениям. Проблему в таких случаях усугубляет гиподинамия.
Наследственность. Сегодня доказана генетическая предрасположенность людей к определенным заболеваниям костно-мышечной системы. По наследству, к примеру, передается слабость соединительной ткани. На фоне этого возникают условия для развития дорсопатии.
Симптомы дорсопатии
Основным симптомом «неспецифической» дорсопатии нижней части спины является боль, которая может локализоваться непосредственно в пояснично-крестцовой области, а также распространяться в ягодицы, нижние конечности (включая стопы), паховую область. Вторым по распространенности является миофасциальный синдром, сопровождающийся ощущениями мышечного напряжения, скованности внизу спины. Частое сопутствующее явление в подобных случаях — ограничение подвижности в определенных отделах позвоночника (функциональное блокирование). [4] [7]
При наличии клинически значимой межпозвонковой грыжи, спондилолистеза, спондилёза, миелопатии поясничного отдела симптомами могут стать онемение, жжение, «прострел», парез нижних конечностей.
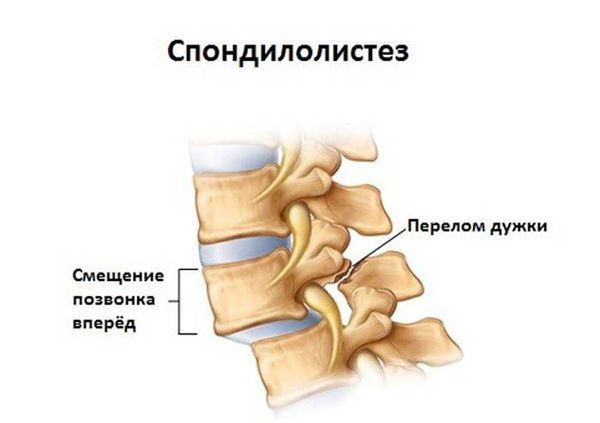
Редко встречающиеся «специфические» дорсопатии могут сопровождаться разнообразными системными симптомами основного заболевания (онкологического, инфекционного, ревматического и др.), имеющего в своих проявлениях болевой синдром внизу спины.
Патогенез
Наиболее часто (90%) дорсопатия обусловлена рефлекторным синдромом, который развивается при раздражении болевых рецепторов на фоне воспаления, смещения, перенапряжения, другого воздействия. В ответ на раздражение возникает спазм мышц, становящийся источником дополнительной болевой импульсации. Формируется порочный круг «боль – спазм – усиление боли».
У 10% пациентов причиной дорсопатии является сдавление спинного мозга, нервных корешков или позвоночной артерии. Компрессия провоцируется воспалением, травматическим повреждением, костными разрастаниями, нарушением нормальных анатомических соотношений между различными структурами позвоночного столба, образованием грыжевого выпячивания.
Раздражение болевых рецепторов при рефлекторном синдроме или компрессии нервных структур приводит к развитию асептического воспаления. С рецепторов сигналы передаются в головной мозг, который активирует продукцию противовоспалительных соединений в синапсах. Это стимулирует соседние нейроны, ядра таламуса, синтез цитокинов в нервных окончаниях. На фоне воспалительного процесса аксоны замещаются коллагеновыми волокнами, воспаление приобретает хронический характер.

Диагностика и лечение дорсопатии шейного отдела позвоночника
При появлении болей в области шеи необходимо пройти диагностику под контролем опытного врача. Это позволит выявить нарушения, отсечь неправильные диагнозы и идентифицировать патологию. На консультации врач:
- выясняет историю пациента;
- задает ему вопросы по организации быта и рабочего процесса;
- внимательно выслушивает накопившиеся жалобы.
Затем пациент получает направление на рентгенологическое обследование. При необходимости у него запрашивается снимок магнитно-резонансной томографии. На основании полученных данных выставляется диагноз. Лечение строго индивидуально, назначается с учетом возраста и состояния здоровья.
Хороший эффект в лечении дорсопатии шейного отдела позвоночника удается получить с применением методов мануальной терапии. Стандартные назначения в больницах включают прием лекарств, которые нейтрализуют симптомы болезни. При этом первопричина остается неисправленной. Мануальная терапия устраняет этот недостаток. С помощью мануальных методов воздействия, остеопатических техник и лечебного массажа удается скорректировать причину физиологичных нарушений в организме.
Эффект мануальных способов лечения объясняется просто. Дело в том, что дегенеративные процессы в структурах позвоночного столба разрушают его ткани. В результате этих изменений межпозвоночные диски проседают, развиваются признаки артроза, образуются очаги отложения солей. Убрать это можно в том случае, если восстановить диффузное питание. Всего 2-4 сеанса мануальной терапии хватает для устранения боли. Врач корректирует ситуацию, восстанавливает баланс структур, нормализует кровообращение, расширяет амплитуду движений пациента до нормальных значений.
С помощью приемов тракционной терапии и остеопатических практик врач нормализует положение позвонков, устраняя сжатие нервных окончаний. Питание мозговых центров восстанавливается, нормализуется кислородный баланс. В результате состояние пациента улучшается, уходит боль и усталость, исчезает ощущение упадка сил и опустошенности.
В дополнение к перечисленным методам в клинике доктора Длина применяются техники кинезиотейпирования и рефлексотерапия. Узнать подробности, задать интересующие вопросы и записаться на прием вы можете, позвонив нам по телефону или заказав звонок прямо на сайте.
Лечение дорсопатии поясничного и пояснично-крестцового отдела позвоночника
Лечение поясничной дорсопатии следует начинать с коррекции образа жизни. Врач в нашей клинике мануальной терапии каждому пациенту дает подробные рекомендации по изменению распорядка дня, включению в него физических упражнений и перерывов для отдыха во время выполнения профессиональных обязанностей. Также будет оказана консультационная помощь по вопросам обустройства спального и рабочего места с целью исключения факторов риска патогенетического влияния на целостность всех отделов позвоночного столба.
Необходимо понимать, что лечение дорсопатии поясничного отдела – это комплексный подход, включающий в себя постепенные изменения во всех сферах жизни. Определённое внимание уделяется рациону питания. Особенно это актуально для лиц, имеющих избыточную массу тела. Под руководством опытного врача нашей клиники будет составлен специальный повседневный рацион. Он обеспечит постепенное снижение массы тела, укрепление мышечного каркаса тела и поступление в организм с питанием всех необходимых аминокислот, витаминов и минеральных веществ.
Начинать лечение дорсопатии поясничного отдела позвоночника всегда нужно с купирования болевого синдрома. В официальной медицине для этого назначают инъекции нестероидных противовоспалительных препаратов. Но они усугубляют процесс разрушения хрящевой ткани. Мы применяет остеопатию и тракционное вытяжение. В сложных случаях к лечению подключаем фармакопунктуру.
После устранения боли и восстановления естественной подвижности начинается лечение дорсопатии пояснично-крестцового отдела, которое заключается в разработке индивидуального курса. Учитываются все особенности пациента, наличие у него проблем со здоровьем, возраст, род профессиональной занятости и многое другое. Такой подход обеспечивает быстрое выздоровление.
Комплексное лечение дорсопатии пояснично-крестцового отдела позвоночника в нашей клинике мануальной терапии гарантирует отсутствие рецидивов в течение последующих 3-5 лет. При выполнении пациентом всех рекомендаций лечащего врача рецидива остеохондроза и дорсопатии наблюдается на протяжение 10 – 15 лет и более.
