
Аллергические заболевания, их причины, лечение и профилактика
Содержание:
|
Ослабленная иммунная система создает благоприятные условия для развития аллергических болезней. Спровоцировать возникновение заболеваний могут лекарственные препараты, продукты питания, бытовая химия, физические факторы окружающей среды и прочее.
Что вызывает болезни?
Причины аллергических болезней следует искать в экологической обстановке, наследственности, погрешностях в питании, нарушении метаболических процессов, наличии хронических недугов, проблемах в работе ЖКТ, и даже нервные расстройства, стрессы, депрессии могут вызвать болезни аллергического характера.
Как распознать аллергию?
Аллергические болезни проявляются по-разному, к тому же каждый человек переносит ее по-своему, да и симптоматика зависит от формы болезни. Но все же, общие черты можно выделить:
- появление высыпаний на кожном покрове;
- кожа становится гиперемированной и отечной;
- образуются волдыри с жидкой субстанцией внутри;
- больного мучают жжение и зуд;
- насморк;
- веки становятся отечными;
- красные глаза;
- запор или диарея;
- сильный кашель;
- слезоточивость;
- веки становятся отечными;
- першение в горле.
Бывают тяжелые случаи, когда симптомы протекают более остро и выражаются отеком Квинке (ангионевротический отек), анафилактическим шоком. При таком течении аллергической болезни отекает все тело, ротовая полость, что провоцирует удушье (анафилаксию).
Facredit сервис поиска и подбора кредита онлайн.
Виды аллергических болезней
Все, кто имеет склонность к аллергическим заболеваниям, неоднократно переживали все те неприятные чувства, которые для них характерны. Это поражение дыхательных путей, кожного покрова, слизистых оболочек, глаз, нервные расстройства. В число этих неприятных проявлений входят бронхиальная астма, пищевая, нервная аллергия, конъюнктивит, дерматиты и многое другое.
Аллергические поражения дыхательных путей
Бронхиальная астма
Это неинфекционное заболевание, для которого характерно течение воспалительного процесса в области бронхов и легких. Когда аллерген, находящийся в воздухе, попадает на дыхательные пути, то больного начинает мучать мокрый кашель и удушье. Прием антигистаминных препаратов способен снять неприятные симптомы. Больной всю жизнь при обострении симптомов вынужден принимать b-стимуляторы, ингаляторы и гормональные препараты.
Аллергический ринит
Это заболевание также не связано с инфекциями и имеет аллергическое происхождение. Протекает недуг с сильным воспалением слизистой оболочки носа. Выражается аллергический ринит отечностью век, чиханием, слезоточивостью, зудом и высыпанием на кожных покровах. Спровоцировать аллергическую реакцию может пыльца растений, пыль, ароматизирующие вещества, вдыхаемые частицы плесени, медикаменты, химические вещества и продукты питания.
Синдром Леффлера
Возникает болезни на фоне приема лекарственных препаратов и при наличии в организме гельминтов. Рентгенограмма не показывает каких-то явных нарушений, и они могут быстро исчезать.
Синдром Стюарта — Зельцера — Анта
Встречается у больных с местной инвазией. На рентгеновских снимках обычно заметно наличие инфильтратов в области легких, а исследование УЗИ показывает заметно увеличение печени и селезенки.
Аллергический альвеолит
Аллергическое заболевание неинфекционного происхождения характеризуется ознобом, гнетущим кашлем, хрипами, свистом, трудностями при выдыхании воздуха. Болезнь возникает обычно у тех людей, кто долгое время контактирует с аллергенами (плесневые грибки, перхоть, шерсть и слюна животных, в том числе птиц, сено, домашняя пыль).
Аллергический бронхолегочный аспергиллез
Для этой болезни характерно наличие разных симптомов. А его причиной являются плесневые грибки.
Синдром Хайнера
Если назвать эту болезнь другими словами, то это – аллергия на коровье молоко. Течение болезни – тяжелое, сопровождается высокой температурой, пневмонией, сильным кашлем и нарушением работы кишечника.
Атопические аллергические заболевания
Слова аллергия и атопия нельзя назвать синонимами, даже несмотря на то, что их появление вызвано общим фактором, а именно аллергенами. Атопия связана с наследственностью и реакции на аллергены отличаются повышенной гиперчувствительностью. Аллергия имеет первичный или кратковременный характер. Аллергически заболевания атопического характера – это крапивница, бронхиальная астма, отек Квинке, дерматиты. Поражаются при этом легкие, кожные покровы, глаза и рото-носовая полость.
Кожные аллергические недуги
Аллергические реакции на коже могут возникнуть после попадания аллергена на кожу, употребления продуктов, вызывающих аллергическую реакцию, спровоцировать негативные последствия могут нервные потрясения. Аллергенами могут выступать бытовая химия, косметика, подгузники, латекс, одежда, сок некоторых растений, металлические предметы, солнце и пр..
Кожные аллергические болезни – это атопический дерматит, крапивница, токсикодермия, экзема, эпидермальный токсический некролиз, синдром Стивенса-Джонсона. Болезни появляются у пациентов разного возраста, поражает любой участок тела, вызывают шелушение, зуд.
Инфекционно-аллергические болезни
Эта категория состоит из тех инфекционных болезней, которые усугубляются аллергическим компонентом. Сама же аллергия может играть как второстепенную, так и основную роль. Такие заболевания носят хронический характер, рецидивы случаются часто. Инфекционно-аллергические болезни могут быть вызваны микробными препаратами, например, вакцинами. Примерами таких болезней можно назвать острый рассеянный энцефаломиелит, аллергический артрит и другие.
Диагностика аллергических болезней
Поставить диагноз «аллергия» можно только на основе подробных исследований, после специальной диагностики. Диагностическое исследование состоит из:
- консультации аллерголога;
- проведения анализов крови на выявление аллергена;
- скарификационный метод;
- провокационное тестирование;
- проведение кожных проб;
- постепенное исключение продуктов из рациона больного или элиминация.
Надо учесть, что детям до 5 лет проведение кожных проб и провокационные тесты запрещены.
Как лечат аллергические заболевания
Лечение любой аллергии начинается с установления аллергена и исключение контакта больного с ним. Для каждого пациента подбирается индивидуальная терапия.
- Антигистаминные препараты. Чаще всего врачи назначают Диазолин, Ксизал, Телфас и др.
- Кромоглициева кислота вводится в виде спреев, каплей, аэрозолей. Препараты этой группы: Интал, Кромогексал, Тайлед.
- Гормональные лекарства. Преднизолон, Дексаметозон и пр.
- Средства местного действия. Это разные мази и кремы – Фенистил-гель, Бепантен.
Если пациент в тяжелом состоянии, то необходимо введение внутримышечных и внутривенных инъекций.
Специалисты не рекомендуют полагаться на народные средства, которые могут даже усугубить аллергические реакции, что в ряде случаев — фатально.
Методы профилактики аллергических болезней
Здоровый образ жизни и профилактика аллергии помогут добиться продолжительной ремиссии. Для этого надо делать следующее:
• Избегать контактов с аллергенами.
• Проводить ежедневную влажную уборку в доме.
• На период цветения растений по возможности менять место жительства.
• Стараться не употреблять в пищу аллергенные продукты.
• Лечить хронические болезни.
• Показано санаторно-курортное лечение.
Поллинозы: этиология, патогенез, клиническая картина, диагностика, лечение, профилактика
Дата публикации: 20 июня 2019 .
Поллиноз (от лат. pollen — пыльца) — поражение дыхательных путей, конъюнктивальной оболочки, кожи, нервной, пищеварительной систем и других внутренних органов, обусловленное аллергическим воспалением в тканях вследствие повышенной чувствительности к пыльце растений.
Поллиноз не относится к числу заболеваний, влияющих на продолжительность жизни, показатели смертности, но пыльцевая аллергия существенно ухудшает качество жизни пациентов. Присоединение пыльцевой сенсибилизации отягощает течение аллергических болезней (бронхиальной астмы, атопического дерматита).
Поллиноз — пример классического атопического заболевания. Его развитие определяется генетическими и внешнесредовыми факторами. Патогенетическую основу поллиноза составляют IgE-опосредованные аллергические реакции.
Этиология
Провоцирует развитие поллиноза обладающая выраженной аллергенной активностью пыльца растений, широко распространенных в данной географической зоне.
Концентрация пыльцы в воздухе зависит от целого ряда факторов. Она выше в дневное время суток, сухую и ветреную погоду.
В нашей климатогеографической зоне можно выделить три периода пыления растений:
- весенний (апрель — май) — отмечается пыление деревьев ветроопыляемой группы (берёза, ольха, лещина, дуб);
- летний (июнь — июль) — максимум пыления злаковых (мятлик, овсянница, ежа, тимофеевка);
- летне-осенний (июль — сентябрь) — время пыления сорных трав (полынь, одуванчик, лебеда).
Клинические проявления
Аллергические заболевания, вызываемые пыльцой растений: аллергические заболевания глаз, аллергические заболевания ЛОР-органов, аллергические заболевания верхних дыхательных путей, бронхиальная астма, аллергические заболевания кожи. После окончания воздействия причинно-значимого аллергена аллергическое воспаление спонтанно регрессирует через 3—4 недели. Обострение аллергических заболеваний, обусловленных пыльцевой сенсибилизацией, возможно и вне сезона поллинации. Причиной может быть лечение фитопрепаратами, а также употребление в пищу продуктов, имеющих антигенное родство с причинно-значимыми растениями.
Наиболее частые клинические проявления поллиноза — аллергический сезонный ринит, аллергический сезонный конъюнктивит и бронхиальная астма.
Аллергический ринит — хроническое аллергическое воспалительное заболевание слизистой оболочки полости носа, сопровождающееся ощущением зуда или жжения в носу, многократным приступообразным чиханием с обильными слизистыми выделениями из носа и затрудненным носовым дыханием. Риниту часто сопутствует конъюнктивит.
Аллергический ринит может протекать в виде двух клинических вариантов:
- с преобладанием чихания и ринореи- ведущий при поллинозе, характеризущийся приступами чихания и зуда в носовой полости, выделением из носа обильной водянистой слизи.
- с преобладанием затрудненного носового дыхания — основным симптомом является заложенность носа. Чихание и зуд носа выражены незначительно либо полностью отсутствуют. В полости носа скапливается густая вязкая слизь, стекающая в носоглотку.
При риноскопии в период обострения аллергического ринита выявляются типичные изменения в виде отека и цианоза слизистой носовых раковин. В мазках-отпечатках и цитограмме слизи из носа отмечается эозинофилия. Риноманометрия позволяет зафиксировать повышенное сопротивление в носовых ходах. Нередко имеют место сопутствующие синуситы, полипы носа, гипертрофия аденоидной ткани.
Аллергический конъюнктивит. Для аллергического конъюнктивита характерно двустороннее поражение конъюнктивы глазного яблока и век, зуд и жжение в глазах, слезотечение, светобоязнь, чувство рези, ощущение «песка» в глазах. При массивном воздействии аллергена может возникать сосочковая гипертрофия хряща верхнего века. В тяжелых случаях наблюдается отек конъюнктивы. Нередко конъюнктивиту сопутствуют краевые кератиты. Сравнительно редко при поллинозах развивается увеит и центральный хориоретинит. Одним из доказательств аллергического характера воспаления служит обнаружение эозинофилов в отделяемом из глаз.
Бронхиальная астма с изолированной пыльцевой сенсибилизацией (кашель, хрипы, тяжесть в грудной клетке, затрудненное дыхание) характеризуется четкой сезонностью обострений, совпадающей с периодом поллинации «виновных» растений. Приступы развиваются при массивном ингаляционном поступлении пыльцы во время прогулок за городом, в парках, скверах, при выездах на дачу и др. После прекращения поллинации проходимость бронхов полностью восстанавливается. В зимний период года приступы отсутствуют. В большинстве случаев приступы астмы начинаются после нескольких лет проявления поллиноза в виде аллергического сезонного конъюнктивита и ринита, трахеобронхита, хотя возможно одновременное поражение верхних и нижних дыхательных путей. Бронхиальная астма как единственное проявление пыльцевой аллергии встречается у 11,0% пациентов с поллинозом.
Иногда может наблюдаться поражение верхних дыхательных путей в виде аллергического фарингита, ларингита, трахеита. При фарингите имеет место сухой поверхностный кашель, типичны першение, зуд и зернистость задней стенки глотки. Аллергический ларингит может сопровождаться охриплостью голоса, лающим приступообразным кашлем. При трахеите кашель сухой, нередко болезненный.
У некоторых больных возможны кожные проявления поллиноза: крапивница, отек Квинке, атопический и контактный дерматит. Обострения кожного процесса отмечаются летом.
Диагностика
Клиническая диагностика поллиноза основана на наличии типичных симптомов аллергического ринита, поражения глаз, приступов бронхиальной астмы, кожных изменений в весенне-летний период года, а также их повторяемости из года в год. В зависимости от спектра сенсибилизации клинические симптомы выражены в большей степени в период пыления причинно-значимых растений. В пользу аллергического генеза поражения свидетельствует отягощенность генеалогического анамнеза по атопии. Для личного анамнеза характерны ранние проявления атопии, наличие пищевой и лекарственной аллергии. В периферической крови в период обострения имеет место эозинофилия в ОАК. Эозинофилия выявляется также в мазках-отпечатках и цитограмме слизи из носа, отделяемом из глаз при рините и конъюнктивите, в мокроте при бронхиальной астме.
Методы этиологической диагностики поллиноза зависят от периода течения болезни. В сезон пыления причинно-значимых растений при наличии симптомов поллиноза диагностическое значение имеет лабораторное определение аллергенспецифических IgE (радиоаллергосорбентный тест, иммуноферментный анализ, хемолюминесцентный анализ).
В период ремиссии поллиноза основной метод этиологической диагностики — кожные аллергологические пробы. Наиболее распространены скарификационные кожные пробы и тест уколом (prick-test). Наибольшую диагностическую ценность представляют пробы с интенсивностью 3+ и более.
Противопоказания для проведения кожных проб:
- Острая фаза аллергического заболевания
- После острой аллергической реакции
- Обострение или декомпенсация сопутствующих хронических заболеваний
- Острые интеркурентные инфекции
- Туберкулез и ревматизм в стадии обострения
- Заболевания крови, онкологические , системные и аутоиммунные заболевания
- Нервные и психические заболевания в стадии обострения
- Беременность и период лактации
- Возраст до 3 лет
- Анафилактический шок, синдромы Лайела и Стивенса-Джонсона в анамнезе
- Период лечения антигистаминными, мембраностабилизаторами, гормональными средствами, бронхоспазмолитиками
В редких случаях при отрицательных кожных пробах или расхождении анамнеза и результатов кожных проб могут применяться провокационные пробы: назальные, конъюнктивальные. Провокационные пробы требуют специальной подготовки аллерголога и должны проводиться в условиях стационара.
Лечение
Программа лечения больного поллинозом должна включать элиминационные мероприятия, диетотерапию, медикаментозную терапию, специфическую иммунотерапию.
Элиминационные мероприятия . Пациентам с поллинозом в период пыления причинно-значимых растений рекомендуется избегать посещения загородной зоны (лес, луг), парков и скверов в городе. Необходимо занавешивать форточки марлей или тканью, что уменьшает поступление пыльцы в жилище. При аллергическом поражении кожи как проявлении поллиноза рекомендуется носить одежду с длинными рукавами и длинные брюки. В квартире не следует ставить букеты живых и сухих цветов, разводить цветущие растения. Пациентам с поллинозами не рекомендуется применять фитопрепараты.
Диетотерапия. Из рациона питания больных поллинозом рекомендуется исключать перекрестно-реагирующие пищевые продукты, мед, если при употреблении проявляется симптоматика.
При аллергии на сорные травы (полынь, подсолнечник, календулу, амброзию, цикорий и др.), желательно оказаться от употребления специй, зелени, растительного масла, горчицы, баклажанов, арбуза, кабачков, халвы, семечек, дыни, напитков, при приготовлении которых использовалась полынь (например, бальзамы, вермуты). Также следует быть осторожным с чесноком, медом, цитрусовыми, бананами, морковью. Вред здоровью способны причинить такие лекарственные растения, как пижма, полынь, мать-и-мачеха, одуванчик, ромашка, тысячелистник, календула.
При аллергии на пыльцу деревьев (ольха, яблоня, береза, орешники др.) можно ожидать аллергию от употребления орехов, моркови, некоторых фруктов и ягод (груш, яблок, вишни, черешни, маслин, киви, оливок, абрикосов), укропа, сельдерея, петрушки, березового сока. Также желательно исключить негативное воздействие на организм помидоров, огурцов, картофеля и лука. При лечении различных заболеваний нельзя пользоваться лекарственными ольховыми шишками, березовыми почками и листьями.
При аллергии на пыльцу злаковых трав (пшеницы, ржи, кукурузы, ковыля, овса) симптомы поллиноза могут усугубиться после употребления в пищу пива, хлебобулочных изделий, хлебного кваса, кофе, какао, копченой колбасы, каш (кукурузной, ячменной, ржаной, овсяной, рисовой).Осторожнее следует быть с цитрусовыми и клубникой.Из лекарственных трав рекомендуется отказаться от использования мятлика, лисохвоста, пырея, овсяницы, ковыля, тимофеевки, ржи, проса, ячменя, овса, кукурузы, риса, пшеницы.
Фармакотерапия. В базисной терапии поллиноза используют ступенчатый подход, основанный на тяжести симптомов заболевания.
Основным методом лечения поллиноза является аллерген-специфическая иммунотерапия (АСИТ), проводится под наблюдением врача аллерголога.
Эффективность АСИТ 70-90%. Может проявиться уже после первого курса, но обычно требуется 3-5. Эффект сохраняется в течение нескольких лет. Сразу после постановки диагноза определение показаний и противопоказаний
Показания к АСИТ (IgE-опосредованные заболевания):
- Риноконъюнктивит
- Легкая и средней тяжести аллергическая форма бронхиальной астмы при ОФВ1 более 70 % от должного после адекватной терапии
- Отсутствие должного контроля симптомов аллергии после элиминации аллергена
- Аллергические заболевания одновременно с риноконъюнктивальными и бронхиальными проявлениями
- Прием фармакологических препаратов длительно нежелателен или невозможен
- При нежелательных побочных эффектах при фармакотерапии
- Анафилактические реакции на яд жалящих насекомых
Противопоказания к АСИТ:
- Тяжелые иммунодефициты и иммунопатология
- Онкологические заболевания
- Тяжелые психические расстройства
- Невозможность соблюдения пациентом схем лечения
- Тяжелая астма, не контролируемая фармакотерапией (ОФВ1 менее 70% от должного при адекватной фармакотерапии)
- Возраст младше 5 лет
- ССЗ, когда применение адреналина может дать осложнение
- Лечение B-АБ, включая топические формы
Полезные советы и рекомендации для пациентов с поллинозом
- ограничить пребывание на улице в сухую жаркую погоду и утренние часы, так как концентрация пыльцевых аллергенов наиболее высока в это время;
- после возвращения домой меняйте одежду;
- принимайте душ не реже двух раз в день, обязательно мойте волосы;
- не сушите вещи после стирки на улице (балконе);
- ежедневно проводите влажную уборку в квартире;
- пользуйтесь очистителями воздуха, улавливающими пыльцу растений в помещении;
- необходимо занавешивать форточки марлей или тканью, что уменьшает поступление пыльцы в жилище.
- откажитесь от цветущих растений, букетов полевых цветов;
- на работе и дома по возможности не открывать окна, особенно в ранние часы и желательно до раннего вечера;
- избегать выездов на природу, где в данное время высокая концентрация пыльцевых аллергенов;
- рекомендован выезд в другие климатические зоны в период цветения растений;
- избегать контакта с родственными растительными аллергенами, пищевыми продуктами и фитопрепаратами так как употребление их внутрь или местно может привести к обострению поллиноза;
- необходимо занавешивать форточки марлей или тканью, что уменьшает поступление пыльцы в жилище.
- при аллергическом поражении кожи как проявлении поллиноза рекомендуется носить одежду с длинными рукавами и длинные брюки.
тщательно принимайте препараты, назначенные врачом, и ведите дневник своего состояния, это поможет врачу предупредить появления аллергии в будущем, просматривайте карты цветения в Вашем регионе.
Врач-аллерголог
отделения аллергологии и профпатологии
Нестерович С.П.,
Врач-интерн Бубиго В.В.
Сенная лихорадка: что это такое и как ее определить
Поллинозы (сезонный аллергический риноконъюнктивит) — представляют собой группу заболеваний представленных аллергическими реакциями, возникающими вследствие высокой концентрации пыльцы растений в окружающем воздухе.
Хотя данная группа заболеваний не имеет ничего общего с сеном, её по-другому ещё называют «сенная лихорадка».
Аллергические реакции на пыльцу могут наблюдаться с конца весны и до начала осени – время цветения различных растений.
В МКБ-10 сенная лихорадка внесена в раздел J30.1 – аллергический ринит, вызванный пыльцой растений.
- Причины возникновения и провоцирующие факторы
- Клиническая картина заболевания
- Стадии сенной лихорадки
- Диагностический поиск пыльцевой аллергии
- Лечение поллиноза
- Фармакологическое воздействие
- Оперативное лечение
- Альтернативные методы воздействия
- Диета при сенной лихорадке
- Профилактические мероприятия
- Прогноз
- Видеозаписи по теме
Причины возникновения и провоцирующие факторы
В роли этиологического фактора, вызывающего аллергическую реакцию выступает пыльца цветущих растений – это могут быть как цветы, так и травы, кустарники и деревья.
Главная причина развития – повышенная чувствительность (сенсибилизация) организма к раздражающему агенту.
Патогенез поллиноза основывается на повторном контакте сенсибилизированного организма с аллергеном.
При первичном контакте вырабатываются аллергенспецифические Ig E-антитела, которые связываются с рецепторами базофилов и тучных клеток, а уже при повторном внедрении аллергена в организм происходит их связывание с фиксированными на клетках антителами и запуск аллергической реакции.

Немаловажную роль отводят и провоцирующим факторам, которые сами по себе не вызывают заболевания, но при наличии причины увеличивают риск его появления и скорость развития ответной реакции.
К таковым следует отнести:
- сухую ветреную погоду – отмечается значительное увеличение пыльцы в воздухе;
- женский пол;
- городское место жительства;
- отягощённый наследственный анамнез: если хотя бы один из родителей имеет склонность к аллергии, то риск развития аллергического заболевания у ребёнка возрастает на 25%, если же оба родителя аллергики – соответственно на 50%;
- вредные привычки;
- частые инфекционные заболевания (преимущественно вирусного генеза) у маленьких детей, в особенности те, которые поражают слизистую оболочку респираторных путей;
- родовая травма;
- профессиональные вредности;
- проживание в определённой географической полосе.
Клиническая картина заболевания
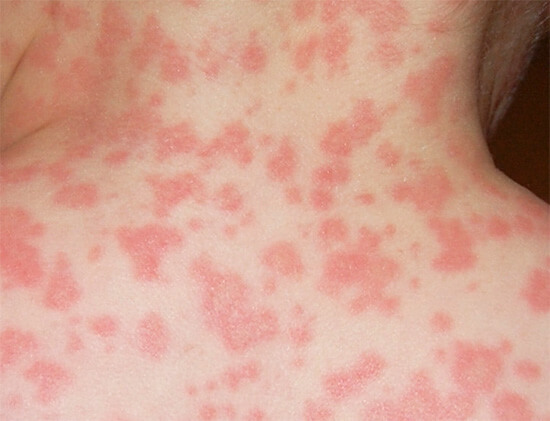
Поллиноз у детей – довольно частое явление, ведь впервые данная аллергическая реакция проявляется у детей и лиц молодого возраста. Ввиду лабильности нервной системы у детей, помимо основной симптоматики на первый план могут выходить такие проявления заболевания, как:
- повышенная раздражительность и капризность;
- нарушение режима сна и бодрствования.
А вот поллиноз у беременных женщин может возникнуть впервые во время вынашивание малыша. Это связано с гормональной перестройкой организма.
Наиболее подвержены развитию данного заболевания женщины, первый триместр беременности которых приходится на летний период, когда цветение растений в разгаре. После родов данный тип аллергической реакции может исчезнуть насовсем.
Ввиду того, что мелкая, порой невидимая глазу растительная пыльца оседает на кожных покровах и слизистых оболочках носа, симптомы можно условно разделить на 2 большие группы:
I.Респираторные и глазные проявления:
- ринит, для которого характерен сильный отёк слизистой оболочки носовой полости и, как следствие, сильный насморк в сочетании с заложенностью носа;
- анафилактический шок;
- нарушение обоняния;
- кашель;
- приступы удушья;
- чихание;
- конъюнктивит, сопровождающийся зудом век, слезотечением, дискомфортом глаз (ощущение песка в глазах), покраснением конъюнктивы и век. Поражение глаз всегда двустороннее;
- светобоязнь.
- зуд кожных покровов;
- высыпания по типу крапивницы (см. фото выше);
- экзема (мокнущий лишай);
- отёчность мягких тканей и подкожной жировой клетчатки (отёк Квинке).
Тяжёлое течение заболевания может провоцировать появление и обострение бронхиальной астмы с аллергическим компонентом.
В этом случае пациенты отмечают не только учащённые приступы удушья и надрывный кашель, а появление одышки не только при физической активности, но и в покое, а также тахикардию, приносящую значительный дискомфорт.
Стадии сенной лихорадки

Клиническую картину развития такого явления, как сенная лихорадка можно условно разделить на 2 стадии:
- I стадия – симптомы этой стадии нетяжёлые и, как правило, проходящие. Для неё характерно: зуд в носоглотке, першение в горле, зудящие ощущения в проекции трахеи, конъюнктивит со светобоязнью, ринит с обильным слизистым выделяемым, заложенность ушей.
- II стадия – начинается спустя 8 часов после первой и связана с прогрессированием воспалительного процесса, а также ответной иммунной реакцией. Выделяемое из носа и глаз приобретает гнойный характер, характерны приступы удушья, нередко развивается отёк Квинке, сыпь на теле становится обильной, нередко носит сливной характер. Может появиться контактный или атопический дерматит. Возможно повышение температуры тела. Поллиноз у взрослых и детей в этой стадии может провоцировать развитие осложнений со стороны других органов и систем. Так, нередки случаи осложнений со стороны:
- нервной системы – мигрень, раздражительность и нервозность, бессонница, повышенная утомляемость, плаксивость, потливость;
- пищеварительной системы – диспепсия, боли в животе, тошнота и рвота, снижение аппетита;
- мочевыделительной системы – цистит, нефрит, воспаление и появление отёчности наружных половых органов.
Диагностический поиск пыльцевой аллергии
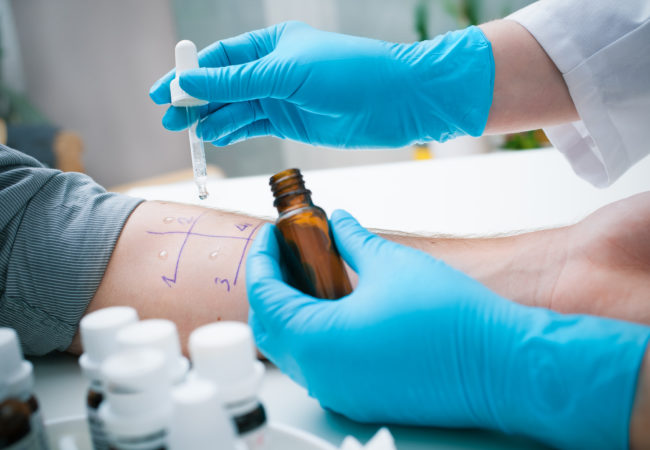
Поллиноз у детей и взрослых диагностируется на основании не только собранного анамнеза и клинической картины заболевания.
Он должен быть подтверждён рядом специальных методов обследования, проведением аллергопроб и, конечно, консультацией узких специалистов.
При сборе анамнеза особое внимание уделяется таким факторам, как: сезонность (когда заболевание дебютировало и, в какое время года наблюдаются обострения), генетическую предрасположенность, наличие контактного или любого другого типа аллергии ранее.
Среди базисных методов диагностики аллергии на пыльцу растений можно выделить:
- риноскопию – этот метод позволяет оценить состояние слизистой оболочки носовых ходов, передних отделов дна носа, нижней и средней раковины (передний конец), носовой перегородки. Это всё можно осмотреть при передней риноскопии. При аллергическом рините отмечается сильная отёчность слизистой, а также значительное сужение носовых ходов.
Для поллинозов характерным симптомом при риноскопии является отсутствие ответной реакции на орошение слизистой оболочки сосудосуживающими препаратами;
- провокационные тесты – проводятся под тщательным контролем медиков в условиях стационара. Крайне редко применимы по отношению к маленьким детям;
- кожные аллергопробы – их не проводят детям младше 3 лет, а также непосредственно во время обострения заболевания;
- определение в сыворотке крови Ig E (иммуноглобулина, являющегося индикатором аллергии);
- иммуноблотинг – такое исследование позволяет обнаружить наличие антител к аллергену;
- анализ мокроты, отделяемого из носа, конъюнктивы – позволяет обнаружить большое количество эозинофилов.
Немаловажной станет консультация узких специалистов: оториноларинголога, пульмонолога, дерматолога, офтальмолога, иммунолога.
Лечение поллиноза
Лечение поллиноза должно быть комплексным и включать в себя не только медикаментозное воздействие. В первую очередь необходимо ограничить контакт с аллергеном и после этого прибегать к помощи медикаментозных методов.
Фармакологическое воздействие
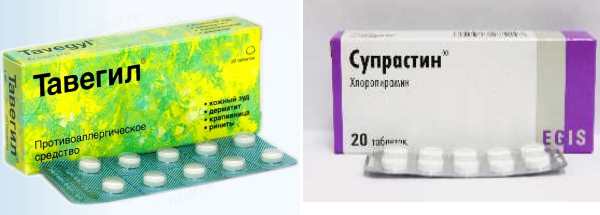
В основе фармацевтического воздействия на заболевания лежит применение таких групп лекарственных средств, как:
- антигистаминные препараты:
- системного действия – Фенкарол, Тавегил, Супрастин, Фексофенадин, Астемизол, Лоратадин;
- местного действия при кожных высыпаниях – Ц-дерм, Гиоксизон, Фенистил – мази, Азеластин, Левокабастин – спреи, Аллергодил, Виброцил – капли;
- глюкокортикостероиды:
- ингаляционные (при осложнённых формах и сочетании аллергии с бронхиальной астмой) – Беклометазон, Мометазон, Циклесонид, Будесонид – в виде ингаляций;
- местные – Мометазон, Флутиказон, Беклометазон – в виде назальных спреев;
- местные адреномиметики и другие сосудосуживающие препараты – показаны при выраженной отёчности носа:
- Ксилометазолин;
- Нафазолин.
Местное лечение применимо только при лёгкой степени заболевания. При средней и тяжёлой степенях течения показано комбинирование фармацевтических средств местно и системного назначения.
Поллиноз у беременных должен лечиться под тщательным наблюдением не только врача аллерголога и терапевта, но и гинеколога.
Оперативное лечение
В том случае, если поллиноз протекает крайне тяжело, не поддаётся консервативной терапии на протяжении длительного времени и сочетается со значительным сужением носовых ходов, то врачи могут поставить вопрос о целесообразности проведения операции по частичному удалению носовых раковин.
Альтернативные методы воздействия

К одному из альтернативных, но весьма действенных методов лечения поллинозов и предотвращения частых рецидивов является аллергенспецифическая иммунотерапия.
Он относится к патогенетическим методам лечения, то есть не просто устраняет симптомы болезни, а действует непосредственно на причину и механизм развития. Это такая методика, согласно которой организм должен получать аллергены в постепенно растущей дозировке.
Суть метода заключается в том, что организм больного человека постепенно привыкает к аллергену, и его чувствительность в значительной мере снижается.
Провоцирующий агент вводится подкожно или внутрикожно, гораздо реже – внутримышечно или интраназально. Курс лечения составляет порядка 5 месяцев.
Диета при сенной лихорадке
Диетическое питание при поллинозах основано на исключение из рациона тех продуктов питания, которые чаще всего могут провоцировать развитие перекрёстной аллергии. К таковым относятся: продукты пчеловодства, орехи, куриные яйца, некоторые крупы (манная, овсяная, пшеничная, перловая).
Рекомендуется полностью исключить продукты, содержащие красители. Несмотря на полезные свойства ягод и фруктов, от некоторых из них стоит отказаться: груши, яблоки, черешня, вишня, слива, айва, персики и абрикосы, малина, клубника, цитрусовые.
Профилактические мероприятия
Люди, страдающие аллергией на пыльцу растений, должны придерживаться всех правил, позволяющих свести к минимуму риск развития обострения.
Первой мерой профилактики является ограничение пребывание на улице в сухую ветреную погоду в период цветения аллергического провокатора. Дома лучше не открывать надолго окна и пользоваться специальными очистителями воздуха и функцией ионизации.
Активно проветривать жилое помещение лучше всего в дождливую погоду, не сопровождающуюся сильным ветром.
Регулярная влажная уборка и отсутствие в доме полевых и садовых цветов также значительно снижает риск появления аллергической реакции.
Так как полностью ограничить контакт с улицей невозможно, людям, страдающим аллергией на пыльцу, рекомендуется после прихода с улицы принимать душ и регулярно в течение дня полоскать горло, а также промывать нос и глаза с целью удаления даже минимального скопления аллергена.
Прогноз
Поллиноз относится к заболеваниям, которые можно контролировать. И хотя избавиться от него окончательно весьма проблематично, можно свести к минимуму его рецидивирование. Для этого достаточно соблюдать банальные меры профилактики, а в случае появления симптомов необходимо как можно раньше начать лечение.
Если не воздействовать на заболевание, оно может приобрести хроническую форму или трансформироваться в более сложную нозологическую единицу. Зачастую банальные поллинозы, которые остались без терапевтического вмешательства, перерастали в бронхиальную астму.
Так, поллиноз у ребёнка, на который можно воздействовать на ранних этапах развития, без должного лечения в дальнейшем причиняет немало хлопот и приводит к развитию более серьёзных заболеваний респираторного тракта.
Видеозаписи по теме
Пыльцевая аллергия Текст научной статьи по специальности « Клиническая медицина»
Аннотация научной статьи по клинической медицине, автор научной работы — Е.В. Передкова
Поллиноз (пыльцевая аллергия) – классическое аллергическое заболевание, в основе клинических проявлений которого лежит аллергическое воспаление, возникающее в ответ на воздействие пыльцевых аллергенов. Актуальность проблемы объясн яется широкой распространенностью и прогрессирующим ростом заболеваемости пыльцевой аллергией во многих странах, в том числе в России, где распространенность составляет от 10 до 25%.
Похожие темы научных работ по клинической медицине , автор научной работы — Е.В. Передкова
Текст научной работы на тему «Пыльцевая аллергия»
К.м.н., доцент кафедры клинической аллергологии РМАПО, г. Москва
Поллиноз (пыльцевая аллергия) — классическое аллергическое заболевание, в основе клинических проявлений которого лежит аллергическое воспаление, возникающее в ответ на воздействие пыльцевых аллергенов. Актуальность проблемы объясняется широкой распространенностью и прогрессирующим ростом заболеваемости пыльцевой аллергией во многих странах, в том числе в России, где распространенность составляет от 10 до 25%.
Распространенность пыльцевой аллергии зависит от природно-климатических, экологических и этнографических особенностей. Выделяют три основных периода пыления растений, связанных с одной из трех групп аллергенных растений: древесные, злаковые и разнотравье, сорняки.
Весенний период обострения поллиноза (апрель—май) связан с пылением деревьев: березы, ольхи, орешника, дуба, клена, ясеня и др. Пыльца хвойных деревьев (ель, сосна), которые пылят с середины мая до середины июня, причиной поллиноза бывает редко.
Летний подъем заболеваемости (июнь—июль) вызывает цветение злаковых трав. Наибольшей аллергенной активностью обладают дикорастущие злаки: тимофеевка,
овсяница луговая, ежа сборная, пырей, мятлик луговой, костер, лисохвост, райграс, меньшей — культивируемые злаки (рожь, кукуруза и др.).
Летне-осенний пик обострения связан с бурным пылением сорных трав (сложноцветных и маревых): полыни, лебеды, подсолнечника, чернобыльника, а в южных регионах — амброзии, конопли, цикла-хены. В зависимости от региона ведущая роль в этиологии полли-ноза принадлежит разным группам пыльцевых аллергенов.
Установлено, что в центральной полосе России чаще заболевание связано с сенсибилизацией к пыльце злаковых трав, деревьев, сорных трав. На юге России основные ал-лер гены амброзия, полынь, подсолнечник, кукуруза. В Сибири в спектре сенсибилизации преобладает пыльца деревьев и злаков.
У части пациентов отмечается аллергия к какому-то одному аллергену (моносенсибилизация). Однако в большинстве случаев выявляется сенсибилизация к нескольким аллергенам одной группы или разным группам аллергенов. У таких больных клинические симптомы присутствуют весь пыльцевой сезон.
Интенсивность клинических проявлений связана с концентрацией пыльцы растений в воздухе. Для каждого региона характерен свой график пыления растений.
Для появления клинической симптоматики достаточно содержания 20 пыльцевых зерен в 1 м3 воздуха. Пациенты с высокой степенью сенсибилизации реагируют и на меньшее содержание пыльцы.
Клинические проявления поллиноза
Самое частое проявление поллиноза — это аллергический ринит
(АР), он встречается в 95—98% случаев. Аллергическое воспаление в слизистой оболочке носа приводит к появлению приступообразного чихания, обильных водянистых выделений из носа, зуда, щекотания в носу, в носоглотке, иногда в ушах, заложенности носа. Ежегодно симптомы ринита появляются в одни и те же месяцы и даже числа, за исключением очень жаркой или холодной, дождливой погоды, когда палинация растений начинается раньше обычного или запаздывает.
Часто к симптомам ринита присоединяются симптомы аллергического конъюнктивита — зуд век, слезотечение, покраснение глаз, иногда отек век, ощущение инородного тела в глазах.
Установлена связь между аллергическим ринитом и бронхиальной астмой (БА). Пациенты, страдающие пыльцевым аллергическим ринитом, значительно чаще заболевают бронхиальной астмой, чем здоровые лица. Ринит предшеству-
ет развитию астмы у 32—49% пациентов. В редких случаях (4%) бронхиальная астма бывает единственным симптомом поллиноза. Как правило, у таких больных пыльцевая бронхиальная астма протекает особенно тяжело.
У 17—20% пациентов наряду с типичными проявлениями поллиноза развивается так называемая пыльцевая интоксикация — нарушение сна, раздражительность, иногда повышение температуры до суб-фебрильных значений, слабость, потливость, снижение аппетита, работоспособности.
Встречаются кожные проявления поллиноза: крапивница, ангиоотек, атопический дерматит, аллергический контактный дерматит, который возникает при обильном попадании пыльцы на открытые участки кожи. Для этих проявлений также характерна четкая сезонность, связь с пребыванием в определенной местности. Дерматологические симптомы могут развиваться и вне пыльцевого сезона при использовании кремов, мазей, лосьонов, содержащих растительные компоненты.
Возможно развитие редких, нетипичных проявлений пыльцевой аллергии. К редким проявлениям поллиноза относятся поражение урогенитального тракта (вульвова-гиниты, уретрит, цистит, нефрит) и желудочно-кишечного тракта (тошнота, рвота, боли в эпигаст-рии, расстройства стула).
У больных, сенсибилизированных к пыльцевым аллергенам, нередко развивается перекрестная пищевая аллергия к продуктам растительного происхождения (фруктам, овощам, орехам, пищевым злакам, бобовым, бахчевым культурам и др.). Перекрестная пищевая аллер-
гия может проявляться синдромом пероральной аллергии (зуд в ротовой полости, жжение, покалывание, отечность языка, губ, нёба), симптомами со стороны верхних и нижних дыхательных путей (ринорея, зуд крыльев носа, приступы чихания, заложенность носа, кашель, бронхоспазм), острой крапивницей, ангиоотеком, гастроинтестинальными симптомами (боли в животе, тошнота, рвота, диарея). Иногда возникает контактная крапивница (при приготовлении салатов, чистке овощей), она может сочетаться с респираторными проявлениями. Самое грозное проявление перекрестной пищевой аллергии — анафилактические реакции. Симптомы перекрестной пищевой аллергии могут возникать при приеме в пищу продуктов, имеющих перекрестную реактивность с пыльцой в любое время года.
Для диагностики поллиноза используют данные аллергологического анамнеза, результаты специфического обследования (кожные пробы с пыльцевыми аллергенами, при необходимости проводят провокационные тесты). Иногда возникает необходимость в применении лабораторных методов исследования (определение аллерген-специфических антител к аллергену в сыворотке крови).
К современным методам лечения поллиноза относят: элиминацию причинно-значимого аллергена, фармакотерапию, аллерген-специфическую иммунотерапию и образовательные программы для пациентов.
Предупреждение контакта с аллергеном
Поскольку течение заболевания, степень тяжести симптомов во многом определяются концентрацией пыльцы в окружающем воздухе, то элиминационные мероприятия — один из важных методов специфической терапии. Выезд в другую климатическую зону, лечение в безаллергенных палатах, которыми оборудован ряд лечебных учреждений, приводят к регрессу симптоматики. При пыльцевой аллергии элиминационные мероприятия позволяют уменьшить выраженность проявлений пыльцевой аллергии, снизить потребность в медикаментах. Больным рекомендуется: не выезжать за город и в зеленую зону, ограничить прогулки; сменять одежду после прогулок; носить темные очки на улице; принимать душ после пребывания на улице; кондиционировать воздух в помещении; проводить назальный душ изотоническими растворами; исключить продукты с перекрестными аллергенными свойствами и фитотерапию. Особенно важны элиминационные мероприятия для пациентов, которые имеют ограничения в применении фармакотерапии (беременные и кормящие женщины, дети раннего возраста, больные с тяжелой сопутствующей патологией).
Важную роль играют образовательные программы для пациентов. Доказано, что обучение пациентов способно изменить течение заболевания за счет улучшения контроля состояния и качества жизни. Пациент должен знать о своем заболевании и понимать, что для достижения успеха в лечении необходимы
усилия со стороны не только врача, но и самого больного.
Аллергенспецифическая иммунотерапия (АСИТ)
АСИТ изменяет характер реагирования организма на аллерген, влияет на патогенез поллиноза, помогая предотвратить прогрессирование болезни, появление новых симптомов, уменьшить вероятность расширения спектра сенсибилизации. В настоящее время доступны разные методы АСИТ, разные схемы лечения. Аллерговакцина может вводиться подкожно, сублингвально, интраназально. Ответы на все вопросы про АСИТ вы найдете в следующей статье этого номера журнала (стр. 6—8).
Фармакотерапия поллиноза состоит в использовании фармакологических средств, направленных на устранение основных симптомов ринита, конъюнктивита, бронхиальной астмы. В большинстве
случаев именно медикаментозное лечение позволяет контролировать симптомы пыльцевой аллергии. Разные группы препаратов оказывают различные клинические эффекты. В арсенале современной медицины имеется целый ряд медикаментозных препаратов, направленных на купирование и предотвращение симптомов поллиноза. К ним относят антигистаминные лекарственные средства, кромоны, интраназальные деконгестанты, антилейкотриеновые препараты, интраназальные и ингаляционные глюкокортикостероиды и др. Решение о выборе того или иного средства для лечения поллиноза принимает врач-аллерголог с учетом диагноза аллергического заболевания и степени его тяжести. В случае развития редких, нетипичных проявлений пыльцевой аллергии лечение назначают в зависимости от варианта поражения.
Пыльцевая аллергия — важная проблема современной аллерго-
логии. Несмотря на то что симптомы заболевания возникают в определенное время года, лечение необходимо проводить заранее. Своевременное обследование у аллерголога, выявление виновных аллергенов, идентификация клинических проявлений болезни, лечение, начатое на ранних этапах болезни, позволяют остановить его прогрессирование и избежать осложнений.
Глобальная стратегия лечения и профилактики бронхиальной астмы (пересмотр 2011 г.) / Под ред. А.С. Белевского. М., 2012.
Курбачева О.М. и др. // Рос. аллергол. журн. 2010. № 1. С. 32.
Ненашева Н.М. Современные подходы к диагностике и лечению аллергического ринита. М., 2010.
Передкова Е.В. и др. Поллиноз // Клиническая аллергология и иммунология. М., 2009. С. 351-361.
Bousquet J. et al. // Allergy. 2008. V. 63. Suppl. 86. P. 1.
Продолжается подписка на научно-практический журнал
Аллергические болезни

Аллергические болезни — группа заболеваний, обусловленных гиперчувствительностью индивида к определенным чужеродным веществам — аллергенам и протекающих с развитием IgE-oпoсредованной реакции иммунной системы. Необходимыми условиями для возникновения аллергии являются высокая специфичность (реакция строго на определенные антигены), сенсибилизация (повышенная чувствительность к данному аллергену) и повторное воздействие аллергена на организм.
Аллергические болезни
Аллергические болезни — группа заболеваний, обусловленных гиперчувствительностью индивида к определенным чужеродным веществам — аллергенам и протекающих с развитием IgE-oпoсредованной реакции иммунной системы. Необходимыми условиями для возникновения аллергии являются высокая специфичность (реакция строго на определенные антигены), сенсибилизация (повышенная чувствительность к данному аллергену) и повторное воздействие аллергена на организм.
Термин «аллергия», означающий в переводе с греческого «ответ, реакция на чужое», предложил использовать австрийский педиатр К. фон Пирке в 1906 г . За прошедшее столетие аллергические болезни приобрели масштабы эпидемии, а распространенность аллергии среди взрослых и детей продолжает неуклонно увеличиваться. По данным исследований, различными аллергическими заболеваниями в западных странах страдают 35% жителей, в России — от 17,5% до 30% населения. Эти обстоятельства обусловили выделение специальной медицинской дисциплины – аллергологии, занимающейся изучением болезней, связанных с реакцией гиперчувствительности. К числу наиболее распространенных аллергических болезней принадлежат аллергический ринит, бронхиальная астма, крапивница, атопический дерматит.
Этологическая классификация аллергических болезней основана на выделении причинно значимого аллергена; в рамках нее дифференцируют пищевую, бытовую, инсектную, лекарственную, инфекционную аллергию. По способу проникновения в организм различают аэроаллергены, контактные, пероральные, инъекционные аллергены. С учетом условий, в которых развилась аллергическая реакция, выделяют бытовую, профессиональную, сезонную аллергию. В зависимости от преимущественного поражения той или иной системы органов различают следующие группы аллергических болезней: аллергодерматозы (атопический дерматит, экзема, крапивница и др.), кишечные аллергозы (аллергический энтероколит), респираторные (аллергический ринит, аллергический трахеобронхит, бронхиальная астма), острые аллергические реакции (отек Квинке, анафилактический шок).
Симптоматика различных аллергических болезней обусловлена общими патогенетическими механизмами: выбросом в ткани или в кровь медиаторов тучных клеток и базофилов, которые вызывают характерные сосудистые и гладкомышечные реакции: отек, гиперемию, зуд, гипотонию, затруднение дыхания. При этом конкретная форма аллергии зависит от того, в каком органе или ткани аллерген вступит в контакт с иммуноглобулином E, фиксированным на поверхности клеток. Если это произойдет в респираторном тракте, может развиться клиника аллергического ринита или бронхиальной астмы, в конъюнктиве глаза — аллергического конъюнктивита, в поверхностных слоях дермы – крапивницы, в подкожной клетчатке – отека Квинке и т. д. Поскольку аллергические болезни имеют крайне разнообразные проявления, в своей работе специалисты-аллергологи тесно контактируют с дерматологами, пульмонологами, отоларингологами, гастроэнтерологами, офтальмологами, диетологами и врачами других специальностей.
Специфическая диагностика аллергических болезней заключается в сборе аллергологического анамнеза, проведении аллерготестирования (аллергопроб и провокационных тестов), определении общего и аллергенспецифических IgE, при необходимости – выполнении функциональных исследований (спирометрии с пробами, пикфлоуметрии). После выявления причинного аллергена необходимо принять незамедлительные меры по его элиминации, т. е. полностью исключить контакт с веществом, провоцирующим аллергическое заболевание. С этой целью может потребоваться изменить пищевые привычки, отказаться от использования определенной косметики, избавиться от мягкой мебели и ковров в доме, прекратить прием некоторых медикаментов, сменить сферу профессиональной деятельности и т. д. Современные принципы лечения аллергических болезней предусматривают проведение специфической гипосенсибилизации (АСИТ) путем введения в организм аллергенов в постепенно возрастающих дозах. После полного курса АСИТ стойкую ремиссию удается достичь в 70-80% случаев. Для неспецифической терапии аллергических болезней используются различные группы препаратов: антигистаминные, кромоны, кортикостероиды, бронхолитики и др. Из немедикаментозных методов применяется акупунктура, климатотерапия, гомеопатия, фитотерапия.
В разделе «Аллергические болезни» настоящего медицинского справочника представлена информация о наиболее распространенных нарушениях иммунологической реактивности. Эти материалы компетентно рассказывают о современных взглядах на причины и особенности течения аллергических болезней, а также подходах к их диагностике и лечению.
