Ахалазия пищевода: симптомы, диагностика, лечение
Ахалазия — это расстройство моторики пищеварительного тракта, когда нервные клетки и мышцы не работают должным образом. Расстройство может привести к трудностям с глотанием, боли в груди, срыгиваниям, кашлю и проблемам с дыханием, если пища попадает в легкие.
Ахалазия может поражать любую часть пищеварительного тракта, включая кишечник. Болезнь Гиршпрунга — это тоже разновидность ахалазии.
Пациентам обычно ставят диагноз в возрасте от 25 лет до 60 лет. Расстройство встречается у одного на 100 000 человек.
Причина неизвестна, и нет препаратов, но лечение может принести облегчение.
Причины
На разных этапах развития медицины выдвигались самые разные гипотезы относительно этиопатогенеза ахалазии кардии. Часть этих гипотез уже однозначно и достоверно опровергнута, другие, кочуя из учебника в учебник, остаются дискутабельными и до сих пор не получают достаточного подтверждения. Примером могут послужить воспалительная, «медленно-инфекционная» и, особенно, психогенная гипотезы. Согласно последней, при определенных психических расстройствах, психотравмах или вариантах личностно-эмоциональной конституции в коре головного мозга могут образовываться очаги застойного возбуждения, вследствие чего ЦНС отдает неверные или избыточные команды, в том числе и блокирующие рефлекторное расслабление кардиального сфинктера. Однако другие авторы не менее убедительно доказывают, что такого рода психические или психологические расстройства являются не причиной, а следствием грубых нарушений работы ЖКТ.
Иногда среди вероятных причин кардиоспазма акцентируют пороки внутриутробного развития, врожденные аномалии иннервации пищеводной мускулатуры и т.п. Предлагается также считать ахалазию кардии полиэтиологическим нейромышечным заболеванием (т.е. таким, которое может развиваться по одному и тому же сценарию под действием любой комбинации из нескольких возможных причин), либо же, наоборот, группой симптоматически сходных заболеваний, у каждого из которых имеется собственный этиопатогенез. Все эти концепции весьма уязвимы для критики, а обсуждаемые потенциальные причины являются, скорее всего, не более чем факторами риска.
Истинные же причины, которыми охватывались и объяснялись бы абсолютно все (или хотя бы важнейшие) клинические, статистические, динамические особенности кардиоспазма, на сегодняшний день неизвестны.
Классификация
Принимая во внимание морфологические признаки и клиническую картину, различают следующие стадии развития данного патологического процесса:
| Первая стадия | пищевод не расширяется, нарушение в прохождении пищи носит периодический характер; |
| Вторая стадия | умеренное расширение пищевода, появляется дисфагия и стабильный тонус кардиального сфинктера; |
| Третья стадия | пищевод расширен минимум в два раза, что обусловлено рубцовыми изменениями и значительным сужением пищевода |
| Четвёртая стадия | воспаление близлежащих тканей и деформирование пищевода. |
Следует отметить, что данные стадии патологического процесса могут развиваться как в течение месяца, так и нескольких лет. Все зависит от анамнеза и общего состояния здоровья пациента.
Лечение консервативными методами возможно только до третьей стадии — пока не начались рубцовые изменения. Начиная с третьей стадии лечение только хирургическое с медикаментозной терапией и диетой.

Как диагностировать ахалазию пищевода
Обструкция кардии и несущественная дилятация проксимального отдела наблюдается на всех стадиях заболевания. Характерные признаки прогрессирующей болезни можно увидеть на рентгеновских снимках. Заметным становится расширение пищевода, в нижнем отделе которого наблюдается сужение и клювовидное расширение в месте сужения.
Клинические признаки заболевания характерные, но нередко при обследовании пациентов после 50 лет их принимают за раннюю стадию рака пищевода. Наиболее эффективной для диагностики ахалазии является эзофагоскопия. Заболевание подтверждается изучением функциональных особенностей пищевода.
В нем выявляется дилятация просвета, сопровождаемая пониженным давлением. Также отсутствует перистальтика после глотания, а по всей протяженности пищевода поднимается давление. Точность диагноза подтверждает не раскрытый эзофагеальный сфинктер. У некоторых пациентов нарушения, связанные с отсутствием перистальтики, приводят к диффузному спазму. После глотания спазмы повторяются и усиливаются.

Ахалазия пищевода. Консервативное и инвазивное лечение
Лечение больных с ахалазией пищевода на ранних стадиях проводится в амбулаторных условиях и включает методы консервативного лечения.
Лекарственная терапия назначается врачом и включает группы следующие препаратов: нитраты, прокинетики, холинолитики и т.д. Назначается также лечебная физкультура, физиотерапевтическое лечение.
Если консервативного лечения недостаточно, то проводится пневматическая баллонная дилятация (расширение) нижнего пищеводного сфинктера.
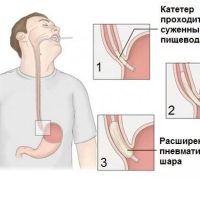
Для этого с помощью баллона, диаметр которого постепенно расширяется, достигают расширения и разрыва круговой мускулатуры кардии и суженного отдела пищевода. Обычно проводят несколько процедур с интервалом 3-4 дня. Основным признаком успешно проведенной дилятации является уменьшение степени дисфагии (затруднения прохождения пищи по пищеводу) и увеличение массы тела.
Хорошие и отличные результаты отмечаются у 60-80% пациентов, причем у пожилых даже более успешно.
Пневматическая дилятация пищевода – менее инвазивный метод и не сопряжен с операционным риском, не осложняется развитием желудочно-пищеводного рефлюкса.
Хирургическое лечение – эзофагокардиомиотомия, резекция кардии и другие варианты хирургического лечения проводятся при малой эффективности расширения пищевода с помощью баллона и при выраженных рубцовых изменениях нижнего пищеводного сфинктера (15-20% больных).
Пациенты с ахалазией пищевода должны находиться на диспансерном наблюдении. Проведение предупредительного и текущего лечения рецидивов и осложнений болезни улучшают ее прогноз.
Как выполняют пероральную эндоскопическую миотомию?
Во время хирургического вмешательства пациент лежит на спине и находится под общей анестезией (эндотрахеальный наркоз). Все манипуляции выполняют с помощью эндоскопа, введенного через рот. Операция состоит из пяти этапов:
- В подслизистый слой стенки пищевода вводят физиологический раствор, подкрашенный индигокармином, и делают на слизистой оболочке разрез длиной 2 см.
- В подслизистом слое проделывают тоннель, который заканчивается в стенке начального отдела желудка.
- Рассекают циркулярные мышцы пищевода, нижнего пищеводного сфинктера и кардиального отдела желудка.
- Тоннель в подслизистом слое тщательно осматривают, очищают, останавливают кровотечение и закрывают разрез специальными клипсами.
- С помощью эндоскопа проверяют проходимость пищевода и кардии.
