Как правильно спать при шейном остеохондрозе, грудном и поясничном, правильные позы
Из этой статьи вы узнаете: как правильно спать при шейном остеохондрозе, грудном и поясничном, как выбрать постель. Отличаются ли правила сна при остеохондрозе от правил здорового сна вообще, насколько сон помогает при заболевании.
Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Чем правила здорового сна отличаются от сна при остеохондрозе? Базовые рекомендации в этом случае одинаковые.
В целях профилактики заболевания всем людям (больным и здоровым) рекомендуют спать на ортопедических матрасах и подушках, поддерживая физиологическое положение тела во время сна.
При остеохондрозе для отдыха приходится искать комфортные позы, которые:
- не провоцируют напряжение, спазм мышц в пораженном сегменте;
- позволяют выпрямить позвоночный столб и растянуть мышцы спины и шеи, его поддерживающие;
- ослабляют давление на межпозвонковые диски (например, сон на боку снижает давление на грудной и шейный отдел позвоночника; на спине – уменьшает нагрузку на грудной и поясничный отдел, но повышает на шейный).
Как спят при остеохондрозе разной локализации:
- при шейном поражении – в положении на любом боку;
- при поражении поясничного и крестцового сегмента – на спине;
- при поражении грудного сегмента – на спине или на боку;
- свернувшись калачиком – при острой форме патологии в любом из отделов.

Правильные положения для сна при разных формах остеохондроза. Нажмите на фото для увеличения
Насколько помогает такой сон:
- Он существенно облегчает состояние больного во время обострения (когда очень трудно найти удобное положение, в котором уменьшается боль).
- Наряду с другими способами и средствами позволяет увеличить время ремиссии (бессимптомного течения патологии).
- Является одним из самых доступных и работающих способов профилактики рецидивов и осложнений болезни.
Рекомендации по поводу правильного положения тела во время сна можно получить у вертебролога или физиотерапевта.
Симптомы шейного остеохондроза у женщин
Как правило, симптомы шейного остеохондроза у женщин проявляются на 5-10 лет позже, чем у мужчин. В первую очередь, это связано с более поздним наступлением климакса и анатомическими особенностями (в т.ч. более легкой костной структурой).

До массового распространения компьютеров и спроса на “сидячие” профессии средний возраст появления симптомов шейного остеохондроза у женщин варьировался от 50 до 55 лет. Но сейчас болезнь “помолодела” до 40-45 лет.
В отличие от аналогичной проблемы у мужчин, симптомы шейного остеохондроза у женщин чаще включают:
- резкие скачки давления, в особенности, на погоду;
- бледность лица, синева на губах и кожных покровов;
- сниженная чувствительность, вплоть до онемения, кожи лица и шейно-воротниковой зоны, которая сопровождается покалыванием или мурашками;
- чувство тошноты, которое особенно усиливается в стрессовых ситуациях.
Следует помнить, что шейный остеохондроз — это заболевание всего организма, поэтому он может отрицательно сказаться на зачатии и течении беременности. Также симптомы шейного остеохондроза у женщин могут стать причиной дисфункции яичников и нарушения месячного цикла.
Симптомы остеохондроза
Основной симптом остеохондроза — это болевой миофасциальный синдром, то есть болезненный спазм мышц, следствием которого становится мышечная дисфункция.
Говоря о причинах возникновения болевого синдрома, выделяют боль, которая вызвана патологией структур позвоночника (иначе, вертеброгенные болевые синдромы), или боль иного происхождения (невертеброгенная боль). От того, какой вид боли выявлен, зависит выбор методики лечения.
Виды боли в спине:
1. Ноцицептивная — обусловлена тем, что на периферические болевые рецепторы воздействуют различные провоцирующие факторы (травмы или воспаления) при интактности всех отделов нервной системы. Для такой боли характерно появление зон постоянной болезненности и повышения болевой чувствительности в местах повреждения тканей.
2. Невропатическая — возникающая как итог патологического раздражения нейронов в периферической или центральной нервной системе, отвечающих за реакцию на физическое повреждение организма. Часто характерным признаком невропатических болей является снижение мышечной силы и нарушение чувствительности, проявляющееся, в частности, тем, что пациент испытывает боль в ответ на неболевые раздражители.
3. Дисфункциональная (психогенная) — возникает в результате изменений функционального состояния нервной системы или измененного восприятия человека. Нередко наблюдается ее усиление в покое после напряженной деятельности.
4. Смешанная — проявляется сочетанием нескольких разновидностей боли, описанных ранее.
Обычно боль в спине связана с раздражением болевых рецепторов мышц, суставов и связок, и это боль ноцицептивного характера. Пациент ощущает ее в месте возникновения (локальная боль) или на отдалении (отраженная боль). Невропатическую боль в спине обычно связывают с тем, что в процесс вовлечен корешек нерва или спинномозгового ганглия. Такая боль носит хронический характер.
Боли: мышечные и корешковые
- мышечная боль (миофасциально-тоническая) — проявляется спазмом и болезненным напряжением групп мышц одного или нескольких отделов позвоночника;
- корешковая боль (компрессионная радикулопатия) — сдавление одного или нескольких спиномозговых корешков, например грыжей диска.
Чувствительные расстройства
Чувствительные расстройства в виде покалывания и онемения встречаются редко и связаны со сдавлением спинномозгового корешка.
Двигательные нарушения на периферии и локальная симптоматика
Локальные и двигательные нарушения при остеохондрозе возникают редко. Стойкие симптомы остеохондроза проявляются снижением мышечной силы в руках или ногах.
Отраженную боль в спине вызывают заболевания внутренних органов (иными словами, висцерогенная боль).
С учетом причины возникновения остеохондроза, клинические проявления заболевания могут быть связаны с грыжей межпозвонкового диска или с дегенеративными (патологическими) изменениями в самом позвоночнике (например, артроз межпозвонковых суставов или образование остеофитов).
4 основных клинических синдрома, к которым может приводить каждый из вышеперечисленных вариантов:
- локальная местная боль;
- отраженная (рефлекторная боль), связанная с поражением костно-мышечных (фасциальных) структур;
- корешковый синдром (радикулопатия), вызванный раздражением или сдавлением спино-мозговых корешков;
- миелопатия – боль, возникшая в результате сдавления спинного мозга или его сосудов. [3][4]
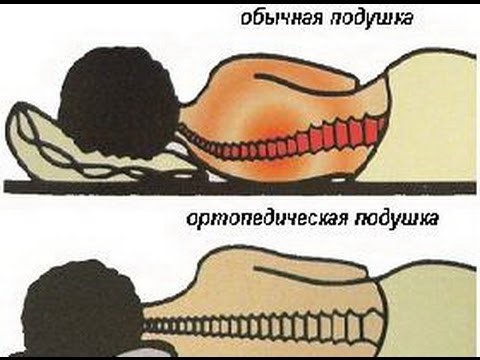
Какую подушку использовать при шейном остеохондрозе?
Головные боли и головокружения, возникающие по утрам, – главный признак нарушенного кровообращения, и подушка здесь играет немаловажную роль. Бытует мнение, что при остеохондрозе шейного отдела от подушки стоит отказаться вовсе, однако вертебрологи делать этого не рекомендуют. Анатомически нашей голове комфортно, находясь выше уровня позвоночника. В противном случае, мышцы будут всю ночь напряжены, а шея примет неправильное «повисшее» положение.
Подушка должна присутствовать во время сна, отвечая следующим характеристикам:
- Форма. Во время отдыха непременно должна быть квадратной или прямоугольной. Подушки-валики удлиненной или подковообразной формы хороши лишь при кратковременном дневном отдыхе.
- Высота. Согласно медицинским показателям – 9-14 см. Именно такая высота гарантирует правильное положение туловища: плечи слегка приподняты, шея немного выше уровня головы.
- Размер. Остается индивидуальным, однако подбирается, отталкиваясь от ширины плеч спящего. Главное, чтобы ширина подушки была не меньше.
- Жесткость. Она должна быть умеренной. Здесь стоит обращать внимание на собственные физические ощущения. Если же остеохондроз обострился, необходимо проконсультироваться со специалистом.
- Упругость. Следите, чтобы голова не западала. В таком положении шейные позвонки напряжены и не способны полностью расслабиться.
Нарушение сна при остеохондрозе шейного отдела
Очень часто нарушение сна при остеохондрозе шейного отдела является один из симптомов развития синдрома задней позвоночной артерии. Это тяжелейшее заболевание, которое приводит к резкому снижению работоспособности, провоцирует развитие инсультов и может закончится попыткой суицида или инвалидностью.
Поэтому, если появилось нарушение сна и у вас есть шейный остеохондроз, то нужно незамедлительно обратиться за медицинской помощью. Врач назначит УЗДГ, которое позволит определить состояние задних позвоночных артерий. После постановки точного диагноза будет проведено соответствующее лечение.
Сон при остеохондрозе шейного отдела может также нарушаться по причине острого болевого синдрома. Обычно такое наблюдается в периоды обострения хронического заболевания. Если в это время не предпринять меры для нормализации ночного сна, то будет только ухудшение состояния. Врачи в городской поликлинике в таких ситуациях часто используют фармаколочгеиские средства. В первую очередь это миорелаксанты. Они воздействуют блокирующее на способность мышц напрягаться. Но с другой стороны это становится причиной сильнейшего давления на итак пораженные межпозвоночные диски. Употребление миорелаксантов часто приводит к появлению межпозвоночных грыж во время ночного сна при резких движениях головой. Поэтому стоит хорошо подумать, прежде чем применять подобные средства.
Между тем вы сами может оказать себе помощь. При нарушениях сна во время обострения шейного остеохондроза нужно соблюдать следующие рекомендации вертебролога:
- укладываться спать в одно и тоже время, вырабатывать соответствующий режим труда и отдыха;
- за час до отхода ко сну выполнять комплекс гимнастики для расслабления мышечного волокна (разрабатывается индивидуально лечащим врачом для каждого пациента);
- принимать только рекомендованную позу;
- расслаблять без фармакологических средств мышцы шеи и воротниковой зоны;
- обеспечивать надежную поддержку шейному отделу позвоночника во время ночного сна (с помощью ортопедической подушки правильной формы и степени жесткости).
Нарушения сна могут проявляться ка в виде бессонницы, так и в виде постоянной сонливости, невозможности полноценно отдохнуть во время ночного сна. Все эти проблемы можно самостоятельно победить, если выбирать подходящий матрац, подушку и позу для сна. Об этом и поговорим далее.
Как спать на подушке при остеохондрозе (на какой лучше)?
Даже если выбрать идеальную позу для сна, но подушка при этом будет неподходящей, можно свести на нет расслабляющий эффект ночного отдыха и еще больше усугубить ситуацию. Поэтому пациентам с диагнозом «остеохондроз» врачи советуют выбирать для сна ортопедическую подушку.
Каким критериям должна соответствовать идеальная ортопедическая подушка:
ширина подушки должна соответствовать ширине плеч;
оптимальная высота, обеспечивающая анатомическое положение тела не должна превышать 5-10 см;
рекомендованная степень жесткости — средняя;
среди разнообразия наполнителей желательно отдать предпочтение искусственным полиэстерам с эффектом «памяти», который обеспечит правильное положение шеи во время сна.
Определиться с выбором идеальной подушки поможет врач-ортопед, который с учетом индивидуальных особенностей пациента посоветует наиболее подходящий вариант.