Тампонада сердца
Термином «гидроперикард» обозначают скопление более 50 миллилитров жидкости в полости перикарда. Нормальное ее количество — примерно 30 мл. Воспаление в перикарде начинается с болевого синдрома и выслушиваемого шума трения перикарда. Далее увеличивается количество жидкости в сердечной сорочке.
Влияние перикардиального выпота на динамику крови существенно зависит от скорости его накопления и растяжимости наружного листка перикарда. Если жидкость накапливается быстрыми темпами, могут случиться выраженные гемодинамики. А постепенное увеличение количества жидкости в течение долгого времени может никак не проявляться. Из-за перикардиального выпота усложняется наполнение кровью сердца, уменьшается ее приток, происходит застой в большом круге кровообращения и, частично, в малом.
Тампонада сердца появляется, когда скапливается большое количество жидкости, из-за чего ограничивается наполнение желудочков и предсердий, начинается застой в венах большого круга кровообращения и уменьшение сердечного выброса вплоть до полной остановки кровообращения. Экссудативный перикардит с тампонадой сердца делят на два вида: острый и подострый.

Клинические проявления и типичные симптомы

Симптоматика зависит от патогенеза заболевания. В случае хронического воспаления перикарда клиническая картина развивается медленно, на фоне основной болезни. При этом наиболее характерны следующие признаки:
- дискомфорт, ощущение тяжести в грудной клетке;
- одышка;
- слабость;
- ЧСС растет, однако пульс слабый, едва прощупывается;
- цианоз, потливость.
Выраженная клиника тампонады проявляется так называемой триадой Бека:
- пониженное АД;
- набухание вен шеи;
- глухие тоны при аускультации.
При гемоперикарде клиника развивается быстро, симптомы ярко выражены:
- резкая, острая боль за грудиной (особенно при разрыве сердечной мышцы);
- триада Бека;
- исчезновение пульса при вдохе;
- нарушение сознания (вплоть до обморока)
- бледность кожи и цианоз лица.
Классификация перикардитов
Различают первичные и вторичные перикардиты. Заболевание может быть ограниченным, занимающее основание сердца, частичным или же общим разлитым (вовлечена вся серозная оболочка).
Учитывая клинические данные, перикардиты бывают острыми и хроническими.
Острые перикардиты быстро развиваются, продолжаются не более полугода, среди них различают:
- Фибринозный перикардит (сухой);
- Экссудативный;
- Серозно-фибринозный перикардит;
- Геморрагический;
- Гнойный;
- С тампонадой и без тампонады сердца.
Хронический перикардит медленно развивается, продолжается более полугода и делится на:
- Выпотной перикардит;
- Адгезивный;
- Экссудативно-адгезивный;
- Бессимптомный;
- Перикардит с функциональными нарушениями сердечной деятельности;
- Перикардит с экстракардиальными сращениями;
- Констриктивный;
- Перикардит с диссеминацией воспалительных гранулем.
К невоспалительным перикардитам относятся:
- Гидроперикард;
- Гемоперикард;
- Хилоперикард;
- Пневмоперикард;
- Выпот при микседеме, уремии, подагре.
Среди перикардиальных новообразований выделяют:
- Первичные опухоли (доброкачественные и злокачественные);
- Вторичные;
- Паранеопластический синдром.
Среди редких заболеваний перикарда отдельно выделяют перикардиальные и целомические кисты. Такие кисты могут быть врождёнными и приобретёнными.
Патогенез тампонады сердца
Перикард — это фиброзно-серозный мешок, состоящий из двух листков, которые окружают сердце. Толщина перикарда составляет 1–2 мм, между его листками содержится 15–35 мл жидкости. Перикард играет роль механического барьера: он не даёт сердцу соприкасаться с окружающими тканями и оберегает его правые камеры от чрезмерного расширения.
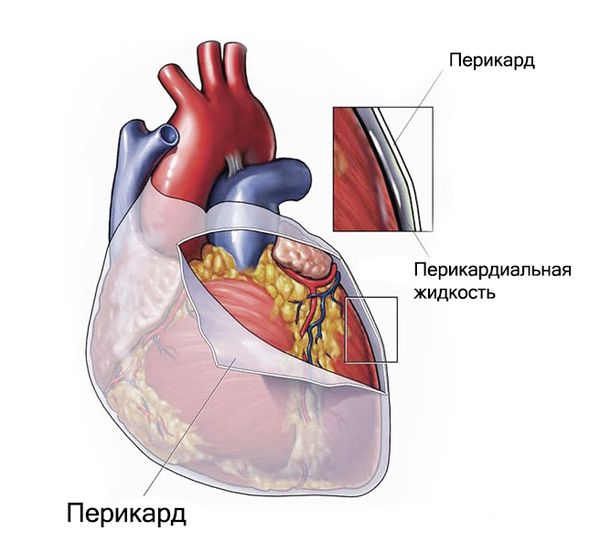
Давление в полости перикарда варьирует от 6 мм рт. ст. в конце вдоха до 3 мм рт. ст. в конце выдоха. Снижение давления на вдохе способствует заполнению кровью правых камер сердца. Благодаря разнице давлений в полости перикарда, предсердий и желудочков сокращается сердце. Его клапаны позволяют регулировать давление в полостях и кровь, собранная от внутренних органов, поступает в правые отделы сердца. Затем она попадает в лёгочные сосуды, проходит по лёгким, насыщаясь кислородом, и поступает в левые отделы сердца, откуда разносится по внутренним органам, отдавая им кислород.
Из-за скопления крови, жидкости, гноя, газа или тромбов в полости перикарда нарушается движение крови и изменяется давление в предсердиях, желудочках и перикарде. В результате сердце перестаёт нормально сокращаться.
На фоне повышенного давления в полости перикарда кровь из большого круга кровообращения перестаёт поступать в правое предсердие и снижается ударный объём левого желудочка. Сердце не может выполнять свою насосную функцию. Его камеры пустеют, снижается выброс крови и работа сердца останавливается. Симптомы тампонады развиваются, когда давление между правыми отделами сердца и полостью перикарда полностью исчезает [1] [2] [3] .
Стадии тампонады сердца
Развитие тампонады сердца можно разделить на раннюю и позднюю стадии, с соответствующими различиями в выраженности гемодинамических нарушений и степени, в которой компенсаторные механизмы способны сохранять сердечный выброс. Тампонада только будет развиваться при условии, что происходит прогрессирующее повышение перикардиального давления. Необходимое условие для устойчивой перикардиальной гипертензии – объем выпота, превышающий объем перикардиального резерва, и скорость накопления жидкости, превышающая скорость перикардиального растяжения.
Ранняя стадия
На ранней стадии тампонады сердца жидкость заполняет объем перикардиального резерва и перикардиальное давление начинает повышаться. Давление заполнения правых камер сердца ниже, чем в левых и в первую очередь страдает с ростом давления перикарда. По мере прогрессирования тампонады градиент давления заполнения камер сердца снижается, что приводит к значительному снижению венозного возврата.
Правое предсердие и правый желудочек сжимаются и происходит нарушение их диастолического наполнения, так как давления правых камер минимальны в диастолу. По мере снижения возврата венозной крови в правое предсердие происходит подъем центрального венозного давления. Нарушение заполнения правого желудочка приводит к недонагруженному желудочку, который работает на нижнем конце кривой Франка-Старлинга. Недозаполнение и ограничение сократимости приводят к низкому ударному объему.
Поздняя стадия
По мере того, как перикардиальное давление поднимается достаточно, чтобы преодолеть давление наполнения левого предсердия и левого желудочка, происходит резкое снижение сердечного выброса. Хотя происходит уменьшение коронарного кровотока, при тампонаде механизм нарушения работы миокарда является обычно не ишемическим. Процесс сопровождается истощением компенсаторных возможностей, с увеличением задержки жидкости, уменьшением сердечного выброса и венозного возврата, приводя к состоянию обструктивного шока и остановке сердца.
Прогноз
Прогноз при синдроме Дресслера, как правило, благоприятный. Вместе с тем его течение иногда принимает затяжной рецидивирующий характер. Кроме того, имеются данные о том, что выживаемость в течение 5 лет среди перенесших этот синдром, хотя и незначительно, но снижается.
Аутоиммунный процесс развивающийся после инфаркта миокарда и проявляющийся перикардитом, плевритом, воспалительными заболеваниями суставов и сосудов. Лечение проводится с помощью противовоспалительных препаратов.
