Вульвовагинит
Причины вульвовагинита, лечение и первые симптомы (фото)
Вульвовагинит относится к одним из самых распространенных гинекологических заболеваний. Этой патологии наиболее подвержены девочки первого года жизни, а также лица препубертатной и постклимактерической возрастных групп. Но при наличии предрасполагающих факторов сочетанное поражение вульвы и влагалища может развиваться и у женщин репродуктивного возраста.
Хотя вульвовагинит не относится к потенциально жизнеугрожающим состояниям, его лечению уделяется особое внимание. Это связано не только с имеющимся у пациенток физическим дискомфортом. Воспаление наружных половых органов и влагалища может осложняться восходящей мочевой инфекцией с последовательным развитием уретрита, цистита и пиелонефрита. Возможно поражение шейки матки с инфицированием эндометрия.

Что это такое?
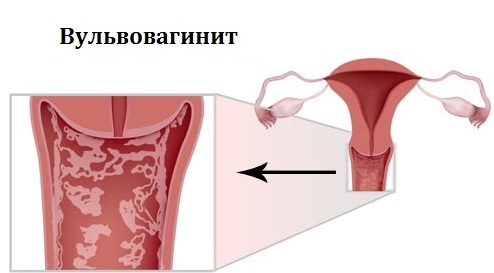
Вульвовагинит — воспаление вульвы (вульвит) и слизистой оболочки влагалища (вагинит). Встречается преимущественно у девочек, женщин пожилого возраста и очень редко у женщин детородного возраста. Возбудители вульвовагинита — гнойная и кишечная флора, гельминты (острицы) и др.
Причины вульвовагинита
К провоцирующим факторам и основным причинам воспалительных заболеваний нижних отделов женских половых органов относят:
- гиповитаминоз;
- физиологические причины: беременность, менструация;
- гормональные изменения: во время беременности, в период менопаузы;
- бесконтрольный прием антибиотиков, гормональных препаратов;
- химиотерапия и лучевая терапия при онкологических заболеваниях;
- пониженный иммунитет и иммунодефицитные состояния (ВИЧ-инфекция);
- несоблюдение гигиены половых органов;
- эндокринные заболевания (сахарный диабет, гипотиреоз);
- детские инфекции у девочек ( корь, скарлатина);
- заболевания желудочно-кишечного тракта и аллергические заболевания;
- прерывание беременности, выскабливания по медицинским показаниям;
- травматические повреждения половых органов(грубые половые сношения, первый половой акт, разрывы во время родов, ношение тесного и синтетического белья, ношение внутриматочной спирали);
- инфекции, передающиеся половые путем (ИППП): частая смена половых партнеров, отказ от использования презервативов -это главные причины заболеваемости воспалительными заболеваниями специфической этиологии ( хламидиоз, гонорея и т.д.).
На сегодняшний день все чаще вульвовагинит возникает в результате наличии скрытых инфекций, таких как: уреаплазмоз, микоплазмоз, хламидиоз и т.д. данная инфекция может передаваться от матери к ребенку во время родов, а также контактно-бытовым путем.
Важное значение в появлении вульвовагинита имеет снижение эндокринной функции яичников, ожирение, сахарный диабет, а также другие заболевания, ведущие к снижению сопротивляемости организма к инфекциям.
Классификация вульвовагинитов
В настоящее время при постановке диагноза учитывается несколько характеристик заболевания. Поэтому одновременно используются несколько клинических классификаций вульвовагинитов:
- По виду возбудителя: неспецифический бактериальный, специфический, туберкулезный, дифтерийный, вирусный, грибковый (кандидозный), протозойный.
- По наличию инфекционного агента: инфекционный и первично-неинфекционный.
- По типу течения: острый, подострый и хронический.
К первично-неинфекционным формам заболевания относят аллергический вульвовагинит, воспаление вследствие инородных тел влагалища, онанизма и травм, глистные инвазии, изменения тканей на фоне дисметаболических и эндокринных расстройств. [adsen]
Симптомы вульвовагинита
Вульвовагинит ( см. фото) может протекать в острой или хронической форме, при этом симптомы заболевания будут отличаться.
Симптомы острого вульвовагинита:
- покраснение, отечность вульвы;
- боли в низу живота, которые иногда могут отдавать в крестец;
- зуд и жжение в области половых органов, которые усиливаются во время мочеиспускания;
- боли в области наружных половых органов;
- затруднение мочеиспускания, которое иногда сопровождается затруднением дефекации;
- общая слабость;
- выделения из влагалища, чаще всего гнойного характера;
- болезненность полового акта;
- если вульвовагинит вызван кишечной палочкой, то отмечаются жидкие выделения из влагалища желто-зеленого цвета, которые имеют неприятный запах.
Симптомы специфических разновидностей вульвовагинита:
- гнойные выделения;
- зуд, жжение, боли;
- частые болезненные мочеиспускания;
- симптомы гонореи у женщин относительно быстро проходят.
- после заражения заболеванием проходит инкубационный период, который составляет 3 – 5 суток;
- пенистые выделения из влагалища серо-желтого цвета с неприятным запахом;
- зуд и жжение, покраснение наружных половых органов;
- при гранулезной форме заболевания слизистая оболочка влагалища имеет как бы зернистую поверхность, ярко-красный цвет.
- заболевание имеет инкубационный период, который составляет 3 – 4 недели;
- на месте внедрения возбудителей возникает твердый шанкр: эрозия или язва округлой или овальной формы, в области которой имеется уплотнение кожи;
- во время заболевания женщину не беспокоят боли;
- увеличиваются лимфатические узлы в паховой области;
- через некоторое время отмечается общее недомогание, у женщины поднимается температура тела – развивается вторичный сифилис;
- на слизистой оболочке вульвы появляется много узелков, которые безболезненны, но содержат внутри большое количество возбудителей, поэтому очень заразны.
- на фоне покраснения, отечности, зуда и жжения, болей возникают белые творожистые выделения из влагалища.
- в области вульвы возникают пузырьки, которые вскрываются, оставляя после себя эрозии. В дальнейшем на месте эрозий остаются корочки.
- заболевание продолжается 2 – 4 недели;
- отмечаются общие симптомы: повышение температуры тела, слабость, вялость;
- на коже и слизистой оболочке вульвы появляются пузырьки диаметром 2 – 8 мм, которые лопаются и оставляют язвочки.
- Характерное проявление папилломавирусного вульвовагинита – остроконечные кондиломы, которые возникают на коже и слизистых оболочках в области наружных половых органов и ануса. Постепенно они растут, сливаются между собой, и иногда достигают таких больших размеров, что напоминают опухоли. При этом половые сношения резко затруднены.
Аллергические состояния и аутоиммунные заболевания:
- Вульвовагинит сопровождается сильным зудом, жжением, краснотой. Выделения обычно жидкие, прозрачные. Симптомы возникают во время контактов с аллергеном. В дальнейшем присоединяется инфекция и соответствующие признаки.
Признаки хронического вульвовагинита
Хроническая форма вульвовагинита характеризуется в основном постоянным зудом в области вульвы и беловато густыми «творожистыми» выделениями из влагалища. Покраснение, отеки, боль и жжение проходят. Для маленьких девочек эта стадия заболевания опасна сращением (синехия) половых губ, вплоть до закрытия мочеиспускательного канала.
Длительно течение вульвовагинита может способствовать формированию кондилом, полипов, рубцовых образований во влагалище, что в будущем может негативно сказаться на половой жизни девочки и ее детородной функции. Реже возникает сильное повреждение и отторжение слизистой оболочки влагалища.
Диагностика
При подозрении на вульвовагинит, диагностику начинают со сбора анамнеза и осмотра женщины на гинекологическом кресле. По характеру выделений и образованию гнойного налета врач может предположить возбудителя инфекции. Обращают внимание на гиперемию, местный отек слизистой оболочки, образование небольших язвочек. Во время осмотра доктор берет мазок выделений из влагалища. Бактериологический анализ выявляет молочницу или другую патогенную микрофлору, чувствительность к лечению вульвовагинита антибиотиками.
Дополнительно сдают кровь и мочу. Для подтверждения диагноза необходимо сделать УЗИ-исследование органов, расположенных в малом тазу. Ультразвуковое исследование поможет исключить сопутствующее воспаление матки, придатков. Нередко инфекция распространяется из влагалища дальше, что требует более серьезной терапии. При подозрении на вирусную инфекцию делают ПЦР (полимеразно-цепную рекцию).
Для лечения вульвовагинита женщине, ведущую половую жизнь, необходимо проводят анализы крови и слизи из влагалища на венерический заболевания. Это необходимо, так как у пациенток 20 – 40 лет именно это становится частой причиной воспаления. Девочкам рекомендуют сдать кал на определение глистной инвазии. Попадание продуктов жизнедеятельности паразитов во влагалище также способствуют развитию симптомов вульвовагинита.

Лечение вульвовагинитов
После выяснения причины, вызвавшей вульвовагинит, начинают этиотропное лечение:
- если вульвовагинит развился по причине другого заболевания, необходимо лечить основную болезнь;
- при аллергических вульвовагинитах достаточно прекратить воздействие аллергена и воспользоваться противоаллергическим препаратом, таким, как Супрастин или Зодитек;
- кандидозный вульвовагинит лечится следующими препаратами: Клотримазол (вагинальные таблетки и 1% крем), Миконазол (2% крем или вагинальные суппозитории), Бутоконазол (вагинальный крем), Тиоконазол (мазь 6,5%), Терконазол (вагинальные суппозитории, крем), Нистатин (вагинальные таблетки), Флюконазол (150мг – разовая доза, таблетки внутрь), Дифлюкан;
- для лечения бактериального вульвовагинита используют: Метронидазол (таблетки или вагинальный гель), Клиндамицин в таблетках и в виде 2% вагинального крема, Тержинан (влагалищные таблетки), Полижинакс, таблетки внутрь – Аугментин, Ампициллин, Цефрадин;
- при вульвовагините, вызванном вирусом герпеса, применяются: Завиракс, Ацикловир, Валоцикловир, Ларифан, Неовир;
- при лечении трихомонадного вульвовагинита используются Метронидазол и Тинидазол (таблетки внутрь).
Для облегчения состояния и снятия воспалительного процесса в области наружных половых органов применяются ванночки с ромашкой, календулой, шалфеем, зверобоем, эвкалиптом или содой. Существуют специальные аэрозоли для орошения половых органов (Гипозоль). Для восстановления должной микрофлоры влагалища используют вагинальные свечи «Вагилак» или «Ацилакт», введение лактобактерина.
Профилактика
Сократить риск развития воспалительного процесса можно путем соблюдения таких несложных правил как:
- использование контрацептивов, которые подбираются совместно с лечащим врачом;
- прохождение регулярного осмотра у гинеколога;
- исключение случайных половых связей;
- соблюдение интимной гигиены;
- своевременное и правильное лечение инфекционных поражений;
- ношение белья подходящего размера, выбор натуральных гипоаллергенных тканей;
- ограничение использования гигиенических средств с сильными ароматическими отдушками и искусственными красителями;
- отказ от частого спринцевания с целью сохранения естественной микрофлоры влагалища;
- применение антибиотиков только по рекомендации врача, прием пробиотиков.
Вульвовагинит не является серьезнейшим заболеванием, но причиняет сильный дискомфорт. При своевременном диагностировании и правильном лечении оно проходит быстро. При проявлении первых симптомов женщине или девочке рекомендуют показаться врачу. Проводить самостоятельную терапию в домашних условиях тоже не стоит для предотвращения осложнений.
Острый вульвовагинит у женщин: причины и методы лечения
Острый вульвовагинит у женщин представляет собой воспаление наружных половых органов и слизистых оболочек влагалища. Хотя заболевание чаще встречается у девочек-подростков и пожилых женщин, не исключено оно и в зрелом возрасте.
Иногда патология развивается и у детей до года. Это происходит из-за того, что собственные гормоны у ребенка вырабатываются в недостаточно количестве, а уровень тех, что девочка получила от матери при рождении, снижается. В итоге истончается эпителиальный слой во влагалище, резко меняется состав микрофлоры, в которой теперь преобладают стафилококки. Все это способствует развитию заболевания.
- 1 Основные причины
- 2 Виды
- 3 Симптомы
- 4 Лечение
Причины развития острого вульвовагинита не всегда связаны с наличием инфекции. Но в большинстве случаев именно она является главным фактором. Кроме инфекции, причинами могут быть:
- длительный прием антибиотиков, из-за которого возникает дисбактериоз влагалища;
- несоблюдение правил личной гигиены;
- слишком частые спринцевания (они так же вредны, как и недостаточно тщательное подмывание);
- нарушение функции яичников.
Все это касается в основном первичного вульвовагинита. Но выделяют и вторичную форму заболевания, возникающую на фоне других патологий. Она проявляется, если есть хронические воспалительные процессы в организме, в том числе вызванные тонзиллитом.
Спровоцировать заболевание могут ситуации, когда девочка или женщина недавно перенесли корь, краснуху, скарлатину. К развитию вульвовагинита приводит наличие заболеваний мочевого пузыря или воспаление кишечника.
В случае инфекционной формы острого вульвовагинита следует помнить, что она вызвана не только бактериями, но и грибками, простейшими микроорганизмами, вирусами.

Существуют разные виды острого вульвовагинита. Их можно классифицировать по длительности течения – острый вагинит (до 1 месяца) и подострый (до 3 месяцев). Если эти формы не получают своевременного лечения, они перетекают в хронический вульвовагинит (все, что свыше 3 месяцев).
Выделяют виды заболевания в зависимости от причины возникновения:
Вид
Особенности
Часто воспалительный процесс спровоцирован попаданием инородных предметов во влагалище — ваты или ниток. Эта форма вульвовагинита бывает у девочек раннего возраста, которые во время игры могут засовывать туда разные предметы.
Но не исключено и ее развитие во взрослом возрасте (при неправильном извлечении тампона). Необходимо извлечь оттуда посторонний предмет, продезинфицировать полость с помощью специального раствора. Эту процедуру придется делать в поликлинике у гинеколога
Чаще всего вызван кокками. Его характерные признаки — гиперемия кожи на наружных половых органах, появление выделений желтоватого цвета. Для лечения заболевания, помимо описанных ниже методов, используются вагинальные свечи с антибиотиками или сульфаниламидами. Для укрепления иммунитета используются препараты интерферона (Виферон и Реаферон), которые выпускают и в виде свечей для ректального и интравагинального введения.
Есть также неспецифический вульвовагинит, который вызван условно-патогенной микрофлорой — это эшерихии, энтерококки и другие виды бактерий. Терапия — по описанной выше схеме
В этом случае причиной болезни является кишечная палочка или энтерококк. Бывают также смешанные формы, которые развиваются на фоне глистной инвазии.
Признаки заболевания соответствуют описанной ниже клинической картине. Основным симптомом является зуд. Если заболевание протекает на фоне глистной инвазии, то принимают такие препараты, как Пирантел и Комбантрин.
Внутривагинально вводят свечи с канамицином, благодаря которым уничтожается патогенная микрофлора. Проводится промывание влагалища и вульвы описанными ниже растворами. Курс антибиотиков повторяют еще раз через 30 дней
Заболевание, которое вызвано грибками рода Кандида. Для лечения этого вида инфекции применяется отдельная категория препаратов. Они делятся на три группы — полиеновые, триазоловые, амидазоловые. Наиболее универсальными и безопасными считаются лекарства из первой группы (Нистатин).
Но применяются и имидазоловые препараты — Клотримазол, Миконазол. После проведения обследования врач может назначить и триазоловое средство (Флуконазол). При анализе специалист определяет устойчивость микрофлоры к тому или иному препарату
Вызван вирусом простого герпеса. Часто возникает во время простудных заболеваний или гриппа и ОРВИ. Существует несколько путей передачи инфекции, в том числе через сексуальные контакты и при недостаточном соблюдении правил гигиены.
Типичная форма проявляется высыпаниями на половых губах в виде прозрачных пузырьков. Атипичная сопровождается болями при мочеиспускании, лихорадкой. При ней нужно принимать противовирусные препараты, в том числе Новирин


Клиническая картина у девочек и взрослых женщин при остром вульвовагините очень похожа. Основные симптомы будут общими для всех форм заболевания. Они сводятся к следующему:
- ощущение жжения, интенсивный зуд в области малого таза (при мочеиспускании они усиливаются);
- появление гнойных влагалищных выделений (при бактериальной форме они желтоватые, а если причиной заболевания является кишечная палочка – приобретают зеленоватый оттенок и специфический запах);
- отечность и покраснение наружных половых органов;
- болевые ощущения в области малого таза, которые могут иррадиировать в спину (боли усиливаются при ходьбе, но иногда и в положении сидя).
Атрофический вульвовагинит (заболевание неинфекционного происхождения) сопровождается также сухостью слизистых оболочек.
Женщина ощущает и слабость. Иногда возможны дополнительные признаки — повышение температуры, увеличение соответствующих лимфатических узлов. У больной нарушается сон. При тяжелом течении заболевания в области вульвы возникают эрозии. При неправильном лечении острая форма вульвовагинита может перейти в хроническую, которая отличается менее выраженными симптомами.
Обязательно проводится лабораторная диагностика заболевания. Нужно сдать общий и биохимический анализ крови, провести бактериоскопию отделяемого из влагалища. Иногда требуется УЗИ.

Лечение острого вульвовагинита предполагает:
- соблюдение постельного режима;
- санацию очагов хронической инфекции, то есть лечение тонзиллита и пиелонефрита и их последствий;
- прием антибиотиков или противогрибковых средств при бактериальной или кандидозной формах;
- диетотерапию (при кандидозном вульвовагините ограничивают употребление углеводов);
- прием десенсибилизирующих средств, витаминных комплексов и т. д.
Терапия сопутствующих заболеваний позволяет устранить саму причину заболевания. При лечении нужно учитывать возраст пациентки. Так, при выборе антибиотиков для ребенка врач может назначить половину от взрослой дозы.
Важную роль играет местное лечение. Оно предполагает преимущественно обмывание наружных половых органов антисептическими растворами. Это может быть настой ромашки:
- 1. Берут на стакан кипятка 1 ст. л. соцветий.
- 2. Настаивают, остужая его до приемлемой температуры.
- 3. Процеживают.
Используется и слабый раствор марганцовки — очень бледного розового цвета. С указанными средствами делают и сидячие ванночки.
Если вульвовагинит связан с попаданием инородного тела, рекомендуется применение таких средств, как раствор Фурацилина или перекиси водорода в течение 4-5 дней.
При бактериальной форме рекомендуется применение пробиотиков — Лактобактерина и Бифидумбактерина. Заселение влагалища полезными бактериями помогает защитить его от патогенных микроорганизмов.

Для местного обезболивания при герпесвирусной форме используется анестезиновая мазь или Бензокаин.
При рецидивирующем неспецифическом вульвовагините и условии развития атрофической формы применяют гормонотерапию — назначают эстрогены. В первом случае эстрогены применяют одновременно с сульфаниламидными препаратами. Такие средства не исключают спринцевания влагалища дезинфицирующим раствором (оно является обязательным).
Правильное спринцевание влагалища — основа гигиены. Его проводят 1-2 раза в сутки. Дезинфицирующие растворы назначаются на неделю, иногда — 4-5 дней. Этого достаточно, чтобы избавиться от воспаления.
Хотя спринцевание можно делать в положении сидя или стоя, лучше проводить процедуру лежа на спине, поскольку лекарственный раствор не сразу выльется из влагалища. Для спринцевания используют резиновую грушу небольшого объема. Используемый раствор сначала немного подогревают на водяной бане.
Вульвовагинит — симптомы и как лечить?

Вульвовагинит — воспаление вульвы (вульвит) и слизистой оболочки влагалища (вагинит). Встречается преимущественно у девочек, женщин пожилого возраста и очень редко у женщин детородного возраста. Возбудители вульвовагинита — это чаще всего гнойная и кишечная флора, гельминты (острицы) и др.
К провоцирующим факторам и основным причинам воспалительных заболеваний нижних отделов женских половых органов относят:
- несоблюдение гигиены половых органов;
- инфекции, передающиеся половые путем (ИППП): частая смена половых партнеров, отказ от использования презервативов – это главные причины заболеваемости воспалительными заболеваниями специфической этиологии (хламидиоз, гонорея и т.д.);

Симптомы вагинита (кольпита), вульвовагинита и вульвита довольна схожи.
Основные симптомы вагинита (кольпита), вульвовагинита, вульвита:
- зуд и жжение половых органов;
- обильные выделения из влагалища (молочные, гнойные, пенистые, творожистые, в тяжелых случаях — кровяные). При старческом вагините, наоборот, характерна сухость слизистой оболочки влагалища;
Перечисленные симптомы могут быть выражены в большей или меньшей степени в зависимости от причины и формы воспаления.
Клинически вагинит (кольпит), вульвовагинит и вульвит могут протекать в острой или хронический форме. При острой форме вагинита (кольпита), вульвовагинита, вульвита симптомы болезни ярко выражены.
Для предупреждения вульвовагинита в детском возрасте рекомендуется проведение общеоздоровительных мероприятий, лечение очагов хронической инфекции, соблюдение личной гигиены. У женщин пожилого возраста вульвовагинит возникает на фоне физиологических изменений слизистой оболочки влагалища.
Хронический вульвовагинит может способствовать развитию крауроза вульвы — когда ткани наружных половых органов становятся плотными, часто возникают трещины, эрозии, присоединяется вторичная инфекция. Крауроз относится к фоновым заболеваниям, то есть заболеваниям на фоне которых может возникать рак. Кроме того, хронический вульвовагинит является очагом инфекции в организме девочки, что подрывает ее иммунную систему, повышает чувствительность к другим патогенным воздействиям.
Чтобы определиться с тактикой лечения, необходима полноценная консультация гинеколога, которая включает в себя:
- Гинекологический осмотр в зеркалах (девочкам не проводят). При осмотре в зеркалах у женщин определяются признаки воспаления: слизистые влагалища и вульвы отечны, гиперемированы, поверхность влагалища покрыта плотными серыми пленками, обильно вытекают бели (патологические выделения). Осмотр и ввод зеркала вызывает резкую болезненность.
- Мазок на флору из влагалища, цервикального канала и уретры (мочеиспускательного канала). У девочек мазки берут только из заднего свода влагалища и уретры при помощи специальной ложечки Фолькмана.
- ПЦР-диагностика на основные урогенитальные инфекции (трихомониаз,гонорея, микоплазмоз, уреаплазмом, гарднереллез, вирус папилломы человека (ВПЧ), цитомегаловирусная инфекция (ЦМВ), хламидиоз, генитальный герпес).
- Бактериологический посев микрофлоры влагалища для определения чувствительности к антибиотикам.
Вульвовагинит

Вульвовагинит – первично-неинфекционное или инфекционное (специфическое либо неспецифическое) воспалительное поражение слизистой оболочки наружных половых органов и влагалища. Симптоматика вульвовагинита любой этиологии представлена гиперемией, отечностью, жжением и зудом вульвы. Характер выделений из половых путей зависит от причины/возбудителя вульвовагинита. Заболевание диагностируется на основании гинекологического осмотра, результатов исследования мазка методами бактериоскопии, микробиологического посева, ПЦР. Лечение вульвовагинита складывается из этиотропной терапии, местных процедур (ванночек, спринцеваний, введения свечей), восстановления микрофлоры влагалища.
- Классификация вульвовагинитов
- Причины вульвовагинитов
- Симптомы вульвовагинитов
- Диагностика вульвовагинитов
- Лечение вульвовагинитов
- Цены на лечение
Общие сведения
Вульвовагиниты – группа воспалительных заболеваний нижних половых путей (вульвы и влагалища) различной этиологии. Наибольшая заболеваемость вульвовагинитами диагностируется среди девочек младше 10 лет и женщин в период постменопаузы, что связано с особенностями женской возрастной физиологии. Несмотря на успехи фармакотерапии, распространенность воспалительных заболеваний (вульвитов, кольпитов, вульвовагинитов) остается на стабильно высоком уровне. В структуре гинекологической патологии вульвовагиниты составляют до 60-80% всех обращений.
Торпидность течения, склонность к рецидивам и хронизации, смешанная этиология заболевания, вовлечение мочевыводящих путей и вышележащих отделов полового тракта определяют актуальность проблемы вульвовагинитов для современной гинекологии. Кажущаяся безобидной на первый взгляд патология, может иметь весьма серьезные отдаленные последствия для женского репродуктивного здоровья в виде внематочной беременности, невынашивания беременности, трубного бесплодия и т. д.

Классификация вульвовагинитов
На основании клинико-этиологического принципа выделяют две группы вульвовагинитов: первично-неинфекционные и первично-инфекционные. Первично-неинфекционные вульвовагиниты могут иметь травматическое, аллергическое, паразитарное, дисгормональное, дисметаболическое происхождение. С учетом этиологии инфекционные вульвовагиниты подразделяются на:
- неспецифические (кокково-бациллярные)
- специфические (кандидозный, уреаплазменный, микоплазменный, хламидийный, трихомонадный, гонорейный, туберкулезный, дифтерийный, цитомегаловирусный, герпес-вирусный и др.).
С учетом возрастного критерия выделяют вульвовагиниты у девочек, женщин детородного возраста и женщин постменопаузального периода. По длительности течения вульвовагиниты могут быть острыми (до 1 месяца), подострыми (до 3 месяцев) и хроническими (свыше 3 месяцев); по характеру течения – персистирующими и рецидивирующими.
Причины вульвовагинитов
Ведущая роль в развитии воспалительной вульвовагинальной патологии принадлежит инфекционному фактору. У девочек до 10 лет среди возбудителей преобладают представители неспецифической бактериальной микрофлоры: кишечная палочка (60%), золотистый стафилококк (21%), диплококк (11%), энтерококк (7%), хламидии (13%) и анаэробы (7%). У женщин детородного возраста вульвовагиниты чаще вызываются возбудителями генитального кандидоза (30-45%) и неспецифической бактериальной инфекцией. Незащищенные половые контакты обусловливают развитие вульвовагинита при хламидиозе, гонорее, микоплазмозе, уреаплазмозе, трихомониазе, генитальном герпесе и других ИППП. Поражение влагалища и вульвы наблюдается при генитальном туберкулезе и дифтерии. В последние годы отмечается возрастание этиологической роли ассоциаций микроорганизмов в развитии вульвовагинита.
Причиной первично-неинфекционных форм заболевания могут становиться инородные тела влагалища, мастурбация, глистные инвазии (энтеробиоз). Рецидивирующие вульвовагиниты отмечаются у лиц, страдающих эндокринно-обменными нарушениями (сахарным диабетом, ожирением), заболеваниями мочевыводящих путей, дисбактериозом кишечника, аллергическими заболеваниями, частыми вирусными инфекциями. В постменструальном периоде преобладает атрофический вагинит.
В детском возрасте высокой распространенности вульвовагинитов способствуют гормональный покой (отсутствие гормональной активности яичников), анатомические особенности (близость ануса к половым органам, тонкая и рыхлая слизистая оболочка), щелочная реакция вагинального секрета, погрешности в гигиене. Максимальный пик заболеваемости приходится на возраст 3-7 лет. У женщин в постменопаузе изменение влагалищной микрофлоры и снижение местных защитных механизмов происходит на фоне возрастного дефицита эстрогенов.
Независимо от возраста, факторами, предрасполагающими к развитию вульвовагинита, можно считать неправильную интимную гигиену; при этом следует помнить, что слишком частое подмывание и спринцевание с использованием антисептиков и очищающих средств, также опасно, как и пренебрежение гигиеническими процедурами. Провоцировать нарушение вульвовагинальной экосистемы с последующим присоединением инфекционно-воспалительного процесса может бесконтрольное лечение антибиотиками, прием глюкокортикоидов, цитостатиков, КОК, лучевая терапия. Способствовать возникновению вульвовагинита может беременность, пролапс гениталий, травмы и расчесы вульвы, экзема кожи промежности и ануса, хронические стрессы, продолжительные маточные кровотечения.
В организме здоровой женщины имеются естественные местные защитные механизмы, препятствующие размножению патогенов и их внедрению в подлежащие ткани, ограничивающие и не позволяющие развиться воспалительному процессу. К таким механизмам относятся неповрежденная слизистая, нормальная, сбалансированная микрофлора влагалища, рН 4-4,5. При снижении защитных свойств влагалищной экосистемы развивается вульвовагинит, открывающий возможность для восходящего распространения инфекции на внутренние половые органы.
Симптомы вульвовагинитов
Несмотря на многообразие этиологических факторов вульвовагинитов, их клинические проявления в общих чертах идентичны. Острый вульвовагинит протекает с выраженными признаками местного воспаления. Пациенток беспокоят боли, жжение и зуд, которые усиливаются при мочеиспускании, ходьбе, половом сношении. При осмотре наружных гениталий определяется отек половых губ, гиперемия вульвы, нередко – покраснение, расчесы и мацерация кожи промежности и бедер. Тяжелые формы вульвовагинитов могут сопровождаться образованием эрозий в области наружных гениталий. У детей на фоне зуда могут развиваться невротические реакции, нарушения сна. Общеинфекционная симптоматика (повышение температуры тела, увеличение регионарных лимфоузлов) встречается редко. Бели при остром вульвовагините могут быть скудными или обильными по объему, водянистыми, творожистыми, серозно-гнойными, гнойными, кровянистыми по характеру. Нередко выделения имеют неприятный специфический запах.
При хронизации вульвовагинита главными симптомами становятся патологические выделения из половых путей и постоянный зуд в области вульвы. Обострения случаются на фоне переохлаждения, погрешностей в питании (злоупотребления сладостями, пряностями, экстрактивными веществами), интеркуррентных заболеваний. У маленьких девочек эта форма заболевания чревата формированием синехий малых половых губ, которые могут создавать препятствие для мочеиспускания. Длительное вульвовагинальное воспаление способствует образованию рубцовых сращений во влагалище, осложняющих дальнейшую половую жизнь.
При восходящем распространении инфекции нередко развиваются ВЗОМТ (эндометрит, сальпингит, оофорит). Особую опасность вульвовагиниты различной этиологии представляют для беременных: они могут становиться причиной самопроизвольного прерывания беременности, хориоамнионита, послеродового эндометрита, инфекций новорожденных.
Диагностика вульвовагинитов
Для выявления и уточнения этиологической формы вульвовагинита производится комплексная инструментальная и лабораторная диагностика. Общепринятые мероприятия включают прием гинеколога, осмотр на кресле с забором мазков. По показаниям производится кольпоскопия (вагиноскопия девочкам) и цервикоскопия. Признаками воспаления служат отек и гиперемия слизистой оболочки и патологические влагалищные выделения. В некоторых случаях введение гинекологического зеркала может быть резко болезненным для пациентки.
Этиологический диагноз устанавливается лабораторным путем с помощью микроскопии мазков и бактериологического исследования материала из половых путей. На воспалительный характер патологии указывает повышенное количество лейкоцитов, наличие бактерий. С целью выявления специфической флоры производится ПЦР-анализ соскоба на основные урогенитальные инфекции. Высокоспецифичным исследованием считается метод флуоресцирующих антител (МФА). Обязательным является исследование общего анализа мочи, у девочек также соскоба на энтеробиоз.
Дифференциальная диагностика проводится между специфическими и неспецифическими вульвовагинитами. Для исключения воспалительной патологии матки и придатков выполняется УЗИ органов малого таза. В целях уточнения этиологии рецидивирующего вульвовагинита может потребоваться консультация узких специалистов: венеролога, аллерголога, эндокринолога, уролога, фтизиатра и др.
Лечение вульвовагинитов
Лечение вульвовагинита строго обязательно, независимо от этиологии и формы заболевания, выраженности жалоб, возраста пациентки. Оно включает применение этиотропных препаратов, местную обработку половых органов дезинфицирующими и антисептическими растворами, устранение провоцирующих факторов и сопутствующих заболеваний, восстановление нормальной влагалищной микрофлоры.
Этиотропная терапия вульвовагинита подразумевает применение лекарственных средств, воздействующих непосредственно на возбудителя. Для этого используются местные (в виде вагинальных таблеток, свечей, кремов) и системные антибиотики, которые назначаются с учетом выделенной флоры и чувствительности. Учитывая высокую распространенность вульвовагинитов полимикробной этиологии, весьма актуально использование поликомпонентных препаратов, обладающих местным антибактериальным, антимикотическим и антипротозойным действием. При кандидозном вульвовагините требуется прием и местное использование противогрибковых препаратов (флуконазол, клотримазол, натамициин и др.). По окончании курса противомикробной терапии осуществляется восстановление микрофлоры путем интравагинального введения пробиотиков и их перорального приема.
Для облегчения симптомов вульвовагинита рекомендуются сидячие ванночки и спринцевания с отварами трав, растворами антисептиков, использование вагинальных свечей. Лечение фоновых заболеваний требует снижения аллергической настроенности, коррекции уровня гликемии при сахарном диабете, санацию инфекционных очагов, назначение ЗГТ при атрофическом вульвовагигните, дегельминтизацию при энтеробиозе и т. д. При выявлении специфического вульвовагинита требуется лечение полового партнера. До окончания лечения необходим половой покой.
Важно скорректировать характер питания, нормализовать вес, изменить гигиенические привычки. В определенных случаях ликвидации провоцирующих факторов приводит к стойкому излечению вульвовагинита без последующих рецидивов. С целью контроля излеченности после курса терапии производится контрольное бактериоскопическое и микробиологическое исследование отделяемого из половых путей.
Вульвовагинит – симптомы и лечение

Вульвовагинит у женщин относится к числу часто встречающихся воспалительных заболеваний.
Вульвит и вульвовагинит — чем они отличаются?
Первый термин означает воспаление наружных половых органов (малые половые губы, преддверие влагалища). В то время как второй термин указывает, что воспитательный процесс распространился на влагалище (вагинит). Заболевание может иметь различное происхождение. У молодых женщин оно чаще вызвано бактериями или другими микроорганизмами. В то время как вариант заболевания при климаксе чаще бывает атрофическим.
Для лечения в Москве вы можете обратиться в нашу клинику. Если же вы хотите узнать, как проявляется это заболевание, почему оно развивается, как диагностируется и лечится, то читайте дальше. Все эти вопросы мы сейчас обсудим.
- Причины вульвовагинитов
- Симптомы вульвовагинита
- Виды вульвовагинитов
- Острый вульвовагинит
- Бактериальный вульвовагинит
- Аллергический вульвовагинит
- Лечение вульвовагинита
- Препараты для лечения
Причины вульвовагинитов
Существует огромное количество причин заболевания. Все факторы, из-за чего может развиваться данное заболевание, делятся на две группы.
Первая – это инфекционные причины. Вторая – неинфекционные факторы. В свою очередь среди инфекционных форм различают специфический и неспецифический варианты.
Специфическое инфекционное воспаление вызвано патогенной микрофлорой.
 Это может быть гонококк, трихомонада, туберкулез или дифтерийная коринебактерия.
Это может быть гонококк, трихомонада, туберкулез или дифтерийная коринебактерия.
Неспецифические воспалительные процессы вызывает условно-патогенная флора. Она либо в норме присутствует в структурах мочеполовой системы. Либо является транзиторной и не вызывает заболеваний в большинстве случаев. Патологический процесс в этом случае развивается только при чрезмерном росте микроорганизмов. Кроме того, инфекционные причины по типу возбудителя делятся на:
- бактериальные;
- протозойные (трихомонада);
- микотические (кандида);
- вирусные (герпес, детские инфекции, папилломавирусный вульвовагинит).
В свою очередь неинфекционные вульвовагиниты могут быть:
- механическими (травмы, грубые половые контакты или мастурбация, инородное тело);
- паразитарными (воспаление может быть вызвано глистами);
- лучевыми (после проведенной лучевой терапии по поводу онкологических заболеваний);
- дисметаболическими (при сахарном диабете, дисметаболической нефропатии);
- аллергическими (вызваны чрезмерной реактивностью организма в ответ на контакт с чужеродными веществами в основном белкового происхождения);
- реактивными (псориаз, экзема, аутоиммунные заболевания, системные поражения соединительной ткани).
Установлены некоторые факторы риска, которые способствуют возникновению воспалительного поражения вульвы и влагалища. Вот основные из них:
- недостаточная гигиена половых органов;
 частые незащищенные половые контакты с новыми партнерами;
частые незащищенные половые контакты с новыми партнерами;- ожирение;
- повышенное потоотделение;
- перенесенные травмы или операции;
- прием цитостатиков, антибиотиков, глюкокортикоидов, иммунодепрессантов;
- использование оральных контрацептивов с высокими дозами эстрогенов;
- эндокринные болезни;
- дисфункция яичников;
- беременность;
- тяжелые системные заболевания;
- бактериальный вагиноз (нарушение состава микрофлоры влагалища);
- опущение или выпадение половых органов;
- воспалительные процессы рядом расположенных органов (чаще всего – прямой кишки).
Симптомы вульвовагинита
При остром варианте симптомы обычно развиваются следующие:
- жжение и зуд в проблемной области;
- покраснение слизистой оболочки;
- общее недомогание;
- повышенная температура тела;
- выделения из влагалища;
- болезненное мочеиспускание;
- отечность наружных половых органов;
- гнойные или серозные налёты.
При хронической форме признаки обычно менее выражены.
Могут отмечаться периоды обострения и затухания симптомов. Во время обострения клинические проявления такие же, как при остром вульвовагините. А в периоды ремиссии симптомы исчезают полностью или становятся слабо выраженными.
Виды вульвовагинитов
Существует множество классификаций этого заболевания. Мы уже рассмотрели, какие бывают виды патологии по причинному фактору.
По клиническому течению различают острый, подострый, хронический вульвовагинит и абсцесс либо изъязвление вульвы. По частоте эпизодов воспаления выделяют спорадический и рецидивирующий вульвовагинит.
Спорадический возникает однократно, излечивается и больше не беспокоит женщину никогда.
 В качестве примера можно привести заболевание, вызванное гонококками. После курса антибиотиков гонорея проходит полностью. Воспаление гонококковой этиологии не может развиться вплоть до повторного эпизода инфицирования при незащищенном половом контакте.
В качестве примера можно привести заболевание, вызванное гонококками. После курса антибиотиков гонорея проходит полностью. Воспаление гонококковой этиологии не может развиться вплоть до повторного эпизода инфицирования при незащищенном половом контакте.
Но это будет новый эпизод заражения – он не считается рецидивом. В то же время другие инфекции могут приводить к рецидивирующему течению заболевания. Оно характеризуется повторяющимися эпизодами обострения после излечивания патологии. Или самопроизвольного затухания воспалительного процесса. В качестве примера можно привести заболевания, вызванные атипичными кандидами или вирусом генитального герпеса. При рецидивирующей форме воспаления наружных половых органов и влагалища часто требуется поддерживающее лечение.
Острый вульвовагинит
Острый вульвовагинит – это клиническая форма воспалительного процесса наружных половых органов и влагалища.
 Протекает не более 1 месяца. Если патологический процесс длится дольше, диагностируют подострый вариант заболевания.
Протекает не более 1 месяца. Если патологический процесс длится дольше, диагностируют подострый вариант заболевания.
В случае, когда длительность заболевания превышает 3 месяца, его клиническая форма определяется как хроническая. К этому часто приводит несвоевременное или неправильное лечение острой формы.
При хронизации процесса терапия становится значительно менее эффективной. Она дольше длится и не всегда приносит успех из-за атрофических процессов во влагалище. Поэтому обращаться к врачу нужно своевременно, ощутив первые симптомы заболевания.
Бактериальный вульвовагинит
Среди женщин репродуктивного возраста чаще всего встречается бактериальное воспаление влагалища. Он вызван обычно либо гонококками, либо неспецифической флорой. Чаще всего среди условно-патогенных бактерий, провоцирующих воспалительный процесс, встречаются:
- энтерококки;
- стрептококки;
- стафилококки;
- клебсиеллы;
- кишечная палочка;
- протей.
При бактериальном вульвовагините лечение проводится антибактериальными препаратами. Чем лечить в этом случае, зависит от вида возбудителя.
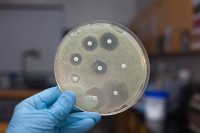 При неспецифической форме заболевания часто проводится посев на питательную среду с антибиотикограммой. Определяется чувствительность выделенных культур бактерий к различным препаратам. Подбирается тот из них, который лучше всего угнетает жизнедеятельность возбудителя.
При неспецифической форме заболевания часто проводится посев на питательную среду с антибиотикограммой. Определяется чувствительность выделенных культур бактерий к различным препаратам. Подбирается тот из них, который лучше всего угнетает жизнедеятельность возбудителя.
Аллергический вульвовагинит
У женщин иногда развивается аллергический вариант заболевания. Он возникает обычно при контакте половых органов с аллергенами. Это может быть аллергия на:
- латекс презерватива;
- сперму;
- химические соединения, входящие в состав лубрикантов;
- лекарственные препараты (мази, свечи, вагинальные таблетки);
- средства интимной гигиены;
 хлопок (входит в состав ткани).
хлопок (входит в состав ткани).
При возникновении аллергической формы заболевания первым делом следует устранить аллерген. Для этого его нужно выявить. Часто сама женщина может это сделать. Если она замечает, при каких условиях появляются или обостряются симптомы воспаления. В иных случаях проводятся аллергопробы. Это кожные тесты, при которых тестируется реакция организма в ответ на контакт с различными аллергенами.
Лечение вульвовагинита

Не существует единой схемы лечения. Потому что это заболевание имеет множество различных причин. Соответственно, терапия может проводиться разными методами. Как лечить, врач решает только после проведения диагностики.
Он может назначить:
- микроскопию мазка из влагалища;
- мазок на онкоцитологию;
- соскоб эпителия и обследование методом ПЦР на половые инфекции (гонококк, герпес, трихомонада, папилломавирус и другие);
- посев на флору (для выявления возбудителей неспецифических инфекционных процессов);
- аллергопробы и нагрузочные тесты (при подозрении на аллергическое происхождение заболевания);
- иммунограмма (при подозрении на иммунодефицитные состояния или аутоиммунное происхождение воспалительного процесса);
- анализ крови на глюкозу и глюкозотолерантный тест (при подозрении на сахарный диабет).
После установления причин начинается лечение.
Что ставится его основной целью? Это устранение основного этиологического фактора, приведшего к возникновению заболевания. Чаще всего это инфекция.
При инфекционной причине патологии могут использоваться разные препараты. Это могут быть средства:
- противовирусные – при вирусной этиологии заболевания;
- антибактериальные – при специфических или неспецифических воспалительных процессах;
- фунгицидные – при кандидозе;
 антипротозойные – при трихомониазе.
антипротозойные – при трихомониазе.
Помимо целенаправленного лечения причины у женщин, может применяться и эмпирическая терапия. Это терапевтические мероприятия, которые выполняются, вне зависимости от причины воспалительного процесса.
Пациентке назначают ванночки с ромашкой, спринцевания, тампоны с антибактериальными препаратами. Могут использоваться антисептические растворы или кремы. Рекомендована диета с исключением алкоголя и раздражающей пищи.
Препараты для лечения
Могут использоваться разные препараты, в зависимости от выявленного возбудителя патологии. При бактериальном вульвовагините антибиотики составляют основу терапии. Но они тоже могут быть разными, в зависимости от возбудителя инфекции.
При гонорее назначаются цефалоспорины. Чаще всего используется цефтриаксон. Он вводится внутримышечно. Могут использоваться и таблетки от гонококков при их обнаружении.
 Препаратом выбора является цефиксим.
Препаратом выбора является цефиксим.
В случае обнаружения трихомониаза применяется метронидазол или орнидазол. Он назначается внутрь.
Дополнительно могут применяться свечи, содержащие метронидазол. Они ускоряют выздоровление.
При неспецифических воспалительных процессах в идеале вначале проводится поиск вида возбудителя. И определяется чувствительность к антибиотикам, и только после этого назначается лечение. Предпочтение отдают антибиотикам широкого спектра. В разных ситуациях это может быть эритромицин, тетрациклин, амоксициллин, ципрофлоксацин.
При неспецифическом вульвовагините Мирамистин или другие антисептические средства могут использоваться для обработки вульвы и влагалища. Они применяются в дополнение к системной антибиотикотерапии.
Обычно антисептики назначаются 2-3 раза в сутки, курсом 10 дней. В случае кандидозного поражения вульвы и влагалища применяется местное лечение. Используются мази и свечи, содержащие миконазол, нистатин или клотримазол. При неэффективности локальной терапии применяются препараты внутрь.
Наиболее удобной для пациентки схемой лечения является однократный прием 150 мг флуконазола. В 15% случаев вызванный кандидами вульвит и вагинит становится рецидивирующим. В таком случае показано применение флуконазола 1 раз в неделю в течение полугода.
При герпетической форме заболевания используются ациклические нуклеозиды.
 Препаратами выбора являются фамцикловир, валацикловир или ацикловир. Они назначаются курсом 7-10 дней. Эти препараты используются во время каждого обострения.
Препаратами выбора являются фамцикловир, валацикловир или ацикловир. Они назначаются курсом 7-10 дней. Эти препараты используются во время каждого обострения.
Так как вылечить заболевание герпетического происхождения раз и навсегда невозможно (вирус остается в организме). Они используются не только в виде таблеток, но также выпускаются в формах для локального применения.
В случае аллергических заболеваний применяются антигистаминные препараты. При аутоиммунных процессах назначаются местные глюкокортикоиды и иммунодепрессанты.
При атрофическом вагините используется заместительная терапия гормонами (эстрогены и прогестерон).
- Урология
- Венерология
- ВИЧ
- Гарднереллез
- Кондиломатоз
- Молочница
- Сифилис
- Трихомониаз
- Простатит
- Баланопостит
- Герпес
- Гонорея
- Микоплазмоз
- Уреаплазмоз
- Уретрит
- Хламидиоз
- ЗППП