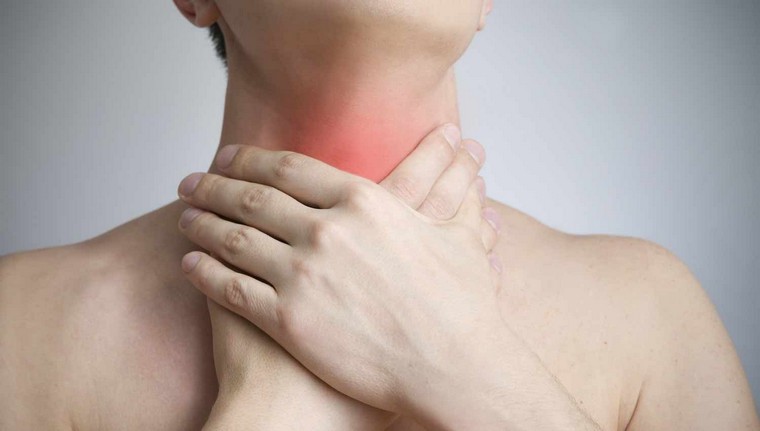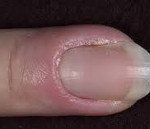
Паронихия
Паронихия – дерматологическое заболевание с воспалением околоногтевого валика, обусловленным травмой, воздействием химических веществ или высокой температуры с последующим занесением инфекции. Симптомами этого состояния являются покраснение, отек и болезненность в области валика, возможно с развитием нагноения и абсцесса. При длительно протекающих хронических воспалительных процессах возможно изменение формы и структуры ногтя. Диагностика паронихия обычно не вызывает затруднений и производится на основании результатов осмотра специалистом, в некоторых случаях используются дополнительные методы исследования для уточнения причины развития патологии. Лечение паронихия осуществляется традиционными противовоспалительными, антибактериальными и другими средствами в зависимости от этиологии заболевания.
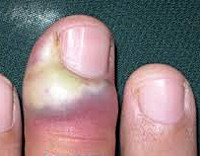
- Причины паронихии
- Классификация и симптомы паронихии
- Диагностика паронихии
- Лечение и прогноз паронихии
- Цены на лечение
Общие сведения
Паронихия или воспаление околоногтевого валика (околоногтевой панариций) – воспалительное поражение (обычно острое, реже встречаются хронические формы) тканей кожи, окружающих ростовую зону ногтей. Это очень распространенное заболевание, практически каждый человек как минимум раз в жизни переносил какую-либо форму такого воспаления. У лиц, которые в силу профессиональных обязанностей контактируют с промышленной или бытовой химией и некоторыми другими средствами, паронихия может рассматриваться как профессиональная патология. Нередко воспаление приобретает гнойный характер с формированием абсцесса ногтевого валика, при этом может произойти потеря ногтя или переход инфекционного процесса на глубоко расположенные ткани с развитием тендинита и даже гнойным расплавлением фаланги. Своевременное лечение паронихии имеет большое значение для предотвращения осложнений этого воспалительного заболевания.

Причины паронихии
Современные дерматологи относят паронихию к полиэтиологическим заболеваниям с множеством форм и разновидностей клинического течения. Наиболее распространенная форма этого состояния обусловлена проникновением в ткани околоногтевого валика инфекционных агентов: золотистого стафилококка, стрептококка, грибков и ряда других. Предрасполагающими факторами для инфицирования и последующего развития паронихии являются травмы, частые механические воздействия, высокие температуры и контакт с некоторыми химическими веществами. После попадания инфекционного агента в ткани он начинает размножаться, запуская иммунные механизмы противодействия, которые проявляются в виде простого или гнойного воспаления.
Так развивается воспалительный процесс практически в 90% случаев острого паронихия. При этом очаг воспаления околоногтевого валика большей частью располагается со стороны ладонной поверхности пальца, но из-за особенностей анатомического строения этой анатомической структуры и сложной лимфоциркуляции в данной области основные проявления локализуются на тыльной стороне. Поражение подлежащих тканей может стать причиной широкого распространения инфекционного процесса на глубоко расположенные ткани пальца и даже кисти.
Развитие воспаления или абсцесса способно вызвать не только инфицирование – подобные проявления иногда сопровождают другие дерматологические заболевания. В частности, выделяют паронихию, обусловленную экземой, псориазом и некоторыми формами сифилиса. Как правило, в этих случаях воспаление носит не острый, а хронический характер, ему сопутствуют выраженные изменения структуры и формы ногтя. Причины развития паронихии при экземе или псориазе досконально не изучены, как, собственно, и этиология этих состояний в целом. Еще одной формой воспаления ногтевого валика без инфицирования являются профессиональные типы паронихии, возникающие при работе на производствах, контакте с бытовой химией и другими веществами. Воспалительные проявления в подобных случаях обусловлены прямым повреждающим воздействием некоторых соединений на ткани околоногтевого валика.
Классификация и симптомы паронихии
Существует множество клинических форм паронихии. Причина их различий заключается в полиэтиологичности заболевания, отражающейся на течении патологии. Кроме того, различия в значительной степени определяют тактику лечения паронихии, принципы терапии могут значительно различаться в зависимости от этиологии воспаления ногтевого валика. Современная клиническая классификация паронихии, применяемая в дерматологии, включает в себя следующие разновидности патологии:
- Простая паронихия – может выступать как самостоятельное заболевание или быть первым проявлением других форм данного состояния. Причиной этого типа воспаления становится инфицирование, воздействие температурных или физических факторов. Простая паронихия характеризуется покраснением, отеком и умеренной болезненностью в области ногтевого валика. Как правило, при отсутствии прогрессирования выраженность симптомов постепенно снижается, через 5-10 дней наступает выздоровление.
- Пиококковая или гнойная паронихия – форма заболевания, обусловленная инфицированием тканей гноеродной микрофлорой, чаще всего – стафилококками и стрептококками. Встречается достаточно часто. Симптомами данного состояния являются резкий отек и боли (нередко – пульсирующего характера). После 2-3 дней покраснения начинает формироваться абсцесс ногтевого валика, из-за скопления гноя валик приобретает желтоватый оттенок. В последующем гнойник самопроизвольно прорывается или вскрывается хирургом, проявления пиококковой паронихии ослабевают и постепенно исчезают. При отсутствии лечения возможно распространение гнойного воспаления на другие ткани пальца и кисти. В редких случаях наблюдается метастатический перенос возбудителя с развитием абсцессов во внутренних органах.
- Кандидамикотическая паронихия (болезнь кондитеров) – разновидность данной патологии, обусловленная инфицированием тканей грибками рода кандида. Практически всегда развивается при наличии совокупности предрасполагающих факторов: частого контакта с возбудителем, механического раздражения ногтевых фаланг, пониженного уровня иммунитета. Характеризуется умеренным воспалением, иногда наблюдается незначительное нагноение. Течение заболевания длительное. Типичным проявлением кандидамикотической паронихии является исчезновение эпонихия – тонкого слоя кожи над ногтевым валиком. Со временем грибок может поражать и собственно ноготь, это проявляется утолщением, расслоением, изменением цвета и формы ногтевой пластинки.
- Язвенная паронихия – особенностью этого типа заболевания является развитие изъязвлений на ногтевом валике. В качестве этиологического фактора могут выступать как патогенные бактерии, так и различные химические воздействия (контакт с едкими соединениями, компонентами бытовой химии). Язвы довольно болезненны и часто становятся входными воротами для вторичной инфекции, которая приводит к развитию гнойной паронихии.
- Роговая паронихия – редкий тип заболевания, характеризующийся развитием гиперкератоза папулезных элементов на поверхности ногтевого валика. Чаще всего свидетельствует о сифилитическом поражении тканей.
- Паронихия при экземе или псориазе – возникает достаточно редко, имеет свои характерные особенности. При развитии экземы ногтевой валик умеренно воспален, на его поверхности могут появляться везикулярные элементы, после их разрушения образуются корочки, наблюдается шелушение кожи. Паронихия, обусловленная псориазом, охватывает всю ногтевую фалангу пальца, сопровождается шелушением. Ногтевой валик воспален, из-под его поверхности иногда выделяется серозная или серозно-гнойная жидкость.
Диагностика паронихии
Определить наличие воспаления ногтевого валика достаточно легко при осмотре пальцев больного. Практически всегда обнаруживаются отек и покраснение, при пальпации выявляется болезненность. Пиококковая форма заболевания характеризуется резко отекшим валиком, который может приобретать желтый оттенок из-за скопления гноя. Более точно установить форму паронихии помогают дополнительные методы диагностики. Для постановки диагноза производят сбор анамнеза, назначают микробиологические исследования, в некоторых случаях используют общий дерматологический осмотр (для выявления экземы или псориаза) и серологические анализы (для определения сифилиса).
При расспросе и выяснении анамнеза больного паронихией можно обнаружить профессиональные формы этого заболевания – патология часто поражает пекарей, сотрудников прачечных и работников химических предприятий. Выявление в анамнезе пациента сопутствующих патологий (экземы, псориаза, сифилиса) указывает на их роль в развитии паронихии, особенно при характерной клинической картине соответствующего заболевания. При наличии гнойных или серозных выделений производят микробиологическое исследование (микроскопию, посев на селективные питательные среды) для более точной идентификации возбудителя.
Лечение и прогноз паронихии
Лечение паронихии во многом определяется причинами, спровоцировавшими это заболевание. При патологии, обусловленной инфицированием ногтевого валика, применяют местные антисептические средства и ихтиоловую мазь. При гнойном характере воспаления и развитии абсцесса осуществляют хирургическое вскрытие и дренирование, назначают антибиотикотерапию. При признаках кандидамикотической паронихии используют местные формы противогрибковых препаратов (например, клотримазол). Если воспаление ногтевого валика вызвано воздействием какого-то химического соединения, больному рекомендуют ограничить контакт с агрессивным веществом или носить защитные перчатки. При паронихии вследствие экземы, псориаза или сифилиса помимо общей терапии основного заболевания применяют кортикостероидные мази и ультрафиолетовое облучение пораженных участков.
В подавляющем большинстве случаев прогноз паронихии благоприятный – при правильно проведенных терапевтических мероприятиях заболевание полностью излечивается и не угрожает жизни и здоровью больного. При хронических формах, обусловленных профессиональными факторами или другими патологиями, возможны эстетические проблемы из-за изменения формы и структуры или даже потери ногтей. Для профилактики этого состояния необходимо придерживаться правил личной гигиены, использовать антисептики при травмах кожи пальцев, применять перчатки и другие средства защиты при работе с агрессивными соединениями.
Паронихия: 5 шагов к лечению любой формы болезни
Паронихия пальца – острая инфекционная болезнь, которая часто сопровождается воспалительными процессами и появлением гноя. Возбудителем недуга являются бактерии. По обыкновению данное заболевание развивается в области ногтей и становится последствием вросшего ногтя или кожного повреждения.
Болезнь может вызвать даже обычный заусенец. Потому нередко появляется паронихия у ребенка, который имеет привычку грызть ногти или кожу вокруг них. Лечение паронихий у детей зависит от тяжести недуга.
- 1 Какие существуют формы болезни
- 2 Как правильно лечить паронихию
- 3 Профилактика паронихии
- 4 Симптоматика заболевания
- 5 По каким причинам возникает паронихия
Какие существуют формы болезни
Существует несколько разновидностей данной болезни (которую иначе также называют панариций), каждая отличается своей симптоматикой и течением. Фото различных форм паронихий представлены в этой статье. Разберемся подробнее.
- Гнойная. При этой разновидности в обязательном порядке можно наблюдать скопление гнойной жидкости. Причиной чаще всего является поражение стрептококком.
- Кандидамикотическая. Болезнь вызвана поражением кожи грибком Кандида. Чаще всего виной тому механическое раздражение пальцев, частый контакт с возбудителем, слабая иммунная система. Этот вид протекает длительное время, при этом характеризуется умеренным уровнем воспаления. Обычный для этой формы симптом – исчезновение эпонихия – тонкого слоя кожи, который располагается как раз над ногтевым валиком. С течением времени, если заболевание запустить, оно может перейти на сам ноготь. В таком случае ногтевая пластина станет толще, начнет расслаиваться, менять цвет и форму.

- При псориазе, экземе. Проявляет себя относительно редко. Но при этом имеет собственные характерные особенности. Если развивается экзема, ногтевой валик воспален умеренно, а на его поверхности может возникнуть пузырчатая сыпь. Позже на месте лопнувших пузырьков появляются своеобразные коробочки, можно наблюдать шелушение кожи. Панариций, начавшийся из-за псориаза, поражает всю ногтевую фалангу. Ногтевой валик воспаляется, иногда может выделять серозную жидкость либо нагноение.
- Роговая. Также редкий тип, который можно охарактеризовать утолщением рогового слоя на поверхности ногтевого валика. Примечательно, что зачастую данная форма может говорить о сифилитическом поражении кожи.
- Сухая. Это самая легкая форма заболевания. Проходит практически без нагноений. Для нее характерным является сильное шелушение кожи около ногтевого пространства. Может возникнуть после травмы. Сухой паронихий лечение почти ничем не отличается от иных форм патологии.

- Хроническая. Данная форма является редкой. Среди основных признаков – полное отсутствие кутикулы, смена формы пластины, ее утолщение. Чаще всего паронихий хронический поражает людей, часто контактирующих с водой.
- Эрозийная. При этой форме характерно появление пузыристых язвочек вокруг ногтевой пластины. По обыкновению такая форма поражает тех, кто страдает сифилисом, пузырчаткой, либо болезнью Дюринга.
Как правильно лечить паронихию
Существует несколько проверенных способов, обеспечивающих лечение паронихий пальца на руке, каждый из которых эффективен, зависимо от формы болезни.

- Вскрытие гнойника. Это хирургическая операция, которая может потребоваться при условии, если из нарыва возле ноготка потребуется удалить гной. Процессом руководит хирург, операция выполняется под местной анестезией. Воспаление вскрывается, очищается от гноя, после чего на палец накладывается антибактериальная повязка. Уже через один день лечебную повязку можно снять и продолжить лечение дома, используя медикаментозные средства, прописанные доктором.
- Домашние ванночки. Этот рецепт считается одним из самых эффективных при паронихии. В стакане теплой воды необходимо разбавить пару столовых ложек настойки календулы, пару столовых ложек обычной соды и щепоточку марганцовки. В такой ванночке пораженные заболеванием пальцы необходимо продержать минут десять. После чего вытереть насухо и помазать ногтевой валик йодом.
- Дополнительная терапия. Лечение препаратами дополнительно к общей, назначенной ранее терапии, может быть прописано доктором в том случае, если болезнь начала развиваться из-за псориаза. Преимущественно это будут лекарственные средства, способные улучить микроциркуляцию крови и даже метаболизм. Может быть назначено ультрафиолетовое облучение воспаленных участков ногтей и пальцев. Околоногтевой валик может быть воспален из-за грибка, в таком случае лечащим врачом будет прописан специальный курс противогрибкового лечения, с использованием специальных мазей. Например, это Бифоназол, Миконазол и Циклопирокс.
- Компрессы и мази. Остановить воспалительный процесс и избавиться от боли можно посредством компрессов из ватных тампонов, пропитанных хлоргексидином. Не менее полезно при паронихии лечение мазью. Нужно обрабатывать воспаленную кожу ихтиоловой мазью или, например, Левомеколем, уже после того как гнойник был вскрыт.

- Обезболивающее средство. Если пораженный палец болит, успокоить эту боль поможет раствор медного купороса. В половине стакана теплой воды надо разбавить одну щепоть купороса и несколько минут продержать палец в этой мини-ванночке. Боль утихнет.
Профилактика паронихии
Вот несколько полезных советов, способных защитить ваши пальцы от паронихии:
- Диабетикам стоит вдвойне тщательнее следить за уровнем сахара в крови.
- Если руки часто контактируют с водой или, что еще хуже, с различными химикатами, нужно пользоваться резиновыми перчатками со специальной тканевой подкладкой.
- Нельзя грызть ногти. Постарайтесь избавиться от этой дурной привычки, если она у вас есть.
- После мытья руки всегда нужно вытирать насухо.

- Требуется всегда соблюдать осторожность при обработке ноготка и кожи вокруг ногтя, подготавливая их к маникюру или педикюру.
- Удаление кутикулы следует проводить с особой бережностью, чтобы не допускать появления мелких ранок. Правильнее всего будет использование смягчающих средств, которые позволят аккуратно ее сдвинуть.
Симптоматика заболевания
Диагностика болезни не вызывает трудностей. Чаще всего она сопровождается нагноением кожи вокруг ногтей. Преимущественно болезнь проходит в два этапа.
Острый этап начинается с появления болевых ощущений, покраснения и отеков пораженной кожи. Это воспалительная фаза, которую также называют сухой.
Спустя несколько дней болезнь либо пройдет, либо перейдет в стадию нагноения. На этой стадии болевые ощущения усиливаются как раз из-за появления гноя. Нередко боль пульсирующая. И может стать такой сильной, что не будет давать покоя ни днем, ни ночью. Весомый аргумент, чтобы как можно скорее начать лечиться.
По каким причинам возникает паронихия
Основной причиной является травма пальца с занесением инфекции в ранку. Следовательно, послужить развитию болезни может даже домашний кот, поранивший вам палец.
Примечательно, что женщинам с этой болезнью приходится сталкиваться в разы чаще, чем мужчинам. Что касается сильного пола, в основном от этой болезни страдают те, кому приходится работать с горюче-смазочными материалами или же заниматься физическим трудом.
Паронихий пальца ноги встречается достаточно редко. Воспалению чаще всего поддаются руки, чем ноги, поскольку они и травмируются гораздо чаще. А поражаются больше всего большой, указательный и средний пальцы, ведь они являются функционально активными. То есть ими человек пользуется чаще.

Временами паронихия может развиться и на ноге. В данном случае большой палец ноги – этот самая популярная локализация воспаления. Нагноение начинается после травмы ногтевого валика.
Кроме прочего, паронихия может стать последствием нарушения циркуляции крови. Преимущественно это происходит при переохлаждении, или когда человек болен сахарным диабетом.
Паронихия: лечение в домашних условиях, симптомы и признаки
Паронихия – это воспаление складки кожи вокруг ногтя, которая называется ногтевым валиком. Заболевание широко распространено среди кондитеров, поваров, работников сельского хозяйства, людей, увлекающихся садом и огородом и других. Патология поражает как мужчин, так и женщин, симптомы наиболее выражены у людей среднего возраста. У пожилых чаще встречается хроническая паронихия, процесс протекает тяжело и длительно.
Причины и механизм развития паронихии
Непосредственной причиной заболевания является внедрение в кожные покровы болезнетворных микроорганизмов. Бактерии попадают через мелкие трещины кожи, травмированной во время маникюра, при воздействии химических агентов или высокой температуры. Нередко паронихия возникает как профессиональная патология у работников сельскохозяйственной сферы, строителей, поваров, парикмахеров, рабочих на фабриках и других людей, чья профессия связано с постоянной травмой кожи рук.
Процесс проходит две стадии: инфильтративную и гнойную. В начале заболевания наблюдается покраснение в области ногтевого валика. В месте повреждения кожи развивается небольшой отек, постепенно скапливается межклеточная жидкость, в которой находятся болезнетворные бактерии. По мере накопления жидкость отслаивает ногтевой валик, что приводит к образованию пузырька. Содержимое пузырька быстро из прозрачного становится гнойным, что обусловлено гибелью большого количества лейкоцитов и бактерий.
При отсутствии лечения процесс развивается в двух направлениях. Первое: прорыв гнойника, очищение раны от грануляций и постепенное заживление. Второе направление: прогрессирование процесса с проникновением инфекции в глубокие слои кожи, распространение на мышцы, сухожилия и костную ткань с развитием остеомиелита. Кроме того, гной может проникнуть в сухожильные влагалища пальца, а оттуда – на соседние пальцы и кисть.
Частыми возбудителями паронихии являются пиогенные стрептококки, кандиды, стафилококки.
Классификация паронихии
Выделяют несколько типов паронихии:
- По фазе течения процесса: серозно-инфильтративная и гнойная.
- По месту возникновения первичного воспалительного очага: поверхностная и глубокая.
- По продолжительности заболевания: острая и хроническая паронихия.
При поверхностной паронихии процесс локализуется непосредственно в толще околоногтевого валика, а глубоко залегающий очаг появляется в толще тканей у основания ногтя. При отсутствии лечения глубокой паронихии процесс проникает под ноготь и тот постепенно отслаивается. Отслаивание ногтевой пластины при паронихий пальца, или подногтевой панариций – наиболее частое осложнение данной патологии.
Симптомы паронихии
Паронихия пальца возникает на руке или ноге через несколько дней после заражения небольшой ранки. В месте повреждения кожа краснеет и постепенно отекает. По мере развития заболевания отслаивается кожа, а в образовавшемся пузыре появляется жидкость. Чаще содержимое пузыря имеет желтоватый цвет, нередко к гною примешивается кровь.
Поврежденный участок болит, вначале боль имеет приступообразный характер, но постепенно ее сила и продолжительность нарастает. Болевые ощущения усиливаются в ночное время суток.
Хроническая паронихия отличается от острой медленным течением с мало выраженными симптомами заболевания. Патология протекает со сменой фаз обострения и ремиссии. Нередко хроническое воспаление околоногтевого валика возникает в пожилом возрасте и в качестве профессиональной патологии.
Кандидозная паронихия
Этот вид паронихии встречается все чаще. Это связано с постоянным применением химических средств для мытья посуды, что приводит к снижению местного иммунитета и развитию кандидоза.
Околоногтевой валик постепенно утолщается, начинает нависать над ногтем. Пораженная ткань красная, покрыта белым легкоотделяющимся налетом. Нередко грибковая паронихия осложняется вторичной инфекцией. В этом случае при надавливании из воспаленной ткани выделяется гной.
Диагностика паронихии
Поставить диагноз можно по типичной клинической картине (признаки воспаления и болезненность при пальпации) и истории заболевания (профессиональные вредности, маникюр, воздействие химических или термических агентов). В некоторых случаях трудно определить распространенность процесса и степень поражения соседних тканевых структур. В этом случае показано более широкое оперативное вмешательство.
Как лечить паронихию?
Лечение заболевания заключается во вскрытии гнойника и очищении раны. Операцию проводят под местной анестезией. Небольшой гнойник в некоторых случаях вскрывают без анестезии.
При угрозе распространения процесса или хроническом течении заболевания назначают антибиотикотерапию с применением препаратов широкого спектра действия. Болевой синдром снимают применением нестероидных противовоспалительных препаратов и анальгетиков. Препараты подбираются индивидуально.
Лечение кандидозной паронихии заключается в применении ихтиола и антимикотических препаратов. Аппликации ихтиола проводятся 1 раз в сутки до исчезновения воспалительной реакции, затем на поврежденное место 2 раза в сутки накладывают мазь с антимикотиком (кетоконазолом, изоконазолом и другим). При неэффективности местного лечения применяют системные антимикотические препараты (флуконазол, низорал и другие) курсом 2-4 месяца.
Лечение народными средствами
Лечение паронихии в домашних условиях возможно лишь при первых признаках заболевания. При наличии припухлости околоногтевого валика воспаленный участок моют в теплой воде с применением антибактериального мыла. Затем наносят мази с антибиотиками или обрабатывают место раствором йода или зеленкой (бриллиантовым зеленым).
Прополис разогревают в теплой воде, разминают в пальцах, превращая комок в лепешку. Получившуюся лепешку прикладывают к больному месту несколько раз в сутки на пару часов.
При прогрессировании процесса (образовании пузырька с гноем) или при неэффективности народных методов лечения необходимо прекратить процедуры и обратиться за помощью к врачу.
Лечение паронихии у ребенка
Лечебные мероприятия при нагноении пальца у ребенка или новорожденного заключаются в оперативном вмешательстве под общей или местной анестезией. Выбор анестезиологического пособия зависит от возраста и распространенности заболевания. Общую анестезию проводят в том случае, если не удается успокоить ребенка.
Профилактика паронихии
Профилактические мероприятия заключаются в использовании защитных перчаток во время мытья посуды или на рабочем месте. Во время маникюра не рекомендуется полностью удалять кутикулу, а ее отодвинуть. Кроме того, процедура маникюра и педикюра проводится хорошо заточенными и чистыми инструментами для личного пользования. При посещении маникюрных салонов рекомендовано следить за использованием стерильных инструментов.
Панариций (паронихия)

Общие сведения
Панариций (лат. Panaricium; народное — волосень/волос), представляет собой острое гнойное воспаление тканей пальца кисти или стопы. В современном понимании термин «панариций» обозначает не какую-либо отдельную нозологическую форму, а целую группу острых/хронических воспалительных заболеваний, развивающихся в различных анатомических структурах пальца. Панариций на пальце руки относится к одной из наиболее часто встречаемых в практике лечения гнойных патологий кисти, а удельный вес панарициев в структуре всех гнойно-воспалительных заболеваний кисти составляет около 40%. Код панариция по МКБ-10: L03.0. Флегмона пальцев кисти и стопы.
Особенности и развитие течения панариция в отличие от гнойных заболеваний кисти других локализаций, в значительной мере обусловлены особенностями анатомии пальца. Наличие большого количество важных анатомических образований, расположенных на относительно небольшом протяжении: суставы межфаланговые, фиброзные влагалища, синовиальные оболочки, сухожилия, ячеистость подкожной клетчатки, пронизанной фиброзными перемычками, обилие кровеносно-лимфатических сосудов, а также нервных окончаний, способствуют чрезвычайно быстрому распространению гнойно-воспалительного местного процесса.
В большинстве случаев воспалительно-гнойный процесс локализуется на указательном/среднем пальце правой руки, а на ноге — поражается большой палец ноги. Ниже приведено фото панариция пальца на руке и на ноге.
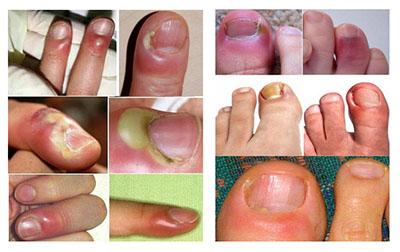 Инфицирование происходит преимущественно вследствие различных микротравм пальцев, как в быту, так и на производстве и несоблюдения правил санитарии при обработке мелких ссадин, «заусениц», «заноз» и др.
Инфицирование происходит преимущественно вследствие различных микротравм пальцев, как в быту, так и на производстве и несоблюдения правил санитарии при обработке мелких ссадин, «заусениц», «заноз» и др.
Развитие панариция на пальце руки или пальце ноги является одной из частых причин нетрудоспособности пациента, а позднее обращение к врачу/неадекватное лечение панариция сопровождаются риском генерализации воспалительного процесса.
Патогенез
Этапы развития острого панариция соответствуют стадиям классического гнойного воспаления. После проникновения патогенного агента и его последующего размножения отмечается реакция прилегающих тканей на него, проявляющаяся нарушением микроциркуляции, отеком и миграцией клеток иммунной системы к очагу воспаления с выработкой различных медиаторов воспаления. Скопление массы погибших микробных и иммунных клеток и экссудата на фоне сохраняющейся активности патогенных микроорганизмов способствует быстрому переходу катарального воспалительного процесса в гнойное. Фаза серозного пропитывания тканей обычно короткая и сразу сменяется фазой гнойно-некротического воспалительного процесса, поскольку скопление экссудата в замкнутых пространствах фасций в короткие сроки приводит к нарушению кровообращения тканей, некрозу и гнойному их расплавлению.
Анатомические особенности строения подкожной клетчатки пальцев способствуют распространению патологического процесса преимущественно вглубь, что и обуславливает выраженность болевого синдрома при локальном гнойно-воспалительном процессе.
Последующее гнойно-некротическое расплавление соединительнотканных тяжей способствует переходу патологического процесса на сухожилия, их влагалища, суставы и кость, что сопровождается быстро протекающим горизонтальным распространением гнойного воспаления. При отсутствии своевременного лечения существует высокий риск перехода панариция во флегмону кисти, а при наличии отягощающих факторов (низкая иммунная реактивность организма, отказ от лечения/позднее обращение к врачу) — развития общего септического состояния.
Классификация
В основе классификационного признака лежит анатомическая локализация и вовлеченность различных структур пальца в патологический процесс, в соответствии с чем выделяют. Поверхностные формы:
- Кожный панариций, при котором воспалительный очаг локализуется в коже (между эпидермисом и сосочковым слоем кожи);
- Ногтевой (подногтевой) панариций. Локализация патологического очага под пластиной ногтя.
- Околоногтевой панариций (паронихия пальца). Локализация патологического очага в валиках ногтевой пластины, окружающего основание ногтя.
- Подкожный панариций. Локализация в подкожной жировой клетчатке пальца (его ладонной поверхности).
- Сухожильный панариций. В процесс вовлекаются сухожилия и сухожильные влагалища пальца.
- Суставной панариций. Локализация очага в суставной щели с вовлечением в патологический процесс хрящевого/связочного аппарата пальца.
- Костный панариций. Локализация в костной ткани пальца.
- Пандактилит. Гнойно-некротическое воспаление всех тканей пальца.
Причины
В качестве этиологического фактора панариция чаще всего выступает стафилококк (St. Aureus), как в качестве моно-агента, так и в ассоциации с другими патогенными микроорганизмами. Реже воспаление вызывается стрептококком, кишечной палочкой, протеем, грибковой инфекцией. Инфицирование происходит в результате повреждения кожного покрова пальца (микротравм) и попадания инфекции вглубь тканей пальца при отсутствии должной их санитарной обработки (мелких ссадин, порезов, «заноз», «заусениц»). Реже панариций развивается без предшествующих травм на фоне условий, способствующие его развитию:
- вросший ноготь (врастание в кожный валик ногтевой пластины);
- при склонности сосать пальцы/грызть ногти (преимущественно у детей);
- грибковые поражения ногтей;
- нарушения кровообращения в нижних конечностях (тромбофлебит), сахарный диабет.
Симптомы
Симптоматика проявления панариция варьирует в зависимости от формы и стадии заболевания, однако существуют и ряд общих проявлений для всех форм. На начальных стадиях отмечается незначительный отек, покраснение и слабый/умеренный болевой синдром, реже — жжение. По мере развития патологического процесса отек нарастает, усиливаются боли, которые становятся интенсивными, дергающими/распирающими. Формируется гнойный очаг, который при поверхностных формах панариция хорошо определяется визуально. Формирование гнойного очага часто сопровождаться утомляемостью, слабостью, повышением температуры тела до субфебрильных цифр, головной болью. При тяжелых, глубоких формах панариция интоксикация более выражена.
Кожный панариций
Кожа в области ногтевой фаланги краснеет, затем в зоне покраснения наблюдается отслоение ограниченного участка эпидермиса и образование пузыря с мутным, кровянистым содержимым, просвечивающимся через кожу. Болевой синдром вначале нерезко выражен, затем постепенно усиливается, приобретая пульсирующий характер. Зачастую сопровождается стволовым лимфангитом с образованием видимых красных полос, расположенных по ходу воспаленных лимфатических узлов на кисти/предплечье. При неосложненном течении общее состояние, как правило, не страдает, однако при развитии лимфангита возможны слабость, разбитость, повышение температуры.
Околоногтевой панариций (паронихия, народ. волосень)
Паронихия (воспаление ногтевого валика) развивается часто после нарушений правил асептики/антисептики при выполнении маникюра, а также паронихий пальца зачастую образуется при инфицировании трещин околоногтевого валика или заусенцев у людей физического труда. Паронихия околоногтевых валиков начинается с локального отека и покраснения ногтевого ложа, а затем патологический процесс быстро распространяется, вовлекая в него весь ногтевой валик. Характерно быстрое формирование просвечивающегося через кожу гнойника. В области воспаления практически сразу появляются сильные боли, нарушающие сон.
Общее состояние практически не страдает. При этой форме панариция лимфангит наблюдается крайне редко. В случаях самопроизвольного вскрытия гнойника при его неполном опорожнении процесс из острой формы панариция может перейти в хроническую. При отсутствии лечения и прогрессировании процесса существует риск прорыва гноя под основание ногтя и в подкожную клетчатку ладонной области, а также с переходом процесса на дистальный межфаланговый сустав кисти.
Подногтевой панариций
Чаще подногтевой панариций является осложнением паронихии, реже развивается первично – в результате колотой ранки/занозы в области свободного края ногтя, а также в случаях нагноения подногтевой гематомы. Характерны чрезвычайно интенсивные боли, что обусловлено сдавливанием формирующегося гнойника плотной ногтевой пластиной. Ногтевая фаланга резко отечна, под ногтем хорошо просвечивает гной. Страдает общее состояние: общее недомогание и повышение температуры до 38 С.
Подкожный панариций
Наиболее распространенный вид панарициев. Подкожный панариций развивается обычно при инфицировании глубоких колотых ранок (при уколе рыбьей костью, шипом растения, иглой и т. д.). Проявляется вначале незначительным покраснением и локальной невыраженной болью, которая через нескольких часов усиливается, приобретая пульсирующий характер. Палец отекает. Проявления со стороны общего состояние пациента варьируют от удовлетворительного состояния до его существенного ухудшения. При гнойниках, которые находятся под большим давлением, могут быть ознобы с резким повышением температуры до 38 градусов. При отсутствии (недостаточном/позднем лечении), существует риск распространения гнойного процесса на более глубокие анатомические образования (сухожилия, суставы, кости) пальца.
Костный панариций
Костный панариций развивается чаще при инфицировании открытого перелома или является следствием распространении инфекции с мягких тканей (подкожный панариций) на кость. Для него характерным является преобладание процессов расплавления кости над ее восстановлением (остеомиелит) с полным/частичным разрушением фаланги. Симптомы ранней стадии аналогичны симптоматике подкожного панариция, но гораздо более ярко выражены. Присутствуют пульсирующие, чрезвычайно интенсивные боли разлитого характера. Пораженная фаланга постепенно увеличивается в объеме, палец слегка согнут, имеет колбообразный вид, движения из-за боли ограничены. Кожа в месте поражения блестящая, гладкая, красная с цианотичным оттенком. Страдает общее состояние: озноб и лихорадка.
Суставной панариций
Развивается преимущественно в результате непосредственного инфицирования сустава (при открытых внутрисуставных переломах/проникающих ранах) или при распространения гнойного процесса при других видах панариция. Характерным является появление вначале незначительного отека и болезненности в суставе при движениях, которая затем усиливается, а любые движения пальцем становятся невозможными. Также нарастает и отек, который особенно выражен на тыльной поверхности пальца. В последующем в этой области образуется свищ. При пальпации — напряжение капсулы сустава.
Сухожильный панариций (гнойный тендовагинит)
Может развиться как при распространении патологического процесса из других отделов пальца или при ее прямом проникновении. Палец слегка согнут и равномерно отечен, характерны интенсивные боли, усиливающиеся резко при попытке осуществления пассивных движений, покраснение не выражено. При надавливании на сухожилия отмечается резкая болезненность.
Страдает общее состояние: слабость, плохой аппетит, повышение температуры до значительных цифр, реже — спутанность сознания. Этот вид панариция является чрезвычайно опасным, что обусловлено быстрым распространением гноя по сухожильным влагалищам с переходом на мышцы, кости пальца, а также мягкие ткани ладони, реже — предплечья. При отсутствии адекватного своевременного лечения сухожилие расплавляется полностью, а палец теряет функцию.
Анализы и диагностика
Диагноз ставится на основании клинических симптомов и жалоб пациента. Для уточнения локализации гнойника и установления формы панариция проводится пальпация специальным пуговчатым зондом. При необходимости (для исключения суставного/костного панариция проводят сравнительную рентгенографию пораженного и одноименного здорового пальца на другой руке).
Лечение панариция
Тактика лечения панариция пальца на руке, также как и лечение панариция на пальце ноги зависит от стадии заболевания. На ранних стадиях развития процесса (в серозно-инфильтративной стадии) может назначаться консервативное лечение антибактериальными препаратами. Для лечения острого процесса рекомендуется назначать антибиотики: Амоксициллин/Клавуланат или Эритромицин с Метронидазолом. При псевдомонадной инфекции (синегнойная палочка) — Цефоперазон, Ципрофлоксацин, Цефтазидим, Цефтриаксон. При панарициях кандидозной этиологии: внутрь — Флуконазол; местно Клотримазол, Натамицин, Нистатин.
Наиболее часто консервативно лечится воспаление ногтевого валика на руках и на пальце ноги, а также другие поверхностные панариции. В начальных стадиях лечение паронихии пальца допустимы компрессы/ванночки с спиртовым раствором Димексида, после чего на околоногтевой валик на пальце руки или на ноге наносится мазь/крем Левомеколь. Следует подчеркнуть, что если воспаление ногтевого валика не удается купировать в течение 2-3 суток необходимо обращаться к врачу, поскольку околоногтевой панариций может перейти в подногтевой панариций или прорыв гноя в дистальный межфаланговый сустав. При формировании гнойной полости — срочное хирургическое лечение.
Лечение панариция в домашних условиях
Лечение панариция на руке в домашних условиях можно проводить исключительно на ранней стадии заболевания. Наиболее часто народными средствами лечится паронихия на пальцах руки и поверхностный панариций на ноге. Для этой цели могут использоваться печеный лук, который прикладывается к месту поражения и меняется каждые 4-5 часов; теплые ванночки с солью и содой с добавлением нескольких капель йода или ванночки с марганцовкой; кашица подсоленного черного хлеба.
Вылечить паронихию пальца на ноге или на пальце руки поможет и лист алоэ; сок чистотела, ихтиоловая мазь, а также мазь Вишневского при прорыве гнойного содержимого. Однако следует не забывать, что лечение панариция пальца в домашних условиях является основной причиной позднего обращения в медицинское учреждение и причиной серьёзных осложнений. Нельзя пытаться самостоятельно прокалывать стенку гнойника на пальце, поскольку это не приведет к его ликвидации, а наоборот, утяжелит его течение. Также следует знать, что при глубоком панариции недопустимы согревающие компрессы и лечение мазями.
Что такое паронихия пальца на руке, лечение

Паронихия – это воспаление кожи вокруг ногтя на пальце, чаще руки. Это инфекционное воспаление чаще поражает женщин (в пропорции 3:1).
Визуальное проявление воспалительного процесса при паронихии – припухлость кожи ногтевого валика, хотя сам процесс проходит на ладонной поверхности. Отечная жидкость в силу повышенной плотности кожи на ладонных поверхностях пальцев просачивается через лимфатические щели к ногтевому валику, создавая болезненную припухлость.
Паронихия может сопровождаться околоногтевым панарицием, что приводит к риску полного поражения околоногтевого валика, а также подлежащей клетчатки. Площадь отека при этом значительно расширяется.
У детей чаще всего в качестве возбудителя выступают стафилококки, а иногда стрептококки.
Что такое паронихия
Паронихия на руках встречается чаще, чем на ногах. У мужчин паронихия пальца встречается в три раза реже, чем у женщин.
Основными симптомами воспаления околоногтевого валика является появление отечности, покраснения и сильной болезненности ногтевого валика. При прогрессировании воспалительного процесса паронихия может осложняться нагноением и развитием абсцесса.
При своевременном лечении заболевание протекает в легкой форме, однако при отсутствии адекватного лечения паронихия пальца на руке или ноге, может осложниться развитием панариция, поражением соединительнотканной перемычки и костной ткани, развитием остеомиелита. В тяжелых случаях может потребоваться ампутация.
Причины развития воспаления околоногтевого валика
Основными возбудителями паронихия ногтя являются:
- золистые стафилококки,
- бета-гемолитические стрептококки группы А,
- негемолитические стрептококки,
- гноеродные кокки,
- грибки (кандидозные паронихии и онихии),
- анаэробные клостридиальные микроорганизмы.
Также выделяют специфические паронихии, являющиеся одним из проявлений сифилиса, лепры, туберкулеза кожи, эризипелоида и т.д.
Предрасполагающими факторами, способствующими развитию паронихии, являются:
- травмы ногтевого валика;
- постоянный контакт рук с холодной или горячей жидкостью;
- работа с химикатами;
- проведение обрезного маникюра;
- наличие заусенцев;
- снижение иммунитета;
- привычка грызть ногти или отрывать заусенцы;
- нарушение микроциркуляции (рецидивирующая или хроническая паронихия наноге часто развивается у пациентов с тромбофлебитом или тромбозом вен нижних конечностей);
- наличие эндокринных заболеваний (паронихия пальца на ноге бактериальной или грибковой природы часто встречается у пациентов с сахарным диабетом);
- несоблюдение правил личной гигиены;
- ношение тесной, маленькой или некачественной обуви;
- обмен обувью с другими людьми (существует риск заражения грибком);
- частые переохлаждения;
- авитаминозы, стрессы;
- работа с бытовой химией (чистящие средства) без перчаток и т.д.
Также паронихия может наблюдаться на фоне поражения ногтевых пластин у пациентов с псориазом, экземой, гиперкератозом, нейродермитом и т.д.
Патогенез развития паронихия
После попадания под кожу ногтевого валика патогенных микроорганизмов развивается воспалительный процесс. При легком течении паронихия, воспаление может быть простым (без нагноения).
 При прогрессировании заболевания, паронихий может переходить в гнойную форму. Формирование абсцесса околоногтевого валика может осложняться тенденитом. Тяжелое течение, без своевременного лечения может привести к развитию тяжелых осложнений, вплоть до гнойного расплавления фаланги пальца.
При прогрессировании заболевания, паронихий может переходить в гнойную форму. Формирование абсцесса околоногтевого валика может осложняться тенденитом. Тяжелое течение, без своевременного лечения может привести к развитию тяжелых осложнений, вплоть до гнойного расплавления фаланги пальца.