Оказание неотложной помощи при остром животе
Острый живот – комплекс симптоматических проявлений болезней хирургического профиля брюшной полости и забрюшинного пространства. Все эти заболевания требуют немедленной госпитализации и уточнения диагноза. Ведь они имеют идентичную симптоматику и клинические проявления. Больных с проявлениями «острого» живота направляют в хирургическое отделение, так как после уточнения диагноза пациенту показано оперативное вмешательство.
При остром животе неотложная помощь – единственная возможность спасти человеческую жизнь.

Возможные причины опасного состояния
Несмотря на то, что причины опасного состояния разные, симптомы и первая неотложная медицинская помощь до госпитализации идентичны. Среди главных причин возникновения «острого» живота выделяют такие болезни:
- Аппендицит острый (воспаление аппендикса). Симптоматика начинается с боли в области желудка. Затем распространяется на весь живот. Характерная особенность патологии – больному не удается определить эпицентр боли. Хотя иногда ее наибольшая концентрация сосредотачивается в области пупка. При пальпации усиливается боль в правом боку, взывая сильный спазм мышц.
- Кишечная непроходимость. Характер боли зависит от механических или динамических факторов, вызвавших патологию.
- Перфорация как осложнения язвы желудка. Болезнь развивается из-за образования сквозного отверстия в стенке желудка. Из него в брюшную полость «изливается» все содержимое, вызывая сильную боль.
- Ущемленная грыжа. В отдельную группу выделяют послеоперационную грыжу. В этом случае болевой синдром ярче всего выражен в области рубца. При других видах грыж боль не имеет четкой локализации. Она может переходить даже на бедра.
- При воспалительном поражении подвздошной или слепой кишки боль сопровождается расстройством стула и повышенным газообразованием.
- Прободная язва вызывает сильнейшую боль, при которой пациенту даже сложно дышать. Концентрация боли в позвоночнике, правом плече и лопатке.
- Патологии желудка, селезенки, поджелудочной железы. Болезни проявляют себя по-разному, однако боли чаще всего нарастающие и сверлящие. Локализуются в пояснице или боках.
- Печеночная колика. Боль вызвана камнями в желчном пузыре или его протоках. Носит нарастающий характер, локализуется преимущественно с правой стороны.
- Почечная колика. Локализация болевого синдрома не определяется. Боль фиксируется в пояснице и животе. Иногда отдает в промежность.
Отсутствие своевременного медицинского вмешательства при этих патологиях приведет к развитию перитонита.
Следует отметить, что есть болезни некоторых внутренних органов, которые своими проявлениями «симулируют» симптомы «острого» живота. Однако они не связаны с брюшиной. К их числу относят следующие патологии:
- Инфаркт миокарда. Может иметь нетипичные проявления боли в солнечном сплетении. В данном случае прием сердечных препаратов снижает или полностью купирует боль.
- Правосторонняя пневмония. В процессе постоянного раздражения брюшины возникает болевой синдром в правой верхней части живота.
- При воспалительном процессе в тканях плевры. Боль над пупком сопровождается кашлем и чиханием;
- Острые инфекции кишечника. Болевой синдром приступообразный, не имеет четкой локализации.
- Патологии женской репродуктивной системы (разрыв яичников, внематочная беременность, воспалительные процессы). Боль сильная, сосредоточена в нижней части поясницы и живота. Отдает в промежность.
- Отравление. Боль сопровождают признаки интоксикации: непрерывная рвота, нарушения стула и повышение температурных показателей тела.
- Воспалительные процессы в простате. Болевой синдром отмечается в паху, отдавая в область прямой кишки. При опорожнении кишечника усиливается, становится пульсирующей и резкой.
Учитывая схожесть проявлений патологий, рассмотрим главные симптомы «острого» живота и их отличия от «имитирующих» его заболеваний.
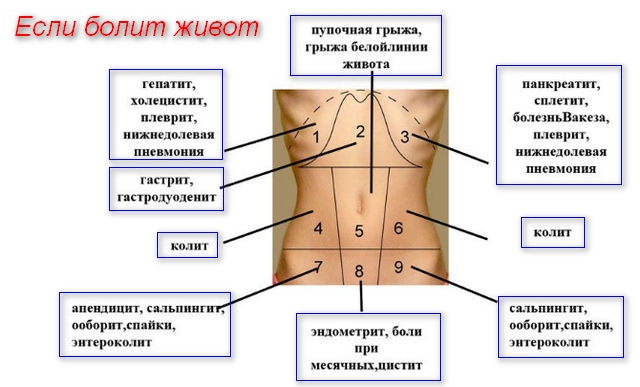
Особенности симптоматики
Каких внутренних органов произошло поражение, выявить с помощью осмотра часто не удается. Поэтому, обследовав стенку брюшины, пострадавшего направляют в медицинское учреждение для прохождения лабораторной и аппаратной диагностики.
Главными признаками «острого» живота являются такие симптомы:
- Болевой синдром повышенной интенсивности. Любое движение, чихание или кашель усугубляют чувство болезненности. Пациент принимает статичную позу, подтянув к животу колени.
- Четкая локализация боли прослеживается только в начале приступа. Затем она распространяется на всю брюшину. Что стало источником воспалительного процесса, определяют, постукивая пальцами по животу. Место наибольшей концентрации боли соответствует пораженному органу.
- Главный симптом, возникающий при поражении внутренних органов брюшины, – признак Щеткина-Блюмберга. Плавное надавливание на живот вызывает боль, которая резко усиливается после одергивания руки.
- Скованность мышц передней стенки брюшины. Интенсивность этого симптома зависит от весовой категории, возраста и других индивидуальных показателей пациента. Особенно ярко он выражен после разрыва органа и наличия кровотечения в брюшную полость.
- Тошнота и рвота иногда сопровождают проявления «острого» живота. Также не являются специфическими и такие симптомы: повышение температуры тела, ощущение сухости во рту, икота, отсутствие стула.
Диагностические мероприятия
При особо тяжелом состоянии проводят экстренную предварительную подготовку больного. Для диагностики патологии и определения поврежденного органа используют такие исследования:
- Опрос пациента и его близких;
- Оценка жизненно важных показателей (температуры тела, артериального давления, ясности сознания);
- Внешний осмотр кожных покровов, слизистых;
- Пальпация живота;
- Лабораторные исследования мочи, крови и кала;
- Рентген брюшной полости;
- Эндоскопия;
- УЗИ-диагностика;
- Пункция брюшины;
- Лапароскопия;
- Лапаротомия

Действия неотложного характера
«Острый» живот требует неотложной помощи медицинского персонала. Поэтому первое правильное действие очевидцев – вызов скорой помощи. Во время беседы с диспетчером опишите симптомы и поведение больного. Если вы являетесь его родственником, расскажите о наличии хронических болезней.
До того, как подоспеет медицинская помощь при «остром» животе, выполните следующие действия:
- Помогите больному лечь так, как ему удобно. Не стоит заставлять его менять положение, если боль при этом усиливается.
- Успокоить, объяснив, что скоро приедут медики, которые помогут.
- Положить холодную грелку на живот. Ее можно заменить пакетом со льдом или замороженными продуктами из морозильной камеры. Однако нужно помнить, что в этом случае пакет или продукты заворачивают в хлопчатобумажную ткань. Помните, что через каждые 10 минут нужно убирать холодный предмет с кожи на 5-6 минут. В обратном случае наступить некроз тканей.
- Если больной потерял сознание, следите за тем, чтобы его голова была повернута на бок. Это действие нужно, чтобы пострадавший не захлебнулся своими рвотными массами.
- При зафиксированной остановке сердечной деятельности показано проведение реанимационных мероприятий: искусственного дыхания и массажа сердца.
Первую медицинскую помощь начинают предоставлять в машине «Скорой помощи». В первую очередь она направлена на устранения проявления болевого шока.
До приезда медиков самостоятельно выбирать тактику лечения запрещено!
До госпитализации больному запрещено предоставлять такую помощь:
- Давать анальгетики, антибиотики или другие медикаментозные средства.
- Предлагать еду и питье;
- Ставить клизмы;
- Давать слабительное;
- Согревать живот.
После доставки пострадавшего в больницу определяют необходимость экстренного вмешательства хирургов. Чтобы скорректировать нарушения жизненно важных показателей, больного интенсивно готовят к операции 2-3 часа. В экстренных случаях хирургическое вмешательство проводят сразу.
Воспаление аппендикса
Воспаление аппендикса – самая частая причина проявления «острого» живота. Несмотря на 100 % успешность операций по удалению червеобразного отростка, смертность от этой патологии наступает чаще, чем при прободной язве. Вызвана такая ситуация неправильным диагностированием, вовремя не оказанной неотложной помощью и поздней госпитализацией. Все эти факторы приводят к опасному осложнению – перитониту.
В основном патология начинается внезапно на фоне общего благополучия. Боли носят постоянный, нарастающий характер. Локализуются в пупочной области, затем перемещаются в правую сторону живота. Возможно сопровождение болевого синдрома тошнотой и однократной рвотой.
При проявлении первых симптомов аппендицита нужно немедленно вызвать скорую помощь и приложить на болезненную область живота холод.
Симптомы острого живота и способы лечения патологии
Синдром острого живота – это патология, объединяющая проявления различных заболеваний органов брюшины. Последствием данного недуга является перитонит – воспаление оболочки брюшной полости. В качестве лечения предусматривается неотложное хирургическое вмешательство.
- Причины патологии
- Клинические проявления
- Диагностические мероприятия
- Медицинская помощь
- Первая помощь пациенту
- Лечение аппендицита
- Непроходимость кишечника
- Острый перитонит
- Поражения брыжеечной артерии
- Прогноз и осложнения
Причины патологии
Симптомы, характерные для синдрома острого живота, могут провоцироваться многочисленными заболеваниями. Причем речь идет не только о функциональных расстройствах, но и об органических поражениях, возникающих на фоне инфекционно-воспалительных процессов или травм.
- Острые воспалительные заболевания. Признаки, которыми сопровождается синдром острого живота, возникают при многочисленных воспалительных патологиях, протекающих в острой форме. К ним относятся воспаление аппендикса, панкреатит, холецистит. У женщин патология может вызываться воспалением яичников и фаллопиевых труб.
- Травмы и ранения. Симптомы развиваются при ушибах органов брюшной полости. Данное состояние может осложняться разрывом органа и возникновением кровотечения. Еще одна возможна причина – открытые ранения, при которых повреждаются внутренние органы.
- Перфорация органов ЖКТ. При такой патологии нарушается целостность стенки желудка или кишечника, вследствие чего содержимое попадает в брюшную полость. Перфорация, как правило, провоцируется поздними стадиями язвенной болезни.
- Гинекологические заболевания. Внематочная беременность является одним из триггеров синдрома острого живота у женщин. Патология приводит к разрыву маточных труб, вследствие чего возникает кровотечение. Также провокатором проблемы может быть перекрут кисты яичника.
К числу предпосылок для формирования рассматриваемого синдрома относят острую непроходимость кишечника, ущемление грыжи, перекрут яичек у мужчин. В данном случае развитие симптомов связано с ишемическими процессами.

Клинические проявления
Для заболевания характерно стремительное развитие симптомов. В особенности это касается основного проявления – сильного болевого синдрома, возникающего приступообразно. Постепенное развитие признаков недуга с нарастанием интенсивности отмечается в редких случаях.
Поводом для беспокойства должны стать:
- Увеличение температуры тела.
- Отсутствие дефекации из-за нарушения перистальтики.
- Сильное вздутие живота при отсутствии других симптомов метеоризма.
- Длительно не проходящая икота.
- Боли в абдоминальной области.
- Тошнота и рвота.
- Перенапряжение брюшных мышц.
- Общее недомогание.
- Побледнение кожи.
- Наличие крови в кале или рвотных массах.
При возникновении болевых ощущений важно учитывать их локализацию. Сильнейшие приступы отмечаются в случае травм или ранений живота. У детей такие проявления, как правило, носят невыраженный характер. В большинстве случаев ребенок не может самостоятельно определить локализацию болевого синдрома.
В ситуации тяжелых патологических явлений при отсутствии первой помощи у пациента могут проявляться симптомы острого живота в сочетании с шоковым состоянием. К клинической картине добавляются заторможенность, изменение цвета кожи. В редких случаях болезнь носит скрытый характер, так как не сопровождается выраженными клиническими проявлениями.

Диагностические мероприятия
При возникновении симптомов раздражения брюшины необходимо обратиться за медицинской помощью. Самостоятельно определить причину патологии практически невозможно: многие болезни имеют аналогичные признаки.
Первичным диагностическим методом является сбор анамнеза. Учитываются температура тела пациента и наличие рвоты, оценивается работа сердечно-сосудистой системы. Также доктор обращает внимание на поведение больного.
При ощупывании болевой синдром может усиливаться. При пальпации отмечается перенапряжение брюшных стенок или увеличение внутренних органов. Проявляющиеся одновременно симптомы аппендицита – прямое показание к хирургическому вмешательству.
Дальнейшая диагностика предусматривает такие процедуры:
- Общий анализ крови.
- Анализ на содержание печеночных пигментов.
- Общий анализ мочи.
- Компьютерная томография.
- Ультразвуковое обследование абдоминальной области.
- Рентгенография.
Как правило, диагностические процедуры выполняются в короткий временной промежуток. Это необходимо для быстрой постановки диагноза и оказания дальнейшей медицинской помощи.
Медицинская помощь
Условно терапевтические мероприятия делят на общие и специфические. Характер лечения зависит от поставленного диагноза.
Общая терапия острого живота предусматривает полное исключение пищи. Питание поступает внутривенно в обход пищеварительной системы. В большинстве случаев пациентам вводится назогастральный зонд, препятствующий попаданию кислорода и позволяющий очистить желудок от содержимого.
Специфическая терапия назначается в соответствии с поставленным диагнозом. Важным аспектом является решение о потребности в хирургии. Немедленная операция проводится при разрывах внутренних органов, наличии ишемических процессов, которые могут вызвать некроз тканей. Острый аппендицит, а также холецистит, сопровождающийся гангреной, требуют хирургического лечения.
Первая помощь пациенту
Принцип, согласно которому оказывается первая помощь при остром животе, – не навредить больному. До прибытия медиков пациенту запрещено принимать любые обезболивающие препараты. В противном случае возможна неправильная постановка диагноза, что может привести к необратимым последствиям.
Больного необходимо положить в удобном положении. Принимать пищу или пить пострадавшему категорически запрещается. Желательно, чтобы пациент лишний раз не двигался. Голову укладывают таким образом, чтобы при рвоте исключить захлебывание.

Лечение аппендицита
Воспаление аппендикса считается наиболее распространенной причиной синдрома острого живота. При подтверждении диагноза назначается срочная хирургическая операция. Консервативное лечение не оказывает положительного результата.
Основным клиническим проявлением аппендицита является болевой синдром. Как правило, боли изначально возникают в области пупка и в дальнейшем перемещаются в сторону пораженного органа. Симптомы достигают пика интенсивности в течение нескольких часов. В этот период воспаление охватывает стенки брюшной полости, вызывая проявления синдрома острого живота.
В детском возрасте часто отмечается нетипичное течение патологии. Из-за стремительного развития симптомов ускоряются некротические процессы. В ходе диагностики крайне важно исключить вероятность острого колита, почечной колики или гастрита.
Лечение заключается в удалении аппендикса. Одновременно осуществляется обработка воспаленной области брюшной стенки. При выделении большого количества инфильтрата устанавливается дренажная трубка, которую удаляют через несколько дней после операции.
Непроходимость кишечника
Патология возникает на фоне новообразований на внутренней поверхности кишечника или из-за наличия инородных тел, в число которых входят каловые камни, глисты. Также к непроходимости приводит заворот кишок.
Лечение предусматривает местное и внутривенное введение препаратов. Одновременно производится выведение желудочного содержимого путем зондирования. После этого проводится промывание желудка.
В случае, если непроходимость носит механическое происхождение, осуществляется хирургическое вмешательство. Непроходимость на фоне паразитарного заражения предусматривает дегельминтизацию, которая также производится хирургическим путем.

Острый перитонит
Представляет собой осложнение синдрома острого живота. На фоне патологии происходит инфицирование брюшной стенки. Терапия предусматривает использование медикаментозных и хирургических методов.
Лечебные мероприятия направлены на достижение следующих целей:
- Предотвращение распространения инфекции.
- Снижение воздействия продуктов жизнедеятельности бактерий.
- Восстановление полноценной работы брюшных органов.
Консервативное лечение осуществляется путем введения антибиотиков, препаратов, стабилизирующих работу сердечно-сосудистой и выделительной систем. Хирургическая терапия заключается в устранении источника воспаления, местной антисептической обработке, установке дренажа брюшной полости (при необходимости).
Поражения брыжеечной артерии
Патология провоцирует синдром у людей пожилого возраста. Как правило, возникает на фоне врожденных пороков сердца, атеросклероза, эндокардита. Из-за тромбоза сосуда пораженный участок кишечного отдела постепенно отмирает. При этом некротический процесс распространяется на брюшную стенку.
Лечение производится консервативными методами. Предусматривается введение коагулянтов, антибиотиков, препаратов от ревматизма. В случае раздражения брюшины проводят хирургическое лечение.
Прогноз и осложнения
Постановка однозначного прогноза при синдроме острого живота невозможна. Исход болезни зависит от возрастных особенностей пациента, причины патологии, наличия хронических недугов, своевременности и качества медицинской помощи. Благоприятный исход отмечается при соблюдении правил доврачебной помощи, отсутствии отягощающих симптомов, оперативных действиях специалистов.
Возможные осложнения острого живота:
- внутренние кровотечения;
- тромбоз мезентериальных вен;
- некроз тканей кишечника;
- сепсис и септический шок;
- летальный исход.
Острый живот
Острый живот – комплекс клинических, лабораторных и инструментальных признаков, свидетельствующих о катастрофе в брюшной полости и необходимости оказания пациенту неотложной хирургической помощи. Проявляется основной триадой симптомов: абдоминальный болевой синдром, напряжение передней брюшной стенки, нарушение эвакуаторной функции кишечника (перистальтики). Диагностическую ценность представляют правильно собранный анамнез, осмотр, рентгенография органов брюшной и грудной полости, УЗИ, лапароскопия. Данный синдром обычно требует ургентного хирургического вмешательства для спасения жизни больного.
МКБ-10
- Причины острого живота
- Симптомы острого живота
- Диагностика острого живота
- Лечение острого живота
- Прогноз острого живота
- Цены на лечение
Общие сведения
Острый живот представляет собой собирательное понятие, включающее любую катастрофическую ситуацию в брюшной полости (острые заболевания воспалительного характера, нарушения кровообращения, травмы и повреждения органов, кишечная непроходимость любой этиологии), которая требует быстрой диагностики, постановки правильного диагноза и проведения ургентного оперативного вмешательства. Наиболее актуальным понимание сути синдрома острого живота является для врачей скорой помощи и приемных покоев стационаров, т. к. именно они должны в кратчайшие сроки установить правильный диагноз и госпитализировать пациента в профильное хирургическое отделение.
Необходимость составления алгоритма диагностического поиска при синдроме острого живота возникла еще в начале двадцатого века. Продиктована эта необходимость была тем фактом, что значительное количество смертей в стационаре обусловливалось откладыванием операции у пациентов с острой хирургической патологией брюшной полости из-за трудностей диагностики и дифференциального диагноза. Согласно статистике, летальность среди пациентов с диагнозом острый живот, госпитализированных и прооперированных в первые шесть часов от начала заболевания, в 5-8 раз ниже, чем среди больных с той же патологией, которым хирургическая помощь была оказана в более поздние сроки. Следует отметить, что гипердиагностика острого живота (псевдоабдоминальный синдром на фоне соматической патологии) также является большой проблемой, поскольку необоснованное оперативное вмешательство может значительно ухудшить состояние таких пациентов.
Причины острого живота
К возникновению острой патологии органов живота, требующей экстренного оперативного вмешательства, могут приводить хирургические и нехирургические причины. В гинекологии, травматологии, абдоминальной хирургии острый живот часто связан с внутрибрюшным кровотечением, которое может сопровождать внематочную беременность, апоплексию яичника, травму живота, перфорацию полых органов. В этом случае кровь поступает в брюшную полость, вызывая раздражение брюшины и симптомы острой кровопотери.
Иной механизм развития острого живота наблюдается при нарушении кровообращения в органах брюшной полости и малого таза: острой окклюзии мезентериальных сосудов, ущемленной грыже, кишечной непроходимости, перекруте ножки кисты яичника, некрозе миоматозного узла, перекруте яичка и др. В подобных ситуациях перитонеальные симптомы обусловлены ишемией, быстро нарастающими некробиотическими изменениями в том или ином органе и начинающимся перитонитом. При таких заболеваниях, как острый аппендицит, холецистит, острый панкреатит, сальпингоофорит, характерная клиническая картина определяется острым, иногда гнойным воспалительным процессом.
Хирургические причины острого живота исключаются в первую очередь. Однако существует ряд заболеваний, при которых выраженный абдоминальный болевой синдром не связан с патологией в брюшной полости. Такие состояния симулируют клинику острого живота, но не требуют экстренного хирургического вмешательства. К нехирургическим причинам острой боли в животе относятся некоторые инфекционные заболевания (острая кишечная инфекция, мононуклеоз, гепатит), дисметаболические расстройства (кетоацидоз при диабете, гемохроматоз, повышенный уровень триглицеридов в крови и др.). Интенсивная боль может иррадиировать в область живота при инфаркте миокарда, плеврите и плевропневмонии.
Симптомы острого живота
В клиническую картину острого живота входит триада основных симптомов: абдоминальная боль, напряжение мышц передней стенки брюшной полости, расстройство перистальтики кишечника. Данные признаки могут сочетаться между собой и с менее значимыми симптомами в разнообразных комбинациях.
Боли являются первым и наиболее ярким симптомом острого живота. Они могут иметь различную локализацию, распространенность и интенсивность. Наиболее выраженные и разлитые боли отмечаются при обширных травмах брюшной полости, панкреонекрозе. Напротив, у пожилых и ослабленных пациентов, детей, на фоне интоксикации боль может быть неинтенсивной, блуждающей. Чаще боль бывает острой, кинжальной, хотя встречаются и случаи с постепенным началом болевого синдрома. Большинство пациентов указывают на миграцию боли из первоначального источника, распространение на другие регионы или весь живот. По характеру она может напоминать удар ножа, быть схваткообразной, изнуряющей, жгущей и т. д.
При некоторых патологических состояниях (кишечной непроходимости, деструктивном аппендиците) возможно чередование эпизодов острой боли и мнимого благополучия. Часто болевой синдром может сопровождаться стойкой икотой, рвотой. Воспалительный экссудат и кровь, скапливающиеся в брюшной полости, раздражают нервные рецепторы и вызывают положительные симптомы «ваньки-встаньки» (выраженное усиление болезненности при переходе из сидячего положения в горизонтальное, в связи с чем больной сразу снова садится), френикус-симптом (значительную болезненность при надавливании между ножками грудино-ключично-сосцевидной мышцы). Напряжение мышечного корсета брюшной полости также связано с раздражением листков брюшины экссудатом, содержимым пищеварительного тракта и кровью. Как уже говорилось выше, у пожилых, ослабленных больных и детей данный симптом также может быть не выражен.
Изменения характера кала, запоры и послабления стула, задержка отхождения газов могут служить проявлением нарушения работы кишечника. Так, в начальных фазах острого аппендицита, инвагинации кишечника может отмечаться жидкий стул. При инвагинации, прободной язве, мезентериальном тромбозе в стуле будет определяться кровь. Отсутствие кала и газов говорит в пользу кишечной непроходимости.
Многие заболевания, проявляющиеся клиникой острого живота, сопровождаются явлениями анемии: бледностью кожных покровов, холодным потом, зябкостью. Запущенным эпизодам острого живота сопутствуют явления шока – безучастность, заторможенность, заостренность черт лица, землисто-серый цвет кожи.
Диагностика острого живота
В постановке диагноза острого живота огромное значение имеет правильно собранный анамнез в сочетании с грамотно проведенным физикальным осмотром. Важно выяснить, развилась ли боль остро (перфорация полого органа) или болевой синдром постепенно усиливался (перитонит); локализована ли боль в одном месте либо мигрирует; связано ли возникновение боли с приемом пищи. Рвота указывает на нарушение пассажа пищи по кишечнику механического или рефлекторного характера (кишечная непроходимость, колика). Обязательно следует выяснить, не отмечалось ли в последнее время изменения характера и частоты стула, не было ли патологических примесей в кале (кровь, слизь в виде «малинового желе» и др.).
Во время обследования уделяют пристальное внимание состоянию сердечно-сосудистой системы (ЧСС, уровень артериального давления) для своевременного диагностирования кровотечения, шока. При осмотре живота оценивается его форма (запавший или ладьевидный, напряженный — при перфорации желудка, кишечника; перераздутый и асимметричный – указывает на непроходимость кишечника), выявляются рубцовые изменения и грыжевые дефекты. Пальпация позволяет обнаружить критерии раздражения брюшины, объемные образования в животе, локализовать источник боли. При перкуссии можно определить расширение границ печени, наличие свободного газа или выпота в полости живота. При выслушивании живота кишечные шумы или значительно усиливаются (в начальных фазах непроходимости кишечника) или вообще не выслушиваются (в фазе разгара непроходимости).
Всем пациентам с подозрением на острый живот следует проводить ректальное исследование. Акцентировать внимание необходимо на обострение болезненности при надавливании пальцем на стенки ампулы прямой кишки (это говорит о наличии выпота в малом тазу). При выявлении у больного даже небольших грыжевых выпячиваний рекомендуется провести пальцевое исследование через ворота грыжи. При использовании этого приема происходит непосредственное раздражение париетального листка брюшины, поэтому болезненность и напряженность брюшной стенки будут более выражены. У детей полезно производить пальпацию органов живота в состоянии сна или седации, когда можно исключить непроизвольное напряжение брюшной стенки.
Лабораторные анализы при остром животе неинформативны, выявляют гнойно-воспалительные изменения, анемию. Однин из самых простых и доступных методов верификации катастрофы в животе — обзорная рентгенография ОБП. Пациентам в крайне тяжелом состоянии снимки производятся в горизонтальном положении (в боковой проекции), в остальных случаях исполняется рентгенография в вертикальном положении. На снимках визуализируется свободный газ в полости живота, затемнение в отлогих местах (экссудат), арки и уровни в петлях кишечника, газ в забрюшинной клетчатке. Расширенный диагностический поиск включает рентгенконтрастные исследования: в желудок или кишечник вводится газ, контрастное вещество. Если воздух или контраст попадают в свободную брюшную полость, это свидетельствует о перфорации полого органа. Если при контрастировании желудка отмечается его смещение кпереди, можно думать о панкреонекрозе. Иногда может потребоваться специализированное рентгенологическое исследование (целиакография, мезентерикография).
УЗИ ОБП позволит выявить экссудат в брюшной полости, газ в системе воротной вены, опухолевый конгломерат, инвагинат и другие патологические состояния, которые могли послужить причиной острой хирургической патологии. УЗИ является ведущим методом диагностики острой урологической и гинекологической патологии. В сложных ситуациях установить правильный диагноз поможет диагностическая лапароскопия.
Если у пациента предполагается острый живот, следует тщательно подойти к исключению состояний, имитирующих катастрофу в животе. Операция, проведенная пациенту с тяжелой соматической патологией, зачастую приводит к ухудшению его состояния и смерти. Именно поэтому при поступлении в приемный покой требуется исключить нехирургические факторы острого живота: инфаркт (ишемию) миокарда, воспаление легких, плеврит, пневмоторакс, мочекаменную и желчнокаменную болезнь (колику), кишечные инфекции.
Лечение острого живота
Все пациенты с клиникой острого живота требуют госпитализации в профильное хирургическое отделение. Если будет выявлен псевдоабдоминальный синдром, а острая хирургическая патология исключена, пациент переводится в отделение гастроэнтерологии или терапии. Предоперационная подготовка должна быть максимально сокращена, если состояние больного очень тяжелое – подготовка и противошоковая терапия осуществляются в отделении интенсивной терапии в течение нескольких часов. До постановки точного диагноза нельзя принимать пищу и жидкости, применять обезболивающие средства и снотворные, делать клизмы.
Применение анальгетиков (особенно наркотических) имеет следствием ослабление боли и расслабление мышечного корсета, что в свою очередь ведет к ошибкам диагностики и необоснованному откладыванию операции. После установления правильного диагноза пациентам с болями спастического характера разрешается ввести спазмолитические препараты.
Большинство состояний, приводящих к развитию острого живота, требуют неотложного хирургического вмешательства. Операцию рекомендуется провести в течение шести часов от появления симптомов заболевания – в этой ситуации значительно снижается частота осложнений, улучшается прогноз. Если пациент поступил в стационар в агональном состоянии, подготовка не проводится, операция начинается немедленно, одновременно с проведением реанимационных мероприятий.
Прогноз острого живота
Прогноз для здоровья и жизни при остром животе в значительной мере зависит от причины этого состояния, возраста пациента, наличия сопутствующей патологии, срока от начала заболевания до госпитализации и оперативного вмешательства. Значительно ухудшается прогноз при длительно текущем перитоните, некрозе кишечника, тромбозе мезентериальных вен. Особенно опасны эти состояния у ослабленных и пожилых пациентов, детей раннего возраста. Летальность значительно снижается при ранней постановке диагноза и своевременном проведении оперативного вмешательства. Специфической профилактики острого живота не существует.
Синдром острого живота – причины, симптомы и первая помощь при подозрении на острый живот
Рассматриваемое явление является признаком катастрофического состояния брюшной полости, которое требует немедленного вмешательства хирурга. Существует три главных симптома, по которым можно распознать острый живот: боль в животе, нарушения перистальтики, напряжение мышц передней стенки брюшины.
Наиболее оптимальное время оказания первой помощи, при котором риск развития обострений минимальный – не более 6 часов после появления первого симптома.
Причины острого живота – при каких заболеваниях возникает синдром острого живота?
Острая боль в животе может быть спровоцирована массой разнообразных заболеваний:
- Воспалением аппендикса. Болевые ощущения изначально возникают в районе желудка, постепенно распространяясь на живот. Больной не может определить точку локализации боли либо указывает на околопупочный участок. Пальпация провоцирует приступ боли в правом боку, спазм мышц. Стихание боли – неблагоприятный симптом, который свидетельствует о развитии гангренозных процессов.
- Острой кишечной непроходимостью. Подобное состояние может развиться на фоне механических и динамических (спайки, спазмы, парезы) факторов. Боль носит внезапный, схваткообразный характер. Болевые ощущения могут различаться в зависимости от указанных факторов.
- Ущемленной грыжей. В том случае, если указанная патология – последствие хирургического вмешательства, боль будет сосредотачиваться в районе послеоперационного рубца. Болевой синдром при остальных видах грыж может быть различным: он способен распространяться на околопупочную зону, низ живота, и даже бедра.
- Прободной язвой. Боль при рассматриваемом недуге настолько нестерпимая, что человеку сложно дышать, — это вынуждает его пребывать в одном положении длительное время. Болевые ощущения могут присутствовать в зоне позвоночника, лопатки, ключицы, в правом плече.
- Острым гастритом. Может быть спровоцирован неадекватным рационом питания, либо стрессовой ситуацией. Боли по своей природе – тупые, периодические, сосредоточены в районе солнечного сплетения.
- Обострением язвенной болезни. Болевой синдром может распространяться на поясницу, грудную клетку, низ живота. Зачастую же болит над пупком, либо в правом боку.
- Хроническим энтеритом в период обострения. Причиной указанной патологии могут послужить инфицирование кишечника либо лямблиоз. Боль в надпупочной области может давать о себе знать сразу после приема пищи, либо не зависимо от данного процесса.
- Острым колитом. Пальпация живота в зоне толстого кишечника болезненная. Боли не сильные, периодические, и распространяются на весь живот.
- Печеночной коликой. Подобное состояние возникает вследствие перекрытия камнем желчных протоков либо шейки желчного пузыря. Боль носит нарастающий характер и с правого бока распространяется на правую верхнюю половину тела: подреберье, ключицу, лопатку, шею, плечо, поясницу. Указанное негативное явление может продолжаться несколько суток.
- Воспалением поджелудочной железы. В этой ситуации страдает левый бок живота, поясница. Боль имеет нарастающую, сверлящую природу.
- Острым дивертикулитом. Являет собой патологию тонкого кишечника, в ходе которой больного беспокоит нестерпимая боль в области живота, справа от пупка.
- Почечной коликой, наличием камней в мочеточниках. Человеку проблематично определить точное место локализации боли: она присутствует в пояснице, внизу живота, отдает в промежность и бедра.
- Инфарктом миокарда. В некоторых случаях могут иметь место болезненные ощущение в зоне солнечного сплетения.
- Правосторонней пневмонией. На фоне раздражения брюшной полости имеются жалобы на боли в правой части живота, выше пупка.
- Воспалительными явлениями в плевре. Кашель, чихание, глубокие вдохи сопровождаются болями в надпупочной зоне.
- Кишечными инфекциями: острой дизентерией, сальмонеллезом. Боли при подобных заболеваниях острые, приступообразные, зачастую распространяются по всему животу.
- Болезнями женских репродуктивных органов: воспалениями внутренних половых органов, разрывами яичников, внематочной беременностью. Боль интенсивная, регулярная, локализируется в нижней части живота. Может охватывать поясницу, бедра, отдавать в промежность.
- Воспалениями простаты. Боль сосредотачивается в области паха, и распространяется на поясницу, бедра, прямую кишку. При наличии проблем со стулом боль сильная, пульсирующая, резкая.
Многие из описанных выше заболеваний не связаны с патологией брюшины, и являются симуляторами клиники острого живота.
Симптомы и признаки острого живота – дифференциальная диагностика острого живота и ложного острого живота
Неотъемлемыми признаками рассматриваемого патологического состояния являются боли в животе, нарушения перистальтики кишечника, а также напряжение мышц передней стенки брюшины.
При тех или иных недугах указанная клиническая картина может дополняться другими проявлениями.
У маленьких и пожилых пациентов болевые ощущения не столь ярко выражены, что связанно с интоксикацией организма.
Более детально характер болевых ощущений при конкретном заболевании был описан в предыдущем разделе.
Видео: Симптомы острого живота
1. Симптоматика острого живота
1)При остром аппендиците:
- Учащение сердцебиение.
- Повышение температуры тела: не выше 38 С.
- Сухость во рту, образование «густого» налета на языке.
- Тошнота, а в редких случаях также рвота.
Основополагающим признаком острой кишечной непроходимости является болевой синдром. Если причиной данного недуга служит новообразование, гельминты, боль не постоянная и неинтенсивная. При перекручивании кишечника, сдавливании его спайками больной постоянно стонет от сильной боли.
Кроме того, общую картину дополняют следующие симптомы:
- Потеря аппетита, тошнота.
- Проблемы, связанные с отхождением газов и стула.
- Налет на языке.
Симптоматика при ущемленной грыже и остром дивертикулите практически идентична симптоматике, что при острой кишечной непроходимости. Но в первом случае клиническая картина дополняется тахикардией. А во втором случае в фекалиях больного присутствует кровь.
2)При прободной язве:
- Затвердение мышц живота. В силу втянутости брюшины ее невозможно прощупать.
- Рвота через пару часов практически после каждого приема пищи. После еды больной жалуется на чувство тяжести в животе, которое исчезает после рвоты.
- Изжога и отрыжка.
- Запоры и метеоризм.
При обострении язвенной болезни больного беспокоят регулярная изжога и рвота. Состояние заметно ухудшается при физической активности.
3)При обострении хронического энтерита:
- Метеоризм.
- Отсутствие аппетита.
- Усиленная ломкость ногтей.
- Пересыхание кожи.
- Кровоточивость десен.
4)При остром колите:
- Зуд в анальном отверстии.
- Чувство тяжести в животе.
- Метеоризм.
5)При печеночной колике:
- Регулярная тошнота.
- Рвота с содержанием желчи.
- Пожелтение кожных покровов, глазных яблок.
- Повышение температуры тела.
6)При остром панкреатите:
- Метеоризм.
- Обильная рвота, которую проблемно остановить.
- Жидкий стул.
7)При воспалении простаты:
- Частые позывы к мочеиспусканию, которые сопровождаются режущей болью.
- Упадок сил.
- Боли при дефекации.
- Повышение температуры тела.
8)При женских заболеваниях:
- Нетипичные влагалищные выделения. При воспалительных процессах в матке, яичниках они имеют светло-коричневый окрас и резкий, неприятный запах. Внутрибрюшные кровотечения сопровождаются кровянистыми выделениями.
- Тошнота и рвота.
- Головокружение.
- Повышение температуры тела.
- Утрата аппетита.
- Потеря сознания (при внематочной беременности).
2. Симптоматика ложного острого живота
1)При инфаркте миокарда:
- Резкие сбои сердечного ритма и артериального давления.
- Тошнота/рвота.
2)При правосторонней пневмонии:
- Повышение температуры тела выше отметки 38С.
- Слабая дыхательная активность в пораженном участке легкого при прослушивании.
- Одышка.
3)При кишечных инфекциях:
- Нарушения стула, частые позывы к опорожнению.
- Наличие слизи, кровяных прожилок, гноя в стуле. При сальмонеллезе фекалии имеют зеленый окрас.
- Рвота.
4)При мононуклеозе:
- Ангина, образование налета на гландах.
- Повышение температуры тела.
- Ломота в мышцах.
- Увеличение лимфоузлов.
- Изменение окраса мочи.
5)При почечной колике и камнях в мочеточнике:
- Постоянная тошнота, которая иногда сопровождается рвотой.
- Метеоризм.
- Частые позывы к опорожнению, мочеиспусканию.
- Ухудшение состояния при физической активности.
- Невозможность находиться длительное время в одном положении.
- Повышение температуры тела.
- Чувство тревоги, страха и т.п.
У ребенка болит живот — Школа доктора Комаровского
Первая доврачебная помощь при подозрении на острый живот у взрослого или ребенка
- Позвонить в 03 и максимально точно описать клиническую картину.
- Обеспечить больному покой. Для этого ему следует принять горизонтальное положение.
- На живот приложить холод. Это может быть пакетик со льдом, грелка с холодной водой и т.д. Через каждые 15 минут нужно делать 5-минутные перерывы и обновлять холод.
- Принять спазмолитики, если болевые ощущения нестерпимые. Если больной способен справиться с болью, с указанной группой медикаментов лучше обождать: прием любых лекарственных средств может смазать симптоматику.
- Уложить человека на живот, повернув его голову набок при потере сознания.
- Непрямой массаж сердца+исскусственное дыхание в случае остановки сердца.
- Кушать и пить.
- Принимать какие-либо медицинские препараты, кроме тех, что были указаны выше.
- Прогревать болезненный участок.
- Ставить клизму либо принимать слабительные средства.
Видео: Правильные действия при острых болях в животе
Скорая и неотложная медицинская помощь при подозрении на острый живот – обследование и лечение
Обследование пациента включает несколько мероприятий.
1. Опрос больного — либо его родственников
- Характер болевых ощущений: острая либо нарастающая боль; место локализации; наличие/отсутствие связи с приемом пищи.
- Периодичность и характер стула. Важным моментом является окрас каловых масс.
2. Пальпация и выслушивание живота
3. Измерение пульса и артериального давления
4. Ректальное исследования
Маленьким пациентам лучше предварительно дать успокоительные средства с целью исключения напряжения мышц передней стенки живота.
5. Рентгенография органов брюшной полости
При пребывании пациента в тяжелом состоянии подобную процедуру осуществляют в горизонтальном положении.
При необходимости доктор назначает специализированые рентгенологические обследования.
6. УЗИ брюшины
Актуально при подозрении на острую урологическую либо гинекологическую патологию.
При экстра-ситуациях в срочном порядке производят диагностическую лапароскопию.
- При диагностировании острого живота пациента оформляют в хирургическое отделение.
- При ложном остром животе больного переводят в терапевтическое либо гастроэнтерологическое отделение.
Дальнейшие действия специалистов будут определяться состоянием больного:
- Противошоковые мероприятия в течение 2-3 часов в качестве предоперационной подготовки, — при тяжелом состоянии. Пациента помещают в отдел интенсивной терапии. При установке точного диагноза с целью купирования боли разрешается принимать спазмолитики.
- Реанимационные манипуляции с одновременным хирургическим вмешательством по поводу лечения патологии, спровоцировавшей синдром острого живота, — при агональном состоянии.
 Загрузка.
Загрузка.
Диагностика острого живота
 Понятие острый живот.
Понятие острый живот.
«Острый живот» — это клинический симптомокомплекс, развивающийся при повреждениях и острых заболеваниях органов брюшной полости и забрюшинного пространства; при этом требуется или может потребоваться срочная медицинская (чаще хирургическая) помощь (БМЭ, 1982 г.) Такое собирательное понятие не может удовлетворить требованиям современной клинической медицины. Тем более, что благодаря усовершенствованию методов клинического исследования, повышению квалификации врачей более точной стала диагностика заболеваний.
Однако при оказании больным неотложной помощи врачи-терапевты не всегда могут точно поставить диагноз острого живота. Необходимо учитывать и то, что больной с острой хирургической болезнью живота нередко попадает сначала к терапевту. В этих случаях решающее значение имеет выбор правильной тактики, быстрота принятия соответствующего решения.
Во всех случаях врач, оказывающий помощь больному с острой болью в животе, должен правильно оценить состояние больного, не тратя время на постановку развернутого диагноза, привлечь к диагностике и дальнейшему лечению других специалистов- хирурга (прежде всего), при динамическом наблюдении — гинеколога, инфекциониста и др. Принципиальное значение в диагностике острого живота и псевдоабдоминального синдрома важно для решения проблемы обезболивания и госпитализации
Задачей первичной диагностики «острого живота» является распознавание симптомов острого живота и необходимости срочного лечения. При наличии симптомов острого живота визуализационная диагностика должна проводиться быстро и точно.
Диагностика острого живота
Непосредственный повод к диагностике синдрома «острого живота» дают такие яркие симптомы, как частая рвота, боли в животе, напряжение брюшных мышц, признаки раздражения брюшины, парез кишечника, коллапс и др. Они сразу приковывают внимание врача, и, если при этом больной недостаточно обследован, диагностическая ошибка почти неизбежна. Необходима четкая последовательность в проведении обследования больного с подозрением на «острый живот» при минимальной затрате времени, что возможно при достаточных знаниях, умении оценить состояние больного, владении дополнительными методами исследования и т. д.
Терапевт при малейшем подозрении на признаки «острого живота» должен проконсультировать больного хирургом (направление больного в хирургическую клинику или госпитализация из приемного покоя для динамического наблюдения). Нельзя такого больного оставлять без наблюдения («на дому», в приемном покое без контроля).
Определенные трудности представляет диагностика острого аппендицита у беременных, а прогноз всегда серьезный. В практике хирургии с беременностью сталкиваются в 2,6 % всех случаев острого аппендицита. Так же важна, да и трудна, дифференциальная диагностика острого аппендицита с острыми заболеваниями женской половой сферы: симптомы часто совпадают, а иногда эти различные заболевания развиваются одновременно.
Картину острого живота дают три группы гинекологических заболеваний: острые гнойные заболевания придатков и матки, острые внутрибрюшные кровотечения, разрывы и перекруты кист и опухолей женских половых органов. Чаще причиной кровотечения в брюшную полость является внематочная беременность, составляющая от 1 до 6 % всех гинекологических заболеваний.
Особенность клинического течения острого аппендицита у беременных заключается в следующем. Начало заболевания внезапное, основным симптомом являются боли, локализация которых менее постоянна, чем у небеременных женщин. При пальпации в правой подвздошной области определяется болезненность, а такие симптомы, как тошнота, рвота, мало информативны, ибо встречаются при беременности постоянно. Показания к направлению в стационар в случае беременности увеличиваются. Следует помнить, что у таких больных реже встречаются симптомы Ровзинга, Щеткина и напряжения мышц. Температура обычно высокая, пульс частый, лейкоцитоз высокий, язык всегда обложен и сухой.
Тактика при остром животе
Г. Мондор (1939) так характеризует тактику врача при синдроме «острого живота»: Если врач вызывается к больному, у которого имеются боли в животе, или рвота, или лихорадка, то он должен убедиться в том,
- что у больного имеется местное поражение,
- что оно локализуется именно в брюшной полости,
- что только хирургическое вмешательство может дать надежные результаты.
Важнейшим (основным) признаком симптомокомплекса «острого живота» является напряжение мышц брюшной стенки и раздражение брюшины, наличие симптома Щеткина-Блюмберга. Терапевт при наличии абдоминальной боли, нарушении функции желудочно-кишечного тракта, при малейшем подозрении на симптом Щеткина-Блюмберга обязан консультировать больного с хирургом.
Задачей первичной диагностики «острого живота» является распознавание наличия или отсутствия опасности для жизни и проведения срочного лечения, включая оперативное.
Боль при остром животе
Симптоматология «острого живота» складывается из симптома боли, диспептических нарушений и признаков раздражения брюшины (перитонеальных явлений). Помните, что нет ни одного отличительного симптома, различия — лишь в частоте этих симптомов, их выраженности, их сочетании.
Одним из основных и самых частых признаков, на которых основывается диагностика «острого живота» и приковывается внимание врача, является абдоминальная боль.
Абдоминальные боли наблюдаются при поражениях органов брюшной полости, стенки живота, диафрагмы и брюшины, а также при заболеваниях с локализацией патологического процесса вне пределов брюшной стенки — решение последнего вопроса и является основной задачей терапевта.
Боль в животе по патогенезу подразделяется на висцеральную, соматическую и отраженную.
- Висцеральная боль возникает непосредственно в пораженном органе и обычно носит тягостный характер, сопровождаясь тошнотой, рвотой, нередко коллапсом. Особенность висцеральной боли в том, что она, особенно в начале заболевания, даже при местном патологическом процессе, может носить диффузный характер, распространяясь на весь живот. Она обусловлена иннервацией внутренних органов многосегментарного характера, наклонностью к иррадиации возбуждения.
- Соматическая боль обусловлена раздражением париетальной брюшины, характеризуется своей интенсивностью, нередко — четкой локализацией; усиливается при кашле, при движениях, при перемене положения тела.
- Отраженная боль наблюдается при заболеваниях многих внутренних органов, головного мозга, мозговых оболочек. Обусловлена она передачей раздражения по нервным сплетениям.
Конвергирование в спинном мозге импульсов, исходящих из внутренних органов, с импульсами, направляющимися по нервам кожи, ведет к повышению чувствительности последней, возникновению зон гиперальгезии (зон Захарьина-Геда), что можно определить как висцеросенсорный рефлекс. Аналогичным образом в результате висцеромоторного рефлекса возникает напряжение мышц передней брюшной стенки — что свидетельствует о вовлечении их в патологический процесс наряду с внутренними органами и брюшины.
Структура болевого синдрома.
При оценке этого синдрома важно выяснить следующие вопросы:
- локализация боли (диффузная или распространенная, или локализованная в определенной области),
- характер боли (сжимающие, схваткообразные, «удар ножом», тупая, острая, режущая, колющая и т. д.),
- появилась боль впервые или это повторные боли,
- после чего появились боли, счем связываетихбольной (погрешности в диете, сезонность, резкие движения, физическое перенапряжение, волнение и т. п.),
- длительность боли,
- иррадиация боли,
- чем сопровождается боль (рвота, одышка, жидкий стул, снижение артериального давления, дизурия, лихорадка и т. п.),
- оценить динамичность боли (нарастающая, убывающая и т. п.),
- поведение больного во время болевого приступа (двигательное возбуждение, вынужденное положение, влияние на боль положения тела, приема пищи, акта дефекации, зависимость боли от дыхательных движений, кашля и т. п.),
- после чего проходят боли (самостоятельно, после приема медикаментов, каких).
Диагностика острого живота
Логическая структура диагностического процесса при «остром животе»:
- знание (исключение) причин, приводящих к абдоминальным болям, нарушению функции желудочно-кишечного’ тракта и перитонеальным симптомокомплексам;
- анализ структуры ведущего симптома;
- тщательное (пропедевтическое) обследование всех органов и систем больного;
- создание частной картины заболевания (одной или нескольких)
- объединение найденной клинической симптоматики единой патогенетической связью;
- определение наиболее целесообразного объема исследований при этих «частных» диагнозах;
- выделение из общей картины заболевания комплекса ведущих (решающих) симптомов : (клинических, лабораторных, инструментальных и др.) и суждение об основном заболевании;
- проведение дифференциального диагноза, выдвижение диагностической гипотезы, (или) и основного клинического синдрома;
- проверка истинности диагноза.
Анализируя и синтезируя полученные данные, врач, в процессе клинического мышления, на наш взгляд, не должен стремиться выходить сразу на нозологическую форму заболевания. Для избежания диагностической ошибки, он должен вначале ставить «частный диагноз», определить ведущую симптоматику.
Затем, проводя дифференциальную диагностику ведущих признаков, последовательно и параллельно подойти к основной (наиболее вероятной) нозологической форме или крупному синдрому. Так, например, при жалобах больного на боль в сердце, необходимо последовательно или параллельно (что лучше достигается при достаточном опыте) перебрать причины, к ней приводящие. В этом случае, памятуя о существовании отраженных болей, врач должен исключить патологию со стороны органов брюшной полости, могущих обусловить боль в сердце (перфоративная язва, панкреатит и др.) и, наоборот, при болях в животе, должен исключать соматическую патологию. Очень важными диагностическими приёмами являются пальцевое исследование прямой кишки. Особое место в диагностике острого живота принадлежит лапароскопии, показания к которой, как правило, возникают при неясном диагнозе.
Таким образом, мы рекомендуем при осмотре больного с симптомами острой патологии, обследовать его как больного с «острой болью в животе» и (или) с «острой болью в сердце». Не следует скрывать: очень часто, если поступает больной в приемный покой с диагнозом «инфаркт миокарда», то ему практически не проводится тщательное обследование органов брюшной полости. Если поступает больной с диагнозом «обострение хронического гастрита», то редко тщательно анализируются другие (хирургические) причины нарушения функции желудочно-кишечного тракта.