Медиастинит
Медиастинит — это асептический или микробный воспалительный процесс в клетчатке средостения с острым либо хроническим течением. Развитие острого медиастинита характеризуется болью за грудиной, лихорадкой, ознобами, тахикардией, тяжелой эндогенной интоксикацией. При хроническом медиастините на первый план выходят симптомы компрессии органов средостения (кашель, одышка, дисфагия). Диагностика медиастинита проводится с учетом данных рентгеновского обследования, КТ, УЗИ, эзофагоскопии, бронхоскопии, медиастиноскопии. Лечебная тактика при медиастините – активная, требует устранения причины воспаления и проведения медиастинотомии с адекватным дренированием гнойного очага.
МКБ-10
- Классификация медиастинита
- Причины медиастинита
- Симптомы медиастинита
- Диагностика медиастинита
- Лечение медиастинита
- Прогноз и профилактика медиастинита
- Цены на лечение
Общие сведения
Медиастинит является угрожающим жизни состоянием и в случае запоздалой диагностики или неадекватного лечения сопровождается высокими показателями летальности. Практика показывает, что только 15-20% случаев медиастинита выявляется прижизненно, что связано с быстро прогрессирующим течением заболевания и недостаточно патогномоничными проявлениями на фоне общей тяжелой инфекции.
Медиастинитом может осложняться значительное число патологических состояний легких, плевры, трахеи, шеи, полости рта, гортани, глотки, пищевода, сердца и т. д. С учетом многогранности причин возникновения, медиастинит представляет клинический интерес не только для пульмонологии и торакальной хирургии, но также для отоларингологии, гастроэнтерологии, кардиологии, стоматологии.
Средостение – пространство в грудной полости, центрально расположенное по отношению к легким. Спереди средостение ограничено грудиной, сзади — позвоночным столбом, по бокам – медиастинальной плеврой, снизу – диафрагмой; вверху без четких границ средостение переходит в область шеи. В средостении выделяют верхний и нижний этажи с условной границей в области IV грудного позвонка. В верхнем средостении выделяют передний и задний отделы; в нижнем – передний, средний и задний отделы.
В переднем отделе верхнего средостения расположены вилочковая железа, дуга аорты, верхняя полая вена, легочная артерия. Переднюю часть заднего средостения занимают сердце и перикард; среднюю — бифуркация трахеи, лимфоузлы, ствол и ветви легочной артерии, восходящая часть аорты. В заднем средостении переднего и нижнего этажей проходят пищевод, грудной лимфатический проток, пограничный симпатический ствол, нисходящая часть аорты, нижняя полая вена, непарная и парная вены.
Все этажи и отделы средостения представляют собой единое, топографо-анатомически связанное пространство без четких границ, поэтому гнойное воспаление при медиастините может распространяться с одной части средостения на другую. В определенной степени этому способствует постоянное движение органов средостения: сердечные толчки, пульсация сосудов, смещение трахеи при разговоре и кашле, перистальтика пищевода и т.д.

Классификация медиастинита
В соответствии с этиопатогенетическими механизмами выделяют первичные (травматические) медиастиниты при ранениях органов средостения и вторичные медиастиниты, обусловленные контактным и метастатическим проникновением инфекции из других областей. По клиническому течению медиастиниты могут быть молниеносными, острыми и хроническими; по характеру воспаления – серозными, гнойными, анаэробными, гнилостными, гангренозными, туберкулезными.
Хронические медиастиниты бывают асептическими и микробными. Среди асептических медиастинитов выделяют идиопатические, ревматические, постгеморрагические адипозосклеротические и др.; среди микробных – специфические (туберкулезные, сифилитические, микотические) и неспецифические. Острые медиастиниты, как правило, носят инфекционный характер.
С учетом тенденции к распространению различают лимфадениты с вовлечением клетчатки средостения, абсцессы и флегмоны средостения, которые могут быть склонными к ограничению или прогрессирующими.
По топографии и анатомической заинтересованности структур средостения медиастиниты подразделяются на:
- передневерхние (выше уровня III межреберья)
- передненижние (ниже уровня III межреберья)
- разлитые передние (с вовлечением верхнего и нижнего отделов)
- задневерхние (выше уровня V грудного позвонка)
- задненижние (ниже уровня V грудного позвонка)
- заднесредние
- разлитые задние (с вовлечением верхнего, среднего и нижнего отделов)
- тотальные (с распространением на переднее и заднее средостение).
Причины медиастинита
Первичные травматические медиастиниты возникают вследствие экзогенного инфицирования. Чаще всего это происходит при открытых, в том числе огнестрельных, травмах органов средостения. Второй по частоте причиной первичного медиастинита выступают травмы пищевода при инструментальных манипуляциях (бужировании пищевода, кардиодилатации, эзофагоскопии, интубации трахеи, трахеостомии, желудочном зондировании). Нередко повреждения пищевода обусловлены инородными телами, спонтанным разрывом пищевода, ожогами, перфорацией дивертикула, изъязвлением опухолей и др.
К числу первичных медиастинитов также относят послеоперационные воспаления клетчатки средостения, обусловленные нарушением герметичности пищеводно-желудочных анастомозов (после выполнения резекции и пластики пищевода, резекции желудка), осложнениями кардиохирургических вмешательств (маммарокоронарного шунтирования, аортокоронарного шунтирования, протезирования митрального клапана и аортального клапана).
Вторичные медиастиниты являются осложнением какого-либо гнойного или деструктивного процесса и развиваются при непосредственном переходе воспаления на клетчатку средостения или метастазировании возбудителей из установленных или неустановленных инфекционных очагов. Контактный медиастинит может развиваться на фоне ран и флегмон шеи, гнойного тиреоидита, пневмонии, ранений легкого и плевры, абсцесса и гангрены легких, туберкулеза, эмпиемы плевры, бронхоэктатической болезни, пищеводно-плевральных свищей, перикардита, остеомиелита ребер, грудины и грудного отдела позвоночника.
Первичным источником инфекции при метастатических медиастинитах могут являться флегмоны верхних и нижних конечностей, отморожения, периостит, остеомиелит нижней челюсти, заглоточный абсцесс при тонзиллите, флегмонозный паротит, ангина, язвенный колит, дизентерия, рожа, лимфаденит, сепсис и мн. др.
Микробиологическая основа медиастинита представлена, в основном, смешанной флорой. Актуальными патогенами при медиастините выступают анаэробы (бактероиды, пептострептококки, превотеллы, порфиромонады, фузобактерии) и аэробы (стафилококки, стрептококки, клебсиелла), грибки. Особенность смешанной микрофлоры заключается в синергизме анаэробов и аэробов в ассоциациях, что предопределяет злокачественность течения медиастинита и высокую летальность.
Симптомы медиастинита
Острый медиастинит обычно развивается внезапно, манифестируя с загрудинных болей, потрясающих ознобов, высокой лихорадки (до 39-40 С°), профузного потоотделения, одышки. При наличии в организме гнойного процесса иной локализации, с присоединением медиастинита резко ухудшается общее состояние, нарастают явления гнойной интоксикации. Беспокойство и двигательное возбуждение, характерные для начального периода медиастинита, вскоре сменяются адинамией, иногда — спутанностью сознания.
Ведущим местным симптомом медиастинита служит интенсивная боль в грудной клетке, которая усиливается во время глотания и запрокидывания головы назад. При переднем медиастините боль локализуется за грудиной, при заднем – в надчревной области или межлопаточном пространстве. Пациенты, стремятся принять вынужденное положение — полусидя со склоненной к груди головой, облегчая, таким образом, дыхание и уменьшая боль. Возникает отек лица, шеи и верхней половины туловища, подкожная эмфизема, расширение поверхностных вен, цианоз кожи.
Тяжелая интоксикация при медиастините обусловливает расстройства сердечной деятельности: выраженную тахикардию (до110-120 уд. в мин.), аритмию, снижение АД и нарастание ЦВД. Сдавление отечной клетчаткой средостения нервов, сосудов, трахеи и пищевода сопровождается развитием удушья, упорного кашля, дисфонии, дисфагии.
Молниеносная форма острого медиастинита приводит к гибели больных в течение первых 2-х суток. Она характеризуется скудными местными проявлениями и тяжелой общей интоксикацией. При хронических асептических медиастинитах симптоматика связана с развитием склероза и рубцевания медиастинальной клетчатки, компрессией органов средостения. Клинически это может выражаться в возникновении астмоидных приступов и осиплости голоса, развитии синдрома верхней полой вены или синдрома Горнера.
Хронический микробный медиастинит возникает при наличии в средостении инкапсулированного гнойника, вокруг которого впоследствии развивается реактивный рубцовый процесс. При этом отмечается длительный субфебрилитет с периодами повышения и снижения температуры, потливость, слабость, умеренные боли в грудной клетке. При развитии компрессионного синдрома присоединяются кашель, одышка, нарушения голоса, дисфагия.
Диагностика медиастинита
Раннее распознавание медиастинита представляет большие трудности. Необходимо детальное изучение анамнеза и проведение тщательного анализа клинической картины. При осмотре больного на медиастинит может указывать наличие объективных симптомов: усиление болей при поколачивании по грудине, надавливании на остистые отростки позвонков, наклоне головы; пастозность в области грудины и грудных позвонков; припухлость и крепитация в яремной впадине и над ключицей; синдром сдавления ВПВ и др.
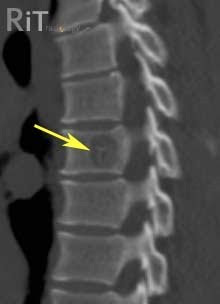
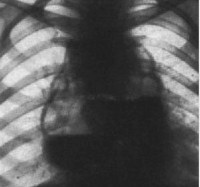
Проводится тщательное рентгенологическое обследование (рентгенография грудной клетки, томография, рентгенография пищевода, пневмомедиастинография). Рентгенологически при медиастините может выявляться расширение тени шеи и средостения, эмфизема средостения, пневмоторакс, гидроторакс, уровень жидкости в средостении, пищеводные свищи.
При подозрении на перфорацию пищевода показано проведение эзофагоскопии (ЭГДС); при вероятности травмы трахеи и бронхов — бронхоскопии. Наличие плеврального и перикардиального выпота позволяет обнаружить УЗИ плевральной полости и перикарда. В последние годы для диагностики медиастинита используют трансэзофагеальное УЗИ.
Из инвазивных методов обследования прибегают к диагностической тонкоигольной пункции средостения с последующим микробиологическим исследованием пунктата, медиастиноскопии, диагностической торакоскопии. В первые сутки от момента развития медиастинит следует дифференцировать от пневмонии, перикардита, плеврита, острого живота.
Лечение медиастинита
Базовыми принципами лечения медиастинита является назначение ранней массивной антибиотикотерапии, осуществление адекватного дренирования гнойных очагов, радикальное хирургическое устранение причины медиастинита. В целях борьбы с интоксикацией проводится активная инфузионная терапия, коррекция водно-электролитного и белкового баланса, симптоматическая терапия, экстракорпоральная детоксикация, гипербарическая оксигенация, внутривенное, внутриартериальное, эндолимфатическое введение антибиотиков.
В ситуациях острого гнойного и травматического медиастинита показана медиастинотомия и санация средостения. При верхнем переднем медиастините выполняется шейная медиастинотомия; нижнем переднем — внебрюшинная передняя медиастинотомия; при переднем разлитом используется комбинация над- и подгрудинного подходов.
Дренирование верхнего заднего медиастинита осуществляется шейным доступом; нижнего заднего — чрездиафрагмальным (внеплевральным) доступом; диффузного заднего – чрезплевральным доступом (боковая торакотомия). При перфорации пищевода одномоментно с медиастинотомией выполняется гастростомия или эзофагостомия. Для санации средостения осуществляют активную аспирацию, промывание средостения антисептиками, введение антибиотиков и протеолитических ферментов.
В ранние сроки (от 12 до 24 ч от момента развития медиастинита) производится ушивание дефектов в стенке бронхов или пищевода, дренирование плевральной полости и средостения. В более позднем периоде перфоративные отверстия не ушиваются. При послеоперационных медиастинитах, встречающихся в кардиохирургии, производится резекция грудины, удаление некротических тканей, медиастинопластика лоскутами из больших грудных мышц, сальника или прямой мышцы живота.
При осумкованных гнойниках средостения прибегают к трансторакальной пункции и промыванию полости абсцесса либо вскрытию абсцесса и его ведению открытым способом. Необходимо устранение причин, вызывающих компрессию средостения и поддерживающих воспалительный процесс. При хронических медиастинитах специфической этиологии показано активное лечение сифилиса, туберкулеза, микозов.
Прогноз и профилактика медиастинита
Прогноз медиастинита всегда очень серьезен. На исход заболевания влияет характер основного заболевания или травмы, своевременность распознавания медиастинита, адекватность хирургического вмешательства и правильность ведения послеоперационного периода. При остром гнойном медиастините летальность достигает 70%.
Пути профилактики медиастинита заключаются, главным образом, в предупреждении ятрогенных повреждений и интраоперационных ранений органов средостения, своевременной диагностике и рациональном лечении заболеваний, приводящих к медиастиниту.
Медиастинит – причины, признаки, симптомы и лечение

- Патогенез медиастинита
- Клиника и диагностика медиастинита
- Инструментальная диагностика
- Хирурги в Москве
Медиастинит – воспаление клетчатки средостения.
Симптомы острого медиастинита
Клиническая картина заболевания чаще всего начинается внезапно. Температура повышается до 39-40″С и вначале бывает постоянной, а затем гектической; появляются озноб, сменяющийся проливным потом, тахикардия до 120-140 ударов в 1 мин, выраженная интоксикация, одышка. Обнаруживаются типичные изменения в картине крови (нарастающий лейкоцитоз со сдвигом формулы крови влево).
Ряд местных признаков имеют существенное значение для диагностики, однако иногда они оказываются весьма скудными. Боль в грудной клетке является наиболее ранним и частым признаком медистинита. Нередко боль усиливается при глотании, а также при запрокидывании головы назад. Локализация боли в значительной степени зависит от распространенности нагноительного процесса.
При переднем медиастините обычно возникает загрудинная боль, а при заднем — боль в межлопаточной области. Острый прободной нижний медистинит часто вызывает резкую боль в животе, сопровождающуюся ложными (иррадиационными) местными признаками острого прободного перитонита.
При локализации процесса в верхнем средостении боль может отдаватьв верхние конечности. Усиление боли при смещении трахеи во время пальпации — также признак верхнего медистинита. Усиление боли при надавливании на грудину отмечается при переднем медиастините, а при надавливании на остистые отростки грудных позвонков — при заднем.
При ограниченных абсцессах заднего средостения определяется дисфагия — от легкого нарушения глотания до почти полной непроходимости пищевода.
При ограниченных абсцессах, расположенных в непосредственной близости от трахеи, вследствие ее сдавления и отека иногда наблюдается удушье или сухой кашель, а также осиплость голоса, при раздражении диафрагмального нерва могут появиться неукротимая икота или синдром Горнера.
При пальпации нередко отмечается крепитация в яремной ямке и надключичных пространствах за счет подкожной эмфиземы, обычно наблюдающейся при медистинитах, возникающих после перфорации пищевода. Кроме того, крепитация может возникнуть при анаэробной инфекции. Необходимо учитывать и возможность появления эмфиземы не в связи с медиастинитом (травма или спонтанный разрыв легкого с повреждением медистинальной плевры).
Клиническая симптоматика острого медиастинита может существенно изменяться при развитии тех или иных осложнений. Нередко переход воспалительного процесса на плевру (с одной или с обеих сторон) и перикард дает картину сопутствующего реактивного плеврита и перикардита с соответствующими физическими и клиническим признаками. При ранении пищевода, проникающем в полость плевры, медиастинит и эмпиема плевры развиваются одновременно. В запущенных случаях нередким осложнением является кровотечене из крупных сосудов чаще вследствие гнойной аррозии сосудистой стенки.
Особенности медиастинита у детей. Воспалительный процесс в клетчатке средостения у детей наряду с обычными причинами может быть обусловлен острым гнойным процесссом в легком и плевре. В целом у детей более выражена склонность к генерализации гнойного процесса в средостении, тем более заметная, чем меньше возраст больного.
Особенностью клиники медиастинита, обусловленного перфорацией пищевода, у детей является быстрое ухудшение общего состояния в связи с нарастающей интоксикацией, при этом характерна высокая температура, которая носит упорный характер. У детей перфорацияю пищевода инородным телом выявить значительно труднее, так как часто отсутствует анамнестические данные. Поэтому в этих случаях медиастиниты нередко ошибочно принимают за пневмонию или плеврит, что ведет к запоздалой диагностике. Как правило, у грудных детей появляется гиперлейкоцитоз, что может вызывать затруднение в дифференцировании заболевания от лейкоза.
Ранняя диагностика медиастинита — трудная задача; правильному диагнозу прежде всего помогает ренгенологическое исследование.Неотложная помощь и госпитализация.
Абсцедирующая пневмония
Абсцедирующая пневмония — воспалительный процесс в легких, характеризующийся возникновением множества гнойных образований, лихорадкой, кашлем, похуданием.
Разновидности заболевания различают по типу возбудителя:
- кокковые инфекции: золотистый стафилококк, пневмококк, стрептококк, пептострептококк;
- клебсиелла пневмонии, или палочка Фридлендера;
- фузобактерии.
Причины
Болезнетворные агенты проникают в альвеолярную сеть при вдыхании большого объема слюны и выделений из глотки, а также при возникновении в организме участков нагноения, которые связаны с путями кровотока или движения лимфы.
В группу риска попадают лица с эпилепсией, дисфагией, инсультом, алкоголизмом или наркоманией — именно у этих категорий больных велики шансы вдохнуть слюнные и слизистые массы, открыв патогенным микроорганизмам доступ к легочной ткани. Помимо них, угроза абсцедирующей пневмонии касается людей, страдающих от сепсиса, фурункулеза, остеомиелита, эндокардита — в этих случаях патогены мигрируют от очага болезни через кровь или лимфу к легким.
К дополнительным факторам образования абсцесса относят наличие посторонних предметов в бронхах, легочные новообразования. Нередко пациенты страдают и от фоновых патологий, таких как пародонтоз, сахарный диабет, проходят цикл приема стероидных гормонов и противоопухолевых препаратов.
При развитии патологии большое значение имеет вид микроба, особенности его реакций на антибиотики.
В органах дыхания образуются многочисленные резервуары с воздухом и гноем, которые со временем соединяются.
Симптомы
Клиническая картина неспецифична и близка к симптоматике очагового воспаления органов дыхания. Пациент мучается от кашля, у него повышена температура, чувствуются боли в груди. Дети испытывают болезненность в животе, потерю сознания, судороги, нарушения сердечной деятельности.
При нарастании абсцерующей пневмонии происходит повышение температуры тела до 40о С, больного знобит, он ощущает слабость, спутанность сознания, мучится от одышки, кожа на этом этапе иногда приобретает синюшный или бледно-серый оттенок. В это же время начинает отделяться мокрота с гнилостным запахом, в некоторых случаях с кровяными вкраплениями.
В качестве осложнений могут развиться абсцесс легкого, медиастинит, эмпиема плевры, гнойный артрит и перикардит, ателектаз.
Диагностика
Для постановки диагноза необходимо записаться на прием к врачу-пульмонологу. Также потребуется консультация терапевта.
При обследовании специалист выявляет ослабленное дыхание, короткие звуки при простукивании, влажные хрипы, тахикардию. Лабораторные методы исследования предполагают взятие общего анализа крови, который демонстрирует изменения в содержании лейкоцитов, повышенную скорость оседания эритроцитов и ряд других изменений.
Основу диагностики составляет рентген грудной клетки. Однако рентгенография далеко не всегда достаточно эффективна для визуализации поражений при абсцедирующей пневмонии, поэтому нередко применяется компьютерная томография грудной клетки.
Перед диагностом также стоит задача дифференцировать патологию от рака легких и туберкулеза, в связи с чем проводится цитологическое исследование мокроты, посев на флору. В некоторых случаях прибегают к бронхоскопии.
Лечение
К сожалению, заболевание лечится с трудом, требуются медикаментозные и иногда операционные меры.
Читайте также: Капли для лечения синусита: виды и эффективность
После определения типа болезнетворных агентов выбираются соответствующие им антибактериальные медикаменты. Прием лекарств продолжается от месяца и более, возможно дальнейшее корректирование используемых лечебных средств. Как правило, прибегают к пенициллиновым антибиотикам, противомикробным препаратам (таким, как метронидазол), линкомициновые антибиотики и др.
Для более активного выведения жидкости из участков нагноения показаны ингаляции, средства для снятия бронхиальных спазмов и разжижения мокроты.
Пациенты нуждаются в специальной диете, обогащенной белками, внимательном уходе. Если содержание белков в организме слишком низкое, то рекомендуется введение плазмы. Для борьбы с токсинами прибегают к гемосорбции, ультрафиолетовому облучению крови.
Параллельно принимаются меры для терапии дыхательной недостаточности, нормализации баланса воды и минералов. Если возбудителем выступает стафилококковая инфекция, то больному показано введение антистафилококковой плазмы.
Для прочистки очагов болезни применяют лекарственную бронхоскопию. Иногда устанавливают дренаж (специальную трубку в грудную стенку), чтобы откачать скопившийся в органе гной, промыть его и ввести лекарства.
Если медикаментозная терапия безуспешна, необходимо удаление пораженных участков оперативными методами.
Абсцесс легкого — весьма опасная для жизни болезнь, статистика смертности среди заболевших составляет 15–25 %.
Профилактика
Профилактические меры сводятся к своевременной борьбе с респираторными и воспалительными инфекциями, алкоголизмом и наркоманией.
Патогенез медиастинита
1. Первичный медиастинит (встречается редко), обусловлен проникновением возбудителей в клетчатку средостения разными путями.
2. Вторичный медиастинит. Его причины: а) ятрогенные причины. Перфорация иразрыв пищевода при неправильном консервативном лечении у детей с рубцовыми стенозами пищевода;
b) послеоперационный медиастинит после операций на пищеводе, трахее и бронхах, сердце;
c) прорыв стенки пищевода при глубоком химическом ожоге;
d) перфорация пищевода при инородных телах.В соответствии с анатомическими особенностями средостения различают передний медиастинит и задний медиастинит, каждый из которых может быть верхним, средним и нижним.По клиническому течению медиастинит бывает острым (вызывается стафилококком, пневмококком, кишечной палочкой, стрептококком) и хроническим (туберкулезное поражение лимфатических узлов средостения, гнойные процессы в легких и плевральной полости, длительный воспалительный процесс в пищеводе после его травмирования). Своеобразной формой медиастинита является асептический, при котором микрофлора не обнаруживается.
Клиника и диагностика медиастинита
Клиника медиастините зависит от вида травмы, размеров и уровня повреждения, характера и вида воспалительного процесса, возраста детей.Начальный медиастинит – первые сутки с момента травмы. В более поздние сроки воспалительный процесс приобретает или распространенный характер с развитием гнойного медиастинита (60%), либо ограниченного медиастинита с формированием абсцесса средостения (34%).
При ятрогенных макроперфорациях грудного отдела пищевода симптомы развиваются бурно. Дети старшего возраста жалуются на боли за грудиной, отказываются от еды. Общее состояние быстро ухудшается. Выражение лица страдальческий, кожные покровы бледные, голос сиплый, дыхание поверхностное, кряхтя, с затрудненным выдохом, положение принудительное на боку с приведенными к животу коленями. Пульс учащенный, малый, температура тела достигает 38-39 градусов.
При осмотре в области шеи часто оказывается подкожная эмфизема. У детей раннего возраста отмечается беспокойное поведение с вышеупомянутыми симптомами. На первый план выступают расстройства дыхания и сердечной деятельности.
При микроперфорация – боли за грудиной умеренные, поведение ребенка меняется постепенно – она становится вялой, капризной, ухудшается аппетит, возможно развитие умеренной подкожной эмфиземы в области шеи.В дальнейшем клиника зависит от характера присоединенных осложнений (пневмония, перикардит, трахеобронхит, абсцесс легкого, абсцесс мозга, перитонит и др.При формировании абсцесса в средостении ведущим признаком является температура до 38-39 градусов с большой амплитудой. Состояние ухудшается постепенно, отмечаются симптомы гнойной интоксикации, эксикоза.При разлитом медиастините состояние ребенка быстро становится крайне тяжелым с выраженным токсикозом и эксикозом. Отмечается гипертермия, высокий лейкоцитоз. Как правило, присоединяются легочно-плевральные осложнения: плевриты, абсцессы легких. Развивается картина септикопиемии с образованием гнойных очагов в других органах.При перфорациях грудного отдела пищевода, проникающие в плевральную полость, в клинической картине преобладают симптомы пиопневмоторакса.
Инструментальная диагностика
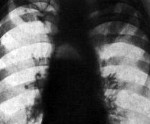
• Обзорная рентгенограмма грудной клетки. Рентгенологическая картина зависит от причины, которая вызывает медиастинит. При перфорации пищевода или ранении трахеи на рентгенограмме будет определяться эмфизема средостения и расширение его тени. Воздух в виде отдельных прояснений, что расслаивают клетчатку средостения и обертывают его органы, с подчеркиванием контуров. У детей раннего возраста определяется окружена воздухом тень тимуса. При повреждении плевры определяется воздуха в плевральной полости и умеренное колабирование легких.
• Эзофагография. Проводится при подозрении на перфорацию в прямой и боковой проекциях в положении лежа. Отмечается затекание контрастного вещества за контуры пищевода.
Лечение медиастинита
Характер и объем лечения зависит от причины, вызвавшей медиастинит, от распространенности воспалительного процесса по средостения и плевре. Если перфорация пищевода небольших размеров и установлена рано, к развитию медиастинита, то необходимо выключить питание и прием жидкости через рот.Питание больного осуществляется посредством постоянного назогастрального зонда. Парентерально вводятся антибиотики.
При медиастинит, вызванных перфорацией пищевода значительных размеров, исключается питание через рот и накладывается Гастростома, преимущественно двойная с катетеризацией двенадцатиперстной кишки и желудка для кормления, декомпрессии и эвакуации желудочного содержимого. Проводится дренирования средостения. При гнойных процессах в верхней трети средостения дренирование проводят путем шейной медиастинотомия, в нижней трети – через брюшную полость. При локализации воспалительного процесса в средней трети средостения показана внезаплевральна медиастинотомия. В случаях отграничения процесса в средостение с формированием абсцесса, возможна его санация с помощью пункций. При безуспешности лечения пункциями применяют дренирование. Кроме дренирования средостения, проводят массивную антибактериальную терапию с интенсивной инфузионной терапии и введения ингибиторов протеолиза, оксигенотерапию.
МЕДИАСТИНИТ
МЕДИАСТИНИТ (mediastinitis; лат. mediastinum средостение + -itis) — воспаление клетчатки средостения. Первое описание клинической картины Медиастинита принадлежит К. Галену. В отечественной медицине вопросами клиники и лечения Медиастинита занимались Н. И. Пирогов, И. И. Насилов, В. И. Разумовский, А. Г. Савиных, Б. В. Петровский, А. А. Герке и др.
В соответствии с анатомическими особенностями средостения (см.) различают передний и задний Медиастинит, каждый из которых, в свою очередь, может быть верхним, средним и нижним. По клиническому течению Медиастинит бывает острый и хронический. Острый Медиастинит чаще всего вызывается стрептококком, стафилококком, пневмококком, кишечной палочкой, хронический — микобактерией туберкулеза, бледной трепонемой. Своеобразная форма — асептический Медиастинит (посттравматический, фиброзный), при к-ром микрофлора не обнаруживается. По характеру патогенеза выделяют первичный (встречается реже) и вторичный М. Первичный М. обусловлен проникновением возбудителей в клетчатку средостения различными путями. Вторичный М.— превалирующая форма. По данным Б. В. Петровского с соавт. (1976), он чаще всего развивается в результате проникновения инфекции в клетчатку средостения при хим. ожогах пищевода, повреждениях пищевода, трахеи, бронхов (инородными телами, при ранениях их, в т. ч. во время эндоскопических исследований), после операций на органах средостения, на легких и т. д. Меньшее значение, как отмечают А. М. Сазонов с соавт. (1977), имеет распространение инфекции из очагов в прилежащих органах и полостях (из клетчатки шеи, из трахеобронхиальных лимф, узлов, позвоночника, ребер, грудины, плевральной полости и т. д.). Еще реже встречается метастатический М. в результате гемогенно-лимфогенного распространения инфекции (напр., одонтогенный М.). Морфол, изменения при остром М. типичны для гнойно-воспалительного процесса в виде ограниченного абсцесса или диффузной флегмоны. При хроническом медиастините могут наблюдаться туберкулемы, гуммы, обширное развитие фиброзной ткани (фиброзный М.).
Содержание
- 1 Клиническая картина
- 2 Диагноз
- 3 Лечение
- 4 Прогноз
- 5 Особенности медиастинита у детей
Клиническая картина
Острый медиастинит характеризуется бурным развитием общих и местных симптомов. Заболевание начинается внезапно с повышения температуры тела до 39—40°, лихорадки гектического характера с ознобами, профузным потом, рано появляются одышка, цианоз, тахикардия, наблюдаются снижение АД, нервно-психические нарушения, т. е. имеются признаки тяжелой интоксикации. Особой тяжестью клин, течения отличается М., развивающийся после операций, произведенных с использованием трансстернального доступа. Симптомокомплекс, характерный для подобного М., полностью соответствует клинике септицемии с токсическими изменениями крови (лейкоцитоз, сдвиг лейкоцитарной формулы, высокая РОЭ). Местная симптоматика зависит как от локализации и характера М., так и от степени вовлечения в воспалительный процесс органов средостения (пищевода, трахеи, блуждающего, возвратного, диафрагмального нервов, симпатического ствола, сердца). В связи с этим она разнообразна: возможны дисфагия, удушье, упорный кашель, осиплость голоса, изменение ритма сердечных сокращений, синдром Бернара — Горнера, икота, парез жел.-киш. тракта и т. д. Перфорация полых органов средостения ведет к образованию на шее подкожной эмфиземы. Постоянный и ранний признак М.— боль, к-рая имеет разную локализацию и интенсивность.
На основании клин, симптоматики А. Я. Иванов (1959) предложил сравнительную характеристику передних и задних М.:
Пульсирующая боль за грудиной
Пульсирующая боль в груди, иррадиирующая в межлопаточную область
Усиление боли при поколачивании по грудине
Усиление боли при надавливании на остистые отростки грудных позвонков
Усиление боли при наклоне головы назад (симптом Герке)
Усиление боли при глотании и вдохе (симптом Ридингера)
Пастозность в области грудины
Пастозность в области грудных позвонков
Появление припухлости в яремной впадине
Появление припухлости над ключицей
Появление крепитации в яремной впадине
Появление крепитации над ключицей
Втягивание области яремной впадины при вдохе (югулярный симптом Равич-Щербо)
Появление ригидности длинных мышц (паравертебральный симптом Равич-Щербо и Штейнберга)
Симптомы сдавления верхней полой вены (головная боль, шум в ушах, цианоз лица, шеи, расширение вен шеи, груди)
Симптомы сдавления гл. обр. непарной и полунепарной вен (расширение межреберных вен, появление выпота в плевре, перикарде)
Расширение границ притупления в области грудины
Расширение границ притупления; в обе стороны от нижних грудных позвонков
Относительно редко наблюдается так наз. псевдоабдоминальный синдром (боли в животе, симптомы раздражения брюшины и др.), в основном при нижнезаднем М.
Xронический медиастинит (туберкулезный, сифилитический, фиброзный) может протекать бессимптомно в течение длительного времени. Позже появляются боли в боку, кашель, одышка, слабость, чувство сдавления в груди, затруднения при глотании. Температура может быть субфебрильной. Эти симптомы сопровождают обычную клин, картину туберкулеза (легких, лимф, узлов), сифилиса. При фиброзном М. постепенно отчетливо выступают признаки сдавления верхней полой вены (одутловатость лица, отек руки, цианоз, расширение подкожных вен груди).
Осложнения. Наиболее типичное осложнение — пиоторакс, пиопневмоторакс, гнойный перикардит, реже возникают перитонит, абсцесс легкого, головного мозга.
Диагноз
Ранняя диагностика М.— трудная задача. После тщательного изучения анамнеза и клин, картины необходимо прежде всего произвести рентгенол. исследование грудной клетки в разных проекциях (см. Полипозиционное исследование), томографию (см.). При перфорации полого органа средостения (пищевода, трахеи, бронхов и т. д.) в ряде случаев обязательно рентгенография с использованием контрастных веществ (см. Медиастинография). При этом обнаруживают затеки контрастного вещества в клетчатку средостения, затемнение и расширение тени соответствующего отдела средостения. При переднем М. на рентгенограмме отмечается смещение, а иногда и сдавление трахеи, наличие теней в переднем отделе средостения, можно обнаружить газовые пузыри, при заднем М.— сдавление пищевода, наличие теней в заднем отделе средостения. Важное значение в диагностике фиброзного М. имеет кавография (см.). В некоторых случаях в диагностике помогают косвенные признаки М.— «сочувственный» одно- или двусторонний плеврит (см.), пиопневмоторакс (см.).
Для диагностики послеоперационных М. в комплексе методик необходимо использовать термометрию (см.) и термографию (см.) области грудины. Иногда может внести ясность трахеобронхоскопия (см. Бронхоскопия), эзофагоскопия (см.).
В первые сутки заболевания М. необходимо дифференцировать с пневмонией (см.), плевритом, перикардитом (см.), прободной язвой желудка (см. Язвенная болезнь), синдромом острого живота (см.).
Лечение
Лечение консервативное и оперативное. При лечении гнойного туберкулезного и сифилитического М. обязательно назначение специфических антибактериальных препаратов. Массивную антибактериальную терапию применяют в соответствии с чувствительностью возбудителей инфекции к антибиотикам. Необходимы направленная коррекция водно-электролитного баланса, восполнение белков и витаминов, симптоматическая терапия.
Оперативное лечение, показанное чаще при остром М., проводят одновременно с применением консервативных мероприятий.
Выбор доступа к гнойному очагу в средостении и объем оперативного вмешательства зависят от локализации и характера нагноительного процесса. Медиастинотомию (см.) и дренирование гнойников производят из различных оперативных доступов: шейного, трансстернального, транс диафрагмального, вне- и чресплеврального. Тяжелое состояние больных вследствие быстро прогрессирующей интоксикации является показанием к широкому вскрытию средостения для создания адекватного оттока гнойного экссудата. Часто для этого применяют активную аспирацию (см. Аспирационное дренирование) с введением в средостение антибиотиков широкого спектра действия и протеолитических ферментов. Перфорированные органы средостения ушивают только в тех случаях, когда имеется уверенность, что инф. процесс не приведет к прорезыванию швов. Если такой уверенности нет, то восстановительные операции откладывают до полной санации клетчатки средостения. При М., вызванном перфорацией пищевода, сразу же производят Медиастинотомию (см.) и гастростомию (см.).
Прогноз
Прогноз зависит от своевременности диагностики и лечения М. Раньше большинство неоперированных больных гнойным М. погибало. В современной клин, практике летальность при острых М. значительно снизилась. Серьезен прогноз при хрон, фиброзных М., при которых и оперативное вмешательство может быть безуспешным.
Особенности медиастинита у детей
Воспалительный процесс в клетчатке средостения у детей наряду с обычными причинами может быть обусловлен острым гнойным процессом в легком и плевре. При деструктивных пневмониях (чаще всего стафилококковой) разрушение альвеол на периферии легкого, а также стенок конечных бронхиол может привести к субплевральному и перибронхиальному выхождению воздуха, который попадает далее в клетчатку средостения, и воспалительный процесс в ней в подобных случаях сочетается с пневмомедиастинумом (см.).
Большее клин, значение имеет М., связанный с повреждением пищевода.
Как известно, дети часто проглатывают инородные тела. Однако перфорация пищевода инородным телом и пролежни из-за длительного его пребывания — редкая причина М.
Чаще причиной перфорации и последующего М. является повреждение пищевода при эндоскопических манипуляциях с целью удаления инородных тел. Их риск возрастает при эзофагоскопии, выполняемой без наркоза, под местной анестезией.
Самую значительную по количеству группу больных М. составляют дети с перфорацией рубцово-измененного пищевода, когда рубцы являются следствием хим. ожога. По данным А. П. Ерохина (1968), причиной перфорации в этих случаях обычно бывают попытки бужирования пищевода вслепую через рот или через эзофагоскоп. М., возникающие после операций на органах средостения, у детей чаще всего связаны с вмешательствами на пищеводе (по поводу атрезии, врожденных и приобретенных стенозов) и обусловлены обычно частичной несостоятельностью анастомозов. Реже встречаются передние М. (после торакопластики по поводу врожденной воронкообразной деформации груди, операций на сердце, выполняемых путем стернотомии). По данным 10. Ф. Исакова с соавт. (1978), М. у детей при травме пищевода в 82% случаев возникает вследствие бужирования и других манипуляций при рубцовом сужении пищевода, на втором месте по частоте стоит М., возникающий при перфорации пищевода, связанной с инородными телами. М. вследствие проникающих ранений пищевода и операционной травмы встречается в 4% случаев.
М., обусловленный воспалительным процессом в легких и плевре, редко носит характер гнойного воспаления. Оно наблюдается обычно при запущенных, нелеченных процессах и сопровождается крайне тяжелой септикопиемией. При М., обусловленном перфорацией пищевода, только в ближайшие часы воспаление носит серозный характер. Особенность такого М.— быстрое развитие гнойного процесса с переходом его в разлитой М. или с формированием абсцесса в средостении. Характер М. определяется во многом размерами перфоративной отверстия, наличием или отсутствием предшествующего рубцового процесса в околопищеводной клетчатке, а также возрастом детей. В целом у детей более выражена склонность к генерализации гнойного процесса в средостении, тем более заметная, чем меньше возраст больного.
Клин, картина М., обусловленного острым гнойным процессом в легком и плевре, очень не отчетлива и обычно маскируется признаками плеврального нагноения или процессом в легких. Особенностью клиники М., обусловленного перфорацией пищевода, у детей является быстрое ухудшение общего состояния в связи с нарастающей интоксикацией. При этом характерна высокая температура, к-рая носит упорный характер. При М., обусловленном микроперфорацией пищевода, воспалительный процесс чаще имеет ограниченный характер. Общее состояние ухудшается постепенно, нарастает вялость, снижается аппетит. Основной признак образования абсцесса — высокая температура с большими размахами. При макроперфорациях и разлитом М. состояние быстро становится крайне тяжелым. Проявления токсикоза и эксикоза (см. Токсический синдром) резко выражены, дети а динамичны, черты лица заостряются, постоянно отмечается гипертермия, лейкоцитоз достигает высоких цифр. Старшие дети жалуются на боли в груди.
В диагностике большое значение имеют анамнестические указания на проглатывание ребенком инородного тела, имевшие место манипуляции на пищеводе. При осмотре больного можно выявить более или менее выраженную эмфизему на шее, однако ее отсутствие не исключает перфорации пищевода и М. С помощью физикального исследования при М. можно обнаружить изменение границ сердечной тупости, приглушение тонов сердца, а при одновременном поражении плевры — признаки плеврита, пиопневмоторакса. Решающее значение в диагностике имеет рентгенол, исследование. Учитывая быстроту развития воспалительного процесса в средостении у детей и склонность его к генерализации, необходимо помнить о безотлагательности диагностических мероприятий при малейшем подозрении на перфорацию пищевода.

При М. в результате перфорации пищевода решающее значение имеет оперативное лечение, направленное на дренирование средостения в сочетании с интенсивной инфузионной и антибактериальной терапией. Во всех случаях необходимо исключить питание через рот. Обычно накладывают гастростому, причем предпочтительно вводить две трубки, одна из которых остается в желудке для декомпрессии и эвакуации желудочного содержимого, а другую проводят через пилорический отдел в двенадцатиперстную кишку для кормления. Метод дренирования выбирают в соответствии с характером гнойного М. При абсцессе средостения целесообразны повторные пункции с эвакуацией содержимого и введением антибиотиков.
Прогноз при разлитом гнойном М. у детей всегда серьезен, однако применение дорсальной межреберной медиастинотомии (рис.) позволило резко улучшить результаты лечения.
Решающее значение в профилактике гнойного М. у детей принадлежит правильной врачебной тактике при рубцовых сужениях и инородных телах пищевода. Эзофагоскопию (см.), предпринимаемую для удаления инородных тел, следует производить только под наркозом с максимальной осторожностью: от бужирования через рот вслепую и через эзофагоскоп при рубцовых сужениях пищевода нужно отказаться.
Библиография: Вишневский А. А. и Адамян А. А. Хирургия средостения, М., 1977, библиогр.; 3 а р г а р-л и Ф. И. и др. Гнойные осложнения, возникающие после продольной стернотомии, и борьба с ними, Грудн, хир., JSIa 1, с. 20, 1975; Иванов А. Я. Абсцессы и флегмоны средостения (ме-диастиниты), Л., 1959, библиогр.;. И с а-к о в Ю. Ф., Степанов Э. А. и Гераськин В. И. Руководство по торакальной хирургии у детей, с. 330, М., 1978; Петровский Б. В. Хирургия средостения, с. 99, М., 1960; Петровский Б. В. и др. Лечение повреждений и свищей пищевода, Хирургия, № 7, с. 7, 1976; Сазонов А. М. и др. Одонтогенные медиастинита, Грудн, хир., № 4, с. 82, 1977; Bruniaux J. e. a. Mediastinites aigu-ёеэ avec hemocultures positives dans les suites de la Chirurgie cardiovasculaire, Ann. Chir, thorac. cardiovasc., t. 13, p. 25, 1974; Grmoljez P. F. a. o. Major complications of median sternotomy, Amer. J. Surg., v. 130, p. 678, 1975; Howell H. S., Pri nz R. A. a. Pickle-m a n J. R. Anaerobic mediastinitis, Surg. Gynec. Obstet., v. 143, p. 353, 1976; Macmanus Q. a. Okies J. C. Mediastinal wound infection and aortocoronary graft patency, Amer. J. Surg., v. 132, p. 558, 1976; M i 1 1 e r R. E. a. Sullivan F. J. Superior vena caval obstrac-tion secondary to fibroasing mediastinitis, Ann. thorac. Surg., v. 15, p. 483, 1973; Weinstein R. A. a. o. Sternal osteomyelitis and mediastinitis after open-heart operation, ibid., v. 21, p. 442, 1976.
М. П. Васильев, P. П. Зубарев; В. И. Гераськин (дет. хир.).
Медиастинит – причины, признаки, симптомы и лечение
Медиастинит — основные симптомы:
- Слабость
- Повышенная температура
- Учащенное сердцебиение
- Одышка
- Озноб
- Потливость
- Кашель
- Отечность лица
- Боль в грудной клетке
- Интоксикация
- Пониженное артериальное давление
- Лихорадка
- Синюшность кожи
- Икота
- Расширение вен на шее
- Нарушение сознания
- Ограниченная подвижность
- Осиплость голоса
- Боль в области ребер
- Набухание вен в области грудной клетки
Медиастинит — это воспалительный процесс в области клетчатки средостения. При этом недуге сдавливаются нервы и сосуды, которые провоцируют развитие клинической картины. Если лечение не будет начато своевременно, велика вероятность летального исхода. Следует отметить, что данный патологический процесс даёт серьёзные осложнения на работу других систем организма.
Этиология
Спровоцировать развитие медиастинита на первой стадии могут такие факторы:
- ранение или повреждение механическим воздействием;
- как осложнение после операции;
- механические или язвенные поражения в пищеводе;
- злокачественные опухоли.
Клиницисты отмечают, что вторичное заболевание может развиваться из-за попадания бактерий, вирусов в организм. В таком случае может развиться гнойный процесс.
Кроме этого, спровоцировать развитие данного недуга могут такие заболевания:
- флегмоны;
- сепсис;
- ангина;
- язвенный колит;
- рожа.
Классификация
В международной классификации МКБ-10 заболеванию медиастинит присвоен код – J98.5.
По форме развития недуга выделяют:
- молниеносный;
- острый медиастинит;
- хронический.
 Виды медиастинита
Виды медиастинита
Хронический медиастинит характеризуется частыми ремиссиями и обострениями, может быть следующих подвидов:
- асептический, который разделяется на ревматический, постгеморрагический, идиопатический и адипозосклеротический;
- микробный – может быть специфическим и неспецифическим.
По происхождению клиницисты выделяют:
- первичный;
- вторичный медиастинит.
По характеру воспаления:
- анаэробный;
- гнилостный;
- гнойный медиастинит;
- негнойный;
- гангренозный;
- туберкулёзный.
По критерию локализации клиницисты определяют такие виды недуга:
- передневерхний;
- передненижний;
- разлитый передний;
- заднесредний;
- задневерхний;
- задненижний;
- разлитый задний;
- тотальный.
Несколько реже, но все же встречается одонтогенный медиастинит. Этиологией данной формы заболевания выступает кариес. Попутно под воздействием сниженного иммунитета, авитаминоза, вредных привычек, усталости и переохлаждения начинают формироваться флегмоны на шее.
Симптоматика
Клиническая картина острого и хронического медиастинита различается. Острая форма недуга проявляется в виде следующих симптомов:
- озноб;
- лихорадка;
- боли в грудной клетке;
- повышенное потоотделение;
- общая интоксикация, которая обездвиживает и нарушает сознание больного;
- отёчность лица;
- синюшность кожных покровов;
- учащённое сердцебиение;
- уменьшение уровня кровяного давления.
Хроническая форма имеет такую клиническую картину:
- сиплый голос;
- компрессия средостения;
- повышенное потоотделение;
- среднее повышение температуры;
- слабость;
- кашель;
- боли в грудной клетке;
- одышка.
По мере развития патологического процесса клиническая картина усугубляется. Как результат, начинаются нарушения в дыхании и кровообращении, развиваются сопутствующие патологические процессы.
Задний медиастинит характеризуется следующими признаками:
- боли в рёбрах;
- сиплый голос;
- кашель без мокроты;
- жгучая боль в груди, которая усиливается от надавливания на отростки грудных позвонков;
- постоянная икота.
Передний медиастинит характеризуется болями в загрудинной части. Она усиливается от надавливания на грудную клетку и запрокидывании головы назад. Гнойный медиастинит похож своей клинической картиной на сепсис.
Помимо общих характеристик, медиастинит имеет специфические симптомы, по которым можно определить недуг:
- незначительная отёчность в районе груди и грудных позвонков;
- припухлая зона ключицы и яремной впадины;
- синдром ВПВ.
При первых же проявлениях клинической картины следует незамедлительно обратиться за медицинской помощью.
Диагностика
Своевременная диагностика медиастинита позволит предотвратить осложнения, но выявить заболевание на ранней стадии развития достаточно сложно. Врачу нужно провести подробный физикальный осмотр, проанализировать клиническую картину больного. Стандартная программа диагностики включает в себя следующие клинические мероприятия:
- рентген;
- томография;
- эзофагоскопия;
- бронхоскопия;
- УЗИ;
- медиастиноскопия;
- анализ крови;
- торакоскопия.
 Рентгенограмма и термограмма при медиастините
Рентгенограмма и термограмма при медиастините
Лечение
Лечением данного заболевания должны заниматься врачи отделения торакальной хирургии. Так как недуг воздействует на все внутренние органы, то терапия больного частично может переходить и в кардиохирургию.
Если недуг не спровоцировал появление флагманов или абсцесса, то лечение медиастинита ограничится медикаментозной терапией. Как правило, врач прописывает следующие препараты:
- антибиотики;
- противовоспалительные;
- дезинтоксикационные;
- обезболивающие.
Также врач назначает иммунокорректирующие и симптоматические препараты. В случае развития гнойного процесса требуется операбельное вмешательство.
Курс лечения может включать проведение инфузионной терапии для коррекции белкового и водно-солевого уровня в организме.
Специфических ограничений или рекомендаций к питанию нет. Однако больной должен получать ежедневно необходимые витамины и минералы, питаться по режиму.
Прогноз
Контактный медиастинит требует немедленной госпитализации больного. Если лечение не будет начато своевременно возможно развитие серьёзных осложнений, не исключение летальный исход. Также к летальному исходу могут привести и другие формы данного заболевания. Если клинические мероприятия будут начаты своевременно, осложнений не наблюдается.
Профилактика
Предостеречь медиастинит можно если:
- избегать повреждений грудной клетки;
- правильно употреблять пищу;
- соблюдать все рекомендации врача после проведения операции.
При первых же проявлениях клинической картины следует незамедлительно обращаться за медицинской помощью.
Дакриоаденит
Содержание статьи:
Дакриоаденит представляет собой воспалительное поражение слезной железы. Это нарушение редко возникает самостоятельно. Чаще всего оно становится осложнением разных патологий. Дакриоаденит бывает острым или хроническим. В первом случае заболевание проявляется в виде отечности и боли в проекции слезной железы. Для хронической формы заболевания характерно безболезненное увеличение железы и небольшое покраснение конъюнктивы.
Слезная железа отвечает за синтез слез – особой жидкости, которая обеспечивает смачивание роговицы, защищает ее от пересыхания и очищает глаза. Этот элемент находится в верхней части глазницы. Он находится в слезной ямке лобной кости.
Из этой части слезы попадают в верхний свод конъюнктивы, омывая глаза. Затем они скапливаются в слезном озере, расположенном во внешней части глаза. Оттуда по слезным канальцам слезы попадают в слезный мешок. В свою очередь он открывается в носослезный канал. Таким образом слезы из слезного мешка проникают в носовую полость.
Развитие дакриоаденита обусловлено попаданием инфекции в слезную железу. Вредные бактерии проникают в слезную железу эндогенным способом – с током крови.
В международной классификации болезней МКБ–10 Дакриоаденит имеет код H04.0.
Классификация дакриоаденита
Офтальмологи классифицируют 2 основные формы дакриоаденита – острую и хроническую. Острая патология чаще всего возникает у детей вследствие различных инфекций – гриппа, паротита, скарлатины, тонзиллита, кишечных патологий. Нередко дакриоаденит становится единственным симптомом инфекционного паротита у привитых детей.
Острая форма патологии может длиться 1-3 недели. При ослаблении иммунитета есть риск появления осложнений в виде флегмоны или абсцесса слезной железы. При этом существует угроза вскрытия абсцесса в конъюнктивальный мешок. Также он может прорваться через кожные покровы верхнего века.
Помимо этого, есть риск трансформации дакриоаденита во флегмону. Это весьма опасное состояние, которое чревато развитием менингита. Хронический дакриоаденит может возникать у детей и у взрослых. При этом в большей степени ему подвержены именно взрослые пациенты. Заболевание становится осложнением острого дакриоаденита или возникает вследствие других патологий.
Оно может быть последствием заболеваний крови – в частности, хронического лимфолейкоза. Также к недугу приводят различные инфекции – к примеру, сифилис и туберкулез. В отдельных случаях патология развивается и самостоятельно.
Причины дакриоаденита
Причины развития дакриоаденита могут быть разными. Условно окулисты делят факторы на 2 обширные категории – инфекционные и неинфекционные.
Инфекционная форма патологии может быть связана с такими возбудителями:
- Вирусы. Чаще всего болезнь появляется вследствие герпетической инфекции, гриппа, кори, инфекционного мононуклеоза.
- Бактерии. К основным возбудителям патологии относят стафилококки, гонококки, стрептококки. Также причиной болезни нередко становятся микобактерии лепры и туберкулеза.
- Грибки.
- Паразиты.
Неинфекционная форма патологии обусловлена следующими факторами:
- Системные заболевания. К ним относятся патологии лимфы и крови. Также причиной дакриоаденита может быть саркоидоз.
- Псевдо опухоли слезной железы аутоиммунного характера. В этом случае железистая ткань страдает от собственных иммунных клеток.
Симптомы дакриоаденита
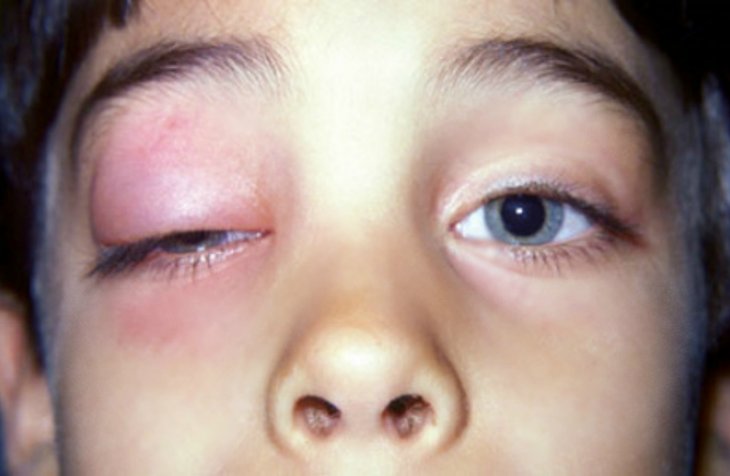
Клиническая картина заболевания зависит от особенностей его течения. Для острого дакриоаденита характерно резкое начало. При этом у человека возникают болевые ощущения при ощупывании участка в проекции слезной железы.
Нарушение характеризуется покраснением и отечностью наружной части верхнего века. Как следствие, возникает специфический S-образный птоз. Также возможно небольшое отклонение глаза к низу и внутрь.
У человека с таким диагнозом нарушается двигательная активность глаза. При этом можно увидеть инъекцию конъюнктивальной области слезной железы и склеры. Люди с этим заболеванием нередко испытывают ощущение сухости в глазах. Этот симптом обусловлен уменьшением выработки слезной жидкости.
Заболевание чаще всего носит односторонний характер. Оно может сопровождаться признаками интоксикации организма.
К ним относят следующее:
- повышение температуры;
- общая слабость;
- головные боли;
- увеличение размеров регионарных лимфатических узлов.
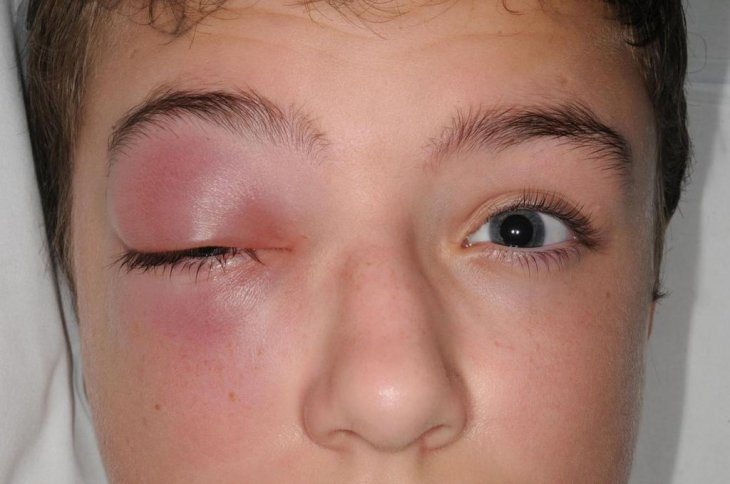
Хроническая форма патологии сопровождается увеличением размеров слезной железы. Она имеет более плотную структуру. При этом пальпация не вызывает неприятных ощущений.
Иногда появляется небольшое покраснение конъюнктивы. Также возможна поверхностная инъекция сосудов склеры. В силу небольшого птоза на фоне увеличения слезной железы происходит уменьшение наружной части глазной щели.
Хроническая форма дакриоаденита не сопровождается нарушением движений глаз. Для этого заболевания не характерен синдром сухого глаза. Выработка слезной жидкости в течение длительного времени не нарушается.
Симптомы дакриоаденита прогрессируют постепенно. До обращения к окулисту может пройти много месяцев. Хронический дакриоаденит может быть односторонним или двухсторонним.
Диагностика дакриоаденита
Острая или хроническая форма дакриоаденита является показанием для проведения дополнительных диагностических процедур. Они позволяют установить причины заболевания, выявить осложнения и запущенность процесса. Все эти сведения нужны для выбора правильной терапии.
При подозрении на развитие дакриоаденита рекомендуется проводить следующую диагностику:
- Визометрия – эта процедура направлена на оценку остроты зрения. Иногда врачу удается выявить его ухудшение. Также патология может сопровождаться двоением в глазах.
- Биомикроскопическое исследование – оно представляет собой осмотр под увеличением конъюнктивы и иных структур глаза, которые имеют поверхностное расположение. При воспалительном поражении слезной железы врач может увидеть гиперемию и расширение сосудов. Также есть вероятность увеличения фрагмента слезной железы.
- Рефрактометрия – эта процедура направлена на исследование преломляющих функций органа зрения.
- Периметрия – заключается в определении полей зрения.
- Офтальмоскопия – подразумевает исследование глазного дна.
- Тонометрия – заключается в измерении внутриглазного давления. При таком диагнозе оно нередко повышается.
- Промывание слезоотводящих путей – эта процедура проводится для определения их проходимости.
- Ультразвуковое исследование глазного яблока, которое сочетается с допплерографией, или оценкой кровотока, – процедура помогает определить точное расположение воспаления.
Чтобы определить природу патологии, нужно провести такие исследования:
- Бактериальный посев содержимого конъюнктивы – помогает определить патогенные бактерии и оценить степень их чувствительности к антибиотикам.
- Оценка С-реактивного белка и ревматоидного фактора – эти параметры меняются при аутоиммунном характере заболевания.
- Выявление антител к хламидиозу.
- Компьютерная или магнитно-резонансная томография области орбиты.
Лечение дакриоаденита
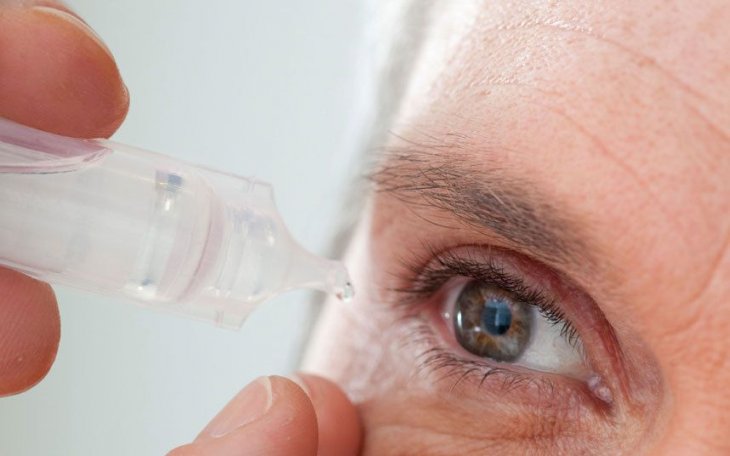
При развитии острой формы патологии пациента госпитализируют. Прежде всего ему выписывают антибиотики обширного спектра действия. Чтобы добиться хороших результатов в лечении дакриоаденита, их сочетают с сульфаниламидами.
При выраженном болевом синдроме применяют анальгезирующие средства. Чтобы справиться в выраженной отечностью, стоит использовать антигистаминные препараты.
Пациентам, которые ранее использовали линзы для коррекции зрения, должны на время лечения отказаться от них. В этот период рекомендуется носить очки.
Полость конъюнктивы необходимо промывать антисептическими растворами. Затем закладывать в нее антибактериальные мази. В течение 15-20 суток в конъюнктивальный мешок вводят антибактериальные и противовоспалительные капли.
Чаще всего врачи выписывают такие вещества:
- растворы глюкокортикостероидов – могут назначаться 4-6 раз в сутки;
- растворы антисептиков, сульфаниламидов, антибиотиков – применяются трижды в сутки;
- растворы противовоспалительных препаратов – нужно использовать 3-4 раза в день.
При острой форме заболевания нужно использовать средства физиотерапии, при таком диагнозе обычно применяют следующее:
- УВЧ;
- сухое тепло на пораженный участок;
- УФО.
Если заболевание сопровождается сильной интоксикацией организма, проводится дезинтоксикационная терапия. Она заключается во введении витаминов, глюкозы,солевых растворов внутривенно.
При появлении абсцесса и возникновении его флюктуации осуществляется вскрытие. При этом кожу верхнего века нужно разрезать, выпустить гнойные массы и промыть эту область антисептическим раствором. В завершение врач вставляет дренаж. После проведения хирургического вмешательства осуществляются повторные промывания раны и выписывают антибиотики.
После полного очищения раневой полости от некротических масс стоит приступать к применению мазей и средств, которые стимулируют процессы регенерации. Добиться отличных результатов в послеоперационном периоде помогает магнитотерапия.
При хронической форме заболевания нередко назначают местную терапию. Она заключается в проведении тепловых процедур. Высокой эффективностью отличается УВЧ-терапия, которая оказывает выраженное рассасывающее действие.
Если у пациента наблюдается устойчивость к такой терапии, назначается рентгеновское воздействие на пораженную слезную железу. При этом используют противовоспалительную дозировку.
Чтобы справиться с хроническим специфическим дакриоаденитом, применяются медикаментозные средства, направленные на лечение основной патологии. Если заболевание связано с наличием сифилиса, требуется помощь венеролога. Чаще всего применяются пенициллины.
Если хронический дакриоаденит обусловлен туберкулезом, показано использование стрептомицина, фтивазида. Терапию подбирают фтизиатр и окулист.
Осложнения дакриоаденита
Если вовремя не приступить к лечению, дакриоаденит провоцирует инфекционные осложнения:
- абсцесс верхнего века;
- орбитальная флегмона.
Профилактика дакриоаденита
Самым действенным способом профилактики дакриоаденита считается укрепление иммунной системы.
Чтобы минимизировать риск развития инфекций, нужно соблюдать такие правила:
- заниматься спортом;
- правильно питаться;
- гулять на свежем воздухе;
- отказаться от вредных привычек.
Это помогает минимизировать риск инфекций, которые способны провоцировать развитие острого дакриоаденита. Немаловажное значение имеет своевременное выявление и лечение основных патологий – туберкулеза, сифилиса, саркоидоза.
Дакриоаденит представляет собой серьезное заболевание, которое чревато негативными последствиями для здоровья. Чтобы справиться с патологией, нужно установить причины ее возникновения и подобрать эффективное лечение.