Признаки и методы лечения гастроэнтерита у детей

- Кто является возбудителем гастроэнтерита
- Причины гастроэнтерита у детей
- Группы риска
- Симптомы
- Диагностика
- Лечение медикаментами
- Диета
- Профилактика
Кто является возбудителем гастроэнтерита
Гастроэнтеритом называют заболевание, для которого характерны кишечные проявления. Определить самостоятельно, что стало причиной, невозможно. На основании многолетних наблюдений специалистов можно составить перечень возбудителей, которые выявляются у больного ребенка чаще всего:
- вирусы – до 70% случаев;
- бактерии – до 20% случаев;
- паразиты – до 10% случаев.

Главным симптомом гастроэнтерита является диарея и боль в животе
Чаще всего у детей гастроэнтерит бывает ротавирусной этиологии. Известно 9 подвидов микроорганизмов этого рода. Отличительной особенностью данных возбудителей является хорошая выживаемость. Вирусам не страшны низкие и высокие температуры, а также пребывание вне тела человека. Они не погибают в теплой воде и на морозе. Могут сохранять жизнеспособность на пищевых продуктах в течение одного месяца. В кале, оставленном зараженным человеком, активность возбудителей сохраняется до полугода.
Причины гастроэнтерита у детей
Говоря о гастроэнтерите, врачи подразумевают воспаление слизистой оболочки пищеварительного тракта. В процесс вовлекается слизистая желудка и тонкого кишечника.
Заболевание чаще всего возникает у детей, посещающих детские дошкольные учреждения, отдыхающих в лагерях, пансионатах и на побережье. Известно множество причин воспаления отделов пищеварительного тракта:
- Употребление загрязненной пищи. Как правило, вирусный гастроэнтерит возникает, когда человек ест немытые овощи и фрукты. Особенно часто это случается в летний период. В перечень особо опасных продуктов входят ягоды, зелень, корнеплоды и другие растения, непосредственно контактирующие с землей.
- Несоблюдение правил личной гигиены. Плохо вымытые руки, грязные игрушки, употребление пищи на улице может стать причиной заболевания. Возбудитель легко передается контактным путем. Если пища с грязных рук попадает на слизистую носа или ротовой полости, инфицирования не избежать.
- Потребление плохо обработанной пищи или комбинация несовместимых между собой продуктов. Нередко данную проблему вызывает употребление растительных и молочных блюд. Ярким примером такой реакции является совмещение соленых огурцов с молоком.
- Самостоятельный прием некоторых лекарственных средств. Не инфекционный гастроэнтерит возникает при приеме препаратов без назначения врача. Токсичные медикаменты вызывают раздражение внутренней оболочки желудка и кишечника, в результате чего начинается воспалительный процесс.
Особое участие в развитии гастроэнтерита принимает нерациональный подход к грудному вскармливанию. Грязные бутылочки, соски, пустышки и прочие аксессуары, которые ребенок тащит в рот, могут быть носителями инфекционных агентов. Бактериальные инфекции мама может передать малышу при облизывании соски.
Группы риска
Гастроэнтерит у детей чаще появляется в дошкольном возрасте. Однако это не говорит о том, что дети после 7 лет надежно защищены от заболевания. Обычно к этому возрасту у ребенка формируется иммунитет по отношению к распространенным вирусным возбудителям. Этого нельзя сказать о бактериальных инфекциях. Например, дизентерия бактериального характера может возникать несколько раз в течение жизни.
В группу риска для гастроэнтерита входят дети:
- не соблюдающие правила личной гигиены;
- находящиеся в больших группах;
- с аллергическими реакциями;
- недоношенные;
- имеющие аутоиммунные заболевания;
- часто принимающие антибиотики;
- ведущие нездоровый образ жизни;
- имеющие хронические заболевания ЖКТ;
- воспитывающиеся в антисанитарных условиях.
Заболеть гастроэнтеритом может абсолютно здоровый человек. Воспалительный процесс протекает в острой и хронической форме. В последнем случае может рецидивировать.
Симптомы
Клиническая картина у детей всегда разная. В зависимости от возбудителя заболевания, инкубационный период продолжается от нескольких часов до недели. Чаще всего симптомы появляются уже в первые сутки после контакта с инфекцией:
- Повышение температуры тела. Для ОРВИ данный признак является первоочередным. Если воспаление спровоцировано ротавирусом, то иммунитет ребенка обычно сразу реагирует скачком температурных показателей, которые могут достигать 40 °C.
- Тошнота и рвота. Возникновение данных симптомов приходится также на первые сутки. Начальные порции рвотных масс содержат непереваренную пищу, а в дальнейшем происходит рвота желчью. Не у всех детей появляется данный признак. Иногда тошнота и рвота может отсутствовать.
- Диарея. Без этого симптома не обходится не один гастроэнтерит. Из-за воспаления нарушается процесс выработки ферментов для пищеварения. В результате у ребенка усиливается газообразование, появляется брожение в кишечнике, возникают боли в области пупка. Стул становится светлый, имеет включения в виде слизистых прожилок и пены. Акт дефекации возникает от 5 до 20 раз в сутки.
- Признаки интоксикации организма. Гастроэнтерит, вызванный инфекционными агентами, всегда приводит к увеличению токсичных веществ в организме. Это сопровождается головными болями, отсутствием аппетита, повышенной сонливостью, общим недомоганием, обезвоживанием.
Некоторые возбудители воспалительного процесса могут спровоцировать кожные проявления, в результате которых у ребенка на щеках, животе и в области складок на теле появляется мелкопапулезная сыпь или покраснения.
Диагностика
Гастроэнтерит у детей родители могут заподозрить самостоятельно. Однако папы и мамы не в силах определить, что стало причиной, какую принадлежность имеет возбудитель патологии и каким образом можно с ним справиться.
По течению воспалительный процесс делят на острый и хронический. В зависимости от вида возбудителя он может иметь инфекционное и неинфекционное происхождение.
Для диагностики назначается анализ крови и кала. Результаты обследования можно получить через несколько дней. Пока не установлен возбудитель, ребенку назначается симптоматическая терапия, поддерживающая его состояние.
Лечение медикаментами
Основным методом борьбы с гастроэнтеритом является этиотропная терапия. Если причиной воспаления стала бактериальная инфекция, назначаются противомикробные средства с широким спектром действия. Для выбора эффективных препаратов предварительно проводится тест на чувствительность микроорганизмов. При обнаружении паразитарной инфекции рекомендуется прием антигельминтных средств. Вирусные возбудители обычно выявляются по наличию антител в крови и требуют использования иммуномодулирующих препаратов.
Гастроэнтерит у детей может иметь инфекционное и неинфекционное происхождение
Симптоматическая помощь предполагает прием:
- энтеросорбентов – препараты очищают организм от вредных веществ и токсинов;
- жаропонижающих веществ – сиропы снимают жар и устраняют болезненные ощущения;
- средств от диареи – тормозят сократительную активность кишечника;
- пробиотиков – медикаменты восстанавливают микрофлору кишечника;
- ферментов – средства облегчают процесс пищеварения.
При необходимости выписываются противорвотные лекарства. В тяжелых случаях терапия проводится в условиях стационара. Лечь в больницу придется также при стремительном ухудшении самочувствия у ребенка.
Диета
Коррекция режима питания требуется всем детям, у которых присутствуют признаки воспаления пищеварительного тракта. Диета назначается до того момента, пока не начнется улучшение самочувствия. Врачи рекомендуют:
- полностью отказаться от приема пищи в первые 1-2 суток болезни;
- исключить любые сладости, газированные напитки, хлебобулочные изделия и другую пищу, которая может спровоцировать газообразование;
- кормить ребенка отварным рисом с минимальным количеством соли, без добавления масла;
- при сильной диарее к диете следует подключить прием рисового отвара;
- обильное питье мелкими глотками по несколько миллилитров через каждые 3-5 минут во избежание рвоты.
Когда лечение начнет помогать, можно постепенно переводить ребенка на привычный стол. Все продукты должны вводиться постепенно и в малых количествах. Стоит отдавать предпочтение овощам после термообработки, нежирному мясу.
Грудным детям в острый период болезни нельзя отказывать в прикладывании. Кормить младенца необходимо по требованию, но сокращая время приема пищи. При диарее и рвоте надо добавить в рацион теплую прокипяченную воду для предотвращения обезвоживания.
Профилактика
Основой профилактических мероприятий является рациональный подход к воспитанию ребенка. Необходимо с малых лет приучать к правилам личной гигиены, качественно мыть сырые овощи и фрукты. Продукты для термической обработки должны быть приготовлены полностью. Вода, которую потребляет ребенок, должна быть чистой.
Гастроэнтерит у детей не считается опасным заболеванием. Однако его последствия могут быть достаточно неприятными. Нередко родители пытаются заниматься самолечением диареи и повышенной температуры у ребенка. Если в течение 1-2 суток малышу не становится легче, необходимо отказаться самолечения и показать ребенка доктору.
Гастроэнтерит у детей: что это, симптомы, лечение

Гастроэнтерит – воспалительное заболевание, поражающее слизистую оболочку желудка и тонкой кишки. Он занимает 2 место в структуре заболеваемости детского возраста, уступая только респираторным инфекциям. Наибольшая распространенность болезни приходится на возраст до 5-6 лет, что связано с несоблюдением ребенком санитарно-гигиенических норм и незрелостью механизмов иммунной защиты. Гастроэнтерит не представляет угрозы для жизни, но при несвоевременной медицинской помощи может вызывать серьезные осложнения – эксикоз (обезвоживание), некротический энтероколит, острую почечную недостаточность.
Этиология

В большинстве случаев у детей развивается инфекционный гастроэнтерит, вызванный вирусами, бактериями и простейшими. Вирусная природа заболевания регистрируется у 60% пациентов педиатрического профиля, причем около 95% эпизодов вызвано ротавирусом (этот возбудитель чаще всего поражает детей до 5 лет). Реже болезнь обусловлена энтеровирусами, аденовирусами, норовирусами. Среди бактериальной флоры наиболее распространены кишечные палочки, шигеллы, сальмонеллы, иерсинии.
Причины неинфекционных гастроэнтеритов у детей:
- употребление экзотических морепродуктов, грибов;
- пищевая аллергия;
- прием медикаментов (НПВС, антибиотиков);
- лактазная недостаточность;
- целиакия (непереносимость глютена);
- кишечная форма муковисцидоза.
Патогенез
Кишечные проявления неинфекционных форм заболевания вызваны непосредственным раздражающим действием на слизистую оболочку кишечника химических веществ, препаратов и аллергенов. Существует 2 основных механизма развития диарейного синдрома при поражении тонкой кишки:
- Осмотическая диарея. Обусловлена нарушением переваривания углеводов. Дисахариды стимулируют выход жидкости и солей в просвет кишечника, что приводит к формированию объемного водянистого стула.
- Секреторная диарея. Вызвана активацией ферментных систем кишечного эпителия под действием бактериальных токсинов. В результате этого повышается транспорт воды из клетки в просвет тонкой кишки.
Симптомы

Основные проявления гастроэнтерита:
- боли в животе;
- понос;
- тошнота;
- рвота.
Особенности появления симптоматики определяются этиологией гастроэнтерита. При кишечных инфекциях клиническая картина развивается остро в течение нескольких часов, на фоне полного здоровья. Для неинфекционных причин характерна хроническая диарея, длительное недомогание, снижение аппетита и похудение.
Диарея имеет разную интенсивность – от 4-5 до 20-25 раз в сутки. По характеру испражнений можно предположить причину заболевания.
- Для ротавирусной инфекции характерен водянистый стул желтого цвета.
- Для эшерихиоза – жидкий желто-оранжевый кал.
- При инфицировании сальмонеллой каловые массы имеют грязно-зеленый цвет (по типу «болотной тины») и резкий зловонный запах.
- При лактазной недостаточности стул светло-желтого цвета, обильный, с характерным кислым запахом.
Болевые ощущения чаще всего локализованы в околопупочной области и в эпигастрии, реже имеют место разлитые боли в животе. Верные спутники боли – вздутие кишечника и урчание. Рвота возникает от 1-2 до 10 и более раз за сутки. Рвотные массы содержат частично переваренную пищу, затем в них появляется примесь желчи. При инфекционной этиологии болезни повышается температура тела.
При многократной рвоте и диарее возникает эксикоз (обезвоживание), который особенно опасен для детей младшего возраста. Его признаки:
- слабость и вялость;
- сухость слизистых оболочек;
- холодные и сухие кожные покровы;
- при нарастании тяжести – частый пульс слабого наполнения, низкое артериальное давление, малое число мочеиспусканий и малый объем мочи.
Методы диагностики
По анамнезу заболевания, жалобам, характеру стула врач устанавливает предварительный диагноз, в котором указывается ведущий клинический синдром и тяжесть течения. Для установления причины гастроэнтерита проводятся такие методы исследования:
- Копрограмма. При анализе кала обращают внимание на наличие непереваренных мышечных волокон, зерен крахмала, количество слущенного эпителия и слизи.
- Микробиологический анализ каловых масс. Бактериологический и вирусологический методы составляют основу диагностики инфекционного гастроэнтерита у детей. Для быстрого результата применяют ИФА, латекс-агглютинацию.
- Серологические реакции. Для подтверждения кишечных инфекций в крови больного определяют антитела к наиболее распространенным возбудителям методами ИФА, РПГА. Серология используется при подозрении на целиакию.
- УЗИ органов брюшной полости. Инструментальная визуализация необходима при длительно существующих симптомах, не связанных с аллергическими или инфекционными причинами.
Принципы лечения

Основные направления терапии гастроэнтеритов – диета и регидратация (восстановление баланса жидкости в организме). Детям грудного возраста при гастроэнтерите рекомендовано продолжать грудное вскармливание. Если ребенок находится на искусственном вскармливании, его переводят на несладкие низколактозные смеси. Из рациона пациентов старшего возраста исключают свежие овощи и фрукты, хлеб грубого помола, молочные продукты, сладости.
При удовлетворительном и среднетяжелом состоянии ребенка показано восполнение потерь жидкости с помощью растворов для оральной регидратации, которые имеют оптимальный электролитный состав (Регидрон, Хумана-электролит и прочие). Объем жидкости рассчитывают с учетом степени эксикоза и массы тела, в среднем 5 мл/кг/ч. При сильном обезвоживании или многократной рвоте применяют парентеральную регидратацию (внутривенное капельное введение изотонического раствора глюкозы и натрия хлорида, раствора Рингера-Локка).
Терапия неинфекционных гастроэнтеритов направлена на устранение первопричины заболевания. Для устранения симптоматики назначают прокинетики, энтеросорбенты, ферментные препараты. При вирусной этиологии процесса специфическое лечение не проводится. Показания к назначению антибиотикотерапии при бактериальном гастроэнтерите:
- тяжелые и среднетяжелые формы болезни у детей младше 6 месяцев;
- паразитарные диареи и холера, независимо от возраста пациента;
- вторичные бактериальные осложнения;
- наличие у ребенка первичного иммунодефицита, ВИЧ-инфекции, прием иммуносупрессивных препаратов.
Профилактика
Для предупреждения гастроэнтеритов в детском возрасте необходимо придерживаться мер неспецифической профилактики:
- тщательно мыть овощи, фрукты и зелень, которые будут употребляться в сыром виде;
- приучить ребенка мыть руки после посещения туалета, игр на улице, общения с домашними животными;
- не давать ребенку сырое молоко, плохо прожаренные мясо и рыбу;
- не покупать салаты, торты и пирожные с кремом в отделах кулинарии;
- использовать специфические средства для защиты от мух.
Специфическая профилактика существует только для гастроэнтерита, обусловленного ротавирусной инфекцией. Для иммунизации требуется введение 3-х доз вакцины в возрасте ребенка от 6 до 32 недель.
Гастроэнтерит – частое заболевание детского возраста, которое может быть вызвано бактериями, вирусами или неинфекционными этиологическими факторами. Классические симптомы – диарея, рвота, боли и вздутие живота. Диагностика включает копрологические, серологические и микробиологические исследования. Лечебная схема состоит из диеты, оральной или парентеральной регидратации, антибиотиков, ферментов и других препаратов, применяющихся по показаниям.
Врач-педиатр Е.О. Комаровский рассказывает, как лечить кишечные инфекции:
Гастроэнтерит: как проявляется и лечится патология?
Гастроэнтерит – это воспалительное заболевание пищеварительного тракта, которое затрагивает желудок и верхний отдел кишечника – тонкий. Происхождение воспаления может быть разнообразно, но комплекс симптомов всегда одинаковый. Патологический процесс может быть как острым, так протекать и в хронической форме.
Классификация патологии
По этиологии
Гастроэнтерит может быть вызван различными факторами. Для систематизации была создана классификация заболевания по этиологии:
- Инфекционный – вызывается инфекционным агентом, в свою очередь подразделяется на:
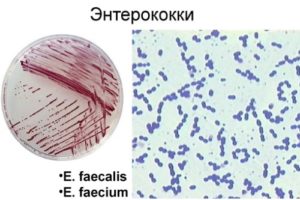 Бактериальный – возбудителем патологии является бактерия, в клиническом анализе крови преобладает нейтрофильный лейкоцитоз;
Бактериальный – возбудителем патологии является бактерия, в клиническом анализе крови преобладает нейтрофильный лейкоцитоз;- Вирусный – возбудителем чаще всего является энтеровирус, который и вызывает воспаление слизистой желудка и тонкого кишечника, в клиническом анализе крови наблюдается лимфоцитоз;
- Паразитарный – основной причиной является инвазия паразитами, воспаление возникает на фоне раздражения слизистой ленточными или круглыми гельминтами, а также продуктами их жизнедеятельности.
- Неинфекционный, который подразделяется на:
- Аллергический – основной причиной является чрезмерная реакция собственной иммунной системы на воздействие аллергена, который чаще всего представлен продуктом питания;
- Алиментарный – чаще всего возникает в раннем детском возрасте в связи с нарушением введения прикормов, также может быть и во взрослом возрасте при грубых нарушениях режима питания: чрезмерное потребление продуктов, раздражающих слизистую желудка и тонкого кишечника;
- Токсический – является проявлением попадание токсических веществ алиментарным путем. Чаще всего химические бытовые вещества, которые вызывают ожог и воспаление слизистой оболочки.
По течению
 Острое – сопровождается лихорадкой, бурным течением болезни. Чаще всего причиной является инфекционный агент.
Острое – сопровождается лихорадкой, бурным течением болезни. Чаще всего причиной является инфекционный агент.- Хроническое – длительное течение заболевания, которое в основном сопровождается нарушением работы пищеварительной системы. Лихорадка возникает редко, преимущественно на субфебрильных цифрах (37-37,5 ˚С) и в период обострений.
Симптомы
Кишечные проявления
 тошнота, сопровождаемая рвотой;
тошнота, сопровождаемая рвотой;- боли в области живота, чаще всего локализуются в околопупочной области;
- урчание по ходу тонкого кишечника;
- кишечные колики;
- понос или жидкий стул, иногда с пеной;
- снижение или полное отсутствие аппетита.
Внекишечные проявления
Внекишечные симптомы характеризуют реакцию организма на воспаление в желудке и тонком кишечнике:
- лихорадка, цифры могут изменяться в зависимости от причины заболевания (от 37 ˚C до 39-49 ˚C);
- озноб, который может сопровождать не только повышение температуру тела, но и как вегетативная реакция после цикличной рвоты;
- головокружения;
- выраженная слабость (в результате дегидратации);
- головные боли.
Специфические проявления различных форм заболевания
Можно выделить и несколько симптомов, которые являются маркерами, позволяющими определить первопричину заболевания:
| Форма гастроэнтерита | Специфические симптомы |
| Вирусный |
|
| Бактериальный |
|
| Паразитарный |
|
| Аллергический |
|
| Алиментарный |
|
| Токсический |
|
Причины и факторы риска
 несоблюдение гигиенических норм и правил: предварительное мытье овощей и фруктов перед употреблением, мытье рук, кипячение воды;
несоблюдение гигиенических норм и правил: предварительное мытье овощей и фруктов перед употреблением, мытье рук, кипячение воды;- употребление в пищу несвежих продуктов;
- снижение иммунитета на фоне врожденных или приобретенных заболеваний (ВИЧ, гепатиты, вирусы герпеса, наследственные иммунные патологии);
- алкоголизм, который провоцирует слизистую и способствует снижению иммунитета;
- несоблюдение пищевого режима (употребление чрезмерно острых блюд, переедания или недоедания);
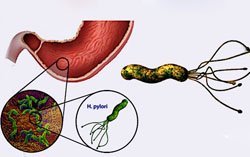 гастрит, вызванный Helicobacter Pylori, который провоцирует увеличение кислотности желудочного сока так, что в кишечнике щелочная среда окисляется;
гастрит, вызванный Helicobacter Pylori, который провоцирует увеличение кислотности желудочного сока так, что в кишечнике щелочная среда окисляется;- детский возраст, так как у детей пищеварительная и иммунная система находятся на стадии становления, и не так развиты, как у взрослого.
Диагностика
Диагностические мероприятия направлены на выявление причины, вызвавшей комплекс симптомов гастроэнтерита. Используются следующие методы:
- Клинический анализ крови. Позволяет выявить основную причину заболевания по лейкоцитарной формуле: при повышении нейтрофилов – бактериальное воспаление, при повышении лимфоцитов – вирусное, если повышены эозинофилы – аллергическое, а если повышены эозинофилы и наблюдается анемия – можно предположить наличие гельминтоза.
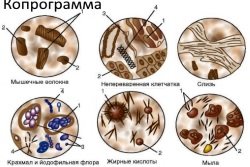 Копроцитограмма. Позволяет выявить патологические примеси, наличие гноя, слизи, яиц, члеников или самих гельминтов, выявляет нарушение переваривания.
Копроцитограмма. Позволяет выявить патологические примеси, наличие гноя, слизи, яиц, члеников или самих гельминтов, выявляет нарушение переваривания.- Бактериологический посев кала и рвотных масс. Позволяет определить возбудителя бактериального гастроэнтерита, подобрать антибактериальный препарат по тесту чувствительности к антибиотикам.
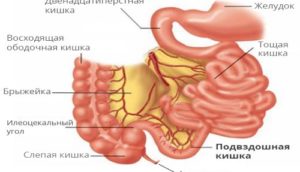
- Фиброгастродуоденоскопия. Позволяет визуализировать и оценить состояние слизистой пищевода, желудка, верхнего отдела тонкого кишечника – двенадцатиперстной кишки, взять биоптат слизистой для цитологического и бактериологического анализа.
- Уреазный тест. Позволяет выявить наличие Helicobacter Pylori.
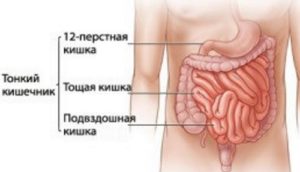
При необходимости применяются и другие диагностические методики по усмотрению лечащего врача.
Лечение
Лечение гастроэнтерита комплексное, включает диетические мероприятия и медикаментозное симптоматическое и этиологическое лечение.
Первая помощь
При быстро развивающихся симптомах заболевания и бурном течении необходимо оказание неотложной помощи, так как человек может с рвотными массами и поносом потерять много жидкости:
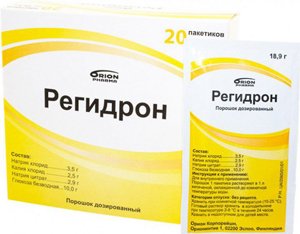 Остановка рвоты. Проводится при помощи центральных противорвотных препаратов: Церукал, Осетрон и другие.
Остановка рвоты. Проводится при помощи центральных противорвотных препаратов: Церукал, Осетрон и другие.- Восстановление водного баланса. Проводится либо пероральная дегидратация – восстановление жидкости путем обильного солевого питья (эффективным являются препараты Регидрон, Тригидрон), либо инфузии (внутривенные вливания).
- Снижение температуры тела. Проводится при помощи инъекционных методов (уколы Анальгина, Спазмалгона, Реналгана), так как питьевые антипиретики не всасываются поврежденной слизистой кишечника.
- При токсическом поражении или аллергической реакции без признаков ожога слизистой рекомендовано промывание желудка, чтобы уменьшить всасывание токсинов в кровь.
Диета
 Основные диетические мероприятия заключаются в голоде в течение 1-2 дней. Такой перерыв в питании необходим для восстановления поврежденной слизистой. Любой прием пищи, кроме воды, может раздражать слизистую и пролонгировать воспаление, тем самым задерживая заживление и восстановление.
Основные диетические мероприятия заключаются в голоде в течение 1-2 дней. Такой перерыв в питании необходим для восстановления поврежденной слизистой. Любой прием пищи, кроме воды, может раздражать слизистую и пролонгировать воспаление, тем самым задерживая заживление и восстановление.
Затем постепенно начинают дробным небольшими порциями вводить продукты в рацион. Пища должна быть термически обработанной и измельченной блендером или мясорубкой, подаваться в теплом виде. Кратность приемов пищи – не менее 5 раз в сутки, с интервалом 3-4 часа.
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
Медикаментозная терапия
Основное лечение направлено на купирование первопричины или этиологии заболевания, а также симптоматического лечения.
- Антибиотики. Используются для лечения бактериальной формы гастроэнтерита. Преимущественно применяют препараты широкого спектра действия: защищенные пенициллины, цефалоспорины.
- Противовирусные препараты. Используются для лечения вирусной и, часто, при бактериальной форме. Позволяют повысить иммунный ответ организма.
- Противоглистные препараты. Пьются несколькими курсами, чаще двумя-тремя с перерывом, чтобы уничтожить не только гельминтов, но и яйца глистов, для предотвращения рецидивов.
- Антигистаминные препараты. Используются для лечения аллергического гастроэнтерита, могут применяться в тяжелых случаях в комбинации с гормональными препаратами (Дексаметазон, Преднизолон);
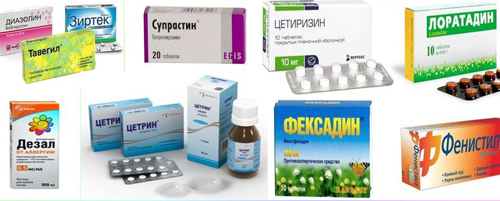
- Сорбенты. Позволяют очистить кишечник от токсинов, применяются при любой форме гастроэнтерита.
- Обволакивающие и вяжущие средства. Позволяют защитить слизистую, создавая на ее поверхности пленку. Предотвращают изъязвление возможных эрозий, защищая их от воздействия желудочных и кишечных соков, тем самым ускоряя заживление и уменьшая интенсивность болей.
- Спазмолитики. Позволяют облегчить кишечные колики и нормализовать перистальтику.
- Прокинетики. Используются для восстановления моторики желудка и кишечника.
- Витамины. Позволяют компенсировать дефицит витаминов во время вынужденной голодовки, обладают иммуностимулирующим действием, ускоряют регенераторные процессы.
- Пробиотики. Назначаются при наличии признаков дисбиоза вместе с введение продуктов в рацион.
Возможные последствия болезни и прогноз для жизни
В целом, прогноз благоприятный. При вовремя выявленной причине и корректно назначенной терапии происходит полное излечение пациента. Слизистая желудочно-кишечного тракта обладает хорошими регенераторными способностями и полностью восстанавливается.
При затяжном хроническом течении возможен риск развития онкологической патологии на фоне постоянного воспаления слизистой оболочки.
Профилактика
 соблюдение гигиенических мер и правил (мытье рук, продуктов, термическая обработка, кипячение);
соблюдение гигиенических мер и правил (мытье рук, продуктов, термическая обработка, кипячение);- не употреблять в пищу просроченные продукты питания, лекарственные средства;
- не злоупотреблять алкоголем, курением;
- поддерживать иммунитет: прогулки на свежем воздухе, закаливание;
- правильное питание.
Специфическая профилактика возможна только при вирусной форме гастроэнтерита, вызванной вирусом гриппа. Другие формы специфической профилактики не имеют.
Гастроэнтерит
Гастроэнтерит – это воспалительный процесс в желудке и тонком кишечнике, причиной которого может быть бактериальное (в том числе хеликобактерное), вирусное или протозойное поражение, действие химических и физических факторов, развитие аллергических реакций. Ведущие клинические признаки – диспепсический, болевой синдром, при остром инфекционном гастроэнтерите – дегидратация. Диагностика заключается в изучении анамнеза заболевания, эпидемиологической обстановки, выявлении возбудителя, проведении эндоскопических и других дополнительных методов исследования. Лечение консервативное, определяется формой патологии.
- Причины гастроэнтерита
- Классификация
- Симптомы гастроэнтерита
- Диагностика
- Лечение гастроэнтерита
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Гастроэнтерит – воспалительный процесс, локализующийся в слизистой оболочке желудка и тонкого кишечника, приводящий к нарушению секреторной, пищеварительно-транспортной функции, вторичным иммунным и метаболическим изменениям. Заболевание может протекать в двух формах – острой и хронической, которые имеют принципиальные отличия в этиологии, проявлениях и методах лечения.
Распространенность очень высокая: в структуре инфекционных заболеваний острый гастроэнтерит занимает второе место после респираторных инфекций, а хронический встречается более чем у половины школьников и лиц старших возрастных групп. Актуальность данной патологии обусловлена постоянным появлением новых штаммов возбудителей, развитием устойчивости к антибиотикам, распространенностью таких факторов риска, как нерациональное питание, употребление алкоголя и курение, а также крайне частыми случаями самолечения.
Причины гастроэнтерита
Основной причиной развития острого воспаления является инфицирование бактериями, вирусами, простейшими (шигеллами, сальмонеллами, кишечной палочкой, энтеротропными вирусами, амебами и др.), а также действие на слизистую оболочку желудка и тонкого кишечника химических или физических повреждающих факторов (алкоголя, некоторых лекарственных препаратов, агрессивных химических веществ, ионизирующей радиации). Реже острая форма возникает в результате несбалансированного питания (употребления слишком острой, жирной пищи) или индивидуальной непереносимости определенных продуктов питания (аллергическая форма).
Наиболее часто встречается острый инфекционный гастроэнтерит, при котором происходит попадание патогенной флоры в ЖКТ, адгезия и инвазия микроорганизмов, продукция ими энтеротоксинов. Эти процессы сопровождаются повышением осмотического давления содержимого кишечника и секрецией в его просвет большого количества воды и электролитов. Вероятность острого инфекционного гастроэнтерита повышается при нарушении микробиоценоза кишечника и пониженной кислотности желудочного сока.
Хронический гастроэнтерит может формироваться как осложнение и продолжение перенесенного острого процесса, но в большинстве случаев его причиной является инфицирование Helicobacter pylori. Хеликобактерии – это кислотоустойчивые микроорганизмы, обладающие тропностью к эпителиальной ткани желудка и имеющие защитные механизмы, позволяющие существовать в агрессивной кислой среде.
Развитие этих бактерий приводит к повышению кислотообразующей функции, а в результате постоянного действия на слизистую тонкого кишечника кислого содержимого желудка – метаплазии кишечного эпителия, который трансформируется в желудочный. При этом слизистая приобретает благоприятные свойства для заселения хеликобактерий. Хронический воспалительный процесс приводит к недостаточной выработке пищеварительных соков и угнетению местных иммунных механизмов.
По наблюдениям специалистов в сфере практической гастроэнтерологии, хроническая форма патологии часто наблюдается при алкоголизме. При этом имеют место атрофические изменения в слизистой оболочке желудочно-кишечного тракта с выраженными нарушениями переваривания пищи и всасывания ценных питательных веществ.
Классификация
Гастроэнтерит классифицируется в зависимости от формы (острая или хроническая), этиологического фактора и преобладающего клинического синдрома. В течении острого гастроэнтерита выделяют три степени тяжести. Первая характеризуется нечастой диареей и рвотой, сохранением нормальной температуры тела и отсутствием симптомов обезвоживания. Средняя степень тяжести определяется рвотой и диареей до десяти раз в сутки, признаками легкой дегидратации и повышением температуры до 38,5ºС. Тяжелое течение сопровождается выраженным обезвоживанием, лихорадкой, нарушениями сознания.
Хронический гастроэнтерит классифицируют по этиологическим факторам (инфекционный, алиментарный, вызванный физическими или химическими факторами, заболеваниями печени и поджелудочной железы), преобладающим функциональным изменениям (нарушение мембранного пищеварения, всасывательной или моторной функции), повышенной или пониженной кислотности. В зависимости от анатомо-морфологических изменений различают поверхностный гастроэнтерит с повреждением эпителиальных клеток, хроническое воспаление без атрофии, хронический атрофический процесс. В течении хронической формы выделяют обострения и ремиссии.
Симптомы гастроэнтерита
Клиническая картина зависит от формы заболевания. Острый процесс развивается бурно, из-за частой и обильной диареи и рвоты в течение нескольких часов состояние пациента может существенно ухудшиться. Если причиной патологии является инфекционный процесс, инкубационный период может длиться от 3-4 часов до нескольких дней. Чаще всего первый симптом – диарея, возможна тошнота и рвота. Выраженность проявлений отличается в зависимости от видовой принадлежности возбудителя.
При бактериальном гастроэнтерите течение обычно более тяжелое, чем при вирусном, характерны гипертермия и интоксикационный синдром. Особенностью является повреждение клеток эпителия токсинами, поэтому в большинстве случаев бактериальный гастроэнтерит сопровождается выраженными спастическими болями по ходу кишечника. Вирусное поражение крайне редко сопровождается болью в животе, у маленьких детей заболевание может быстро привести к значительному обезвоживанию. Вирусный гастроэнтерит часто протекает с признаками респираторной инфекции.
При остром процессе ведущим клиническим синдромом, требующим ранней коррекции, является обезвоживание. Дегидратация может достигать значительной степени, когда пациент теряет жидкость в количестве 10% массы тела и более. При этом возможны судороги, нарушение сознания, выраженная слабость, тахикардия, снижение артериального давления. Больные ощущают сильную жажду; кожные покровы сухие, тургор снижен. При значительном обезвоживании температура тела понижается до 35 ºС, уменьшается количество выделяемой мочи вплоть до анурии.
Хроническая форма болезни сопровождается общими симптомами и признаками местного поражения слизистой оболочки. Общие проявления характеризуются слабостью, астенизацией, снижением веса вследствие нарушенного всасывания питательных веществ, раздражительностью, бессонницей. У большей части пациентов наблюдаются трофические изменения ногтей (слоящиеся, ломкие ногти), волос (ломкие, секущиеся волосы), кожи и слизистых. Нарушение всасывания кальция может привести к парестезиям, судорогам мелких мышц.
Боль при хроническом гастроэнтерите возникает через 1-2 часа после еды, сопровождается тошнотой, отрыжкой, реже – рвотой. К кишечным проявлениям заболевания относятся диарея, полифекалия, вздутие живота, урчание. В клинике хронического процесса сменяются периоды обострений и ремиссий. Обострения имеют осенне-весеннюю сезонность, их провоцируют нарушения диеты и сопутствующие заболевания. При адекватной терапии симптомы регрессируют приблизительно за десять дней.
Диагностика
В случае острой формы гастроэнтерита ведущая роль в диагностике отводится изучению жалоб и анамнеза заболевания, эпидемиологической обстановки в регионе, факторов риска, а также методам выявления возбудителя. Характер изменений испражнений и степень обезвоживания позволяют определиться с началом лечения. Точный диагноз выставляется после выявления возбудителя, однако эти исследования требуют длительного времени (7-10 дней). При осмотре определяется сухость кожных покровов и снижение их тургора, болезненность живота при пальпации. Язык сухой, обложен сероватым или белым налетом. Возможна гипертермия, нарушение сознания, при выраженной дегидратации – гипотермия и судороги.
Копрологическое исследование (копрограмма) выявляет в испражнениях примеси слизи, гноя, крови, непереваренной клетчатки, мышечных волокон, крахмала и жиров. В клиническом анализе крови определяется лейкоцитоз и ускорение СОЭ, а в случае обезвоживания – признаки гемоконцентрации (уменьшения жидкой составляющей крови). Обнаружение возбудителя осуществляется бактериологическими и вирусологическими методами. Исследуются испражнения, рвотные массы, кровь и моча. Наиболее информативна серологическая диагностика – четырехкратный прирост титра специфических антител в парных сыворотках.
Для верификации хронического гастроэнтерита проводятся дополнительные исследования ЖКТ. При эзофагогастродуоденоскопии оценивается состояние слизистой оболочки желудка и начальных отделов тонкого кишечника, проводится биопсия измененных участков слизистой для последующего гистологического анализа. Это позволяет обнаружить атрофию, метаплазию или гиперплазию. Для выявления нарушения моторики применяется антродуоденальная манометрия. Обязательно проводится внутрижелудочная pH-метрия, поскольку пониженная и повышенная кислотность требуют различного подхода к лечению. С целью выявления Helicobacter pylori осуществляется ПЦР-диагностика, дыхательный уреазный тест и морфологическое исследование биоптатов. Для оценки состояния печени и поджелудочной железы выполняется УЗИ органов брюшной полости.
Лечение гастроэнтерита
При остром процессе лечение может проводиться в амбулаторных условиях или в инфекционном стационаре, при хроническом – в отделении гастроэнтерологии. Основой терапии при острой форме является регидратация, диетотерапия, в некоторых случаях – применение антибиотиков и вспомогательных средств. Любая степень тяжести острого инфекционного гастроэнтерита требует раннего начала оральной регидратационной терапии. Особенно это касается маленьких детей, у которых обезвоживание развивается очень быстро. Даже если признаков эксикоза нет, требуется обильное питье.
При наличии жажды, сухости кожи, снижения объема мочи применяются специальные пероральные солевые растворы. Пациент должен выпивать жидкость в объеме, превышающем потери в полтора раза. Если жажда уменьшается и увеличивается диурез, значит, дегидратация компенсируется достаточно. При значительных потерях воды и электролитов проводится инфузионная регидратация солевыми растворами.
Антибиотики в случае острого гастроэнтерита показаны только при его бактериальной этиологии (наличие слизи, гноя и крови в испражнениях, выраженной гипертермии). При вирусном поражении антибактериальная терапия противопоказана. Для уменьшения диареи и выведения токсинов назначаются энтеросорбенты: активированный уголь, диоктаэдрический смектит, полифепан и другие. С целью нормализации кишечной флоры применяются пробиотики и эубиотики.
Лечение хронического гастроэнтерита определяется его формой. В случае повышенной кислотности применяются антациды, ингибиторы протонной помпы. Обнаружение хеликобактерий требует обязательного проведения специфической терапии: назначаются антибиотики, препараты висмута и ингибиторы протонного насоса. При сниженной кислотности используется натуральный желудочный сок, ферментативные и репаративные препараты. Обязательно проводится восстановление микрофлоры кишечника. При выраженном болевом синдроме, особенно с явлениями солярита, эффективна физиотерапия: электрофорез с анестетиками, магнитотерапия.
При острой и хронической форме болезни обязательно соблюдение диеты. Пища должна быть химически и механически щадящей, исключаются экстрактивные вещества, жирные и острые блюда. С целью снижения риска рецидивирования пациентам рекомендуется исключить курение, употребление алкоголя, кофе и газированных напитков. В период ремиссии проводится санаторно-курортное лечение. Терапия гастроэнтерита не должна проводиться больными самостоятельно – нерациональное применение симптоматических средств только уменьшает проявления, но не приводит к излечению.
Прогноз и профилактика
При своевременном лечении, соблюдении диеты прогноз благоприятный. В то же время самостоятельное лечение острого гастроэнтерита может привести к хронизации процесса. При наличии факторов риска (возраст до 6 месяцев и после 65 лет, сопутствующие почечные, сердечно-сосудистые и неврологические заболевания, сахарный диабет, онкологическая патология) острая патология может протекать в тяжелой форме, при этом летальность достаточно высокая.
При хроническом гастроэнтерите обязательна диспансеризация и регулярное обследование. врачом-гастроэнтерологом. Профилактические меры включают соблюдение личной гигиены (мытье рук после посещения санузлов и перед приемом пищи), тщательное промывание употребляемых в сыром виде овощей, зелени, достаточная термическая обработка продуктов, детальное обследование работников пищевой промышленности с отстранением от производства при выявлении острого инфекционного процесса.
Гастроэнтерит у детей: что это, симптомы, лечение

Гастроэнтерит – воспалительное заболевание, поражающее слизистую оболочку желудка и тонкой кишки. Он занимает 2 место в структуре заболеваемости детского возраста, уступая только респираторным инфекциям. Наибольшая распространенность болезни приходится на возраст до 5-6 лет, что связано с несоблюдением ребенком санитарно-гигиенических норм и незрелостью механизмов иммунной защиты. Гастроэнтерит не представляет угрозы для жизни, но при несвоевременной медицинской помощи может вызывать серьезные осложнения – эксикоз (обезвоживание), некротический энтероколит, острую почечную недостаточность.
Этиология

В большинстве случаев у детей развивается инфекционный гастроэнтерит, вызванный вирусами, бактериями и простейшими. Вирусная природа заболевания регистрируется у 60% пациентов педиатрического профиля, причем около 95% эпизодов вызвано ротавирусом (этот возбудитель чаще всего поражает детей до 5 лет). Реже болезнь обусловлена энтеровирусами, аденовирусами, норовирусами. Среди бактериальной флоры наиболее распространены кишечные палочки, шигеллы, сальмонеллы, иерсинии.
Причины неинфекционных гастроэнтеритов у детей:
- употребление экзотических морепродуктов, грибов;
- пищевая аллергия;
- прием медикаментов (НПВС, антибиотиков);
- лактазная недостаточность;
- целиакия (непереносимость глютена);
- кишечная форма муковисцидоза.
Патогенез
Кишечные проявления неинфекционных форм заболевания вызваны непосредственным раздражающим действием на слизистую оболочку кишечника химических веществ, препаратов и аллергенов. Существует 2 основных механизма развития диарейного синдрома при поражении тонкой кишки:
- Осмотическая диарея. Обусловлена нарушением переваривания углеводов. Дисахариды стимулируют выход жидкости и солей в просвет кишечника, что приводит к формированию объемного водянистого стула.
- Секреторная диарея. Вызвана активацией ферментных систем кишечного эпителия под действием бактериальных токсинов. В результате этого повышается транспорт воды из клетки в просвет тонкой кишки.
Симптомы

Основные проявления гастроэнтерита:
- боли в животе;
- понос;
- тошнота;
- рвота.
Особенности появления симптоматики определяются этиологией гастроэнтерита. При кишечных инфекциях клиническая картина развивается остро в течение нескольких часов, на фоне полного здоровья. Для неинфекционных причин характерна хроническая диарея, длительное недомогание, снижение аппетита и похудение.
Диарея имеет разную интенсивность – от 4-5 до 20-25 раз в сутки. По характеру испражнений можно предположить причину заболевания.
- Для ротавирусной инфекции характерен водянистый стул желтого цвета.
- Для эшерихиоза – жидкий желто-оранжевый кал.
- При инфицировании сальмонеллой каловые массы имеют грязно-зеленый цвет (по типу «болотной тины») и резкий зловонный запах.
- При лактазной недостаточности стул светло-желтого цвета, обильный, с характерным кислым запахом.
Болевые ощущения чаще всего локализованы в околопупочной области и в эпигастрии, реже имеют место разлитые боли в животе. Верные спутники боли – вздутие кишечника и урчание. Рвота возникает от 1-2 до 10 и более раз за сутки. Рвотные массы содержат частично переваренную пищу, затем в них появляется примесь желчи. При инфекционной этиологии болезни повышается температура тела.
При многократной рвоте и диарее возникает эксикоз (обезвоживание), который особенно опасен для детей младшего возраста. Его признаки:
- слабость и вялость;
- сухость слизистых оболочек;
- холодные и сухие кожные покровы;
- при нарастании тяжести – частый пульс слабого наполнения, низкое артериальное давление, малое число мочеиспусканий и малый объем мочи.
Методы диагностики
По анамнезу заболевания, жалобам, характеру стула врач устанавливает предварительный диагноз, в котором указывается ведущий клинический синдром и тяжесть течения. Для установления причины гастроэнтерита проводятся такие методы исследования:
- Копрограмма. При анализе кала обращают внимание на наличие непереваренных мышечных волокон, зерен крахмала, количество слущенного эпителия и слизи.
- Микробиологический анализ каловых масс. Бактериологический и вирусологический методы составляют основу диагностики инфекционного гастроэнтерита у детей. Для быстрого результата применяют ИФА, латекс-агглютинацию.
- Серологические реакции. Для подтверждения кишечных инфекций в крови больного определяют антитела к наиболее распространенным возбудителям методами ИФА, РПГА. Серология используется при подозрении на целиакию.
- УЗИ органов брюшной полости. Инструментальная визуализация необходима при длительно существующих симптомах, не связанных с аллергическими или инфекционными причинами.
Принципы лечения

Основные направления терапии гастроэнтеритов – диета и регидратация (восстановление баланса жидкости в организме). Детям грудного возраста при гастроэнтерите рекомендовано продолжать грудное вскармливание. Если ребенок находится на искусственном вскармливании, его переводят на несладкие низколактозные смеси. Из рациона пациентов старшего возраста исключают свежие овощи и фрукты, хлеб грубого помола, молочные продукты, сладости.
При удовлетворительном и среднетяжелом состоянии ребенка показано восполнение потерь жидкости с помощью растворов для оральной регидратации, которые имеют оптимальный электролитный состав (Регидрон, Хумана-электролит и прочие). Объем жидкости рассчитывают с учетом степени эксикоза и массы тела, в среднем 5 мл/кг/ч. При сильном обезвоживании или многократной рвоте применяют парентеральную регидратацию (внутривенное капельное введение изотонического раствора глюкозы и натрия хлорида, раствора Рингера-Локка).
Терапия неинфекционных гастроэнтеритов направлена на устранение первопричины заболевания. Для устранения симптоматики назначают прокинетики, энтеросорбенты, ферментные препараты. При вирусной этиологии процесса специфическое лечение не проводится. Показания к назначению антибиотикотерапии при бактериальном гастроэнтерите:
- тяжелые и среднетяжелые формы болезни у детей младше 6 месяцев;
- паразитарные диареи и холера, независимо от возраста пациента;
- вторичные бактериальные осложнения;
- наличие у ребенка первичного иммунодефицита, ВИЧ-инфекции, прием иммуносупрессивных препаратов.
Профилактика
Для предупреждения гастроэнтеритов в детском возрасте необходимо придерживаться мер неспецифической профилактики:
- тщательно мыть овощи, фрукты и зелень, которые будут употребляться в сыром виде;
- приучить ребенка мыть руки после посещения туалета, игр на улице, общения с домашними животными;
- не давать ребенку сырое молоко, плохо прожаренные мясо и рыбу;
- не покупать салаты, торты и пирожные с кремом в отделах кулинарии;
- использовать специфические средства для защиты от мух.
Специфическая профилактика существует только для гастроэнтерита, обусловленного ротавирусной инфекцией. Для иммунизации требуется введение 3-х доз вакцины в возрасте ребенка от 6 до 32 недель.
Гастроэнтерит – частое заболевание детского возраста, которое может быть вызвано бактериями, вирусами или неинфекционными этиологическими факторами. Классические симптомы – диарея, рвота, боли и вздутие живота. Диагностика включает копрологические, серологические и микробиологические исследования. Лечебная схема состоит из диеты, оральной или парентеральной регидратации, антибиотиков, ферментов и других препаратов, применяющихся по показаниям.
Врач-педиатр Е.О. Комаровский рассказывает, как лечить кишечные инфекции: