Фитотерапия в лечении инфекции мочевой системы у детей
Опубликовано в журнале:
Т.С. Вознесенская, Е.К. Кутафина
Научный центр здоровья детей РАМН, Москва
-
Инфекция мочевой системы — одно из наиболее частых бактериальных инфекционных заболеваний в детском возрасте. Приблизительно у 30% детей инфекция мочевыводящих путей рецидивирует. Из-за риска рубцевания почек при инфекции мочевыводящих путей очень важна оптимальная терапия. В последние годы все больше внимания уделяют фитопрепаратам, таккакпомимо комплексности их воздействия, у них значительно меньше побочных эффектов, по сравнению с синтетическими препаратами. Мы изучили действие растительного препарата канефрон на течение инфекции мочевой системы у детей. Выявлено снижение частоты рецидивов у детей с острым пиелонефритом, получавших указанный препарат в течение 3 мес после окончания лечения антибиотиками по сравнению с детьми, у которых после курса антибиотиков терапия была прекращена.
Ключевые слова: пиелонефрит, инфекция мочевых путей, профилактика, дети, фитотерапия.
Инфекция мочевой системы — одно из наиболее частых бактериальных инфекционных заболеваний в детском возрасте [1, 2]. Предрасполагающие факторы включают аномалии развития мочевого тракта, нарушения пассажа мочи, незрелость иммунитета. Приблизительно у 30% детей инфекция мочевыводящих путей рецидивирует, причем у большинства из них рецидив возникает в течение 3 мес после дебюта [3, 4]. Хронический пиелонефрит может приводить к сморщиванию почек с такими клиническими проявлениями как артериальная гипертензия, хроническая почечная недостаточность. Из-за риска рубцевания почек при инфекции мочевыводящих путей очень важна оптимальная терапия [5]. Мы изучили действие растительного лекарственного препарата Канефрон Н (Бионорика АГ, Германия) на течение инфекции мочевой системы у детей. В состав препарата входят лекарственные растения: золототысячник, любисток, розмарин, которые используют в народной медицине при заболеваниях почек. Трава золототысячника богата фенольными и коричными кислотами, содержит флавоноиды. В состав корня любистока входят эфирные масла, а также фалкариндиол, обладающий антибактериальными свойствами. Растительное сырье розмарина содержит эфирное масло, фенольные компоненты представлены целым рядом флавоноидов. В связи с содержанием в составе препарата веществ, обладающих антибактериальным эффектом, его применение при инфекции мочевой системы теоретически обосновано.
ПАЦИЕНТЫ И МЕТОДЫ
Под наблюдением находились 129 детей в возрасте от 4 мес до 15 лет с острым пиелонефритом. В I группе (43 ребенка) после окончания терапии антибиотиками дети в течение 3 мес получали комплексный растительный препарат (дети 7-15 лет — по 25 капель 3 раза в день, 1-7 лет — по 15 капель 3 раза в день, до 1 года — по 10 капель 3 раза в день). Во II группе (51 ребенок) дети после антибиотиков получали нитрофураны в поддерживающей (1,5-2 мг/кг в один прием) дозе в течение 3 мес. В контрольной группе (35 детей) после окончания курса антибиотиков терапию прекращали.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
У детей с инфекцией мочевой системы в контрольной группе в течение 3 мес после окончания терапии антибиотиками рецидивы отмечены в 14% случаев, в группах, получавших комплексный растительный препарат и нитрофураны, в период приема препаратов (3 мес) рецидивов не было (р Из побочных эффектов за время применения комплексного растительного препарата только у 1 ребенка с отягощенным аллергологическим анамнезом отмечена кожная сыпь. Во II группе (дети, принимавшие нитрофураны) у 5 детей были отмечены жалобы на тошноту и рвоту, у 3 появились запоры, у 3 наблюдалась аллергическая сыпь.
Детям из группы риска по развитию инфекции мочевыводящих путей, а также для предупреждения рецидивов назначают профилактические курсы антибактериальных препаратов [6]. В последние годы все больше внимания уделяют фитопрепаратам, так как помимо комплексности их воздействия, у них значительно меньше побочных эффектов, по сравнению с синтетическими препаратами. Инфекцию мочевыводящих путей чаще всего вызывает Escherichia coli — составная часть кишечной микрофлоры.
Существуют данные об эффективном применения клюквенного сока в профилактике инфекции мочевой системы. D. Zafriri выявил, что клюквенный сок препятствует адгезии Escherichia coli к эпителию мочевых путей [7]. Эти данные подтверждают и исследование Y. Liu в ходе которых было обнаружено, что менее чем за 3 ч клюквенный сок повреждает фимбрии на поверхности Escherichia coli, что приводит к значительному уменьшению их длины [8]. В результате значительно снижается адгезивная способность бактерий. Такое действие клюквенного сока связывают с наличием в нем флавоноидов, в частности эпикатехина. Растения вырабатывают флавоноиды в ответ на микробную инфекцию [9]. У человека флавоноиды способны блокировать адгезию бактерий к эпителию мочевых путей [10]. Все входящие в комплексный растительный препарат лекарственные растения обладают антимикробным действием в отношении широкого спектра патогенных микроорганизмов. Бактериостатическое или бактерицидное действие оказывает ряд веществ, входящих в состав препарата: фенолкарбоновые кислоты, флавоноиды, эфирные масла. По нашим данным, действие комплексного растительного препарата у детей с инфекцией мочевой системы без нарушения уродинамики сопоставимо с действием нитрофуранов.
Преимуществом применения комплексного растительного препарата в целях профилактики рецидивов инфекции мочевой системы является меньшая частота побочных эффектов, по сравнению с антибактериальными препаратами.
Таким образом, у детей с острым пиелонефритом применение Канефрона Н в первые 3 мес после окончания терапии антибиотиками способствует снижению риска рецидивов заболевания, что наряду с редкостью побочных реакций обусловливает целесообразность использования данного препарата. Перспективно оценить долгосрочный прогноз инфекции мочевой системы у детей, получающих комплексный растительный препарат.
Лекарства при инфекции мочеполовой системы: когда и какие применяются
 Самыми распространенными жалобами на приеме у уролога от пациентов являются мочеполовые инфекции, которые могут возникнуть у любой возрастной категории по разным причинам.
Самыми распространенными жалобами на приеме у уролога от пациентов являются мочеполовые инфекции, которые могут возникнуть у любой возрастной категории по разным причинам.
Бактериальной инфекции органов системы мочевыделения сопутствует болезненный дискомфорт, а несвоевременная терапия может привести к хронической форме заболевания.
Для лечения таких патологий в медицинской практике обычно используются антибиотики, способные в короткие сроки избавить пациента от инфекции при воспалении мочеполовой системы быстро и эффективно.
Применение антибактериальных средств при МПИ
В норме урина здорового человека почти стерильна. Однако уретральный тракт обладает своей собственной флорой на слизистой оболочке, поэтому присутствие патогенных организмов в мочевой жидкости (бессимптомная бактериурия) фиксируется часто.
 Данное состояние никак себя не проявляет и лечение обычно не требуется, за исключением беременных женщин, маленьких детей и больных иммуннодефицитом.
Данное состояние никак себя не проявляет и лечение обычно не требуется, за исключением беременных женщин, маленьких детей и больных иммуннодефицитом.
Если анализ показал целые колонии кишечной палочки в урине, то антибиотикотерапия обязательна. При этом болезнь обладает характерными симптомами и протекает в хронической, либо острой форме. Также показано лечение антибактериальными средствами длительными курсами в малых дозировках в качестве профилактики рецидивов.
Далее предоставлены схемы лечения антибиотиками инфекций мочеполовой сферы для обоих полов, а также для детей.

Пиелонефрит
Пациентам с патологиями легкой и средней стадии назначают пероральный прием фторхинолонов(к примеру, Зофлокс 200-400 мг 2 раза в день), ингибиторозащищенный Амоксициллин, в качестве альтернативы цефалоспорины.
Цистит и уретрит
Цистит и воспаление в уретральном канале обычно протекают синхронно, поэтому антибактериальные средства используются одинаковые.
| Инфекция без осложнений у взрослых | Инфекция с осложнениями | Беременные | Дети | |
| Длительность лечения | 3-5 дней | 7-14 дней | Назначает врач | 7 дней |
| Препараты для основного лечения | Фторхинолы (Офлоксин, Офлоцид) | Лечение средствами, используемыми при неосложненной инфекции | Монурал, Амоксицилин | Антибиотики группы цефалоспоринов, Амоксицилин в комплексе с клавулантом калия |
| Резервные медикаменты | Амоксицилин,Фурадонин, Монурал | Нитрофурантоин | Монурал, Фурадонин |
Дополнительная информация
При осложненном и тяжелом протекании патологического состояния необходима обязательная госпитализация. В условиях стационара назначается специальная схема лечения препаратами посредством парентерального способа. Следует учитывать, что у сильного пола любая форма мочеполовой инфекции является осложненной.
При легком протекании болезни лечение проходит амбулаторно, при этом врач выписывает лекарственные средства для приема внутрь. Допустимо применение травяных настоев, отваров в качестве дополнительной терапии по рекомендации доктора.
Антибиотики широкого спектра действия в терапии МПИ
Современные антибактериальные средства классифицируются на несколько видов, обладающих бактериостатическим или бактерицидным воздействием на патогенную микрофлору. Кроме того, препараты подразделяют на антибиотики широкого и узкого спектра действия. Последние часто используются при лечении МПИ.
Пенициллины
 Для лечения могут применяться полусинтетические, ингибиторозащищенные, комбинированные лекарства, пенициллинового ряда
Для лечения могут применяться полусинтетические, ингибиторозащищенные, комбинированные лекарства, пенициллинового ряда
- Ампициллин – средство для приема внутрь и парентерального использования. Действует разрушающе на инфекционную клетку.
- Амоксициллин – механизм действия и итоговый результат схож с предыдущим препаратом, отличается высокой устойчивостью к кислой среде желудка. Аналоги: Флемоксин Солютаб, Хиконцил.
Цефалоспорины
Данный вид отличается от пенициллиновой группы высокой устойчивостью к ферментам, продуцируемым патогенными микроорганизмами. Препараты цефалоспоринового типа назначаются обои полам. Противопоказания: женщины в положении, период лактации. В перечень распространенных терапевтических средств МПИ входят:
 Цефалексин – средство против воспаления.
Цефалексин – средство против воспаления.- Цеклор – 2 поколение цефалоспоринов, предназначен для приема внутрь.
- Зиннат – предоставлен в разных формах, низкотоксичен, безопасен для детей-грудничков.
- Цефтриаксон – гранулы для раствора, который в дальнейшем вводится парентерально.
- Цефобид – 3 поколение цефалоспоринов, вводится в/в, в/м.
- Максипим – относится к 4 поколению, метод применения парентеральный.
Фторхинолоны
Антибиотики этой группы являются самыми эффективными при инфекциях мочеполовой сферы, наделены бактерицидным действием. Однако имеются серьезные минусы: токсичность, негативное воздействие на соединительную ткань, способны проникать в грудное молоко и проходить через плаценту. По этим причинам не назначаются беременным, кормящим женщинам, детям до 18 лет, пациентам с тендинитом. Могут назначаться при микоплазме.
К ним относятся:
 Ципрофлоксацин. Отлично усваивается в организме, избавляет от болезненных симптомов.
Ципрофлоксацин. Отлично усваивается в организме, избавляет от болезненных симптомов.- Офлоксин. Обладает большим спектром действия, за счет чего применяется не только в урологии.
- Нолицин.
- Пефлоксацин.
Аминогликозиды
Вид лекарственных средств для парентерального введения в организм, обладающих бактерицидным механизмом действия. Антибиотки-аминогликозиды применяются по усмотрению врача, так как оказывают токсическое действие на почки, негативно воздействуют на вестибулярный аппарат, слух. Противопоказаны женщинам в положении и кормящим мамам.
 Гентамицин – препарат 2 поколения аминогликозидов, плохо всасывается желудочно-кишечным трактов, по этой причине вводится в/в, в/м.
Гентамицин – препарат 2 поколения аминогликозидов, плохо всасывается желудочно-кишечным трактов, по этой причине вводится в/в, в/м.- Нетромицин – аналогичен предыдущему лекарству.
- Амикацин – довльно эффективен при лечении осложненных МПИ.
Нитрофураны
Группа антибиотиков бактериостатического действия, проявляющегося к грамположительным и грамотрицательным микроорганизмам. Одна из особенностей – практически полное отсутствие резистентности у возбудителей. В качестве лечения могут быть назначен Фурадонин. Он противопоказан при беременности, лактации, однако возможен прием детьми, после 2 месяцев со дня рождения.
Противовирусные препараты
 Эта группа лекарств направлена на подавление вирусов:
Эта группа лекарств направлена на подавление вирусов:
- Противогерпетические медикаменты – Ацикловир, Пенцикловир.
- Интерфероны – Виферон, Кипферон.
- Другие препараты – Орвирем, Репенза, Арбидол.
Противогрибковые препараты
Для лечения МПИ используются 2 типа противогрибковых средств:
- Системные азолы, подавляющие активность грибов – Флуконазол, Дифлюкан, Флюкостат.
- Противогрибковые антибиотики – Нистатин, Леворин, Амфотерицин.
Противопротозойные
 Антибиотики этой группы способствуют подавлению болезнетворных микроорганизмов. В лечении МПИ чаще назначается Метронидазол. Довольно эффективен при трихомониазе.
Антибиотики этой группы способствуют подавлению болезнетворных микроорганизмов. В лечении МПИ чаще назначается Метронидазол. Довольно эффективен при трихомониазе.
Антисептики, применяемые для профилактики инфекций, передающихся половым путем:
- На йодовой основе – Бетадин в форме раствора или суппозиториев.
- Препараты с хлоросодержащей основой – раствор хлоргексидина, Мирамистин в форме геля, жидкости, свечей.
- Средства на основе гибитана – Гексикон в свечах, растворе.
Прочие антибиотики при лечении инфекций мочеполовой системы
Отдельного внимания заслуживает препарат Монурал. Он не относится ни к одной из вышеописанных групп и является универсальным при развитии воспалительного процесса в мочеполовой сфере у женщин. При неосложненном протекании МПИ антибиотик назначается однократно. Медикамент не запрещен при беременности, также разрешено для лечения детей с 5 лет.
Препараты для лечения мочеполовой системы женщин
Инфекции мочеполовой системы у женщин могут вызвать следующие заболевания (наиболее частые): патологии придатков и яичников, двустороннее воспаление маточных труб, вагинит. Для каждого из них используются определенная схема лечения с использованием антибиотиков, антисептиков, обезболивающих и поддерживаемых флору и иммунитет средств.
Антибиотики при патологии яичников и придатков:
 Метронидазол;
Метронидазол;- Тетрациклин;
- Ко-тримоксазол;
- Комбинация Гентамицина с Цефотаксимом, Тетрациклина и Норсульфазола.
Антибиотикотерапия при двустороннем воспалении маточных труб:
- Азитромицин;
- Цефотаксим;
- Гентамицин.
Противогрибковые и противовоспалительные антибактериальные средства широкого спектра действия, назначаемые при вагините:
Антибиотики для лечения мочеполовой системы у мужчин
У мужчин патогенные микроорганизмы также могут вызвать определенные патологии, для которых применяются конкретные антибактериальные средства:
 Простатит – Цефтриаксон, Левофлоксацин, Доксициклин.
Простатит – Цефтриаксон, Левофлоксацин, Доксициклин.- Патология семенных пузырьков – Эритромицин, Метациклин, Макропен.
- Заболевание придатков яичек – Левофлоксацин, Миноциклин, Доксициклин.
- Баланопостит – антибиотикотерапия составляется, исходя из присутствующего вида возбудителя. Противогрибковые средства для местного применения – Кандид, Клотримазол. Антибиотики широкого спектра действия – Левомеколь (основа левомицетин и метилурацил).
Растительные уроантисептики
В урологической практике врачи могут назначить уроантисептики как в качестве основной терапии, так и в роли вспомогательного лечения.
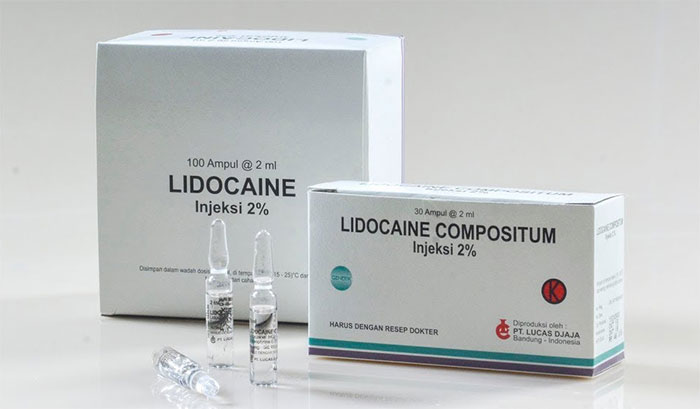
Канефрон
 Канефрон зарекомендовавшее себя средство среди медиков и пациентов. Основное действие направлено на снятие воспаления, уничтожение микробов, также обладает мочегонным эффектом.
Канефрон зарекомендовавшее себя средство среди медиков и пациентов. Основное действие направлено на снятие воспаления, уничтожение микробов, также обладает мочегонным эффектом.
В состав препарата входит плоды шиповника, розмарин, трава золототысячника. Применяется внутрь в виде драже или сиропа.
Фитолизин
Фитолизин – способен вывести из уретры болезнетворные микроорганизмы, облегчает выход конкрементов, снимает воспаление. В состав препарата входит много растительных экстрактов и эфирных масел, выпускается средство в форме пасты для приготовления раствора.
Уролесан
Растительный уроантисептик, производится в форме капель и капсул, актуален при цистите. Состав: экстракт хмельных шишек, семян моркови, эфирные масла.
Лекарства для купирования симптомов воспаления мочеполовой системы: спазмолитики и диуретики
Лечение воспаления мочевыводящих трактов целесообразно начинать с медикаментов, купирующих воспаление, при этом восстанавливающих деятельность путей мочевыведения. Для этих целей используются спазмолитики и диуретики.
Спазмолитики
Способны устранить болевой синдром, улучшить отток урины. К наиболее распространенным медикаментам относятся:
 Папаверин;
Папаверин;- Но-шпа;
- Бенциклан;
- Дротаверин;
- Канефрон;
- Ибупрофен;
- Кетаноф;
- Баралгин.
Диуретики
Мочегонные средства для вывода жидкости из организма. Используются с осторожностью, поскольку могут привести к почечной недостаточности, осложнить протекание болезни. Основые медикаментозные средства при МПИ:
- Альдактон;
- Гипотиазид;
- Диувер.
На сегодняшний день медицина способна быстро и безболезненно помочь в терапииинфекции в мочеполовой системе, используя антибактериальные средства. Для этого лишь необходимо вовремя обратиться к врачу и пройти необходимые обследования, на основе которых будет составлена грамотная схема лечения.
Инфекции мочевыводящих путей у женщин: причины, симптомы и способы лечения
Риск развития инфекций мочевыводящих путей у женщин зависит от возраста пациенток и наличия сопутствующих заболеваний. В молодом и среднем возрасте женщины заболевают ИМВП гораздо чаще, чем мужчины, но затем вероятность развития патологий снижается.
Высокая частота таких недугов, как цистит и пиелонефрит, объясняется особенностями строения женского организма. Это не только специфическая анатомия уретры, которая облегчает проникновение микробов внутрь, но и целый ряд других факторов, в том числе гормональные нарушения и повышенная адгезия (прилипание) уропатогенных бактерий к клеткам слизистой оболочки мочевыводящих путей.
- 1 Причины развития
- 2 Виды ИМВП
- 3 Основные симптомы
- 3.1 Цистит и уретрит
- 3.2 Пиелонефрит
- 4 Диагностика
- 5 Медикаментозное лечение
- 5.1 Цистит и пиелонефрит
- 6 Народная терапия
Причины развития инфекций мочевыводящих путей у женщин весьма разнообразны. Чаще всего данные заболевания имеют бактериальную природу. В норме почки выделяют мочу, которую можно назвать стерильной — она содержит соли, воду и продукты метаболизма. Когда патогенные бактерии проникают в мочеиспускательный канал, развивается воспалительный процесс, называемый уретритом. Часть бактерий перемещается выше, попадает в мочевой пузырь и провоцирует возникновение цистита.
Чаще всего возбудителями заболеваний являются:
- стафилококки;
- энтерококки;
- клебсиеллы;
- кишечная палочка.
Если воспаление в данном органе протекает на ранних этапах бессимптомно и не получает адекватного лечения, инфекция продолжает распространяться выше, и через какое-то время возрастает риск заражения почек, точнее их канальцевой системы. Это заболевание называется пиелонефритом, а весь описанный выше процесс — восходящей инфекцией органов мочеполовой системы.
Заболевания мочевыделительной системы встречаются и у детей, и у взрослых, чаще — в молодом возрасте.
Чтобы бактерии попали в мочеточники и другие органы, необходимы соответствующие условия. К факторам, провоцирующим развитие ИМВП, относятся:
- воспалительные процессы во влагалище;
- гормональные нарушения, из-за которых развивается дисбиоз кишечника и влагалища (характерны для беременных, но могут возникать и в другие периоды жизни женщины, в частности в постменопаузу);
- генетическая предрасположенность к подобным болезням;
- слишком длительное употребление оральных контрацептивов;
- переохлаждение и наличие очагов хронической инфекции в организме (тонзиллита, ангины).

Все типы недугов данного вида можно разделить на две группы — осложненные и неосложненные ИМВП. Первые наблюдаются при наличии факторов, способствующих восходящей инфекции:
- врожденные аномалии органов мочеполовой системы;
- хирургические вмешательства;
- формирование камней, которые затрудняют нормальный отток мочи;
- недостаточное опустошение мочевого пузыря (часто наблюдается у беременных).
Осложненные ИМВП требуют устранения причины, то есть лечения основного заболевания.
Неосложненные инфекции встречаются у молодых женщин, практикующих незащищенные половые контакты, а также у пациенток, которые пренебрегают правилами гигиены. Иногда подобные патологии развиваются у больных сахарным диабетом.

Хотя каждому виду заболеваний присущи определенные признаки, есть общие симптомы, которые касаются абсолютно всех ИМВП. К их числу относятся:
- повышение температуры, обусловленное воспалительным процессом;
- нарушение мочеиспускания;
- повышенная потливость;
- признаки общей интоксикации — слабость, головокружение, недомогание;
- боль в пораженном органе, которая может носить острый, тупой, распирающий характер;
- частые позывы к опорожнению мочевого пузыря.
Признаки ИМВП выражены с большей или меньшей интенсивностью в зависимости от тяжести заболевания у каждой конкретной пациентки.

Одной из самых распространенных инфекций мочевыводящей системы является цистит. С этим заболеванием в острой форме сталкиваются порядка 25% женщин, и каждая восьмая из них страдает хронической формой.
Цистит представляет собой воспаление стенки мочевого пузыря. Он может быть вызван как бактериальной, так и вирусной инфекцией или даже паразитарной инвазией. Встречается и аллергическая разновидность недуга.
Характерные признаки острого цистита — частые позывы к мочеиспусканию (до 50 раз в сутки или даже больше), микрогематурия, то есть микроскопическое содержание эритроцитов в моче. При запущенном течении заболевания она становится мутной. Если моча в конце процесса окрашена кровью, подобное состояние называют терминальной макрогематурией. Эти проявления наблюдаются в течение 7-10 дней, затем пациентка ощущает улучшение состояния.
По своим симптомам цистит схож с уретритом. Более того, у женщин данные заболевания обычно развиваются одновременно и требуют одинаковой терапии.
Пиелонефрит — воспалительный процесс в почках, характеризующийся выраженной болью в районе поясницы. Острая форма заболевания опасна развитием осложнений, к числу которых относятся карбункул и абсцесс почки.
При гнойном пиелонефрите возможен летальный исход.
Жалобы пациенток и симптоматика неспецифичны, поэтому необходимо выделить конкретного возбудителя и определить, в каком именно органе развивается воспалительный процесс.
Используют такие методы, как бактериоскопическое исследование влагалищной микрофлоры, общий анализ мочи. Кроме того, нужно оценить степени бактериурии, протеинурии и лейкоцитурии. Проводят анализ мочи по Нечипоренко, исследование Амбюрже и т. д.
Иногда ИМВП развиваются на фоне гонореи, герпесвирусной или микоплазменной инфекции. В таком случае врач прибегает к другому анализу — так называемой полимеразной цепной реакции (ПЦР). На основании выявленного возбудителя специалист ставит диагноз и дает соответствующие рекомендации относительно медикаментозного лечения, соблюдения диеты и т. д.
Лечение ИМВП у женщин в основном требует приема антибиотиков, которые воздействуют и на грамположительную, и на грамотрицательную микрофлору. В большинстве случае оно может производиться дома, но при пиелонефрите в тяжелой форме требуется госпитализация. Антибиотики при заболевании вводят внутривенно.
Если анализ на чувствительность патогенных микробов к препаратам по каким-либо причинам сделать нельзя, лечение проводится средствами широкого спектра действия. В основном используются медикаменты из группы цефалоспоринов — цефтриаксон (его назначают даже при беременности, но только в том случае, если потенциальная польза превышает возможный вред), цефалексин, цефуроксим и другие.

Могут назначаться лекарства, к числу которых относятся:
- полусинтетические пенициллины (ампициллин, оксациллин, амоксициллин, Аугментин);
- макролиды последнего поколения (кларитромицин, рокситромицин, азитромицин);
- фторхинолоны (офлоксацин, ципрофлоксацин, левофлоксацин).

Не все препараты широкого спектра действия подходят при лечении ИМВП. Например, гентамицин, полимиксин и стрептомицин обладают нефротоксическими свойствами, поэтому если инфекция сочетается с заболеванием почек, эти таблетки противопоказаны.
В современных условиях частота резистентности патогенной микрофлоры к антибиотикам постоянно возрастает. Если лечение одним составом не дает нужного эффекта, используется другое лекарство. Например, есть штаммы E. coli, которые резистентны к ампициллину. В таких случаях назначают нитрофураны (Фурадонин, фуразолидон). Положительный результат может дать препарат налидиксовой кислоты — нитроксолин.

Положительно зарекомендовала себя паста Фитолизин на основе более чем десяти лекарственных растений. Она обладает противовоспалительными и спазмолитическими свойствами. Препарат способен активизировать процесс растворения минеральных солей, что позволяет предотвратить образование камней.
Важную роль играет укрепление естественного иммунитета организма. С этой целью назначаются не только иммуномодуляторы, но и поливитаминные комплексы.
При цистите вместе с антибиотиками назначают противовоспалительные препараты, например Цистон, который имеет в составе экстракты лекарственных растений. Он обладает диуретическими свойствами, снимает воспаление в мочевыводящих путях, усиливает эффект антибиотикотерапии. Рассчитан на длительный прием.
При пиелонефрите также назначаются противовоспалительные средства растительного происхождения — к примеру, Канефрон, содержащий экстракты шиповника, любистока, розмарина и золототысячника. Он обладает легким мочегонным действием, увеличивает результативность применения антибиотиков.

Возможно и лечение ИМВП народными средствами. К их числу относятся:
- 1. Клюквенный сок. Он обладает антисептическими свойствами, промывает мочевыводящие пути, подавляет размножение патогенных микробов, способствует выведению токсичных веществ из организма. В день нужно выпивать как минимум стакан сока или клюквенного морса.
- 2. Настой корня эхинацеи. Его заваривают как чай (1 ст. л. на стакан кипятка) и пьют не менее трех чашек в сутки.
- 3. Настой толокнянки. Также обладает антисептическими свойствами. Листья растения заваривают стандартным способом — 1 ст. л. на стакан кипятка. Принимают лекарство по 1/3 стакана трижды в день в остром периоде.
- 4. Настой крапивы. Средство обладает легким мочегонным действием и способствует выведению бактерий вместе с мочой. Готовят его раз в день — 1 ч. л. сухой травы заливают стаканом кипятка, настаивают в течение 20-30 минут, процеживают и выпивают после еды.
В аптеках продаются препараты расторопши, которая содержит аскорбиновую кислоту, токоферол, ретинол и витамины группы В. Они повышают иммунитет и способствуют скорейшему выздоровлению пациента.
Инфекция мочевыводящих путей у мужчин: основные симптомы и методы лечения
Инфекция мочевыводящих путей (ИМВП) — это полиэтиологическое заболевание, связанное с различными факторами. Ключевая роль в его развитии принадлежит микроорганизмам (особенно кишечной палочке). При этом в большей мере поражаются почки и мочевой пузырь, приводя к таким патологиям, как цистит и пиелонефрит. Болезни могут приобретать острое и хроническое течение. У взрослых мужчин такие патологии возникают на фоне различных инфекций, передающихся половым путем.
- 1. Виды заболеваний
- 2. Механизм возникновения патологии
- 3. Причины
- 4. Проявления уретрита
- 5. Симптомы цистита
1 Виды заболеваний
Инфекции мочевых путей (ИМВП) вызываются в большей мере грамотрицательной микрофлорой, в 80% случаев причиной становится кишечная палочка. У мужчин эта группа заболеваний встречается значительно реже, чем у женщин, что связано с анатомическими особенностями строения.
Возбудители могут поражать следующие органы:
- Уретру с развитием такого заболевания, как уретрит.
- Мочевой пузырь – цистит.
- Предстательную железу – простатит.
- Почки – пиелонефрит или гломерулонефрит.
Эти заболевания чаще всего протекают в острой форме, особенно если их причиной является кишечная палочка. При заражении другими возбудителями склонность к хронизации значительно выше. При хламидиозе, микоплазмозе, гонорейной инфекции начальные симптомы могут быть выражены очень слабо, поэтому пациенты редко обращаются к врачу, из-за чего заболевание принимает хроническое течение, приводя к серьезным осложнениям как со стороны мочевыделительной, так и половой системы мужчины.
В зависимости от возбудителя выделяют специфические и неспецифические поражения. В первом случае причиной становятся различные венерические заболевания, во втором — условно-патогенные микроорганизмы (кишечная палочка).

2 Механизм возникновения патологии
Попадание и распространение инфекции в мочевыводящие пути происходит несколькими способами. Самым распространенным является переход бактерии из анального отверстия в расположенную близко уретру. Уже на этом этапе у мужчины может развиться уретрит и простатит.
В дальнейшем по стенке мочеиспускательного канала инфекция попадает в мочевой пузырь, вызывая его воспаление – цистит.
Слизистая мочеполовой системы содержит специальные механизмы защиты от бактерий, поэтому патология возникает не всегда. Инфекция может пройти транзитом сразу несколько отделов и не привести к болезни. Последним пунктом являются почки, где она способна вызвать самые различные заболевания, самое распространенное из которых — пиелонефрит.
Другой путь попадания инфекции — занос ее с других очагов в мочевыделительную систему через кровь или лимфу. Этот способ характерен больше для такого заболевания, как гломерулонефрит.

3 Причины
Попадание возбудителя в организм не является обязательным условием для появления болезни: чтобы это произошло, необходимо наличие некоторых предрасполагающих факторов:
- Снижение иммунной системы вследствие различных острых и хронических заболеваний.
- Мочекаменная болезнь, которая часто сопровождается инфекциями мочевыделительной системы.
- Частые переохлаждения (с этим связана сезонность патологии – холодное время года).
- Нарушение оттока мочи при доброкачественной гиперплазии и воспалении предстательной железы.
- Беспорядочная половая жизнь.
- Применение различных лекарственных средств, особенно антибиотиков.
У детей инфекция мочевыводящих путей может возникнуть в результате врожденных аномалий развития, связанных с нарушением нервной регуляции моторики. Это приводит к формированию рефлюкса и застоя мочи.
Доктор Комаровский выделяет основной причиной появления ИМП у грудничка переохлаждения, связанные с длительным ношением подгузников. Дети первого года жизни более склонны к различным заболеваниям, так как иммунная система развита слабо. Ребенок в первые месяцы использует защиту матери, получаемую с молоком.
У детей дошкольного возраста воспаление возникает после игры в песочнице, так как в этом месте находится большое количество бактерий, а они напрямую контактируют с инфицированным песком. Особенно часто от этого страдают девочки.

4 Проявления уретрита
Основными признаками уретрита являются нарушения мочеиспускания. Выделение мочи сопровождается субъективными ощущениями в виде:
- жжения;
- зуда;
- боли;
- частых позывов к мочеиспусканию.
Появляются различные выделения – серозные, гнойные, слизистые. Симптомы также будут варьироваться в зависимости возбудителя. При уретрите, вызванном условно-патогенной флорой, проявления будут ярко выраженными, выделения — гнойными или слизистыми. Жжение и зуд интенсивные.
Специфические инфекции раньше также имели характерные и типичные признаки. На сегодняшний день все практикующие врачи отмечают, что такие заболевания, как микоплазмоз, гонорея, хламидиоз, носят вялотекущий характер и скудные симптомы. Это очень затрудняет диагностику. В таких ситуациях пациентов могут беспокоить беловатые выделения, мигрирующие нарушения мочеиспускания. Жжения, зуд и боль выражены слабо.
5 Симптомы цистита
Воспаление мочевого пузыря у мужчин появляется значительно реже, чем у женщин, но склонность к хронизации процесса у них выше.
Болезнь начинается внезапно — с частых и болезненных позывов к мочеиспусканию. Моча выделяется маленькими порциями, возникает ощущение неполного опорожнения мочевого пузыря. Появляется боль в надлобковой области, может повышаться температура тела до +37. +38 градусов.
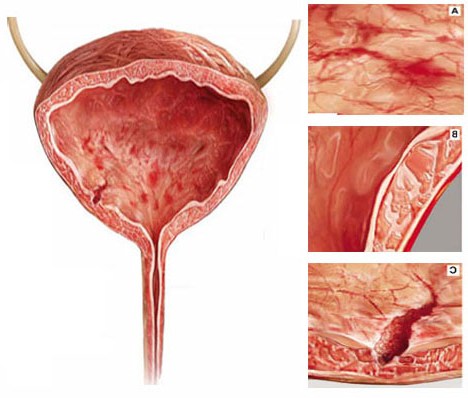
Воспаление мочевого пузыря — изменения стенки
Частое мочеиспускание наблюдается и в ночное время. Моча становится мутной, при микроскопическом исследовании может отмечаться содержание клеток крови.
При хроническом течении заболевания ИМВП проявляется периодами обострения и ремиссии. Больных беспокоят незначительные рези и боли при мочеиспускании, температура не превышает +37 градусов или не повышается вообще.
6 Признаки пиелонефрита
Острое течение пиелонефрита характеризуется резким повышением температуры тела до +38. +39 градусов, но бывают случаи и без гипертермии. Появляется тянущая тупая боль в поясничной области.
Моча становится мутной, повышается содержание белка, количество лейкоцитов, наблюдается гематурия (кровь в моче). В клиническом анализе крови увеличивается скорость оседания эритроцитов и отмечается нейтрофильный лейкоцитоз.
Нарушается мочеиспускание, появляются частные позывы, которые становятся болезненными, моча выделяется малыми порциями из-за спазма мочевыводящих путей.
Воспалительный процесс приводит к интоксикации, в результате чего возникают сильная головная боль, выраженная слабость, могут возникать рвота, диарея.
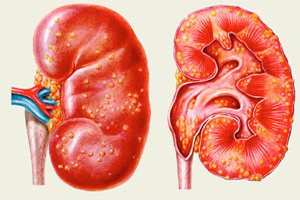
Почка при пиелонефрите
Проверить самостоятельно наличие пиелонефрита можно путем незначительного поколачивания по пояснице (симптом Пастернацкого), после которого происходит усиление боли.
Хроническое течение заболевания внешне способно не проявляться, иногда может быть слабая боль в спине. В клиническом анализе мочи наблюдаются похожие изменения, выраженные в меньшей степени. При ультразвуковом исследовании отмечаются нарушения чашечно-лоханочной системы, усиливающиеся с течением времени.
7 Лечение
Основой лечения инфекций мочевыводящих путей является назначение антибактериальных средств. Таким образом происходит воздействие на этиологический фактор и полное устранение заболевания. Используют такие группы антибиотиков:
- При уретрите назначают Цефтриаксон внутримышечно или внутривенно. Могут использовать также Доксициклин, Азитромицин в виде таблеток или инъекций.
- При неосложненном течении цистита назначают препараты нитрофуранов – Фурагин, Фуромаг. Однократно можно использовать 3 г Фосфомицина. Также назначают Азитромицин, Нитроксолин.
- При пиелонефрите в обязательном порядке применяются антибиотики внутривенно или внутримышечно — Ципрофлоксацин, Левофлоксацин, Цефтриаксон.
В случае острого процесса препараты назначают эмпирически, используют лекарства широкого спектра действия, чтобы захватить максимальное количество микроорганизмов. Идеальным является проведение перед антибактериальным лечением бактериологического посева, после которого с учетом чувствительности возбудителя выписываются те или иные медикаменты.
Состояние пациента грозит серьезными осложнениями, поэтому вначале назначают антибиотики в зависимости от клинических проявлений. После получения результата лабораторного исследования корректируют терапию.
7.1 Дезинтоксикация
При сильной интоксикации необходимо назначать растворы для внутривенного введения, чтобы очистить кровь от продуктов воспалительной реакции:
- Реасорбилакт.
- Реополиглюкин.
- Физиологический раствор.
- Раствор глюкозы.
- Полиглюкин.
Такая терапия чаще применяется при пиелонефрите, так как это заболевание дает сильный выброс токсических веществ в кровь.
7.2 Симптоматическая терапия
Для устранения болевых явлений назначают обезболивающие препараты – Анальгин, Дексалгин. Нарушения мочеиспускания в виде частых позывов убирают путем использования спазмолитических средств – Но-Шпа, Баралгин, Спазмалгин.
При высокой температуре применяют жаропонижающие препараты – Нимесил, Ибупрофен, ацетилсалициловую кислоту.
Параллельно с антибактериальной терапией назначают средства из группы пробиотиков, чтобы нормализовать деятельность кишечника.
7.3 Фитотерапия
Инфекции мочевыводящих путей лечат путем применения народных средств. Для этого используют травы и сборы из лекарственных растений. Наиболее эффективны следующие средства:
- Трава хвоща полевого – оказывает спазмолитическое, мочегонное, антибактериальное и противовоспалительное действие. Показана при всех видах ИМВП.
- Лист толокнянки – сильное средство при воспалительных процессах в мочевыводящих путях. Снимает воспаление, спазм и уменьшает дизурию.
- Почки березы – обладают антибактериальным и спазмолитическим эффектом.
- Семена петрушки и фенхеля – имеют спазмолитическое и противовоспалительное действия.
Эти лекарственные растения используют как самостоятельно, так и в виде сбора. В домашних условиях готовят настой: на 0,2 л кипятка кладут 1 ст. л. травы или смеси. Лучше делать это на водяной бане. Для толокнянки время приготовления составляет 30 минут, для остальных растений – 15.
Полученный раствор процеживают и употребляют по 1/3 стакана 3 раза.
7.4 Аптечные фитопрепараты
Из готовых лекарственных средств в аптеке можно приобрести такие препараты, как Уролесан, Канефрон, Тринефрон, Уротон и др.
Уролесан выпускают в капсулах и таблетках. В составе он содержит комплекс эфирных масел и экстракт из растений, имеющих мочегонное, спазмолитическое, противовоспалительное и антибактериальное действия. Употребляют по 20 капель на сахар 3 раза в день или по 1 капсуле трижды в сутки.
Канефрон используют при воспалительных процессах мочевыводящих путей. Он имеет такие же показания, как и Уролесан. Наиболее широко применяется препарат при остром и хроническом цистите.
Эти средства назначаются врачами при ИМП, так как они значительно улучшают эффект от основной терапии и уменьшают риск осложнений.
Инфекция мочевыводящих путей у детей
Инфекция мочевыводящих путей у детей – группа микробно-воспалительных заболеваний органов мочевой системы: почек, мочеточников, мочевого пузыря, уретры. В зависимости от локализации воспаления инфекция мочевыводящих путей у детей может проявляться дизурическими расстройствами, болями в области мочевого пузыря или поясницы, лейкоцитурией и бактериурией, температурной реакцией. Обследование детей с подозрением на инфекцию мочевыводящих путей включает анализы мочи (общий, бакпосев), УЗИ органов мочевой системы, цистоуретерографию, экскреторную урографию, цистоскопию. Основу лечения инфекции мочевыводящих путей у детей составляет назначение антимикробных препаратов, уроантисептиков.
- Причины инфекции мочевыводящих путей у детей
- Классификация
- Симптомы у детей
- Диагностика
- Лечение инфекции мочевыводящих путей у детей
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Инфекция мочевыводящих путей у детей – общее понятие, обозначающее воспалительные процессы в различных отделах мочевого тракта: инфекции верхних мочевыводящих путей (пиелит, пиелонефрит, уретерит) и нижних мочевыводящих путей (цистит, уретрит). Инфекции мочевых путей чрезвычайно распространены в детском возрасте – к 5 годам 1-2% мальчиков и 8% девочек имеют как минимум один эпизод заболевания. Распространенность инфекций мочевыводящих путей зависит от возраста и пола: так, среди новорожденных и грудных детей чаще болеют мальчики, а в возрасте от 2 до 15 лет – девочки. Наиболее часто в практике детской урологии и педиатрии приходится сталкиваться с циститом, пиелонефритом и асимптомной бактериурией.

Причины инфекции мочевыводящих путей у детей
Спектр микробной флоры, вызывающей инфекции мочевыводящих путей у детей, зависит от пола и возраста ребенка, условий инфицирования, состояния микробиоценоза кишечника и общего иммунитета. В целом среди бактериальных возбудителей лидируют энтеробактерии, прежде всего кишечная палочка (50-90%). В остальных случаях высеваются клебсиеллы, протей, энтерококки, синегнойная палочка, стафилококки, стрептококки и др. Острые инфекции мочевыводящих путей у детей обычно вызываются одним видом микроорганизмов, однако при частых рецидивах и пороках развития мочевой системы часто выявляются микробные ассоциации.
Инфекции мочевыводящих путей у детей могут быть ассоциированы с урогенитальным хламидиозом, микоплазмозом и уреаплазмозом и сочетаться с вульвитом, вульвовагинитом, баланопоститом. Грибковые инфекции мочевыводящих путей нередко возникают у ослабленных детей: недоношенных, страдающих гипотрофией, иммунодефицитными состояниями, анемией. Существует предположение, что вирусная инфекция (инфицирование вирусами Коксаки, гриппа, аденовирусами, вирусом простого герпеса I и II типа, цитомегаловирусом) выступает фактором, способствующим наслоению бактериальной инфекции.
К развитию инфекции мочевыводящих путей у детей предрасполагают состояния, сопровождающиеся нарушением уродинамики: нейрогенный мочевой пузырь, мочекаменная болезнь, дивертикулы мочевого пузыря, пузырно-мочеточниковый рефлюкс, пиелоэктазия, гидронефроз, поликистоз почек, дистопия почки, уретероцеле, фимоз у мальчиков, синехии половых губ у девочек. Часто инфекции мочевыводящих путей у детей развиваются на фоне заболеваний ЖКТ — дисбактериоза, запоров, колита, кишечных инфекций и др. Фактором риска могут выступать обменные нарушения (дисметаболическая нефропатия у детей, глюкозурия и др.).
Занос инфекции в мочевые пути может происходить при недостаточной гигиене наружных половых органов, неправильной технике подмывания ребенка, лимфогенным и гематогенным путями, при проведении медицинских манипуляций (катетеризации мочевого пузыря). Мальчики, прошедшие через циркумцизио, страдают инфекциями мочевыводящих путей в 4-10 раз реже необрезанных.
Классификация
По локализации воспалительного процесса выделяют инфекции верхних отделов мочевыводящих путей — почек (пиелонефрит, пиелит), мочеточников (уретерит) и нижних отделов — мочевого пузыря (цистит) и уретры (уретрит).
По периоду заболевания инфекции мочевыводящих путей у детей разделяют на первый эпизод (дебют) и рецидив. Течение рецидивирующей инфекции мочевыводящих путей у детей может поддерживаться неразрешившейся инфекцией, персистированием возбудителя или реинфекцией.
По выраженности клинических симптомов различают нетяжелые и тяжелые инфекции мочевыводящих путей у детей. При нетяжелом течении температурная реакция умеренная, дегидратация незначительна, ребенок соблюдает режим лечения. Тяжелое течение инфекции мочевыводящих путей у детей сопровождается высокой лихорадкой, упорной рвотой, выраженной дегидратацией, сепсисом.
Симптомы у детей
Клинические проявления инфекции мочевыводящих путей у ребенка зависят от локализации микробно-воспалительного процесса, периода и тяжести заболевания. Рассмотрим признаки наиболее частых инфекций мочевыводящих путей у детей – пиелонефрита, цистита и асимптомной бактериурии.
Пиелонефрит у детей протекает с фебрильной температурой (38-38,5°С), ознобами, симптомами интоксикации (вялостью, бледностью кожных покровов, снижением аппетита, головной болью). На высоте интоксикации могут развиваться частые срыгивания, рвота, диарея, явления нейротоксикоза, менингеальная симптоматика. Ребенка беспокоят боли в поясничной области или животе; симптом поколачивания положительный. В раннем возрасте инфекции верхних отделов мочевыводящих путей у детей могут скрываться под маской пилороспазма, диспепсических расстройств, острого живота, кишечного синдрома и др.; у детей старшего возраста – гриппоподобного синдрома.
Цистит у детей проявляется, прежде всего, дизурическими расстройствами – частыми и болезненными мочеиспусканиями малыми порциями. При этом полного одномоментного опорожнения мочевого пузыря не достигается, возможны эпизоды недержания мочи. У детей грудного возраста цистит часто сопровождается странгурией (задержкой мочи). О наличии дизурии у детей первого года жизни может говорить беспокойство или плач, связанные с мочеиспусканием, прерывистая и слабая струя мочи. Для цистита характерны боли и напряжение в надлобковой области; температура при цистите нормальная или субфебрильная.
Асимптомная бактериурия чаще встречается у девочек. Эта форма инфекции мочевыводящих путей у детей не сопровождается никакими субъективными клиническими признаками, а выявляется только при лабораторном обследовании. Иногда родители обращают внимание на помутнение мочи ребенка и исходящий от нее дурной запах.
Диагностика
Оценка тяжести инфекций мочевыводящих путей у детей требует комплексного подхода и участия ряда специалистов – педиатра, детского уролога, детского нефролога, детского гинеколога.
Инфекции мочевыводящих путей у детей могут быть заподозрены при выявлении в общем анализе мочи лейкоцитурии, бактериурии, протеинурии, иногда – гематурии. Для более детальной диагностики показано исследование мочи по Нечипоренко, проба Зимницкого. Изменения крови характеризуются нейтрофильным лейкоцитозом, повышенной СОЭ; при пиелонефрите — высоким уровнем острофазных белков (СРБ, альфа-глобулинов).
Основой диагностики инфекций мочевыводящих путей у детей служит бактериологический посев мочи с выделением возбудителя, оценкой степени бактериурии и чувствительности к антибиотикам. В некоторых случаях требуется исследование мочи на хламидии, уреаплазмы, микоплазмы культуральным, цитологическим, серологическим (ИФА) методами, ПЦР.
Детям с инфекцией мочевыводящих путей обязательно проводится ультразвуковое исследование органов мочевой системы (УЗИ почек, УЗДГ сосудов почек, УЗИ мочевого пузыря). Рентгеноконтрастные исследования мочевого тракта (экскреторная урография, микционная цистография, уретрография) показаны только при повторных эпизодах инфекций мочевыводящих путей у детей и только в фазу ремиссии. Для изучения состояния почечной паренхимы выполняется статическая или динамическая сцинтиграфия почек.
Методы эндоскопии у детей (уретроскопия, цистоскопия) используются для выявления уретрита, цистита, аномалий мочеиспускательного канала и мочевого пузыря. С целью исследования уродинамики проводится урофлоуметрия и цистометрия.
Лечение инфекции мочевыводящих путей у детей
Главное место в лечении инфекций мочевыводящих путей у детей принадлежит антибактериальной терапии. До установления бактериологического диагноза стартовая антибиотикотерапия назначается на эмпирической основе. В настоящее время при лечении инфекций мочевыводящих путей у детей предпочтение отдается ингибиторозащищенным пенициллинам (амоксициллин), аминогликозидам (амикацин), цефалоспоринам (цефотаксим, цефтриаксон), карбапенемам (меропенем, имипенем), уроантисептикам (нитрофурантоин, фуразидин). Длительность курса антимикробной терапии должна составлять 7-14 дней. После завершения курсового лечения проводится повторное лабораторное обследование ребенка.
Рекомендуется прием НПВП (ибупрофен), десенсибилизирующих средств (клемастин, лоратадин), антиоксидантов (витамин Е и др.), фитотерапия. Асимптоматическая бактериурия обычно не требует лечения; иногда в этих случаях назначаются уросептики.
При стихании острой инфекции мочевыводящих путей детям показана физиотерапия: СВЧ, УВЧ, электрофорез, аппликации парафина и озокерита, грязелечение, хвойные ванны.
Прогноз и профилактика
Запущенные инфекции мочевыводящих путей у детей могут привести к необратимому повреждению почечной паренхимы, сморщиванию почки, артериальной гипертензии, сепсису. Рецидивы инфекций мочевыводящих путей встречаются в 15-30% случаев, поэтому детям из групп риска проводится противорецидивная профилактика антибиотиками или уроантисептиками. Ребенок должен находиться под наблюдением педиатра и нефролога. Вакцинация детей проводится в периоды клинико-лабораторной ремиссии.
Первичная профилактика инфекции мочевыводящих путей у детей должны включать привитие должных гигиенических навыков, санацию хронических очагов инфекции, устранение факторов риска.