Что делать до и после искусственной инсеминации
Искусственная инсеминация для многих пар становится основным способом беременности. Практика показывает, что далеко не каждая женщина может забеременеть естественным путем. Иногда проблема оказывается в ней, а иногда и в ее партнере.
Естественно, в таких ситуациях рационально обратиться за помощью к квалифицированным медицинским специалистам. Они проводят полноценные обследования обоих будущих родителей, определяя для них оптимальный способ зачать ребенка.
Если ситуация оказывается не критической, многие врачи предпочитают назначать клиентам искусственную инсеминацию. Под этим названием скрывается искусственное оплодотворение яйцеклетки женщины путем введения ей во влагалище спермы мужа или донора. Такая процедура кажется относительно простой. И действительно: из всех методов искусственного оплодотворения этот считается наиболее простым и щадящим.
Впрочем, далеко не каждой паре известно, каких правил нужно придерживаться до и после такой процедуры. В этой статье мы ответим на указанные вопросы и постараемся сформулировать основные рекомендации относительно этого дела.

Что делать прежде, чем отправиться на искусственную инсеминацию?
Подготовка к инсеминации требует немалой ответственности со стороны обоих партнеров:
- Так, первым делом каждого из них отправляют сдавать анализы на заболевания, передающиеся половым путем. Женщину будет обследовать гинеколог, который установит, нормальная ли у нее проходимость маточных труб. При необходимости назначается и ультразвуковая диагностика, при помощи которой удаётся установить наличие воспалительных процессов.
- Сама сперма проходит через спермограмму. Это развернутый анализ, который поможет установить пригодность сперматозоидов планируемого отца для зачатия ребенка. Если же анализ окажется неутешительным – придется искать донора.
- Кроме того, женщина проходит специальный мониторинг, который поможет отследить и зафиксировать процесс развития яйцеклетки. Так можно узнать, нормально ли она развивается и пригодна ли она для оплодотворения.
- Последним этапом подготовки к искусственной инсеминации является прием препаратов для стимуляции роста фолликула и суперовуляции. В каждом случае такие медикаментозные средства являются сугубо индивидуальными, и могут назначаться исключительно квалифицированными докторами. Мужчине же озвучивают правила, по которым он и должен будет сдать семенной материал.
Вполне естественно, что до сдачи спермы мужчиной и до стимуляции овуляции партнерам понадобится придерживаться некоторых правил. Так, в обязательном порядке они должны исключить влияние на организм патогенных факторов, которые могут повлиять на качество спермы. Будущему отцу предписывают обязательное воздержание от половых контактов, которое должно продолжаться от двух до шести дней (однако не дольше).
Женщина же должна пройти предписанную доктором гормональную терапию, которую ей также предпишет врач. Самостоятельно ее назначать по отзывам и рекомендациям в интернете и без сдачи предварительных анализов категорически запрещается. Кроме того, на всех подготовительных этапах она будет проходить периодические ультразвуковые диагностики, которые покажут корректность проведения подготовки.
Что нужно делать после искусственной инсеминации?
Итак, мы упустим сам процесс инсеминации и поговорим о том, какие же рекомендации представляют доктора после искусственного осеменения женщины.
Первые полчаса после искусственной инсеминации женщина должна пролежать на спине. Практически сразу после проведения процедуры у нее могут начаться легкие потягивающие боли в нижней части живота. У некоторых пациенток такие ощущения начинаются разве что через один-два дня после проведения процедуры.
Если доктор решил не отказываться от прогестероновой терапии, его прием может повысить температуру тела, вызывать сонливость и мышечную слабость. Также температура может повышаться из-за того, что в гормональном фоне проходят некоторые изменения. Если температура повышается достаточно сильно, нужно как можно скорее отправиться на консультацию к доктору. Чтобы минимизировать негативные эффекты от приема гормональных средств, можно применять их не оральным, а вагинальным способом.
Некоторые пациентки фиксируют тошноту после проведения процедуры. Впрочем, уже доказано, что никакого влияния на это инсеминация не имеет. Вполне вероятно, что тошнота может возникать просто на фоне повышенного давления из-за переживаний женщины.
В первое время после процедуры настоятельно не рекомендуется заниматься сексом. Кроме того, ни в коем случае нельзя поднимать тяжести. Запрещен и прием любых лекарственных средств кроме тех, что назначает гинеколог. Категорически запрещается потребление спиртных напитков. Если есть возможность, от курения также стоит отказаться. И, естественно, все врачи рекомендуют настраиваться на положительный лад, ведь от этого также достаточно часто зависит общий успех процедуры инсеминации. Важно помнить и о том, что сама процедура проводится в несколько циклов, поэтому нужно настраиваться и на некоторое ожидание.

Как узнать, успешно ли прошла инсеминация?
Если инсеминация прошла успешно, у женщины не начнется менструальный цикл. В противном случае он будет зафиксирован примерно на тринадцатый день после инсеминации. Если же критические дни так и не начались, нужно провести тест на беременность. Делать это стоит только с седьмого дня после прохождения процедуры, ведь раньше нельзя добиться правдивых показателей. Кроме того, по истечении трех недель назначается первая ультразвуковая диагностика.
В любом случае, вероятность стать родителями после такой процедуры является достаточно высокой. Главное обратиться к квалифицированным специалистам и верить в успех затеи.
Искусственная инсеминация: простой способ повысить шансы на беременность
По данным медицинской статистики, 16% супружеских пар в России — бесплодны, то есть не могут зачать ребенка в течение года. В каком случае сможет помочь искусственная инсеминация? О показаниях и противопоказаниях к процедуре и шансах на успех — читайте в нашем обзоре.
Суть методики искусственной инсеминации
Искусственная, или внутриматочная, инсеминация (ИИ или ВМИ) — метод лечения бесплодия, который больше всего похож на естественное зачатие. Предварительно обработанная сперма мужа или донора вводится в полость матки женщины в периовуляторный период (в это время происходит разрыв фолликула и выход из нее яйцеклетки), который подтверждается методом ультразвукового исследования. При необходимости овуляцию можно запрограммировать на определенный день назначением препаратов. В день овуляции мужчина сдает сперму, которая подготавливается (очищается и концентрируется) для ВМИ.
Показания
ВМИ проводится в следующих случаях:
- С использованием спермы мужа:
- субфертильная сперма мужа (снижено количество сперматозоидов в единице объема — олигоспермия, снижена скорость движения сперматозоидов — астеноспермия);
- цервикальный фактор бесплодия — состояние, когда сперматозоиды неспособны проникнуть в полость матки сквозь цервикальную (шеечную) слизь;
- нарушения в сексуальной сфере пары (вагинизм, эректильная дисфункция, отсутствие эякуляции, гипоспадия, ретроградная эякуляция), делающие невозможным естественное зачатие;
- идиопатическое бесплодие (причину бесплодия не удается установить).
- С использованием спермы донора:
- отсутствие полового партнера у женщины;
- высокий риск развития наследственных заболеваний (со стороны мужа);
- тяжелое нарушение сперматогенеза у мужа (отсутствие сперматозоидов в сперме — азооспермия).
Противопоказания
Проведение внутриматочной искусственной инсеминации противопоказано при:
- непроходимости обеих маточных труб;
- доброкачественных опухолях, кистах яичников, врожденных аномалиях матки и яичников;
- онкологии любой локализации;
- врожденных пороках развития половых органов;
- тяжелых и рецидивирующих формах заболеваний крови и кроветворных органов, эндокринных заболеваниях (сахарный диабет тяжелой формы, заболевания щитовидной железы и т.д.), тяжелых заболеваниях сердца и кровеносных сосудов, легких, желудочно-кишечного тракта, почек, активных формах туберкулеза, психических заболеваниях.
Фактически ВМИ противопоказана при всех заболеваниях, при которых противопоказана сама беременность [1] .
Неудачные повторные попытки ВМИ (более 3 раз) являются основанием для перехода к другому методу лечения, например, ЭКО.
Перед процедурой внутриматочной инсеминации
На этапе планирования проведения ВМИ пара проходит глубокое обследование.
Для женщины обязательны:
- Анализ крови на группу и резус-фактор.
- Клинический анализ крови (результат действителен 1 месяц).
- Анализы крови на сифилис, ВИЧ, гепатиты В и С (результаты действительны 3 месяца).
- Исследования мазка из влагалища, цервикального канала и уретры на флору и степень чистоты влагалища (результаты действительны 1 месяц).
- Общий анализ мочи (результат действителен 1 месяц).
- Заключение терапевта о состоянии здоровья (действительно 2 года).
- Цитологическое исследование мазков с шейки матки (на атипические клетки).
- Анализы крови на уровень гормонов — ФСГ, ЛГ, пролактин.
- Инфекционное обследование на хламидиоз, уреаплазмоз и микоплазмоз (желательно исследование мазков из влагалища и цервикального канала методом ПЦР).
- Выписки обо всех перенесенных операциях с данными гистологического исследования (если есть в наличии).
Для мужчины обязательны:
- Анализ крови на сифилис, ВИЧ, гепатиты В и С (результаты действительны 3 месяца).
- Спермограмма.
Как проходит искусственная инсеминация
Суть процедуры ВМИ заключается в отслеживании под контролем УЗИ роста фолликулов в яичниках до момента их созревания (диаметр 18–19 мм) и последующем введении при помощи катетера в полость матки очищенной и концентрированной спермы мужа или донора в момент овуляции (разрыва фолликула с выходом их него зрелой яйцеклетки). При этом увидеть наличие или отсутствие яйцеклетки в фолликуле при ВМИ невозможно (диаметр яйцеклетки 150 микрон и рассмотреть ее можно только под бинокулярной лупой или микроскопом после извлечения яйцеклетки из фолликула при ЭКО).
ВМИ может проводиться в естественном цикле — в этом случае будет расти 1 фолликул и, соответственно, можно рассчитывать на 1 яйцеклетку и не очень высокую эффективность процедуры. Для повышения эффективности ВМИ применяются со 2–5 дня цикла стимуляторы овуляции («Клостилбегит», «Гонал», «Пурегон» и пр.) строго под наблюдением врача. Их назначение вызывает множественный рост фолликулов в яичниках и соответственно яйцеклеток, что, с одной стороны, повышает вероятность беременности, но с другой стороны — может вызвать многоплодную беременность (двойня, тройня и т.д.), что является нежелательным, поскольку сопряжено с осложнениями для матери и детей в процессе беременности.
Процедура абсолютно безболезненна.
При искусственной инсеминации спермой мужа эякулят (путем мастурбации) сдается за 2–3 часа до самой процедуры. За 3–7 дней до этого необходимо половое воздержание. Некоторые врачи советуют воздерживаться от алкоголя на протяжении как минимум 2,5 месяцев — столько времени нужно для формирования сперматозоидов, воздействия высоких температур (баня). После этого проводятся:
- анализ качества спермы;
- разжижение спермы при комнатной температуре в течение 20–40 минут;
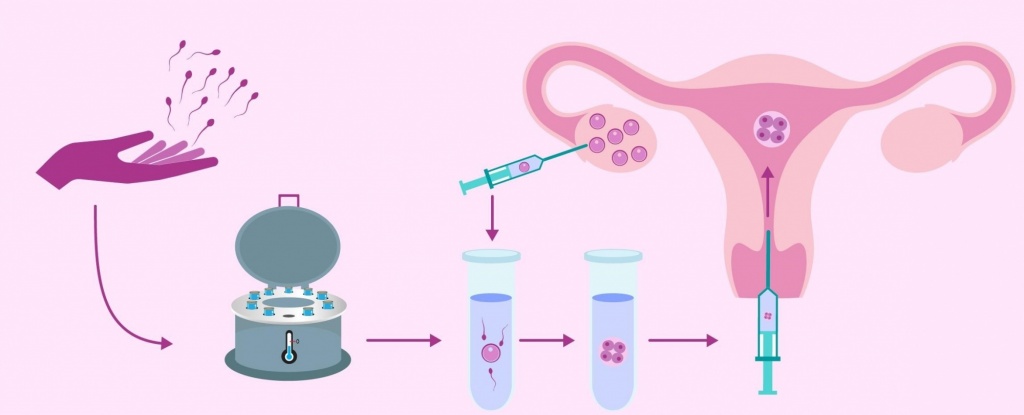
- очистка спермы и получение «концентрата» из активно-подвижных, морфологически полноценных сперматозоидов.
Для выделения таких сперматозоидов чаще всего используют метод флотации или метод центрифугирования в градиенте плотности.
Метод флотации. В пробирку с разжиженным эякулятом добавляют питательную среду и перемешивают. Пробирку центрифугируют, и под влиянием силы тяжести сперматозоиды опускаются на дно емкости. Из пробирки удаляется жидкая фракция, и на сперматозоиды наслаивается 1 мл питательной среды. Пробирка ставится в инкубатор, активно-подвижные сперматозоиды перемещаются в верхние слои, а внизу остаются неподвижные формы. Эмбриолог забирает в катетер среду с активными сперматозоидами из верхнего слоя и передает врачу для проведения ВМИ.
Метод центрифугирования в градиентах плотности. В пробирке слоями располагают коллоидные жидкости с разной плотностью. Верхним слоем добавляют эякулят. Пробирку помещают в центрифугу. Наиболее подвижные и жизнеспособные сперматозоиды в процессе процедуры перемещаются к ее дну, откуда и забирают образец для инсеминации.
Если речь идет о донорстве спермы, то донор перед забором эякулята тщательно обследуется. После сдачи эякулят консервируется минимум на 6 месяцев и перед использованием обследуется повторно. В день овуляции криоконсервированная (замороженная) сперма размораживается, обрабатывается (проводится очищение и концентрация сперматозоидов обозначенными выше методами) и вводится в полость матки женщины указанным ранее способом.
После ВМИ
Подготовленные сперматозоиды вводятся в полость матки специальным катетером. Далее женщина должна оставаться в горизонтальном положении 15–20 минут. После этого можно вести обычный образ жизни. Эффективность процедуры внутриматочной инсеминации проверяют через 2 недели, определяя уровень хорионического гонадотропина (ХГТ) — гормона беременности.
Эффективность искусственной инсеминации
На эффективность искусственной инсеминации влияют множество факторов. Основными считаются возраст пары, функциональное состояние яичников и качество спермы. Но исследователи изучают и возможность влияния методов подготовки эякулята, продолжительности процедуры, количества инсеминаций [2] . Пока они не пришли к окончательным выводам, которые позволили бы увеличить эффективность процедуры, — в среднем вероятность беременности при внутриматочной инсеминации не превышает 17–25% [3] .
Поэтому после 3 циклов инсеминаций [4] , если беременность не наступила, рекомендуется не продолжать попытки, а переходить к другим методам (например, к ЭКО).
Очевидно также, что больше шансов на успех у пар, в которых женщина моложе 35 лет, имеет 2 проходимые трубы, а спермограмма мужа близка к норме.
Безопасность для здоровья матери и ребенка
Осложнения при внутриматочной инсеминации крайне редки и чаще связаны с воздействием препаратов, которые применяют для стимуляции овуляции.
Введение катетера в матку может вызвать умеренные спазмы, которые быстро проходят. Возможно присоединение инфекции, но при соблюдении всех необходимых требований асептики, это маловероятно.
Могут возникнуть аллергические реакции на компоненты промывающей среды: альбумины и антибиотики. Но они очень редки.
Сколько стоит процедура ВМИ в Москве?
Одну процедуру внутриматочной инсеминации можно провести в рамках ОМС, по направлению гинеколога. Если есть показания к проведению этой манипуляции и при наличии квот, пациентка направляется в клинику репродуктологии.
Но в реальности многие пары предпочитают не ждать квоты, а сделать процедуру платно. Общая стоимость будет складываться из цен на все необходимые этапы процедуры:
- консультация репродуктолога (может понадобиться несколько);
- полный курс необходимых обследований;
- донорская сперма (при необходимости);
- ультразвуковой мониторинг роста фолликулов до момента овуляции и образования желтого тела;
- подготовка спермы;
- процедура инсеминации (включая расходные материалы).
Многие клиники предпочитают выставлять цену за процедуру под ключ. В этом случае она может обойтись в сумму от 20 до 50 тысяч рублей в зависимости от того, используется ли сперма мужа или донора. Но, как правило, это обходится дешевле, чем оплата всех необходимых процедур по мере их прохождения.
Невозможность зачать ребенка часто влияет на психологическое состояние супружеской пары. Если проблема очевидна, не стоит надеяться на везение или на то, что ситуация разрешится сама собой. Вспомогательные репродуктивные процедуры, в том числе искусственная инсеминация, могут помочь стать родителями, даже когда зачатие в естественных условиях невозможно.
В какую московскую клинику можно обратиться?
Мы попросили главного врача клиники «Эмбрион» Кима Нодаровича Кечияна, кандидата медицинских наук и лауреата Премии Правительства РФ, рассказать о том, на что обращать внимание, выбирая медицинский центр для проведения искусственной инсеминации:
«Невозможность зачать ребенка — деликатная проблема. Конечно, прежде чем обратиться к специалисту, люди изучают отзывы, сравнивают цены. Репутация клиники безусловно важна и нарабатывается годами. Например, наш центр оказывает услуги с 1992 года, и за это время мы помогли появиться на свет более чем 8000 малышам. Но, кроме анализа субъективных впечатлений, не стоит забывать, что большинство услуг современной репродуктологии — это сложный комплекс мероприятий. И когда пациенты могут получить весь этот комплекс в одной клинике — это не только удобно и быстро, но и экономично».
P.S. ЗАО «Медицинский Центр по лечению бесплодия» (клиника «Эмбрион») проводит лечение всех видов женского и мужского бесплодия по индивидуальным программам методами ЭКО (с 1987 года), ИКСИ, ВМИ. Работает без выходных. Клиенты клиники получают возможность круглосуточного контакта с лечащим врачом по телефону.
Лицензия на осуществление медицинской деятельности ЛО-77-01-007343 от 9 января 2014 г. выдана Департаментом здравоохранения города Москвы.

Внутриматочное введение спермы мужа стоит дешевле экстракорпорального оплодотворения ооцитов и является более доступной услугой при лечении бесплодия.

При лечении бесплодия обращение к дополнительным услугам, например стимуляции суперовуляции, может повысить вероятность положительного результата.

Внутриматочное введение спермы может проводиться с использованием донорского материала.
Внутриматочное введение спермы мужа может быть рекомендовано при незначительных нарушениях в спермограмме, шеечном факторе бесплодия, а также сексуальных нарушениях.

Выбирая клинику для проведения экстракорпорального оплодотворения ооцитов, стоит обратить внимание на опыт и квалификацию врачей, а также репутацию клиники.

Задать интересующие вопросы и узнать подробнее о лечении бесплодия с помощью ВРТ можно на первичной консультации.
- 1 Пункт 89 приказа Минздрава России от 30 августа 2012 года № 107н (ред. от 11.06.2015) «О порядке использования вспомогательных репродуктивных технологий, противопоказаниях и ограничениях к их применению».
- 2 Girsh E., Meltzer S., Saar-Ryss B. Clinical aspects of intrauterine insemination. Harefuah, 2016
- 3 John C Petrozza. Assisted Reproduction Technology. Medscape, 2017.
Несмотря на вполне объяснимые сомнения и опасения, не следует подвергать себя излишним волнениям, решившись на процедуру искусственной инсеминации. Технология сегодня отработана практически до совершенства, и врачи прекрасно справляются с профилактикой и предупреждением возможных — единичных и незначительных — осложнений.
Внутриматочная инсеминация

Быстрый ритм современной жизни, постоянные стрессы и малоподвижный образ жизни негативно влияют на репродуктивную функцию как женщин, так и мужчин. Даже если физически пара здорова, беременность может не наступать по самым разным причинам. В некоторых случаях организму нужно лишь немного помочь.
Действенным и безопасным методом является искусственная внутриматочная инсеминация. Этот способ рекомендован и для одиноких женщин, которые мечтают стать матерью. Ведь при этом сексуальный контакт не обязателен, и даже не требуется наличие потенциального кандидата в отцы. Все манипуляции выполняются врачом в условиях кабинета. Что такое искусственная инсеминация, чем она отличается от ЭКО и насколько эффективна — рассмотрим в этой статье.
Что за процедура и ее преимущества
Внутриматочная инсеминация (ВМИ) относится к технологиям искусственного зачатия. Но в отличие от ЭКО она не требует длительной и болезненной подготовки, а также отсутствует восстановительный период.
Суть этого вспомогательного репродуктивного метода заключается в том, что в период овуляции женщине в полость матки вводят обработанную в лаборатории семенную жидкость. Сперма может быть полового партнера/супруга, а также возможно использование замороженного материала донора.
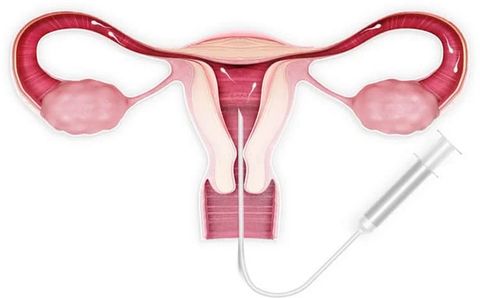
К основным преимуществам ВМИ относятся:
- Безболезненность, то есть нет нужды в применении анестезии и госпитализации.
- Нет вреда для организма, а значит отсутствуют побочные эффекты.
- После процедуры (15-20 минут) женщина идет домой.
- Можно проводить неоднократно.
- Введение семенной жидкости сразу в полость матки позволяет избежать шеечного фактора бесплодия. При естественном половом контакте большая часть сперматозоидов гибнет в шейке матки из-за патологического состава цервикальной слизи.
Проведение искусственного оплодотворения при помощи инсеминации значительно увеличивает возможность зачатия по сравнению с естественным актом. Это происходит благодаря предварительной обработке семенного материала, то есть женщине вводят сперму с самыми активными и подвижными сперматозоидами. Также врачи проводят процедуру только в период овуляции, наступление которой контролируется при помощи УЗИ.
Основные показания к процедуре
Внутриматочная инсеминация может использоваться у семейных пар с нерегулярной половой жизнью, а также одиноких женщин по их личному запросу. Но также такой метод показан при следующих проблемах со здоровьем:
- аллергия на сперму у женщины;
- низкая активность сперматозоидов;
- проведение химиотерапии у мужчины (при этом сперма берется до прохождения курса);
- аномальное строение пениса;
- нарушения эректильной функции;
- вагинизм;
- нерегулярный менструальный цикл, при котором трудно определить овуляционный период;
- частичная или полная ретроградная эякуляция, то есть сперма при наличии оргазма не выделяется наружу, а забрасывается в мочевой пузырь;
- повышенная вязкость спермы.
Нередко такой метод помогает при бесплодии неясного происхождения или иммунологической (генетической) несовместимости партнеров.
Как правильно подготовиться
Предварительно рекомендуется пройти полное обследование, чтобы выявить причину ненаступления беременности естественным путем. Анализы назначаются репродуктологом после совместной консультации пары.
Женщина проходит осмотр у гинеколога, мужчина — у андролога. В список обязательных исследований входит:
- анализ на ИППП;
- исследование крови на СПИД, гепатит;
- мазки на определение скрытых инфекций мочевыделительной системы;
- внутривагинальное УЗИ;
- спермограмма;
- исследование проходимости маточных труб;
- гормональный скрининг.
Также врач осуществляет контроль месячного цикла женщины с целью выявления наиболее благоприятной даты проведения процедуры. При необходимости может быть назначена гормональная терапия. Инсеминация назначается только, если при помощи УЗИ было выявлено созревание 3-х и более фолликулов.
Важно! У женщины не должно быть проблем с овуляцией и проходимостью маточных труб. В противном случае проведение ВМИ будет малоэффективным.
Внутриматочная инсеминация: методика проведения
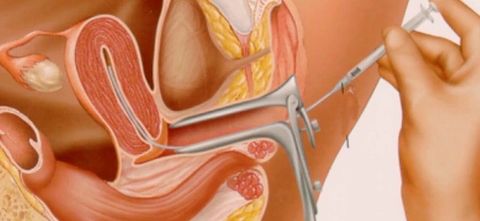
Дата процедуры назначается на день овуляции у женщины. Пара приезжает совместно. Предварительно партнер сдает сперму, которую отправляют в лабораторию для специальной обработки и повышения ее качества.
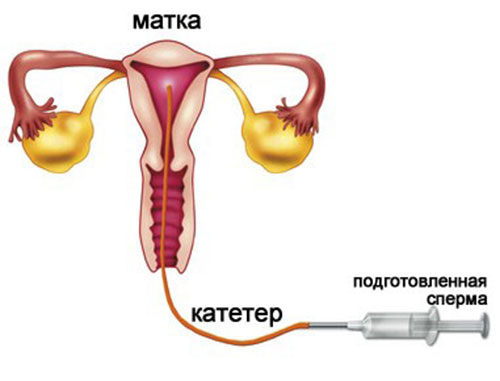
Женщина располагается в гинекологическом кресле в кабинете репродуктолога. Обработанную семенную жидкость медленно вводят в полость матки при помощи специального шприца и катетера. Инсеминация занимает около 5 минут. Затем женщине рекомендуется в течение 30 минут полежать.
Спустя 2—3 недели назначается повторный прием и анализ на ХГЧ. Если беременность наступила, то женщина становится на учет к акушеру-гинекологу. При отрицательном результате процедуру повторяют.
Подготовка семенного материала
Предварительная подготовка биоматериала занимает около часа. Проводится обработка спермы в специальной центрифуге с целью отделения подвижных сперматозоидов от малоактивных. В результате создается концентрированная жидкость, которая содержит максимальное количество активных и здоровых сперматозоидов. Для повышения качества ее разбавляют специальной питательной средой.
Если для процедуры планируется использовать биоматериал донора, то его размораживают и проверяют за 1,5 часа до проведения процедуры.
Можно ли провести процедуру дома
Провести такую процедуру возможно в домашних условиях, но ее эффективность будет ниже по сравнению с проведением инсеминации у специалиста. Так как в этом случае отсутствует предварительная обработка спермы, а также невозможно ее ввести внутриматочно.
Для домашней инсеминации потребуется:
- стерильный шприц с емкостью на 10 мл;
- емкость для семенной жидкости (стерильная);
- влагалищное зеркало или расширитель (необязательно).
Все эти инструменты приобретаются в аптеке. Проводить процедуру лучше в защищенном от солнечного света помещении, так как солнце негативно может повлиять на семенную жидкость.
Женщине нужно находиться в горизонтальном положении. Для усиления эффекта под ягодицы положите небольшой валик, так таз будет немного приподнят. Шприц с семенной жидкостью вводят во влагалище на 3—5 см, и медленно нажимают на поршень. Спешить не стоит.
После процедуры вставать не рекомендуется в течение 1—1,5 часов.
Когда инсеминация противопоказана
Несмотря на простоту и безопасность, эту процедуру не проводят людям со следующими патологиями:
- генетические заболевания, при которых не рекомендуется иметь детей;
- онкологический диагноз;
- непроходимость маточных труб или обнаружения в них спаек;
- острая стадия любого хронического заболевания;
- тяжелые пороки сердечно-сосудистой системы;
- отсутствие овуляции.
Зачатие и беременность при таких состояниях может угрожать жизни женщины. Поэтому перед тем, как провести репродуктивную процедуру проконсультируйтесь с врачом и пройдите обследование.
Внутриматочная инсеминация: риски и осложнения
Иногда после процедуры возможно ощущение небольшого дискомфорта в низу живота. Могут возникать тянущие боли. Но такие симптомы проходят самостоятельно в течение 2—3 суток. Если предварительно была проведена гормонотерапия, то небольшое ухудшение самочувствие — это норма.
- Инфицирование половых путей — возникает из-за некачественного выполнения процедуры. Например, несоблюдения полной стерильности используемых инструментов. Чаще всего такое осложнение возникает при домашней инсеминации. Важна и личная гигиена женщины перед процедурой.
- Многоплодная беременность.
- Аллергическая реакция на материал донора или обработанную сперму партнера.
- Гиперстимуляция яичников.
Эффективность внутриматочной инсеминации по сравнению с ЭКО довольно низкая. Обычно после ВМИ долгожданная беременность наступает только в 15% случаев. Чаще всего требуется проведение 2—3 процедур. Но и это не гарантирует положительный результат. Много зависит от опыта врача и особенностей организма женщины.
В любом случае, если оба партнера физически здоровы, то на начальном этапе нужно прибегнуть к наиболее щадящей процедуре для организма — внутриматочной инсеминации. Эта процедура также выгодна с финансовой точки зрения, по сравнению с другими репродуктивными технологиями.
Искусственная инсеминация: особенности процедуры, противопоказания, цены
На сегодняшний день искусственная инсеминация применяется все чаще, ведь очень много супружеских пар не могут ощутить счастье иметь детей. Влияют на это разнообразные причины.
Еще много лет назад сталкивались с бесплодием каждые восьмые супруги, но сегодня эта статистика увеличилась. Многие пары отказываются от противозачаточных средств, чтобы женщина смогла забеременеть. Но их усилия часто являются напрасными. Эта проблема касается людей всего мира. Но многие пары решают смириться с такой новостью, хотя современная медицина способна им помочь. Но годы идут, что снижает вероятность забеременеть.
Врачи рекомендуют не откладывать поход в клинику, ведь новейшие разработки могут позволить паре уже в ближайшее время познакомиться со счастьем материнства. Искусственная инсеминация является результативным методом, с помощью которого женщине могут помочь забеременеть.
Что такое искусственная инсеминация?

Проведение внутриматочной инсеминации является методикой репродуктивных технологий. Во время этой процедуры сперму супруга или донора вводят во влагалище, при этом отсутствует половой акт. Проводится она в лабораторных условиях.
При природном процессе к области матки попадает только часть спермы, а метод искусственной инсеминации подразумевает введения всего ее количества. Это приводит к тому, что шанс забеременеть возрастает. Эта методика покажет результаты, если в составе спермы находятся живые сперматозоиды. Кроме этого, важным является и здоровье женщины, так как она должна быть способна иметь детей.
Существует не один метод инсеминации. Раньше мужскую семенную жидкость вводили в матку, брюшную полость или влагалище. Но показал лучшие результаты метод, при котором происходит введение в матку. На сегодняшний день только такой способ используется, так как он лучше остальных себя зарекомендовал. Внутриматочная инсеминация является искусственным оплодотворением, но она достаточно близка к зачатию естественным путем. Ведь все этапы происходят природным течением, кроме попадания спермы в матку.
Когда выполняют искусственную инсеминацию

К ним прибегают еще в тех случаях, когда у мужчины обнаружены болезни, которые способны передаться малышу. В некоторых случаях обращаются к донорам женщины, которые желают иметь ребенка, при этом у них отсутствует гетеросексуальная связь.
Чтобы провести искусственное оплодотворение, применяют свежую сперму или ту, которая была замороженная. Взять ее можно из банка спермы.
Осуществляют эту процедуру при таких признаках:
- когда не наблюдается мужская эякуляция;
- если сперматозоиды теряют способность двигаться при проникновении в матку;
- имеется низкая численность сперматозоидов;
- наблюдается бесплодие, причины при этом неизвестны;
- при вагинизме, когда происходит спазм влагалищных мышц при половом контакте;
- при наличии болезни наружным генитальным эндометриозом;
- когда появилось нарушение овуляции.
Чтобы искусственная инсеминация спермой прошла результативно, должны присутствовать у представительницы женского пола проточные маточные трубы. Также в половых органах женщины не должно быть опухолей, воспаления, нарушения менструального цикла. Возраст должен быть детородным.
Если сперма мужа не подходит для оплодотворения, тогда требуются услуги донора. К ним прибегают еще в таких ситуациях:
- женщина не имеет сексуального партнера;
- у мужчины наблюдается азооспермия, когда нет сперматозоидов;
- при наличии вирусных инфекционных болезней;
- если качество спермы невысокое, но супруги отказываются использовать другие методики оплодотворения;
- если наблюдаются болезни наследственного характера, которые способны перейти и будущему малышу.
Вся информация о проведенной процедуре и о доноре представляет собой врачебную тайну, поэтому передавать ее третьим лицам запрещается. Каждый здоровый мужчина, возраст которого колеблется от 20 до 40 лет, может становиться донором. У такого человека должны отсутствовать венерические, урологические и наследственные болезни. Изначально добровольца обследуют, а далее он может сдать сперму.
Противопоказания
Искусственная инсеминация имеет и некоторые противопоказания. Зачастую они относятся к женщинам. Эта процедура запрещается представительнице прекрасного пола с трубным бесплодием, если у нее овуляция происходит с нарушениями, есть гормональные сбои, что повлияет на вынашивание плода, есть воспаление придатков и матки. Врачи не советуют проводить оплодотворение, если есть инфекционные болезни, которые способны передастся половым путем. Сюда относят ВИЧ, гепатит, венерические заболевания.
Подготовка к искусственному оплодотворению
Следует знать, как готовится к данной процедуре. Изначально врачи должны провести разнообразные обследования, чтобы убедиться, что нет противопоказаний. Внутриматочная инсеминация спермой не требует особой подготовки, за исключением стимуляции овуляции, если женщина в этом нуждается.

Перед тем как начать проведение искусственной инсеминации, следует осуществить такие обследования:
- посещение терапевта, а, если он назначит, то и у других врачей;
- осмотр, проведенный гинекологом;
- анализ мазков, которые способны показать наличие инфекций;
- изучение менструального цикла, чтобы узнать время овуляции;
- исследование крови на антитела к определенным заболеваниям;
- анализ крови, который поможет определить группу крови у обоих партнеров;
- еще одно обследование матки и труб;
- повторно проводят спермограмму;
- если это требуется, то определяют гормональный фон;
- беседа с терапевтом, который говорит заключение.
Если после всех обследований не обнаружено болезней или противопоказаний, тогда доктор еще раз знакомит с инсеминацией, объясняет, что это такое, готовит план ее проведения.
Процедура Искусственной инсеминации

Во время процедуры женщина не ощущает боль, может возникнуть незначительный дискомфорт и холодок. Это связано с тем, что вводится катетер. Далее женщина должна прилечь на полчаса, а можно и дольше полежать. После того как искусственная инсеминация донорской спермой или спермой мужа произошла, представительница прекрасного пола может возвращаться к привычной жизни. Но не рекомендуется поднимать тяжелые вещи, а также некоторое время лучше отказаться от половой близости.
Иногда врач способен назначить после процедуры прогестерон. Рекомендуется применять его вагинально. Это связано с тем, что этот гормон провоцирует сонливость, а от приема орально она только возрастет. Если внутриматочная инсеминация мужа или донора не принесла результатов, тогда у женщины начнутся месячные по истечению 12 дней после проведенной процедуры. Если еще на 18 день они не наступили, тогда следует провести тест на беременность.
Процедуру повторяют 3 раза. Если проводится внутриматочная инсеминация спермой донора, тогда нужно вводить семенную жидкость одного мужчины.
Если женщина не забеременела после повторного проведения процедуры, тогда нужно будет стимулировать овуляцию. Но не стоит расстраиваться после неудачной попытки. Даже если беременность не наступает после 5 или 6 проведенной инсеминации, шансы не исчезают. После этого нужно пройти дополнительное обследование, с помощью которого врачи попытаются найти нарушение.
Эффективность
Чтобы разобраться в шансах забеременеть женщины после проведенной инсеминации, нужно оценить состояние матки и ее труб, спермограмму, возраст. Хотя бы одна труба матки должна быть проходимой, иначе шанс забеременеть снижается, а возвышается риск внематочной беременности. Спермограмма создана для того, чтобы оценить ситуацию, так как в некоторых случаях нет смысла делать оплодотворение. Не стоит его проводить, если численность подвижных сперматозоидов ниже 25%, а концентрация их на 1 мл ниже 10 миллионов.
После инсеминации в 17-18% пациенток наступила беременность. Но следует учитывать, что возрастает и риск получить двойню или тройню.
Не запрещается проводить повторно процедуру. Но рекомендуется подождать около 2 циклов. Но и бесконечно повторять оплодотворение нельзя, максимально разрешается сделать 6 попыток. Если и шестая процедура не показала положительного результата, тогда нужно склониться к иным методикам оплодотворения.

Очень важным считается возраст. Наилучшие результаты были замечены у здоровых молодых девушек. У старших женщин падает качество яйцеклетки, что снижает шанс забеременеть. Было подсчитано, что у 87% пациенток результаты появились с третьего раза. По этой причине врачи советуют не проводить повторно инсеминацию больше четырех раз. Всего у 6% пациенток, которые продолжали попытки оплодотворения, получилось забеременеть. Если на четвертый раз не появились хорошие результаты, тогда врачи советуют выбрать другую методику оплодотворения.
Стоимость
Но сколько стоит инсеминация? Нет конкретной стоимости процедуры. Чтобы в ней разобраться, следует понимать, из чего она состоит. Выделяют такие составляющие:
- консультирование у врача;
- осуществление разнообразных исследований;
- подготовка семенной жидкости;
- если применяется сперма донора, тогда в общую стоимость будет входить ее цена.

На цену может повлиять тот факт, использует ли врач банк спермы. Есть клиники, которые предлагают полную стоимость, не делят ее на части. Нужно не забывать, что в некоторых случаях не хватает одной процедуры. За все время лечения иногда необходимо провести не одно УЗИ.
Но бывают клиники, которые предлагают одну цену, несмотря на то, что потребуется провести не одну процедуру. По этой причине рекомендуется тщательно подсчитать все требуемые расходы, отнестись серьезно к выбору медицинского учреждения. Но, в случае необходимости использования донорской спермы, нужно помнить, что за семенную жидкость нужно платить отдельно. Все требуемые медикаменты следует приобретать самостоятельно.
Когда супруги будут выбирать клинику, им следует обращать внимание не только на стоимость услуги, а и на квалификацию врачей. Если цены высокие, это еще не значит, что процедуру проведут на высшем уровне. Поэтому нужно знать, где делают искусственную инсеминацию качественно.
Каждая клиника самостоятельно определяет цены. В общей стоимости инсеминация будет составлять около 15-30 тысяч рублей.
В домашних условиях
Проводится также инсеминация в домашних условиях, при этом должен быть помощник. Изначально следует обзавестись специальным набором, предназначенным для этой процедуры. Далее женщине следует определить день овуляции, чтобы знать, когда проводить процедуру. Если выполнять ее в другие дни, результат будет отсутствовать.

Чтобы определить день овуляции, было разработано много методов. Для этого можно воспользоваться специальными тестами, которые распространяются в аптеке. Далее можно начинать саму процедуру. В течение часа следует применить семенную жидкость, которая была полученная от мужа или донора.
Сперма набирается в шприц, игла при этом отсутствует, а затем ее нужно ввести во влагалище. Далее женщине следует разместиться, приподняв ноги вверх. В такой позе сперма переместится в область матки.
В клинике
Искусственная инсеминация в клинике проводится и в России, и за ее границами. Хорошо себя зарекомендовали клиники в США, Израиле, Канаде и во многих других странах. Поэтому при желании можно отправляться за рубеж.
Где делают в Москве?
В Москве так же могут провести качественно эту процедуру. Самыми популярными клиниками являются:
- АРТ-ЭКО;
- клиника ЭКО «АльтраВИта»;
- Клиника Здоровья и другие.
Отзывы

Анастасия, 26 лет: Вчера покинула стены роддома. Я родила сына, вес его почти 3 кг. Роды прошли отлично, естественным путем. Но несколько лет назад об этом я могла только мечтать. Познать материнское счастье мне мешали некоторые проблемы. А искусственная инсеминация подарила мне ребенка. Огромное спасибо клинике и всем специалистам.
Людмила, 27 лет: Благодаря врачам и искусственной инсеминации я родила дочку. До этого у меня не получалось забеременеть несколько лет, как бы мы не старались с мужем. А теперь мы не может нарадоваться своему ребенку. Посетив клинику, я познакомилась со многими женщинами, которым также помогло оплодотворение искусственным путем.
Как себя вести. Рекомендации после инсеминации.
В каких случаях проводится искусственная инсеминация
В настоящее время под инсеминацией понимают внутриматочную инсеминацию: остальные виды инсеминации (внутрибрюшная, внутривлагалищная) — в прошлом, и представляют только исторический интерес. Чтобы понять, в каких случаях проводится инсеминация, необходимо прояснить, как именно происходит зачатие в естественных условиях.
 Сперма, попавшая в репродуктивные пути женщины во время полового акта, начинает своё движение «вверх». Она должна преодолеть шеечный барьер (содержащуюся в шеечном канале слизь), затем остается позади вся полость матки и, наконец, сперматозоиды попадают в трубы. В период овуляции там же оказывается яйцеклетка, вышедшая из фолликула (в яичнике) и преодолевшая большую часть полости маточной трубы. Именно там, в трубе, и происходит «встреча», которая, при удачном стечении, заканчивается оплодотворением: для удачного исхода необходима «здоровая» яйцеклетка и достаточное количество сперматозоидов (считается, что для оплодотворения 1й яйцеклетки их должно быть не менее 150-200 тысяч). Образовавшийся после слияния половых клеток эмбрион начинает усиленно делиться и, спустя пять дней, имея «на борту» уже более 100 клеток, попадает в полость матки. Там его анализирует (на предмет мутаций) эндометрий (выстилка полости матки, — она тоже должна быть здорова) и, при отсутствии критических нарушений с обеих сторон, эмбрион прикрепляется к эндометрию – происходит имплантация. Беременность состоялась и развивается!
Сперма, попавшая в репродуктивные пути женщины во время полового акта, начинает своё движение «вверх». Она должна преодолеть шеечный барьер (содержащуюся в шеечном канале слизь), затем остается позади вся полость матки и, наконец, сперматозоиды попадают в трубы. В период овуляции там же оказывается яйцеклетка, вышедшая из фолликула (в яичнике) и преодолевшая большую часть полости маточной трубы. Именно там, в трубе, и происходит «встреча», которая, при удачном стечении, заканчивается оплодотворением: для удачного исхода необходима «здоровая» яйцеклетка и достаточное количество сперматозоидов (считается, что для оплодотворения 1й яйцеклетки их должно быть не менее 150-200 тысяч). Образовавшийся после слияния половых клеток эмбрион начинает усиленно делиться и, спустя пять дней, имея «на борту» уже более 100 клеток, попадает в полость матки. Там его анализирует (на предмет мутаций) эндометрий (выстилка полости матки, — она тоже должна быть здорова) и, при отсутствии критических нарушений с обеих сторон, эмбрион прикрепляется к эндометрию – происходит имплантация. Беременность состоялась и развивается!
Краткое описание сложного процесса позволяет сформулировать обязательные условия наступления беременности, а, значит, и условия проведения инсеминации.
Итак, для проведения инсеминации необходимо
чтобы маточные трубы были проходимы и здоровы;
чтобы сперма содержала необходимое минимальное количество здоровых сперматозоидов (такое, чтобы после обработки в лаборатории их хватило на оплодотворение);
Чтобы функция созревания яйцеклеток в яичнике была сохранена (чтобы происходила овуляция).
Коль скоро мы разобрались в механизме оплодотворения (зачатия) и определили необходимые условия для проведения инсеминации, можно перечислить, при каких состояниях инсеминация показана.
Показания к инсеминации можно условно разделить на две группы
Показания со стороны пациентки (женщины):
Бесплодие неясного происхождения: ситуация, когда обследование не выявило причин бесплодия и инсеминация является наиболее простым и недорогим способом преодоления бесплодия;
Отсутствие полового партнера (касается одиноких женщин);
Вагинизм (невозможность половой жизни у женщин);
Заболевания/состояния шейки матки, делающие зачатие естественным путем проблематичным: например, цервицит (воспаление шейки матки, приводящее к изменению среды влагалища и шеечного канала), или деформация шейки матки после операции (ампутации, эксцизии);
Врожденные аномалии половых органов, при которых зачатие естественным путем невозможно/затруднительно;
Шеечный фактор бесплодия, так называемая несовместимость: невозможность сперматозоидам преодолеть шеечную слизь. Подробнее здесь: https://www.fertimed.ru/diagnostic/probs.php?sphrase_id=17308
Ряд заболеваний репродуктивной сферы, при котором нарушен процесс овуляции.
Показания со стороны партнера (мужчины):
- Умеренное снижение фертильности спермы: состояние, при котором количество здоровых (фертильных) сперматозоидов снижено и в естественных условиях для оплодотворения их не хватает. В этих случаях концентрация сперматозоидов в лабораторных условиях выручает; при инсеминации фертильности обработанной спермы становится достаточно для оплодотворения яйцеклетки.
Обследование перед искусственной инсеминацией

Обследование пациентов перед применение методов вспомогательных репродуктивных технологий (ВРТ, именно к ним относится инсеминация) в России регламентировано Приказом 107Н. Обследование может быть проведено как в женской консультации (поликлинике), так и в специализированной клинике, под контролем репродуктолога. Второй вариант предпочтителен: специалист может проследить за тем, чтобы дополнительные исследования были проведены сразу после выявления необходимости дообследования.
Как проводят искусственную инсеминацию
Инсеминацию назначают после определения даты овуляции в процессе ультразвукового мониторинга фолликула (фолликулов). Супругу рекомендуют 3-4 дня предварительного воздержания. Процедуру обычно проводят в операционной. Пациентка госпитализируется в дневной стационар за 30-40 минут до процедуры. Супруг/партнер должен прибыть в клинику чуть пораньше, чтобы сдать сперму за час до инсеминации (для её обработки потребуется около 45 минут). Обезболивания или иного анестезиологического пособия не требуется, так как процедура безболезненная.
Что можно и чего нельзя делать после инсеминации
 Бывает так, что пациентка ограничивает себя во всём, опасаясь за успех процедуры. Действительно, некоторые аспекты поведения после искусственной инсеминации не вполне очевидны. Чего нельзя делать после инсеминации? Совершенно точно, желательно исключить серьёзные физические нагрузки, тепловые процедуры (горячая ванна, парная), контакты с химическими агентами, радиацией. Крайне желательно избегать стрессов, перегрева и переохлаждения, резкого изменения климатических зон. Следует уделить внимание рациону питания – нежелательны продукты, вызывающие запор, метеоризм, частый стул.
Бывает так, что пациентка ограничивает себя во всём, опасаясь за успех процедуры. Действительно, некоторые аспекты поведения после искусственной инсеминации не вполне очевидны. Чего нельзя делать после инсеминации? Совершенно точно, желательно исключить серьёзные физические нагрузки, тепловые процедуры (горячая ванна, парная), контакты с химическими агентами, радиацией. Крайне желательно избегать стрессов, перегрева и переохлаждения, резкого изменения климатических зон. Следует уделить внимание рациону питания – нежелательны продукты, вызывающие запор, метеоризм, частый стул.
Часто встречающиеся вопросы и ответы на них – ниже.
Как вести себя после завершения процедуры?

После проведения процедуры пациентку просят недолго полежать на том боку, который соответствует стороне овуляции (например, если овуляция ожидается в правом яичнике, то на правом боку), после чего пациентка может встать и самостоятельно пройти в палату. Строго говоря, необходимости в «лежании» в стационаре нет, но в нашей клинике принято предложить пациентке чаю со сладостями; это помогает расслабиться и дает время привести мысли в порядок, настроиться на двухнедельное ожидание результата. Такого получасового «тайм-аута» бывает вполне достаточно для создания позитивного настроя!
Ощущения после инсеминации вполне обычные: ждать каких-то изменений не стоит. Ни дискомфорта, ни боли нет.
Так проходит и «одноразовая» (когда инсеминация проводится сразу после овуляции), и сдвоенная инсеминации (инсеминация проводится до и после овуляции в пределах одного цикла).
Лекарственная поддержка назначается строго по показаниям, индивидуально, и, обычно, включает препараты прогестерона и витамины, включая фолиевую кислоту. После выписки врач всегда остается на связи с пациенткой, хотя его помощь до сдачи анализа на ХГЧ нужна редко. Анализ сдают на 12-14й день после процедуры; до этого срока проводить мочевые или какие-либо другие тесты не рекомендуют: они могут только запутать, и в подавляющем большинстве случаев не дают точного ответа на интересующий вопрос. Сразу после получения положительного ответа следует связаться с лечащим врачом и получить инструкции по дальнейшему поведению. В случае же, если результат отрицательный, стоит обсудить с доктором возможность повторной процедуры.
Можно ли заниматься сексом после искусственной инсеминации?

В обычной жизни даже после «главного» полового акта (закончившегося оплодотворением) партеры не перестают заниматься сексом; в нашем случае речь идет о супружеских парах, имевших проблемы с зачатием. Поэтому вполне разумно до получения анализа на беременность отказаться от половой жизни. Другими словами секс после инсеминации не запрещен, от него следует воздержаться с первую пару недель. В дальнейшем – нормально протекающая беременность не является препятствием для занятия сексом.
Можно ли ходить в спортзал после инсеминации?
Можно ли продолжать тренировки в спортзале? Сколько после инсеминации нельзя ходить в спортзал? Ответ прост: разумнее всего дождаться результата теста на беременность с тем, чтобы продолжать тренировки с учетом уже наступившей беременности. Таким образом, в спортзал нельзя будет ходить 12-14 дней. В процессе подготовки к инсеминации полезнее всего прогулки, тренировки же не должны быть утомительными (без нагрузок).
Алкоголь после инсеминации

Можно ли употреблять алкоголь после инсеминации? Ответ естественный нет! Вообще, алкоголь (как и табак) лучше исключить обоим супругам на этапе планирования любой беременности. А вот во время беременности, после 12 недель, вполне можно выпить бокал хорошего вина или пива.
Частый вопрос, который задают пациентки, прошедшие процедуру инсеминации: на какой день после инсеминации есть смысл сдавать тест на беременность? Ответ: не ранее 10го – 12го дня! Судите сами: лишь на 5й-6й день после овуляции эмбрион попадает в матку, и нужно еще несколько дней, чтобы выделяющийся хорионический гонадотропин (именно его определяют как маркер беременности) стал циркулировать в крови в концентрации, достаточной для определения лабораторными тестами. Мы призываем не верить т.н. «календарям», которые обещают описать процесс зарождения беременности чуть ли не по часам: обычно беременность в таких малых сроках никак себя не проявляет, и большинство женщин узнает о беременности исключительно по задержке менструации! А инсеминация – способ наступления беременности, максимально приближенный к естественному, который зачастую не требует даже назачения лекарств!
Поэтому главный совет: выполняйте назначения врача и сохраняйте спокойствие и уверенность в успехе, и он обязательно придет!