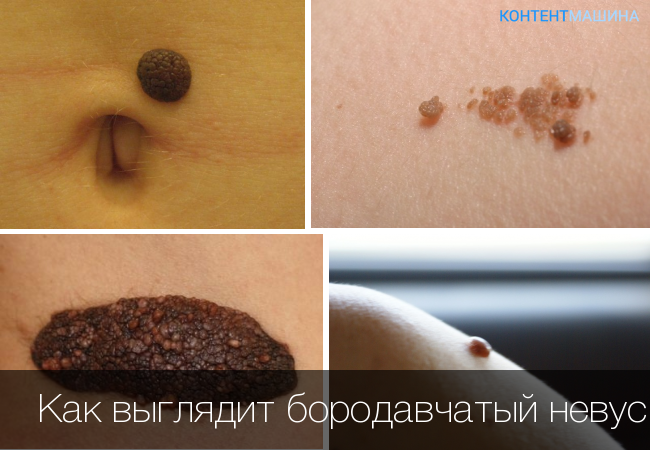
Как выглядит бородавчатый невус и чем он опасен?
Невус – доброкачественное новообразование кожи, сформированное клетками кожи с избыточным содержанием меланина, а по-простому родимое пятно или родинка. Бородавчатый невус в данном случае значит всего лишь то, что по форме родинка напоминает бородавку.
- Почему появляется бородавчатый невус
- Как выглядит заболевание
- Разновидности бородавчатого невуса
- Диагностика
- Лечение недуга
- Чем опасен бородавчатый невус?
- Как ухаживать за бородавочным невусом?
Почему появляется бородавчатый невус
Медицина пока что не установила причины этого явления. С уверенностью можно сказать лишь только то, что важную роль в появлении бородавчатого (или веррукозного) невуса играет генетика. Чаще с этим заболеванием сталкиваются женщины. Родинки обычно формируются еще на внутриутробном этапе развития ребенка и дают знать о себе еще в раннем возрасте (99.5% случаев), очень редко с проблемой в лице появления нового родимого пятна сталкиваются взрослые. И если новая родинка появилась у взрослого, то это, считают ученые, очень тревожный знак – велик риск перерождения новообразования в форму рака кожи меланому.
Если вам больше 18 лет, и у вас появилась новая родинка, все-таки стоит потратить время и сходить к врачу.
Как выглядит заболевание
Бородавочный невус по внешнему виду напоминает скопление на одном месте небольших бородавок. Родимое пятно такого типа представляет собой темную выпуклость на коже. Его поверхность часто бугристая и характеризуется полным отсутствием волос. С течением времени такие родинки могут темнеть и увеличиваться, но только в высоту. После травмирования невус может покрыться характерной темной коркой.

Разновидности бородавчатого невуса
Явление бородавчатого невуса подразделяется на 2 типа по степени распространения родинки:
- Локализованный невус. Поражен один узкий участок кожи. Для данного типа заболевания характерно наличие у родинки четких границ. Обычно диаметр новообразования не превышает 1 сантиметра, но бывают и исключения.
- Системный невус. Поражен достаточно крупный участок кожи, родимое пятно по форме напоминает гирлянду. Новообразование располагается у нервных окончаний и крупных кровеносных сосудов.
Диагностика
Человек без медицинского образования самостоятельно отличить веррукозный невус от похожих недугов не может. Выявить такое заболевание может только врач. Предварительный диагноз ставится уже после внешнего осмотра и расспрашивания пациента, но точный – только после проведения лабораторных исследований. Осматривая родинку, врач обращает внимание на следующие факторы:
- Цвет новообразования;
- Его размер;
- Область расположения родимого пятна;
- Его форму;
- Наличие или отсутствие на нем волосяного покрова.
К методам лабораторного анализа родинки относятся:
- Взятие мазка с поверхности родинки. Недостаток этого метода – травмирование новообразования, что может привести к перерождению родимого пятна в меланому. Но этот недостаток исключается при взятии мазка у той категории пациентов, у кого невус уже был поврежден до назначения процедуры. Именно им врачи чаще всего и назначают данный тип лабораторного анализа.
- Люминесцентная микроскопия. Эта процедура заключается в нанесении особой жидкости на поверхность невуса и дальнейшем осмотре родимого пятна под микроскопом. Этот вид лабораторного анализа родинки считается самым безопасным, ведь в ходе процедуры поверхность новообразования никак не повреждается и не травмируется.
- Компьютерная томография новообразования. Внутренности невуса исследуются с помощью рентгеновских лучей, на основании полученного и ставится диагноз.
- Анализ крови на онкомаркеры. Кровь исследуется на наличие раковых частиц.
- Гистологическое исследование. Новообразование исследуется под микроскопом на предмет наличия раковых клеток. Этот метод лабораторного анализа невуса считается самым информативным, именно его обычно назначают врачи при подозрении на злокачественное перерождение родинки.
Лечение недуга
Врачи обычно советуют новообразования такого типа удалять. Это связано с тем, что по своей природе бородавочные невусы часто подвергаются травмированию, а это связано с риском злокачественного перерождения невуса в меланому. Удалить такую родинку могут только в больнице. Существуют разные методы удаления бородавчатого невуса, вот некоторые из них:
- Лазерный метод. Используется обычно в тех случаях, когда пациент удаляет родинку по эстетическим соображениям. После процедуры на коже не остается никаких следов. Врач использует специальный аппарат, излучающий лазерные лучи, которые нагревают новообразование до сверхвысоких температур, после чего родинка начинает буквально слой за слоем испаряться.
- Хирургический метод. Хирургический метод – традиционный метод удаления невусов, но имеет недостатком то, что впоследствии на коже остаются рубцы. Этот способ не подходит пациентам, желающим удалить родинку по эстетическим соображениям.

- Радиоволновой метод. Самый безболезненный способ удаления невусов. Радиоволны срезают с кожи невус, не оставляя на ней рубцов. В этом радиоволновой метод схож с лазерным.
- Криодеструкция родинки. В ходе этой процедуры на родимое пятно воздействуют жидким азотом, охлажденным до температуры -196 градусов Цельсия. Под воздействием сверхнизких температур внутренние ткани новообразования разрушаются, в результате чего через некоторое время после операции родинка самостоятельно отваливается. К сожалению, этот способ оставляет на поверхности кожи очень некрасивые рубцы, так что он не рекомендуется желающим удалить невус с эстетическими целями.
- Электрокоагуляция. Это метод удаления невусов, бородавок и папиллом при помощи тока высокой частоты. К достоинствам данного метода относится то, что он очень быстрый – за сеанс электрокоагуляции можно удалить сразу несколько новообразований. Рубцы после данной процедуры образуются крайне редко.
Все перечисленные выше способы удаления бородавчатых невусов абсолютно безопасны и полностью одобрены международным медицинским сообществом.
Чем опасен бородавчатый невус?
Бородавчатый невус опасен прежде всего тем, что при некотором стечении обстоятельств тот может переродиться в форму рака кожи меланому.
Как ухаживать за бородавочным невусом?
Если пациент не желает удалять с поверхности кожи такое новообразование, врачи советуют ему соблюдать в обращении с ним определенные правила. Вот самые важные из них:
- Больным следует избегать перенагрева родинки, посещения спа, бань и саун.
- Больные не должны принимать солнечные ванны в период с 11 до 16 часов дня.
- Больные должны избегать попадания на новообразование прямых солнечных лучей, а также загара в солярии.
- Перед началом приема любых гормональных препаратов больному обязательно нужно консультироваться с врачом.

Пациенты с веррукозным невусом должны регулярно проверять новообразования на предмет симптомов злокачественного перерождения родинки в меланому. К таковым относятся:
- Увеличение размеров невуса;
- Неприятные ощущение в районе невуса (боль, жжение, зуд и т.д.)
- Шелушение родинки;
- Изменение цвета родимого пятна;
- Изменение характера поверхности новообразования, появление на родинке трещин и волос.
- Размытие границ невуса;
- Появление выделений из родинки.
Бородавчатый невус
За страшным и непонятным названием “бородавчатый невус” скрывается обычное родимое пятно, по форме напоминающее бородавку. Главная опасность безобидной родинки в том, что она может перерасти в злокачественное новообразование. Поэтому чтобы вовремя диагностировать, а также избавиться от бородавчатого невуса на начальных стадиях, потребуются определённые знания об этом недуге. Чем опасен и как выглядит на фото, рассмотрим далее.

О бородавчатом невусе
Бородавчатый невус — это доброкачественное образование, которое легко узнать по бугристой поверхности. Последняя своим внешним видом напоминает капустный кочан или гирлянду, покрытые трещинами и складками. Заболевание ошибочно считается неопасным, так как в некоторых случаях родимые пятна вызывают серьезные осложнения, вплоть до развития раковой опухоли. Поэтому необходимо знать, как правильно избавиться от неприятных наростов.
Аномалия эта является врожденной и проявляется практически сразу после рождения, но бывает диагностируется немногим позже.
- Сначала на коже ребенка можно заметить выпуклое образование. С возрастом оно темнеет, приобретает коричневую или желтоватую окраску, остается с человеком до конца жизни.
- Становится заметнее по мере взросления ребенка, и тоже увеличивается в размерах. Но в ширину он не разрастается, увеличение идет за счет роста площади эпителия, которую он занимает.
- Постепенно происходит ороговение его поверхности, невус увеличивается в высоту. Если верхний слой подвергался травмированию, можно заметить, что он подрос.
Веррукозный (ихтиозоформный, бородавчатый или кератотический) невус не относится к меланомоопасным образованиям и характеризуется средними поперечными (1 – 3 см) и выраженными продольными (до 10 см) размерами, слабой или умеренной пигментацией, возвышением над поверхностью кожи. Внешне как бы состоит из нескольких папилломатозных невусов, расположенных тесно друг к другу, сливающихся в единое образование. Некоторые образно называют веррукозный невус цветной капустой из-за его внешнего сходства.
⚕️ Считается, что невус неопасное разрастание на коже, но факты его перерождения в злокачественные новообразования зафиксированы и составляют до 10% от всех существующих случаев Появление воспалений и язв говорит о высокой вероятности перерождения его в злокачественную форму.
Причины возникновения

Почему образуется бородавчатый невус? Многие специалисты отмечают, что практически все такие образования, в том числе те, которые появились с возрастом, представляют собой врожденные пороки кожи. Согласно мнению ученых, нарушения, приводящие к развитию опухоли, возникают еще на эмбриональном уровне.
К основным факторам развития такого выступа относят:
- колебания половых гормонов (прогестинов и эстрогенов) у беременной женщины;
- инфекционные болезни мочеполовой системы у беременной;
- воздействие на организм беременной неблагоприятных факторов;
- генетические нарушения.
Все эти причины способны привести к нарушенному развитию меланобластов, то есть клеток, из которых в дальнейшем образуются меланоциты. Впоследствии они скапливаются в определенных частях кожи и преобразуются в невоциты. Последние отличаются от стандартных меланоцитов следующими особенностями:
- у них отсутствуют отростков, благодаря которым пигмент смог бы распространиться в другие клетки;
- бородавчатый невус диспластический хуже подчиняется регулирующим системам организма больного, однако, в отличие от клеток рака, он утратил эту способность не в полной мере.
Может ли перерасти в рак?
Эпидермальное родимое пятно крайне опасно, так как в 10% случаев перерождается в злокачественное новообразование. Малигнизация нароста часто происходит при постоянном повреждении дефекта, воспалении. (см. статью список опасных родинок)
Тревожными сигналами считаются следующие признаки:
- Резкое увеличение невуса.
- Дискомфорт при пальпации.
- Потемнение.
- Появление волосяного покрова на бородавке.
- Неровность контуров.
- Появление выделений из образования.
Даже при возникновении хотя бы одного из вышеперечисленных симптомов следует немедленно обратиться к онкологу.
Разновидности бородавчатого невуса
Недуг может проявляться в виде локализованной (ограниченной) либо системной (веррукозной) форме.
Локализованная форма
Подавляющее большинство невусов проявляется именно в виде ограниченной формы. Данный тип имеет следующие особенности:
- Небольшой размер элементов (диаметр до 1 см).
- Проявление в виде отдельных либо близкорасположенных друг к другу, элементов.
- Чётко ограниченная зона образования.
- На ороговевшей поверхности невуса можно заметить множество небольших трещинок.
- Образование имеет темно-бордовый или тёмно-коричневый цвет. Достаточно редко встречаются бородавки светло-розового оттенка.
- На поражённом участке перестают расти волосы.
Системная форма
Встречается данная разновидность примерно в 15-20% случаев. Её основное отличие заключается в образовании “гирлянды” небольших бородавок. То есть элементы расположены близко друг к другу и как бы “тянутся” вдоль тела.
Помимо этого, системная форма выделяется следующими особенностями:
- Излюбленные места локализации и распространения – вдоль крупных сосудов. Но это не исключает появления на любом участке тела.
- Оттенок верхнего слоя неоднороден. Как правило, он варьируется от светло-коричневого до тёмно-коричневого или чёрного цвета.
- Протяжённость “гирлянды” может достигать 20 см.
- При пальпации ощущается плотная консистенция внутри.
- Каждое образование имеет зернистую и извилистую поверхность. С годами этот признак становится всё более выраженным.
Оба вида возвышаются над кожным покровом, в виду чего часто травмируются. Чем опасен данный невус? Бородавчатое образование считается одним из наиболее безопасных, перерождается оно довольно редко и при определенных факторах.
⚕️ Следует внимательно следить за состоянием родинки и отмечать подозрительные симптомы. Дополнительную опасность представляет возможность занесения инфекции в ранку, что спровоцирует воспалительный процесс.
Симптомы бородавчатого невуса + фото

- Веррукозный невус возвышается над поверхностью кожи на 1 – 2 см, крайне редко – больше. Представляет собой скопление множества папилломообразных выростов, тесно расположенных по отношению друг к другу или вовсе сливающихся в цельные бляшки. Обладает плотной, шероховатой и бугристой поверхностью.
- Цвет варьируется от светло-коричневого, почти телесного, до коричневого с тенденцией к потемнению. Появление новообразования возможно на любом участке тела. Наблюдаются как единичные, так и множественные образования различного окраса, размера и формы.
- Характерным является появление веррукозного невуса исключительно на одной половине тела (левой или правой). Может повторять ход крупных сосудисто-нервных пучков, особенно при локализации на конечностях.
- Рост кератотического невуса медленный. Несмотря на то, что в детском возрасте он практически не растет, возможно формирование новых невусов. Преобладает увеличение в продольных, нежели в поперечных размерах.
- Веррукозный невус не вызывает никаких дискомфортных ощущений, не приводит к появлению зуда, боли (при отсутствии инфицирования), не мешает движениям, но способен создавать выраженный косметический дефект, особенно при локализации в области лица, открытых участков тела.

Чем опасен?
Если линейные родинки расположены в зоне повышенного травматизма, например, на голове, то их советуют удалять после достижения 2-летнего возраста. Наибольшую опасность составляет риск перерождения этого новообразования в меланому. Произойти это может при частом повреждении целостности невуса.
⛔ Иногда системная бородавчатая родинка может быть симптомом гидроцефалии, меланомы головного мозга и других заболеваний нервной системы. В этом случае ее лечение проводится под наблюдением не только дерматолога, но и невролога или онколога.
Диагностика
Человек без медицинского образования самостоятельно отличить веррукозный невус от похожих недугов не может. Выявить такое заболевание может только врач. Предварительный диагноз ставится уже после внешнего осмотра и расспрашивания пациента, но точный – только после проведения лабораторных исследований. Осматривая родинку, врач обращает внимание на следующие факторы:
- Цвет новообразования;
- Его размер;
- Область расположения родимого пятна;
- Его форму;
- Наличие или отсутствие на нем волосяного покрова.
К методам лабораторного анализа родинки относятся:
- Взятие мазка с поверхности родинки. Недостаток этого метода – травмирование новообразования, что может привести к перерождению родимого пятна в меланому. Но этот недостаток исключается при взятии мазка у той категории пациентов, у кого невус уже был поврежден до назначения процедуры. Именно им врачи чаще всего и назначают данный тип лабораторного анализа.
- Люминесцентная микроскопия. Эта процедура заключается в нанесении особой жидкости на поверхность невуса и дальнейшем осмотре родимого пятна под микроскопом. Этот вид лабораторного анализа родинки считается самым безопасным, ведь в ходе процедуры поверхность новообразования никак не повреждается и не травмируется.
- Компьютерная томография новообразования. Внутренности невуса исследуются с помощью рентгеновских лучей, на основании полученного и ставится диагноз.
- Анализ крови на онкомаркеры. Кровь исследуется на наличие раковых частиц.
- Гистологическое исследование. Новообразование исследуется под микроскопом на предмет наличия раковых клеток. Этот метод лабораторного анализа невуса считается самым информативным, именно его обычно назначают врачи при подозрении на злокачественное перерождение родинки.
Лечение и удаление

Лечение бородавчатого невуса проводится путем удаления новообразования с применением таких методик, как:
- криодеструкция;
- электрокоагуляция;
- радиоволновое удаление;
- удаление при помощи лазера.
Выбор методики удаления во многом зависит от размера, формы и места расположения новообразования. Окончательное решение относительно методики лечения должен принимать только доктор.
Способы удаления бородавчатого невуса:
- Хирургическое иссечение. Самый известный и старый метод. Бородавчатую пежину вырезают при помощи скальпеля, ранку дезинфицируют, накладывают повязку. Негативной стороной данной методики является риск инфицирования раны, возможное образование рубцов после выздоровления.
- Радиоволновое удаление. Процесс проходит с применением тепла радиоволн. Использование данного способа позволяет провести удаление без кровотечения, омертвления тканей вокруг невуса, дополнительных повреждений. Радиоволны можно использовать на любой области тела, процедура не доставляет болезненных ощущений, продолжительность примерно двадцать минут. Осложнения практически не возникают.
- Использование лазера. Наиболее популярная и распространенная методика. Можно применять для удаления бородавчатого образования на лице. При данном лечении исключается возможность инфицирования. Ранка прижигается сразу после удаления, на месте операции остается корочка. Шрамы и рубцы после выздоровления не появляются.
- Криодеструкция. Бородавчатую кондилому удаляют при помощи азота низкой температуры. Боли во время операции не возникает, но результат не всегда получается с первого раза. Применяют для избавления от наростов небольшого размера.
- Электрокоагуляция. При данной терапии применяется высокочастотный ток. Процедура проводится под местным обезболиванием. На ранке образуется корочка, что исключает попадание бактерий внутрь.
Что советуют специалисты?
Не стоит забывать, что агрессивное разрастание веррукозными невусами может нести в себе злокачественный характер. Это говорит о том, что необходимо избегать какого-либо нагрева накожных наростов. Исходя из этого, специалисты советуют:
- отказаться от посещения бань и саун;
- в жаркую погоду не находиться длительное время на улице (с 11.00 до 16.00 – именно в данный промежуток времени самое большое воздействие ультрафиолета);
- максимально обезопасить себя от попадания на пораженную кожу прямых ультрафиолетовых лучей;
- было доказано, что крема от солнца никаким образом не дают защиту от появления раковой опухоли;
- отказаться от процедур в солярии для получения загара – это вредно.
Если вы заметили, что наросты поменяли свою форму или получили новый оттенок, то, не откладывая нужно обратиться к врачу. При своевременном профилактическом вылечивание, невус не будет нести злокачественный характер, а его нейтрализация с помощью современных методов позволит избавиться от дискомфорта.
⛔ Следует запомнить одно важно правило – самолечение может быть опасным для вашего здоровья . Извлекать новообразование каким-либо домашним методом способно спровоцировать воспалительные процессы, либо сильнейшее раздражение эпидермального покрова.
Как ухаживать за бородавочным невусом?

Если пациент не желает удалять с поверхности кожи такое новообразование, врачи советуют ему соблюдать в обращении с ним определенные правила. Вот самые важные из них:
- Больным следует избегать перенагрева родинки, посещения спа, бань и саун.
- Больные не должны принимать солнечные ванны в период с 11 до 16 часов дня.
- Больные должны избегать попадания на новообразование прямых солнечных лучей, а также загара в солярии.
- Перед началом приема любых гормональных препаратов больному обязательно нужно консультироваться с врачом.
Пациенты с веррукозным невусом должны регулярно проверять новообразования на предмет симптомов злокачественного перерождения родинки в меланому. К таковым относятся:
- Увеличение размеров невуса;
- Неприятные ощущение (боль, жжение, зуд и т.д.)
- Шелушение родинки;
- Изменение цвета родимого пятна;
- Изменение характера поверхности новообразования, появление на родинке трещин и волос.
- Размытие границ невуса;
- Появление выделений из родинки.
Профилактика осложнений
Невус может привести к образованию злокачественной опухоли. Однако можно предотвратить возникновение этого заболевания, если проводить грамотную профилактику, которая подразумевает под собой:
- исключение посещений саун и соляриев;
- в жаркую погоду нельзя быть на улице слишком долго;
- при изменении формы и цвета невуса сразу посетить доктора.
Пациенты, у которых диагностировано это заболевание, обязательно должны регулярно посещать дерматолога и онколога.
Причины, симптомы и лечение бородавчатого невуса
Родимые пятна, которые имеются у каждого человека, могут приобретать самую разную форму. Одной из таких разновидностей является бородавчатый, или веррукозный невус. Он имеет чаще врожденное происхождение, обычно встречается у женщин. 
Причины появления
Врожденная патология развивается по причине:
- генетической предрасположенности,
- нарушения формирования эпидермального слоя во внутриутробном периоде.
Патология обнаруживается уже в детском возрасте. Приобретенные бородавчатые пятна встречаются редко, локализуются в местах хронического травмирования кожи.
По МКБ-10 это заболевание имеет код Q82.5 – другие неуточненные аномалии развития кожи.
Симптомы
Выглядит бородавчатый невус как крупное родимое пятно с бугристой поверхностью. Он возвышается над кожей, цвет его – темно-коричневый или черный. Размеры образования бывают разными. Форма обычно овальная или круглая.
В классификации выделяют два типа кожного образования:
- линейный невус (обычно у ребенка),
- системное образование.
Линейный невус – это одно пятно маленького или большого размера. Располагаться оно может на любом участке кожного покрова, включая волосистую часть головы.
» alt=»»>
Системное образование – это цепочка идущих друг за другом бородавчатых пятен небольшого размера. Располагаются они на конечностях или туловище.
Кожное образование характеризуется медленным ростом. Оно не распространяется на другие участки кожи. При частом травмировании поверхность невуса может подвергаться ороговению.
Родинки считаются предраковыми состояниями, поскольку образованы они меланоцитами. Эти же клетки входят в состав злокачественной опухоли меланомы. В отличие от обычных родинок, бородавчатый невус не опасен в отношении озлокачествления. Но наблюдать за состоянием и ростом образования нужно.
Признаки атипичного перерождения:
- быстрое увеличение размеров пятна,
- ороговение веррукозного невуса,
- появление воспалительного ободка вокруг образования,
- кровоточивость поверхности кожного нароста.
При появлении подобных симптомов, особенно у ребенка, необходимо срочно обращаться за медицинской помощью.
Методы лечения
Устранить кожный нарост можно двумя способами: консервативным и оперативным. У детей применяют медикаментозное лечение, которое занимает достаточно много времени. Радикальным методом является удаление веррукозного невуса различными техниками. 
Медикаментозное лечение
Применяют следующие лекарственные средства:
- мази и кремы с содержанием кортикостероидов,
- ретиноевая мазь,
- таблетки Роаккутан.
Лекарственную терапию назначает врач. Попытки самостоятельного удаления невуса с помощью различных средств (Чистотел, Веррукацид) могут быть опасными.
Криодеструкция
Этот метод подразумевает удаление невуса с помощью жидкого азота. Методика безболезненная, не требует специальной подготовки. Можно проводить детям начиная с четырехлетнего возраста. Под воздействием низкой температуры происходит разрушение тканей родинки, на ее месте образуется корочка. Она отпадает примерно через три недели.
Лазерное удаление
Удаление веррукозной родинки с помощью лазера – наиболее щадящая методика. Она разрешена детям и беременным женщинам. Подходит для удаления небольших родинок. Лазер выжигает кожный нарост, после чего остается небольшая ранка, которая заживает в течение двух недель.
» alt=»»>
Хирургический метод
Применяется для удаления крупных родинок. Врач удаляет бородавку скальпелем, полностью вырезая ее из тканей. Благодаря этому существует возможность проведения гистологического исследования.
Электрокоагуляция
Проводится с помощью электротока высокой частоты. Под его влиянием ткань родинки расплавляется. На этом месте остается корочка, которая самостоятельно отпадает через две недели.
Бородавчатый невус нарушает внешний вид, но не перерождается в злокачественное новообразование и не угрожает здоровью человека.
Чем опасен бородавчатый невус? Виды родинок и способы избавления
На коже человека могут появляться разные виды новообразований, и невусы являются одними из наиболее распространенных из них. Попробуем разобраться, что собой представляет бородавчатый невус и нужно ли его лечить.
Причины и особенности
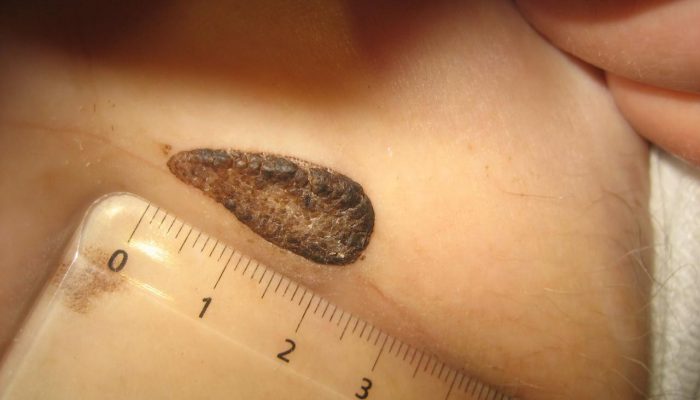
Под бородавчатым невусом подразумевают эпидермальную опухоль, состоящую из ряда ороговевших бугорков, которые способны объединяться в бляшки. Такое новообразование относится к гамартомам кожи, другими словами — оно возникает по причине каких-то сбоев во время эмбрионального развития, которые привели к видоизменениям в состоянии тканей.
Для бородавчатого невуса характерно нарушение лишь количества нормальных структур эпидермиса, в нем нет атипичных клеточек. Также такой невус известен под наименованием кератиноцитического эпидермального невуса.
Бородавчатый невус является довольно редкой патологией, его диагностируют примерно у 0,1% людей, причем большей частью сразу при рождении. Но иногда такая опухоль выявляется со временем, когда в ней происходит активный гиперкератоз, в результате которого ее поверхность становится бородавчатой и темнеет.
Как правило, бородавчатый невус растет постепенно вместе с ростом малыша. Некоторые виды данного новообразования способны сильно расширяться и захватывать окружающие области кожи. Но физического дискомфорта пациенту это обычно не приносит.
Чем опасен?
Большинство врачей рассматривает бородавчатый невус, как потенциально опасную опухоль. Это новообразование на коже относится к предраковым заболеваниям и потенциально может перейти в плоскоклеточный рак кожи — при отсутствии адекватной терапии. Риск развития онкологии увеличивается, если невус:
- Воспаляется.
- Травмируется.
- Подвергается влиянию ультрафиолета.
Помимо онкологии, бородавчатый невус может принести своему обладателю и другие неприятности. В пределах такой опухоли могут развиваться различные инфекции, а еще в их области могут появляться опрелости. Кроме того, новообразование, локализованное на кистях либо стопах, может провоцировать разрушение ногтевых пластин.
Если невус находится на видимых областях, он также доставляет больному сильный эмоциональный дискомфорт. Распространенные разновидности способны покрывать значительную часть тела.
Разновидности
Врачи выделяют несколько разновидностей бородавчатого невуса в зависимости от рисунка, локализации, распространенности, а также присутствия воспалительного компонента. К таким новообразованиям на коже относят:
- Веррукозный бородавчатый невус.
- Односторонний линейный бородавчатый невус.
- Генерализованный бородавчатый невус.
- Воспаленный линейный эпидермальный бородавчатый невус.
Определить, о каком именно новообразовании идет речь в каждом конкретном случае, может только опытный врач.
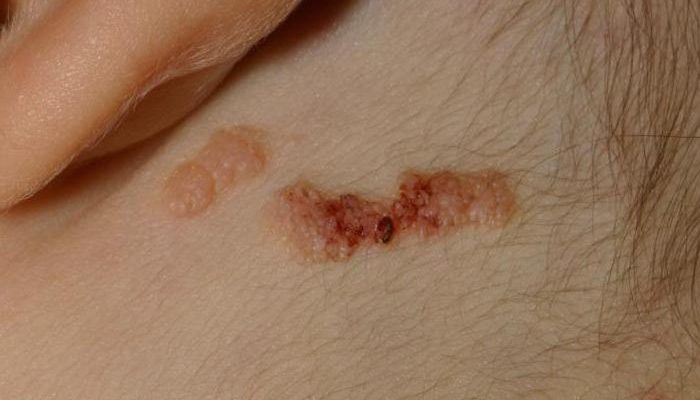
Веррукозный
Такое новообразование чаще всего возникает на одном участке тела и отличается сравнительно небольшими размерами. Оно выглядит, как бородавчатая бляшка, для которой характерно:
- Наличие в составе сгруппированных бугорков — с плоской поверхностью либо папилломатозных.
- Желтовато-коричневая либо темно-коричневая окраска.
- Отсутствие воспалительного процесса и покраснения (изредка такие симптомы могут присутствовать, но являются минимальными).
- Наличие мягкой и бархатистой поверхности (не всегда).
Около крупных веррукозных невусов на коже могут наблюдаться множественные небольшие бугорки. Такая разновидность бородавчатого невуса считается одной из наиболее доброкачественных.
Односторонний линейный
Такое название получил эпидермальный невус, для которого типично одностороннее распространение и захват значительных участков тела. Чаще всего данное новообразование локализуется на туловище либо конечностях и может иметь вид линейных разводов либо пучков. В ряде случаев односторонний линейный невус захватывает половину тела, распространяясь с волосистой части головы до лица и шеи, а затем опускаясь вниз к спине, плечу, кисти и ноге. При этом новообразование не переходит за срединную линию спереди либо сзади. Чаще всего на его поверхности не растут волосы, но иногда у пациентов наблюдаются нетипичные белые, тонкие и длинные волоски.
У деток данная разновидность бородавчатого невуса может выглядеть плоской и не иметь яркой заметной окраски. Однако со временем новообразование начинает возвышаться над кожей и темнеть. Участки поражения около кистей и стоп выглядят более плотными (ороговевшими).
Генерализованный
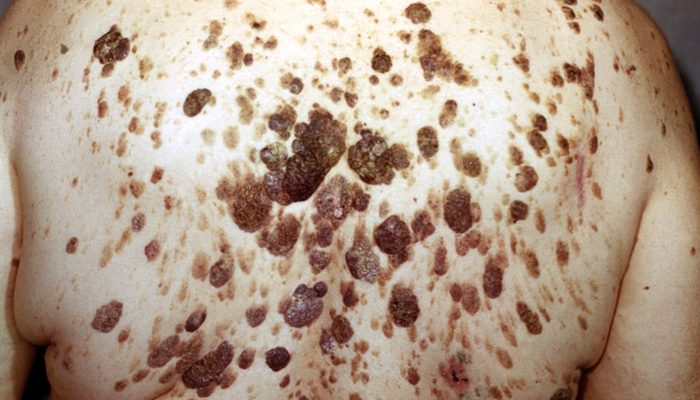
Такая разновидность невуса встречается очень редко. Для нее характерно распространение на широкие площади туловища, а также конечностей и головы. Новообразование захватывает обе стороны и чаще всего имеет симметричное расположение, но различную протяженность. Наросты могут сливаться между собой.
Генерализованный бородавчатый невус приносит сильнейший психоэмоциональный дискомфорт, так как является серьезной косметической проблемой. Также он с трудом поддается лечению по причине значительной распространенности.
Воспаленный линейный эпидермальный
Для такого невуса характерно наличие воспалительного компонента, при этом он чаще всего:
- Является односторонним.
- Возникает на конечностях, а также в нижней половине туловища (большей частью на ягодицах).
- Выглядит более красным и чешуйчатым, нежели классический бородавчатый невус.
- Ощутимо чешется.
Часто врачи затрудняются в диагностике данного новообразования. Определить причину дерматологической проблемы помогает гистологическое исследование.
Диагностика
Обычно для постановки диагноза врачам достаточно провести осмотр пациента и собрать анамнез. Лишь иногда у медиков возникают затруднения при выявлении сути проблемы, в такой ситуации проводится соскоб с поверхности новообразования (забор частичек невуса), который в дальнейшем исследуют в лаборатории. Соотношение между визуальными особенностями опухоли и гистологией дает возможность поставить верный диагноз.
Как избавиться от родинки?
Избавление от бородавчатого невуса является довольно сложной задачей, особенно если новообразование является довольно крупным. Некоторым пациентам с таким диагнозом врачи рекомендуют местное лечение при помощи:
- Кремов и мазей с гормонами-кортикостероидами. Такие средства помогают при наличии воспаления и зуда.
- Мази с изотретиноином (ретиноевой мази). Ее применение помогает улучшить процессы деления клеток в бородавчатом невусе, уменьшая негативные проявления.
- Кальципотриола (витамина D) в виде крема. Такое средство снижает сухость пораженного участка.
Доказано, что предупредить распространение бородавчатых невусов помогает витамин А в таблетированной форме. Но ждать чуда от такого лечения не стоит.
Полностью удалить чаще всего оказывается возможным лишь сравнительно небольшие бородавчатые невусы. Для этого врачи могут прибегать к разным методам воздействия, но чаще всего специалисты отдают предпочтение лазерному или радиоволновому лечению.
Подобрать оптимальную тактику терапии бородавчатого невуса поможет врач. Пациенты с таким новообразованием должны регулярно посещать доктора-дерматолога для контроля за течением болезни.
Чем опасен бородавчатый невус
Бородавчатый невус представляет собой опухоль, состоящую из ороговевших бугорков. Внешне он напоминает цветную капусту. Поверхность неровная, бугристая, цвет — телесный, серый или буроватый. Распространенность — 1 случай заболеваемости на 1000 людей.

Чем опасен бородавчатый невус
Бородавчатый невус не относится к меланомоопасным, то есть риск его малигнизации невысок. Но это не значит, что такая выпуклая родинка не может переродиться вовсе. При наличии провоцирующих факторов она способна стать причиной развития рака кожи.
Отвечая на вопрос, чем опасен бородавчатый невус, стоит упомянуть его высокую чувствительность к механическому, химическому, термическому воздействию. Реакция на раздражитель — разрастание опухоли. Чем чаще она травмируется, тем больше увеличивается в размерах.
- чесать;
- царапать;
- срезать;
- прижигать;
- замораживать.
Помимо разрастания опухоли, эти действия увеличивают риск инфицирования, развития воспалительных процессов.
Причины возникновения


По мнению ряда исследователей, причиной появления бородавчатого невуса служат:
- генетическая предрасположенность;
- нарушения гормонального фона матери;
- неправильное формирование эпидермального слоя.
82.5 — другим неуточненным аномалиям развития кожи.
Возможные осложнения
При игнорировании медицинских рекомендаций, регулярном травмировании или попытках самолечения родинка может стать причиной:
- плоскоклеточного рака кожи;
- бактериальной экземы;
- гнойничковых инфекций;
- разрушения ногтевых пластин.
Осложнение провоцирует ультрафиолетовое излучение, травмы, царапины и трение. Повреждение кожи вокруг новообразования повышает риск развития воспалительных процессов, с их дальнейшим распространением на близлежащие области. В большей степени это касается родинок, расположенных в подмышечных впадинах, в паху. Из-за присоединения инфекции опрелые поверхности приобретают специфический резкий запах.

Родинки, расположенные на открытых участках тела, доставляют пациенту серьезный психологический дискомфорт. Некоторые формы новообразования покрывают значительную площадь кожных покровов, поражают кисти, стопы, становятся причиной разрушения ногтей.
Разновидности бородавчатого невуса
Для классификации бородавчатых невусов применяется несколько критериев. Первый из них определяется формой и локализацией опухоли. По этому критерию выделяют невусы:
- латеральной части туловища — по форме напоминают английскую букву S;
- средней части туловища — имеют вертикальный, линейный характер;
- головы и туловища — форма широких поперечных полос.

По стадии развития эти родинки бывают следующими:

- Стадия образования. Пигментное пятно — небольшое, диаметром до 1 см. Цвет — коричневый или темно-бурый, реже телесный.
- Стадия ороговения. Образование становится более грубым на ощупь. Старые клетки нарастают на новые, из-за чего увеличивается высота нароста. Ороговение может сопровождаться легким зудом.
- Стадия разрастания. Размеры родинки увеличиваются: ее диаметр достигает 3-4 см, высота — 1 см. Форма становится более выпуклой и округлой, поверхность — бугристой.
Бородавчатые невусы бывают линейными и системными. Первый подвид — это одиночное новообразование, которое может появиться на любом участке тела или волосистой части головы. Линейный бородавчатый невус имеет небольшой размер — до 1 см в диаметре, четко очерченные края, темно-бордовый или темно-коричневый оттенок. На поверхности заметны множественные трещины; волосы отсутствуют.
Системные бородавчатые невусы встречаются реже, в 15-20% случаев. Они представляют собой скопление образований, расположенных близко друг к другу. Исследователи описывают их как «гирлянду» или «цепочку» из выпуклых родинок.

Системная форма может появиться на любом участке тела, но чаще всего образуется вдоль крупных кровеносных сосудов. Она отличается неоднородным окрасом, от светло-бежевого до темно-коричневого, даже черного оттенка.
Такое скопление имеет протяженность до 29 см, внутри плотное, упругое. С возрастом его поверхность становится все более зернистой, извилистой.
В медицине чаще всего используется иная классификация. Бородавчатые родинки выделяют в 4 группы — веррукозные, генерализованные, линейные односторонние, воспалительные линейные бородавчатые эпидермальные невусы. Рассмотрим их подробнее ниже.
Веррукозный
Представляет собой темно-коричневые или желтовато-коричневые бляшки небольшого размера, которые располагаются только на одном участке тела. Внешне напоминает скопление папилломатозных или плосковерхих бугорков. Редко поддается покраснению или воспалению.

При пальпации бородавчатый невус мягкий на ощупь. Поверхность — бархатистая, шершавая. Возле одного крупного новообразования может появиться несколько более мелких. При диагностике важно дифференцировать этот подвид родинок от себорейного кератоза, папилломатозного меланоцитарного невуса.
Воспалительный линейный эпидермальный
Линейный бородавчатый воспалительный эпидермальный невус представляет собой новообразование с воспалительным компонентом. Он относится к односторонним подтипам опухолей. Может располагаться на верхних, нижних конечностях, а также ягодицах.
Цвет линейного бородавчатого воспалительного эпидермального невуса — красный, в выраженными чешуйками на поверхности. Часто болезнь сопровождается зудом, дискомфортом в области поражения. По этой причине родинка может быть спутана с обычным псориазом, плоским или линейным лишаем.

Воспалительный компонент новообразования имеет приобретенный характер. Для точной постановки диагноза необходимо гистологическое исследование.
Линейный односторонний бородавчатый
Этот подвид характеризуется односторонним распространением, вовлечением больших областей кожных покровов. Он может образовываться на любом участке тела, но чаще встречается на ногах, руках, туловище. Внешне образование напоминает линейные разводы или пучки, расположенные вдоль линий Блашко, причем поражается не вся область, а отдельные ее участки.
Линейный односторонний бородавчатый невус может поражать половину тела пациента. В этом случае он разрастается до внушительных масштабов: покрывает кожные покровы, включая лицо, волосистую часть головы, шею, спину, конечности. Граница между здоровой и пораженной областью четко очерчена.
В детском возрасте линейный односторонний бородавчатый невус имеет светлую окраску и плоскую форму. По мере взросления он темнеет, приподнимается над поверхностью. Образования, расположенные в области кистей, стоп, сильнее подвержены ороговению, более жесткие на ощупь. Поверхность лишена волос, за исключением редких разновидностей с длинными тонкими волосами белесого цвета.
Генерализованный
Эта форма новообразования распространяется на кожу головы, туловища, конечностей с обеих сторон. Она располагается симметрично, вдоль линий Блашко. Наросты могут сливаться в одно большое скопление или располагаться на небольшом расстоянии друг от друга.

Эта форма бородавчатого невуса — одна из наиболее масштабных. Она доставляет пациенту серьезный эстетический и психологический дискомфорт.
Проявления бородавчатого невуса у детей
Бородавочный невус выявляется преимущественно при рождении. Случаи приобретенных новообразований редки. Они обусловлены развитием заметного гиперкератоза, приводящего к темной пигментации, разрыхлению поверхности кожи.
По мере взросления бородавчатая родинка растет пропорционально размерам тела; в зрелом возрасте темпы замедляются.
Если новообразование появилось при рождении, важно объяснить ребенку, что его нельзя травмировать, расчесывать, срезать. В противном случае родинка будет увеличиваться в размерах, воспаляться, болеть.
Лечение и удаление
Врожденный или приобретенный невус необходимо показать врачу сразу после его обнаружения. Он назначит гистологическое исследование для определения характера новообразования, постановки точного диагноза. Болезнь необходимо дифференцировать от себорейного кератоза, черного акантоза, красного лишая, папилломатоза.

Лечение заболевания зависит от его распространенности, гистологических характеристик, локализации и других факторов. Так как новообразование чаще всего не представляет прямой угрозы здоровью и жизни пациента, то срочная терапия необязательна. Цель лечения — остановить распространение болезни, улучшить вид кожи и устранить дискомфорт.
Медикаментозная терапия включает следующие методы:
- прием препарата «Аевит» и «Роаккутан» — для лечения распространенной формы заболевания;
- применение кортикостероидов — в виде мази или инъекций, уменьшающих воспаление и зуд;
- наложение компрессов на основе ретиноевой мази и салицилового вазелина;
- крем с кальципотриолом — для устранения сухости;
- подофиллин или 5-фторурацил — для подавления разрастания родинки в верхних слоях эпидермиса;
Местное лечение обеспечивает временный эффект: внешний вид новообразования улучшается, исчезает воспаление и зуд. Но после прекращения применения мази или крема кожа вернется к своему исходному состоянию.
Избавиться от ороговевшего слоя эпидермиса позволит только удаление бородавчатого невуса. Его выполняют несколькими методами:
- криодеструкцией;
- дермабразией;
- электрокоагуляцией;
- лазерным или радиоволновым методом;
- хирургическим иссечением.

Если образование будет удалено не полностью, то вероятен рецидив заболевания. Но и чрезмерное усердие опасно: оно может привести к появлению уродливых шрамов.
Особенности каждого из методов:
- Дермабразия затрагивает только поверхностные слои эпидермиса, не проникая в глубокие ткани. Метод применяется для устранения небольших плоских невусов. Высок риск рецидивов.
- Криодеструкция может привести к отекам, появлению белых или темных пятен на коже. Шрамы заживают долго. Метод подходит для родинок небольшого диаметра.
- Электрокоагуляция и радиоволновой метод применяются не менее широко. Но точность и глубину удаления контролировать при этом сложнее.
- Лазерное удаление родинки — наиболее предпочтительный вариант. Небольшие образования можно уничтожить за один сеанс, риск рецидивов минимален.
Хирургическое иссечение позволяет удалить пораженные ткани в глубоких слоях кожи. После него всегда остаются шрамы. Риск рецидива есть, но невысокий.

Народные методы
Народная медицина предлагает сомнительные способы лечения бородавчатых новообразований: прижигание соком ядовитых растений, термическое и химическое воздействие на нарост. Мало того, что они неэффективны, так еще и опасны: провоцируют риск развития инфекций, повышают вероятность малигнизации опухоли. Без врачебного обследования невозможно точно поставить диагноз, так как по внешним признакам родинка может напоминать другие дерматологические заболевания.
Методы народной медицины допустимо использовать только для лечения — ухода за пораженной кожей, предотвращении рецидивов. Но все их также нужно согласовывать с лечащим врачом.