Желчный перитонит: современные подходы к лечению Текст научной статьи по специальности « Клиническая медицина»
Аннотация научной статьи по клинической медицине, автор научной работы — Ибадильдин A.C., Шарунов Г.И.
Авторы анализируют результаты лечения 158 больных с желчным перитонитом.Женщин 105. мужчин 53. Объём операций: холецистэктомия(ХЭ) санация, дренирование брюшной полости; ХЭ, холедохотомия, наружное дренирование холедоха;ХЭ, холедохолитотомия с трансдуоденальной папиллосфинктеротомией, пластикой; устранение внутреннего желчного свища. В результате оптимального применения алгоритма лечения желчного перитонита с использованием неинвазивных методов , своевременности выполнения релапаротомии авторам удалось снизить послеоперационную летальность до 14,6%.
Похожие темы научных работ по клинической медицине , автор научной работы — Ибадильдин A.C., Шарунов Г.И.
Operation volume: cholecystectomy, sanation, dranaige of abdominal cavity; cholecystectomy, choledochotomy, external drainage choledochi; cholecystectomy, choledocholititomy, choledochoduadenoanastomosis, choledocholititomy with transduodenal papillosphincterotomy, plasty; elimination of internal cholic fi stula. As a result of an optimum application algorithm of diagnostic and peritonitis treatment, with application non-invasive methods, timeliness of performance relaparotomii the postoperative lethality has made 16,4%.
Текст научной работы на тему «Желчный перитонит: современные подходы к лечению»
Вестник хирургии Казахстана
Материалы научно-практической конференции, посвященной Дням КазНМУ. г. Алматы, 3.12. 2009 «Перитониты»
Желчный перитонит: современные подходы к лечению
Ибадильдин А.С., Шарунов Г.И
КазНМУ им. С.Д. Асфендиярова г. Алматы
Ключевые слова: желчный перитонит, релапаротомия. Резюме. Авторы анализируют результаты лечения 158 больных с желчным перитонитом.Женщин 105. мужчин 53. Объём операций: холецистэктомия(ХЭ) санация, дренирование брюшной полости; ХЭ, холедохотомия, наружное дренирование холедоха;ХЭ, холедохолитото-мия с трансдуоденальной папиллосфинктеротомией, пластикой; устранение внутреннего желчного свища. В результате оптимального применения алгоритма лечения желчного перитонита с использованием неинва-зивных методов , своевременности выполнения релапа-ротомии авторам удалось снизить послеоперационную летальность до 14,6%.
Keywords: a cholic peritonitis, relaparotomy.
Authors analyze results of 158 patients operated with a cholic
peritonitis, women 105, men 53.
Operation volume: cholecystectomy, sanation, dranaige of abdominal cavity; cholecystectomy, choledochotomy, external drainage choledochi; cholecystectomy, choledocholititomy, choledochoduadenoanastomosis, choledocholititomy with
Неослабевающий на протяжении последних десятилетий интерес хирургов к проблеме лечения больных с желчным перитонитом обусловлен целым рядом обстоятельств, прежде всего, тяжестью состояния больных, высокой летальностью при развитии перитонита после операций на печени, желчных протоках, поджелудочной железе (1,2,3,4,5,6). Летальность при данной патологии очень высока и составляет от 20,6% до 37,4% (Т. А.Малюгина, 1973
— 37,4%, Курбонов К.М, 2007 — 20,6%). Мы в своей работе придерживались классификации перитонита по В.С. Савельеву, М.И. Филимонову, Б.Р Гельфанду, 2000 (4).
Среди немногочисленных классификаций желчного перитонита заслуживает внимание классификация Т.А.Малюгиной (1973), которая различает прободной и пропотной желчный перитонит, в свою очередь, которые делятся на отграниченный и разлитой (распространённый по последней классификации). Разлитой и отграниченный перитонит имеют стадийное течение: острая, подострая и хроническая стадия.
— определение рациональной хирургической тактики при желчном перитоните.
Материал и методы исследования
Нами изучены особенности клинического течения, осложнений, результаты хирургического лечения у 158 больных с желчным перитонитом, находившихся в клиниках г. Алматы в 1977-1982 гг., в клинике ГКБ №7 за 1999-2009 гг.
На сегодняшний день в диагностике желчного перитонита значительная роль отводится динамическому УЗИ, лапароскопии, КТ брюшной полости. Женщин было 105 (66,5%), мужчин 53 (33,5%). Возраст больных колебался от
Негзг сездер: ет перитонит’1, релапаротомия. Авторлар ет nepumoHumiHe байланысты операция жасаган 158 наукастын корытындыларын талкылайды, онын шнде 105 эйел наукас, 53 ер наукас. Операция келeмi: холецистэктомия (ХЭ), ш куысын санациялау, дренаждау; ХЭ, холедохотомия, холедохты сыртка дренаждау; ХЭ, холедохолитотомия, ХДА; ХЭ, холедохолитотомия мен трансдуоденальды папил-лосфинктеротомия, пластикамен; iшкi ет жолынын жыланкезiн жою. Пepumoнummiн диагностикасын жэне емдеу алгоритм/’н ти/’мдi колдану нэтижеснде, инвазивт i емес эдстердi колдану жэне дер кезнде релапаротомия-ны орындау нэтижеснде елiм кеpсemкiшi 16,4% курады.
transduodenal papillosphincterotomy, plasty; elimination of internal cholic fistula.
^s a result of an optimum application algorithm of diagnostic and peritonitis treatment, with application non-invasive methods, timeliness of performance relaparotomii the postoperative lethality has made 16,4%.
20 до 80 лет, 57 больных (36,1%) составили лица пожилого и старческого возраста. В экстренном порядке поступило 136 (86,1%) больных, 22 (13,9%) госпитализированы в плановом порядке. Экстренные больные по срокам доставки в стационар распределились следующим образом: до 24 ч поступило 38 (24 %), после 24 ч- 120 (76%), что, конечно, отразилось на сроках и исходе лечения. Перитонит, как осложнение холецистита, наблюдался в 150 случаях (94,9%), как результат травмы печени и желчных протоков у 5 (3,2%), при панкреонекрозе у 3 (1,9%). Калькулёзный холецистит был у 146 (92,4%) больных, у 12 (7,6%) бескаменный. Желтуха с холангитом развилась при желчном перитоните у 47 больных (29,7%). Показатели билирубина колебались от 25 до 200 мкмоль/л. В комплекс лечения включалась интенсивная противовоспалительная терапия (цефалоспорины 4-го поколения, карбапенемы, метрид внутривенно), дезинтоксикационная, плазмаферез, ГБО.
Проведенные операции перечислены в таблице 1.
№ Операции Остр. холеци стит Хрон. холеци стит Трав -мы Панк-рео не -кроз Всего
1 Холецистэктомия, санация, дренирование брюшной полости (ХЭ) 107 7 3 1 118
2 ХЭ,холедохотомия, наружное дренирование холедоха 18 4 2 2 26
3 ХЭ, холедохолитотомия, ХДА 2 2 — — 4
4 ХЭ, холедохотомия с трансдуоденальн. папиллосфинктеротомией, пластикой — 6 — — 6
Журнал Национального научного центра хирургии им. А.Н. Сызганова
5 ХЭ,холедохолито-томия, устранение внутреннего желчн. свища 1 3 — — 4
6 Всего 128 22 5 3 158
По характеру воспалительного процесса больные распределились следующим образом: хронический калькулёз-ный холецистит у 22, флегмонозный холецистит у 79, гангренозный у 57 больных. По распространённости перитонита: местный у 116 больных (73,4%), (отграниченный 103 (88,8%), неотграниченный 13 (11,2%), распространенный у 42 больных (26,6%); по характеру экссудата: желчный у 24 больных, серозно-желчный у 78, гнойный у 56 больных. Основными причинами желчеистечения, скопления крови и развития послеоперационного желчного перитонита (ПЖП) у наших больных явились: 1) недостаточная герметизация раны желчного протока или ткани печени, недостаточный гемостаз; 2) недостаточность лигатуры пузырного протока, прорезывание; 3) операционная травма внепечёночных желчных протоков; 4) недостаточность швов печени и расхождение швов билиодигестивного анастомоза; 5) выпадение дренажа из просвета протока; 6) продолжающийся перитонит; 7) недоучёт вариантов анатомического развития желчных протоков, ходы Люшка и т.д; 8) наличие сопутствующей патологии: каллёзные пенетрирующие язвы двенадцатиперстной кишки, развитие панкреонекроза.
Клиника ПЖП специфична, в отличие от гнойного перитонита, так лейкоцитоз и сдвиг формулы влево у наших больных развились через 1-2 суток после развития перитонита. В диагностике ПЖП помогает выделение желчи из дренажей брюшной полости, у 15 больных на УЗИ диагностировано наличие свободной жидкости в брюшной полости. В 3 случаях диагноз установлен на КТ брюшной полости. При постановке диагноза ПЖП проводилась срочная релапаротомия. Повторная операция в данном случае не должна быть минимальной и ограничиваться в основном релапаротомией и тампонадой с дренированием брюшной полости.
Релапаротомия у наших больных проведена у 12 пациентов (7,6%). По поводу местного желчного перитонита релапаротомию выполнили 6 больным, при распространенном у 6 больных. При местном перитоните у больных, перенесших операцию на желчном пузыре и желчных протоках, произведены следующие операции: ушивание ложа желчного пузыря — 2, дренирование подпечёночного пространства и вскрытие абсцесса печени -1, дренирование холедоха — 2, повторное установление дренажа в общий желчный проток -1.В 2-х наблюдениях распространённый перитонит возник в результате травмы печени, при закрытой травме живота, подпечёночной гематоме. В послеоперационном периоде в одном случае наблюдалось развитие распространенного перитонита, что потребовало релапаро-томии, через несколько дней ререлапаротомия с резекцией желудка, гастроэнтероанастомозом по поводу хронической язвы 12-перстной кишки с пенетрацией в поджелудочную железу и перфорацией с развитием распространённого желчного перитонита.У 4-х больных с распространённым перитонитом, возникшем после операции на желчном пузыре и желчных путях, релапаротомия в одном случае вследствие соскальзывания лигатуры пузырного протока в послеоперационном периоде, в другом случае в связи с несостоятельностью билиодигестивного анастомоза при раке поджелудочной железы, одна релапаротомия
в связи с повторным установлением дренажа в общий желчный проток, 1 релапаротомия при продолжающемся перитоните вследствие каллёзной язвы 12-перстной кишки с пенетрацией в поджелудочную железу, развитием панкреонекроза.В послеоперационном периоде 2 больных умерли от интоксикации, прогрессирующего перитонита и полиорганной недостаточности.
При релапаротомии по поводу местного или намечающегося распространенного желчного перитонита в первые часы и даже первые сутки, когда не определяется абдоминальный сепсис, а воспалительно-деструктивные изменения в стенке желчных протоков или в паренхиме печени не выражены и состояние больного позволяет провести расширенное вмешательство, оно является безусловно обоснованным и оправданным.
При желчном перитоните в послеоперационном периоде умерло 23 из 158 больных, что составило 14,6%. Основным средством профилактики ПЖП является рациональная патогенетически обоснованная хирургическая тактика и щадящая техника оперативного вмешательства на печени и желчных путях, должен быть неукоснительно соблюден принцип анатомического выделения сосудис-тосекреторных элементов печени с адекватным гемо- и желчестазом, а также беспрепятственного оттока желчи в кишечник и исключения возможности случайного нарушения целостности желчных протоков.
Таким образом желчный перитонит, несмотря на успехи хирургии и анестезиологии, продолжает оставаться одним из тяжёлых осложнений после операций на печени, желчных путях, 12-перстной кишки и поджелудочной железе. В целях ранней диагностики перитонита показано проведение динамического УЗИ, лапароскопии и КТ брюшной полости. Оптимальным при релапаротомии по поводу желчного перитонита является ликвидация или отграничение источника перитонита, дренирование общего желчного протока и тонкого кишечника, санация и дренирование брюшной полости, при необходимости программированная ревизия и санация брюшной полости.
В условиях перитонита без признаков абдоминального сепсиса и стабильном состоянии больного показано выполнение радикальных операций.
1. Ш.Н.Абдулаев, П.И .Коркан, Г.И.Шарунов «О степени печёночной недостаточности у больных желчным перитонитом». Тезисы докладов по эзофагогастродуоденальному кровотечению и разлитому гнойному перитониту. IV съезд республик Средней Азии и Казахстана 22-24 июня 1982 г., Алма-Ата,1982.
2. Проф. К.М.Курбонов, к.м.н Н.М.Даминова « Диагностика и тактика лечения послеоперационного желчного перитонита». Хирургия 2007; 8; стр 38-42.
3. А.С.Ибадильдин, Г.И.Шарунов и др. «Симультанные операции при калькулёзном холецистите». Клиническая медицина т.9, часть 2.Великий Новгород-Алматы, 2003.
4. Перитонит. Под редакцией В.С.Савельева, Б.Р.Гельфанда, М.И.Филимонова. М; 2006.
5. Руководство по неотложной хирургии органов брюшной полости.
Под редакцией В.С.Савельева. М; 2004.стр 461-522.
6. А.А.Шалимов, В.Ф.Саенко «Хирургия кишечника». Киев, «Здоровье» 1977; стр 234-236.
7. Проф .Б.К.Шуркалин, к.м.н А.П.Фаллер, проф. В.А.Горский «Хирургические аспекты лечения распространённого перитонита» Хирургия ,2007;2, стр 24-28.
Желчный перитонит
Желчный перитонит — это тяжелое воспалительное заболевание брюшины, вызванное поступлением желчи в полость живота. Клинические проявления развиваются стремительно: возникает острая интенсивная боль в правом подреберье, рвота, вздутие живота, гипотония и тахикардия, нарастают симптомы интоксикации. Общее состояние пациента ухудшается вплоть до нарушения сознания (сопора, ступора). Диагностика заключается в проведении хирургического осмотра, лабораторных анализов, УЗИ, обзорной рентгенографии и МСКТ брюшной полости. Лечение комбинированное. В экстренном порядке выполняют хирургическое вмешательство с устранением источника перитонита, назначают антибиотики, обезболивающие и противошоковые препараты, парентеральные растворы.
- Причины
- Патогенез
- Классификация
- Симптомы желчного перитонита
- Осложнения
- Диагностика
- Лечение желчного перитонита
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Желчный перитонит — осложнение воспалительных и деструктивных заболеваний органов билиарной системы, вызванное излитием желчи в брюшную полость. Распространённость патологии составляет 10-12% от всех перитонитов. Болезнь относится к жизнеугрожающим состояниям, встречается в практике врачей различных специальностей: гастроэнтерологов, абдоминальных хирургов, реаниматологов. Пристальное внимание к данной патологии связано с высоким уровнем смертности, тяжелым состоянием пациентов и сложностью ранней диагностики. Несмотря на бурное развитие хирургии, летальность остается высокой, варьирует от 20 до 35% в зависимости от причин перитонита. У мужчин заболевание регистрируется в 2-2,5 раза чаще, чем у женщин.

Причины
Среди предрасполагающих факторов, увеличивающих риск развития деструктивной патологии желчного пузыря и желчевыводящих путей, выделяют: длительное течение сахарного диабета, атеросклероз сосудов, анемию, пожилой и старческий возраст, системные и аутоиммунные заболевания, частые обострения хронического панкреатита. К непосредственным причинам формирования билиарного перитонита относят:
- Заболевания желчного пузыря. Вовремя не диагностированный флегмонозный и гангренозный холецистит приводит к прободению желчного пузыря и излитию содержимого в брюшную полость. Данное состояние встречается с частотой 6-7 %.
- Хирургические вмешательства на желчных путях. Реконструктивные операции и вмешательства с наложением анастомозов могут привести к нарушению герметичности желчных протоков из-за несостоятельности швов, неплотно зажатой клипсы. В этом случае происходит подтекание желчи и развитие перитонита. Данное осложнение может возникнуть при нарушении техники выполнения пункционной биопсии печени или чрезпеченочного дренирования билиарных протоков.
- Травмы печени или желчевыводящих путей. В результате травматического повреждения различного генеза (ножевое, огнестрельное ранение) нарушается целостность стенки желчного пузыря, холедоха с истечением желчи в живот.
- Желчнокаменная болезнь. Длительное нахождение конкрементов в холедохе приводит к формированию пролежней и перфорации желчного протока с излитием желчи.
Крайне редко заболевание развивается без определенной причины в результате повышения давления и микронадрывов в желчных протоках на фоне тяжелого воспаления поджелудочной железы, спазма сфинктера Одди, эмболии сосудов, кровоснабжающих желчный пузырь и холедох.
Патогенез
Желчь образуется в клетках печени и по пузырному протоку поступает в желчный пузырь. В ее состав входят желчные кислоты, пигменты (билирубин, лецитин и др.), небольшое количество ферментов (амилаза, липаза), аминокислоты и неорганические вещества (натрий, калий и др.). Желчь имеет агрессивную щелочную среду. При попадании в брюшную полость вызывает вначале раздражение и воспаление брюшины, а затем и некроз стенок брюшной полости, паренхиматозных органов. Дальнейшее воздействие желчи приводит к всасыванию ее компонентов в кровь и развитию интоксикации. В печени и почках формируются дегенеративные процессы: возникает отек, белковая и жировая дистрофии с исходом в некроз.
Классификация
Желчный перитонит может быть прободным и пропотным. В последнем случае заболевание развивается вследствие фильтрации желчи через стенку желчного пузыря в брюшную полость. В абдоминальной хирургии выделяют острую, подострую и хроническую форму болезни. Исходя из распространённости патологического процесса, различают:
- Отграниченный (местный) перитонит. Под данным состоянием подразумевается скопление желчного содержимого в карманах брюшины или формирование отграниченного образования (инфильтрата, абсцесса).
- Разлитой (распространённый) перитонит. В патологический процесс вовлекаются больше 2-х анатомических областей брюшной полости. Данный вариант является наиболее опасным и чаще приводит к серьезным осложнениям.
Симптомы желчного перитонита
Клиническая картина болезни зависит от скорости проникновения и количества поступившей в брюшную полость желчи, площади поражения. Медленное излитие билиарного содержимого приводит к развитию хронического и подострого перитонита со слабовыраженными симптомами. Быстрое проникновение желчи в перитонеальное пространство приводит к ярко выраженной симптоматике с резким ухудшением состояния больного. В течение заболевания выделяют несколько стадий.
1 стадия (начальная) манифестирует через несколько часов после выхода желчи из желчных путей. В этот период развиваются воспалительные изменения брюшины, формируется серозный или серозно-фибринозный выпот. Появляются острые режущие или колющие боли в правом подреберье, иррадиирующие в правую лопатку, ключицу. Отмечается рефлекторная рвота, отрыжка, изжога. Состояние больного резко ухудшается: пациент принимает вынужденное положение на правом боку с приведенными к животу ногами, лицо бледное, выступает холодный пот, повышается ЧСС, появляется одышка. Температура тела может оставаться нормальной или слегка повышенной. При пальпации живот болезненный во всех отделах, выявляется напряжение мышц. Отмечаются диспепсические явления: вздутие живота, запор.
2 стадия (токсическая) развивается через 1-2 суток после начала болезни. Нарастает интоксикация, воспалительный процесс приобретает генерализованную форму. Общее состояние больного ухудшается: уровень сознания — ступор-сопор с периодами возбуждения, возникает частая рвота, сухость во рту. Рвотные массы имеют бурый цвет и неприятный запах. Кожа влажная и бледная, отмечается акроцианоз. Дыхание становится поверхностным, частым. Отмечается гипотония, умеренная тахикардия. Повышается температура тела до 39-40° С, язык сухой с бурым налетом. Живот при пальпации напряжен, резко положительные симптомы Щеткина—Блюмберга, Кера, Ортнера-Грекова, Мюсси и др. Стул отсутствует, газы не отходят, появляется олигурия.
3 стадия (терминальная) желчного перитонита формируется на 2-3 сутки. Характеризуется крайне тяжелым состоянием. Пациент в сопоре, периодически вскрикивает, лицо землистого цвета, глаза впалые, черты заострены. Дыхание аритмичное, поверхностное, пульс нитевидный, выраженная гипотония. Живот вздут, пациент не реагирует на пальпацию, при аускультации перистальтика отсутствует, развивается анурия.
Осложнения
Длительное течение желчного перитонита приводит к проникновению желчных кислот в кровь, возникновению холемии. Распространение инфекции и генерализация воспалительного процесса ведет к формированию сепсиса и инфекционно-токсического шока. Билиарный перитонит вызывает нарушение работы почек и печени с развитием почечно-печеночной недостаточности.
Диагностика
Постановка правильного диагноза осуществляется абдоминальным хирургом, часто вызывает трудности из-за стремительного развития симптомов болезни и отсутствия специфической клинической картины. Заболевание относится к неотложной патологии, требует проведение быстрой рациональной диагностики и экстренного лечения. Диагностика желчного перитонита состоит из нескольких этапов:
- Осмотра абдоминального хирурга. Специалист проводит опрос пациента на предмет заболеваний желчного пузыря, операций в анамнезе и др. Затем выполняет физикальный осмотр (пальпация, перкуссия и аускультация живота) и назначает инструментальные и лабораторные исследования.
- УЗИ брюшной полости. Позволяет выявить жидкость в абдоминальной полости, наличие инородного образования (абсцесса, кисты), камней холедоха, изменение формы и конфигурации желчного пузыря.
- Обзорная рентгенография брюшной полости. Обнаруживает изменения, вызванные перфорацией желчного пузыря или холедоха, определяет свободный газ, кишечную непроходимость. Косвенными признаками перитонита служат ограниченная экскурсия диафрагмы и наличие выпота в плевральных синусах.
- МСКТ органов брюшной полости. Наилучшим образом визуализирует патологические изменения со стороны желчевыводящих путей и желчного пузыря.
- Лабораторные исследования. В ОАК отмечается лейкоцитоз, повышение СОЭ, анемия. В биохимическом анализе крови повышается уровень АЛТ, АСТ, билирубина, ЩФ, амилазы и др.
Дифференциальная диагностика проводится с перитонитом, вызванным панкреонекрозом, прободной язвой 12-перстной кишки и желудка и др. Часто причину развития перитонита удается обнаружить только интраоперационно. Боли в животе часто дифференцируют с острым аппендицитом, холециститом, правосторонним паранефритом и желчнокаменной коликой.
Лечение желчного перитонита
Тактика лечения зависит от первоначального заболевания, объема поражения и общего состояния пациента. На всех стадиях болезни проводят экстренное хирургическое вмешательство, направленное на избавление от патологии, приведшей к развитию перитонита (прободение желчного пузыря, несостоятельность операционных швов и др.). При поражениях желчевыводящих путей выполняют холецистэктомию или холедохотомию, дренирование билиарного протока, наложение повторного анастомоза, обязательное дренирование и ревизию брюшной полости.
При идиопатической форме заболевания ограничиваются санацией и дренированием абдоминальной полости. Наряду с операцией пациенту показано проведение дезинтоксикационной, комбинированной антибактериальной, противовоспалительной и обезболивающей терапии. Больные должны находиться в условиях реанимационного отделения.
Прогноз и профилактика
Прогноз желчного перитонита зависит от распространённости и запущенности патологического процесса. При выполнении операции на начальном этапе болезни прогноз чаще благоприятный. Формирование разлитого перитонита с развитием сепсиса может привести к летальному исходу даже после проведенного вмешательства. Профилактика билиарного перитонита заключается в своевременной диагностике и лечении хронических заболеваний желчевыводящих путей, тщательном наблюдении за больными, проведении УЗИ-контроля в период реабилитации после операций на брюшной полости.
Осложнения острого холецистита
Значительно ухудшается клиническое течение ОХ и прогноз при развитии его осложнений.
Одним из наиболее частых осложнений ОХ является образование перивезикального инфильтрата, как правило, на 3-4 сутки заболевания вследствие перехода воспалительного процесса за пределы серозной оболочки стенки ЖП. Характерными его признаками являются тупая боль, наличие плотного опухолевидного образования с нечеткими контурами в правом подреберье. При прогрессировании заболевания развивается перивезикальный абсцесс, который клинически проявляется ухудшением общего состояния больного, повышением температуры тела, лихорадкой, прогрессирующей интоксикацией.
Желчный перитонит
Желчный перитонит – одно из наиболее тяжелых осложнений ОХ. Из множества его классификаций наиболее принятой и признанной является та, в основу которой положены два критерия: клинический и анатомический.
В соответствии с такой классификацией выделяют две формы желчного перитонита:
■ Перфоративный, развивающийся вследствие воспалительной деструкции и перфорации стенки ЖП, преимущественно в области его дна, где кровоснабжение наименее интенсивное, либо из-за развития пролежня стенки ЖП или желчных протоков, причиной которого являются желчные конкременты.
■ Желчный перитонит как следствие диффузии (фильтрации) желчи в брюшную полость через стенку ЖП вследствие ее воспалительных или деструктивных изменений.
Перфоративный желчный перитонит
Данное осложнение развивается в 3-5% случаев заболевания, проявляясь клиническими признаками катастрофы в брюшной полости. Перфорация ЖП происходит при наличии гангренозных изменений в его стенке у больных, госпитализированных со значительным опозданием, при неоправданно продолжительном периоде наблюдения или консервативного лечения в стационаре, из-за снижения защитных и пластических свойств брюшины и др. При поздней госпитализации, особенно у больных преклонного и старческого возраста, момент перфорации может быть пропущен.
Как правило, перфорация проявляется внезапным усилением боли, увеличением ее интенсивности, появлением симптомов раздражения брюшины в правом подреберье с последующим ее распространением по правому фланку. В момент перфорации, особенно при эмпиеме ЖП, возможно развитие коллапса. Перфорация может произойти в смежные органы (желудок, ДПК, тонкую кишку и другие) с регрессом клинических симптомов или в большой сальник с последующим развитием подпеченочного или паравезикального инфильтрата и/или абсцесса. У 70-75 % пациентов осложнения появляются на 3-4 сутки заболевания.
В генезе дальнейшего клинического течения патологического процесса существенными являются следующие факторы:
- 1. Характер содержимого ЖП (инфицированная желчь, гной, слизь, фибрин), его количество, скорость истечения.
- 2. Место истечения желчи (свободная брюшная полость, в область паравезикального инфильтрата с последующим развитием паравезикального абсцесса, в забрюшинное пространство).
- 3. Состояние больного (возраст, характер основного заболевания, сопутствующие заболевания).
Клинические проявления желчного перитонита характеризуются двумя группами симптомов – общими и местными.
Местные признаки при перфоративном желчном перитоните четко выражены у большинства больных. Среди них – напряжение мышц передней брюшной стенки, положительный симптом Щеткина – Блюмберга в правом подреберье, вздутие живота, наличие увеличенного болезненного ЖП или инфильтрата в правом подреберье при пальпации, ослабление или отсутствие перистальтики кишечника. В ранней диагностике желчного перитонита важным критерием является преобладание общих симптомов над местными. При выраженном желчном перитоните нехарактерными являются изменения в периферической крови.
К общим признакам желчного перитонита относятся: кратковременная гипертермия с последующим критическим снижением температуры тела через 8-12 час. или, наоборот, внезапная гипертермия с лихорадкой и желтухой, что является тревожным сигналом, свидетельствующим о развитии гнойного холангита, абсцедирования в зоне накопления желчи; признаки сердечно-сосудистой (нарушение гемодинамики, нарушения ритма сердечной деятельности, что особенно опасно для пациентов с гипертонической, ишемической болезнью сердца), дыхательной (одышка, увеличение частоты дыхания, цианоз кожи лица, конечностей, видимых слизистых оболочек), печеночно-почечной (обычно развивается на 3-5 сутки заболевания и проявляется энцефалопатией, нарастающей слабостью, вялостью, адинамией и др.) недостаточности. Нередко отмечается прогрессирующая желтуха с относительной брадикардией, уменьшением диуреза. По данным лабораторного исследования обнаруживаются повышение уровня билирубина, остаточного азота, мочевины, активности трансаминаз и др.
При желчном выпотном перитоните у большинства пациентов течение заболевания более благоприятное, с преобладанием в клинической картине ранних местных симптомов. Только в поздней стадии заболевания присоединяются более тяжелые клинические проявления желчного перитонита, печеночно-почечная недостаточность разной степени выраженности (у 60 % больных).
Как развиваются клинические проявления желчного перитонита
Желчный перитонит — тяжелое воспалительное заболевание. От других перитонитов его отличает ярко выраженная клиническая картина, вызванная попаданием желчи в брюшную полость. Состояние пациента быстро ухудшается, сопровождается нарушением сознания, острой интенсивной болью в левом подреберье, рвотой, вздутием живота, скачками артериального давления. Для устранения признаков желчного перитонита требуется комбинированное лечение. Первый этап включает экстренное хирургическое вмешательство и санацию брюшины, а второй — курс антибиотиков. Эффективность терапии определяется своевременностью обращения в клинику. Лучше всего перитонит поддается лечению на ранней стадии развития.
Этиология и патогенез заболевания
 Желчь — биологическая жидкость, выделяемая клетками печени. Она имеет агрессивную щелочную среду. В состав входят желчные кислоты, пигменты, ферменты, аминокислоты и неорганические соединения.
Желчь — биологическая жидкость, выделяемая клетками печени. Она имеет агрессивную щелочную среду. В состав входят желчные кислоты, пигменты, ферменты, аминокислоты и неорганические соединения.
Попадая в брюшную полость, желчь вызывает раздражение её стенок. Затем возникает воспалительная реакция, которая со временем перерастает в перитонит. Если не устранить проблему, патологические компоненты через кровь разносятся по всему организму. Завершающим этапом патогенеза заболевания является некроз стенок брюшной полости, дегенеративные процессы в органах выделительной системы, тяжелая форма интоксикации.
Основные причины, по которым происходит развитие желчного перитонита:
- Острый холецистит. Воспаление желчного пузыря флегмонозного или гангренозного типа приводит к прободению органа и разлитию его содержимого в полость живота.
- Хирургические вмешательства. Различные процедуры (полостная операция, биопсия, дренирование) нарушают герметичность желчных протоков и пузыря, что может привести к протеканию их содержимого.
- Травмирование печени, желчевыводящих путей. В результате механического повреждения нарушается целостность органов и желчь вытекает в брюшную полость.
- Желчнокаменная болезнь. При длительном нахождении камней в протоках формируются пролежни или происходит прободение холедоха с излитием желчи.
Также риск поражения брюшины увеличивается в пожилом и старческом возрасте, при атеросклерозе, анемии, печеночной колике, длительном течении сахарного диабета, хроническом панкреатите, системных и аутоиммунных заболеваниях.
Крайне редко болезнь возникает без повода, например, при резком повышении давления или микронадрывах в желчных протоках на фоне хронического панкреатита, эмболии сосудов, снабжающих кровью желчный пузырь и холедох, или мышечного спазма.
Классификация перитонита
Желчный перитонит классифицируют на прободной и пропотной. Если в первом случае герметичность желчного пузыря нарушается, то во втором стенка внутреннего органа служит фильтром для желчи.
По распространенности патологический процесс бывает:
- Местным (отграниченным). Желчное содержимое скапливается в карманах брюшины или образует абсцесс, инфильтрат с четкими границами.
- Разлитым (распространенным). Поражение охватывает одновременно две и более анатомических областей. Чревато серьезными осложнениями, летальным исходом.
Перитонит может иметь несколько форм развития. Среди них хроническая, острая и подострая.
Симптомы патологии
 Клиническая картина заболевания отличается в зависимости от количества разлившейся жидкости, скорости проникновения в париетальное пространство, локализации. Основные симптомы перитонита желчного пузыря:
Клиническая картина заболевания отличается в зависимости от количества разлившейся жидкости, скорости проникновения в париетальное пространство, локализации. Основные симптомы перитонита желчного пузыря:
- длительная боль в правом подреберье;
- повышение температуры тела до 39 градусов;
- озноб;
- нарастающая одышка;
- изжога и отрыжка с желчью;
- тошнота, рвота;
- сухость во рту;
- отсутствие аппетита;
- желтушность кожи.
При разрыве желчного пузыря боль резкая, «кинжальная». Она может отдавать в плечо, лопатку. Чтобы купировать болевой синдром, пациент вынужденно принимает скрученное положение. Наименьший дискомфорт ощущается на правом боку, с поджатыми к животу коленями. Одновременно наблюдается вздутие живота, задержка стула.
Острая форма воспаления характеризуется тяжелой интоксикацией, которая достигает своего пика на 2-3 сутки. В медицине выделяют несколько стадий развития патологии:
- Начальная. Длится первые 5-6 часов. Мышцы передней стенки брюшины пребывают в напряжении. Появляются острые кинжальные боли в правом подреберье с иррадиацией в спину. Также повышается температура, нарушается стул, выступает липкий пот.
- Токсическая. Развивается на 1-2 сутки после начала патологического процесса. Отмечается сухость во рту, влажность и бледность кожи, частая рвота, гипотония, умеренная тахикардия. На языке присутствует белый налет.
- Терминальная. Формируется на 2-3 день. Пациент пребывает в крайне тяжелом состоянии. Симптоматика сохраняется. Сознание спутанное, глаза впалые, лицо землистого цвета.
Медленное течение приводит к развитию хронической или подострой формы болезни со слабовыраженными клиническими проявлениями.
Диагностика желчного перитонита
 Первый этап диагностики желчного перитонита — физический осмотр. При ощупывании брюшной полости наблюдаются симптомы Керы, Грекова-Ортнера, Мерфи и Мюсси-Георгиевского. Правая половина живота не участвует в дыхании.
Первый этап диагностики желчного перитонита — физический осмотр. При ощупывании брюшной полости наблюдаются симптомы Керы, Грекова-Ортнера, Мерфи и Мюсси-Георгиевского. Правая половина живота не участвует в дыхании.
Для получения информации о составе патологической жидкости и зонах её локализации, проводят ряд анализов. К ним относятся:
- анализ крови;
- анализ мочи;
- УЗИ брюшной полости;
- ЭКГ;
- рентген брюшной полости;
- лапароскопия.
Из-за схожести симптомов с другими острыми заболеваниями брюшной полости в обязательном порядке применяется дифференциальная диагностика. Методика позволяет исключить воспаление аппендицита, холецистит, панкреатит, прободную язву 12-перстной кишки и желудка, желчнокаменную колику и поставить правильный диагноз.
Методы терапии
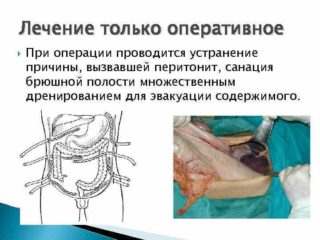 Лечение желчного перитонита проводится в условиях стационара. При выборе эффективной тактики учитываются причины заболевания, объем поражения, общее состояние пациента. Основная цель терапии — устранить острые симптомы, вывести патологическую жидкость из брюшной полости.
Лечение желчного перитонита проводится в условиях стационара. При выборе эффективной тактики учитываются причины заболевания, объем поражения, общее состояние пациента. Основная цель терапии — устранить острые симптомы, вывести патологическую жидкость из брюшной полости.
На всех стадиях воспаления применяется экстренное оперативное вмешательство. Во время процедуры выполняется эктомия желчного пузыря или желчных путей, санация брюшной полости. Если можно сохранить пораженные органы, обходятся дренированием.
За 1-2 часа перед операцией пациенту вводят противошоковые, антибактериальные, противовоспалительные и обезболивающие препараты. После вмешательства медикаменты используют в меньших дозировках для предотвращения рецидива.
Во время реабилитационного периода показана диета при перитоните желчного пузыря. Питание исключает употребление жирной, острой, жареной пищи. Под запретом алкогольные и газированные напитки, консервы, копчености. Отдавать предпочтение следует кашам, овощным супам, нежирному мясу и рыбе, растительным маслам холодного отжима, травяным чаям.
Большая часть больных имеет положительный прогноз выздоровления. Для профилактики желчного перитонита достаточно регулярно проходить медицинский осмотр и не затягивать с обращением к врачу при возникновении симптомов.
Самым опасным последствием попадания желчи в брюшную полость является тяжелая интоксикация. Проникновение желчных кислот в кровь провоцирует заражение крови, холемию, сепсис, нарушение работы почек и печени. В крайней степени осложнения возможен летальный исход.
Желчный перитонит: симптомы и лечение
Желчный перитонит — это достаточно тяжело протекающее патологическое состояние, при котором в брюшине развивается воспалительная реакция, обусловленная воздействием на нее желчи, попавшей в брюшную полость. Такое заболевание всегда имеет вторичную природу. Другими словами, оно выступает в качестве осложнения имеющихся патологий со стороны билиарной системы.
Среди всех перитонитов на долю желчной формы приходится около двенадцати процентов. При этом мужчины в несколько раз чаще женщин сталкиваются с данным патологическим процессом. Это заболевание считается жизнеугрожающим. И хотя медицина в последние годы поднялась на значительно более высокий уровень, количество летальных исходов колеблется от двадцати до тридцати процентов. Наиболее опасными осложнениями такой болезни являются септическое состояние, инфекционно-токсический шок (ИТШ), а также недостаточность печени и почек.
Чаще всего к развитию желчного перитонита приводят воспалительные изменения со стороны желчного пузыря. В данном случае речь идет конкретно о флегмонозной и гангренозной формах холецистита, которые вовремя не были диагностированы и пролечены. В результате деструктивного воспалительного процесса стенка желчного пузыря может перфорировать, и желчь начинает изливаться в брюшную полость. Частота встречаемости этого нарушения составляет около семи процентов.
На втором месте среди всех причин стоят различные хирургические вмешательства проведенные на желчевыводящей системе. В том случае, если были наложены не совсем качественные швы или в ходе операции произошло повреждение стенки желчевыводящих путей, существует риск того, что желчь начнет вытекать из них в брюшную полость. Травмирующие воздействия на органы, относящиеся к желчевыводящей системе, также нередко становятся причиной возникновения этой болезни. Еще одним предрасполагающим фактором являются камни, образующиеся в желчном пузыре.
Желчный перитонит начинает формироваться после того, как желчь поступила в брюшную полость. За счет ее щелочной среды брюшина подвергается раздражающему воздействию, что способствует развитию воспалительной реакции. Через некоторое время в брюшной полости и органах, располагающихся в ней, возникают некротические изменения. Желчь еще больше накапливается и просачивается в кровь, что ведет к нарастанию общего интоксикационного синдрома.
В зависимости от характера своего течения данный патологический процесс может быть острым или хроническим. Наиболее ярко протекает именно острая форма, которая как раз и угрожает жизни больного человека. Хроническое течение встречается достаточно редко.
Помимо этого, желчный перитонит делится на отграниченную и разлитую разновидности. При отграниченной разновидности воспалительные изменения локализуются в какой-либо одной конкретной области. Разлитая разновидность подразумевает под собой поражение более двух анатомических областей. В плане прогноза разлитая разновидность является гораздо более неблагоприятной.
Симптомы при желчном перитоните
Интенсивность симптомов при этом заболевании напрямую зависит от того, насколько быстро желчь поступает в брюшную полость. При ее медленном истечении развивается хронический воспалительный процесс. Однако чаще всего, как мы уже сказали, клиническая картина нарастает внезапно и стремительно.
Принято выделять три этапа. Первый называется начальным. Воспаление постепенно прогрессирует, что сопровождается острыми болями, имеющими колющий или режущие характер и локализующимися в области правого подреберья. Болевой синдром, как правило, распространяется в спину. Больной человек начинает предъявлять жалобы на сильную тошноту, переходящую в рвоту, и изжогу. Отмечается нарастающее ухудшение общего состояния пациента. Его кожные покровы бледнеют и покрываются холодным потом, а частота сердечных сокращений ускоряется. При пальпаторном обследовании обнаруживаются выраженная болезненность и вздутие живота.
Примерно через одни или двое суток наступает второй этап — токсический. На первое место в клинической картине выходят симптомы, указывающие на общую интоксикацию организма. Температура тела повышается до фебрильных значений, что нередко сопровождается нарушением сознания. Приступы рвоты становятся еще более частыми, дыхание приобретает учащенный и поверхностный характер. Артериальное давление понижается, а пульс еще больше ускоряется. Живот резко вздут, присутствуют положительные синдромы раздражения брюшины. Возникает задержка стула и мочи.
Все завершается терминальным этапом, который наступает примерно на третьи сутки. Отмечаются такие симптомы, как заторможенность пациента и отсутствие реакции на внешние раздражители, аритмичность дыхания и значительное снижение артериального давления. Пульс становится нитевидным. Выслушать перистальтику в ходе аускультации невозможно. Постепенно формируются осложнения, который могут стать причиной летального исхода.
Диагностика и лечение болезни
Данную болезнь можно заподозрить уже на основании жалоб и общего осмотра больного человека. В обязательном порядке необходимо провести пальпаторное обследование живота. Из дополнительных методов используются ультразвуковое исследование, обзорная рентгенография и мультиспиральная компьютерная томография. Достаточно информативными являются общий и биохимический анализы крови.
Лечение желчного перитонита подразумевает под собой немедленное проведение хирургического вмешательства. Брюшную полость санируют и дренируют, параллельно устраняя основную патологию, приведшую к развитию воспалительного процесса в брюшине. План лечения дополняется дезинтоксикационными мероприятиями, антибактериальными и противовоспалительными средствами.
Профилактика развития желчного перитонита
Основными методами профилактики этого патологического состояния являются своевременное лечение воспалительных заболеваний со стороны желчевыводящей системы, а также тщательное медицинское наблюдение после проведенного хирургического вмешательства.
Использованы фотоматериалы Shutterstock
Вы много читаете, и мы это ценим!
Оставьте свой email, чтобы всегда получать важную информацию и сервисы для сохранения вашего здоровья