Язва желудка. Причины, симптомы, современная диагностика и эффективное лечение
Язва желудка (язвенная болезнь желудка) — является одной из самых распространённых заболеваний желудочно-кишечного тракта, характеризуется, образованием дефекта небольших размеров (до 1 см, редко больше) на слизистой (иногда и подслизистой) оболочке желудка, в результате агрессивного действия на слизистую некоторых факторов (соляная кислота, желчь, пепсин). Является хроническим заболеванием, поэтому чередуется периодами обострениями (чаще всего весной и/или осенью) и ремиссиями (утихание симптомов). Язва желудка является необратимым заболеванием, так как, на участке слизистой желудка, поражённый язвой, образуется рубец, а он не обладает функциональной способностью (выделение желудочного сока), даже после лечения.
Язвенной болезнью желудка болеют, примерно около 10-12% взрослого населения, около 400-500 случаев заболевания, приходится на 100 тысяч населения. В странах СНГ около 12 случаев, приходится на 10 тысяч населения. Чаще, заболевание встречается среди городского населения, возможно, это связанно с психоэмоциональным фактором и питанием. Мужчины, болеют язвенной болезнью чаще, чем женщины. Женщины, чаще заболевают в среднем возрасте (во время менопаузы), связанно с гормональной перестройкой организма.
Анатомия и физиология желудка
Механизм образования язвы желудка
Язва желудка, представляет собой дефект слизистой оболочки желудка, редко ˃1см (иногда подслизистой), окружённый воспалительной зоной. Такой дефект образуется, в результате действия некоторых факторов, которые приводят к дисбалансу между защитными факторами (желудочная слизь, гастрин, секретин, гидрокарбонаты, слизисто-эпителиальный барьер желудка и другие) слизистой желудка и факторами агрессии (Helicobacter Pylori, соляная кислота и пепсин). В результате действия некоторых причин, происходит ослабление действия и/или снижение выработки защитных факторов и усиление выработки факторов агрессии, в результате чего не резистентный участок слизистой желудка, подвергается воспалительному процессу, с последующим образованием дефекта. Под действием лечения, дефект зарастает соединительной тканью (образуется рубец). Участок, на котором образовался рубец, не обладает функциональной способностью (секреторной функцией).
Причины язвы желудка
Факторы, приводящие к образованию язвы желудка
- Нервно – эмоциональное перенапряжение, приводит к повышению выделения желудочного сока (соляной кислоты);
- Генетическая предрасположенность к образованию язвы желудка, включающая наследственное повышение кислотности;
- Курение, употребление алкогольных напитков, кофе, никотин и этиловый спирт стимулируют образование желудочного сока, тем самым повышая кислотность;
- Наличие предъязвенного состояния (хронический гастрит), хроническое воспаление слизистой желудка, приводит к образованию дефектов в виде язв;
- Нарушенный режим питания: еда в сухомятку, длительные перерывы между приёмами еды, приводят к нарушению выделения желудочного сока;
- Злоупотребление кислой, острой и грубой пищи, приводят к стимуляции выделения желудочного сока, и возможное образования воспаления и дефектов слизистой желудка;
- Длительный приём медикаментов, которые оказывают разрушительное действие на слизистую желудка. К таким медикаментам относятся: нестероидные противовоспалительные препараты (Аспирин, Ибупрофен и другие), глюкокортикоиды (Преднизолон) и другие.
Симптомы язвы желудка в период обострения
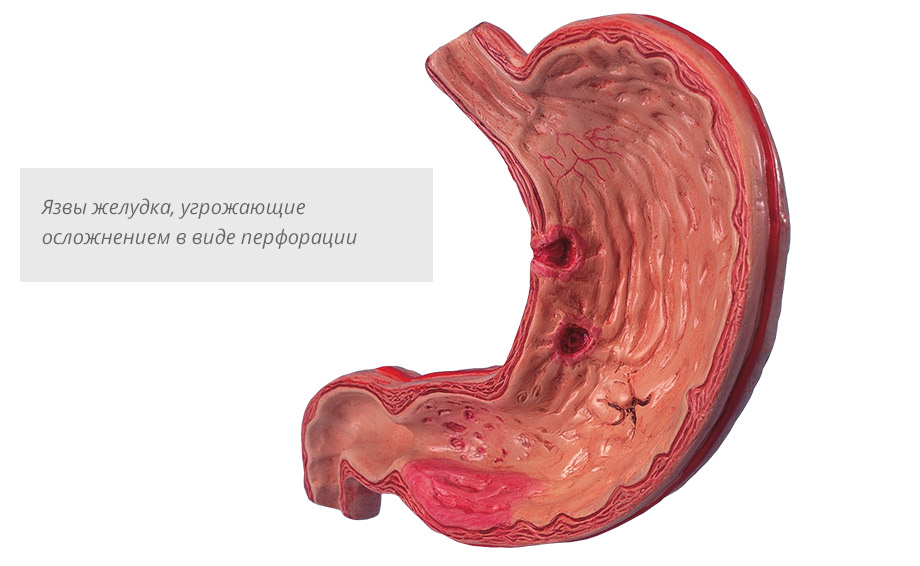
Осложнения язвы желудка, прободная язва желудка (перфорация язвы)
Диагностика язвенной болезни желудка
Для диагностики язвенной болезни желудка очень важно тщательно собрать анамнез (жалобы больного, появление боли связанные с приёмом пищи, наследственную предрасположенность, сезонность).
При объективном обследовании больного – пальпация живота, наблюдается напряжение брюшной стенки в подложечной области и в левом подреберье.
Для точного подтверждения язвенной болезни желудка, используются следующие инструментальные методы исследования:
- Исследование крови на содержание в ней антител Helicobacter Pylori.
- Определение кислотности желудочного сока (РН — метрия), при помощи зонда введённого в желудок, берётся порция желудочного сока, и исследуется его кислотность, которая зависит от содержания соляной кислоты.
- Рентгенологическое исследование желудка, выявляет следующие признаки характерные для язвы желудка:
- симптом ниши – задержка контрастного вещества в области дефекта слизистой желудка;
- язвенный вал – характеризует зону воспаления вокруг язвы;
- рубцово-язвенная деформация желудочной стенки, характеризуется направлением складок слизистой вокруг язвы, в виде звезды;
- симптом указательного пальца, характеризуется втяжением слизистой оболочки желудка на противоположной стороне, по отношению к язве;
- пилороспазм, спазмированный пилорический сфинктер не пропускает контрастное вещество;
- ускоренная и замедленная эвакуация контрастного вещества из желудка;
- Выявляет наличие возможных осложнений (перфорация язвы, пенетрация, язвенный стеноз).
- Эндоскопическое исследования (фиброгастродуоденоскопия), этот метод заключается в исследовании слизистой оболочки желудка, с помощью фиброгастродуоденоскопа. Такой метод исследования определяет локализацию язвы, точные её размеры, возможные осложнения (в том числе кровотечения из язвы).
- Микроскопическое исследование биоптата слизистой оболочки желудка, взятой при фиброгастродуоденоскопии, на наличие в ней Helicobacter Pylori.
Лечение язвы желудка
Диета при язве желудка
При лечении язвы желудка, диетотерапия должна быть обязательным компонентом. В первую очередь необходимо исключить употребление алкоголя, крепкий кофе. Пища должна быть щадящей для слизистой желудка (термически и механически), и не вызывающая усиление секреции желудочного сока. Поэтому из рациона необходимо исключить грубую пищу, холодную или горячую, острая, горькая, а так же жареная еда. Запрещается жирная и солёная еда, консервы, колбасы. Продукты (чеснок, лук, редиска и другие), повышающие аппетит, так же приводят к усиленному выделению желудочного сока, поэтому их так же необходимо исключить.
Пища для больного язвой желудка, должна быть тёплой, в жидком или протёртом виде, варенная или приготовленная на пару. Больной должен соблюдать режим питания, кушать маленькими порциями 5 раз в день, снизить общую суточную калорийность до 2000 ккал/сут. Очень хорошим вяжущим эффектом обладает молоко, поэтому рекомендуется каждое утро и на ночь, выпить стакан молока. Так же хорошим эффектом обладают гидрокарбонатные минеральные воды, которые способствуют ощелачиванию желудочного содержимого, к ним относятся Боржоми, Ессентуки №4, Аршан, Буркут и другие.
Так же рекомендуется больному употреблять успокоительные чаи (из мелиссы, мяты). Еда должна быть богата витаминами, минералами и белками, поэтому в рационе обязательно должны присутствовать блюда, приготовленные из овощей. Молочные продукты: творог, кефир, сливки, не жирная сметана, регулируют восстановительные процессы в организме. Рыбные и мясные блюда можно употреблять, из не жирных сортов (мясо курицы, кролика, окунь, судак). Для более быстрого заживления язвенной поверхности, в рацион включают жиры растительного происхождения (например: оливковое масло, облепиховое). Очень хорошо каждое утро в рацион включить молочную кашу (овсяную, рисовую, гречневую). Хлеб белый или серый, лучше употреблять не свежий (вчерашний), а так же сухарики.
Язвенная болезнь желудка ( Язва желудка )

Язвенная болезнь желудка – это хроническая полиэтиологическая патология, протекающая с формированием язвенных повреждений в желудке, склонностью к прогрессированию и формированию осложнений. К основным клиническим признакам язвенной болезни относят боль в области желудка и диспепсические явления. Стандартом диагностики является проведение эндоскопического исследования с биопсией патологических участков, рентгенографии желудка, выявление H. pylori. Лечение комплексное: дието- и физиотерапия, эрадикация хеликобактерной инфекции, оперативная коррекция осложнений заболевания.
МКБ-10

- Причины
- Патогенез
- Классификация
- Симптомы язвенной болезни желудка
- Диагностика
- Лечение язвенной болезни желудка
- Консервативное лечение
- Хирургическое лечение
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Язвенная болезнь желудка (ЯБЖ) – циклично рецидивирующая хроническая болезнь, характерным признаком которой служит изъязвление стенки желудка. ЯБЖ является наиболее распространенной патологией желудочно-кишечного тракта: по разным данным, в мире этим недугом страдают от 5 до 15% населения, причем среди жителей городов патология встречается в пять раз чаще. Многие специалисты в области гастроэнтерологии объединяют понятия язвенной болезни желудка и двенадцатиперстной кишки, что является не совсем корректным – изъязвления в 12-перстной кишке диагностируют в 10-15 раз чаще, чем язвы в желудке. Тем не менее, ЯБЖ требует тщательного изучения и разработки современных методов диагностики и лечения, так как это заболевание может приводить к развитию летальных осложнений.
Около 80% случаев первичного выявления язвы желудка приходится на трудоспособный возраст (до 40 лет). У детей и подростков язвенную болезнь желудка диагностируют крайне редко. Среди взрослого населения отмечается преобладание мужчин (женщины болеют ЯБЖ в 3-10 раз реже); но в пожилом возрасте половые различия заболеваемости сглаживаются. У женщин заболевание протекает легче, в большинстве случаев бессимптомно, редко осложняется кровотечениями и прободением.
Язвенная болезнь желудка занимает второе место среди причин инвалидизации населения (после сердечно-сосудистой патологии). Несмотря на длительный период изучения данной нозологии (более столетия), до сих пор не найдены терапевтические методы воздействия, способные остановить прогрессирование болезни и полностью излечить пациента. Заболеваемость ЯБЖ во всем мире непрерывно растет, требуя внимания терапевтов, гастроэнтерологов, хирургов.

Причины
Заболевание является полиэтиологичным. По степени значимости выделяют несколько групп причин.
- Основным этиологическим фактором формирования язвенной болезни желудка служит инфицирование H.pylori – более чем у 80% пациентов выявляются положительные тесты на хеликобактерную инфекцию. У 40% больных язвенной болезнью желудка, инфицированных бактерией хеликобактер, анамнестические данные указывают на семейную предрасположенность к этому заболеванию.
- Второй по значимости причиной формирования язвенной болезни желудка считают прием нестероидных противовоспалительных медикаментов.
- К более редким этиологическим факторам данной патологии причисляют синдром Золлингера-Эллисона, ВИЧ-инфицирование, заболевания соединительной ткани, цирроз печени, болезни сердца и легких, поражение почек, воздействие стрессорных факторов, которые приводят к формированию симптоматических язв.
Патогенез
Основное значение для формирования язвенной болезни желудка имеет нарушение баланса между защитными механизмами слизистой оболочки и воздействием агрессивных эндогенных факторов (концентрированная соляная кислота, пепсин, желчные кислоты) на фоне расстройства эвакуаторной функции ЖКТ (гипокинезия желудка, дуодено-гастральный рефлюкс и т. д.). Угнетение защиты и замедление восстановления слизистой оболочки возможно на фоне атрофического гастрита, при хроническом течении хеликобактерной инфекции, ишемии тканей желудка на фоне коллагенозов, длительном приеме НПВС (происходит замедление синтеза простагландинов, что приводит к снижению продукции слизи).
Морфологическая картина при язвенной болезни желудка претерпевает ряд изменений. Первичным субстратом возникновения язвы является эрозия – поверхностное повреждение эпителия желудка, формирующееся на фоне некроза слизистой оболочки. Эрозии обычно выявляют на малой кривизне и в пилорическом отделе желудка, дефекты эти редко бывают единичными. Размеры эрозий могут колебаться от 2 миллиметров до нескольких сантиметров. Визуально эрозия представляет собой дефект слизистой, не отличающийся по виду от окружающих тканей, дно которого покрыто фибрином. Полная эпителизация эрозии при благоприятном течении эрозивного гастрита происходит в течение 3 суток без формирования рубцовой ткани. При неблагоприятном исходе эрозии трансформируются в острую язву желудка.
Острая язва образуется при распространении патологического процесса вглубь слизистой оболочки (дальше ее мышечной пластинки). Язвы обычно единичны, приобретают округлую форму, на срезе имеют вид пирамиды. По внешнему виду края язвы также не отличаются от окружающих тканей, дно покрыто фибриновыми наложениями. Черная окраска дна язвы возможна при повреждении сосуда и образовании гематина (химическое вещество, образующееся при окислении гемоглобина из разрушенных эритроцитов). Благоприятный исход острой язвы заключается в рубцевании в течение двух недель, неблагоприятный знаменуется переходом процесса в хроническую форму.
Прогрессирование и усиление воспалительных процессов в области язвенного дефекта приводит к повышенному образованию рубцовой ткани. Из-за этого дно и края хронической язвы становятся плотными, по цвету отличаются от окружающих здоровых тканей. Хроническая язва имеет склонность к увеличению и углублению в период обострения, во время ремиссии она уменьшается в размерах.
Классификация
До сегодняшнего дня ученые и клиницисты всего мира не смогли достигнуть согласия в классификации язвенных дефектов желудка. Отечественные специалисты систематизируют данную патологию по следующим признакам:
- причинный фактор – ассоциированная или не связанная с H. pylori ЯБЖ, симптоматические язвы;
- локализация – язва кардии, антрального отдела или тела желудка, пилоруса; большой либо малой кривизны, передней, задней стенки желудка;
- количество дефектов – одиночная язва либо множественные изъязвления;
- размеры дефекта – малая язва (до 5 мм), средняя (до 20 мм), большая (до 30 мм), гигантская (более 30 мм);
- стадия заболевания – обострение, ремиссия, рубцевание (красный либо белый рубец), рубцовая деформация желудка;
- течение заболевания – острое (диагноз язвенная болезнь желудка установлен впервые), хроническое (отмечаются периодические обострения и ремиссии);
- осложнения – желудочное кровотечение, прободная язва желудка, пенетрация, рубцово-язвенный стеноз желудка.
Симптомы язвенной болезни желудка
Клиническое течение язвенной болезни желудка характеризуется периодами ремиссии и обострения. Обострению ЯБЖ свойственно появление и нарастание боли в эпигастральной области и под мечевидным отростком грудины. При язве тела желудка боль локализуется слева от центральной линии тела; при наличии изъязвления пилорического отдела – справа. Возможна иррадиация боли в левую половину груди, лопатку, поясницу, позвоночник.
Для язвенной болезни желудка характерно возникновение болевого синдрома непосредственно после еды с нарастанием интенсивности в течение 30-60 минут после приема пищи; язва пилоруса может приводить к развитию ночных, голодных и поздних болей (через 3-4 часа после еды). Болевой синдром купируется прикладыванием грелки к области желудка, приемом антацидов, спазмолитиков, ингибиторов протонной помпы, блокаторов Н2-гистаминовых рецепторов.
Помимо болевого синдрома, ЯБЖ присущи обложенность языка, неприятный запах изо рта, диспепсические явления – тошнота, рвота, изжога, повышенный метеоризм, неустойчивость стула. Рвота преимущественно возникает на высоте боли в желудке, приносит облегчение. Некоторые пациенты склонны вызывать рвоту для улучшения своего состояния, что приводит к прогрессированию заболевания и появлению осложнений.
Атипичные формы язвенной болезни желудка могут проявляться болями в правой подвздошной области (по типу аппендикулярных), в области сердца (кардиальный тип), поясницы (радикулитная боль). В исключительных случаях болевой синдром при ЯБЖ может вообще отсутствовать, тогда первым признаком болезни становится кровотечение, перфорация либо рубцовый стеноз желудка, по причине которых пациент и обращается за медицинской помощью.
Диагностика
При подозрении на язву желудка проводится стандартный комплекс диагностических мероприятий (инструментальных, лабораторных). Он направлен на визуализацию язвенного дефекта, определение причины болезни и исключение осложнений.
- Эзофагогастродуоденоскопия. Является золотым стандартом диагностики язвенной болезни желудка. ЭГДС позволяет визуализировать язвенный дефект у 95% пациентов, определить стадию заболевания (острая либо хроническая язва). Эндоскопическое исследование дает возможность своевременно выявить осложнения язвенной болезни желудка (кровотечение, рубцовый стеноз), провести эндоскопическую биопсию, хирургический гемостаз.
- Гастрография.Рентгенография желудка первостепенное значение приобретает в диагностике рубцовых осложнений и пенетрации язвы в рядом расположенные органы и ткани. При невозможности проведения эндоскопической визуализации рентгенография позволяет верифицировать язву желудка в 70% случаев. Для более точного результата рекомендуется использование двойного контрастирования – при этом дефект виден в виде ниши либо стойкого контрастного пятна на стенке желудка, к которому сходятся складки слизистой оболочки.
- Диагностика хеликобактерной инфекции. Учитывая огромную роль хеликобактерного инфицирования в развитии ЯБЖ, всем пациентам с данной патологией проводят обязательные тесты на выявление H. pylori (ИФА, ПЦР диагностика, дыхательный тест, исследование биоптатов и др.).
Вспомогательное значение при язвенной болезни желудка имеют:
- УЗИ ОБП (выявляет сопутствующую патологию печени, панкреас),
- электрогастрография и антродуоденальная манометрия (дает возможность оценки двигательной активности желудка и его эвакуаторной способности),
- внутрижелудочная pH-метрия (обнаруживает агрессивные факторы повреждения),
- анализ кала на скрытую кровь (проводится при подозрении на желудочное кровотечение).
Если пациент поступил в стационар с клинической картиной «острого живота», может потребоваться диагностическая лапароскопия для исключения перфорации желудка. Язвенную болезнь желудка надлежит дифференцировать с симптоматическими язвами (особенно лекарственными), синдромом Золлингера-Эллисона, гиперпаратиреозом, раком желудка.
Лечение язвенной болезни желудка
Консервативное лечение
К основным целям терапии при ЯБЖ относят репарацию язвенного дефекта, предупреждение осложнений заболевания, достижение длительной ремиссии. Лечение язвенной болезни желудка включает в себя немедикаментозные и медикаментозные воздействия, оперативные методы.
- Немедикаментозное лечение ЯБЖ подразумевает под собой соблюдение диеты, назначение физиотерапевтических процедур (тепла, парафинотерапии, озокерита, электрофореза и микроволновых воздействий), также рекомендуется избегать стрессов, вести здоровый образ жизни.
- Медикаментозное лечение должно быть комплексным, влиять на все звенья патогенеза ЯБЖ. Антихеликобактерная терапия требует назначения нескольких препаратов для эрадикации H. pylori, так как использование моносхем показало свою неэффективность. Лечащий врач в индивидуальном порядке подбирает комбинацию следующих препаратов: ингибиторы протонной помпы, антибиотики (кларитромицин, метронидазол, амоксициллин, фуразолидон, левофлоксацин и др.), препараты висмута.
Хирургическое лечение
При своевременном обращении за медицинской помощью и проведении полной схемы антихеликобактерного лечения риск осложнений язвенной болезни желудка сводится к минимуму. Экстренное хирургическое лечение ЯБЖ (гемостаз путем клипирования либо прошивания кровоточащего сосуда, ушивание язвы) обычно требуется только пациентам с осложненным течением патологии: перфорацией либо пенетрацией язвы, кровотечением из язвы, малигнизацией, формированием рубцовых изменений желудка. У пожилых пациентов, при наличии в анамнезе указаний на осложнения ЯБЖ в прошлом, специалисты рекомендуют сократить сроки консервативного лечения до одного-полутора месяцев.
Абсолютные показания к хирургическому вмешательству:
- прободение и малигнизация язвы,
- массивное кровотечение,
- рубцовые изменения желудка с нарушением его функции,
- язва гастроэнтероанастомоза.
К условно абсолютным показаниям причисляют:
- пенетрацию язвы,
- гигантские каллезные язвы,
- рецидивирующие желудочные кровотечения на фоне осуществляемой консервативной терапии,
- отсутствие репарации язвы после ее ушивания.
Относительное показание — это отсутствие явного эффекта от медикаментозной терапии на протяжении 2-3 лет. На протяжении десятилетий хирургами обсуждается эффективность и безопасность различных видов оперативного вмешательства при язвенной болезни желудка. На сегодняшний день наиболее эффективными признаны резекция желудка, гастроэнтеростомия, различные виды ваготомий. Иссечение и ушивание язвы желудка применяется лишь в крайних случаях.
Прогноз и профилактика
Прогноз при язвенной болезни желудка во многом зависит от своевременности обращения за медицинской помощью и эффективности антихеликобактерной терапии. ЯБЖ осложняется желудочным кровотечением у каждого пятого пациента, от 5 до 15% больных переносят перфорацию либо пенетрацию язвы, у 2% развивается рубцовый стеноз желудка. У детей частота осложнений язвенной болезни желудка ниже – не более 4%. Вероятность развития рака желудка у пациентов с ЯБЖ в 3-6 раза больше, чем среди людей, не страдающих этой патологией.
Первичная профилактика язвенной болезни желудка включает в себя предупреждение заражения хеликобактерной инфекцией, исключение факторов риска развития данной патологии (курение, стесненные условия проживания, низкий уровень жизни). Вторичная профилактика направлена на предупреждение рецидивов и включает в себя соблюдение диеты, исключение стрессов, назначение антихеликобактерной схемы препаратов при появлении первых симптомов ЯБЖ. Пациенты с язвенной болезнью желудка требуют пожизненного наблюдения, эндоскопического исследования с обязательным проведением тестов на H. pylori один раз в полугодие.
Настоящие причины развития язвы желудка

Почти каждого в детстве пугали этим страшным заболеванием. «Не ешь всухомятку – будет язва желудка», – так говорили родители. Однако повзрослев, многие так и не знают что это такое, каковы факторы возникновения язвы. А ведь это опасное заболевание может развиться по причинам разного характера и в любом возрасте.
- 1 Что такое язвенная болезнь желудка
- 2 Причины возникновения заболевания
- 3 Факторы риска
Что такое язвенная болезнь желудка
Язва желудка — распространённая патология. Главным фактором, обеспечивающим своевременное и результативное лечение, является предупреждение развития осложнений, сопутствующих данному заболеванию. Для этого надо знать причины и факторы риска, провоцирующие развитие болезни.
Язва желудка — это серьёзное заболевание, возникающее на фоне различных причин
Заболевание вызывает дефекты в слизистой оболочке желудка, иногда захватывает и подслизистый слой. Агрессивная среда внутри органа, состоящая из соляной кислоты, пепсина и жёлчи, вызывает трофические нарушения — эрозии, язвы. Язвенная болезнь желудка признана медиками хроническим заболеванием, возникшим на фоне различных патологий.
По статистическим данным Всемирной организации здравоохранения, почти 10% жителей Земли страдают от этого недуга.
Отсутствие правильного лечения приводит к прободению желудка на месте образовавшегося дефекта. Содержимое желудка в этом случае беспрепятственно попадает в брюшную полость, что зачастую заканчивается смертельным исходом.
Видеоролик о патологии
Причины возникновения заболевания
Чтобы избежать сложностей со здоровьем, требуется прислушиваться к своему организму, контролировать состояние здоровья и образ жизни. Если есть малейшее подозрение на язвенную болезнь, необходимо срочно обратиться к врачу!
Что же может стать основополагающими причинами возникновения язвы желудка?
По результатам исследований учёных выявлено, что частой причиной недуга (в 75% случаев) являются бактерии Helicobacter pylori, обитающие в желудках людей. Они смогли приспособиться к кислоте внутри этого органа и существовать в условиях агрессивной среды. Эти бактерии нейтрализуют кислотную среду за счёт вырабатываемого ими фермента — уреазы, формируя инфекционный центр. Это приводит к отмиранию клеток слизистой оболочки органа, образуются язвы.
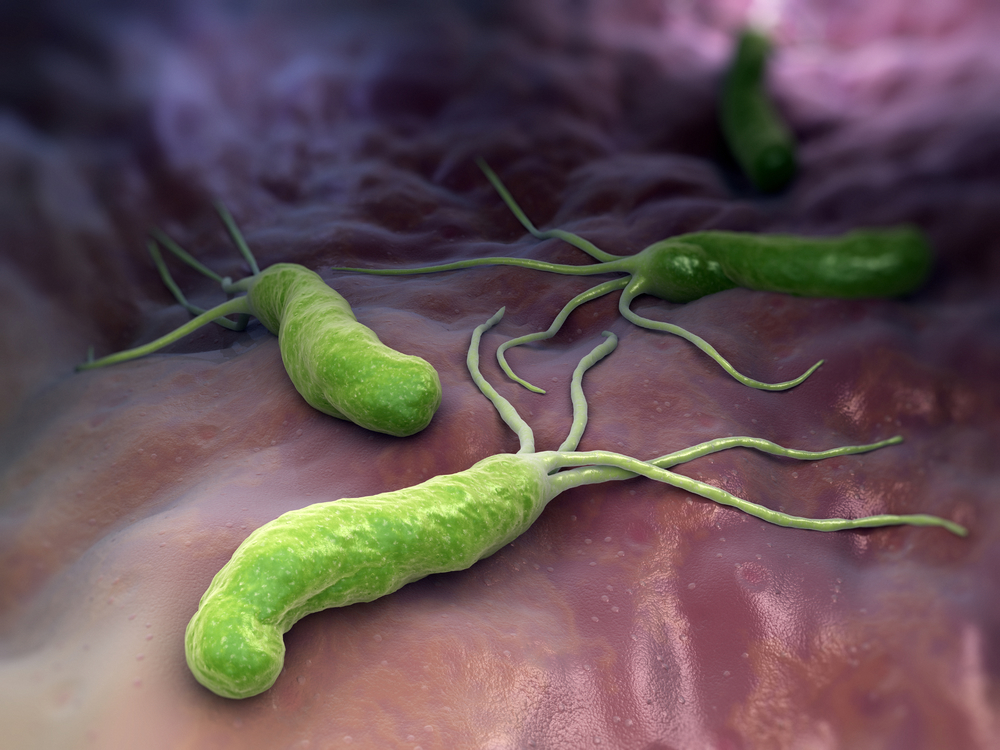
Эти патогенные бактерии — частая причина развития язвы желудка
Заражение патогенной бактерией Helicobacter pylori происходит следующим образом:
- через слюну, например, при поцелуе;
- через пищу и воду;
- при беременности и лактации от матери ребёнку;
- через медицинские инструменты при отсутствии соблюдения санитарных норм;
- через плохо вымытую посуду;
- в местах общего пользования: на пляже, в общественном транспорте.
Другой значимой причиной язвы желудка признан гастрит, который может быть различной этиологии, во всех его проявлениях.
В остальных случаях язву желудка вызывают:
- нарушения питания желудка за счёт спазмов сосудов и мышц органов желудочно-кишечного тракта;
- дисбаланс процессов выработки желудочного сока, переработки соляной кислоты и ферментов;
- присутствие в пище высокого содержания нитрита натрия, оказывающего канцерогенное воздействие на слизистую желудка.
Факторы риска
Ни один человек не застрахован от заболевания. Как правило, наиболее часто язва желудка возникает при определённых условиях у людей, входящих в группы риска. Факторами возникновения заболевания являются:
- частые стрессовые состояния, хронические стрессы;
- нарушения в работе нервной системы, умственное и нервное истощение;
- психологические срывы, депрессии, синдром хронической усталости;
- запущенные заболевание ротовой полости, например, кариес;
- генетическая предрасположенность и аномальное развитие органов желудочно-кишечного тракта;
- частое использование медикаментозных нестероидных препаратов — Аспирина, Ибупрофена, Диклофенака, Кетопрофена;
- использование гормональных стероидов;
- длительное бесконтрольное применение антибиотиков;
- злоупотребление курением и алкогольными напитками;
- неправильное питание, отсутствие сбалансированного рациона и режима дня;
- травмы желудка;
- частое употребление энергетиков и газировки, сдобы;
- злоупотребление слишком горячей и холодной пищей.
Синдром хронической усталости
На фоне перенапряжения нервной системы страдают все внутренние органы. Это приводит к дисбалансу в организме. Нарушается выработка ферментов в пищеварительной системе, возникает эндокринная патология. Организм человека перестаёт противостоять инфекциям. В совокупности возникает внутреннее стрессовое состояние, приводящее к различным дисфункциям, в том числе к язве желудка.
Кариес

Необходимо регулярно посещать стоматолога, чтобы защитить органы ЖКТ от инфицирования со стороны патогенных микроорганизмов, скопившихся на больных зубах
Кариес, как и другие заболевания полости рта может вызвать язвенную болезнь желудка. Процесс возникновения гастрита и язвы желудка прост: бактерии, вызывающие заболевания желудочно-кишечного тракта попадают в желудок из полости рта, где живут и размножаются на кариозных зубах.
Наследственность
В 50% случаев возникновения язвы желудка задействованы механизмы наследственности. Передаются из поколения в поколение многие негативные факторы, влияющие на обмен веществ и выработку ферментов. Так, выделение организмом гастрина, секретина, холецистокинина, гистамина и серотонина, влияющих на кислотность желудочного сока, имеет генетическую взаимосвязь.
Предрасположенность к образованию язвы желудка передаётся преимущественно по мужской линии. Считается, что риск возникновения болезни у наследников первой степени родства в 3 раза превышает частоту возникновения язвы у людей с неотягощённой наследственностью.
Следует понимать, что наследственность — это лишь фактор, а не определённая неизбежность возникновения недуга.
Курение

Курение негативно влияет на здоровье человека в целом, в том числе и на органы пищеварения
Никотин, содержащийся в табаке, вызывает спазмы сосудов, ведя к недостатку в кровоснабжении слизистой желудка. Всё это приводит к потере способности восстановления и заживления поверхностей желудка и его слизистой. Это явление способствует осложнениям и обострениям язвенной болезни.
Неправильное питание
Кофеин, алкоголь, газировка, острая и грубая пища — всё это травмирует слизистую желудка, раздражая и деформируя её. Параллельно происходит усиление выделения желудочного сока. Развивается отёк стенок органа и его воспаление. Ферменты, попадающие в повреждённый желудок, усугубляют ситуацию, приводя к образованию язвы. А нерегулярное питание ухудшает состояние здоровья.
Аналогичное воздействие оказывает на желудок очень горячая и холодная пища, раздражая слизистую и повреждая стенки органа.
Частое поедание сдобы в больших количествах может привести не только к лишним килограммам, но и к язвенной болезни. Это связано с использованием дрожжей в приготовлении теста для булочек и пирогов. Дрожжи повышают кислотность желудочного сока. Регулярное усиление кислотности разрушает слизистую желудка, постепенно приводя к возникновению язвенной болезни.
Влияние лекарственных препаратов на развитие болезни
Всем известно, что разница между лекарством и ядом — дозировка препарата. Но не каждый человек соблюдает в точности все предписания врача. Превышая дозу, человек отравляет свой организм лекарствами, которые должны служить во благо. Расплатой за самонадеянность и самолечение часто становится язва желудка. Неправильное использование медикаментов повышает кислотность пищеварительного сока, снижает активность ферментов, что приводит к эрозиям и язвам желудка.
Приводят к данному заболеванию лекарства ульцерогенной группы. В неё входят:
- обезболивающие и противовоспалительные препараты, раздражающие слизистую оболочку желудка;
- противомикробные и противопаразитарные лекарства, негативно влияющие на работу желудочно-кишечного тракта;
- пищевые ферменты, используемые не по назначению и с нарушением режима приёма;
- гормональные средства, подавляющие иммунитет и стимулирующие повышение выброса ферментов;
- антикоагулянты, влияющие на свёртываемость крови.
Только следуя указаниям лечащего врача, соблюдая дозировку и норму применения лекарственных препаратов, можно избежать возникновения язвенной болезни.
Психосоматика
Среди учёных бытует мнение, подтверждённое рядом исследований, что язва желудка часто носит психосоматический характер. Психика человека провоцирует возникновение и развитие язвенной болезни желудка. Обнаружена связь между эмоциями человека и работой органов желудочно-кишечного тракта. Примером может служить тот факт, что многие люди при волнении или тревоге «заедают» проблемы, а некоторые, наоборот, отказываются от пищи. Результат — нарушение режима и баланса питания, последствием чего становится язвенная болезнь.

Тоска, страх, неопределённость, разочарование — факторы возникновения язвы желудка
Психосоматическая причина возникновения язвы желудка — нехватка поддержки, недостаток общения и понимания, душевная пустота. Но при этом возникают противоположные эмоции: желание независимости и вспышки гнева.
Неопределённость и отсутствие перспектив на фоне сдерживаемых эмоций приводят к спазмам мускулатуры различных органов, в том числе и желудка. Внутренние переживания ведут к проблемам со здоровьем. Язва желудка — результат «переваривания» неразрешённых проблем, среди которых:
- зависть;
- ревность;
- комплекс неполноценности;
- повышенная возбудимость;
- перфекционизм;
- тревожные состояния;
- душевные противоречия.
Если присутствуют вышеуказанные состояния, а также наблюдается постоянство ощущения дискомфорта, спазмов и болей в области живота без видимых причин, то обязательно требуется помощь врача-психотерапевта. Нормализация душевного состояния ускоряет излечение, стабилизирует физическое здоровье человека и защищает от развития осложнений язвенной болезни.
Стрессовая язва
Стресс при определённых условиях способен довести человеческий организм до истощения, спровоцировать различные заболевания, в том числе язву желудка. Болезнь на почве стрессовых состояний характеризуется поверхностными дефектами органа, возникающими между кардиальным и пилорическим отделом.

Стресс ослабляет активность пищеварительных ферментов и влияет на белковый обмен, приводя к развитию язвы
Воспаление в желудке возникает на почве активации гипоталамуса, который отвечает за сохранение или дисбаланс реакций в организме человека. Гиперсекреция гормонов надпочечников приводит к нарушению слизистой желудка. Происходит переизбыток секреции, и слизистый эпителий органа повреждается.
Параллельно нарушается микроциркуляция крови в мышцах желудка, что вызывает ишемию слизистой. Возрастающая кислотность желудочного сока связана с выделением гормона гастрина, который в повышенном количестве негативно влияет на работу органа, провоцируя развитие язвы. Язвенная болезнь желудка на нервной почве тормозит переваривание пищи, влияет на моторику желудочно-кишечного тракта.
Существует множество причин и факторов развития язвы желудка. Предупреждение их возникновения — реальная возможность избежать заболевания. А выявление и устранение этих причин станут залогом успешного лечения недуга.
Этиология, симптоматика и лечение язвенной болезни желудка
 Язва желудка – это часто рецидивирующая патология хронического характера, при которой на слизистой оболочке органа формируются язвенные дефекты. Течение недуга отличается чередующимися периодами обострения и ремиссии.
Язва желудка – это часто рецидивирующая патология хронического характера, при которой на слизистой оболочке органа формируются язвенные дефекты. Течение недуга отличается чередующимися периодами обострения и ремиссии.
Основной причиной развития заболевания считается дисбаланс взаимодействия защитных механизмов ЖКТ и влияния агрессивных факторов окружающей среды. Обнаружив проявления симптомов язвы желудка, необходимо обратиться за медицинской помощью, так как эта патология может угрожать не только здоровью, но и жизни человека.
Схема развития заболевания
Чтобы своевременно выявить болезнь и предотвратить появление осложнений, нужно знать, что такое язва, какими симптомами проявляется недуг, какие бывают язвы желудка и причины, которые провоцируют прогрессирование патологических процессов.
Внутренние стенки желудка покрыты слизистой оболочкой, сформированной самим органом. Это своеобразный защитный слой, блокирующий влияние различных видов «чужеродных» микроорганизмов и желудочного сока, а также предупреждающий механические дефекты от грубой пищи или случайно попавших в желудок посторонних предметов. Если орган вследствие определенных причин не вырабатывает достаточное количество слизи, в защитной оболочке появляются чувствительные места, где под активным воздействием раздражающих факторов формируются язвенные дефекты.
В зависимости от особенностей развития составлена такая классификация видов язв:
По клинической картине:
- острая;
- хроническая.
По характеру локализации повреждений:
- кардинальной части желудка;
- антрального отдела;
- субкардинального отдела;
- пилорического канала;
- тела желудка (по передней или задней стенке, по малой или большой кривизне).
По количеству пораженных участков:
- множественные дефекты;
- единичные язвы.
По размерам язвенного дефекта:
- малые (до 0,5 см);
- средние (от 0,5 до 1 см);
- крупные (от 1,1 до 3 см);
- гигантские (более 3 см).
По степени и стадии развития:
- активная стадия;
- заживление;
- рубцевание;
- стадия ремиссии.
По фазе:
- рецидив (обострение);
- неполная ремиссия;
- полная ремиссия.
По течению заболевания:
- скрытое;
- легкая форма с редкими рецидивами;
- средней тяжести (рецидивы до 2 раз в год)
- тяжелая форма (осложнения и частые рецидивы).
Независимо от вида язвенной болезни у пациентов наблюдается воспаление слизистой, нарушение пищеварительного процесса, общая слабость и болезненные ощущения в области живота. При первых признаках язвы желудка нужно обращаться за консультацией к врачу-гастроэнтерологу, который может точно диагностировать наличие и тип заболевания, стадию его развития и возможные осложнения. Также доктор устанавливает причины возникновения патологии и определяет, можно ли вылечить язву желудка в каждом индивидуальном случае.
Этиология недуга
Первый, и наиболее важный шаг в эффективной борьбе с заболеванием – установление и устранение причин возникновения язвы желудка. Только ограничив пагубное влияние агрессивных факторов на организм, можно активировать процесс заживления имеющихся дефектов.
Основной причиной развития патологии считается спиралевидная бактерия Helicobacter pylori, которая способна разрушать защитную слизистую оболочку и образовывать в ней язвы, повреждать ткани органа. Попасть в организм человека эта бактерия может через контакт со слюной бактерионосителя, с зараженной водой и пищей, грязной посудой, некачественно стерилизованными медицинскими инструментами. Также Helicobacter pylori может передаться в период вынашивания от матери к плоду.
 Оказавшись в желудке, эта бактерия «находит» уязвимые места на слизистой, прикрепляется к ним жгутиками и начинает активно выделять уреазу, повышая кислотность среды. Такой процесс способствует значительному снижению выделения слизи. Далее Helicobacter pylori вырабатывает муциназу, липазу и протеазу – вещества, разъедающие защитную оболочку органа и вызывающие химический ожог с последующим воспалением и формированием язв.
Оказавшись в желудке, эта бактерия «находит» уязвимые места на слизистой, прикрепляется к ним жгутиками и начинает активно выделять уреазу, повышая кислотность среды. Такой процесс способствует значительному снижению выделения слизи. Далее Helicobacter pylori вырабатывает муциназу, липазу и протеазу – вещества, разъедающие защитную оболочку органа и вызывающие химический ожог с последующим воспалением и формированием язв.
Выделяют такие причины язвы желудка, способствующие ослаблению защитных функций слизистой оболочки органа:
- длительный прием медикаментов без врачебного назначения и контроля (антибактериальные средства, кортикостероидные гормоны, нестероидные противовоспалительные препараты, циостатики, антигипертензивные лекарства);
- расстройства нервной системы (неврозы, депрессивные и шоковые состояния, воздействие факторов стресса);
- злоупотребление пагубными привычками (алкоголь, курение);
- некорректная система питания (присутствие в рационе жирной, чрезмерно холодной или горячей, острой, пряной, жареной пищи, кофе и содержащих кофеин напитков);
- несоблюдение правил личной гигиены;
- острые патологические состояния (обширные обморожения или ожоги поверхности тела, травмы, сепсис, печеночная и почечная недостаточность);
- осложнение сопутствующих недугов (сахарный диабет, сифилис, панкреатит, туберкулез, гепатит, цирроз печени и др.);
- наследственная предрасположенность.
Нередко могут провоцировать развитие язвы желудка причины социального характера – грубые нарушения системы питания, нервные и физические перенапряжения, отсутствие надлежащих гигиенических условий проживания, подверженность частым стрессам. Чтобы обеспечить лечение язвенной болезни желудка, необходимо ограничить воздействие этих факторов на организм пациента.

Согласно медицинской статистике, патология чаще развивается у мужчин в возрасте от 20 до 60 лет, но в последние годы прослеживается тенденция увеличения количества зарегистрированных случаев болезни и у женщин.
Коварность этого недуга заключается в его способности «скрывать» свое присутствие в организме – яркое проявление симптомов язвенной болезни сменяется практически полным отсутствием каких-либо признаков заболевания, но в это время патологические процессы продолжают активно развиваться в желудке.
Особенности проявлений недуга
Основополагающими факторами, которые определяют, какие признаки при язве желудка наблюдаются у носителя заболевания, являются:
- локализация дефекта и площадь поражения органа;
- индивидуальная чувствительность пациента к боли;
- фаза развития патологии (ремиссия или обострение);
- наличие осложнений;
- сопутствующие заболевания;
- возраст больного.
Общими симптомами язвенной болезни считаются боли в животе, диарея, общая слабость, тошнота и рвота, кровяные вкрапления в стуле. У больных преклонного возраста, у страдающих сахарным диабетом и принимающих НПВС пациентов эти признаки могут не проявляться, и болезнь обнаруживает себя уже на стадии развития осложнений.
Болевой синдром
 Главный симптом язвы желудка на ранних стадиях развития патологии – это боль в области живота, которая может возникать в первые часы после еды, если дефект расположен в теле органа, беспокоить в ночное время или до приема пищи, проявляться через значительное время после еды, если поражения локализуются в привратнике. Интенсивность болевого синдрома и характер его проявления (боль тупая, режущая, колющая, острая, тянущая и т.д.) определяется активностью воспалительного процесса на слизистой и в тканях желудка.
Главный симптом язвы желудка на ранних стадиях развития патологии – это боль в области живота, которая может возникать в первые часы после еды, если дефект расположен в теле органа, беспокоить в ночное время или до приема пищи, проявляться через значительное время после еды, если поражения локализуются в привратнике. Интенсивность болевого синдрома и характер его проявления (боль тупая, режущая, колющая, острая, тянущая и т.д.) определяется активностью воспалительного процесса на слизистой и в тканях желудка.
Болевые ощущения наблюдаются в верхнем отделе живота, отдают под ребра, возле пупка, в поясницу, и в область грудной клетки под сердцем. Появляется распирающая тяжесть в животе, жжение, чувство перенасыщения, наполненности. Интенсивность боли значительно снижается после приема антацидных или антисекторных препаратов.
Нарушение моторики желудка
Другим симптомом язвы желудка у взрослых считается изжога – ощущение неприятного жжения в пищеводе и надчревной зоне. Изжогу вызывает попадание в просвет пищевода агрессивного кислого содержимого желудка.
Часто после приемов пищи возникает тошнота, которая через два-три часа сменяется рвотой, ощутимо облегчающей состояние больного. Также у пациентов, страдающих язвой желудка, может внезапно появляться неприятная отрыжка с непроизвольным забросом небольшой порции желудочного сока в ротовую полость. Отрыжка – это результат дисфункции кардинального сфинктера. Сопровождается такой симптом кислым или горьковатым привкусом во рту.
Желудочное кровотечение
Процесс разъедания слизистой и стенок кровеносных сосудов провоцирует развитие внутреннего кровотечения, которое бывает двух видов:
- Массовое с обильной рвотой с вкраплениями крови и окрашенным в черный цвет стулом. Это состояние может сопровождаться шумом в ушах, головокружением, учащением пульса, бледностью кожных покровов и требует немедленной госпитализации больного.
- Регулярные незначительные кровопотери без явных признаков, со временем вызывающее малокровие, железодефицитное состояние.
В случае появления кровотечений при язвенной болезни лечение необходимо начинать немедленно. Это позволит избежать опасности для здоровья и жизни больного.
Разрушение стенок органа
Прободнение (перфорация) стенок желудка в локациях язвенных дефектов провоцирует попадание пищи в брюшную полость через места разрушения с последующим стремительным развитием перитонита (воспалительного процесса в брюшине). Такое состояние требует незамедлительного врачебного вмешательства. В данном случае промедление в лечении язвенной болезни желудка может стоить пациенту жизни.
Проблемы в работе ЖКТ
Еще одним признаком язвы желудка является нарушение нормального функционирования органов желудочно-кишечного тракта. У больного этот симптом может проявляться:
- снижением аппетита (состояние может быть вызвано страхом боли или ослабленной моторикой ЖКТ);
- запорами (отсутствие испражнений более 48 часов, возникающие из-за повышенной выработки соляной кислоты и задержки пищи в желудке);
- ощущение быстрого чрезмерного насыщения при повышенном аппетите;
- метеоризм.
Чтобы установить, как проявляется язва желудка и опасно ли наличие подобных признаков в каждом индивидуальном случае, нужно обратиться за консультацией к гастроэнтерологу. Врач на основе результатов проведенных диагностических исследований определяет наличие недуга, степень его развития и составляет схему лечения язвенной болезни.
Диагностика заболевания, способы лечения
Предпосылкой для подозрения на наличие язвенного заболевания могут стать жалобы больного на характерные признаки патологии. Но выявить недуг на ранних стадиях его развития врачу помогает сбор анамнеза и данные ряда специальных диагностических исследований:
- общий анализ крови (повышение СОЭ, пониженный уровень гемоглобина и количества эритроцитов);
- рентгенография полости желудка с контрастом;
- суточный мониторинг кислотно-щелочного баланса желудочного сока (инвазивный метод оценки степени агрессивности желудочного сока к слизистой оболочке);
- фиброэзофагогастродуоденоскопия (изучение состояния слизистой и проведение биопсии с помощью специального оборудования – фиброгастроскопа).
 Чтобы начать эффективное лечение язвы желудка, необходимо поверить организм на наличие бактерии Helicobacter pylori с помощью различных тестов:
Чтобы начать эффективное лечение язвы желудка, необходимо поверить организм на наличие бактерии Helicobacter pylori с помощью различных тестов:
- серологического (на определение антител к бактерии в крови больного);
- дыхательный радионуклидный уреазный тест (выявление выделенной хеликобактером мочевины, которая выходит из организма с выдыхаемым воздухом);
- каловый тест (определение антигена бактерии в стуле);
- быстрый уреазный тест (выявление хеликобактера в образце слизистой).
Чтобы определить как лечить язву желудка, врачу-гастроэнтерологу необходимо получить достоверные результаты всех исследований. На основе этих данных выстраивается план проведения терапевтических мероприятий.
Обязательно необходимо уничтожить вредоносную бактерию Helicobacter pylori, уменьшить уровень кислотности желудочного сока. Также важно определить, какими симптомами при язве желудка проявляет себя патология, и устранить их, предотвращая развитие осложнений.
Чаще всего врачи используют такую эффективную схему лечения язвы желудка:
- Медикаментозная терапия антибиотиками (блокировка жизнедеятельности и выведение из организма хеликобактера с помощью пенициллинов, тетрациклинов, макролидов и производных нитромидазола).
- Нормализация кислотно-щелочного баланса антисекторными препаратами (антацидами, блокаторами протонной помпы и М-холинорецепторов).
- Восстановление защитных функций и целостности слизистой с помощью применения обволакивающих, антацидных, адсорбирующих лекарственных средств.
- Снятие спазма и болевого синдрома спазмолитиками.
- Улучшение моторики пищеварительной системы прокинетиками.
- Сохранение полезной микрофлоры с помощью пробиотиков.
- Снятие тревожности и неврологических расстройств седативными препаратами.
Страдающие язвенными дефектами интересуются, лечиться ли язва желудка исключительно медикаментозными препаратами. Если терапия лекарственными средствами не приносит результатов или состояние больного требует радикального вмешательства, назначается хирургическая операция.
При любом из способов лечения пациенту, для которого важен ответ на вопрос, как вылечить язву навсегда, рекомендуется строго соблюдать специальную диету Певзнера.
Питание больного должно включать нежирные молочные и мясные продукты, легкие супы из круп, отварные яйца, жидкие каши, компоты, кисели и мед в малых количествах. Категорически запрещено употреблять острую, пряную, жаренную, жирную пищу, а также экзотические фрукты, цитрусы, алкоголь, кофе и табачные изделия.
Пациентам с язвенной болезнью не рекомендую прибегать к методам народной, нетрадиционной и альтернативной медицины (даже если все знакомые знают, как избавиться от язвы желудка наверняка с помощью травяных отваров или картофельного сока) без консультации и одобрение целесообразности такой терапии лечащим врачом.
Причины язвы желудка: из-за чего поражается слизистая оболочка и чем это опасно
 Причины язвы желудка бывают разнообразные. Значение имеет и психоэмоциональное состояние пациента, и прием некоторых групп медикаментов, и наличие вредных привычек, и характер питания. Ниже детально описано, от чего появляется язва желудка, ее симптомы, диагностика и возможные осложнения.
Причины язвы желудка бывают разнообразные. Значение имеет и психоэмоциональное состояние пациента, и прием некоторых групп медикаментов, и наличие вредных привычек, и характер питания. Ниже детально описано, от чего появляется язва желудка, ее симптомы, диагностика и возможные осложнения.
Что это за заболевание
Язва желудка – это дефект слизистой оболочки желудка, который возникает от различных внешних причин. Он обычно сопровождается развитием локального воспалительного процесса. Для заболевания характерно хроническое течение, с развитием обострений при нарушении диеты, часто в определенные периоды года (весной и осенью).


Факторы риска язвенной болезни
Синдром хронической усталости
Это заболевание все более часто диагностируется в развитых странах. Его ведущим симптомом является отсутствие ощущения отдыха после полноценного ночного сна. При этом у пациентов возрастает риск нарушения регулярности и полноценности питания, что может стать причиной развития гиперацидного гастрита или язвенной болезни желудка. У некоторых пациентов также встречается сопутствующая пищевая аллергия, что осложняет процесс диагностики.
Кариес
Наличие хронического воспалительного процесса в ротовой полости повышает возможность развития заболевания со стороны пищеварительной системы. Проведено несколько исследований, в которых убедительно показано, что при отсутствии адекватной санации рта у пациентов повышаются показатели желудочной кислотности, а также растет риск инфицирования хеликобактерной инфекцией.
Наследственность
Установлено, что существует несколько наследственных нарушений, которые могут приводить к развитию язвенной болезни:
 повышенная продукция гастрина;
повышенная продукция гастрина;- недостаточность секреции простагландинов;
- увеличение количества париетальных клеток, которые продуцируют соляную кислоту;
- увеличение числа рецепторов к гастрину.
При этом болезнь чаще можно обнаружить у родителей пациента, нежели у братьев или сестер.
Курение и алкоголь
Никотин, который является основным токсином сигарет, а также этиловый спирт являются мощными раздражителями, который при попадании внутрь желудка способны нарушать целостность слизистой оболочки. Также они стимулируют продукцию желудочного сока, что дополнительно усугубляет ситуацию. Особенно высокий риск развития язвенной болезни у пациентов, которые регулярно злоупотребляют алкогольными напитками или курят более 5 сигарет в день. При этом возраст не играет существенной роли. Курение дополнительно способствует атрофии слизистой оболочки.
При диагностированной язве, употребление алкоголя даже в небольшом количестве может приводить к прогрессированию заболевания и развития острых осложнений. Поэтому его полностью исключают из рациона больного.
Неправильное питание
От чего наиболее часто бывает язва желудка? Характер питания – основная причина болезни. Очень часто она развивается в подростковом возрасте, когда дети неправильно и нерегулярно едят. Также способствует появлению язвенной болезни следующие особенности рациона:
 употребление большого количества соли и пряностей;
употребление большого количества соли и пряностей;- кислые, острые (особенно из восточной кухни) блюда;
- преобладание консервированных, маринованных продуктов, цитрусовых;
- частое питье кофе или крепкого черного чая.
Прием медикаментов
Что из медикаментов вызывает язву желудка? Риск изъязвления слизистой оболочки растет у пациентов, которые постоянно принимают противовоспалительные препараты (глюкокортикостероиды или НПВС). Это обусловлено тем, что они снижают продукцию простагландина, который в желудке является одним из основных факторов защиты слизистой оболочки.
Также в зоне риска пациенты с ишемической болезнью сердца, которым назначают антикоагулянты и антиагреганты. У них растет риск развития кровоизлияния из язвы из-за разжижения крови. Поэтому пациентам, которым необходимо длительно принимать эти группы препаратов, часто дополнительно назначают антисекреторные медикаменты – ингибиторы протонной помпы.
Психосоматика
Эмоциональное и психологическое состояние пациента также может активировать патогенез возникновения патологии. В период стресса или депрессии происходит активация симпатоадреналовой системы, что стимулирует работу париетальных клеток желудка и приводит к повышению кислотности. Также снижается продукция бикарбонатов. Совокупность этих факторов при длительных психосоматических нагрузках может стать триггером развития заболевания.

Стрессовая язва
Понятие «стрессовой язвы» возникло, когда заметили, что у пациентов, которые перенесли успешные реанимационные мероприятия, гораздо чаще потом обнаруживают язвенную болезнь. В дальнейшем было показано, что риск заболевания возрастает при всех соматических патологиях, которые сопровождаются нарушением системной гемодинамики и падением артериального давления.
От чего образуется язва желудка? Это объясняется резким снижением кровоснабжения желудка, что приводит к ишемии ее внутренней стенки и отмиранием целых областей эпителиального слоя клеток.
Также возможно ее развитие при следующих обстоятельствах:
- хирургические вмешательства на органах брюшной полости;
- резкое снижение функции печени или почек;
- инсульт или внутримозговое кровоизлияние.
Другие причины
Также важной причиной возникновения язвенной болезни является хеликобактерная инфекция. Доказано, что ее наличие способствует развитию активного воспалительного процесса в желудке, а также возникновению эрозий и язв. Поэтому для эффективного лечения требуется эрадикационная терапия, которая включает антисекреторные и антибактериальные препараты. Только тогда язва сможет быстро рубцеваться.

Симптомы язвенной болезни
Необходимо также выделить характерные симптомы, которые возникают при язвенной болезни желудка:
- ощущение жжения за грудиною;
- резкая боль в верхнем (эпигастральном) отделе желудка, которая усиливается через 15-30 минут после приема пищи;
- ощущение тошноты, однократная рвота;
- отрыжка кислым;
- склонность к запорам;
- метеоризм (повышенное образование газов в кишечнике);
- ощущение тяжести в желудке;
- снижение аппетита;
- повышение температуры тела (при выраженном воспалительном компоненте).
Полезное видео
Как возникает и проявляется язва желудка можно узнать в этом видео.
Диагностика заболевания


Из лабораторных исследований проводятся:
- общий анализ крови (наблюдается повышение количества лейкоцитов и скорости оседания эритроцитов);
- анализ кала на наличие крови (для выявления скрытого кровоизлияния).
Золотым стандартом диагностики является проведение фиброгастродуоденоскопии – эндоскопического исследования верхних отделов пищеварительной системы. При этом врач визуально обнаруживает локализацию дефектов слизистой. Одновременно проводится измерение показателей кислотности и делается экспресс-анализ на наличие хеликобактерной инфекции. При наличии хронической язвы также обязательно берутся небольшие образцы ткани из дна язвы. Их направляют на цитологическое исследование.
Возможные осложнения


Все они требуют немедленной госпитализации пациента в хирургическое отделение:
- Кровоизлияние в просвет желудка – возникает наиболее часто в острую фазу заболевания. Иногда приводит к развитию геморрагического шока.
- Перфорация (прободная язва) в просвет брюшной полости с развитием перитонита.
- Пенетрация язвы с химическим поражением ближайших анатомических структур (печень, поджелудочную железу, сальник).
- Деформация просвета желудка.
- Развитие злокачественного новообразования (рак желудка).