Воспаление желчного пузыря — признаки, лечение и диета
Факторы развития болезни
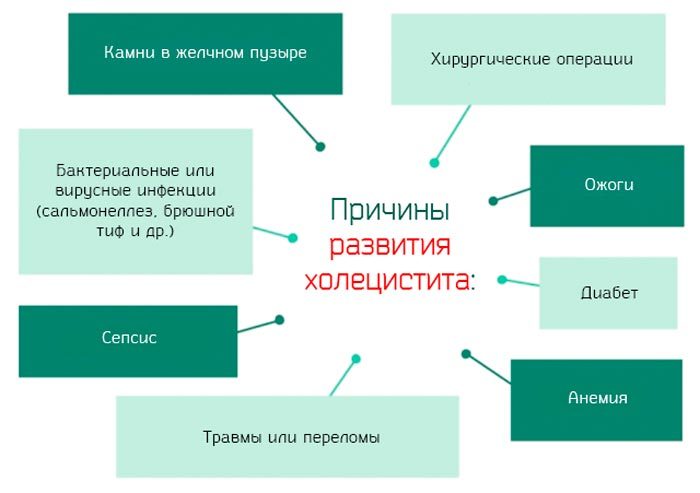
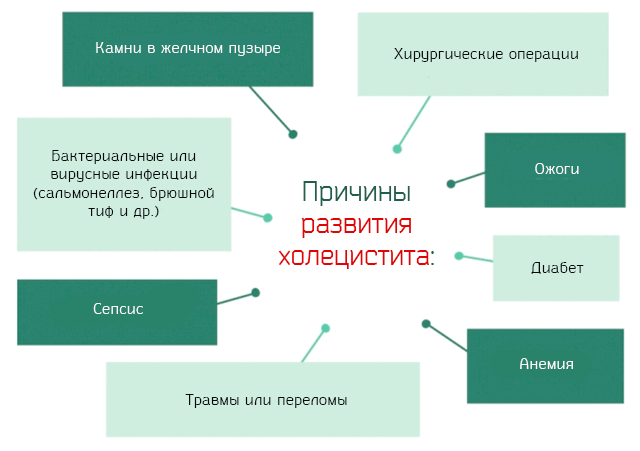
Причиной воспаления является состояние, при которой нарушается движение желчи, этот компонент застаивается в желчном пузыре . Сбой происходит под длительным воздействием разных факторов, к которым можно отнести следующее:
- Образование конкрементов.
- Нерациональное питание, когда в рационе преобладает много жирного, жареного.
- Сильное увлечение напитками, содержащими алкоголь.
- Малоподвижность.
- Постоянные стрессы.
- Присутствие в организме нарушений в деятельности эндокринных органов.
- Ослабленная иммунная система.
- Сбой гормонального баланса.
- Избыточная масса тела.
- Проникновение инфекции.
- Возрастные изменения в организме после 40 лет.
Клинические проявления
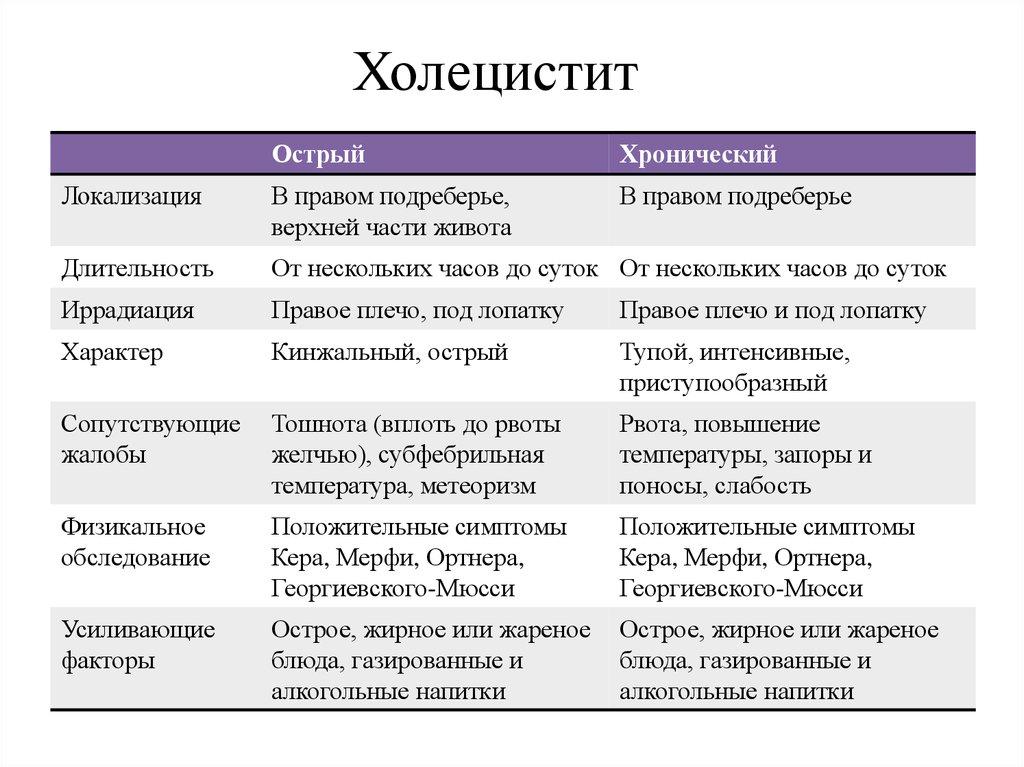
Хроническая
Симптоматика при хроническом течении проявляется слабо, не отличается интенсивностью. Периодически у пациента возникают обострения, при которых проявления наиболее выраженные. Данный период длится около 2-3 недель.
Основной признак хронического холецистита – это боль в правом подреберье. Она обладает тупым или ноющим характером. Возможно появление тошноты, рвотных приступов, небольшое увеличение температуры тела.

Если у пациента присутствует гангренозная форма холецистита, то болевой синдром может прекратиться. Причиной этому становится отмирание нервных тканей желчного пузыря. Кажется, что болезнь отступила, но на самом деле она приобретает еще более опасный характер.
При флегмонозном типе заболевания, когда образуется гнойный процесс, воспаление желчного пузыря проявляется выражено, так как организм подвергается интоксикации. У человека повышается температура, усиливаются боли, возникает озноб.
Острая
Симптомы воспаления желчного пузыря являются наиболее выраженными, появляются внезапно. В первую очередь пациент чувствует сильную боль под ребрами справа, которая способна отдавать в область сердца, живота, ключицы.
Помимо болевого синдрома наблюдаются следующие признаки острого холецистита:
- тошнота;
- рвотные позывы;
- увеличенная температура тела;
- отрыжка;
- учащенное биение сердца;
- озноб.
При остром поражении следует вызвать скорую помощь, так как осложнения могут быть опасными для жизни человека.

Возможные последствия
На стенках желчного пузыря способны образовываться язвочки, эрозии, развиваться гнойный процесс. Если своевременно не принять меры, ткани начнут отмирать, формируя отверстия, через которые содержимое желчного пузыря выйдет в брюшную полость.
В результате возникает перитонит, то есть воспаление брюшины. Это заболевание требует срочной медицинской помощи, потому что вызывает сильнейшую интоксикацию, может привести к шоковому состоянию и летальному исходу.

Также воспаление способно вызвать такое осложнение как водянка, которая представляет собой накопление в желчном пузыре большого количества жидкости. Это приводит к прекращению функционирования больного органа.
Если у пациента образовались камни, то повышается вероятность закупорки протоков. В этом случае требуется экстренная помощь во избежание развития механической желтухи, недостаточности печени, сепсиса.
Диагностические меры
Сначала доктору нужно выяснить беспокоящие симптомы при воспалении в пузыре у женщин и мужчин. Поэтому он проводит беседу с больным, выполняет пальпацию пораженной зоны. Уже при осмотре врач обычно понимает, с чем имеет дело.
Но для постановки точного диагноза должен назначить следующее обследование:
- Ультразвуковое исследование. С помощью УЗИ выявляют наличие желчнокаменной болезни ЖКБ, новообразований, оценивают общее состояние внутреннего органа, выявляют застой желчи.
- Компьютерную томографию. Проводят в тяжелых случаях, когда нужно получить наиболее подробную картину патологии.
- Анализ крови, мочи, каловых масс.
При сопутствующих заболеваниях могут быть назначены дополнительные меры диагностики.
Терапия патологии
Оперативное вмешательство
Терапия воспаленного желчного пузыря в тяжелых случаях проводится путем удаления органа. Название такой операции – холецистэктомия. Часто она выполняется экстренно, когда у человека возникает острый холецистит с выраженной симптоматикой.
Также показания к хирургическому лечению следующие:
- развился перитонит;
- появление гноя в желчном пузыре;
- образование камней в органе, которые могут закупорить протоки.
Консервативная терапия
При лечении холецистита применяют некоторые группы препаратов. Какие именно средства нужно принимать, решает лечащий доктор. Самостоятельный подбор лекарств категорически запрещен.
Возможно использование следующих групп медикаментов:
- спазмолитики и анальгетики, которые устраняют болевой симптом («Но-шпа», «Анальгин»);
- средства, способствующие улучшению функций желчного пузыря («Холосас», «Сорбит»);
- желчегонные препараты, усиливающие отток желчи («Дигестал», «Аллохол»);
- антибиотики, уничтожающие патогенные микроорганизмы при бактериальном поражении («Ципрофлоксацин», «Фуразолидон»);
- гепатопротекторы, помогающие восстановить пораженные клетки печени («Эссенциале», «Карсил»);
- литолитики, растворяющие конкременты («Урсосан», «Эксхол»).
Дозировку, частоту и длительность приема того или много медикамента определяет лечащий врач. Его предписаниям важно строго следовать, иначе лечение окажется неэффективным, риск развития осложнений станет высоким.

Диета
Чтобы снять воспаление в пузыре, обязательно нужно соблюдать диетическое питание. При острой форме холецистита больному назначают голодание на 2-3 дня, разрешается лишь пить. Затем постепенно переводят на диету. Сначала допускается прием пищи в перетертом и жидком виде, потом с разрешения доктора пациент может кушать более твердую еду.
Когда острое воспаление желчного пузыря купировано, или развивается хроническое течение заболевания, важно продолжать питаться правильно.

Общие принципы питания при холецистите:
- убрать из рациона всю вредную пищу;
- не употреблять алкоголь;
- не допускать переедания;
- последний раз принимать пищу за 3 часа до сна, не позже;
- кушать 5 раз в день небольшими порциями;
- употреблять блюда в теплом виде;
- пить больше жидкости – примерно 1,5-2 литра в сутки, при рвоте – лучше минеральную воду.
Придется расстаться с вкусной, но вредной пищей. Из меню исключить следующие продукты:
- колбасы;
- копчености;
- фастфуд;
- кондитерские и сдобные изделия;
- консервы;
- жирные, жареные, острые блюда;
- сладкие газированные соки;
- крепкий кофе.
В рацион включить овощи, фрукты, ягоды, зелень. Мясо и рыбу есть можно, главное, чтобы их жирность была невысокой. Обязательно употреблять супы и каши. Из напитков отдавать предпочтение травяным чаям, отварам, а также компотам, морсам, киселям, натуральным сокам.
Народная медицина
Лечение народными средствами калькулезного или же бескаменного холецистита у мужчин и женщин проводить можно, но только при согласии доктора.
Если воспалился желчный пузырь и его желчевыводящие протоки, в домашних условиях можно пролечиться отваром душицы. Для приготовления маленькую ложку сухой травы заварить стаканом горячей воды, оставить настояться на пару часов, после чего профильтровать и принимать 3 раза в сутки по 50 мл.
Также снять воспаление дома можно с помощью настоя из кукурузных рыльцев. Требуется добавить чайную ложку высушенного сырья в стакан кипятка, подождать час, затем процедить и употреблять по столовой ложке раз в 3 часа.
Лечится холецистит и отваром тысячелистника. 2 чайные ложки растения заварить стаканом кипятка. Настаивать в течение часа, пропустить через марлю и принимать по 50 мл перед каждой трапезой.
Народное лечение необходимо сочетать с медикаментозным.
Прогноз
Исход при воспалении пузыря зависит от многих факторов. В первую очередь – это своевременность выявления и лечения холецистита. Если человек вовремя не обращается к врачу, заболевание прогрессирует, вызывая осложнения. В этом случае прогноз ухудшается вплоть до смерти пациента.
При своевременном обнаружении и лечении исход благоприятный. Важно только полностью соблюдать все предписания лечащего доктора. Это уже второй фактор, влияющий на исход. Если человек игнорирует назначения специалиста, к примеру, не соблюдает диету, принимает медикаменты только время от времени, то прогноз становится хуже.
Также многое зависит от возраста больного, присутствия сопутствующих болезней, правильности проводимой терапии.
Профилактика
Полностью обезопасить себя от возникновения холецистита невозможно, но можно снизить риск его развития, соблюдая следующие рекомендации специалистов:
- Отказаться от вредной пищи.
- Не увлекаться спиртными напитками.
- Следить за весом тела.
- Вовремя лечить нарушения ЖКТ и других органов, провоцирующие возникновение холецистита.
- Быть активными, но не допускать физических перегрузок организма.
- Избегать ситуаций, вызывающих стресс.
Симптомы и принципы лечения воспаления желчного пузыря
Холецистит или воспаление желчного пузыря – патология, возникающая на фоне длительного застоя желчи или из-за наличия других сопутствующих болезней гепатобилиарной системы. Наиболее часто заболевание обнаруживается у взрослых в возрасте от 40 до 60 лет. Холецистит может возникать у беременных. Следует знать, какие симптомы сопровождают патологию и как с ней бороться.
Причины воспаления желчного пузыря
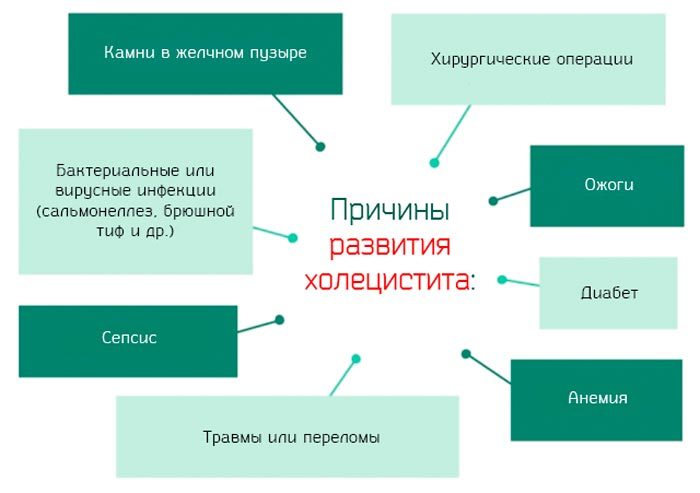
Воспаление возникает из-за наличия застойных явлений или образования конкрементов в полости желчного пузыря. К болезням гепатобилиарной системы приводит неправильный образ жизни, наследственность и плохое питание.
Общие
Существует перечень причин, из-за которых шанс заболеть значительно повышается:
- Нерегулярное или неправильное питание на основе жирной или жареной пищи.
- Частое распитие алкогольных напитков.
- Наследственная склонность к заболеваниям желчного пузыря.
- Малоподвижный образ жизни.
- Холестаз (застой желчи).
- Жизнь в стрессовых условиях.
- Наличие эндокринных расстройств, включая нарушения иммунитета, аллергии и сбой гормонального фона.
- Инфекционные осложнения.
Факторы риска
Существует механический фактор, способствующий появлению конкрементов или желчного застоя у будущих матерей, что приводит к накоплению избытка желчи. При беременности растущая матка сдавливает желчный пузырь, что и вызывает признаки холецистита у женщин.
Этот фактор риска у женщин сопряжен повышенными уровнями половых гормонов – эстрадиола и прогестерона, которые могут негативно влиять на функциональность органа, что приводит к холестазу или холециститу. По этой причине в период вынашивания ребенка нужно соблюдать врачебные предписания и вовремя проходить обследования.
Симптомы воспаления
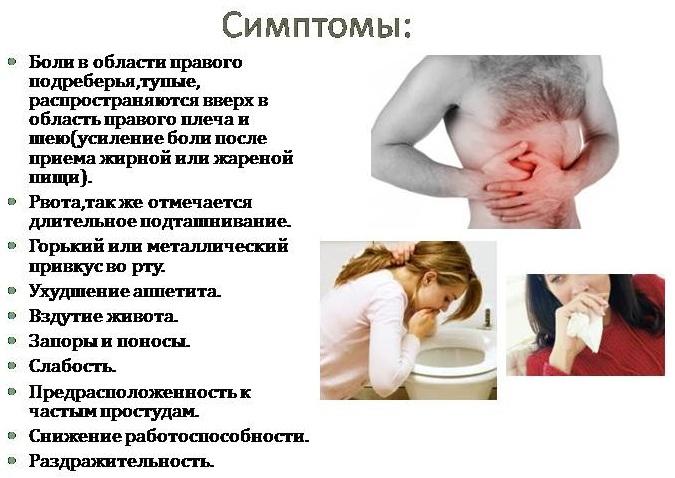
Не существует конкретной симптоматики, указывающей именно на воспаление желчного пузыря, но есть общий перечень признаков, указывающий на проблемы с органом:
- ноющая или давящая боль в правом подреберье, усиливающаяся после приема пищи;
- хроническое вздутие живота;
- горький или металлический привкус во рту;
- частая тошнота;
- чередование поносов и запоров.
При наличии нескольких симптомов и более, требуется срочное обращение к гастроэнтерологу или терапевту.
Классификация
По МКБ 10 холецистит имеет обозначение К81. Перечень подвидов классификации следующий:
- К81.0 – острый холецистит. В перечень входят следующие диагнозы – абсцесс, гангрена желчного пузыря, эмпиема, ангиохолецистит. По течению – эмфизематозный, бескаменный и гнойный холецистит.
- К81. 1 – хронический холецистит.
- К81.8 – иные формы воспалительного процесса.
- К81.9 – воспаление желчного пузыря неуточненного типа.
Острое воспаление
Острый холецистит является частым осложнением холелитиаза (наличие нескольких камней в желчном пузыре, которые застряли в желчевыводящих путях). Обострение развивается быстро и проявляется тяжелой симптоматикой. Требуется срочная госпитализация.
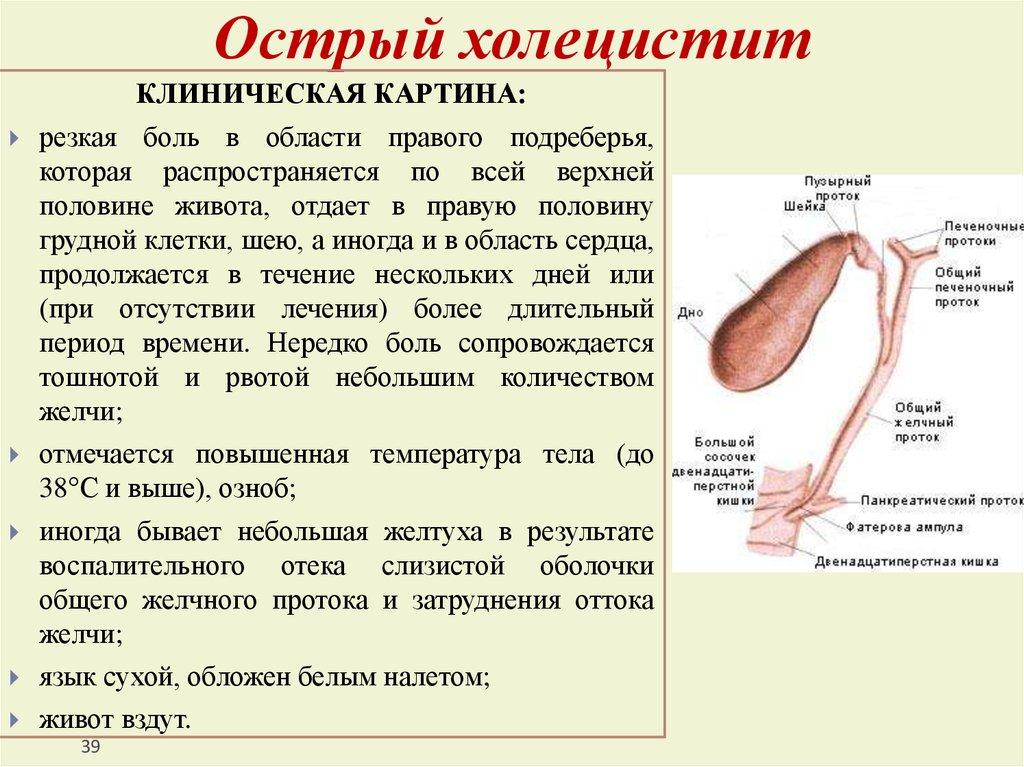
Если не помочь вовремя пациенту, то в результате давления конкрементов, стенки органа повреждаются и сопровождаются ишемией. Нередко происходит инфекционное осложнение. Без своевременного лечения возникает некротизация тканей или перфорация стенки желчного пузыря.
При повторных обострениях в стенках органа наблюдаются фиброзные изменения, а сам желчный пузырь сморщивается. В результате желчь не выделяется полностью, что ведет к хроническим застойным явлениям.
Хроническое течение
Как и обострение, длительное вялотекущее состояние является в большинстве случаев последствием желчнокаменной болезни. Характеризуется постепенным повреждением стенки пузыря, образованием в нем конкрементов и моторно-тонических нарушений гепатобилиарной системы.

Развивается чаще как самостоятельный синдром, реже – после запущенной острой стадии. Если хронический холецистит сопровождается наличием камней в полости желчного пузыря, то его называют калькулезным. При бескаменной форме болезни медицинское название – некалькулезный холецистит.
Заболеванию более подвержены женщины. Хроническая форма может возникать на фоне панкреатита, гастрита или гепатита. Другие причины заболевания – глистные инвазии, бактериальное поражение, токсическое отравление или аллергическая реакция.
Бескаменный холецистит
Одна из форм хронического течения холецистита. Характеризуется наличием воспалительного процесса без образования конкрементов внутри. Реже возникает на фоне острого воспаления, связанного с инфицированием желчного пузыря.
Бескаменная форма преимущественно встречается у женщин среднего возраста. Типичные симптомы болезни – тошнота и рвота, боль, дискомфорт в области правого подреберья, головокружение, слабость, признаки отравления. Если не начать вовремя лечение, бескаменный холецистит перетекает в желчнокаменную болезнь.

Основная причина развития – попадание в полость пузыря патогенной микрофлоры, включая протей, кишечную палочку, энтерококк и стафилококк. Заболевание может развиться на фоне воспаления легких, острого аппендицита, пародонтоза.
Какое обследование пройти
Для подтверждения диагноза недостаточно собрать подробный анамнез у больного. Нужно провести комплекс исследований, чтобы удостовериться в наличии холецистита. Симптомы у заболевания общие и указывают на присутствие расстройства гепатобилиарной системы, поэтому не относятся к диагностическим критериям. В ходе исследования выявляется степень поражения органа и подбирается подходящий вариант – как лечить воспаление желчного пузыря.
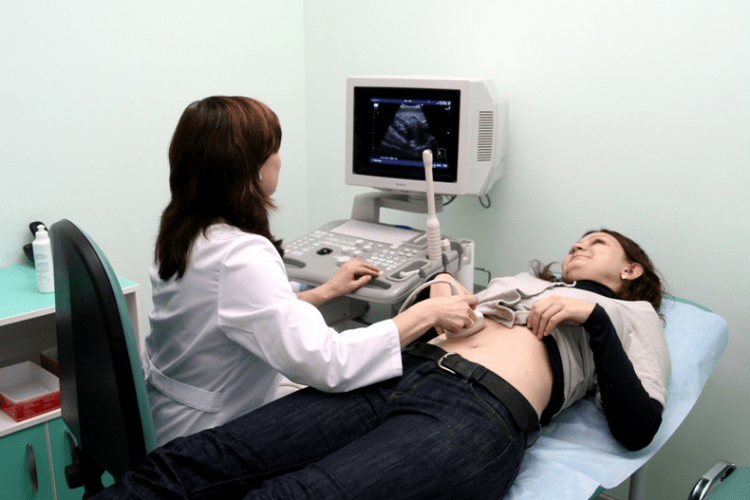
Если первые признаки, помимо боли в правом подреберье и диспепсии, включают симптомы лихорадки, то это указывает на острый холецистит. У лиц старшего возраста анамнез затруднен, так как признаки воспаления желчного пузыря нередко развиваются на фоне других заболевания – панкреатита, расстройств печени.
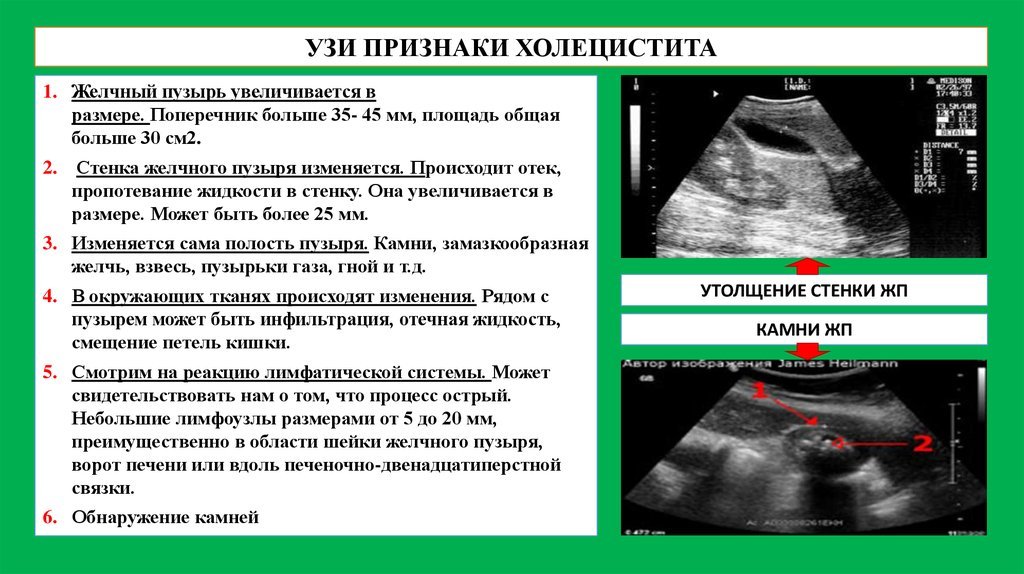
По анализам крови обнаруживаются высокие показатели СОЭ, повышение показателей печеночных ферментов, билирубина, лейкоцитов. Для подтверждения диагноза проводится ультразвуковая диагностика, позволяющая выявить утолщение стенок или их структурные изменения. Можно рассмотреть конкременты, отклонение от нормы по размерам.

В ходе диагностики используется метод динамического проведения УЗИ, когда проводится осмотр больного органа несколько раз за определенный период. Это необходимо для того, чтобы узнать – прогрессирует ли заболевание, с какой скоростью происходят структурные изменения, какова скорость восстановления на фоне лечения.
Если врачи длительный период не выявляют с помощью УЗИ причину недомогания больного, то назначается лапароскопия. Это универсальный и малоинвазивный метод, позволяющий не только изучить достоверно состояние внутреннего органа, но и провести операцию в ходе диагностики, если потребуется. Лапароскопия позволяет дифференцировать диагноз, отличая воспаление желчного от острого приступа аппендицита, панкреатита, симптомов мочекаменной болезни, печеночного абсцесса, воспаления почек, язвы желудка или двенадцатиперстной кишки.
Принципы лечения
Для устранения болезненного состояния необходим комплексный подход, позволяющий купировать болевой синдром, снять воспаление и убрать первопричину, вызвавшую воспаление пузыря.
На течение и развитие заболевания изначально влияет питание и образ жизни. В период обострения важно соблюдать диету, направленную на облегчение работы желудочно-кишечного тракта. Параллельно назначаются медикаменты, нормализующие состав желчи, снижающие количество холестерина в организме и устраняющие спазмы, воспаление.

В незапущенных случаях может помочь народная медицина. Если медикаменты в сочетании с грамотно подобранной диетой не дают требуемый терапевтический эффект, то решается вопрос проведения хирургического вмешательства по удалению желчного пузыря.
Первая помощь при приступе холецистита
При развитии острой симптоматики нужно вызвать скорую помощь. Пока бригада врачей не приехала, можно слегка облегчить состояние пациента. Для этого нужно приложить холодный пакет со льдом в область живота.

Чтобы убрать спазмы, внутримышечно вводится папаверин или дротаверин – спазмолитики, расслабляющие гладкую мускулатуру кишечника и внутренних органов. Применять медикаменты до приезда скорой помощи можно только в том случае, если доподлинно известно, что у пациента приступ острого воспаления желчного пузыря, а не другая болезнь. В противном случае, картина болезни смажется.
Для уменьшения признаков интоксикации организма вводятся антибиотики и ставятся внутривенные капельницы с раствором электролитов. Если в ходе диагностики после госпитализации обнаружились характерные черты прободной язвы, перитонита и разрыва стенок желчного пузыря, необходимо готовить пациента к операции.
Медикаментозное лечение
Препараты используются по таким назначениям: для купирования острого синдрома и для лечения заболевания в период восстановления. При развитии острого приступа назначаются антибиотики, спазмолитики, НПВС, анальгетики. Примеры обезболивающих средств – Кетанов, Но-Шпа, Анальгин. При отравлении используются капельницы Натрия Хлорида, Реосорбилакт.

Лечение заболевания в период восстановления направлено на повышение защитных сил организма, разжижение желчи и улучшение функций печени. Для нормализации состояния назначаются уколы витаминов группы В или пероральные витаминные комплексы. Примеры желчегонных лекарств и гепатопротекторов – Хофитол, Урсосан (используется при присутствии холестериновых камней в желчном пузыре), Гепабене, Карсил.
Народные средства
Для домашнего лечения нужно принимать отвары из трав или овощей, обладающих противовоспалительным и желчегонным действием. Перед началом самостоятельной терапии нужно посоветоваться с ведущим врачом. В случае одобрения метода рецепты оговариваются индивидуально.

Простой вариант – употребление отвара свеклы. Нужно порезать кольцами несколько крупных овощей и залить их стаканом воды. Смесь ставят на маленький огонь и варят в течение нескольких часов, пока свекла не превратится в густой сок. Пить нужно по 1–3 столовые ложки в день, в течение 1–2 месяцев.
Желчегонным и противомикробным действием обладает тысячелистник. Столовую ложку сбора заливают кипятком в стакане и настаивают полчаса. Смесь процеживают и пьют дважды в сутки в течение месяца. При необходимости проводится повторный курс.
Диетические рекомендации
При воспалении желчного пузыря меню составляется на основе постного мяса, рыбы, каш и протертых овощей. Нужно дробно питаться, небольшими порциями. Из рациона исключаются сладости, жирная, жареная, острая и соленая пища, спиртные напитки. Нельзя есть экстрактивную пищу.

Нужна ли операция
Холецистэктомия назначается в тяжелых ситуациях, когда:
- обострения часто рецидивируют или хроническая форма не входит в ремиссию;
- при неэффективности диеты и медикаментов;
- когда есть конкременты, не поддающиеся лечению.
Вид операции выбирается врачом. Но в большинстве случаев рекомендуют лапароскопию как менее инвазивную, к тому же цена такой холецистэктомии лишь немного выше традиционной полостной операции.
Осложнения холецистита
- эмпиема желчного пузыря;
- перфорация стенок органа;
- околопузырный абсцесс;
- гнойный перитонит;
- панкреатит;
- гангрена;
- желтуха;
- желчный свищ;
- холангит.

Прогноз и профилактика
Прогноз относительно утешительный и зависит от запущенности ситуации. Если пациент вовремя обратился к врачу, и соблюдает схему терапии наряду с диетой, то риск последствий можно минимизировать. В запущенных ситуациях прибегают к операции, после чего длительность жизни пациента будет зависеть от питания.
Профилактика заболевания заключается в соблюдении принципов правильного питания, ведении ЗОЖ и своевременном посещении плановых обследований органов ЖКТ.
Выводы
Холецистит проявляется резкой болью в животе, недомоганием и симптомами отравления. При подозрении на приступ нужно срочно обращаться за помощью. При подтверждении диагноза назначается диетотерапия и медикаменты. В случае неэффективности консервативного лечения прибегают к операции.
Холецистит: как «поймать» и лечить воспаление желчного пузыря

Наш эксперт – доктор медицинских наук, профессор МГМСУ Татьяна Полунина.
Поворотный момент
Воспаление стенки желчного пузыря – хронический холецистит – обычно развивается постепенно. Часто оно протекает на фоне других хронических заболеваний желудочно-кишечного тракта: гастрита, панкреатита, гепатита.
Причина возникновения холецистита – застой желчи в желчном пузыре, к которому добавляется инфекция. Почему желчный пузырь перестает опорожняться так, как ему положено? Причин много. В здоровом организме движение желчи обеспечивается хорошим тонусом желчевыводящих протоков, их правильной нервной и эндокринной регуляцией. Это движение затрудняется, если протоки каким-то образом сдавлены или перегнулись, если нарушилась их способность продвигать желчь в нужном направлении. Такое может случиться под влиянием стресса, расстройства эндокринной и вегетативной регуляции. Нередко толчком к застою желчи становятся опущение внутренностей, беременность, малоподвижный образ жизни, редкие приемы пищи.
Застой способствует развитию инфекции в желчном пузыре. Это могут быть бактерии – кишечная палочка, стрептококки, стафилококки, а также лямблии и грибки, вирусы гепатита. В некоторых случаях воспаление стимулируется токсическим отравлением (например, передозировкой лекарств) или аллергическим процессом. Способствуют ему и воспалительные процессы в других органах, такие как ангина.
То запор, то отрыжка
Непосредственным толчком к вспышке воспалительного процесса в желчном пузыре часто является переедание. Обильный обед или ужин с жирной и острой пищей, дополненный пивом или вином, может закончиться тупой, ноющей болью справа, под ребрами. Она возникает через 1–3 часа после пиршества. Боль обычно отдает вверх, в область правого плеча и шеи, правой лопатки. Может возникать и резкая боль, напоминающая желчную колику. Во рту не проходит ощущение горечи, металлический вкус, может быть отрыжка, тошнота, бурление в животе. Нередко чередование запора и поноса, раздражительность, бессонница. Надавливание на живот в области желчного пузыря весьма чувствительно, иногда болезненно. Можно ощутить мышечное сопротивление брюшной стенки.
Все это – признаки острого холецистита, который, если не принять меры, может перейти в хронический. Диагноз может поставить только врач – после того, как будет проведено исследование крови, дуоденальное зондирование, микроскопическое исследование желчи.
В некоторых случаях требуется холецистография – рентгеновское исследование. Это необходимо, чтобы оценить форму и структуру стенок желчного пузыря, его сокращение, наличие или отсутствие в нем камней. Полезную информацию дает и ультразвуковое исследование. Если холецистит перешел в хроническую форму, на УЗИ видно утолщение или деформация стенок желчного пузыря.
Не допустить рецидива
Холецистит в большинстве случаев имеет длительное течение. Периоды ремиссии, когда больной практически не замечает своей болезни, сменяются обострениями, обычно при нарушении питания и после приема алкогольных напитков. Толчком к новому обострению может стать и тяжелая физическая работа, острая кишечная инфекция, переохлаждение. Однако, если соблюдать рекомендации врача, прогноз в большинстве случаев благоприятный.
К сожалению, нередко больные приходят к врачу слишком поздно – на первый приступ они просто не обращают внимания, справляются с ним с помощью домашних средств по советам знакомых и соседей, а потом, когда боли прошли, ничего не изменяют в своем образе жизни. При частых рецидивах может развиться воспаление крупных внутрипеченочных протоков. При этом к болям добавляется повышение температуры тела, иногда озноб, лихорадка, кожный зуд. Могут пожелтеть кожа и слизистая оболочка глаз, что связано с ухудшением оттока желчи из-за закупорки желчных протоков слизью.
В остром состоянии больных обычно госпитализируют в хирургические или терапевтические стационары. В легких случаях возможно амбулаторное лечение. В первые дни необходимо строго соблюдать постельный режим и диету №5а. Очень важен дробный прием пищи – 4–6 раз в день. Больному прописывают селективные спазмолитики, при обострении – антибактериальные препараты. После того как наступит ремиссия, рекомендуют желчегонные средства.
Диета
Чтобы остановить развитие острого холецистита в хронический, а хронического – в желчнокаменную болезнь, необходимо кардинально поменять свой образ жизни и прежде всего – стиль питания. Врачи рекомендуют диетический стол №5 или диету №5 по Певзнеру.
Нельзя
- Жирное мясо
- Животные жиры
- Острые закуски
- Маринады
- Алкоголь
- Мороженое
- Охлажденные напитки
- Соленое
- Жареное
- Торты, крем,
- Рыбные и грибные бульоны
- Копчености
Можно
- Овощи в протертом виде
- Мясо в рубленом виде, приготовленное на пару или при варке
- Творог, кефир
- Чай некрепкий, с молоком
- Молочнокислые продукты
- Масло сливочное в ограниченном количестве
- Растительное масло – 20–30 г в день
- Омлет белковый, яйца всмятку – 1–2 раза в неделю
- Борщи, щи вегетарианские
- Супы крупяные, фруктовые, молочные
- Овощи отварные, печеные
- Каши любые
- Макароны, вермишель
- Сырники запеченные
- Соки овощные, фруктовые
- Мясо нежирное (говядина, курица, индейка, кролик) в вареном виде, запеченное
- Компоты, кисели, отвар шиповника
- Сухое печенье
- Фрукты и ягоды (кроме кислых) в сыром и вареном виде, виноград
- Черствый хлеб: белый, серый
- Арбуз
- Рыба нежирная отварная
- Сыр неострый
► Питаться при такой диете необходимо 5 раз в сутки, небольшими порциями. Эта диета назначается для обеспечения щадящего режима работы печени, нормализации желчевыделения и деятельности кишечника, разгрузки жирового, холестеринового обмена.
► Следует совершенно исключить говяжий, бараний и свиной жир, сало, печень, мозги, колбасу, рыбные и мясные консервы, соленья, мясные, рыбные бульоны, а также сдобное тесто. По возможности следует ограничить употребление сливочного масла, яиц, чеснока, лука, укропа и петрушки. Рекомендуется употреблять в пищу также творог, овощи и фрукты. Следует обильно потреблять жидкости, но при этом необходимо учитывать состояние сердечно-сосудистой системы и почек. Потребление поваренной соли следует умеренно уменьшать.
Химический состав диеты:
- Белок приблизительно 100–110 г
- Жиры 80–100 г
- Углеводы приблизительно 400–450 г
- Количество калорий – 2800–3200.
► Для улучшения состояния желчных протоков нужно вести более активный образ жизни, регулярно устраивать себе разминку в течение рабочего дня, больше ходить пешком, посещать спортклуб или бассейн.
► Будьте настороже и с очагами хронической инфекции, если они есть в организме: не запускайте больные зубы, ангину, воспалительные процессы в органах малого таза. Если их своевременно вылечить, можно избежать очередных неприятностей с желчным пузырем.
Симптомы и лечение воспаления желчного пузыря
Воспаление стенок желчного пузыря, называемое еще холециститом, как правило, является вторичным, то есть не самостоятельным заболеванием, а осложнением другой патологии – в первую очередь желчнокаменной болезни, при которой холецистит называют калькулезным (от лат. calculus – камешек).
Если же воспаление желчного пузыря возникает при отсутствии камней – его, соответственно, называют бескаменным холециститом.
Что такое желчный пузырь
Желчный пузырь – небольшой полый орган, непосредственно сообщающийся с печенью и двенадцатиперстной кишкой через узкие протоки. Основная функция желчного пузыря, как ясно из названия этого органа – хранение желчи, горьковатой зеленой вязкой жидкости, представляющей собой набор ферментов, необходимых для расщепления жиров и других питательных веществ.
Она вырабатывается печенью в ответ на сигнал от желудочных и кишечных рецепторов о поступлении пищи, дозревает, попадая в желчный пузырь, а из него по желчному протоку под воздействием сокращений сфинктеров и гладкой мускулатуры проникает в двенадцатиперстную кишку, где участвует в переваривании пищи.
Воспаление желчного пузыря развивается, когда его стенка оказывается поврежденной вследствие воздействия определенных факторов. При этом различают острый холецистит, возникающий внезапно и отличающийся ярко выраженными симптомами, и хронический, развивающийся постепенно, часто незаметно для больного или с редкими обострениями.
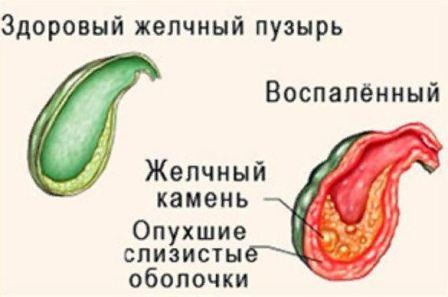
Чем опасно воспаление желчного пузыря
Холецистит, как воспалительный процесс, без лечения приводит к закономерным изменениям в тканях органа – в первую очередь желчного пузыря. Повреждаются здоровые клетки слизистой оболочки, а потом и более глубоких слоев, стенка желчного пузыря становится менее эластичной, на ней появляются язвы, гнойники, что создает благоприятную среду для размножения болезнетворных микроорганизмов.
При хроническом течении воспалительный процесс может перейти на печень, поджелудочную железу или двенадцатиперстную кишку. Бактериальная флора может разноситься с током крови и к более отдаленным органам.
В результате повреждений стенки пузыря и потери ее эластичности появляется риск разрыва при переполнении желчью, что может привести к перитониту – опасному для жизни состоянию, требующему срочной помощи хирурга.
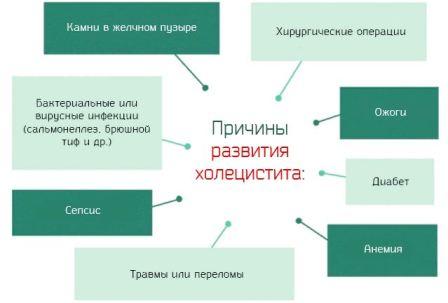
Почему возникает воспаление желчного пузыря
Причин развития воспаления довольно много, чаще это осложнения других заболеваний. Все причины можно выделить в три группы в соответствии с типом повреждения стенки желчного пузыря.
- Механические причины — желчные камни, растяжение стенки при застое желчи, травмы брюшной полости.
- Химические причины — это самоотравление при хроническом застое желчи, проникновение в желчный пузырь активных ферментов поджелудочной железы при рефлюкс-синдроме, изменение состава желчи вследствие патологий печени и погрешностей в питании.
- Биологические причины — активность болезнетворных микроорганизмов: вирусов при гепатите и других заболеваниях печени; бактерий, в том числе при общих и кишечных инфекциях; грибков; гельминтов (глистов) – остриц, аскарид; простейших – лямблий, амеб.
В более редких случаях воспаление желчного пузыря могут вызывать внутренние факторы организма. Например, анатомические особенности строения желчного пузыря – образование в нем перегородок и перегибов.
Такое часто встречается в детском возрасте и, как правило, проходит по мере взросления. Другой причиной могут быть аутоиммунные заболевания – когда клетки иммунитета атакуют собственные ткани организма.
Симптомы воспаления желчного пузыря
Симптомы более выражены при остром холецистите, в том числе при обострении хронического его течения.
Боль в животе – основной симптом холецистита. Она обусловлена раздражением нервных окончаний в стенке желчного пузыря, особенно, вблизи сфинктеров, открывающих и закрывающих желчные протоки.
Боль при холецистите иногда путают с проявлением других заболеваний – гепатитов, желчной колики, поэтому будет полезно знать основные ее отличия:
- Локализация боли – правое подреберье. Иногда боль в животе при холецистите отдает вверх – к груди, также имеет место холецистокардиальный синдром, при котором болит не только живот, но и сердце;
- Интенсивность боли – от тупой до острой и сильной, в зависимости от течения холецистита;
- Характер боли – ноющий, приступообразный, чаще постоянный, усиливающийся после приема жирной пищи.
Желтуха – окрашивание кожи, слизистых, склер глаз в желтый цвет вследствие накопления в этих тканях билирубина, который в норме должен удаляться вместе с желчью через желчный пузырь и двенадцатиперстную кишку.
Желтуха при холецистите свидетельствует о нарушении оттока желчи, что может происходить из-за закупорки желчного протока камнем, потери эластичности стенки пузыря, спазма сфинктера и других причин.
Изменения стула – из-за того, что жиры не распадаются при недостатке желчи, стул становится более жидким, кроме того, он часто приобретает светло-желтый оттенок.
Диспепсия (нарушения пищеварения) – комплекс симптомов, включающий тошноту, отрыжку, вздутие живота и т.д.
Горечь и металлический привкус во рту – свидетельствует об избытке выработки желчи, в результате чего она забрасывается в желудок и повреждает его стенки.
Как врач диагностирует воспаление
При подозрении на воспаление желчного пузыря пациента направляют на консультацию к двум специалистам: гастроэнтерологу и хирургу. Задачей врача при диагностике является установить причины болезни, повреждения других органов, а также дифференцировть холецистит от других заболеваний со схожими симптомами.
К современным методам диагностики воспаления желчного пузыря относятся:
Лабораторные анализы, которые помогут оценить состояние всех органов пищеварения. При холецистите в крови увеличивается количество клеток нейтрофилов и показатель СОЭ (скорости оседания эритроцитов), что говорит о воспалении.
Биохимический анализ крови может показать увеличение количества билирубина и АЛТ (аланинтрансферазы). При остром холецистите билирубин обнаруживают и в моче, чего в норме быть не должно – он выводится с желчью, а не через почки.
Дуоденальное зондирование – с помощью специального дуоденального зонда из двенадцатиперстной кишки берут содержимое на анализ, определяют объем и состав желчи. Исследование проводится вне острой фазы заболевания.
УЗИ желчного пузыря и близлежащих органов – один из самых показательных и нетравматичных методов, позволяет оценить двигательную активность, размеры и состояние желчного пузыря, в том числе увидеть желчные камни в нем.
Лечение
Воспаление желчного пузыря при отсутствии осложнений имеет достаточно хороший прогноз – даже при терапевтическом лечении показатель полного выздоровления очень высок. Однако от пациента требуется строгое соблюдений рекомендаций гастроэнтеролога – коррекция питания, отказ от вредных привычек и так далее.
Схема лечения предполагает решение следующих задач:
- устранение воспаления с помощью НПВС (нестероидных противовоспалительных препаратов) и физиотерапевтических методов, а также уменьшения нагрузки на желчный пузырь при коррекции диеты;
- снятие болевого синдрома и спазма гладкой мускулатуры;
- стимуляция движения желчи, для чего используются желчегонные препараты, фитотерапия, лечебная гимнастика;
- устранение причины холецистита – удаление камней (и самого пузыря), антибактериальная и антипаразитарная терапия, лечение основного заболевания;
- специальная щадящая диета.
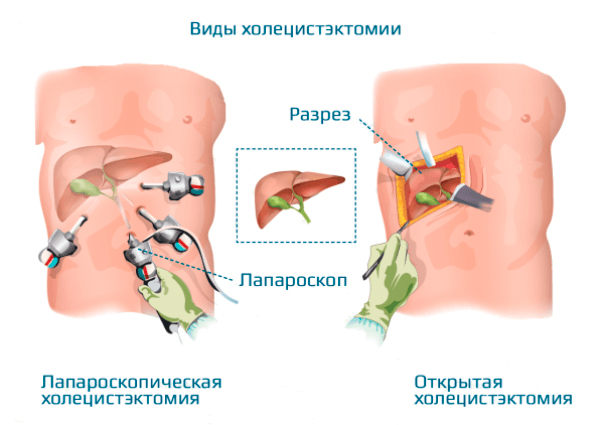
Радикальным методом лечения воспаления желчного пузыря является хирургическая операция холецистэктомия – удаление желчного пузыря. Существуют два типа такой операции – классическая холецистэктомия – осуществляется удаление пузыря через разрез в правом подреберье и лапароскопическая холецистэктомия – когда пузырь удаляют с помощью лапароскопа через небольшое отверстие.
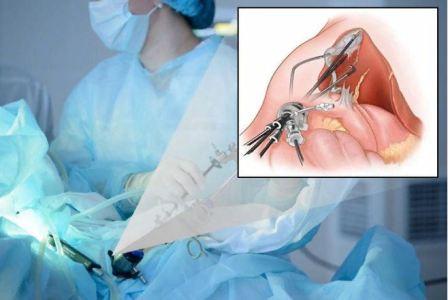
Холецистэктомия проводится, если нет возможности восстановить функции этого органа – стенка сильно повреждена, присутствуют желчные камни.
Обратите внимание, что желчные камни практически нельзя растворить или раздробить – они очень твердые, имеют жировую структуру, при застревании в узком желчном протоке вызывают сильную боль. Поэтому к дроблению камней в желчном пузыре с помощью ударной волны прибегают очень редко.
Intoxic — антигельминтное средство, которое безопасно выводит паразитов из организма.
Intoxic лучше антибиотиков, потому что:
1. В короткий срок убивает паразитов и мягко выводит их из организма.
2. Не вызывает побочных эффектов, восстанавливает органы и надежно защищает организм.
3. Имеет ряд врачебных рекомендаций, как безопасное средство.
4. Имеет полностью натуральный состав.
Профилактика
Основой профилактических мер является нормализация питания – отказ от жирной пищи, переедания, больших перерывов между едой. Нужно употреблять больше продуктов, богатых пищевыми волокнами (клетчаткой). Более подробно о специальной лечебной диете No5 при заболеваниях печени и желчевыводящих путей можно прочитать в соответствующей публикации.
К профилактике возникновения воспаления желчного пузыря также относится лечение дисбактериоза кишечника, хелиобактериоза, лямблиоза.
Кроме того, важную роль играет своевременное обращение за медицинской помощью в случае возникновения симптомов холецистита.
Воспаление желчного пузыря — причины, симптомы, чистка
Желчный пузырь представляет собой орган, который является резервуаром для хранения желчи и обеспечивает ее продвижение в двенадцатиперстную кишку по протокам для нормализации процесса пищеварения в организме. При нарушении его работы появляется застой, что приводит к развитию различных осложнений и требует проведения очистки с соблюдением определенных рекомендаций.
- Причины воспаления
- Общие симптомы воспаления желчного пузыря
- Диагностические методы
- Как подготовить организм к чистке желчного пузыря и печени
- Как почистить желчный пузырь в домашних условиях
- Использование календулы по методу Игнатенко
- Тюбаж с использованием минеральной воды
- Свекольный сок
- Касторовое масло с коньяком
- Желчегонные травы
- Отвар одуванчика
- Отвар бессмертника и зверобоя
- Использование настойки для очищения из ягод шиповника
- Когда происходит удаление желчного пузыря
- Противопоказания к осуществлению чистки желчного пузыря
Причины воспаления
Причины воспаления желчного пузыря довольно разнообразны и зависят от развития патологических процессов в органе:
- дискинезия желчевыводящих путей (нарушение нормального оттока желчи);
- образование камней в органе, которые закупоривают протоки и сфинктера Одди регулирующего поступление
- желчи в желудок;
- перегиб желчного пузыря, его деформация, имеющая врожденный или же приобретенный характер;
- онкологические процессы в организме (образование злокачественных опухолей, метастаз);
- заболевания воспалительного характера (гепатит сопровождающийся воспалением печени, холецистит, характеризующийся острыми процессами в желчном пузыре и его протоках);
- инфекционные болезни (вирусный гепатит А, В, С, Д, Е, печеночная форма туберкулеза, амебиоз, лямблиоз, описторхоз, поражение кишечника, печени паразитами);
- алкогольная интоксикация, отравление организма ядами и токсинами;
- длительный прием медикаментозных препаратов (гормоны, антибиотики, сульфаниламиды, обезболивающие средства);
- доброкачественные опухоли (полипы, кисты).
Общие симптомы воспаления желчного пузыря
Врачи выделяют большое количество различных заболеваний желчного пузыря, но при этом большинство из них имеют схожую симптоматику:

- усиление болевых ощущений в правом подреберье после приема жирной и жареной пищи;
- появление привкуса горечи во рту;
- выраженный красный цвет языка;
- темная моча, светлый кал;
- тошнота, рвота;
- расстройство стула (запор, диарея);
- желтоватый оттенок кожных покровов.
Важно! Приступообразные боли характерны для желчнокаменной болезни, дискинезии, а неприятные ощущения ноющего характера указывают на развитие хронического холецистита, карциномы органа. Сильная, резкая боль может являться признаком острого холангита.
Диагностические методы

Для диагностики различных заболеваний желчного пузыря специалисты назначают определенный ряд исследований:
- пальпация болезненного участка;
- общий анализ крови для выявления степени воспалительного процесса;
- биохимия мочи для оценки работы желчного пузыря;
- УЗИ органов брюшной полости;
- копрограмма (исследование кала на изучение процесса пищеварения);
- зондирование, бактериологический посев;
- анализ желчи на химические показатели;
- компьютерная томография;
- проведение биопсии;
- холангиография.
При своевременном обращении в больницу и постановке точного диагноза можно избежать длительного лечения и исправить погрешности в питании при соблюдении определенной диеты.
Как подготовить организм к чистке желчного пузыря и печени
Проведение чистки желчного пузыря в лечебных и профилактических целях рекомендовано 1–2 раза на протяжении 12 месяцев. Такая методика позволяет предотвратить застой желчи, а предварительная подготовка (соблюдение диеты, прием травяных сборов, чаев) обеспечивает положительные результаты.
[ads-pc-2] За 7 дней до осуществления процедуры необходимо перейти на дробное питание с соблюдением некоторых рекомендаций:
- прием пищи в отварном виде или же приготовленной на пару;
- употребление нежирных сортов мяса (кролик, индейка, курица, молодая телятина);
- нежирные сорта рыбы (судак, минтай, хек);
- кисломолочные изделия (творог, сметана, ряженка);
- фрукты, овощи в небольшом количестве;
- рекомендованное потребление свежевыжатого апельсинового, свекольного сока;
- злаковые каши, цельно-зерновой хлеб.
Важно! В качестве поддерживающей терапии назначают прием гепапротекторов (Эссенциале, Галстена, Максар, Карсил, Антраль, Хепель, ЛИВ-52).
Как почистить желчный пузырь в домашних условиях
Для устранения застойных явлений в желчном пузыре используют народные средства, лекарственные травы, различное сочетание продуктов, процедуры физиотерапии. При выборе подходящего метода учитывают наличие хронических заболеваний, аллергии, индивидуальной непереносимости.
Использование календулы по методу Игнатенко
Рецепт приготовления основывается на заливании 40–50 грамм сухих цветков растения 1 литром кипятка. Полученный раствор настаивают на протяжении 2 часов. Готовое средство принимают по 100–150 мл 3 раза в день перед приемом пищи. Длительность лечения составляет 10–15 дней.
После пройденного курса начинают 2 этап чистки. Далее, смешивают лимонный сок, оливковое масло в равном соотношении. Полученное средство выпивают на голодный желудок и находятся в состоянии покоя на протяжении 60 минут.
На следующий день проводят очистительную клизму для выведения токсинов, шлаков из организма. Рекомендовано лечебное голодание с приемом напитка (вода с лимонным соком и небольшим количеством меда) на протяжении суток не менее 2 литров.
После 3 дней чистки в рацион начинают постепенно вводить овощи в отварном виде.
Тюбаж с использованием минеральной воды
Тюбаж является процедурой, которая основывается на промывании внутренних органов и их очистке и требует выполнения нижеприведенных рекомендаций:
- осуществление процедуры утром на голодный желудок;
- перед приемом лечебного раствора принимают стакан минеральной щелочной воды без газа;
- общее количество жидкости для употребления не должно превышать более 500 мл (с учетом лекарственного отвара);
- перед проведением чистки рекомендован прием обезболивающего средства (Но-шпы) для устранения негативных ощущений;
- для разжижения застоя желчи принимают подсолнечное масло подогретое до температуры 38 С;
постельный режим на протяжении 2–3 часов и прикладывание грелки к органу для расширения протоков, устранения спазм, боли, ускорения эвакуации желчи.
Важно! Процедуру можно проводить только после согласования с лечащим врачом. Рекомендованный курс составляет 10 манипуляций на протяжении 3 дней.
Свекольный сок
Для осуществления процедуры из свеклы получают 600 мл свежевыжатого сока, который проваривают на небольшом огне в течение 10–15 минут. Готовое средство разделяют на 3 приема и принимают по 200 мл на протяжении суток.
Усиление получаемого эффекта требует прикладывания грелки к месту органа и соблюдение постельного режима в течение 2–2,5 часов. Чистку необходимо после согласования с лечащим врачом проводить в выходной день, так как свекла обладает выраженным мочегонным эффектом.
Касторовое масло с коньяком
- проведение клизмы в утренние часы;
- соблюдение диеты на протяжении дня (прием соков, фруктов, овощей, исключение жирной, калорийной пищи);
- прием 1 рюмки коньяка (40–50 мл) и касторового масла в таком же количестве через 30 минут;
- если возникают приступы тошноты, то употребляют небольшие дольки лимона;
- отказ еды и употребление негазированной очищенной воды;
- признаком осуществления процедуры являются частые позывы в туалет;
- на вторые сутки можно постепенно вводить в рацион фрукты (яблоки).
Желчегонные травы

Для устранения сильного застоя желчи также применяют отвары желчегонных трав (крушина, вахта, одуванчик, полынь, стальник, зверобой, бессмертник). Календулу, женьшень, алоэ используют для увеличения функциональности протоков органа.
Хороший эффект дает прием желчегонных сборов из плодов кориандра, мяты, бессмертника, тысячелистника.
Отвар одуванчика
Приготовление отвара одуванчика осуществляется с добавлением дополнительных компонентов (корень стальника, одуванчика кора крушины, листья перечной мяты) в равном соотношении заливают кипятком и настаивают на протяжении 2 часов.
Готовое средство принимают по 125 мл перед каждым приемом пищи на протяжении 5–7 дней.
Отвар бессмертника и зверобоя
Сухие цветки бессмертника, зверобоя смешивают в равной пропорции и заливают 500 мл кипяченой воды, а затем настаивают в течение 12 часов.
Готовое средство кипятят и принимают в охлажденном виде по 80 мл перед каждым приемом пищи.
Использование настойки для очищения из ягод шиповника
Для приготовления настойки используют термос, в который заливают 500 мл кипятка и 3 ст. ложки ягод шиповника. Полученную смесь настаивают на протяжении 8–10 часов. Готовое средство принимают утром натощак в количестве 250 мл (предварительно в раствор добавляют 3 ч. ложки сорбита).
Усиление лечебного эффекта осуществляют при прикладывании грелки к правому боку и соблюдении постельного режима, выполнения гимнастических упражнений для активности лечебного процесса на протяжении дня.
Когда происходит удаление желчного пузыря
Холецистэктомия (удаление) желчного пузыря проводится опытными врачами хирургами при наличии соответствующих показаний:
- желчнокаменная болезнь в тяжелой форме;
- другие патологии органа.

В качестве хирургических методик используется полостная операция и лапароскопия (использование специального аппарата и удаление органа без осуществления надреза). Такой способ довольно популярен и имеет немало преимуществ.
После удаления органа необходимо вести правильный образ жизни (соблюдение диеты, отказ от вредных привычек), так как процесс пищеварения не имеет прежней целостности, что может сказываться на общем состоянии организма.
Противопоказания к осуществлению чистки желчного пузыря
Перед непосредственным проведением чистки органа важно учитывать наличие возможных противопоказаний::
- прогрессирование инфекционных заболеваний в организме (пневмония, ГРИПП, ОРВИ, гастроэнтерит);
- функциональное расстройство органов ЖКТ (тошнота, рвота, диарея, запор);
- болезни органов пищеварения хронического характера (панкреатит, холецистит, дуоденит, гастрит, гепатит);
- период беременности и грудного вскармливания;
- заражение кишечника, желудка различными паразитами;
- истощение на психологическом и физиологическом уровне;
- период восстановления после проведения операций на органах ЖКТ;
- сердечные патологии (инсульт, тромбоз, инфаркт Миокарда, гипертония, стенокардия);
- развитие злокачественных образований в организме;
- психические расстройства с острой симптоматикой;
- камни в желчном пузыре и его протоках.
Важно! Если же при проведении чистки наблюдается заметное ухудшение общего состояния, то нужно прекратить процедуры и получить консультацию лечащего врача.
Чистка желчного пузыря является довольно эффективной процедурой, которая требует соблюдения всех назначенных рекомендаций и должна осуществляться только при наличии соответствующих показаний. Преимущества манипуляции основываются на безопасности для организма и простоты проведения.
Источник: http://puzyr.info