КИШЕЧНЫЙ ДИСБАКТЕРИОЗ
Что понимают под дисбактериозом? Какие методы диагностики являются современными и достоверными? Какие лекарственные препараты применяются при дисбактериозе? Вкишечнике человека находится свыше 500 различных видов микробов, общее количество которых
Что понимают под дисбактериозом?
Какие методы диагностики являются современными и достоверными?
Какие лекарственные препараты применяются при дисбактериозе?
Вкишечнике человека находится свыше 500 различных видов микробов, общее количество которых достигает 10 14 , что на порядок выше общей численности клеточного состава человеческого организма. Количество микроорганизмов увеличивается в дистальном направлении, и в толстой кишке в 1 г кала содержится 10 11 бактерий, что составляет 30% сухого остатка кишечного содержимого.
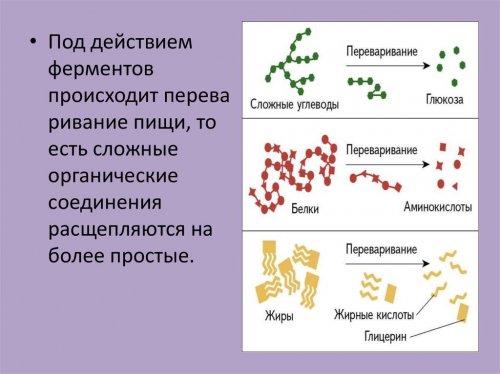
Что такое ферменты
В кровь сквозь стенки кишечника могут «просочиться» только относительно небольшие молекулы (глюкоза, фруктоза, жирные кислоты, аминокислоты). Это – такие себе «кирпичики» более сложных компонентов (жиров, белков и углеводов). Именно ферменты помогают сложным веществам расщепиться на мелкие:
- белки – протеазы;
- жиры – липазы;
- сложные углеводы – амилазы.
Сложные вещества начинают расщепляться на простые уже во рту (работают амилазы слюны). В кислой среде желудка эту работу берет на себя фермент пепсин. В антральном отделе (на выходе из желудка) кислой среды нет, пища проходит дальше – в просвет двенадцатиперстной кишки (начальный отдел тонкого кишечника). Тут пищевой комок обрабатывается желчью (она эмульгирует жиры, работают липазы). В тонком кишечнике в работу также вступают протеазы и амилазы. Их вырабатывает поджелудочная железа. Действующее вещество ферментных препаратов, содержащих амилазу, липазу и протеазу, называется панкреатин (лат. pancreas – поджелудочная железа).
Если организм вырабатывает недостаточное количество ферментов (либо у них снижена активность), нарушается переваривание пищи. Плохо переработанная пища раздражает стенки кишечника, вызывая вздутие живота, боль, диарею. Примерно через час после еды появляются частые позывы в туалет, кал обильный, с неприятным запахом, пенистый.
Часто такое состояние бывает при хроническом панкреатите (воспалении поджелудочной железы). При панкреатите клетки, вырабатывающие ферменты, погибают. Вторая причина недостаточности ферментов – плохой отток желчи (при дискинезии желчевыводящих путей или после удаления желчного пузыря).
Ферменты назначаются при недостаточности секреции желудка, при панкреатите, при воспалительных процессах в желудочно-кишечном тракте, при неправильном питании, удалении или облучении органов брюшной полости.
Препараты-ферменты бывают растительными, панкреатическими, комбинированными и на основе дисахаридазы. Также в составе ферментов могут присутствовать экстракты слизистой желудка.
На фоне приема ферментов нормализуется пищеварение, проходят воспалительные процессы в ЖКТ, улучшается работа кишечника. Снижается газообразование, уменьшается вздутие.
Причины острого панкреатита
Панкреатит может быть инфекционного и неинфекционного происхождения. Вирусный панкреатит возникает вследствие инфекционного поражения поджелудочной железы, например, при кори, вирусном гепатите, туберкулезе.
Распространенные причины острого панкреатита 1 :
- переедание, злоупотребление жирными продуктами, остротами;
- желчнокаменная болезнь;
- хирургические операции на поджелудочной железе и рядом расположенных органов;
- злоупотребление алкоголем;
- повреждения поджелудочной железы;
- обострение холецистита, гастродуоденита, гепатита и других воспалительных процессов пищеварительной системы;
- прием лекарственных препаратов, которые могут оказывать токсическое действие на ткани поджелудочной железы.
Механизм развития болезни заключается в следующем. Пищеварительные ферменты, вырабатываемые поджелудочной железой, в здоровом организме активизируются только после попадания в желудочный тракт. Но под воздействием предрасполагающих факторов нарушается секреторная функция органа и ферменты активизируются уже в поджелудочной железе. Говоря простым языком, орган начинает переваривать сам себя, из-за чего и развивается воспаление.
Классификация препаратов для кишечника
Препараты для лечения нарушения работы кишечника можно классифицировать по клиническим проявлениям, при которых их целесообразно применять.
В случае преобладания метеоризма и болей в животе используются спазмолитические средства. Такой выбор обусловлен тем, что в основе боли зачастую лежит спазм. Спазмолитики расслабляют мускулатуру кишечника, что улучшает его моторику. Также при боли в животе и нарушении пищеварения применяются ферментные препараты.

Рисунок 2. Спазмолитики расслабляют мускулатуру кишечника. Рисунок: makyzz / freepik.com
Если ведущим клиническим симптомом стал запор, предпочтение отдается слабительным лекарственным средствам. Они разделяются на 2 типа:
- Раздражающие рецепторы кишечника. К этой группе относят препараты растений, содержащие антрагликозиды.
- Увеличивающие объем кишечного содержимого (солевые слабительные).
- Размягчающие каловые массы (масла, глицерин).
При диарее предпочтение отдается обволакивающим, адсорбирующим и противовоспалительным препаратам. В некоторых случаях могут рекомендоваться также пробиотики или кишечные антисептики. Диарея приводит к большой потере жидкости или даже обезвоживанию организма, поэтому необходимо принимать регидратирующие лекарственные средства, которые восстановят водный баланс.
Легкие продукты для желудка
Продукты полезные для желудка необходимо употреблять пациентам с заболеваниями желудочно-кишечного тракта в стадии обострения и в период ремиссии.
Сладкоежкам разрешено кушать несдобное печенье, бездрожжевые булочки, пирожки. Выпечка обязательно должна быть не свежая, а вчерашняя или подсушенная. В небольших количествах можно кушать пастилу и зефир.
Из мяса лучше выбирать нежирные сорта, такие как курятина, индейка, говядина, кролик. То же самое относится и к рыбе. Эти продукты легче всасываются в кишечнике. Мясо можно кушать просто отварное или печеное, либо готовить различные блюда без использования масла, например паровые котлеты, зразы, биточки.
Полезно потреблять молочные продукты, особенно творог. Из него можно готовить сырники и запеканки. Позволяется кушать немного твердого нежирного сыра.
Из напитков полезно пить отвар шиповника, некрепкий чай с молоком, фруктовые и овощные соки.
Овощи и фрукты, пациентам с болезнями желудочно-кишечного тракта, лучше потреблять после термической обработки, варёными, печёными, приготовленными на пару. Ocoбeннo полезны овощи для желудка. Например, cвёкла, цвeтная кaпуcта, тыква, мopкoвь и кapтoфeль.
Прогноз. Профилактика
Прогноз заболевания серьёзнее у пациентов старше 50 лет, т. к. в этом возрасте метапластические процессы развиваются гораздо быстрее и чаще приводят к появлению рака. Эффективность лечения зависит от степени выраженности атрофии и площади поражения. Большое значение имеет ранее начало лечения и полное устранение H. pylori (иногда лечение помогает только времено подавить активность инфекции [13] ). При выявлении H. pylori после проведённой терапии необходимо повторное лечение.
Существенно влияет на прогноз заболевания площадь распространения метаплазии и атрофического процесса. Если метаплазия распространилась на 20 % слизистой, то риск ракового развития достигает почти 100 %. По статистике, хронический атрофический гастрит в 13 % случаев неизбежно заканчивается онкологией [10] . Большое значение для прогноза болезни имеет и снижение выработки соляной кислоты, т. к. при этом нарушаются механизмы противоопухолевой защиты.
Принципиально важно постоянное наблюдение пациентов с хроническим гастритом. Оно предполагает эндоскопию с биопсией и гистологическим исследованием, которое должно проводиться не реже двух раз в год. Чем больше степень воспалительных изменений, тем выше риск развития атрофии. Если атрофический гастрит уже развился, то необходимо установить его стадию. Это позволит определить, входит ли пациент в группу риска развития рака желудка [10] [12] .
Предраковые изменения на фоне атрофического гастрита (кишечная метаплазия и дисплазия) представляют наибольшую опасность. При этом своевременная диагностика и полное удаление H. pylori уже через пять лет восстанавливают слизистую желудка и значительно уменьшают площадь метаплазии.
