Как проявляются разновидности желтухи?
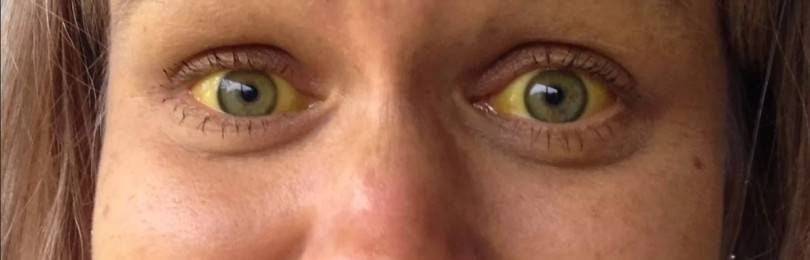
Желтуха представляет собой синдром, проявляющийся при возникновении заболеваний гепатобилиарной системы организма. В процессе развития патологического процесса у больного наблюдается изменение окраски кожных покровов, склеры глаз, мочи и кала.
Существует несколько видов желтухи, в зависимости от причин ее возникновения. Для того чтобы избавиться от патологического состояния требуется знать, как проявляется желтуха различных видов.
Причины желтухи заключаются в накоплении билирубина в организме и частичном выводе этого компонента через кожный покров. Появление патологического состояния свидетельствует о нарушении состояния равновесия между образующимся билирубином и веществом, которое выводится из организма.
Основные разновидности патологии у взрослых и причины их появления
 Врачи выделяют следующие виды желтух в зависимости от патогенеза – гемолитическую, паренхиматозную и механическую.
Врачи выделяют следующие виды желтух в зависимости от патогенеза – гемолитическую, паренхиматозную и механическую.
Гемолитическая разновидность чаще всего встречается в детском возрасте и ее появление связано с возникновением иммунологического конфликта матери и ребенка, в результате возникновения указанной ситуации происходит разрушение эритроцитов в детском организме. Может наблюдаться при развитии системного воспалительного ответа – сепсиса.
Паренхиматозная патология представляет собой нарушение, возникающее в результате поражения паренхиматозной ткани печени или появлении гепатита имеющего любой генез.
Механическая желтуха или обтурационная является следствием прогрессирования желчнокаменной болезни, онкологической патологии желчного пузыря или поджелудочной железы. В редких случаях эта разновидность синдрома развивается в результате перенесенного холангита или холецистита.
В отдельную группу выделяют желтухи новорожденных, получившие название неонатальных. В некоторых случаях появление определенных типов желтух у новорожденных может считаться нормой и не требует особого вмешательства.
Существует разработанная медиками таблица желтух, в которой указаны разные виды синдрома, причины его возникновения, скорость течения, изменение окраски кожи и склеры глаз, указывается возможность изменения размеров железы и свойственное определенному виду количество билирубина.
Характеристика гемолитической желтухи
 Патогенез этой разновидности патологии основан на синтезе большого количества билирубина. Образующийся в большом количестве билирубин печень не способна переработать и вывести во внешнюю среду из организма.
Патогенез этой разновидности патологии основан на синтезе большого количества билирубина. Образующийся в большом количестве билирубин печень не способна переработать и вывести во внешнюю среду из организма.
Диагностика такого нарушения наиболее часто встречается в детском возрасте в результате возникновения конфликта с иммунитетом матери. При этом наблюдается процесс разрушения эритроцитов ребенка.
Очень часто эта разновидность патологии появляется в результате наследственной анемии, при токсическом отравлении или длительном прогрессировании воспалительного процесса.
При возникновении гемолитической желтухи у больного происходит поражение нервной системы. Результатом такого поражения являются раздражительность и головные боли.
Этиология заболевания связана с усиленным распадом гемоглобина в селезенке, по этой причине этот вид желтухи носит название надпочечной.
Наиболее распространенными причинами гемолитической формы нарушения являются:
- переливание несовместимой группы крови;
- развитие инфарктов крупных органов, таких как легкие и селезенка;
- интоксикация гемолитическими ядами – мышьяком и фосфором;
- инфицирование малярией;
- липтоспироз;
- наличие врожденных и приобретенных дефектов эритроцитов – серповидно-клеточная анемия, ферментативная недостаточность и микросфероцитоз.
Характерная для этой разновидности недуга симптоматика развивается очень быстро. Основное проявление недуга – пожелтение кожного покрова и приобретение им лимонно-желтого оттенка. Помимо этого у больного регистрируется увеличение селезенки, печень увеличивается при этом незначительно.
Окраска мочи и каловых масс является обычной, остальные признаки определяются заболеванием, спровоцировавшим этот тип патологии.
Характеристика паренхиматозной патологии
 Печеночная желтуха получила свое название потому, что ее появление связано с развитием воспалительного процесса в паренхиме печеночной ткани, а это приводит к нарушению выделения прямого билирубина.
Печеночная желтуха получила свое название потому, что ее появление связано с развитием воспалительного процесса в паренхиме печеночной ткани, а это приводит к нарушению выделения прямого билирубина.
Разрушение клеток печеночной паренхимы и структуры печеночной ткани провоцирует выброс прямого билирубина прямо в кровяное русло, в обход ЖКТ. С кровью пигмент поступает в почечный фильтр и выводится в составе мочи, что приводит к изменению ее окраски на более темный цвет. При этом типе нарушения процесс синтеза прямого билирубина из непрямого не нарушается.
У человека с этим типом патологии в печени увеличивается количество внутриклеточных ферментов и повышается их активность.
К появлению паренхиматозной или почечной желтухи приводят следующие нарушения и заболевания:
- Вирусные гепатиты.
- Инфицирование герпес вирусами.
- Инфицирование лептоспирами.
- Заражение бруцеллами.
- Заражение некоторыми разновидностями гельминтами и простейшими.
Симптоматика появляется и нарастает ее интенсивность очень быстро. Кожные покровы у больного человека приобретают желтую насыщенную окраску, в некоторых случаях кожа может приобретать оранжевый оттенок. У пациента наблюдается потемнение мочи и осветление кала, рост патологии может сопровождаться появлением кожного зуда. При проведении осмотра врач фиксирует увеличение печени в объеме, в меньшей степени наблюдается увеличение размеров селезенки.
Развитие печеночной желтухи может протекать в тяжелой форме с появлением острой функциональной печеночной недостаточности.
Прогрессирование печеночно-клеточной желтухи при инфицировании вирусными гепатитами развивается по особому механизму. Врачами выделяется несколько последовательных стадий в развитии патологии.
Перед тем как начинают желтеть кожные покровы и склеры глаз, больной испытывает общее недомогание.
Такое состояние проявляется:
- повышением температуры тела;
- болью в области правого подреберья;
- позывами к рвоте и тошнотой.
Первый период распространения носит название преджелтушного, появление указанных признаков позволяет предположить наличие в организме больного инфекционного заражения.
Билирубин на преджелтушной стадии находится в пределах нормы, а активность печеночных ферментов повышена. В преджелтушный период происходит осветление каловых масс и потемнение мочи.
В желтушный период начинают проявляться все характерные для желтухи признаки в виде пожелтения кожи и склер глаз, помимо этого желтушный период характеризуется появление чувства кожного зуда.
Причины и симптомы обтурационной формы недуга
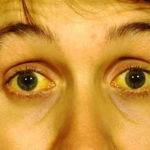 Механическая или подпеченочная желтуха получила свое название в результате того, что причины появления патологического процесса располагаются ниже печени – в желчных ходах. В том случае если на пути выделения секрета возникает механическое препятствие, то наблюдается развитие холестаза.
Механическая или подпеченочная желтуха получила свое название в результате того, что причины появления патологического процесса располагаются ниже печени – в желчных ходах. В том случае если на пути выделения секрета возникает механическое препятствие, то наблюдается развитие холестаза.
При возникновении такого типа патологии выявляется повышение билирубина прямой фракции.
Эта разновидность нарушения не сопровождается поражением печеночной ткани, по этой причине печеночные пробы не изменяются.
Прямой билирубин проникает в кровяное русло и выводится почками в составе мочи, что приводит к ее окрашиванию в более темный цвет. Билирубин, выводимый из организма через почки, не попадает в кишечник, что приводит к осветлению каловых масс.
Основные причины возникновения вышесоустной и нижесоустной механической формы желтухи являются разными. Помимо этого имеются определенные особенности проявления клинической симптоматики.
Причины вышесоустной желтухи заключаются в следующем:
- Формирование метастатических очагов в зоне ворот печени.
- Формирование в зоне ворот печени лимфогранулематозных узлов.
- Образование сифилитической гуммы.
- Формирование опухолевых образований в правом или левом печеночном протоке.
- Развитие эхинококкоза печени.
При нарушении процессов оттока желчи из печени происходит сжатие полой вены, при этом желтушный пузырь не способен амортизировать возникающие изменения. Такая форма недуга характеризуется:
- ускоренным прогрессированием;
- нарастанием чувства кожного зуда;
- у больного наблюдается постепенное пожелтение кожного покрова, при этом этот признак усиливается с течением времени и кожа получает желто-зеленый или серо-желтый оттенок;
- обязательным развитием асцита;
- проявление болевого синдрома является умеренными.
Основными причинами появления нижесоустной желтухи являются:
- Развитие желчнокаменной болезни.
- Онкологические процессы, затрагивающие головку поджелудочной, общий желчный проток и выходное отверстие протока поджелудочной.
При проведении пальпации, в случае выявления механической желтухи, больной ощущает приступы болезненности, врач при проведении процедуры выявляет увеличение размеров желчного пузыря.
Для механической желтухи спровоцированной неопластическим процессом характерно постепенное нарастание характерных признаков и болевых ощущений.
Методы проведения диагностики патологического состояния
 Для распознания заболеваний спровоцировавших развитие нарушений в работе гепатобилиарной системы организма требуется проведение целого комплекса диагностических мероприятий.
Для распознания заболеваний спровоцировавших развитие нарушений в работе гепатобилиарной системы организма требуется проведение целого комплекса диагностических мероприятий.
Для этой цели применяются лабораторные и инструментальные методы диагностики.
Основными способами диагностирования наличия в организме патологического процесса и причин, приведших к его появлению, являются:
- общий анализ крови и мочи;
- биохимия крови;
- ИФА;
- антиглобулиновый тест;
- ультразвуковое обследование органов брюшной полости;
- КТ;
- МРТ;
- фиброгастродуоденоскопия;
- эндоскопическая ретроградная или магнитно-резонансная холангиопанкреатография;
- сцинтиграфия печени;
- биопсия печени.
Для получения достоверной картины заболевания у каждого конкретного пациента врач назначает свой перечень диагностических процедур, который зависит от первичного диагноза.
После получения результатов анализов и данных инструментальных исследований врач проводит оценивание клинической картины и делает описание патологии с указанием точного диагноза. На основании результатов исследования организма больного доктор принимает решение о проведении комплекса терапевтических мероприятий для купирования проявлений патологии и излечения больного от основного заболевания, приведшего к появлению того или иного вида желтухи.
При проведении биохимического анализа крови выявляются изменения ее состава при любом типе патологического процесса. В составе крови может изменяться в сторону увеличения концентрация билирубина и печеночных ферментов.
Проведение терапевтических мероприятий
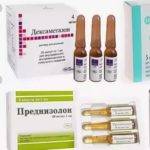 Выбор методов терапии патологии зависит от типа желтухи и степени ее развития. Помимо симптоматического лечения проводится терапия, направленная на устранение основного заболевания. Это требуется для получения устойчивого положительного результата при проведении лечебных мероприятий, в противном случае невозможно достичь избавления пациента от неприятных симптомов, а само нарушение будет продолжать прогрессировать.
Выбор методов терапии патологии зависит от типа желтухи и степени ее развития. Помимо симптоматического лечения проводится терапия, направленная на устранение основного заболевания. Это требуется для получения устойчивого положительного результата при проведении лечебных мероприятий, в противном случае невозможно достичь избавления пациента от неприятных симптомов, а само нарушение будет продолжать прогрессировать.
При необходимости проведения переливания крови взрослым пациентам проводится переливание эритроцитарной массы в сочетании с глюкокортикостероидами и анаболическими стероидами внутривенно.
В качестве глюкокортикостероидов используются препараты – Преднизолон и Дексаметазон, а в качестве анаболических стероидов выступает Ретаболил.
В том случае если паренхиматозная или холестатическая форма желтухи спровоцирована развитием гепатита, то требуется проведение комплексного лечения.
Такой комплекс включает в себя применение медикаментозного воздействия, диетотерапию и проведение лечения при помощи средств народной медицины.
При выявлении паренхиматозной желтухи требуется полностью отказаться от употребления спиртных напитков, жирных, острых, консервированных и маринованных блюд. Наиболее оптимальным при паренхиматозной форме патологии является использование диеты №5.
Для проведения медикаментозной терапии применяются препараты, обладающие противовирусным воздействием, иммуносупрессорным и гепатопротекторным.
В качестве противовирусных препаратов применяются различные формы интерферона – Альфаферон и Виферон, в качестве иммуносупрессоров используют Метотрексат, Преднизолон и Азатиоприн. Гепатопротекторы для печени назначаются в качестве элемента восстановительной терапии.
Для восстановления печени применяются следующие средства гепатопротекторного ряда:
- Силимарин.
- Эссенциале.
- Витамины группы В.
- Препараты, содержащие урсодезоксихолиевую кислоту.
Кожный зуд, возникающий при развитии желтухи, купируется путем применения адсорбентов. В качестве препаратов этой группы применяются Карбоактив и Энтеросгель. Проведение всех терапевтических процедур можно осуществлять в домашних условиях, но при условии, что проявления желтухи являются умеренными. В случае развития патологического состояния организма больного рекомендуется поместить в больницу, в условия стационара.
Подпеченочную форму патологического процесса лечат в два этапа. На первом этапе при помощи консервативных методов снижают интенсивность проявления холестаза и желтухи, а на втором при помощи хирургического вмешательства восстанавливается нормальный отток желчи.
Прогноз излечения считается благоприятным при выявлении патологического процесса в ранних стадиях прогрессирования, в том случае если причина возникновения нарушения является устранимой при помощи применения консервативных или хирургических методов терапии.
Какой билирубин при желтухе? Причины повышения, диагностика и лечение
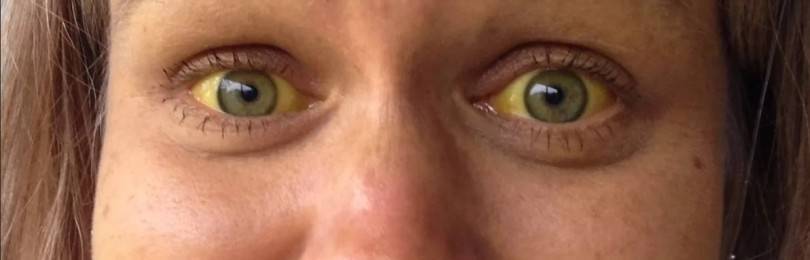
О желтухе говорят при изменении пигментации кожи – она приобретает желтый цвет в различных оттенках. В основе этого процесса – повышенное содержание билирубина. Это вещество образуется из эритроцитов. Концентрация повышается из-за опухолевых процессов, воспалений, цирроза, генетических факторов, нарушения диеты. Уровень в крови влияет на тяжесть патологии.
О чем я узнаю? Содержание статьи.
Что такое желтуха?
В редких случаях слово «желтуха» используется в качестве синонима гепатита. Однако термин шире. Под ним подразумевается комплекс симптомов, ведущий из которых – пожелтение кожи, слизистых, склер глаз. Оттенок может быть лимонно-желтым, ярко-оранжевым.
Синдром появляется у детей и взрослых.
Желтуха бывает патологической, физиологической, ложной.
Физиологическая развивается у новорожденных на вторые сутки после рождения, проходит через десять-четырнадцать дней. Состояние – неопасное, связано с адаптацией организма к жизни вне утробы.
Ложная желтуха характеризуется только желтушностью кожи. Других признаков заболевания нет. К состоянию приводит частное потребление продуктов, содержащих каротин.
Патологическая желтуха подразделяется на гемолитическую, механическую, печеночную.
Гемолитическую отличает ярко-лимонный окрас кожного покрова, селезенка увеличивается в размере.
При механической больной теряет вес, его кожа изменяет цвет на желтый, зудит. Слизистые желтеют. Повышается температура, появляются болезненные ощущения в правом боку, возникает воспаление. Цвет кала – желтый, белесый, моча обретает кирпичный оттенок.
Печеночная сопровождается рвотой, тошнотой, болевыми ощущениями в животе. Кожа приобретает цвет шафрана. Если лечение не проводится, становится зеленоватой. Появляется зуд. Моча обретает пивной оттенок. Печень становится больше, болит.
Причины желтух
В основе развития желтухи лежит избыточное содержание билирубина. Так называется печеночный пигмент, для синтеза которого нужен гемоглобин. Источником последнего является разрушающиеся эритроциты.
Билирубин прикрепляется к альбумину, транспортируется по крови в печень. Здесь он вступает в реакцию с глюкуроновой кислотой, выходит в желчь и с ней – в кишечник. Ферменты превращают его в уробилиноген и мезобилиноген. Первый придает калу коричневый цвет, часть попадает в почки, выводится с мочой, делая ее соломенной.
Когда развивается желтуха, билирубин растет под воздействием нескольких причин:
- Болезни печени. Цирроз, гепатит, мононуклеоз, интоксикация провоцируют развитие паренхиматозной желтухи. Среди других причин – прием лекарств. Происходит нарушение транспортировки, обменных процессов, в которых участвует билирубин. Развивается холестатический и цитолитический синдромы. Первый связан с тем, что желчь застаивается в печени. Второй основан на разрушении клеток органа.
- Непроходимость желчных каналов. К ней ведут опухоли, киста, камни, анатомические патологии, стеноз, паразиты. Желчные каналы могут быть закупорены полностью или частично. Так развивается подпеченочная (механическая) желтуха.
- Разрушение эритроцитов ранее обычного срока. Интенсивное разрушение вызывает синтез билирубина в количестве, с которым не может справиться печень. Такой процесс происходит из-за анемии, болезней селезенки, аутоиммунных патологий.
- Генетические заболевания. При синдроме Жильбера происходит нарушение обменных процессов, в которых участвует билирубин.
- Адаптация к условиям жизни вне утробы. Желтуха развивается у новорожденных. Из-за распада эритроцитов, недостатка жиров, незрелости ферментной системы печени происходит повышение концентрации билирубина.
- Гормональные факторы. При повышенном уровне эстрогена в крови матери он попадает с молоком к малышу, провоцирует рост концентрации вещества.
- Нарушение питания. Связано с чрезмерным потреблением каротинсодержащих продуктов.
Виды билирубина
Выделяют два вида билирубина: непрямой и прямой.
Из эритроцитов образуется непрямой. Иногда его называют свободным. Он токсичен, не растворяется в воде. Следует в печень, соединяется здесь с глюкуроновой кислотой, трансформируется в прямой. В этой форме билирубин выводится с желчью в кишечник. Прямой растворяется в воде, выходит из организма в моче и кале.
При механической, печеночной формах повышается концентрация непрямого билирубина. Прямой повышается из-за гепатитов, опухолей, обструкций желчных каналов.
При каком билирубине желтеют склеры и кожа?
В норме концентрация билирубина составляет 5,1 – 21,5 ммоль/ л крови. Непрямой составляет от 75 до 85%, прямой – от 15 до 25%.
При желтухе билирубин повышается. В зависимости от того какой уровень диагностируется, выделяют 3 степени патологии:
- При повышении уровня вещества до 85 мкмоль/л отмечается пожелтение слизистых, шеи, головы. Это легкая форма болезни.
- При определении билирубина на уровне 86 – 169 мкмоль/л изменяет цвет кожа до живота, развивается средняя форма патологии.
- Содержание выше 170 мкмоль/ л свидетельствует о тяжелой болезни. Последовательно желтеют конечности, затем – ладошки, стопы. Для физиологической желтухи новорожденных характерен показатель 200 мкмоль/ л. Билирубин достигает этой отметки, в дальнейшем снижается. При достижении показателя 400 мкмоль/ л развивается ядерная желтуха.
Диагностика и лечение желтух
Для определения вида заболевания, его причин проводят осмотр пациента. Пальпируется печень, селезенка. Назначаются анализы крови, мочи, кала. Кровь исследуется на общую формулу, биохимию. В крови уточняется уровень билирубина, печеночных ферментов (АЛАТ, АСАТ, ЩФ), лейкоцитов, СОЭ. В моче – содержание билирубина, уробилиногена.
Анализы желтухи включают ПЦР для уточнения вируса, генетическое исследование.
Для исключения механической проводится УЗИ. Проверяется наличие новообразований, признаков обструкции. Проводится эндоскопическая холангиопанкеатография.
Терапия назначается, исходя из диагноза.
Ложную не лечат, показана диета. Для физиологической достаточно воздействия солнечных лучей, фототерапии.
Во всех остальных случаях лечится первопричина, вызвавшая желтизну. Назначается диета, ферменты, средства, улучшающие вывод желчи, уменьшающие интоксикацию.
Форма желтухи определяет ее лечение:
- При механической проводятся различные операции.
- Печеночную лечат Карсилом, Эссенциале, Тенофомиром, Пегинтроном.
Дополнительно рекомендуется использовать витамины, сорбенты, желчегонные.

Конъюгационная желтуха у новорожденных: причины, симптомы, лечение и последствия

Неонатальная желтуха новорожденных: причины, симптомы, лечение и последствия

Синдром желтухи: что это такое, причины, лечение, диагностика и последствия

Опасна ли желтуха: какие осложнения и заболевания ее вызывают?

Желтуха у новорожденных: виды, причины, лечение и последствия
Отчего люди желтеют?
У многих людей термин «желтуха» обычно ассоциируется с гепатитом. Но всегда ли это так? Давайте разбираться.
Что в норме?
Предпосылками для развития желтухи является нарушение обмена, выведения и, как следствие, избыточное накопление в тканях вещества билирубина. Он образуется в результате распада отслуживших свой срок эритроцитов, цитохромов, миоглобина.
Различают две формы билирубина: несвязанный (или, иначе, непрямой) и связанный (прямой). Несвязанный билирубин токсичен, в норме он соединяется с белком альбумином, и с током крови попадает в печень. Клетки печени связывают билирубин с глюкуроновой кислотой и превращают его в связанный билирубин. В составе желчи, образуемой печенью, билирубин попадает в кишечник и выводится с калом.
Различают две формы билирубина:
несвязанный (или, иначе, непрямой)
и связанный (прямой)
Почему возникает желтуха?
Если появляются изменения на каком-то из этапов метаболизма билирубина, возможно развитие желтухи. В связи с этим выделяют следующие её виды:
Физиологическая желтуха. Бывает у детей из-за незрелости печёночной ткани. Проявляется у 60-70% новорожденных на 3-4 день появления на свет. Чаще регистрируется у детей, родившихся раньше срока и связана с приспособлением организма к новой среде обитания. При этом желтушность пропадает через 1-2 недели (у недоношенных – через 3-4 недели) и не причиняет вреда ребёнку.
Гемолитическая желтуха. Развивается в результате активного разрушения эритроцитов и превращения высвободившегося гемоглобина в билирубин. Данный вид желтухи может быть следствием некоторых видов анемий, нарушения структуры белка гемоглобина. Эритроциты могут также разрушаться под влиянием ряда медикаментов и ядов. Причиной возникновения этой разновидности желтухи является и резус-конфликт женщины и плода.
Паренхиматозная (печёночная) желтуха. Обусловлена воспалением ткани печени, вызванным вирусами гепатита, токсинами, гипоксией (дефицитом в крови кислорода) или аутоиммунным процессом, при котором клетки печени разрушаются собственной иммунной системой.
«Наиболее известными являются вирусы гепатита A, B, C, D, E, F, G». Цитата из материала «Щит и меч от гепатита С. Как защитить себя и своих близких?»
Механическая желтуха. О ней говорят при нарушении оттока желчи из печени в двенадцатиперстную кишку. Некоторые из причин, способствующих развитию механической желтухи:
— камни и новообразования в желчных протоках, сужение и воспаление протоков;
Желчнокаменная болезнь опасна своими осложнениями. Среди них холецистит; закупорка протока желчного пузыря; механическая желтуха; формирование свищей (в том числе между желчным пузырем и кишкой).
Подробнее о желчнокаменной болезни вы можете прочитать в нашей статье
— гельминты — аскариды, в кишечной фазе существования. Они способны к спиральным движениям вперёд, и, стремясь проникнуть в узкие отверстия, могут привести к серьёзным осложнениям: закупорке желчевыводящих протоков и их воспалению, что проявляется механической желтухой и панкреатитом.
«Последствиями острого панкреатита может быть, в частности, образование кист, омертвение ткани железы, образование в ней гнойников». Цитата из материала «Острый панкреатит: предотвратить и обезвредить»
Кроме того, гельминтозы также способствуют развитию анемий. Образующиеся при этом эритроциты имеют меньшую, чем в норме, длительность жизни, в связи с чем увеличивается их распад (гемолиз). Это тоже может обусловливать появление желтушности.
Помимо прочего, желтуха бывает острой и хронической. Если при остром течении все симптомы появляются одновременно и быстро нарастают, то хронический процесс отличается постепенным проявлением признаков, изменение интенсивности которых связано с течением первичного заболевания.
Среди серьёзных причин появления желтизны кожи, помимо ряда патологий органов пищеварения и крови, могут быть нарушения работы сердечно-сосудистой, эндокринной системы и липидного обмена.
Важно помнить:
Человек также может «пожелтеть» в случае перенасыщения организма каротином. Такой эффект наблюдается при чрезмерном потреблении свёклы, тыквы, моркови, цитрусовых, хурмы. Отличить ложную желтуху от истинной в этом случае несложно – каротин окрашивает только кожу, а слизистые оболочки имеют привычный цвет. Подобная окраска может возникнуть и как ответ на избыточный приём пикриновой кислоты либо лекарственных средств с акрихином.
Ещё одной причиной пожелтения кожи может стать чрезмерное употребление различных специй, жирной и пряной пищи, длительное голодание, злоупотребление алкоголем и приём наркотиков и т. д.
Как проявляется желтуха
Симптомы, сопровождающие синдром желтухи, зависят от её разновидности.
Например, желтуха при вирусном гепатите отличается окрашиванием кожи и слизистых оболочек в яркий жёлто-оранжевый цвет на фоне потери аппетита, тошноты, рвоты. Моча больных темнеет, а кал обесцвечивается.
Кожа, склеры, слизистые оболочки при желтухе, развившейся на фоне опухоли поджелудочной железы, приобретают жёлтую окраску с зеленоватым или серым оттенком. Больной быстро теряет вес, жалуется на нестерпимый зуд кожи. Каловые массы при этом приобретают белый цвет, а моча — цвет тёмного пива.
«Так называемый ахоличный стул (светлой окраски) характерен для пациентов с заболеваниями гепатобилиарной системы». Цитата из материала «Не только колоноскопия: о чём расскажет анализ кала?»
Как диагностировать желтуху
Для выявления синдрома желтухи и заболеваний, при которых она наблюдается, необходимо проведение лабораторной диагностики и некоторых других методов исследования. Информативными в этом случае считают следующие методы:
— общий анализ крови. Благодаря ему можно, в частности, узнать уровень гемоглобина, заподозрить наличие в организме воспалительного процесса;
— биохимический анализ крови. Даёт возможность оценить содержание общего билирубина и его фракций, ферментов печени и пр.;
— исследование гормонов щитовидной железы, липидного профиля;
— исследование на аскариды;
— анализ на онкомаркеры – СА19-9, С242, РЭА;
— общий анализ мочи при желтухе. Необходим для определения в ней уровня билирубина и его производных;
— иммунологический анализ, позволяющий выявить антитела к вирусам гепатита;
— ПЦР (полимеразная цепная реакция) для обнаружения вирусов гепатита;
— антиглобулиновый тест, определяющий вероятность риска развития гемолитической желтухи у новорожденных;
— фиброгастродуоденоскопия, УЗИ, КТ и МРТ органов брюшной полости позволят выявить воспалительные, опухолевые изменения, камни в желчных протоках.
Выбор необходимых диагностических методов для конкретного пациента осуществляет врач, который первоначально оценил жалобы, симптомы и предположил возможную причину развития синдрома.
Лечение желтухи
Оно напрямую зависит от основного патологического процесса, проявлением которого является желтуха, и проводится специалистами соответствующего профиля (гастроэнтерологом, инфекционистом, гематологом, хирургом, онкологом, эндокринологом, кардиологом).
Профилактика заболеваний, сопровождаемых синдромом желтухи
Предупредить развитие желтухи можно, следуя простым рекомендациям:
— соблюдать правила личной гигиены;
— следить за рационом;
— не принимать пищу в антисанитарных условиях;
— избегать контактов с носителями вирусов;
— соблюдать гигиену труда и отдыха;
— проходить плановую диспансеризацию;
— своевременно обращаться за помощью в медицинское учреждение при возникновении каких-либо симптомов.
Севиля Ибраимова
Статья подготовлена при консультативной поддержке специалистов «Клиника Эксперт» Смоленск
Как связаны желтуха и билирубин

Билирубин при желтухе всегда повышен, так как именно этот желчный пигмент придает окраску коже. При 30-80 мкмоль/л (норма до 20 единиц) желтеют склеры, голова и шея, от 80 до 150 мкмоль/л пожелтение охватывает туловище до пупка, а при тяжелой форме (от 150 мкмоль/л) желтизна распространяется на конечности.
У новорожденных на 2-3 день возможна физиологическая желтуха, проходящая к 5 дню без лечения, если же у ребенка непрямой билирубин нарастает, то есть угроза повреждения ядер головного мозга (ядерная форма желтухи).
При механической закупорке желчных путей камнем или сужении протоков цвет кожи желтовато-оливковый, темная моча и светлый кал, а в крови растет прямой билирубин. При ускоренном разрушении эритроцитов желтизна кожи имеет лимонный оттенок, кал темнеет, обнаруживают повышенный непрямой желчный пигмент.
Паренхиматозная печеночная желтуха характеризуется желто-красным окрашиванием кожи и слизистых, потемнением мочи и осветлением кала, при исследовании крови находят высокие показатели прямой и непрямой фракции билирубина.
Билирубин при желтухе: что это, при каком возникает
Билирубин – это пигмент (красящее соединение), он придает коже и слизистым оболочкам характерный желтый цвет при желтухе, пожелтение возникает при повышении до 30-40 мкмоль/л при норме до 20 мкмоль/л.
Пигмент образуется из гемоглобина при разрушении эритроцитов. Его обмен и поступление в желчь происходит в печени. Желтуха не считается самостоятельным заболеванием, она только признак повреждения печени, ускоренного разрушения клеток крови или закупорки желчных путей.

У новорожденных желтизна кожи бывает и в норме (физиологическая) из-за незрелости механизма переработки билирубина. Это состояние встречается почти у 1% младенцев. При желчнокаменной болезни появляется у 40% пациентов, а при опухолях печени ее обнаруживают практически во всех случаях (99%).
Виды билирубина: прямой, непрямой, какой повышается
Билирубин в крови содержится в двух формах (фракциях) – прямой (15-25% от общего количества) и непрямой (75-85%), оба могут повышаться при желтухе, связанной с болезнями печени (при гепатите, циррозе).
Непрямой билирубин – это часть пигмента, не связанная с глюкуроновой кислотой, то есть не обезвреженный в печени. Он растет изолированно (норма 5-17 мкмоль/л) при ускоренном разрушении эритроцитов (у больных гемолитической анемией) и при врожденной недостаточности ферментов (например, синдром Жильбера).

После прохождения через печеночные клетки из непрямого образуется прямой билирубин (норма 0-3,4 мкмоль/л). Если есть препятствие для оттока желчи, то его уровень в крови растет. При желтухе новорожденных уровень общего желчного пигмента может достигнуть 100-130 мкмоль/л и выше.
Обмен билирубина: схема
Обмен билирубина проходит несколько стадий, схема в норме включает последовательные этапы:
- Разрушение эритроцитов через 3 месяца после образования (из-за «старения» и снижения способности к переносу кислорода).
- Высвобождение гемоглобина и его распад на железо (запасается в виде ферритина), белок глобин (его аминокислоты идут на синтез ферментов) и гематоидин.
- Гематоидин превращается в биливердин.
- Из биливердина образуется билирубин (его названия: непрямой, несвязанный, свободный, неконъюгированный), он токсичный и растворяется в жирах.
- Билирубин соединяется с альбумином крови и с его помощью транспортируется в печень.
- В печеночных клетках непрямой обезвреживается путем взаимодействия с глюкуроновой кислотой, в результате появляется прямой (связанный, конъюгированный), растворимый в воде.
- Прямой билирубин поступает с желчью в кишечник.
- Под действием бактерий из прямого билирубина образуется мезобилиноген.
- Мезобилиноген переходит в уробилиноген.
- Уробилиноген становится источником стеркобилиногена.
- Стеркобилиноген окисляется под действием кислорода до стеркобилина, придающего коричневый цвет калу.
- Часть уробилиногена всасывается из кишечной стенки в кровь, потом он в печени превращается в уробилин.
- Уробилин выделяется с мочой, окрашивая ее в соломенно-желтый цвет.
Смотрите в этом видео об обмене билирубина в норме и при желтухах:
Обмен билирубина при печеночной желтухе
Обмен билирубина нарушается при болезнях печеночной ткани, но изменения происходят на разных этапах в зависимости от вида патологии:
- разрушение клеток и уменьшение количества работающих (инфекция, отравление, алкоголь, цирроз, опухоль печени) – уменьшается захват непрямого билирубина, его переработка в прямой, выведение с желчью, а также одновременно увеличивается проникновение прямого в кровь (растет уровень обоих видов пигмента);
- застой желчи в печени (у беременных из-за сгущения, при гепатите из-за воспаления мелких протоков, муковисцидозе) – повышается внутрипеченочное давление и под его воздействием распадается мембрана печеночных клеток, их содержимое проникает в кровь (увеличиваются оба вида, но больше прямой);
- генетические болезни характеризуются нарушением превращения непрямого в прямой из-за недостаточности ферментов или задержкой прямого в клетках при дефектах транспортировки его через мембрану (в зависимости от болезни повышается в большей степени прямой или непрямой).
 Патогенез паренхиматозной желтухи
Патогенез паренхиматозной желтухи
При всех этих вариантах из-за избытка водорастворимого прямого билирубина его выведение через почки возрастает, поэтому моча имеет темный цвет. Из-за недостаточного перехода непрямой фракции в желчь снижается содержание стеркобилиногена и стеркобилина, поэтому кал светлеет. Если повреждение крайне тяжелое, то полностью нарушается обмен уробилиногена и желчных кислот, развивается печеночная недостаточность.
Отличия от нормы при желтухе за счет прямого билирубина
Если в крови есть избыток прямого билирубина, то это означает, что функции печени не нарушены, произошло связывание непрямого с глюкуроновой кислотой, но есть препятствие для оттока (узкие протоки из-за недоразвития, воспаления, закупорки, сдавления). В этом случае прямой билирубин под давлением переходит в лимфу, а потом и в кровь. Моча под влиянием избытка водорастворимого пигмента имеет цвет темного пива, пенистая, в ней появляются желчные кислоты.

При выраженном застое и невозможности оттока желчи разрушаются клетки печени, тогда может нарушиться и захват непрямого билирубина, что приводит к его повышению, но чаще он остается в пределах нормы. Так как желчь не проходит в кишечник, то в моче нет уробилина, а в кале стеркобилина (бесцветные каловые массы, глинистые).
Как изменяется при избытке непрямого
При ускоренном разрушении эритроцитов в кровь поступает много гемоглобина, из которого образуется избыточное количество непрямого билирубина. Печень оказывается неспособной его переработать, а клетки переполнены несвязанным пигментом. Он переходит обратно в кровь и в виде белковых комплексов циркулирует в крови, но они нерастворимы в воде и не могут выделяться почками.
Благодаря способности непрямого билирубина растворяться в липидах, он может легко проходить через клеточные мембраны, что в результате приводит к:
- желтизне кожи и слизистых;
- снижению образования энергии;
- нарушению белкового обмена.

Когда непрямого билирубина больше 260 мкмоль/л, то альбуминов для соединения с ним уже недостаточно. Тогда из-за токсичного непрямого вида пигмента возникает разрушение ядер головного мозга, развивается ядерная желтуха с тяжелой неврологической симптоматикой.
Так как в желчь поступает много пигмента, то в тонком кишечнике образуется избыточное количество уробилиногена, а в толстом – стеркобилиногена. Поэтому кал становится почти черным, а моча темнеет, но незначительно (оранжевая вместо светло-желтой).
Желтуха и билирубин: норма
Нормой общего билирубина считается уровень 20 мкмоль/л (могут быть небольшие изменения в зависимости от метода обнаружения), при его возрастании начинается постепенное окрашивание кожи и слизистых (см. таблицу).
Причины физиологической желтухи
Врач-гепатолог
Смежные специальности: гастроэнтеролог, терапевт.
Адрес: Санкт-Петербург, ул.Академика лебедева, д.4/2.
Желтуха представляет собой симптомокомплекс, возникновение которого обусловлено нарастанием билирубина в кровеносном русле. Ведущий ее признак — иктеричность, то есть изменение окраски тела, начиная от насыщенно-лимонного и заканчивая шафрановым с зеленым оттенком. В зависимости от провоцирующего фактора различают два виде желтухи: физиологическая форма и патологическая. Само название указывает на их происхождение. Первый тип является вариантом нормы, а второй – следствием заболевания.

Физиологическая желтуха представляет собой неопасное состояние, характеризующееся появлением иктеричности слизистых и кожи на фоне гипербилирубинемии.
Необходимо помнить, что первые клинические признаки могут быть сходны с патологической формой, вот почему требуется консультация специалиста для проведения дифференциальной диагностики и определения лечебной тактики.
Физиологическая иначе называется неонатальной транзиторной и наблюдается у грудничков в первые месяцы жизни. Она регистрируется в 80% случаев у недоношенных и в 60% — у младенцев, рожденных в срок. Более высокая частота в первой группе обусловлена незрелостью ферментативной системы печени, из-за чего она не способна переработать билирубин в полном объеме.
Причины физиологической желтухи
Патогенез возникновения желтухи довольно прост. Дело в том, что у плода количество эритроцитов больше, чем у взрослых. После появления на свет в крови младенца происходит ускоренный гемолиз красных телец и распад фетальной формы гемоглобина. Вследствие этого повышается билирубин, который является пигментом. Он циркулирует в непрямом (свободном) виде, после чего попадает в печень для трансформации.
Здесь он вступает в контакт с глюкуроновой кислотой и становится связанным, тем самым подготавливаясь у утилизации. Затем билирубин с желчью выходит в кишечник и удаляется с каловыми массами.
Патофизиология желтухи обусловлена незрелостью печеночных ферментов, вследствие чего пигмент не успевает переработаться и в большом количестве циркулирует в крови. Это предполагает его накоплению в кожных покровах, отчего они приобретают иктеричность. Кроме того, у новорожденного уровень белка значительно ниже, из-за чего часть билирубина переносится в печень, а остатки продолжают циркулировать и откладываться в коже.
Транзиторная желтуха не проявляется клиническими симптомами, поэтому общее состояние младенца не изменяется.
Сроки возникновения и длительность
Время появления физиологической желтухи – третьи сутки после рождения на свет. Если иктеричность слизистых и кожи возникает в первый день, стоит заподозрить патологическую форму и провести диагностику для определения ее причины. Однако важно помнить, что у недоношенных грудничков срок появления физиологической желтухи — 1-2 день после родов.
Печень – паренхиматозный орган, который у младенца еще не полностью созрел, в связи с чем процесс переработки билирубина проходит в замедленном темпе. Как только ферментативная система активируется в полном объеме (это 5-7 сутки жизни), связывание пигмента ускоряется. Таким образом, непрямая фракция трансформируется в конъюгированную и выводится из организма.
Длительность желтухи составляет 2 недели, однако может задерживаться до месяца и более. Все зависит от сопутствующих заболеваний и особенностей лактации.
Для ускорения выведения билирубина педиатры рекомендуют увеличить число кормлений (без ночного перерыва).
Особенно полезно для младенца грудное молоко. Оно помогает создать хорошую микрофлору в кишечнике новорожденного и отрегулировать стул. Это необходимо для предупреждения запоров, ведь билирубин выводится с каловыми массами.
Увеличение продолжительности желтухи может быть связано с низкой концентрацией желчных кислот и узкими билиарными протоками.
Группа риска
К счастью, не все новорожденные сталкиваются с физиологической желтухой. В группу риска относятся груднички:
- недоношенные, у которых отмечается еще большая незрелость гепатоцитов (клеток печени) и ферментов;
- чьи матери страдают тяжелыми сопутствующими болезнями;
- если беременность имела осложненное течение или были трудности в процессе родовой деятельности;
- у которых во внутриутробном периоде наблюдалось нарушение кровообращения, из-за чего уровень эритроцитов у них значительно выше. На этом фоне содержание непрямого билирубина также повышается;
- с кефалогематомой или кровоизлияниями. Дело в том, что скопление крови в тканях является источником дополнительных эритроцитов и гемоглобина, что также увеличивает уровень пигмента;
- с гипотрофией. Если младенец плохо набирает вес или стремительно его теряет на фоне недоедания или рвоты, токсическое действие билирубина проявляется быстрее;
- с сопутствующими инфекционными заболеваниями.
Как проявляется желтуха?
 Первые признаки возникают через двое суток после родов. Кожа и слизистые становятся иктеричные. Окраска изменяется на лице и верхней части тела (до сосков). Обычно желтизна виднеется только при хорошем естественном освещении. При этом клинические симптомы отсутствуют, а общее состояние не ухудшается.
Первые признаки возникают через двое суток после родов. Кожа и слизистые становятся иктеричные. Окраска изменяется на лице и верхней части тела (до сосков). Обычно желтизна виднеется только при хорошем естественном освещении. При этом клинические симптомы отсутствуют, а общее состояние не ухудшается.
У младенцев, которые находятся на грудном вскармливании, наблюдаются два пика усиления иктеричности – на пятые и 14-е сутки, что обусловлено повышением билирубина. В таком случае она может сохраняться до двух-трех месяцев. Это связано с замедленным выведением пигмента. Дети с затяжной физиологической желтухой требуют более строго врачебного наблюдения.
Выделяют несколько последовательных стадий, проявления которых напрямую зависят от уровня гипербилирубинемии:
- в первые три дня иктеричность усиливается и распространяется с лица на плечи и грудь;
- на 4-7 сутки сохраняется желтизна на верхней части тела без существенного изменения оттенка кожи и слизистых;
- на второй неделе отмечается обратное развитие желтухи. Кожные покровы постепенно приобретают нормальный цвет.
Бить тревогу необходимо, если помимо иктеричности наблюдается вялость младенца, сонливость, плохой аппетит и постоянная плаксивость.
Чем опасна желтуха?
В большинстве случаев новорожденный чувствует себя хорошо, однако ухудшение состояния все же возможно на фоне стремительного нарастания билирубина в крови. Дело в том, что данный пигмент в определенной концентрации способен оказывать токсическое влияние на внутренние органы. Первой системой, которая испытывает раздражающее действие, является нервная, в частности головной мозг.
Если гипербилирубинемия превышает 320 мкмоль/л у доношенных и 250 мкмоль/л у младенцев, рожденных раньше срока, повышается риск возникновения ядерной формы желтухи. В основе ее развития лежит токсическое поражение ЦНС вследствие прохождения пигмента через гематоэнцефалический барьер и его накопления в клетках мозга.
Патология считается крайне тяжелой и опасной для жизни. Клинически она проявляется судорогами, нарушением сознания, монотонным криком и запрокидыванием головы.
Как отличить физиологическую желтуху от патологической?
 Диагностический процесс начинается с тщательного осмотра младенца. Первым делом врач оценивает окрас слизистых и кожи, распространенность и выраженность иктеричности. Для этого требуется хорошее естественное освещение. Зачастую изменение окраски лица наблюдается при уровне билирубина 50 мкмоль/л. Если иктеричность регистрируется на ладонях и пятках, содержание пигмента в крови достигает 250 мкмоль/л, что опасно для новорожденного.
Диагностический процесс начинается с тщательного осмотра младенца. Первым делом врач оценивает окрас слизистых и кожи, распространенность и выраженность иктеричности. Для этого требуется хорошее естественное освещение. Зачастую изменение окраски лица наблюдается при уровне билирубина 50 мкмоль/л. Если иктеричность регистрируется на ладонях и пятках, содержание пигмента в крови достигает 250 мкмоль/л, что опасно для новорожденного.
Врач проверяет рефлексы и путем пальпации (прощупывания живота) определяет размеры печени и селезенки. Также специалист опрашивает мать об окраске и характере испражнений, особенностях вскармливания (частоте, объеме порции, грудном или искусственном кормлении).
Для подтверждения диагноза и установления степени тяжести желтухи требуются лабораторные исследования. Для этого назначается биохимия, которая позволяет оценить уровень билирубина (общего, фракций), щелочной фосфатазы, белка и печеночных ферментов.
При наличии специальной аппаратуры уровень пигмента можно определить транскутанным методом. Однако чаще проводится биохимический анализ с исследованием пупочной или сывороточной крови.
Если желтуха имеет затяжное течение, дополнительно требуются инструментальные методы. Широко используется ультразвуковое исследование. Оно абсолютно безвредно и безболезненно. С помощью УЗИ удается осмотреть внутренние органы и выявить структурную патологию, которая может быть причиной желтухи.
Обязательным пунктом диагностики является исключение патологических форм. Если иктеричность возникает на фоне заболевания, изменение окраски кожи регистрируется в первые сутки и распространяется ниже пупочной линии. Клинически наблюдается вялость, заторможенность новорожденного и нарушение рефлексов (мать замечает, что младенец не сосет грудь). Также не исключена:
гепатоспленомегалия (увеличение объема селезенки и печени);
- гипертермия;
- зудящие ощущения;
- обесцвечивание фекалий;
- потемнение мочи;
- увеличение уровня трансаминаз, что свидетельствует о деструкции гепатоцитов (клеток печени).
Дифференциальная диагностика проводится между следующими патологиями, которые проявляются желтушностью:
- гемолитическая болезнь – возникает в первые сутки вследствие резус-конфликта крови матери и новорожденного. Лабораторно регистрируется анемия. Она обусловлена массивным гемолизом (разрушением) эритроцитов и высвобождением большого количества билирубина;
- патология ферментативной системы печени, например, синдром Жильбера. В основе его развития лежит мутация гена, вследствие чего пигмент не может переработаться в полном объеме и продолжает циркулировать в крови. При синдроме Криглера-Найяра стремительно нарастает желтуха, и возникают осложнения болезни. Причиной ферментативной незрелости также может быть гипоксия или родовые травмы;
- гепатиты инфекционного или токсического происхождения. Разрушение клеток печени сопровождается высвобождением билирубина и его циркуляцией в крови. В данном случае лабораторно регистрируется повышение как прямой, так и несвязанной его формы, в то время как при физиологической наблюдается увеличения только последней фракции;
- обтурационная (механическая) – возникает вследствие аномалии строения желчевыделительных протоков или наличия препятствия на пути ее движения. Таким образом, в крови повышается прямой вид билирубина, что указывает на холестаз.

Лечение физиологической желтухи
Лечением младенцев занимается неонатолог или педиатр. Основные принципы терапии заключаются в использовании световых лучей и правильном уходе за новорожденным. В некоторых случаях могут потребоваться инфузионные растворы, а также назначаться пероральный прием лекарственных средств.
Грудное вскармливание должно увеличиваться до 12 раз в сутки (без ночного перерыва). Это позволит обеспечить новорожденного всем необходимым для полноценного функционирования органов и систем, а также предупредить дегидратацию (обезвоживание).
Фототерапия
Фототерапия является эффективным методом борьбы с желтухой. Для этого применяются лучи света с длиной волны 450 нм. Их основное действие заключается в расщеплении непрямой фракции билирубина на нетоксические соединения. Они относятся к водорастворимым и быстрее выводятся из организма.
Принцип фототерапии заключается в круглосуточном воздействии на младенца лучей света. В зависимости от тяжести желтухи и лабораторных результатов врач может рекомендовать ежедневное нахождение в специальной камере с лампами в течение 12 часов. Важно помнить, что область глаз и половых желез должна защищаться от лучей.
Фототерапия должна проводиться исключительно под контролем медицинского персонала. Лечение в домашних условиях чревато ожогами, гипертермией и обезвоживанием грудничка.
В процессе терапии необходимо контролировать динамику уменьшения уровня билирубина в крови, что является показателем эффективности метода.
Лекарственная помощь
 С целью снижения интоксикации и ускорения выведения билирубина могут назначаться следующие препараты:
С целью снижения интоксикации и ускорения выведения билирубина могут назначаться следующие препараты:
- хофитол. Он обладает мягким желчегонным и гепатопротекторным действием, вследствие чего клетки печени быстрее развиваются, и уменьшается холестаз. Медикамент используется в таблетированной форме. Его следует измельчить и смешать с молоком. Иногда у младенца могут возникать колики, спазмы и диарея на фоне приема хофитола;
- галстена – оказывает спазмолитическое действие, что позволяет активировать отток желчи. Побочные эффекты касаются кишечной дисфункции;
- пробиотики (ацидолак) – назначаются для «заселения» в кишечник полезных микроорганизмов, что дает возможность наладить его работу и предупредить запоры;
- сорбенты – необходимы для снижения интоксикации путем предупреждения всасывания продуктов распада из кишечника в кровь.
Прогноз и профилактические советы
Физиологическая желтуха имеет благоприятный прогноз.
Осложнения наблюдаются в редких случаях. Обычно через полмесяца цвет кожи нормализуется.
Чтобы снизить риск возникновения желтухи, будущим матерям рекомендуется:
- отказаться от пагубных пристрастий;
- контролировать активность хронических заболеваний и своевременно лечить их;
- избегать приема медикаментов без предварительной консультации врача;
- не отказывать младенцу в грудном вскармливании;
- пройти полное обследование на этапе планирования зачатия.
Учитывая множество заболеваний, которые могут проявляться желтизной кожи и слизистых, необходимо обратиться к специалисту, как только была замечена иктеричность. Это позволит провести дифференциальную диагностику и установить причину изменение цвета покровов.