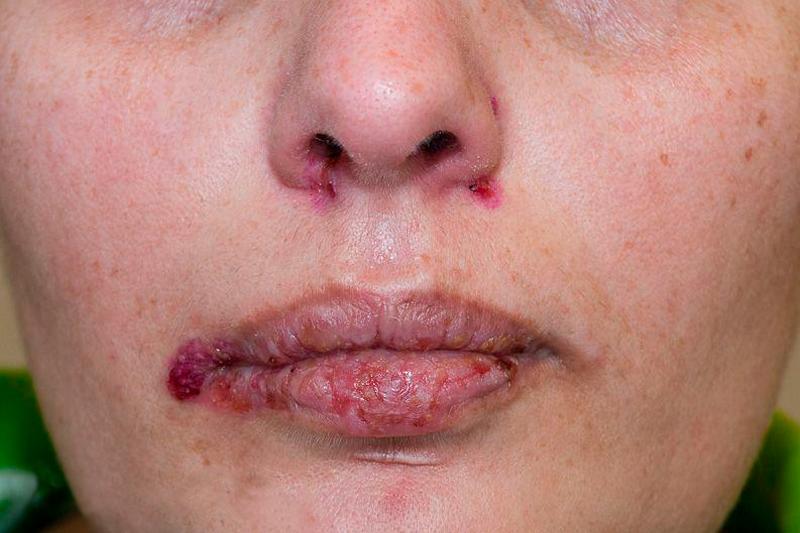
Вегетирующая пузырчатка
Вегетирующая пузырчатка — это один из клинических видов пузырчатки. Данная форма заболевания характеризуется появлением на дне эрозии мелких разрастаний (вегетаций). Особенностью вегетирующей пузырчатки называют расположение образований вблизи естественных отверстий организма и в кожных складках.
- Симптомы вегетирующей пузырчатки
- Диагностика вегетирующей пузырчатки
- Лечение вегетирующей пузырчатки
- Прогноз вегетирующей пузырчатки
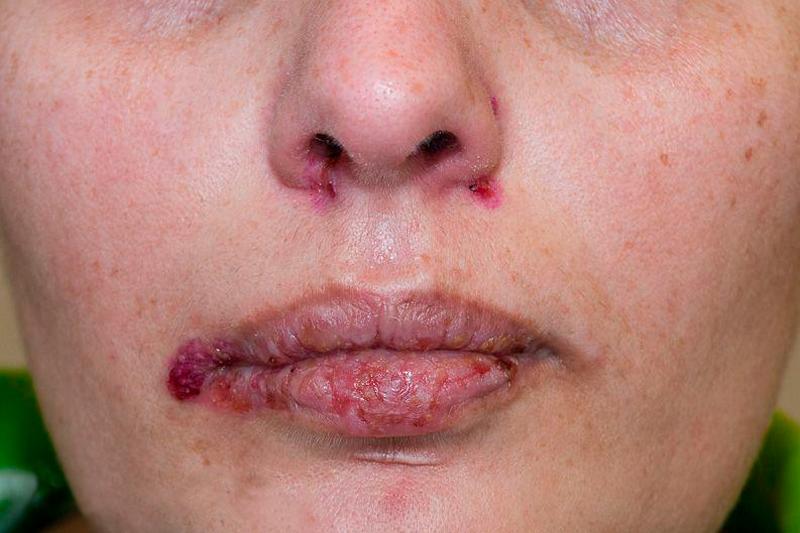
Вегетирующая пузырчатка по своей сути аутоиммунное заболевание, вызывающее далеко не единичное нарушение в деятельности иммунной системы, после чего в организме человека начинают появляться антитела на клетки эпидермиса. Диагностика вегетирующей пузырчатки использует иммуногистохимические методы. Лечение заболевания достаточно сложное, так как существует высокий риск появления различных побочных эффектов.
Возникновение вегетирующей пузырчатки провоцируют внешние и генетические факторы. Заболевание могут вызвать инфекция, употребление определенных лекарств и пищевых продуктов, вирусы, профессиональная деятельность, физические факторы. В результате внешние факторы приводят к выработке цитокинов, что вызывает аутоиммунный процесс.
Симптомы вегетирующей пузырчатки
Первый симптом — это появление пузырей (поражается слизистая оболочка рта). Внутри них находится серозно-геморрагическая жидкость. Через некоторое время (в отдельных случаях одновременно) пузыри поражают складки кожи ягодиц, подмышек, ушей, груди и др.
Пузырь при данном заболевании характеризуется дряблой оболочкой. Также он быстро вскрывается, а на его месте образуется эрозия. Её дно покрыто ярко-красными папилломатозными образованиями, появляющимися, как правило, на четвертый день после вскрытия пузыря. Особенностью эрозий является то, что они могут сливаться, в результате чего образуется очаг, достигающий в диаметре 10-15 см. Из эрозий может выделяться жидкость с гнойным запахом. Данный процесс сопровождается сильными болями. Пациент чувствует жжение, что доставляет ему неприятные ощущения и дискомфорт.
Дальнейшее развитие вегетирующей пузырчатки может приводить к крайнему истощению пациента. Своевременная диагностика и лечение помогут побороть данное заболевание. От пузырей и эрозий останутся только пигментные пятна, что можно назвать успешным результатом лечения.
Диагностика вегетирующей пузырчатки
При постановке диагноза врачу достаточно увидеть локализацию образований и характерную клиническую картину. Симптом Никольского, когда эпидермис отделяется под механическим воздействием, характерен для пузырчатки. В случае с вегетирующей пузырчаткой подобное можно увидеть только вблизи очага поражения. Очень редко симптом Никольского проявляется на здоровых частях тела.
С поверхности эрозий берутся мазки для проведения микроскопического исследования, благодаря которому удается определить наличие или отсутствие акантолитических клеток. Данный метод диагностики используется при таких заболеваниях, как герпес, ветряная оспа и др.
С помощью гистологического исследования можно выявить горизонтальные трещины и другие внутренние особенности. Гистологический материал направляется на иммунологическое исследование для подтверждения аутоиммунной природы происхождения заболевания. Выделяют реакцию прямой и непрямой иммунофлуоресценции. В первом случае обнаруживают скопления IgG (иммуноглобулины класса G), во втором — высокий титр аутоантител. Данные реакции помогают назначить адекватное лечение.
Лечение вегетирующей пузырчатки
В лечении представленного заболевания используют кортикостероиды: полькортолон, дексаметазон, преднизолон, метипред и др. Большое значение имеет повышение защитных сил у больного, нужно поддерживать его состояние. Для уменьшения травм здоровая кожа обрабатывается специальными мазями и присыпками.
Также назначают ванны с марганцовокислым калием для удаления с кожи продуктов распада. Правда, подобные процедуры имеют ряд недостатков, так как дают кратковременный результат. Есть вероятность и того, что у больного может ухудшиться самочувствие, появиться нарушения сердечной деятельности.
Терапия начинается с больших доз, от нее не отказываются, даже если она вызывает определенные осложнения.
В некоторых случаях для лечения вегетирующей пузырчатки назначают цитостатические препараты: метотрексат, циклофосфамид или азатиоприн.
Прогноз вегетирующей пузырчатки
Вегетативная пузырчатка — очень сложное заболевание, поэтому прогноз неблагоприятный. Человек может умереть от сильного ослабления организма. Могут возникнуть сопутствующие инфекционные осложнения, приводящие к сепсису.
Длительное лечение провоцирует эндокринные заболевания, проблемы с желудочно-кишечным трактом и другие разного рода нарушения в организме.
Вегетирующая пузырчатка
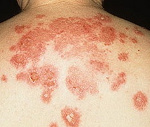
Вегетирующая пузырчатка — одна из клинических форм пузырчатки, характеризующаяся образованием мелких разрастаний (вегетаций) на дне эрозии после вскрытия пузыря. К особенностям заболевания относится расположение процесса в кожных складках и в области естественных отверстий организма. Вегетирующая пузырчатка является аутоиммунным заболеванием, при котором из-за нарушения в иммунной системе происходит выработка антител на собственные клетки эпидермиса.
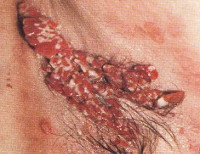
- Симптомы вегетирующей пузырчатки
- Диагностика вегетирующей пузырчатки
- Лечение вегетирующей пузырчатки
- Прогноз вегетирующей пузырчатки
- Цены на лечение
Общие сведения
Вегетирующая пузырчатка — одна из клинических форм пузырчатки, характеризующаяся образованием мелких разрастаний (вегетаций) на дне эрозии после вскрытия пузыря. К особенностям заболевания относится расположение процесса в кожных складках и в области естественных отверстий организма. Вегетирующая пузырчатка является аутоиммунным заболеванием, при котором из-за нарушения в иммунной системе происходит выработка антител на собственные клетки эпидермиса.

Симптомы вегетирующей пузырчатки
Заболевание начинается с внезапного появления на слизистой рта пузырей с серозно-геморрагической жидкостью. Одновременно с высыпаниями в полости рта или спустя некоторое время после них пузыри появляются в складках кожи (между ягодицами, в подмышечных впадинах, в паховых складках, под молочными железами, за ушами), вокруг пупка и у естественных отверстий в местах перехода слизистой оболочки в кожу.
Пузыри при вегетирующей пузырчатке имеют дряблую оболочку и довольно быстро вскрываются с образованием эрозий. На дне эрозий характерно образование ярко-красных папилломатозных разрастаний, появляющихся через 4-7 дней после вскрытия пузыря. Эрозии увеличиваются в размерах и могут сливаться, образуя очаг размером 10- 15 см в диаметре. Их отделяемое имеет зловонный гнилостный запах. Эрозии сопровождаются болевым синдромом и чувством жжения, выраженными до такой степени, что больной не может активно двигаться.
Дальнейшее развитие процесса при вегетирующей пузырчатке приводит к сильной кахексии больного. При эффективности проводимого лечения происходит уплощение вегетаций, подсушивание и заживление эрозий с образованием пигментных пятен.
Диагностика вегетирующей пузырчатки
Диагноз можно поставить на основании клинических симптомов и характерной локализации процесса. Специфичный для пузырчатки симптом Никольского (отслойка эпидермиса при легком механическом воздействии на кожу) при вегетирующей пузырчатке наблюдается только вблизи очага поражения. Лишь при генерализации заболевания в терминальной стадии он, как при вульгарной пузырчатке, выявляется и на здоровых участках кожи.
Микроскопическое исследование мазков-отпечатков, взятых с поверхности эрозий, обнаруживает наличие акантолитических клеток. Однако они не являются строго специфичными для пузырчатки, поскольку выявляются также при ветряной оспе, герпесе и других заболеваниях.
Гистологическое исследование при вегетирующей пузырчатке выявляет наличие внутри эпидермиса полостей и горизонтальных трещин. Иммунологические исследования гистологического материала позволяют подтвердить аутоиммунный характер заболевания. Это реакция прямой иммунофлуоресценции (РИФ), обнаруживающая скопления IgG в пространствах между клетками эпидермиса, и реакция непрямой иммунофлуоресценции, выявляющая высокий титр аутоантител к межклеточным соединениям — десмосомам.
Лечение вегетирующей пузырчатки
Лечение проводят кортикостероидами: преднизолон, метипреднизолон, дексаметазон, триамцинолон и др. Терапию вегетирующей пузырчатки начинают с высоких доз. При наступлении эффекта от лечения дозу можно снижать, однако полный отказ от глюкокортикоидов приводит к возобновлению заболевания. Поэтому терапию проводят даже на фоне возникающих от нее осложнений.
Если вегетирующая пузырчатка имеет тяжелое течение, то в ее лечении применяют цитостатические препараты: азатиоприн, метотрексат или циклофосфамид.
Прогноз вегетирующей пузырчатки
Прогноз, как и при любой форме пузырчатки, неблагоприятный. Пациенты погибают от кахексии при генерализации процесса и от вторичных инфекционных осложнений с развитием сепсиса. Длительная терапия кортикостероидами повышает вероятность инфицирования и приводит к возникновению эндокринной патологии, желудочно-кишечных заболеваний, сосудистых и неврологических нарушений.
Вегетирующая пузырчатка — лечение, причины и диагностика болезни
Вегетирующая пузырчатка – это один из клинических видов обычной (вульгарной) пузырчатки. Заболевание характеризуется появлением на поврежденной болезнью коже разрастаний соединительной ткани, или вегетаций. Обычно этот клинический вид развивается уже на фоне проводимого лечения и при хорошей переносимости вульгарной пузырчатки. Распространенность заболевания составляет 0,1-0,5 случаев на 100 000 населения, болеют преимущественно лица еврейской национальности и индийцы.
Виды вегетирующей пузырчатки

В зависимости от клинических проявлений выделяют 2 основных ее типа:
- тип Ноймана характеризуется появлением дряблых пузырей с беловатой жидкостью, после разрушения которых появляются вегетации;
- для типа Аллопо характерны не пузыри, а гнойные пустулы, после разрыва которых остаются заполненные вегетациями впадины с неприятным запахом.
Причины вегетирующей пузырчатки
Болезнь возникает из-за аутоиммунного поражения десмоглеина 3 – компонента клеточной мембраны кератиноцитов, или клеток кожи. Это компонент помогает кожным слоям соединяться между собой. При вегетирующей пузырчатке появляются особые антитела, которые атакуют десмоглеин, разрушают его, вызывая отслоение пласта клеток и появление внутрикожных пузырей. Кроме антител клетки кожи атакуют протеолитические ферменты и Т-лимфоциты. Причина такого поведения иммунной системы к компонентам кожи не выяснена.
Предполагают, что пузырчатку вызывает сочетание внешних и внутренних факторов, запускающее аутоиммунную реакцию. Запустить патологический каскад может инфекционное заболевание, переохлаждение, отравление химическими реагентами, лекарственными средствами, попадание на кожу вредных осадков на производстве.
Симптомы вегетирующей пузырчатки
В начале вегетирующая пузырчатка часто (85% случаев) локализуется на слизистой рта и гортани. На эпителии появляются пузыри с тонкими стенками, которые при действии различных факторов легко вскрываются. После их разрушения остаются овальные или округлые эрозии ярко-красного цвета, которые резко отграничены от нормальной кожи. Вслед за старыми дефектами появляются новые, они сливаются, образовывая большие по площади язвенные дефекты. Раневая поверхность при вегетирующей пузырчатке быстро покрывается специфическими сосочковыми разрастаниями, на ней видны элементы гипертрофии, борозды и извилины. Пораженная слизистая резко болезненна, что затрудняет питание и речь. У пациентов появляется характерный зловонный запах изо рта из-за вторичного инфицирования язв.
После или одновременно со слизистой полости рта пузыри появляются в складках кожи, подмышечных областях, в межъягодичной области, в области груди.
Диагностика вегетирующей пузырчатки
Диагноз ставится на основании характерного внешнего вида и расположения пузырей. Вблизи очагов вегетирующей пузырчатки появляется положительный симптом Никольского – легкое смещение участка кожи под действием механического фактора. При исследовании клеточного состава язвы и покрышки пузыря выявляются клетки Тцанка – небольшие клетки с крупным фиолетовым или синим ядром, характерные для пузырчатки. В анализе крови можно обнаружить антитела к клеткам кожи – циркулирующие IgG. В зависимости от количества иммуноглобулинов крови назначают соответствующее лечение и судят об эффективности терапии.
Лечение вегетирующей пузырчатки
Основой лечения вегетирующей пузырчатки является борьба с аутоиммунной агрессией. Глюкокортикостероиды эффективно подавляют иммунитет и являются лекарственными средствами первого ряда при пузырчатке. Дозы гормонов в начале лечения максимальные, затем они уменьшаются вплоть до отмены препарата при достижении ремиссии. Решение об отмене лекарственного средства принимает врач.
Второй линией терапии вегетирующей пузырчатки являются цитостатические препараты: метотрексат, азатиоприн, циклофосфамид. Их применяют при неэффективности глюкокортикостероидов.
Помимо системного лечения проводят обработку изъязвлений слабым раствором перманганата калия (марганцовкой) для предотвращения присоединения инфекции. Для ускорения заживления поврежденной кожи используются различные присыпки и мази.
Лечение народными средствами
При лечении пузырчатки народными методами нельзя отказываться от положенной традиционной терапии. Лечение на дому дополняет действие лекарственных препаратов, помогает заживлению язвенных дефектов, но не лечит саму причину заболевания.
Для заживления ран при пузырчатке используется несколько народных средств:
- Смоченные соком алоэ древовидного салфетки прикладывают к эрозиям. Сок алоэ обладает заживляющим действием и уменьшает воспаление.
- Крапива останавливает кровотечение и ускоряет процесс заживления эрозий. Соком крапивы пропитывают салфетки и прикладывают к раневым поверхностям.
- Стаканом растительного (оливкового, кукурузного) масла заливают 80 г мелко порезанных свежих листьев грецкого ореха. Смесь должна настояться в течение 20 дней. Готовое масло процеживают и используют для смазывания загноившихся язв.
- Из листьев камыша достают белую сердцевину, прикладывают к ране, сверху накладывают сухую повязку. Периодически компресс нужно менять. Сердцевина камышовых листьев хорошо способствует выделению токсинов из эрозий.
- 2 столовые ложки цветков лугового клевера заливают стаканом кипятка, настаивают в течение двух часов. Настой используют для обмывания ран и язв.
Прогноз и последствия вегетирующей пузырчатки
Вегетирующая пузырчатка – это хроническое заболевание, при котором периоды улучшения чередуются с обострениями. При качественно подобранном лечении обострения редки или отсутствуют. Невыполнение рекомендаций врача или неэффекивная терапия приводят к ослаблению организма и присоединению инфекционных заболеваний. После заживления язв на коже остаются гиперпигментированые пятна, которые со временем бледнеют.
Пузырчатка у взрослых
Пузырчатка – хроническое заболевание, связанное с нарушением работы иммунной системы. Оно проявляется как пузыри разного размера на внешне здоровой коже и слизистых оболочках. По своим клиническим особенностям различают четыре формы болезни – истинную (вульгарную), листовидную, эритематозную и вегетирующую. Диагноз подтверждается в том случае, если при гистологическом исследовании мазка-отпечатка, взятого с повреждённой кожи, обнаруживаются акантолитические клетки. Для лечения используются препараты общего и местного действия с содержанием глюкокортикостероидов в сочетании с одним из методов экстракорпоральной коррекции крови (гемокоррекции) – криаферезом, гемосорбцией, плазмофорезом.
Особенности пузырчатки у взрослых
В зависимости от клинической картины патологического процесса различают два основных вида пузырчатки – истинная (акантолитическая) и доброкачественная (неакантолитическая). Первая является более тяжёлой и опасной, проявляется в разных формах, при отсутствии лечения приводит к осложнениям, опасным для здоровья и жизни. Вторая протекает легче и мягче, она редко вызывает осложнения, проявляется в разных формах, но не так опасна для здоровья и жизни.
Акантолитические формы:
- Бразильская.
- Вегетирующая.
- Вульгарная (обыкновенная).
- Листовидная.
- Эритематозная.
Неакантолитические формы:
- Рубцующаяся неакантолитическая.
- Неакантолитическая.
- Буллезная.
К редким формам относится пузырчатка:
- Герпетиформная. По своим симптомам похожа на дерматит Дюринга и герпетиформный дерматит, сопровождается сыпью в форме эритематозных бляшек и небольших поверхностных пузырьков с прозрачной жидкостью внутри. В острой форме признаки такие же, как при эриматозной и обыкновенной форме.
- Лекарственная. Причинами заболевания являются генетическая предрасположенность, приём некоторых лекарственных препаратов на фоне снижения иммунитета. В первом случае признаки исчезают после длительного лечения, во втором – почти сразу после отмены лекарств. Чаще всего – это Пиритинол, Типронин, Пеницилламин, Буцилламин, Пироксикам и препараты с содержанием золота. Симптомы такие же, как при обыкновенной, листовидной или эритематозной пузырчатке.
- Паранеопластическая. Развивается на фоне злокачественных опухолей, опасна для жизни, в 90% случаев приводит к летальному исходу. Чаще всего диагностируется при гематологических видах рака – лимфоцитарной лейкемии, макроглобулинемии, лимфомах.
IgA. Различают два типа этой разновидности – субкорнеальный пустулярный дерматоз и интраэпидермальный нейтрофильный IgA-дерматоз. Определить ту или иную разновидность может только врач по лабораторным анализам и клинической картине. Как выглядит IgA-пузырчатка и другие её формы на разных стадиях, демонстрируют представленные ниже фото.
Симптомы пузырчатки у взрослых
Некоторые симптомы пузырчатки характерны для всех видов и форм. Это стремительный прогресс при отсутствии лечения и волнообразность – болезнь то затихает, то усиливается снова. Другие признаки зависят от вида и формы заболевания:
Вульгарная (обыкновенная) пузырчатка. Пузыри разного размера распространяются по всему телу. Они имеют вялую и тонкую покрышку (поверхность), внутри заполнены прозрачной или полупрозрачной жидкостью – серозным экссудатом. Чаще всего первые пузырьки появляются на слизистой рта и носа, из-за чего появляется:
- Боль при жевательных движениях, глотании и разговоре.
- Усиленное слюноотделение.
- Боль при высмаркивании.
- Неприятный запах изо рта.
Патологический процесс на слизистых затягивается на длительное время – от 3 месяцев до 1 года. Потом волдыри появляются на разных участках тела. Часто это происходит настолько стремительно, что пациент не замечает их образования. Иногда пузырьки лопаются, на их месте образуются эрозии ярко-розового цвета с гладкой, глянцевой поверхностью, вызывающие боль, потом формируются сухие корки. Как правило, они распространяются от центра скопления пузырьков к краям и образуют обширные зоны. При диагностике пузырчатки обыкновенной проба Никольского даёт положительный результат – при незначительном воздействии на кожу в очаге поражения отслаивается верхний слой. Во время болезни ощущается слабость, повышается температура.
Эритематозная пузырчатка. Сначала пузырьки появляются на груди, шее, лице и волосистой части головы, симптомы похожи на себорею – чёткие границы зон поражения, быстрое самовскрытие пузырей с вялой и дряблой поверхностью, эрозии, бурые или желтоватые корочки разной толщины на их месте. Синдром Никольского при этом имеет локальный характер, но постепенно затрагивает другие участки тела.
Вегетирующая пузырчатка. Доброкачественное заболевание, которое протекает много лет, не ухудшая самочувствие пациентов. Сначала пузырьки появляются в естественных складках кожи, вокруг рта, носа и ушей, в области половых органов и анального отверстия. Они самопроизвольно вскрываются, на их месте образуются эрозии с неприятно пахнущим серозно-гнойным или серозным налётом, окружённые пустулами. При постановке диагноза болезнь нужно дифференцировать от хронической вегетирующей пиодермии, проба Никольского даёт положительный результат только в зонах поражения.
Листовидная пузырчатка. Сначала плоские, слегка возвышающиеся над кожей пузыри появляются на теле, потом образуются на слизистых оболочках. Характерный признак – одновременное наличие пузырьков и корочек, наслаивающихся друг на друга.
Бразильская пузырчатка. Встречается только в странах Латинской Америки (Венесуэле, Парагвае, Перу, Боливии, Аргентине и Бразилии и т. д.), на других континентах никогда не выявлялась. Причина возникновения до сих пор не установлена, но скорее всего заболевание имеет инфекционную природу. Чаще бразильская пузырчатка диагностируется у женщин моложе 30 лет, поражает только кожный покров. Сначала появляются плоские пузырьки, потом они вскрываются и покрываются чешуйчатыми расслаивающимися корочками, под которыми образуются эрозии, незаживающие по нескольку лет. Синдром Никольского на поражённых участках даёт положительный результат, болезнь вызывает сильный дискомфорт – сопровождается болью и жжением.
Буллезная пузырчатка. Протекает доброкачественно и не сопровождается акантолизом (разрушением кожных покровов). На разных участках тела появляются пузыри, которые исчезают без следов в результате лечения или самостоятельно.
Неакантолитическая пузырчатка. Протекает доброкачественно, проявляется пузырьками на слизистой рта, имеются признаки воспаления, наблюдается изъязвление поражённых участков.
Рубцующаяся неакантолитическая. Пузыри образуются на слизистых оболочках глаз и рта. В группу риска входят женщины старше 45 лет. Данная форма заболевания имеет ещё одно название – пузырчатка глаз. 
Причины пузырчатки у взрослых
Чаще всего причина пузырчатки обыкновенной – изменения в клетках тканей и кожного покрова, в результате которых они становятся антителами для иммунной системы. Подобные метаморфозы происходят при воздействии агрессивных факторов окружающей среды или ретровирусов. Изменение клеток эпидермиса и синтез специфических антигенов нарушает межклеточную связь, в результате чего на поверхности кожи образуются специфические пузыри. Другие провоцирующие факторы не выявлены, но известно, что на процент заболеваемости влияет генетическая предрасположенность.
Пузырчатка у детей

Как правило, пузырчатка у детей диагностируется в первые месяцы жизни. Это высококонтагиозное (заразное) инфекционное заболевание, проявляющееся в виде очень быстро распространяющихся по коже пустул. Детская пузырчатка имеет бактериальную природу, возбудителем болезни является золотистый стафилококк.
В силу реактивных особенностей кожи, усиливающихся при нездоровом образе жизни беременных, преждевременных родах и родовых травмах, дети практически не защищены от бактериальных инфекций. В результате уже в первые дни жизни на коже могут появиться пузыри с серозным содержимым. Болезнь может проявить себя и спустя 1-2 недели после рождения. Различают и другие провоцирующие факторы:
- Нарушение правил гигиены в роддомах.
- Персонал родильных домов как носитель инфекции.
- Гнойные воспаления пупка.
Пузырчатка у детей развивается очень быстро. Пузыри практически мгновенно распространяются по телу и увеличиваются в размерах, через несколько часов лопаются. На их месте образуются эрозии с остатками кожи по краям, которые вызывают боль и покрываются гнойными корочками. Процесс сопровождается интоксикацией, повышенной температурой, отсутствием аппетита.
Диагностика пузырчатки у взрослых
Заболевание диагностируется при визуальном осмотре, оно дифференцируется от сифилитической пузырчатки, которая является следствием врождённого сифилиса с локализацией пузырей на ладонях. В некоторых случаях требуются дополнительное исследование на:
- Клетки Тцанка (цитологическое).
- Интраэпидермальные пузыри (гистологическое).
- Надбазальное свечение (иммунофлюоресцентное).
При классическом развитии диагностика пузырчатки не вызывает сложностей. Помимо врождённого сифилиса её нужно дифференцировать от красной волчанки (буллезной формы), врождённого буллезного эпидермолиза, герпетиформного дерматоза Дюринга, буллезных токсикодермий, многоформной экссудативной эритемы. 
Лечение пузырчатки у взрослых
Поскольку учёные до сих пор не могут установить точные причины, лечение пузырчатки у взрослых вызывает некоторые трудности. Больные ставятся на диспансерный учёт, они должны избегать чрезмерных физических нагрузок и стрессов, как можно чаще менять одежду и постельное бельё, соблюдать диету и правила гигиены.
Основу лечения составляет медикаментозная терапия:
- Высокие дозы глюкокортикоидов (Полькортолон, Метипред, Дексаметазон, Преднизолон). Если наблюдается регресс заболевания, дозировка постепенно уменьшается.
- При заболеваниях ЖКТ назначаются пролонгированные глюкокортикоиды – Дипроспан, Метипред-депо, Депо-медрол.
- Лечение дополняется гормональными средствами, недостаток которых – высокая вероятность осложнений: депрессии, бессонницы, артериальной гипертензии, повышенной возбудимости, ангиопатии, увеличения веса, тромбоза, язвы (эрозии) желудка (кишечника), стероидного диабета.
- При ухудшении состояния назначаются препараты для восстановления слизистой желудка (Альмагель и др.), диета, предполагающая минимум жиров и углеводов, максимум белка и витаминов.
- Параллельно принимаются иммуносупрессоры и цитостатики – Азатиоприн, Метотрексат, Сандиммун.
- Чтобы избежать нарушения электролитного баланса, рекомендуется приём калия и кальция.
Дополнительные методы лечения:
- Очищение крови – гемодиализ, плазмаферез, гемосорбция. Подобные процедуры удаляют из крови иммуноглобулины, токсические вещества и циркулирующие иммунные комплексы. Они особенно полезны пациентам с гипертиреозом, атеросклерозом, сахарным диабетом.
- Фотохимиотерапия – воздействие ультрафиолетовых лучей параллельно с G-метоксипсораленом снижает активность клеток крови и направляет её в русла сосудов, очищает организм от токсинов и иммуноглобулинов.
- Местное лечение – мази с глюкокортикоидами, спреи с ксилокаином, лидокаином и другими местными анестетиками, растворы с анилиновыми красителями (бриллиантовый зелёный, Фукорцин), ванны с перманганатом калия, обработка язв Куриозоном.
- Диета – из рациона исключают продукты, способные вызвать аллергию, грубую пищу, простые углеводы, соль, консервы. В меню вводят продукты с высоким содержанием белка и витаминов. При образовании пузырей в ротовой полости рекомендуются супы-пюре и мягкие каши, исключающие механическое повреждение слизистой оболочки.
Осложнения при пузырчатке у взрослых
При отсутствии лечения пузырчатка провоцирует воспаления внутренних органов, пневмонию, флегмоны, отиты. У новорожденных тяжёлая септическая форма заболевания может привести к летальному исходу. У взрослых высока вероятность присоединения вторичной инфекции. Вульгарная пузырчатка может стать причиной поражения почек, печени, сердечно-сосудистой системы, листовидная – сепсиса и летального исхода.
Профилактика пузырчатки у взрослых
Основные меры профилактики пузырчатки – регулярная смена нательного и постельного белья, соблюдение правил гигиены, здоровый образ жизни и правильное питание.
Пузырчатка
Истинная пузырчатка – хроническое заболевание аутоиммунной природы, которое характеризуется появлением пузырей на клинически здоровой коже и слизистых оболочках.Особенности клинического течения пузырчатки позволили клиницистам выделить следующие формы заболевания: вульгарную, эритематозную, вегетирующую и листовидную. Пузырчатка диагностируется при обнаружении акантолитических клеток в мазке-отпечатке и гистологическом выявлении расположенных внутри эпидермиса пузырей. В лечении пузырчатки основным является курсовое назначение глюкокортикостероидов, оно успешно сочетается с методами экстракорпоральной гемокоррекции: плазмофорезом, гемосорбцией, криоаферезом.
Истинная пузырчатка – хроническое заболевание аутоиммунной природы, которое характеризуется появлением пузырей на клинически здоровой коже и слизистых оболочках.
Причины пузырчатки
Наиболее вероятными причиной пузырчатки являются нарушения аутоиммунных процессов, в результате чего клетки организма становятся для иммунной системы антителами. Нарушение антигенной структуры клеток эпидермиса происходит под воздействием внешних факторов, в частности воздействие ретровирусов и агрессивных условий окружающей среды.
Повреждающее действие на клетки эпидермиса и выработка специфических антигенов приводит к нарушению связи между клетками в результате чего и образуются пузыри. Факторы риска при пузырчатке не установлены, но у лиц с наследственной предрасположенностью процент заболеваемости выше.
Клинические проявления пузырчатки
Пузырчатка имеет длительное волнообразное течение, и отсутствие адекватного лечения приводит к нарушению общего состояния пациента.
При вульгарной форме пузырчатки пузыри локализуются по всему телу, имеют разный размер и наполнены серозным содержимым, при этом покрышка на пузырях вялая и тонкая.
Дебютирует вульгарная пузырчатка как правило на слизистой рта и носа, а потому пациенты длительно и безуспешно получают терапию у стоматологов и отоларингологов. На этой стадии пузырчатки пациенты предъявляют жалобы на боль во время приема пищи и при разговоре, гиперсаливацию и специфический неприятный запах изо рта. Продолжительность этого периода от трех месяцев до года, после чего пузырчатка принимает распространенный характер и в воспалительный процесс вовлекаются кожные покровы.
Иногда пациенты не замечают наличие пузырей из-за их небольшого размера и тонкой покрышки, пузыри вскрываются быстро, а потому основные жалобы больных пузырчаткой на данном периоде – это болезненные эрозии. Проводится длительная и безуспешная терапия стоматитов, прежде чем диагностируют пузырчатку. Пузыри, которые локализуются на коже, имеют тенденцию к самопроизвольному вскрытию с обнажением эрозированной поверхности и с остатками покрышки, которая ссыхается в корки.
Эрозии при пузырчатке ярко-розовые, с гладкой глянцевой поверхностью, отличаются от эрозий при других заболеваниях склонностью к периферическому росту и к генерализации с формированием обширных очагов поражения. Если пузырчатка принимает такое течение, то общее состояние пациента ухудшается, развивается интоксикация, присоединяется вторичная инфекция и без должного лечения такие пациенты умирают.
При вульгарной пузырчатке синдром Никольского положительный в очаге поражения и порой на здоровой коже — при незначительном механическом воздействии происходит отслойка верхнего слоя эпителия.
Эритематозная пузырчатка отличается от вульгарной тем, что в начале поражаются кожные покровы; эритематозные очаги на груди, шее, лице и на волосистой части головы носят себорейный характер, имеют четкие границы, поверхность покрыта желтоватыми или бурыми корочками различной толщины. Если эти корочки отделить, то обнажается эрозированная поверхность.
При эритематозной пузырчатке пузыри могут быть небольшими, их покрышка дряблая и вялая, они очень быстро самопроизвольно вскрываются, потому диагностировать пузырчатку крайне сложно. Симптом Никольского, как и при эритематозной пузырчатке, может несколько лет носить локализованный характер, затем при генерализации процесса приобретает черты вульгарной.
Эритематозную пузырчатку следует дифференцировать с красной волчанкой и с себорейным дерматитом.
Листовидная пузырчатка клинически проявляется эритемо-сквамозными высыпаниями, тонкостенные пузыри имеют тенденцию появляться на ранее пораженных участках, после вскрытия пузырей обнажается ярко-красная эрозированная поверхность, при подсыхании которой образуются пластинчатые корки. Поскольку при такой форме пузырчатке пузыри возникают и на корочках, то пораженная кожа иногда покрыта массивной слоистой коркой за счет постоянного отделения экссудата. Листовая пузырчатка поражает кожу, но в очень редких случаях наблюдаются поражения слизистых, она быстро распространяется по всей здоровой коже и одновременно на коже имеются пузыри, корки и эрозии, которые сливаясь друг с другом, образуют обширную раневую поверхность. Симптом Никольского положительный даже на здоровой коже; с присоединением патогенной микрофлоры развивается сепсис, от чего обычно и наступает смерть больного.
Вегетирующая пузырчатка протекает доброкачественнее, порой пациенты долгие годы находятся в удовлетворительном состоянии. Пузыри локализуются вокруг естественных отверстий и в области кожных складок. Вскрываясь, пузыри обнажают эрозии, на дне которых формируются мягкие вегетации со зловонным запахом; вегетации сверху покрыты серозным или серозно-гнойным налетом. По периферии образований имеются пустулы, а потому вегетирующую пузырчатку требуется дифференцировать от вегетирующей хронической пиодермии. Синдром Никольского положительный только вблизи пораженной кожи, но в терминальных стадиях вегетирующая пузырчатка схожа с вульгарной по своим клиническим проявлениям.
Диагностика всех видов пузырчатки
Клинические проявления особенно на первоначальных этапах болезни малоинформативны, и поэтому опрос пациента позволяет избежать ошибочного диагноза. Лабораторные исследования позволяют заподозрить пузырчатку, так в мазках-отпечатках при цитологическом исследовании обнаруживаются акантолитические клетки. При гистологическом исследовании обнаруживается внутриэпидермальное расположение пузырей.
Принципы лечения пузырчатки
Гипоаллергенная диета и исключение из рациона грубой пищи, консервов, простых углеводов, соленых продуктов и других экстрактивных веществ показаны пациентам с любыми формами пузырчатки. Если же поражается полость рта, то необходимо включить в рацион супы-пюре и слизистые каши, чтобы не допустить полного отказа от пищи, продукты питания богатые белком, включенные в рацион, ускоряют процесс регенерации клеток и эпителизацию открытых эрозий.
Все пациенты больные пузырчаткой должны находиться на диспансерном наблюдении у дерматолога, рекомендован щадящий режим работы, отсутствие физических нагрузок и избегание инсоляции. Частая смена нательного и постельного белья предотвращает присоединение вторичной инфекции.
Показано назначение глюкокортикостероидов сразу в высоких дозах, так как иначе терапевтического эффекта достигнуто не будет, после купирования острых проявлений пузырчатки дозировки гормональных препаратов постепенно снижают до минимально эффективных. В лечении пузырчатки применяют методы экстракорпоральной гемокоррекции: гемосорбцию, криоаферез и мембранный плазмаферез.
В качестве местного лечения пузырчатки используют анилиновые красители и неагрессивные антисептические растворы.
Прогноз пузырчатки всегда неблагоприятный, так как в случае отсутствия адекватного лечения смерть пациентов наступает довольно быстро от присоединившихся осложнений. Длительная гормональная терапия в высоких дозах повышает риск возникновения побочных эффектов, но при отказе от глюкокортикостероидов пузырчатка начинает рецидивировать.
Пузырчатка новорожденных
Пузырчатка новорожденных – острое, высококонтагиозное инфекционное заболевание кожи, клинически проявляется в виде пустул, которые очень быстро распространяются по кожному покрову.
В отличие от истинной пузырчатки, пузырчатка новорожденных имеет бактериальную природу и ее возбудителем является золотистый стафилококк.
В патогенезе пузырчатки новорожденных важное место занимает реактивность кожи только что родившихся детей, которая усиливается при родовых травмах, недоношенности и при неправильном образе жизни беременной. В ответ на действие бактериальных факторов на коже образуются пузыри и диагностируют пузырчатку новорожденных.
В эпидемиологии пузырчатки новорожденных лежит нарушение гигиенических норм в родильных домах, наличие у персонала очагов хронической инфекции, возможно аутоинфицирование пузырчаткой, если у новорожденного развиваются гнойные заболевания пупка.
Пузырчатка новорожденных возникает в первые дни жизни ребенка, но заболевание возможно и 1-2 недели спустя. На клинически здоровой или слегка эритематозной коже появляются небольшие напряженные тонкостенные пузыри с серозным содержимым. Через несколько часов процесс генерализуется, пузыри увеличиваются в размерах и вскрываются. На месте пузырей остаются болезненные эрозии с остатками эпидермиса по краям, эрозии покрываются серозно-гнойными корочками. При пузырчатке новорожденных у детей наблюдаются симптомы интоксикации, повышенная температура, многие из них отказываются от пищи.
При отсутствии адекватного лечения пузырчатка новорожденных провоцирует воспалительные процессы внутренних органов: пневмонии, отиты, флегмоны. У слабых и глубоко недоношенных детей возможна септическая форма пузырчатки, летальность при которой достаточно высока.
Диагностируют пузырчатку новорожденных на основе визуального осмотра, дифференцировать ее необходимо с сифилитической пузырчаткой, являющейся проявлением врожденного сифилиса, при которой пузыри локализуются на ладонях.
Антибитотикотерапия позволила значительно снизить процент смертности от пузырчатки новорожденных, тогда как ранее более половины больных детей умирали, прогноз пузырчатки новорожденных благоприятный при своевременной и адекватной терапии. Местно применяют анилиновые красители и неагрессивные антисептики.
Профилактическими мерами являются смена постельного и нательного белья, отстранение от работы персонала с гнойничковыми высыпаниями, наблюдение беременных и своевременная местная терапия у матерей гнойничковой сыпи.
