Фосфоглив® при жировом гепатозе

Жировой гепатоз печени (стеатоз) – это первичный или вторичный патологический синдром, занимающий ведущую позицию в общей структуре гепатопатологий. Основной причиной развития данного состояния является нарушение обмена веществ, приводящее к избыточному скоплению липидов и последующему перерождению клеток печеночной паренхимы.
В основе патогенетических механизмов жирового гепатоза лежат:
- периферическая инсулинорезистентность – нарушение в системе передачи сигналов, возникающих после активации инсулинового рецептора;
- снижение уровня гормона жировой ткани;
- усиленное накопление жиров;
- нарушение окисления свободных жирных кислот.
Характерной особенностью патологического состояния является повышение количества триглицеридов более чем на 10 % от общей сухой массы печени. Из-за этого при гепатозе происходит отложение жировых капель в гепатоцитах, развитие «ожирения» печеночных клеток, их последующая гибель и замещение фиброзной соединительной тканью.
Жир в клетках печени может накапливаться по нескольким причинам:
- из-за избыточного поступления свободных жирных кислот вместе с пищей;
- чрезмерного образования и связывания свободных жирных кислот в тонком кишечнике;
- снижения окислительных процессов в гепатоцитах;
- уменьшения синтеза липопротеинов в печени;
- наличия функциональной недостаточности, обусловленной заболеванием органа.
На сегодняшний день распространенность стеатоза в общей популяции достигает 40 %.
Поджелудочная железа. Общие понятия
.png)
Поджелудочная железа является одним из основных органов пищеварительного тракта, который выполняет комбинированную функцию: внешней и внутренней секреции.
Функция внешней секреции или экзокринная заключается в выделении панкреатического сока, в своем составе содержащего ферменты, которые нужны для нормальной переработки пищи. Задача внутренней или эндокринной секреции состоит в выработке необходимых гормонов и нормализации процессов обмена в организме – белкового, жирового и углеводного.
Нормально работающая поджелудочная железа выделяет каждые сутки от 0,5 до 1 л сока, в состав которого входят вода, кислые соли, которые ответственные за обеспечение щелочной реакции и соответствующие ферменты.
- Амилаза, воздействует на углеводы, расщепляя их. Несоответствие количества его в крови указывает на определенные заболевания. Среди которых панкреатит в острой или хронической форме, гепатит, сахарный диабет.
- Трипсин, работает над расщеплением белков и пептидов. При исследовании поджелудочной железы ему отдается особое внимание. Так как он вырабатывается только в ней. Его активность – главный показатель при диагностировании панкреатита в остром состоянии, а также определение его патогенеза.
- Липаза. Функция данного фермента заключается в расщеплении жиров, после воздействия на них желчи, пришедшей из желчного пузыря.
Внутренняя секреторная функция железы обеспечивает кровь гормонами инсулина и глюкагона. Они производятся клетками, находящимися между дольками и не имеющих выводных протоков, их называют островками Лангерганса. Они находятся в хвосте железы состоят главным образом, из альфа-клеток и бета-клеток.
.jpg)
Их количество у здоровых людей составляет около 1-2 миллионов. В малых долях также присутствуют дельта-клетки (1%), которые секретируют гормон грелин, стимулирующий к потреблению пищи и вызывающий аппетит. Также присутствуют ПП-клетки, их 5%, они отвечают за выработку панкреатического полипептида, образованный 36 аминокислотами, выполняет задачу подавления секреции поджелудочной железы.
- Инсулин вырабатывается бета-клетками и контролирует углеводный и липидный жирового обмен. Благодаря ему, глюкоза из крови попадает в ткани и клетки организма, в результате понижая уровень сахара в крови. На островках Лангерганса бета-клеток около 60-80%.
- Глюкагон производится альфа-клетками и его можно назвать антагонистом инсулина, так как с его помощью уровень глюкозы в крови повышается. Также альфа-клетки выполняют такую значимую функцию, как выработка липокаина, который предохраняет печень от жирового перерождения. Их островках Лангерганса содержится около 20%.
Распадение бета-клеток может привести к уменьшению выработки инсулина, что является основной причиной возникновения сахарного диабета. Основные симптомы — постоянное чувство жажды, кожный зуд, повышенное мочеиспускание.
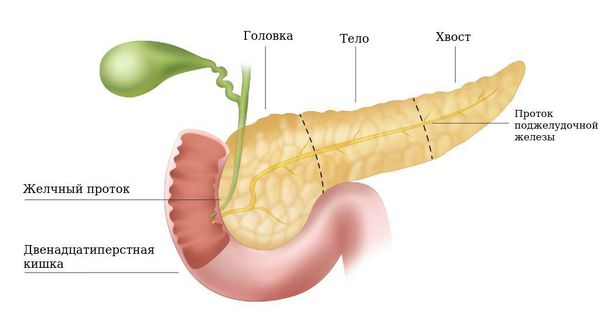
Поджелудочная железа расположена в брюшной полости, вплотную соприкасаясь с желудком и двенадцатиперстной кишкой, примерно на уровне первого или второго поясничных позвонков. Строение имеет альвеолярно-трубчатое, состоящее из трех частей — головки, тела и хвоста.
Головка с шириной до 5 см, толщина от 1,5 до 3 см. Тело железы – самая длинная часть, его ширина в среднем 1,75-2,5 см. Длина хвоста не превышает 3,5 см, а ширина около 1,5 см. Небольшие отклонения от нормальных размеров головки, тела и хвоста допустимы только при показателях биохимического анализа крови, которые находятся в пределах нормы.
Длина поджелудочной железы взрослого человека составляет от 15 до 22 см, масса около 70-80 граммов.
Увеличена поджелудочная железа: причины
При поражении панкреатитом поджелудочная железа увеличивается в размерах, что хорошо заметно даже на рентгеновских снимках. К развитию патологии приводят такие причины:
Поражение, разрушение поджелудочной железы или ее удаление после операции.
Наследственные проблемы с выработкой пищеварительных ферментов.
Осложнения после удаления желудка.
Ферменты синтезируются железой, но не могут пройти через протоки из-за скопления камней или опухоли.
Пища и ферменты поступают в кишечник в разное время.
Панкреатит появляется на фоне неправильного питания (избыток жиров), вредных привычек (злоупотребление алкоголем, курением), инфекционных поражений, отравлений, приема отдельных лекарственных препаратов (в том числе антибиотиков).
Лечение детского панкреатита
В большинстве случаев при панкреатите требуется госпитализация и постельный режим. Комплексное лечение панкреатита у детей включает в себя фармакологическую терапию и соблюдение диеты. Ребенку могут назначить следующие лекарства:
- Глюкозу;
- Противовоспалительные и обезболивающие препараты;
- Лекарства для восстановления пищеварительной функции;
- Ферментные препараты для расщепления белков, углеводов или жиров.
При лечении особое внимание уделяется режиму питания. Врач-гастроэнтеролог совместно с терапевтом назначает индивидуальную диету с учетом особенностей детского организма. При панкреатите малышу запрещено употреблять следующие продукты:
- Газированную воду;
- Хлебобулочные и молочные изделия;
- Жирное и копченое мясо;
- Приправы, пряности;
- Капусту;
- Цитрусовые;
- Кофе;
- Магазинные соки.
При лечении детского панкреатита основу рациона составляют слизистые каши из овощей. Ребенку также показаны куриные бульоны и нежирное мясо (кролика, телятины), отваренное или приготовленное на пару. В случае обострения недуга вся еда должна быть тщательно измельченной без содержания комков и острых кусков, способных повредить органы ЖКТ. При необходимости потребуется 1-дневное голодание.
Если у Вас есть дополнительные вопросы, Вы всегда можете обратиться за консультацией в клинику «Консилиум Медикал».
Классификация и стадии развития опухоли поджелудочной железы
В зависимости от степени дифференцировки клеток все опухоли ПЖ делятся на доброкачественные и злокачественные.
По гистологическому варианту:
- Протоковая карцинома (опухоль эпителиального происхождения, развивающаяся из клеток, выстилающих протоки поджелудочной железы). Это наиболее часто встречающийся вариант рака ПЖ. На его долю приходится более 90 % всех случаев рака поджелудочной железы.
- Нейроэндокринные опухоли — это новообразования, которые развиваются из эндокринных клеток железы, находящихся в островках Лангерганса. Сюда относят инсулиномы, глюкагономы и др.
- Ацинарные опухоли — развиваются из клеток, продуцирующих ферменты. К данной категории относятся, например, випомы.
В зависимости от локализации выделяют следующие виды опухолей:
- Опухоли головки поджелудочной железы. Это излюбленное место локализации протоковых карцином. В частности, около 75 % таких образований располагаются именно в головке. Их размеры могут быть небольшими – около 2,5-3,5 см, но из-за близкого расположения к желчному протоку они могут приводить к его сдавлению и развитию желтухи.
- Опухоли тела поджелудочной железы. По распространённости занимают второе место.
- Опухоли хвоста поджелудочной железы — очень редкая локализация, встречается менее чем у 7 % больных.
- Тотальное поражение поджелудочной железы.
При раке поджелудочной железы, в зависимости от распространённости процесса, выделяют 4 стадии:
- Опухоль ограничена железой. Её размер составляет не более 2 см в наибольшем измерении.
- Опухоль не более 2 см, имеются признаки поражения лимфатических узлов, либо опухоль более 2 см, не выходящая за пределы железы, и без признаков метастазов.
- Опухоль до 2 см с поражением двух лимфатических узлов, либо более 2 см, не выходящая за пределы железы, с поражением одного лимфатического узла.
- Опухоль распространяется за пределы поджелудочной железы, без признаков метастазов, либо опухоль любого размера с поражением трёх и более лимфатических узлов, либо наличие отдалённых метастазов во внутренних органах [7] .
Острый панкреатит
Боли не дают больному разогнуться. Движения, кашель или даже глубокое дыхание резко усиливают её. Только полная неподвижность в полусогнутом состоянии и поверхностное частое дыхание, особенно во время приступа, могут облегчить страдания больного. При прогрессирующем течении общее состояние ребенка быстро ухудшается:
- начинает повышаться температура;
- учащается пульс;
- появляется одышка;
- артериальное давление понижается;
- выступает липкий пот;
- язык становится сухим с обильным налетом;
- кожные покровы бледнеют, приобретают землисто-серый цвет;
- черты лица заостряются;
- при осмотре живот вздутый;
- частая рвота, не приносящая облегчения
- сухость во рту;
- тошнота;
- вздутие;
- газы
- иногда икота и отрыжка.
Лечение острого панкреатита проводится только в хирургическом отделении больницы (или в отделении реанимации)!
Во время приступа острого панкреатита категорически запрещается пить или есть. Никакой воды, еды! Полный покой поджелудочной железе!
Дышать лучше часто и поверхностно, чтоб не сдавливать диафрагмой поджелудочную железу и не вызывать новых приступов. Частое поверхностное дыхание, особенно во время приступа, облегчает страдания больного.
Приступ панкреатита может быть недолгим и наступает мнимое облегчение, в любом случае сразу вызывайте «скорую помощь» и не отказывайтесь от госпитализации.
Хронический панкреатит
Хронический панкреатит – это длительное (более 6 месяцев), медленно прогрессирующее нарушение работы поджелудочной железы, сопровождающееся недостатком выделения поджелудочного сока, необходимого для переваривания пищи.
Хронический панкреатит развивается либо после перенесенного приступа острого панкреатита (в 50-70% случаях), либо является первичным и развивается, постепенно и медленно (в 30-40% случаев). Периоды обострений сменяются ремиссиями.
Наиболее частыми причинами являются:
- заболевания желчного пузыря и желчных путей;
- прием лекарственных препаратов;
- наследственные факторы;
- а также все перечисленные выше причины острого панкреатита.
Со временем хронический панкреатит приводит к грубой деформации органа за счет замещения ткани железы рубцами. У 1/3 больных может развиться сахарный диабет.
При обострении хронического панкреатита появляется:
- вздутие живота;
- повышенное газообразование;
- урчание в животе;
- отрыжка;
- тошнота;
- боль обычно ноющая и усиливается после принятия пищи или спустя 1,5-2 часа после еды и часто провоцируется нарушением диеты.
При хроническом панкреатите аппетит обычно сохранен, но пациенты боятся есть, так как после приема пищи боли усиливаются. Поэтому, как правило, хронический панкреатит сопровождается похуданием.
Вначале болезни люди жалуются на периодические запоры и вздутие живота. Затем у них развивается картина вторичного панкреатического колита – стул становится жидким, со специфическим запахом, объем каловых масс увеличивается. Часто возникают кишечные колики, ребенка «мучают газы».
