Успешная диагностика и лечение рецидивирующего полихондрита
Тюрин В.П., Мезенова Т.В.
Национальный медико-хирургический центр им. Н.И. Пирогова
Рецидивирующий полихондрит – редкое системное заболевание, аутоиммунной природы, характеризующееся периодически возникающими обострениями воспалительного процесса в хрящевых тканях, приводящими к ее разрушению. Частота его 3-5 случаев на миллион населения. К 1997 в мире было зарегистрировано всего 600 наблюдений. Первое описание заболевания принадлежит Jaskch-Wartenhost (Венский Терапевтический архив, 1923), наблюдавшего молодого мужчину, рабочего пивоварни, у которого в дебюте болезни отмечались боль и припухлость коленных и мелких суставов кистей и стоп, лихорадка. Через несколько месяцев развились болезненная припухлость ушных раковин и седловидная деформация носа. Jaskch-Wartenhost назвал это заболевание — «полихондропатия». Он предполагал связь недуга с большим количеством пива, которое употреблял пациент. В 1960 году Pearson, Kline, Newcomer впервые ввели термин «рецидивирующий полихондрит», опубликовав 12 наблюдений. Они расширили клинический спектр симптомов, включив двустороннее воспаление ушных раковин с возможным вовлечением внутреннего и среднего уха, носовой перегородки, периферических суставов, хрящей гортани, трахеи, бронхов [3]. Этиология заболевания неизвестна. Аутоиммунный механизм заболевания подтверждается обнаружением у больных в период высокой активности заболевания в крови большого количества антител к коллагену II типа, в поврежденной хрящевой ткани при иммунофлюоресценции определяются депозиты IgG, IgA, IgM и С3 [4]. Рецидивирущий полихондрит может начаться в любом возрасте. Описаны случаи начала заболевания у ребенка в 2,5 года и у пациента, старше 90 лет. Однако пик заболевания приходится на пятую декаду жизни [1]. С одинаковой частотой поражает мужчин и женщин [2]. Описаны семейные случаи заболевания. По статистике диагноз устанавливается более чем через год у 68% пациентов, каждый третий из них проходит обследование у 5 и более специалистов, прежде чем устанавливается диагноз [2]. Приступы, различные по продолжительности (от нескольких дней до нескольких недель) могут заканчиваться самостоятельно. Затяжные приступы приводят к быстрому разрушению хрящевых структур с замещением их соединительной тканью. В 25-35% случаев рецидивирующий полихондрит сочетается с другими аутоиммунными заболеваниями [1]. В настоящее время для постановки диагноза используются критерии McAdams и коллег [1]. Диагноз достоверен при наличии не менее 3-х из 6-ти следующих критериев: двустороннее воспаление ушных раковин (85-90%), неэрозивный серонегативный артрит (52-85%), хондрит носовой перегородки (48-72%), воспаление глаз (до 50% случаев), поражение хрящевых структур органов дыхания (гортань, трахея, бронхи), вестибулярные нарушения (до 25% случаев). В случае недостаточного числа критериев требуется гистологическое подтверждение, либо эффект от терапии кортикостероидами. Примером успешной прижизненной диагностики и лечения может быть следующее клиническое наблюдение.
Пациент М., 36 лет, поступил в НМХЦ им. Н.И. Пирогова в августе 2007 с жалобами на болезненную припухлость, покраснение и деформацию ушных раковин (больше выраженную слева), боль, скованность в суставах кистей, дискомфорт в области гортани при глотании, повышение температуры тела до 37,5-38 °С, общую слабость, утомляемость. Заболел остро в мае 2007 года, когда появилась болезненная припухлость, гиперемия левой ушной раковины (травму, инсоляцию отрицает), через несколько недель присоединились боль в мелких суставах кистей, подъем температуры до субфебрильных цифр. Осмотрен ЛОР-врачом, инфекционистом, дерматологом аллергологом, хирургом по месту жительства, которые предполагали вирусные, паразитарные заболевания, гнойное воспаление ушной раковины, аллергическую реакцию. Для уточнения диагноза пациент госпитализирован по месту жительства, где клинический анализ крови в пределах нормы, СРБ 32 мг/л (норма до 6 мг/л), рентгенография кистей – без эрозивных изменений, рентгенография органов грудной клетки – в пределах нормы, УЗИ органов брюшной полости, щитовидной железы, почек – без патологии. В течение 3-х месяцев проводилась терапия антибиотиками различных групп (цефалоспорины, фторхинолоны, макролиды, тетрациклины) в сочетании с нестероидными противовоспалительными препаратами, антигистаминными препаратами без существенного эффекта. Однократно в область ушной раковины введен преднизолон (доза не указана). В связи с отсутствием эффекта от проводимой терапии и прогрессирующим течением заболевания переведен в НМХЦ.
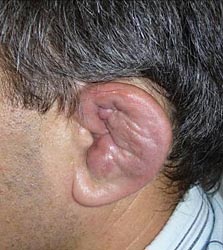
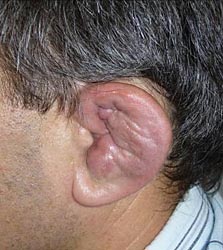
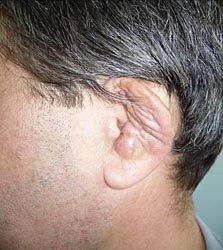
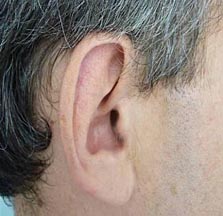
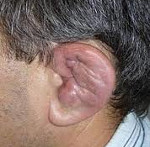
При поступлении гиперемия, выраженная припухлость, деформация и резкая болезненность левой ушной раковины (рис 1), умеренная припухлость без деформации правой ушной раковины (рис 2). Припухлость пястно-фаланговых суставов II-IV пальцев кистей (рис 3), симптом сжатия кистей положительный, сила в кистях умеренно снижена. Дыхание через нос свободное, в легких везикулярное дыхание, хрипов нет. ЧД 16 в минуту. Пульс 72 в минуту, ритм правильный, тоны сердца ясные, шумы не выслушиваются. АД 130/80 мм рт.ст. Температура тела 38 °С, общая слабость, утомляемость, снижен фон настроения. В клиническом анализе крови ускорение СОЭ до 68 мм/ч, лейкоцитоз до 10х109/л, ревматоидный фактор крови – отрицательный. Рентгенография мягких тканей шеи не выявила сужение воздушного столба в трахее.
 |
 |
| Рис 1. Левая ушная раковина до и через 2 недели терапии кортикостероидами | |
 |
 |
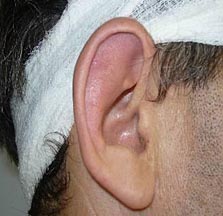
| Рис 2. Правая ушная раковина до и через 2 недели терапии кортикостероидами | |
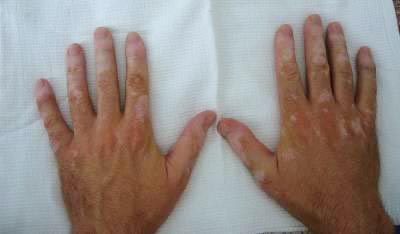 |
| Рис 3. |
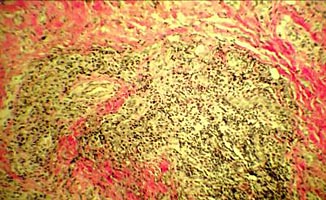
Клиническое течение заболевания позволило заподозрить рецидивирующий полихондрит. Диагноз подтвержден результатами выполненной биопсии левой ушной раковины: перихондральное воспаление, гранулоцитарная инфильтрация (рис. 3а, 3б).
 |
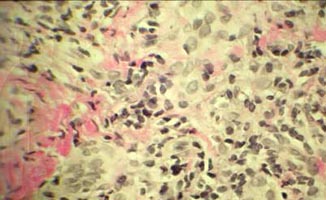 |
| Рис 3а. Гистологическое исследование биопсии ушной раковины Ув. 1:40 | Рис 3б. Гистологическое исследование биопсии ушной раковины Ув. 1:400 |
Начата терапия: солумедрол в/в капельно (суммарно 1 гр), метилпреднизолон внутрь 32 мг/сутки. В ближайшие дни стойкая нормализация температуры тела, уменьшение припухлости, боли в левой ушной раковине (рис 1), регресс припухлости и болей в правой ушной раковине (рис. 2) и суставах, нормализовалось настроение, в последующем снижение СОЭ до 16 мм/ч. Таким образом, через три месяца со времени появления первых клинических проявлений заболевания диагностирован рецидивирующий полихондрит. Ранняя постановка диагноза и адекватная терапия позволили быстро оборвать воспалительный процесс и избежать развития необратимых изменений хрящевой ткани, требующих порой проведения тяжелых реконструктивных, пластических операций на гортани, трахеи, аорте, клапанах сердца. Рецидивирующий полихондрит относится к ургентным заболеваниям. С момента постановки диагноза до смерти проходит от 10 мес. до 20 лет. Наиболее грозными проявлениями заболевания помимо поражения респираторного тракта (56%), является вовлечение в воспалительный процесс сердечно-сосудистой системы (24%), с развитием аортита, аневризмы аорты, артериальных тромбозов, недостаточности аортального, митрального клапанов, блокад проведения и инфаркта миокарда, васкулита [2].
Плохими прогностическими признаками являются: дебют в молодом возрасте, системный васкулит, ранняя седловидная деформация носа, анемия у пожилых [2]. Крупное исследование, проведенное в клинике Мейо, показало, что в группе из 112 пациентов 5-летняя выживаемость составила 74%, 10-летняя – 55%. Основными причинами смерти были инфекционные заболевания и системный васкулит, 15% больных умерли от поражения дыхательных путей и сердца. Редкость заболевания и малая осведомленность врачей различных специальностей побуждают пациентов и специалистов, занимающихся проблемой рецидивирующего полихондрита объединяться. В интернете созданы сайты поддержки пациентов, их друзей и родственников. Единичные случаи врачебного наблюдения непременно публикуются в медицинских изданиях, на сайтах в интернете.
Рецидивирующий полихондрит
… частота его 3-5 случаев на миллион населения.
Рецидивирующий полихондрит – это редкое ревматическое заболевание с волнообразным течением, предположительно аутоиммунной природы, характеризующееся распространенным воспалительным поражением хрящевых структур (полихондропатия) и другой соединительной ткани ушей, суставов, носа, гортани, трахеи, глаз, клапанов сердца, почек и кровеносных сосудов.
Рецидивирущий полихондрит может начаться в любом возрасте. Описаны случаи начала заболевания у ребенка в 2,5 года и у пациента, старше 90 лет. Однако пик заболевания приходится на пятую декаду жизни. С одинаковой частотой поражает мужчин и женщин. Описаны семейные случаи заболевания. К 1997 в мире было зарегистрировано всего 600 наблюдений. К настоящему времени в мире описано около 800 случаев рецидивирующего полихондрита.
Происхождение, провоцирующие факторы и патогенетические механизмы этого загадочного заболевания не известны. Аутоиммунный механизм заболевания подтверждается обнаружением у больных в период высокой активности заболевания в крови большого количества антител к коллагену II типа, в поврежденной хрящевой ткани при иммунофлюоресценции определяются депозиты IgG, IgA, IgM и С3. В патогенезе важное значение придают антинейтрофильным антителам (цитоплазматическим, перинуклеарным).
Патоморфологические изменения заключаются в потере гликозаминогликанов хрящевым матриксом, инфильтрации хряща лимфоцитами и плазматическими клетками, в образовании грануляционной ткани; в заключительная стадия формируется фиброз. Гистологическая картина пораженной хрящевой ткани одинакова вне зависимости от локализации и высокоспецифична для данного заболевания Хрящевой матрикс, в норме имеющий базофильную реакцию (синюю), становится ацидофильным (розовым) при окрашивании препарата гематоксилином и эозином. Инфильтрат состоит из клеток воспаления (вначале появляются полиморфно-ядерные лейкоциты, спустя некоторое время преобладают лимфоциты и плазматические клетки) и проникает вглубь хрящевой ткани с периферии. Рост грануляционной ткани и фиброз развиваются рядом с воспалительными клеточными инфильтратами, что нередко ведет к секвестрации фрагментов хряща. С помощью электронной микроскопии обнаруживается увеличение количества липидов и лизосом в хондроцитах.
Клинические проявления рецидивирующего полихондрита разнообразны по локализации, выраженности и продолжительности. В патологический процесс могут вовлекаться все типы хряща: эластический хрящ уха и носа, гиалиновый хрящ суставов, хрящевая ткань трахеобронхиального дерева, а также другие структуры, богатые протео-гликанами: глаза, внутреннее ухо, сосуды.
В течение первых лет болезнь может протекать волнообразно в виде обострений и ремиссий, сменяясь затем прогредиентным течением. У одних пациентов воспалительный процесс рецидивирует в одной и той же области, у других присоединяются новые зоны поражения. Описаны пациенты, перенесшие одну или несколько атак в течение жизни; в других случаях отмечался непрерывный воспалительный процесс, не зависящий от лечения. Поражение хрящевой ткани может дебютировать и длительно протекать в виде конституциональных симптомов: лихорадки, недомогания, слабости, миалгий.
Наиболее частая и типичная локализация воспалительного процесса – ушные раковины. Появляется болезненность, отечность, уплотнение, фиолетово-эритематозная окраска наружного уха, не затрагивающая мочку. Воспалительный процесс обычно двухсторонний: если в начале болезни поражена одна ушная раковина, то в последующие атаки воспаляется контралатеральное или оба уха. Атаки могут продолжаться от нескольких дней до нескольких недель и иногда завершаются спонтанно. Затяжные и повторные эпизоды воспаления приводят к постепенному уменьшению хрящевой ткани и деформации ушной раковины. Ухо становится дряблым, отвисшим, бесформенным – «ухо в виде цветной капусты». Воспаление может захватывать ретроаурикулярные мягкие ткани, слуховой проход, структуры среднего и внутреннего уха, являясь причиной слуховых и вестибулярных расстройств.
Хондрит носа проявляется заложенностью, ринореей, носовым кровотечением, болезненным чувством распирания в области переносицы, хотя иногда воспаление носа протекает клинически скрыто. В результате длительно текущего воспаления хрящевой ткани носа происходит коллапс хряща, спадение спинки носа с развитием седловидной деформации.
Разнообразные глазные симптомы встречаются у больных. Вследствие воспаления соединительно-тканной оболочки глаза развивается проптоз с хемозом, периорбитальный отек, офтальмоплегия. Описано развитие у больных рецидивирующим полихондритом склерита или эписклерита, негранулематозного увеита, конъюнктивита, сухого кератоконъюнктивита, ретинопатии (микроаневризмы, геморрагии, экссудаты), венозных и артериальных тромбозов сетчатки, ишемической нейропатии глазного нерва.
Артропатия при рецидивирующем полихондрите варьирует от артралгий до моноартрита или полиартрита с вовлечением крупных и мелких суставов и парастернальных сочленений. Классическим проявлением артропатии при рецидивирующем полихондрите является асимметричный, неэрозивный, недеформирующий артрит, прекращающийся спонтанно или на фоне нестероидных противовоспалительных препаратов. Вовлечение грудинно-реберных сочленений может приводить к боли в грудной клетке и ограничению дыхательной экскурсии.
Вестибулярные и слуховые нарушения при рецидивирующем полихондрите проявляются в виде снижения слуха, шума в ушах, головокружения, чувства заложенности уха (из-за серозного отита среднего уха). Кондуктивная потеря слуха развивается вследствие воспалительного отека или разрушения хряща ушной раковины, наружного слухового канала и/или евстахиевых труб. Сенсоневральная потеря слуха обусловлена воспалением внутренней слуховой артерии.
Поражение сердечно-сосудистой системы встречается в 25% случаев рецидивирующего полихондрита и является второй по частоте причиной смерти пациентов после поражения дыхательных путей. Наиболее часто развивается аортальная недостаточность, что представляется самым серьезным осложнением рецидивирующем полихондрите после поражения респираторного тракта. Она, как правило, сопровождается расширением корня аорты, что отличает ее от аортальной недостаточности при других ревматических заболеваниях. Реже наблюдаются перикардиты, аритмии и нарушения проводящей системы сердца.
Поражение дыхательных путей является наиболее тяжелым и прогностически значимым проявлением рецидивирующего полихондрита. Поражение дыхательных путей может быть изолированным первым симптомом заболевания, что является причиной неверной трактовки этих клинических симптомов, постановки ошибочного диагноза бронхолегочной инфекции и назначения антибиотиков. Циклическое течение рецидивирующего полихондрита со спонтанными ремиссиями создает впечатление об эффективности антибиотикотерапии, что еще больше отдаляет правильный диагноз.
Симптоматика поражения дыхательных путей при рецидивирующем полихондрите зависит от локализации и протяженности поражения. Ограниченное поражение дыхательных путей может быть асимптомным. При локализации воспаления в области гортани и трахеи появляется непродуктивный кашель, дисфония, стридорозное дыхание, инспираторная одышка, осиплость голоса, болезненность в области щитовидного хряща или передней стенки трахеи. При поражении бронхов 1-го и 2-го порядка клиническая картина напоминает бронхиальную астму.
Механизмы, ответственные за дыхательную обструкцию, зависят от стадии заболевания. На ранних стадиях преобладает отек и прорастание воспалительной ткани в просвет трахеи, глотки, подглоточного пространства, гортани. В дальнейшем развиваются контрактуры вследствие фиброзных изменений, уменьшение хрящевой поддержки, что приводит к динамическому коллапсу дыхательных путей при форсированном вдохе и выдохе.
Рецидивирующий полихондрит может протекать под маской (помимо бронхолегочной инфекции) аллергии, травматического повреждения, опухоли, системного васкулита или другого ревматического заболевания. В среднем от первого обращения к врачу до постановки диагноза рецидивирующего полихондрита проходит 2,9 года. По статистике диагноз устанавливается более чем через год у 68% пациентов, каждый третий из них проходит обследование у 5 и более специалистов, прежде чем устанавливается диагноз.
Следует помнить, что рецидивирующий полихондрит относится к ургентным заболеваниям. С момента постановки диагноза до смерти проходит от 10 мес. до 20 лет. Поэтому крайне актуальной является своевременная диагностика данного заболевания. Наиболее грозными проявлениями заболевания помимо поражения респираторного тракта (56%), является вовлечение в воспалительный процесс сердечно-сосудистой системы (24%), с развитием аортита, аневризмы аорты, артериальных тромбозов, недостаточности аортального, митрального клапанов, блокад проведения и инфаркта миокарда, васкулита. Плохими прогностическими признаками заболевания являются: дебют в молодом возрасте, системный васкулит, ранняя седловидная деформация носа, анемия у пожилых.
Своевременное распознавание и дифференциальную диагностику рецидивирующего полихондрита также затрудняют многообразные перекрестные (overlape) синдромы с участием рецидивирующего полихондрита. Рецидивирующий полихондрит сочетается с другими аутоиммунными заболеваниями в 25-35% случаев. В литературе неоднократно описаны случаи сочетания признаков рецидивирующего полихондрита и другого ревматического заболевания, чаще всего васкулита, гранулематоза Вегенера, болезни Бехчета, в том числе ревматоидного артрита и болезни Шёгрена. Природа этих отношений остается непонятной.
Патогномоничных лабораторных и инструментальных тестов для диагностики рецидивирующего полихондрита не существует. Лабораторные данные при рецидивирующем полихондрите неспецифичны и отражают течение воспалительного процесса: повышение СОЭ, лейкоцитоз, тромбоцитов, хроническая анемия и увеличение содержания — и -глобулинов в сыворотке крови. Могут выявляться низкие титры ревматоидного фактора и антинуклеарных антител. У большинства больных точным показателем активности заболевания является скорость оседания эритроцитов.
Нарушения функции различных органов выявляются с помощью рентгенографии. На рентгенограммах мягких тканей шеи может наблюдаться сужение воздушного столба в трахее, что свидетельствует о ее стенозе. Томография и компьютерная томография позволяют более точно определить степень сужения трахеи. Рецидивирующее воспаление ушных раковин приводит к отложению кальция в хрящевом матриксе. Этот признак иногда встречается и при других состояниях, особенно после отморожения. На рентгенограммах суставов нередко выявляются признаки, характерные для ревматоидного артрита: периартикулярный остеопороз, сужение суставной щели и эрозии. На томограмме трахеи больного, страдающего рецидивирующим полихондритом, видны отек подсвязочного пространства и сужение трахеи.
Для диагностики рецидивирующего полихондрита предложено несколько вариантов критериев, наиболее удачными из которых можно считать критерии McAdam, в которых приоритет отдается клиническим признакам. Диагноз достоверен при наличии не менее 3-х из 6-ти следующих критериев: двустороннее воспаление ушных раковин (85-90%), неэрозивный серонегативный артрит (52-85%), хондрит носовой перегородки (48-72%), воспаление глаз (до 50% случаев), поражение хрящевых структур органов дыхания (гортань, трахея, бронхи), вестибулярные нарушения (до 25% случаев). В случае недостаточного числа критериев требуется гистологическое подтверждение, либо эффект от терапии кортикостероидами.
Ранее приводились следующие критерии, необходимые для подтверждения рецидивирующего полихондрита. Для постановки диагноза достаточно 2 больших или 1 большой и 2 малых критерия. Большие критерии: билатеральный хондрит ушных раковин, хондрит хрящей гортани и трахеи, носовой хондрит. Малые критерии: офтальмологические проявления (кератит, конъюнктивит, склерит, эписклерит, увеит), головокружение (вестибулярные нарушения), потеря слуха, серонегативный полиартрит.
Принципы лечения. Унифицированного подхода к лечению рецидивирующего полихондрита не существует. В связи с редкостью заболевания не проводилось клинических исследований для сравнительной оценки разных лекарственных препаратов. Для купирования атак полихондрита чаще всего применяют глюкокортикоиды, однако нет данных об их влиянии на прогрессирование процесса и предотвращение рецидивов. Тем не менее, в случае нетяжелого поражения, ограниченного зоной ушных раковин, носа, суставов, достаточно невысоких доз глюкокортикоидов (15–20 мг). Данные об использовании других препаратов (метотрексат, азатиоприн, колхицин) представлены в форме сообщений об успешном лечении отдельных пациентов.
В тяжелых случаях с вовлечением глаз, внутренного уха, дыхательных путей, сердца, аорты, а также при васкулите, гломерулонефрите показана более агрессивная терапия с применением высоких доз глюкокортикоидов (40–60 мг внутрь или пульс-терапия) в комбинации с цитостатическими иммунодепрессантами (циклофосфамид 2–3 мг/кг в день или 1 г внутривенно в виде пульс-терапии, циклоспорин 4–15 мг/кг, пеницилламин), хотя эффективность данных препаратов никогда не сравнивалась. Оптимистичными представляются сообщения об успешном применении биологических агентов для лечения рефрактерных случаев рецидивирующего полихондрита.
Тяжелые поражения дыхательных путей, осложненные стенозом трахеи и гортани, трахеомаляцией, требуют хирургических вмешательств, включающих трахеостомию, сегментарную резекцию трахеобронхиального дерева, трахеобронхиальное стентирование. При развитии аортальной недостаточности производится протезирование клапана или участка аорты. Пластические операции по поводу седловидной деформации носа проводить не рекомендуется, так как обычно разрушение хрящей носа с его деформированием продолжается и после операции.
Рецидивирующий полихондрит: причины, симптомы, диагностика, лечение
Медицинский эксперт статьи

Рецидивирующий полихондрит — эпизодическое воспалительное и деструктивное заболевание, первично поражающее хрящи уха и носа, но также способное поражать глаза, трахеобронхиальное дерево, клапаны сердца, почки, суставы, кожу и кровеносные сосуды.
Диагностика устанавливается клинически. Лечение рецидивирующего полихондрита проводится преднизолоном, в некоторых случаях — иммуносупрессантами.
Рецидивирующий полихондрит отмечается с одинаковой частотой как среди мужчин, так и среди женщин; наибольшая частота заболевания — среди лиц среднего возраста. Ассоциация с РА, системным васкулитом, СКВ и другими заболеваниями соединительной ткани предполагает аутоиммунную этиологию заболевания.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Симптомы рецидивирующего полихондрита
Наиболее часто развиваются острая боль, эритема и отек хрящей ушной раковины. Несколько реже отмечается поражение носовых хрящей, еще реже — артриты, варьирующие от артралгий до симметричных и асимметричных недеформирующих артритов, вовлекающих крупные и мелкие суставы, с преимущественным поражением костохондральных сочленений. Далее, в порядке уменьшения частоты, следуют: поражение глаз (конъюнктивит, склерит, ирит, кератит, хореоретинит), хрящей гортани, трахеи и бронхов (охриплость голоса, кашель), внутреннего уха, сердечнососудистой системы (аортальная регургитация, перикардит, миокардит, аневризма аорты, аортит), почек, кожи. Приступы острого воспаления проходят в течение от нескольких недель до нескольких месяцев; через несколько лет отмечаются повторные атаки.
Прогрессирование заболевания может привести к деструкции опорных хрящей с развитием обвислых ушей, седловидной деформации носа, воронкообразной деформации грудной клетки, зрительных, слуховых и вестибулярных нарушений, стенозу трахеи. В редких случаях возможно развитие системного васкулита (лейкоцитокластического васкулита или подострого полиартериита), миелодиспластического синдрома, злокачественных опухолей.
Диагностика рецидивирующего полихондрита
Диагностика устанавливается при наличии у пациента минимум трех из следующих симптомов: билатерального хондрита наружного уха, воспалительного полиартрита, хондрита носовых хрящей, воспаления глаз, хондрита дыхательных путей, слуховой или вестибулярной дисфункции. При сложности диагностики полезно проведение биопсии вовлеченных в патологический процесс хрящей.
Проведение лабораторных исследований не является необходимым, но может быть полезно для исключения других заболеваний. В синовиальной жидкости могут обнаруживаться признаки умеренного воспаления. В крови возможно наличие нормоцитарной и нормохромной анемии, лейкоцитоза, повышения СОЭ или концентрации гаммаглобулинов, иногда определяются ревматоидный фактор, антинуклеарные антитела (AHA), у 25 % пациентов — антинейтрофильные цитоплазматические антитела. Нарушение функции почек может свидетельствовать о присоединении васкулита. Выявление антинейтрофильных цитоплазматических антител, преимущественно связывающихся с протеиназой-3, предполагает наличие у больного гранулематоза Вегенера, который имеет сходную клиническую картину.
Пациенты, особенно при поражении трахеи, нуждаются в постоянном мониторинге, для оценки степени ее сужения с помощью КТ.
 [13], [14], [15], [16], [17]
[13], [14], [15], [16], [17]
Что нужно обследовать?
Лечение рецидивирующего полихондрита
Пятилетняя летальность при данном заболевании составляет 30 %, основные причины — стеноз гортани и трахеи, а также сердечно-сосудистые осложнения (аневризмы крупных сосудов, поражение клапанов сердца, системные васкулиты).
При заболевании легкой степени тяжести возможно назначение НПВП. Тем не менее большинству пациентов показано пероральное назначение преднизолона в дозе от 30 до 60 мг 1 раз в сутки с последующим снижением дозы сразу после достижения клинического улучшения. В отдельных случаях может потребоваться назначение длительной глюкокортикоидной терапии. У таких пациентов снижение дозы глюкокортикоидов возможно при комбинации их с метотрексатом в дозе от 7,5 до 20 мг перорально в течение недели. Тяжелые случаи заболевания могут также потребовать применения других иммуносупрессантов, в частности циклоспорина, циклофосфамида, азатиоприна. Однако ни один из этих видов лечения не изучался в рамках контролируемых клинических исследований и не продемонстрировал снижения летальности. При развитии стеноза трахеи, осложненного стридорозным дыханием, могут потребоваться выполнение трахеотомии и установка стента.
Рецидивирующий полихондрит
Что такое Рецидивирующий полихондрит —
Рецидивирующий полихондрит (панхондрит, системная хондромаляция, хронический атрофический полихондрит и др.) — генерализованное прогрессирующее воспалительное заболевание хрящевой ткани с вовлечением в процесс органов чувств (глаза, уши, вестибулярный аппарат), приводящее к структурным изменениям хряща вплоть до его полного исчезновения.
Рецидивирующий полихондрит является редким заболеванием. R литепатупе отдельные авторы обычно описывают единичные наблюдения. Рецидивирующим полихондритом заболевают чаще всего лица в возрасте 30-40 лет, независимо от пола. Этот процесс встречается также у детей, подростков и стариков.
Патогенез (что происходит?) во время Рецидивирующего полихондрита:
Патогенез рецидивирующего полихондрита находится на стадии изучения.
При гистологическом исследовании пораженного хряща выявляются участки метахромазии, дегенерации хондроцитов, внедрение в толщу хряща активных фибробластов, разволокне ние, лизис и секвестрация хрящевого матрикса. В перихондраль ных тканях обнаруживается очаговая или диффузная инфильтрация лимфоидными и плазматическими клетками. В некоторых отделах (склеры, дуга аорты) находят изменения эластиновых волокон (дегенерация, некроз), распад коллагеновых фибрилл, последующие фиброзирующие изменения, воспалительный процесс в стенках сосудов.
При исследовании под электронным микроскопом некоторые авторы обнаруживали в хрящевой ткани больных рецидивирую щим полихондритом большое количество так называемых матриксных гранул, намного превышающих их содержание в здоровом хряще и похожих на лизосомы. Высказывается мнение, что эти лизосомы, повидимому, высвобождаются из поврежденных хондроцитов. Наличие значительного количества лизосом и их ферментов в хряще, вероятно, может обусловить деградацию протеинополисахаридного комплекса основного вещества хряща и клеточных элементов с последующим разрушением и фиброзом хрящевой ткани.
Высвобождение лизосом и активация их ферментов могут быть обусловлены действием разнообразных инфекционных и неинфекционных факторов. В патогенезе болезни, возможно, играют роль аутоиммунные механизмы, в частности образование антител к хрящевой ткани. Имеются признаки включения в процесс и клеточных иммунных реакций: лимфоциты периферической крови больных рецидивирующим полихондритом в отличие от лимфоцитов здоровых лиц активно реагируют (по данным реакций поглощения меченого тимидина и бласттранс формации) на экстракт здорового хряща.
Симптомы Рецидивирующего полихондрита:
Наиболее типичными признаками рецидивирующего полихондрита являются следующие:
- воспалительные изменения ушных раковин, которые наблюдаются у 58 % больных;
- в классических случаях ушные раковины выглядят покрасневшими, значительно припухшими, они резко болезненны при дотрагивании, слух в этом периоде может быть значительно снижен изза воспалительного отека наружного слухового прохода; в дальнейшем изза развития фиброзных изменений ушные раковины деформируются, у 48 % больных происходит обтурация слуховых ходов и слух стойко снижается;
- вовлечение в патологический процесс хрящевой перегородки носа (наблюдается у 82 % больных), что проявляется седловидной его деформацией; этот признак может появиться уже при первом приступе заболевания, но чаще при обострениях процесса; болевой синдром не всегда сопутствует развитию деформации носа;
- лихорадка, которая чаще наблюдается при первых приступах полихондрита (у 81 % больных);
- суставной синдром (у 71-78 % больных) в виде артралгий, преходящего полиартита или полиартрита, напоминающего ревматоидный, с эрозивными изменениями на рентгенограммах в случае хронического суставного воспаления;
- поражение хрящей гортани и трахеи (у 70 % больных) проявляется болезненностью их при пальпации; в тяжелых случаях изза отека в этой области может наступить затрудненное дыхание, что иногда требует проведения трахеотомии; могут вовлекаться в процесс и бронхи; развивается коллапс мелких бронхов, что ведет к активации инфекции дыхательных путей, а иногда к асфиксии;
- поражение глаз (у 60 % больных) — эписклерит, конъюнктивит, ирит.
Реже поражаются реберные хрящи, вестибулярный аппарат, дуга и клапаны аорты с развитием клиники аортальной недостаточности.
Лабораторные изменения неспецифичны: обычно выявляются увеличение СОЭ, небольшая анемия, снижение уровня альбуминов, повышение содержания а и yглобулинов.
- Течение и прогноз
Заболевание обычно начинается остро, может принимать хроническое течение с периодическими обостре ниями, длящимися от нескольких дней до месяцев. С каждым обострением в процесс вовлекается все больше хрящевых структур и выявляются изменения органов чувств. Прогноз в отношении выздоровления неблагоприятный. Длительность болезни варьирует от нескольких месяцев до 20 лет. Смерть наступает от респираторной или сердечнососудистой недостаточности.
Лечение Рецидивирующего полихондрита:
Обычно применяют преднизолон в дозе 20-60 мг/сут с последующим снижением дозы до поддерживающей (5- 10 мг/сут), на которой больной находится длительное время для предупреждения повторных тяжелых обострении. Лечение ГКС можно комбинировать с негормональными антивоспалительными средствами и анальгетиками (индометацин, вольтарен, барал гин и др.).
Вопрос о целесообразности использования иммунодепрессан тов при полихондрите пока неясен.
К каким докторам следует обращаться если у Вас Рецидивирующий полихондрит:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Рецидивирующего полихондрита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Euro lab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Рецидивирующий полихондрит
Рецидивирующий полихондрит – редкое воспалительное заболевание, поражающее хрящевые структуры и соединительную ткань различных органов и систем. Предположительно имеет аутоиммунную природу. Самым распространенным симптомом является поражение ушных раковин, далее, в порядке убывания – артрит, хондрит носовой перегородки, разнообразные поражения глаз, поражение дыхательной системы (трахеи, гортани и бронхов), воспалительные процессы в сердечно-сосудистой системе. Вначале протекает волнообразно. Со временем периоды обострений и ремиссий часто сменяются постепенно прогрессирующим течением. Лечение рецидивирующего полихондрита обычно консервативное, с использованием глюкокортикоидов. При тяжелом поражении трахеи, гортани и сердечных клапанов требуется оперативное вмешательство.
МКБ-10
- Симптомы
- Диагностика
- Лечение
- Цены на лечение
Общие сведения
Рецидивирующий полихондрит – болезнь воспалительного характера, поражающая хрящи и соединительную ткань. Могут страдать уши, суставы, носовая перегородка, трахея, гортань, сердечные клапаны, глаза, кровеносные сосуды и почки. В начальный период обычно наблюдается серия обострений и ремиссий. В последующем течение ревматического полихондрита часто становится прогредиентным. Лечение, в основном, консервативное. В ряде случаев приходится проводить операции, чтобы восстановить функции поврежденных в результате воспаления жизненно важных органов.
Болезнь может развиться в любом возрасте, однако пик заболеваемости приходится на период от 40 до 50 лет. Женщины и мужчины болеют одинаково часто. Рецидивирующий остеохондрит относится к числу очень редких заболеваний – к настоящему моменту во всем мире зарегистрировано всего около 800 случаев. Причины, провоцирующие факторы и механизмы развития пока неизвестны, однако, характерные изменения уровня антител в крови позволяют предположить, что болезнь имеет аутоиммунный характер.

Симптомы
Клинические проявления рецидивирующего полихондрита разнообразны по месту поражения, продолжительности и выраженности. В первые годы болезни течение обычно рецидивирующее, волнообразное, в последующем может сменяться прогрессирующим. Рецидивы могут наблюдаться как в одной и той же области, так и в разных. Дебют болезни может напоминать лихорадку неясного генеза и сопровождаться повышением температуры, слабостью и болью в мышцах. В последующем к общим симптомам присоединяются локальные воспалительные процессы.
Первое место по частоте поражения занимают ушные раковины (от 85 до 95% случаев). Ухо становится болезненным, отечным, уплотненным и приобретает фиолетово-багровый оттенок. Мочка при этом остается интактной. Воспаление обычно двухстороннее: во время первой атаки поражается одно ухо, во время последующих – другое или оба. Атака длится от нескольких дней до нескольких недель, затем симптомы исчезают. В результате повторных воспалительных процессов количество хрящевой ткани уменьшается, и ухо деформируется, становится бесформенным, отвисшим и дряблым. Если воспаление распространяется на среднее и внутреннее ухо, возможны слуховые и вестибулярные расстройства.
На втором месте по распространенности – артропатии (от 52 до 85% случаев). Могут проявляться в виде артралгий, моно- или полиартритов и захватывать крупные и мелкие суставы, а также грудино-реберные сочленения. В последнем случае возможны боли и ограничение дыхательных экскурсий легких. Деформации в результате воспаления не возникает. Симптомы проходят самостоятельно или на фоне приема НПВП. Чуть реже наблюдается хондрит носовой перегородки (от 48 до 72% случаев), сопровождающийся ринореей, заложенностью, неприятным чувством распирания и носовыми кровотечениями. При длительном воспалении или повторных атаках хрящ сморщивается, в результате чего спинка носа спадается и развивается седловидная деформация.
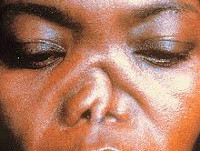
Поражение глаз отмечается в 50% случаев. Возможна офтальмоплегия, периорбитальный отек, проптоз с хемозом (выпячивание глазного яблока, сопровождающееся отеком конъюнктивы), реже – склерит, эписклерит, конъюнктивит и сухой кератоконъюнктивит, увеит, ретинопатия, ишемическая нейропатия глазного нерва, артериальные и венозные тромбозы сетчатки. Примерно в четверти случаев при рецидивирующем полихондрите возникает поражение дыхательных путей. В некоторых случаях ограниченное воспаление может протекать бессимптомно и не оказывать влияния на состояние пациента. Однако в целом это – наиболее тяжелое проявление рецидивирующего полихондрита, занимающее первое место в числе причин смерти пациентов.
При поражении трахеи и гортани появляется одышка, непродуктивный кашель, затруднения дыхания, боли, осиплость голоса и дисфония. При воспалении в области бронхов развивается клиническая картина, напоминающая бронхиальную астму. На ранних стадиях воспаления затруднения дыхания обусловлены отеком соединительной ткани. В последующем, вследствие разрушения хрящей возможно спадение пораженных участков дыхательных путей при глубоком, резком вдохе и выдохе.
Слуховые и вестибулярные нарушения наблюдаются у каждого четвертого больного рецидивирующим полихондритом. Возможен шум в ушах, снижение слуха, ощущение заложенности уха и головокружения. Еще одна группа симптомов, выявляемая в каждом четвертом случае рецидивирующего полихондрита и, как и поражение дыхательных путей, нередко становящаяся причиной смерти больных, – поражение сердечно-сосудистой системы. Чаще всего при рецидивирующем полихондрите наблюдается аортальная недостаточность, реже развиваются аритмии, перикардиты и нарушения проводимости.
Диагностика
Редкость заболевания и разнообразие клинической симптоматики создают немалые трудности при диагностике. Симптомы рецидивирующего остеохондрита могут напоминать проявления бронхолегочных инфекций, травматических повреждений, аллергии, опухолей и различных ревматических заболеваний. В среднем диагноз «рецидивирующий полихондрит» выставляется спустя год или более после появления первых симптомов. Большинство пациентов проходит обследование у нескольких узких специалистов. Ситуацию осложняет отсутствие патогномоничных инструментальных и лабораторных тестов, применяемых для выявления рецидивирующего полихондрита.
В настоящее время при постановке диагноза рецидивирующий полихондрит чаще всего применяют критерии McAdam, основывающиеся на клинических симптомах болезни. Диагноз считается достоверным при выявлении трех из шести признаков:
- Двусторонний воспалительный процесс в области ушных раковин.
- Наличие неэрозивного серонегативного артрита.
- Воспаление в области носовой перегородки.
- Поражение глаз.
- Воспаление хрящевых структур трахеи, гортани и бронхов.
- Вестибулярные нарушения.
В анализах крови определяются изменения, характерные для воспалительного процесса: лейкоцитоз, повышение СОЭ, анемия, увеличение количества альфа- и гамма-глобулинов. При поражении дыхательной системы на рентгенограммах выявляется стеноз трахеи. Для уточнения степени стеноза, оценки изменений в подсвязочном пространстве и окружающих тканях выполняется компьютерная томография и магнитно-ядерная томография. При поражении суставов на рентгеновских снимках наблюдается картина, характерная для ревматоидного артрита: эрозии, сужение суставной щели, периартикулярный остеопороз.
Дифференциальную диагностику необходимо проводить с ревматоидным артритом, гранулематозом Вегенера, системной красной волчанкой и артериитом Такаясу. При этом следует учитывать, что в 25-35% случаев рецидивирующий полихондрит наблюдается в сочетании с другими аутоиммунными заболеваниями.
Лечение
При легких поражениях и воспалительных процессах средней тяжести применяются невысокие дозы глюкокортикоидов (15-20 мг). В тяжелых случаях (поражение аорты, сердца, сосудов, дыхательных путей, почек, глаз и внутреннего уха) дозу глюкокортикоидов увеличивают до 40-60 мг. Возможна пульс-терапия, а также комбинация с цитостатическими иммунодепрессантами. При тяжелых поражениях бронхов, трахеомаляции, стенозах гортани и трахеи необходимы хирургические вмешательства: трахеоборонхиальное стентирование, сегментарная резекция бронхов или трахеостомия. Развитие аортальной недостаточности является показанием для протезирования клапана либо участка аорты.
Прогноз при рецидивирующем полихондрите зависит от локализации, тяжести поражения и частоты рецидивов. Продолжительность жизни пациентов после появления первых симптомов рецидивирующего полихондрита колеблется от 10 месяцев до 20 лет.
