Скрытый диабет

Сахарный диабет характеризуется внутрисекреторной дисфункцией поджелудочной железы на фоне патологического сбоя углеводного, жирового, белкового обмена. Болезнь классифицируется на два основных типа (первый и второй), объединенных одним клиническим признаком – повышенным уровнем глюкозы в крови. Особой формой заболевания является скрытый диабет, при котором психосоматическая и клиническая симптоматика может отсутствовать длительное время.
Период пребывания потенциального диабетика в латентной фазе заболевания зависит от индивидуальных особенностей:
- уровень иммунитета;
- наличие наследственной предрасположенности (диабет у родителей и близких родственников);
- пищевое поведение;
- алкогольная и никотиновая зависимость;
- степень физической активности.
Диабет, протекающий в скрытой форме, является пограничной ситуацией, когда соматические признаки и клинические показатели не соответствуют ни диабету, ни здоровому состоянию организма. При так называемом преддиабете нарушается углеводный обмен и усвояемость глюкозы клетками организма. По гендерной принадлежности латентный диабет чаще фиксируется у женщин.
Роль инсулина в организме
Инсулин — важнейший гормон, который выделяется в поджелудочной железе, и единственный гормон организма, снижающий концентрацию глюкозы в крови. Инсулин участвует во многих важных биологических реакциях, например, активирует образование белков в мышцах, поддерживает накопление жиров в печени, но именно регулирующий эффект в отношении глюкозы составляет основу его уникального действия.
Многие ткани в организме зависимы от присутствия инсулина: это, в первую очередь, мышечная и жировая ткани (и все остальные ткани, кроме нервной). Инсулин здесь работает как ключ — открывает доступ глюкозы в клетку, где она используется для получения энергии, сжигается. Если этот механизм перестает работать, клетки становятся нечувствительны к инсулину, развивается инсулинорезистентность.
Инсулинорезистентность, сахарный диабет и метаболический синдром
Устойчивость тканей к действию инсулина связывают в первую очередь с развитием сахарного диабета второго типа, но выявлена также четкая связь с ожирением, артериальной гипертонией, тяжелыми нарушениями липидного обмена. Когда инсулинорезистентность сочетается с другими факторами и показателями организма, говорят о метаболическом синдроме (синдроме инсулинорезистентости). При постановке такого диагноза имеют значение очень многие показатели, но самые основные следующие (сочетание по крайней мере 3 из них):
- окружность талии более 102 см у мужчин и более 88 см у женщин, это так называемое центральное ожирение, скопление жировой ткани в области живота,
- стойкое значение уровня глюкозы в крови натощак более 6,1 ммоль/л (при норме до 5,5 ммоль/л),
- уровень АД 130/85 мм.рт.ст. и выше,
- уровень «хорошего» холестерина (липопротеиды высокой плотности, ЛПВП) менее 1 ммоль/л для мужчин, менее 1,3 ммоль/л для женщин,
- уровень триглицеридов более 1,7 ммоль/л.
Важно вовремя обнаружить патологические изменения в организме и начать лечение, основой которого являются прежде всего изменение образа жизни, правильное питание. Врач-эндокринолог составит рацион, порекомендует режим активности и, при необходимости, лекарственные средства.
Коррекция инсулинорезистентности и метаболического синдрома
В обоих случаях проблема решаема: сегодня разработаны эффективные схемы коррекции этих обменных нарушений. При грамотном профессиональном подходе удается восстановить чувствительность к инсулину, улучшить обмен веществ и привести организм в норму.
Диетотерапия
Соблюдение определенной диеты, в результате которой снижается масса тела, является той мерой, без которой нельзя обойтись! Нередко одно только снижение веса приводит к улучшению самочувствия, смягчению течения хронических заболеваний (артериальной гипертензии, ишемической болезни сердца, жировой болезни печени и других), к нормализации показателей анализов (например, снижается концентрация «плохого» холестерина, увеличивается концентрация «хорошего»).
Причем тот режим питания, которые рекомендован мировыми медицинскими сообществами, ничего общего не имеет с диетами для быстрого снижения веса: для здоровья и восстановления организма важна медленная потеря килограммов (от 500 г до 1 кг в неделю, в течение 4-6 месяцев), таким образом уходит до 15% исходной массы, а риск возвращения килограммов очень низкий.
Осторожно нужно относиться к диетам, при соблюдении которых теряется более 5 кг в месяц, так как это может усилить обменные нарушения и привести впоследствии к увеличению массы тела. Строгие диеты негативно сказываются на психологическом состоянии, особенно у женщин в начальном периоде климакса, необходимость соблюдения диеты сама по себе неприятна, поэтому организм требует компенсации! Из-за этого на фоне постоянного голода возможны переедания, на фоне стресса — возврат к вредным привычкам (курение, алкоголь). Кроме того, жесткие ограничения в еде (отсутствие углеводов, очень низкая калорийность и пр.) мало того, что приводят к потере мышечной массы, еще и способствуют развитию или усилению инсулинорезистентности.
Питание строится на принципах здорового образа жизни:
- ограничиваются или полностью исключаются продукты с высокой энергетической плотностью (животные жиры, выпечка, газированные напитки и пр.);
- продукты с низкой энергетической плотностью употребляются в больших объемах (овощи, крупы);
- полуфабрикаты и фастфуд полностью исключаются из рациона;
- «быстрые» углеводы ограничиваются (не исключаются полностью); нередко рекомендуется исключить их употребление в утреннее время сразу по нескольким причинам:
- они быстро расщепляются и приводят к резкому скачку концентрации глюкозы в крови;
- инсулин в большой концентрации выделяется в ответ на прием пищи с высоким содержанием простых углеводов;
- если у человека инсулинорезистентность, инсулин не может «открыть» каналы для усвоения глюкозы в клетках, получается, что в крови высокая концентрация и глюкозы — ведь она не перерабатывается, и инсулина — ведь он выделился в ответ на прием пищи; это означает плохое самочувствие и усиление обменных нарушений в организме;
- алкоголь ограничивается (в основном под запрет попадают пиво и сладкие вина),
- количество калорий и состав рациона определяется индивидуально при участии врача-эндокринолога (диетолога).
Физическая активность
Физкультура нужна людям с любыми значениями массы тела, так как именно двигательная активность закрепляет эффект снижения веса и положительно влияет на сердечно-сосудистую и опорно-двигательную системы. Очень важно участие в процессе спортивного врача, фитнес-тренера или инструктора по ЛФК, так как это гарантирует отсутствие нежелательных явлений при занятиях, хорошее самочувствие и снижает риск обострений хронических заболеваний.
Лечение имеющихся болезней и отклонений
Весь процесс коррекции инсулинорезистентности и метаболического синдрома невозможен без лечения имеющихся заболеваний. Это может быть артериальная гипертония, стенокардия, сахарный диабет, заболевания пищеварительной системы, суставов и позвоночника. Необходимо соблюдать все рекомендации врача по применению лекарственных средств при этих патологиях.
Диагностика и коррекция инсулинорезистентности в ТН-Клинике.
Для определения инсулинорезистентности и скрытого диабета проводятся разнообразные анализы. Наибольшее практическое значение имеют следующие:
пероральный глюкозо-толерантный тест, в процессе проведения которого оценивается дважды уровень глюкозы в крови (из вены) — до и после (через 2 часа) приема 75 мл раствора глюкозы; тест проводится при отклонениях от нормы концентрации глюкозы натощак или при наличии высокого риска развития диабета; анализ сдается строго натощак;
анализ крови на гликированный гемоглобин (форма гемоглобина, образующаяся при соединении с глюкозой) отражает средний уровень глюкозы в крови за последние 3 месяца; используется в том числе для диагностики скрытого сахарного диабета; анализ сдается натощак.
Оценка результатов анализов — это задача врача. В ТН-Клинике опытные врачи-эндокринологи проанализируют полученные данные и при необходимости составят план коррекции состояния. Исследования и оценка результатов занимают несколько часов, пациент все это время находится в клинике.
Обратившись в ТН-Клинику, вы сможете точно узнать, что именно является причиной лишнего веса, проблем внешности и здоровья. Небольшие корректировки питания и образа жизни помогут вернуться к нормальному весу и улучшить состояние здоровья.
Причины преддиабета
Четкой причины развития преддиабета и диабета нет, однако достоверно существует ряд факторов, предрасполагающих к их развитию:
? Лишний вес, ИМТ свыше 25 кг/м 2 , большое количество жира (он снижает чувствительность тканей к инсулину).
? Пониженная физическая нагрузка или полная неактивность приводят к увеличению массы тела и возникновению избытка жировой ткани, что снижает чувствительность к инсулину.
? Неправильное питание, богатое углеводами и жирами. Особенно опасны продукты с высоким гликемическим индексом: белый хлеб, сдоба, картофель, сахар, молочный шоколад, сладкие газированные напитки, арбуз, тыква, чипсы, кукурузные хлопья.
? Наследственная отягощенность (наличие в роду диабетиков), этническая принадлежность (чаще развивается у жителей Центральной и Южной Азии, Северной и Латинской Америки).
? Беременность иногда провоцирует гипергликемию, которая называется гестационным диабетом и, как правило, проходит по окончании периода вынашивания плода. Однако факт диагностирования гестационного диабета является риском развития диабета II типа в будущем и требует более пристального внимания после родов.
А если этих факторов нет, диабет никогда не разовьется? Может и развиться, потому что эти факторы лишь предрасполагают к его развитию. Их непоявление не гарантирует защиту от диабета. По статистике, в состоянии преддиабета находится от 30 до 40 % взрослого населения развитых стран.
Патогенез сахарного диабета 2 типа
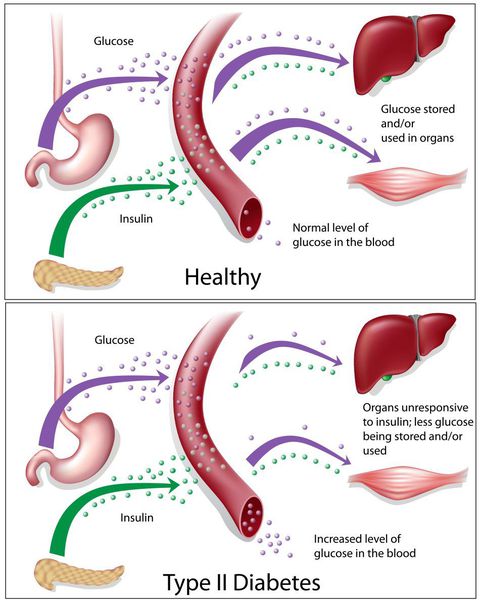
Основная причина возникновения СД II типа — это инсулинорезистентность (утрата реакции клеток на инсулин), обусловленная рядом факторов внешней среды и генетическими факторами, протекающая на фоне дисфункции β-клеток. Согласно исследовательским данным, при инсулинорезистентности снижается плотность инсулиновых рецепторов в тканях и происходит транслокация (хромосомная мутация) ГЛЮТ-4 (GLUT4).
Повышенный уровень инсулина в крови (гиперинсулинемия) приводит к уменьшению количества рецепторов на клетках-мишенях. Со временем β -клетки перестают реагировать на повышающийся уровень глюкозы. В итоге образуется относительный дефицит инсулина, при котором нарушается толерантность к углеводам.
Дефицит инсулина приводит к снижению утилизации глюкозы (сахара) в тканях, усилению процессов расщипления гликогена до глюкозы и образования сахара из неуглеводных компонентов в печени, тем самым повышая продукцию глюкозы и усугубляя гимергликемию — симптом, характеризующийся повышенным содержанием сахара в крови.
Окончания периферических двигательных нервов выделяют кальцитонин-подобный пептид. Он способствует подавлению секреции инсулина путём активизации АТФ-зависимых калиевых каналов (K+) в мембранах β-клеток, а также подавлению поглощения глюкозы скелетными мышцами.
Избыточный уровень лептина — главного регулятора энергетического обмена — способствует подавлению секреции инсулина, приводя к возникновению инсулинорезистентности скелетных мышц к жировой ткани.
Таким образом инсулинорезистентность включается в себя различные метаболические изменения: нарушение толерантности к углеводам, ожирение, артериальная гипертензия, дислипопротеидемия и атеросклероз. Главную роль в патогенезе этих нарушений играет гиперинсулинемия, как компенсаторное следствие инсулинорезистентности. [6]
Сахарный диабет: симптомы заболевания
На ранних стадиях симптомы диабета могут быть слабовыраженными, отсутствовать вовсе или смешиваться с симптоматикой других патологий, что требует проведения дифференциальной диагностики. Однако существует ряд признаков, к которым следует отнестись с особым вниманием. Среди них:
- сухость во рту при нормальном уровне потребления воды;
- частые позывы к мочеиспусканию;
- сухость и зуд кожи на ладонях, локтях, ступнях;
- постоянное чувство голода;
- быстрый набор веса;
- медленное заживление ран;
- повышенная потливость;
- постоянное чувство усталости, низкая работоспособность,
Полезные рецепты при диабете

Рассмотрим наиболее популярные низкоуглеводные диетические блюда и технологию их приготовления.
Вегетарианский суп-пюре
- брокколи – 300 г.;
- кабачок – 200 г.;
- шпинат – 100 г.;
- сельдерей – 200 г.;
- ржаная мука – 1 ст.л.;
- молоко – 200 мл.;
- лук – 1 шт.;
- сливки – 100 мл;
- вода – 500 мл.
- очистить, нарезать лук, кабачок, сельдерей, шпинат;
- разделить брокколи на соцветия;
- опустить в кипящую воду овощи, варить 15 минут;
- готовые продукты измельчить при помощи блендера;
- в полученную овощную смесь ввести молоко, сливки, добавить соль перец, поставить на плиту;
- протушить суп-пюре на медленном огне в течение трех минут;
- при подаче украсить зеленью.
Овощной салат
- капуста белокочанная – 150 г.;
- масло оливковое – 1 ст.л.;
- зелень;
- помидоры – 2 шт.;
- огурцы – 2 шт.
Принцип приготовления: нарезать овощи, смешать в емкости, заправить растительным маслом.
Шницель из кальмаров с луком
- сухари панировочные – 25 г.; – 400 г.;
- лук-порей;
- яйцо – 1 шт.;
- растительное масло;
- зелень (петрушка, шпинат);
- репчатый лук – 1 шт.
- измельчить тушки кальмаров при помощи мясорубки;
- добавить к полученному фаршу молотые сухари, соль;
- очистить, нарезать, потомить на сковороде лук;
- нашинковать зелень;
- взбить яйцо;
- смешать лук, зелень, мясо кальмаров;
- сформировать шницели из фарша, толщиной 1 см.;
- обмокнуть мясной пласт в яйце, обвалять в сухарях;
- обжарить в течение 6 минут на огне до приобретения золотистого цвета.
Оладьи с черникой на ржаной муке
- творог 2% – 200 г.;
- черника – 150 г.;
- трава стевия – 2 пакетика по 1 г.;
- сода – 0,5 ч.л. без горы;
- кунжутное масло – 2 ст.л.;
- ржаная мука – 200 г.;
- соль;
- яйцо – 1 шт.
- сделать настойку из стевии: залить 2 пакетика травы стаканом горячей воды (90°С), настоять в течение 30-40 минут, охладить;
- помыть ягоды, просушить;
- замесить тесто: смешать творог, яйцо, настойку, затем аккуратно ввести муку, соду, чернику, масло;
- выпекать на разогретой сковороде 20 минут.
Зразы из цветной капусты
- яйца – 2 шт.;
- рисовая мука – 4 ст.л.;
- зеленый лук;
- цветная капуста – 500 г.;
- растительное масло;
- соль.
Последовательность создания зразов:
- разобрать цветную капусту на соцветия, проварить в течение 15 минут, откинуть на тарелку, затем остудить и измельчить;
- в полученное пюре ввести рисовую муку, соль;
- отставить тесто в сторону на 30 минут;
- сварить, измельчить яйцо;
- нарезать лук;
- скатать шарики из капустного теста, с них сформировать лепешки, в центр которых выложить яично-луковую начинку, защипнуть, обвалять в рисовой муке;
- овощные зразы жарить на небольшом огне по 9 минут с обеих сторон.
Запеканка из творога и груш
- яйца – 2 шт.;
- творог 2% – 600 г.;
- сметана 10% – 2 ст.л.; – 2 ст.л.;
- ваниль;
- груши – 600 г.
Технология приготовления десерта:
- творог растереть с мукой, яйцами, ванилью.
- груши очистить от кожуры, извлечь сердцевину, поделить на 2 части: первую – нарезать кубиками 1 см х 1 см, вторую – натереть на крупной терки;
- смешать творог с фруктами, оставить «отдохнуть» на полчаса;
- выложить тесто в силиконовую емкость, верх запеканки смазать сметаной, распределить по поверхности дольки груш;
- выпекать в духовом шкафу при 180°С 45 минут.
Суфле из творога и моркови
- морковь – 2 шт.;
- ржаная мука – 50 г.;
- творог – 200 г.;
- петрушка;
- соль;
- яйца – 3 шт.;
- грецкие орехи – 50 г.
- творог растереть до однородной массы;
- морковь очистить от кожуры, измельчить при помощи терки;
- разделить яйца на белки, желтки;
- измельчить петрушку, орехи;
- ввести желтки в морковно-творожную смесь;
- взбить белки;
- в формы для маффинов разложить бумажные формы;
- белки добавить в тесто, размешать, распределить массу по формочкам;
- поставить суфле в печь, выпекать 20 минут при t=190°С.
Таким образом, диета для больных сахарным диабетом играет важную роль, поскольку от правильности ее составления зависит самочувствие и жизнь больного. Поэтому к составлению рациона питания и его следованию, важно отнестись предельно серьезно и внимательно, в противном случае халатность может привести к трагическим последствиям.
- Интернет- магазин OneTouch. – Питание при диабете.
- УЗ “16-я городская клиническая поликлиника”. – РЕКОМЕНДАЦИИ ПО ПИТАНИЮ ПРИ САХАРНОМ ДИАБЕТЕ.
- ГБУЗ “Березовская городская больница”. – Диета при сахарном диабете 2 типа.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Специальность: терапевт, врач-рентгенолог, диетолог .
Общий стаж: 20 лет .
Место работы: ООО “СЛ Медикал Груп” г. Майкоп .
Образование: 1990-1996, Северо-Осетинская государственная медицинская академия .
