Нарушения сердечного ритма
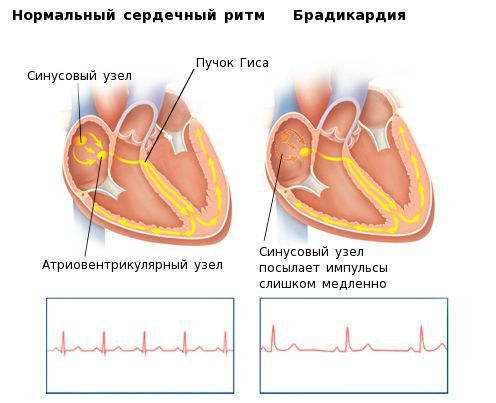
Сердце человека в нормальных условиях бьется ровно и регулярно. Частота сердцебиения в минуту при этом составляет от 60 до 90 сокращений. Данный ритм задается синусовым узлом, который называется также водитель ритма. В нем имеются пейсмекерные клетки, от которых возбуждение передается далее на другие отделы сердца, а именно на атрио-вентрикулярный узел, и на пучок Гиса непосредственно в ткани желудочков.
Данное анатомо-функциональное разделение важно с позиции типа того или иного нарушения, потому что блок для проведения импульсов или ускорение проведения импульсов могут возникнуть на любом из этих участков.
Нарушения ритма сердца и его проводимости носят название аритмий и представляют собой состояния, когда сердечный ритм становится меньше нормы (менее 60 в минуту) или больше нормы (более 90 в минуту). Также аритмией является состояние, когда ритм является нерегулярным (неправильным, или несинусовым), то есть исходит из любого участка проводящей системы, но только не из синусового узла.
Синусовый узел – что это такое?
Синусовый узел также называется водителем ритма и представляет собой образование размером около 15 х 3 мм, располагающееся в стенке правого предсердия. Импульсы, возникающие в этом месте, передаются на близлежащие сократительные клетки миокарда и распространяются до следующего участка проводящей системы сердца – до атриовентрикулярного узла. Синусовый узел способствует сокращению предсердий в определенном ритме – с частотой 60-90 сокращений в минуту. Сокращение желудочков в таком же ритме осуществляется путем проведения импульсов по атриовентрикулярному узлу и пучку Гиса.
Регуляция деятельности синусового узла тесно связана с вегетативной нервной системой, представленной симпатическими и парасимпатическими нервными волокнами, осуществляющими регуляцию всех внутренних органов. Последние волокна представлены блуждающим нервом, замедляющим частоту и силу сердечных сокращений. Симпатические волокна же, наоборот, ускоряют ритм и увеличивают силу сокращений миокарда. Вот почему замедление (брадикардия) и учащение (тахикардия) ритма сердца возможно у практически здоровых лиц с вегето-сосудистой дистонией, или вегетативной дисфункцией – нарушением нормальной координации вегетативной нервной системы.
Если же речь идет о поражении именно сердечной мышцы, то возможно развитие патологического состояния, называемого дисфункцией (ДСУ), или синдромом слабости синусового узла (СССУ). Данные понятия не являются практически равнозначными, но в целом речь идет об одном и том же – о брадикардии с различной степенью выраженности, способной вызвать катастрофическое снижение кровотока в сосудах внутренних органов, и, в первую очередь, головного мозга.
Симптомы СССУ
Зачастую заболевание протекает бессимптомно или со стертыми, неспецифическими проявлениями. В данной ситуации наблюдается уменьшение сердечного выброса, характерное для тахи- или брадиаритмий. Для 50% пациентов с дисфункциональными нарушениями работы главного водителя ритма характерны кратковременные обмороки (синкопе) или предобморочные состояния (пресинкопе), не сопровождающиеся потерей сознания. На ЭКГ могут регистрироваться самые различные виды аритмий (брадикардия, синоатриальная блокада, фибрилляция предсердий, периодические синусовые паузы и пр.).
Наиболее характерные жалобы: слабость, головокружение, раздражительность, одышка, приливы жара, неравномерность пульса. Возможна нестабильность артериального давления, внезапное потемнение в глазах, шаткость походки, периодическая отечность и уменьшение количества мочи, проблемы с памятью и когнитивными функциями. В особо тяжелых случаях на фоне снижения сердечного ритма может повышаться температура тела и развиваться легочной отек.
Патогенез брадикардии
На частоту сердечных сокращений значительно влияет вегетативный отдел нервной системы. Это воздействие реализуется с помощью основных медиаторов: норадреналина и ацетилхолина. Баланс медиаторов обеспечивает адаптацию ЧСС к текущим физиологическим потребностям организма. Норадреналин увеличивает ЧСС, ацетилхолин — снижает.
Данные медиаторы влияют на электрическую активность основного водителя ритма сердца — синусового узла, изменяя её в нужном направлении. В каком ритме будет сокращаться сердце — зависит именно от синусового узла. Электрический импульс, зародившийся в синусовом узле, возбуждает ткань предсердий, затем поступает в атриовентрикулярный узел, а после задержки там, по стволу и ножкам пучка Гиса — двигается к желудочкам, вызывая их активацию и сокращение. Брадикардия возникает при нарушении автоматизма синусового узла, при блокаде выхода импульса из синусового узла либо при нарушениях проведения электрического импульса от предсердий к желудочкам (атриовентрикулярная блокада II-III степени).
К брадикардии могут приводить внесердечные (экстракардиальные) и сердечные (кардиальные) причины. Однако далеко не всегда при наличии причин, перечисленных ниже, брадикардия требует лечения.
Экстракардиальные — это факторы, не связанные с заболеваниями сердца:
-
(снижение функции щитовидной железы);
- системные заболевания соединительной ткани (системная красная волчанка, склеродермия, ревматическая лихорадка);
- травмы головного мозга (ушиб и отёк);
- кровоизлияние в мозг;
- некоторые инфекционные заболевания (дифтерия, токсоплазмоз,болезнь Лайма);
- высокая концентрация кальция в крови; ;
- гипотермия (низкая температура тела);
- голодание;
- болезнь Меньера (патология вестибулярного аппарата, сопровождающаяся приступами головокружения и тошноты);
- отравление фосфорорганическими соединениями, которые могут применяться в садоводстве против вредителей растений и для борьбы с домашними насекомыми;
- синдром обструктивного апноэ сна (остановки дыхания во сне) — может стать причиной ночных эпизодов брадикардии.
Отдельно выделяют брадикардию, связанную с действием лекарств. Чаще всего к ней приводит приём:
- бета-адреноблокаторов (бисопролол, метопролол, небиволол);
- недигидропиридиновых антагонистов кальция (верапамил, дилтиазем);
- антиаритмических препаратов;
- ивабрадина.
Урежение сердечного ритма зачастую не побочный эффект лекарственных препаратов — бета-блокаторы, верапамил, дилтиазем, ивабрадин назначаются именно для того, чтобы снизить ЧСС. Например, при ишемической болезни сердца бета-адреноблокаторы назначают с целью снизить ЧСС в покое до 55-60 в минуту. Соответственно, при физической нагрузке прирост ЧСС тоже снижается.
Заболевания сердца могут приводить к брадикардии сами по себе, однако чёткой закономерности здесь нет. Например, инфаркт миокарда может сопровождаться тахикардией, но в ряде случаев инфаркт, обычно нижний, при котором поражается диафрагмальная стенка левого желудочка, приводит к обратимой рефлекторной брадикардии. При переднем инфаркте миокарда может возникать предсердно-желудочковая блокада, причём далеко не всегда проводимость восстанавливается. В таком случае может возникнуть необходимость в установке электрокардиостимулятора.
Перенесённые воспалительные заболевания миокарда (миокардиты) тоже могут стать причиной поражения проводящей системы сердца и привести к брадикардии.
Наиболее характерно возникновение брадикардии при так называемых первичных (идиопатических) заболеваниях проводящей системы сердца. При этих болезнях брадикардия и связанные с нею симптомы — зачастую единственное проявление заболевания. Наиболее значимы среди этих болезней — синдром слабости синусового узла (СССУ) и предсердно-желудочковые блокады (атриовентрикулярные блокады) [2] .
Хирургическая коррекция врождённых и приобретённых пороков сердца и радиочастотная абляция (введение катетеров-электродов через крупные сосуды в сердце) также может приводить к развитию предсердно-желудочковых блокад и, как следствие, к брадикардии, однако такие осложнения возникают нечасто.
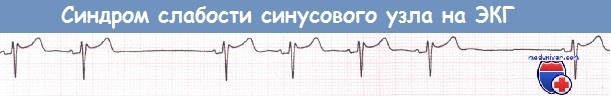
ЭКГ при синдроме слабости синусового узла (СССУ)
Может наблюдаться один и более из перечисленных ниже признаков. Нередко они носят кратковременный преходящий характер, а в течение большей части времени регистрируется нормальный синусовый ритм.
а) Синусовая брадикардия. Часто выявляется синусовая брадикардия.
б) Остановка синусового узла. Остановка синусового узла обусловлена неспособностью синусового узла активировать предсердия. Результатом является отсутствие нормальных зубцов Р.
а — Синусовая брадикардия. ЧСС 33 уд./мин.
б — Остановка синусового узла, приводящая к появлению выскальзывающего комплекса из АВ-соединения. Остановка синусового узла после комплекса из АВ-соединения, приводящая к продолжительной асистолии.
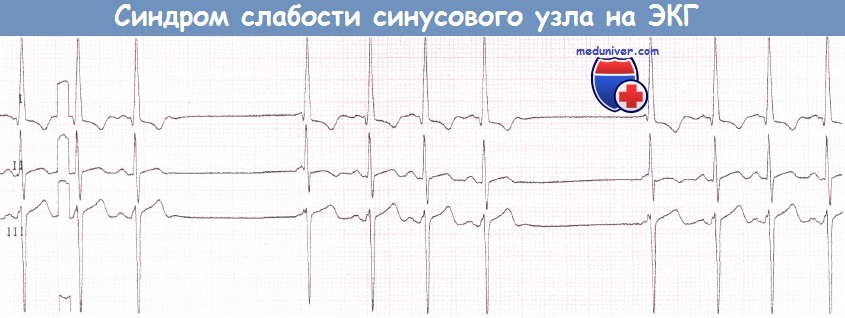
в) Синоатриальная блокада. Синоатриальная блокада наблюдается, если импульс синусового узла не может преодолеть соединение между узлом и окружающим миокардом предсердия. Как и АВ-блокада, синоатриальная блокада может быть подразделена на I, II и III степени. Однако при помощи поверхностной ЭКГ можно диагностировать лишь синоатриальную блокаду II степени. Синоатриальная блокада III степени (или полная синоатриальная блокада) неотличима от остановки синусового узла.
При синоатриальной блокаде II степени транзиторная утрата способности проведения импульса от синусового узла на предсердия приводит к появлению пауз, которые в определенное число раз (чаще вдвое) превышают продолжительность сердечного цикла при синусовом ритме.
Две паузы вследствие синоатриальной блокады II степени, во время которых происходит «выпадение» как зубцов Р, так и комплексов QRS.
г) Выскальзывающие комплексы и ритмы. Во время синусовой брадикардии или остановки синусового узла второстепенные водители ритма могут начать генерировать выскальзывающие комплексы или ритмы. Медленный ритм из АВ-соединения позволяет предположить наличие дисфункции синусового узла.
Выскальзывающие комплексы из АВ-соединения после остановки синусового узла.
д) Предсердные эктопические комплексы. Они встречаются довольно часто. После них нередко следуют продолжительные паузы, поскольку автоматизм синусового узла подавляется экстрасистолой.
Выскальзывающие комплексы из АВ-соединения после остановки синусового узла. а — Прекращение фибрилляции предсердий (ФП) сопровождается остановкой синусового узла.
б — Остановка синусового узла после прекращения фибрилляции предсердий (ФП). После единственного синусового комплекса вновь начинается фибрилляция предсердий (ФП).
е) Синдром брадикардии-тахикардии. У пациентов с синдромом слабости синусового узла (СССУ) могут наблюдаться эпизоды ФП или ТП, предсердная тахикардия, однако АВРТ не является частью этого синдрома.
Тахикардии подавляют автоматизм синусового узла, поэтому после прекращения тахикардии нередко наблюдается синусовая брадикардия или остановка синусового узла. И наоборот, тахикардия часто развивается как выскальзывающий ритм во время брадикардии. Таким образом, тахикардия нередко чередуется с бра-дикардией.
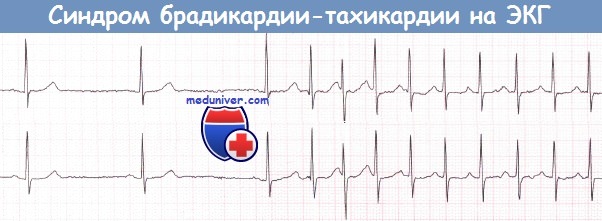
а — Прекращение фибрилляции предсердий (ФП) сопровождается остановкой синусового узла.
б — Остановка синусового узла после прекращения фибрилляции предсердий (ФП). После единственного синусового комплекса вновь начинается фибрилляция предсердий (ФП).
ж) Атриовентрикулярная блокада. АВ-блокада нередко сосуществует с синдромом слабости синусового узла (СССУ). У больного с СССУ при развитии ФП частота сокращений желудочков нередко оказывается невысокой и без применения лекарственных средств, блокирующих АВ-проведение. Косвенно это указывает на сопутствующие нарушения АВ-проводимости.
Проявление синдрома слабости синусового узла
- перебои в работе сердца или неравномерный пульс,
- одышка,
- боли в сердце на фоне неравномерного пульса или брадикардии,
- общая слабость, снижение толерантности к физической нагрузке, повышенная утомляемость на фоне неритмичного пульса или брадикардии,
- возможно развитие головокружения или потери сознания на фоне брадикардии или асистолии,
- снижение артериального давления (артериальная гипотензия или нестабильное АД).
- ЭКГ в 12 отведениях — позволяет выявить характер нарушений.
- Суточное холтеровское мониторирование — наиболее достоверный метод диагностики преходящих нарушений ритма сердца за сутки наблюдения (непрерывная запись ЭКГ).
проводящей системы сердца — проводится для определения функции синусового узла. - ЭхоКГ — указывает на патологию миокарда, состояние клапанного аппарата сердца.
Лечение синдрома слабости синусового узла
Лечение данного заболевания должно быть комплексным с привлечением необходимых специалистов. При отсутствии клинических проявлений прибегают к терапии основного заболевания, что иногда даёт хорошие результаты (например, противовоспалительная терапия при миокардите). Лекарственная терапия малоэффективна, применение антиаритмических препаратов противопоказано, так как это приводит к ещё большему угнетению синусового узла.
При доказанной связи клинических проявлений с брадикардией, удлинении времени восстановления функции синусового узла до 3 — 5 секунд, развитии хронической сердечной недостаточности, рефрактерных наджелудочковых тахикардиях показана имплантация электрокардиостимулятора (рекомендации Всероссийского научного общества аритмологов, Всероссийского научного общества кардиологов).
Записаться на консультацию к врачу — аритмологу Вы можете по тел. 8 812 676-25-25 или заполнив форму ниже
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
