Реография: суть процедуры, особенности проведения и расшифровка результатов

Содержание статьи
- Что такое реография и реограмма?
- Что такое реограф?
- Виды и методы реографии
- Реовазография: что это и какой она бывает?
- Для чего нужна реоэнцефалография?
- Показания к реографии
- Противопоказания к проведению реографии
- Как правильно подготовиться к реографии?
- Как проводится реография?
- Реография: расшифровка результатов


Существует много методов оценки состояния сосудистой системы организма. Один из них – это реография сосудов отдельных органов и мягких тканей. Данная методика активно используется в современной медицине, так как ее проведение абсолютно безболезненно для пациента, оно не имеет противопоказаний и является широко доступным.
Что такое реография и реограмма?

Исследование представляет собой неинвазивный метод диагностики, позволяющий оценить кровенаполнение, характер кровотока и состояние сосудов разных отделов организма. Суть метода основывается на том, что кровь человека обладает высокой электропроводностью.
Поэтому при грамотном расположении на теле пациента специальных электродов, через которые пропускаются безопасные разряды электрического тока, врач получает возможность увидеть изменения электрического сопротивления внутри кровеносных сосудов. Эти изменения обусловлены пульсовыми колебаниями перемещаемой крови.
Что такое реограф?
Исследование проводится при помощи специального прибора – одно- или многоканального, биполярного или тетраполярного реографа. Внутри этого приспособления находится генератор, занимающийся выработкой электрического тока. Разряды тока передаются от реографа пациенту при помощи электродов, зафиксированных на определенных участках его тела.
Виды и методы реографии
В зависимости от исследуемой зоны, выделяют следующие разновидности данной процедуры:
- Ренография почек. Проводится при подозрении на мочекаменную болезнь, почечную недостаточность, пиелонефрит (Pyelonephritis) и другие заболевания почек.
- Реокардиография (реография сердца). Исследование позволяет оценить состояние аорты и сосудов сердца, проследить характер кровотока в них.
- Реопульмонография (реография легких) направлена на оценку легочного кровоснабжения и легочной вентиляции.
- Реогепатография (реография печени) дает возможность проанализировать кровоток в печени, назначается при различных заболеваниях печени, а также для оценки состояния органа при приеме системных лекарственных препаратов.
- При реоофтальмографии исследуются сосуды, питающие глаза. Процедура назначается при нарушениях зрения.
Реовазография: что это и какой она бывает?
Периферическая (продольная и поперечная) реовазография проводится для обследования сосудов верхних и нижних конечностей. При снятии продольной реограммы электроды устанавливаются на руку или ногу вдоль ее поперечной оси. Такая разновидность процедуры позволяет оценить характер кровотока во всей верхней или нижней конечности. Для получения поперечной реограммы электроды устанавливаются поперек продольной оси руки или ноги. Этот вид исследования используется для оценки сосудов в определенной зоне верхней или нижней конечности.
Показаниями к проведению реовазографии могут быть любые нарушения функционирования сосудов конечностей. В частности, исследование выполняется при наличии у пациента варикозного расширения вен. Эта патология является широко распространенной проблемой, с которой сталкивается до 30% жителей развитых стран. Для укрепления стенок варикозно-измененных вен, уменьшения отечности, избавления от чувства распирания и усталости, которые сопровождают эту болезнь, вы можете использовать Крем для ног Нормавен®. Это средство было создано специалистами фармацевтической компании ВЕРТЕКС, прошло клинические испытания и имеет необходимые документы. Апробация крема проводилась в Государственном учреждении здравоохранения «Городская поликлиника №49», в женской консультации №12, на протяжении 3 месяцев. За это время было установлено, что регулярное применение крема позволяет избавиться от ощущения тяжести и усталости нижних конечностей, судорог и отечности, а также сократить выраженность сосудистого рисунка.
Для чего нужна реоэнцефалография?
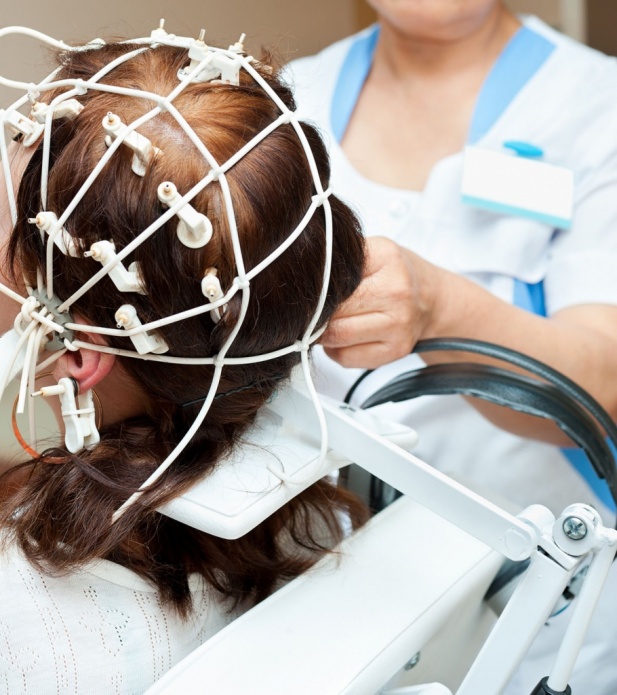
Данный тип исследования проводится для оценки состояния сосудов головного мозга. Реография головного мозга рекомендована при наличии у пациента внутричерепной гипертензии, подозрении на облитерацию магистральных сосудов, при нарушениях мозгового кровообращения, головокружениях, головных болях неясной этиологии, потере сознания и пр.
Показания к реографии
Главное показание к проведению данного исследования – подозрение на любые нарушения кровообращения. При этом локализация этих нарушений может быть различной.

Противопоказания к проведению реографии
Абсолютных противопоказаний к выполнению данного обследования нет. Оно проводится, в том числе, при наличии системных заболеваний. Единственным ограничением, которое может помешать проведению процедуры, является нарушение целостности кожных покровов в зоне фиксации электродов.
Видео о различных заболеваниях сосудов
Заведующий отделением сосудистой хирургии Павел Горячев о заболеваниях сосудов. Источник: Телерадиокомпания Гродно
Как правильно подготовиться к реографии?
Специальной подготовки к проведению данного исследования не требуется. Единственное, о чем нужно помнить, перед тем, как отправиться на обследование – это отказ от курения, крепкого чая и кофе за 2-3 часа до процедуры. Исключение составляет подготовка к реографии сосудов печени: процедура проводится строго натощак. Также не забудьте сообщить врачу о лекарственных препаратах, которые вы принимаете (особенно если речь идет о медикаментах, влияющих на состояние сосудов).

Как проводится реография?
В зависимости от обследуемой зоны, пациент может лежать или сидеть. Так, большинство разновидностей этой процедуры проводится в горизонтальном положении, и только для реоэнцефалографии и реоофтальмографии пациент должен сидеть.
Обследуемый участок тела обезжиривают с помощью медицинского спирта, после чего фиксируют на нем электроды. Для улучшения проводимости кожу могут дополнительно смочить раствором хлорида натрия или специальным гелем.
Реография: расшифровка результатов
Основа реограммы включает в себя следующие показатели:
- Реографический индекс.
- Систоло-диастолический индекс.
- Дикротический индекс.
- Время систолического кровенаполнения сосуда.
- Время нисходящей части реограммы.
- Время быстрого, медленного и общего наполнения.
Самостоятельно расшифровать эти данные неподготовленный пациент не в состоянии. Поэтому для расшифровки результатов реограммы необходимо обращаться к узкопрофильным специалистам.
- Реография в клинической практике. Справочное пособие. –СПб., 1998.
- Реографические методы исследования сосудистой системы/Учебное пособие/ Составители: Полухина Е.В., к.м.н., доцент кафедры лучевой и функциональной диагностики; Глазун Л.О., д.м.н., заведующая кафедрой лучевой и функциональной диагностики. –Хабаровск, 2006.
- Старшов А., Смирнов И. Реография для профессионалов: Методы исследования сосудистой системы: Пособие для врачей функциональной диагностики. –М., 2003.
- https://encyclopedia2.thefreedictionary.com/Rheography
- https://www.cardiometry.net/keywords/rheogram
- https://rum.ruspromedic.ru/diagnostic-%C8%99i-analiz%C4%83/metode-de-diagnosticare/9083-rheography.h.
- https://noillen.netlify.com/diagnostic-methods12/rheography-vessels-m4476
- https://cyberleninka.ru/article/n/funktsionalnaya-reografiya
- https://cyberleninka.ru/article/n/integralnaya-reografiya-v-otsenke-perioperatsionogo-riska-razvitiya-gemodinamicheskih-oslozhneniy
Для точной диагностики обращайтесь к специалисту.
Экскреторная урография, определяющая патологии почек
Одним из методов дообследования мочевыделительной системы является экскреторная урография. Ее разрешено проводить пациентам любого возраста. Диагностика позволяет выявить функциональные и морфологические нарушения почек, мочевого пузыря, соединяющих эти органы протоков. Важно соблюдать все правила подготовки пациента, чтобы результат исследования был достоверным. Врачи часто назначают эту процедуру в экстренных ситуациях.
Назначение и особенности проведения экскреторной урографии
В урологии диагностику с применением окрашивающего вещества и рентгеновского оборудования называют экскреторной урографией. Название взято от слов «excretory» (выделять, выводной), «урина» и «grapho» (пишу, рисую). С помощью этого вида обследования хорошо различаются внутриполостные новообразования, дефекты строения почек, мочевого пузыря, можно оценить уродинамику. Экскреторная урография безболезненна.
Общее представление о процедуре
Что такое выделительная, экскреторная, внутривенная либо контрастная урография: это синонимичные названия одного и того же вида обследования. В ходе процедуры в сосуд на локте вводят йодистый препарат. Вещество по крови поступает в почки и выделяется вместе с уриной, заполняя чашечно-лоханочную систему и нисходящие пути выведения. Потом рентгеновским излучением высвечивают органы и делают урограмму.
На снимке благодаря контрасту видны четкие границы мочевого тракта. Полости почек, пузыря и мочеточников окрашены белым цветом с участками серого тона. Этот эффект врачи называют тенью.
Цели проведения и показания
Целью экскреторной урографии является оценка функциональной и выводящей способности почек, мочевого тракта, строение органов. Эту методику также используют для подтверждения взаимосвязи реноваскулярной гипертензии с нефрологической болезнью. Контрастную диагностику выполняют и при назначении цистографии, когда надо оценивать только мочевой пузырь.
Прямые показания для экскреторной урографии:
- травма поясницы, живота, таза;
- ощущение неполного опорожнения мочевого пузыря;
- урина с кровью;
- боль внизу спины;
- нефролитиаз;
- инфекции мочевыделительных органов;
- киста, опухоль;
- туберкулез почек;
- дефекты строения;
- закупорка мочевого тракта.
По плану экскреторную урографию делают после хирургического устранения патологий мочевыделительной системы. Цель диагностики: контроль восстановления ткани и функций, выявление хирургических осложнений.
Ограничения к выполнению урографии
Людям с недостаточностью почек или непереносимостью рентгеноконтрастного вещества запрещено проводить экскреторную урографию. К противопоказаниям также относят дисфункцию, цирроз или воспаление печени, инфаркт миокарда, инсульт. Нехватка объема циркулирующей крови является временным ограничением. Диагностику проводят после орального либо внутривенного восполнения ОЦК.
Экскреторную урографию нельзя выполнять людям с такими патологиями:
 астмой;
астмой;- пороком сердца;
- декомпенсированной кардиомиопатией;
- тиреотоксикозом;
- опухолью надпочечников.
Беременным женщинам такую диагностику делают в кризисных для жизни состояниях, если иные методики обследования нецелесообразны.
Побочные эффекты и осложнения
Иногда после применения экскреторной урографии возникает кожная аллергия, отек Квинке, ОПН (острая недостаточность почек), йодизм. Контрастный раствор может обжечь стенки вены в области укола, спровоцировать флебит. Воспаление сосуда проявляется покраснением кожи, припухлостью, уплотнением в зоне прокола, болью прилегающих тканей.
Во время введения йодистого препарата у человека бывают такие симптомы:
- одышка;
- головокружение;
- жжение в месте прокола вены;
- рвота;
- скачок давления;
- покраснение лица;
- жар в груди и голове (прилив).
Для быстрого купирования осложнений в рентгенкабинете есть кардиоваскулярные лекарства, вазодилататоры, стимуляторы дыхания, анальгетики, кислород, антигистамины и «Тиосульфат натрия» в растворе.
Подготовительный этап
Надо сделать обследование пациента перед экскреторной урографией, это позволяет оценить проходимость мочеточников и работу фильтрующих органов. Применяют обзорную рентгенографию и УЗИ либо радионуклидное сканирование. Проводят также печеночные тесты, анализ крови на уровень азота и мочи по Зимницкому. Диабетики должны за 48 часов до диагностики прекратить употребление гипогликемического средства «Метформин».
 Подготовка непосредственно к экскреторной урографии начинается за сутки до процедуры. Из рациона исключают пищу с клетчаткой и максимально снижают количество потребляемой жидкости. Обязательно проводят тест переносимости йода. Пациенту внутривенно вливают 2 мл контрастного вещества и оценивают реакцию организма.
Подготовка непосредственно к экскреторной урографии начинается за сутки до процедуры. Из рациона исключают пищу с клетчаткой и максимально снижают количество потребляемой жидкости. Обязательно проводят тест переносимости йода. Пациенту внутривенно вливают 2 мл контрастного вещества и оценивают реакцию организма.
Что нельзя есть:
- овощные/фруктовые салаты;
- крупяные каши;
- сухофрукты;
- орехи;
- грибы;
- бобовые.
Накануне процедуры не ужинают. Вечером и перед экскреторной урографией ставят очистительную клизму. Утром до начала диагностики пациент не пьет жидкость. До введения контраста опорожняют мочевой пузырь.
Проводят перед экскреторной урографией и психологическую подготовку пациента. Его страх может спровоцировать спазм мочевыделительного пути. Это ухудшает просмотр органов и влияет на результаты диагностики. Человеку надо объяснить ход процедуры, возможные ощущения, уточнить, что рядом есть препараты для экстренной медицинской помощи. Основные правила подготовки к контрастной урографии могут дополняться другими мероприятиями, если у человека есть индивидуальные особенности организма.
Описание исследования
В диагностическом кабинете нужно переодеться в специальную рубаху, снять с себя украшения, часы, убрать телефон. Перед урографией проводится подготовка человека к исследованию: делают внутривенное вливание контрастного вещества. Препарат вводят со скоростью 10 мл/минуту, а людям старше 60 лет или с сосудистыми болезнями – медленнее. Во время инъекции врач наблюдает за состоянием пациента. Затем ожидают, когда вещество достигнет почек. Первую урограмму делают после введения контраста через:
- 5 минут – молодым людям;
- 8 мин. – пожилым пациентам;
- 8 мин. – гипертоникам;
- 12 мин. – больным со слабой функцией почек.
Урограммы выполняют по мере нисходящего движения контраста. В момент снимка надо задерживать дыхание. Общая длительность диагностики занимает 25―40 минут.
Применяемые вещества: способы введения и дозы
Взрослому надо для экскреторной урографии внутрь вены ввести минимум 20 мл йодистого раствора концентрацией 35%. Чем хуже работают почки, тем больший требуется объем жидкости. Врачи не рекомендуют применять предельные дозы препарата из-за риска повреждения паренхимы. Индивидуальную норму вещества рассчитывают исходя из массы тела, возраста пациента, функциональной способности фильтрующих органов.
Для обследования применяют препараты:
- «Омнипак»;
- «Йодамид»;
- «Урографин».
Контраст вливают внутривенно в сосуд у локтя. Для детей используют и иные разновидности выделения органов. Ребенку могут вещество ввести подкожно, в мышцу под лопатку, прямую кишку, венозный синус, сосуд на голове или шее, внутрикостно. При каждом способе персонально подбирают вид контраста, концентрацию раствора и дозировку. Методика введения вещества не влияет на информативность урографии.
Срок получения и расшифровка урограммы
Выдача результатов экскреторной урографии зависит от срочности и технических возможностей оборудования. В шкафах снимки проявляются час, при работе с цифровыми приборами распечатываются 15 минут. В поликлиниках протокол обследования и фото можно получить ближе к концу рабочего дня. В больницах пациентам после аварии и в иных экстренных случаях фото не делают, поскольку группа врачей человека обследует в реальном времени и сразу принимает решение о методах устранения проблемы.

Краткое описание нормы и патологий на урограмме:
| Состояние органов | Почечные лоханки и чашки | Мочеточники | Пузырь |
|---|---|---|---|
| Показатели нормы у подростков и взрослых | В каждой почке отчетливо видны 4 чашки, переходящие в 1 лоханку | От почечной полости ниспадает линия шириной 4-5 мм с периодическим сужением. Узкие участки темнее. | У органа четкие контуры стенок без дивертикулов и внутрипузырных образований. Расположен над лобковым сочленением. Полость мочевика окрашена светлым цветом без затемнений. |
| Закупорка мочевого тракта | В месте непроходимости не окрашивается чашка или лоханка | Перед окклюзией прерывается линия контраста | ― |
| Внутрипузырная опухоль, киста | ― | ― | Окрашенная жидкость заполняет пространство между стенкой мочевого пузыря и новообразования |
| Немая почка | Чашечно-лоханочный комплекс не окрашивается | Мочеточники не выделяются | Полость пузыря не просматривается |
| Острый пиелонефрит | Запоздалое заполнение полостей слабо окрашенной жидкостью, медленный ее отток через мочеточник, деформация поврежденной почки | ― | ― |
Расшифровкой результатов обследования занимается нефролог. О нормах и патологиях судят по скорости заполнения почечных лоханок и чашечек, интенсивности окраса жидкости (тень темнее или светлее). У человека с сохраненной функцией почек контраст достигает органов синхронно, спустя пару минут после внутривенного вливания.
Проведение экскреторной урографии детям
Нет различий в показаниях или ограничениях диагностики между взрослыми и детьми. Ребенку проводится экскреторная урография почек с мочевым трактом при подозрении болезней в связи с аномалиями их строения. Срочную диагностику делают новорожденным, у которых отсутствует мочеиспускание. Обследование также показано при энурезе, получении травмы этих органов, развитии туберкулеза, гломерулонефрита, нефролитиаза, опухолей или кисты в мочевом тракте.
Контрастные растворы токсичны для почек. Поэтому ребенку экскреторная лучевая методика может делаться лишь в критических ситуациях. Готовить к урографии детей надо так же, как и взрослых пациентов. Выполняются такие мероприятия:
 анализ крови (клинический, биохимический);
анализ крови (клинический, биохимический);- предварительное аппаратное обследование;
- тест переносимости контраста, наркоза;
- психологическая подготовка;
- соблюдение суточной диеты;
- анализ мочи (общий, по Зимницкому);
- 2-этапное очищение кишечника перед процедурой.
Грудничкам и детям старше года рекомендуется давать молочную, вареную полужидкую пищу, раствор «Plantex» или капли «Эспумизан Беби». Последнее кормление желательно проводить не позже 6 часов до обследования. Для очищения кишечника лучше сделать клизму отваром ромашки: слабительные лекарства часто вызывают метеоризм. За 60 минут до диагностики малышу глубоко вводят газоотводную трубку и поглаживают живот.
Алгоритм проведения экскреторной урографии детям младше 3 лет:
- Ребенку делают общий наркоз либо в присутствии родителя малыша фиксируют к столу ремнями.
- В вену капельно вводят трехатомный йодистый препарат из расчета 500 мг вещества/1 кг веса.
- Надевают ребенку сдавливающий широкий пояс.
- Снимают урограммы через 2 минуты после введения контраста.
- Врач регулирует скорость осуществления фото, определяет, сколько нужно снимков, контролирует состояние ребенка.
- После процедуры пациента перевозят в палату для медицинского наблюдения.
Плюсы и минусы методики: мнения врачей
Врачи предпочитают экскреторную урографию ретроградному методу обследования. Она не имеет возрастных ограничений, способ оценки по нисходящему пути информативнее, хорошо может показывать целостность и дефекты мочевыделительной системы. В январе стоимость этой диагностики в медицинских центрах Москвы начинается от 2900 рублей (с учетом оплаты контраста).
 Для экскреторной урографии лучше применять многоатомные препараты. Другие типы контрастных средств чаще вызывают побочный эффект, хуже отображают полости, увеличение их доз затрудняет исследование. В ходе процедуры бессмысленно делать много снимков: это лишний раз облучает организм. Достаточно нескольких урограмм на раннем, позднем сроке диагностики, и в середине процесса, когда средством окрашен весь мочевыделительный путь. Иногда требуется снимки повторно сделать 1-3 раза в ближайшие сутки после введения контраста.
Для экскреторной урографии лучше применять многоатомные препараты. Другие типы контрастных средств чаще вызывают побочный эффект, хуже отображают полости, увеличение их доз затрудняет исследование. В ходе процедуры бессмысленно делать много снимков: это лишний раз облучает организм. Достаточно нескольких урограмм на раннем, позднем сроке диагностики, и в середине процесса, когда средством окрашен весь мочевыделительный путь. Иногда требуется снимки повторно сделать 1-3 раза в ближайшие сутки после введения контраста.
Существует экскреторная урография, при которой используют компьютерный либо магнитно-резонансный томограф. Этот способ обследования информативнее рентгена, поскольку различаются начальные стадии морфологических нарушений. Техника введения контрастного вещества не меняется. Цена КТ-урографии начинается от 7300, а МРТ – от 9000 рублей.
Отзывы пациентов
Тамара Андреевна, Москва
«Много надо сдавать анализов. В ходе процедуры было не больно. Если есть возможность, вместо рентгена лучше сделать МРТ-урографию. В таком аппарате отсутствует излучение, поэтому он не опасный детям».
«Вместо клизмы консультант посоветовала слабительное средство «Фортранс». Его раствор на каждые 20 кг веса надо принимать 1 л. Жидкости получается много и ее противно пить, появилось вздутие живота. А из-за газов в кишечнике получаются плохие снимки урографии».
Заключение
Из-за аллергенности контрастных препаратов, их нефротоксичности и влияния рентгеновских лучей проведение экскреторной урографии считается опасным для организма. Поэтому требуется тщательная подготовка пациента к диагностике, тестирование переносимости вещества. Ученые продолжают совершенствовать оборудование и растворы для процедуры. Сейчас неопасной считается МРТ-урография с применением многоатомных йодистых средств.
Электронейрография: исследование функций периферических нервов

Электронейрография или ЭНГ — это исследование периферических нервов, которые не являются частью головного и спинного мозга. С помощью обследования врач определяет скорость, с которой нервы передают информацию.
Что такое электронейрография
Электронейрография — это метод неврологического обследования. При этом врач измеряет скорость, с которой нервы передают электрические сигналы (скорость проводимости нерва). Электронейрография применима, как к двигательным нервам, идущим к мускулатуре, так и к нервам, которые ответственны за ощущения (чувствительные нервы).
Как устроен нерв
Нервная клетка получает электрическую информацию посредством тонких ответвлений, так называемых дендритов, которые проводят импульсы к телу клетки. Из тела клетки исходит аксон — длинное ответвление, которое отвечает за пересылку сигнала. Аксон окружен изолирующим слоем, медуллярной оболочкой.
Изменяя электрический потенциал вдоль аксона, импульс передается в другую нервную клетку или мышцу. Передача нарушается, когда повреждается сама нервная клетка или медуллярная оболочка.

Когда показана электоронейрография
При электронейрографии врач обнаруживает повреждение нервов. Кроме того, он может оценить тяжесть и тип повреждения нервной ткани. Общие заболевания, при которых электронейрография предоставляет важную информацию о состоянии нервов:
- Полинейропатия (например, при сахарном диабете или злоупотреблении алкоголем);
- Травма нерва (например, порез);
- Посттравматический болевой синдром (Болезнь Зудека);
- Карпальный туннельный синдром;
- Повреждение нерва, как побочный эффект действия медицинского препарата;
- Мышечная слабость (миастения).
Как проводят ЭНГ
Для тестирования двигательного нерва врач вставляет два электрода в область нервного пути на коже пациента. Он отмечает расстояние между электродами, то есть расстояние, на которое должен двигаться импульс. Через первый электрод, так называемый стимуляционный электрод, врач вызывает короткий электрический импульс.
Импульс движется вдоль аксона и достигает мышцы, которая иннервируется исследуемым нервом. Стимул передается мышце, и возникает ее сокращение. Это регистрируется вторым электродом (свинцовым электродом). Теперь врач может подсчитать показатели прохождения импульса на расстоянии между двумя электродами или скорость проведения импульса по исследуемому нерву.
Даже при тестировании чувствительного нерва при электронной нейрографии, врач вставляет два электрода на кожу пациента. Он стимулирует нерв через стимулирующий электрод и обнаруживает изменение потенциала на аксоне через отводящий электрод, чтобы рассчитать скорость проводимости нерва.
Вместо электродов, которые клеят на кожу, иногда используются игольчатые электроды. Это очень тонкие, относительно короткие иглы, которые вкалывают в непосредственной близости от нерва в коже. Это не более неприятно для пациента, чем взятие пробы крови. Затем игольчатые электроды выполняют ту же функцию, что и поверхностные электроды: первый используется для стимуляции нерва, а второй — для обнаружения реакции нерва.
Совместное исследование функций нервов и мышц называется ЭНМГ (электронейромиография).
Смотрите видео об этом обследовании от практикующих специалистов:
Каковы риски электронной нейрографии
В случае электронейрографии серьезных осложнений обычно не возникает. Однако некоторые пациенты находят короткие импульсы тока неприятными или болезненными.
Электрические импульсы могут раздражать кардиостимулятор. Таким образом, у пациентов с кардиостимулятором электронейрография проводится только с осторожностью или от нее отказываются в пользу других методов диагностики.

Болезнь Бехтерева: пробы при осмотре, анализы и обследования. . Инструментальное и лабораторное обследование.


Возможности обследования. Пациенты довольно часто задают волнующие их вопросы перед обследованием, на предмет патологии.

МСКТ позвоночника: как проводят обследование, показания и результаты. . Как подготавливают пациента к обследованию?

Способы проведения обследования. Довольно часто пациенты задаются вопросом — какая денситометрия лучше всего выявляет остеопороз?

Электромиография (ЭМГ) — это неврологическое обследование, при котором измеряется естественная электрическая активность мышц.
Электронейрография: что это такое расшифровка
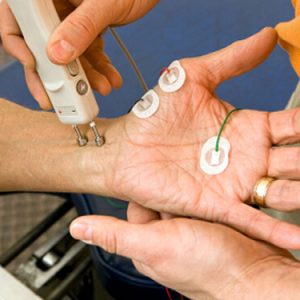
Электронейрография – это диагностический метод, позволяющий оценить состояние периферической нервной системы. В основе данного исследования лежит графическая регистрация биоэлектрических изменений, происходящих в нерве при прохождении по нему нервного импульса и в мышце при сокращении ее в ответ на этот импульс.
Суть метода
Центральная нервная система (ЦНС) человека связана с мышцами периферическими нервами. Каждый нерв состоит из чувствительных и двигательных волокон: чувствительные передают сигналы от рецепторов к головному мозгу, а двигательные – от структур ЦНС к мышцам. Если на область нерва и иннервируемую им мышцу наложить датчики, через них подать электрический сигнал и регистрировать специальной аппаратурой все происходящее, можно увидеть, с какой скоростью и насколько правильно проходят нервные импульсы. В этом и заключается суть электронейрографии.
Какую информацию дает электронейрография
Электронейрография используется для выявления патологии периферических нервов. С помощью этого диагностического метода врач может определить уровень и характер поражения. То есть, на каком участке нерва происходит сбой, какие волокна повреждены, в каком состоянии аксон и миелиновая оболочка.
Важно: поставить точный диагноз по одной лишь электронейрографии врач не может. Данное исследование помогает лишь узнать о том, какие изменения в функционировании нервно-мышечного аппарата произошли, а вот причины, механизмы развития заболевания и само заболевание определяются исключительно по совокупности данных, полученных в ходе комплексного обследования пациента.
Показания
Проведение электронейрографии показано при следующих заболеваниях (или при подозрении на них):
 нейропатии (в том числе диабетической, травматической, токсической);
нейропатии (в том числе диабетической, травматической, токсической);- миастении;
- мышечной дистрофии;
- демиелинизирующих патологиях (состояниях, сопровождающихся разрушением миелиновой оболочки нервных волокон);
- туннельном синдроме (развивается вследствие сдавливания крупного нерва руки);
- недугах позвоночного столба, характеризующихся корешковым синдромом (защемлением и воспалением спинномозговых корешков);
- боковом амиотрофическом склерозе;
- травмах нервного ствола.
Чтобы исследование было качественным, электронейрографию дополняют электромиографией. Электромиография – это метод диагностики электрической активности мышц.
Противопоказания
Нежелательно проведение электронейрографии пациентам, страдающим эпилепсией, тяжелой стенокардией, артериальной гипертензией, психическими расстройствами. Препятствием к осуществлению электронейрографии также является наличие кардиостимулятора в теле человека. Помимо этого, нельзя накладывать электроды на поврежденную и воспаленную кожу.
Подготовка
За несколько дней до исследования необходимо прекратить прием лекарственных средств, влияющих на нервно-мышечный аппарат (миорелаксантов, антихолинергетиков, транквилизаторов и др.). Эти препараты могут исказить результат исследования.
Непосредственно в день проведения процедуры рекомендуется не курить, не употреблять алкоголь и кофеиносодержащие напитки (в том числе крепкий чай).
Проведение исследования
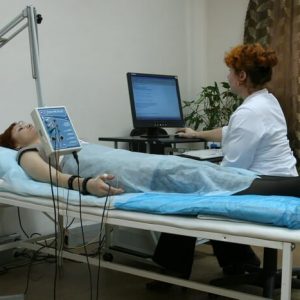 Электронейрография – исследование не сложное. У некоторых больных оно может вызывать дискомфорт – все зависит от болевой чувствительности и от того, какие зоны исследуются.
Электронейрография – исследование не сложное. У некоторых больных оно может вызывать дискомфорт – все зависит от болевой чувствительности и от того, какие зоны исследуются.
В начале процедуры на тело пациента врач накладывает два электрода (металлических диска): первый – в проекции нерва, второй – на мышцу, иннервируемую этим нервом. К электроду, наложенному на нерв, подается электрический сигнал, а второй электрод фиксирует этот сигнал на мышце (мышца сокращается) и передает в аппарат, который переводит полученную информацию в графическое изображение. Основной параметр, определяемый в ходе электронейрографии, – это скорость, с которой импульс проходит по нервному волокну. Помимо этого, медиков интересуют характеристики волнообразного графического изображение ответа мышцы (амплитуда, форма, длительность).
Чтобы лучше оценить функциональное состояние нерва, могут применяться различные варианты электрической стимуляции (ритмичные, неритмичные и т.д.).
Исследование обязательно проводится поочередно на обеих сторонах тела (например, сначала на одной руке, потом на другой). В конце процедуры полученные данные сравниваются.
Электронейрография: расшифровка результатов
Заключение по результатам исследования дает врач-диагност, а окончательный диагноз ставит врач-невропатолог, направивший на электронейрографию. Именно к нему и необходимо обращаться.
Хочется еще раз отметить, что электронейрография не дает возможности выявить конкретное заболевание, а помогает лишь диагностировать нарушения: снижение скорости проведения импульса, изменение амплитуды мышечного ответа или же полное его отсутствие и т.д. На основе этой информации невропатолог делает свое клиническое заключение, потом оценивает результаты других исследований, ставит диагноз и назначает лечение.
Зубкова Ольга Сергеевна, медицинский обозреватель, врач-эпидемиолог
12,134 просмотров всего, 7 просмотров сегодня
Спирометрия
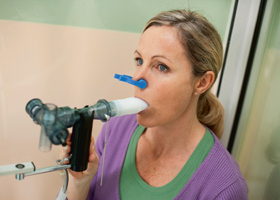
Общие сведения
В медицине известны различные методы исследования функции внешнего дыхания. Такие исследования играют большую роль при комплексном обследовании пациентов с заболеваниями бронхов и легких. Благодаря им можно определить наличие дыхательной недостаточности у больного задолго до проявления первых клинических симптомов. Современная медицина позволяет выявить характер, тип, степень выраженности и динамику развития тех или иных патологических изменений, проследить эффективность лечения.
Что такое спирография и как ее проводят? Спирография (спирометрия) — это метод определения функции внешнего дыхания, основной способ диагностики и оценки функционального состояния легких. Метод широко применяется в пульмонологии и терапии, считается наиболее информативным.
Что показывает?
Что такое спирометрия в медицине и что это исследование показывает? Во время проведения обследования врач определяет следующие показатели:
- объем вдыхаемого и выдыхаемого воздуха – дыхательный объем легких;
- жизненную емкость легких – максимальное кол-во воздуха, который пациент может глубоко вдохнуть;
- форсированную жизненную емкость легких – разницу объемов в самом начале и в конце полного выдоха;
- функциональную остаточную емкость – оставшийся воздух после спокойного выдоха;
- остаточный объем после максимального выдоха;
- общую емкость;
- объем форсированного выдоха за первую секунду форсированного выдоха;
- пиковую объемную скорость;
- мгновенную объемную скорость;
- минутный объем дыхания;
- максимальную вентиляцию легких.
С помощью спирографа удается получить наиболее достоверные и информативные результаты и соответственно провести точную диагностику.
При проведении компьютерной спирометрии можно выявить:
- нарушения проходимости дыхательных путей;
- степень тяжести того или иного заболевания;
- симптомы ХОБЛ и бронхиальной астмы;
- скрытый спазм бронхов;
- оптимальную тактику лечения;
- эффективность текущей терапии в динамике.
Классификация
Существуют разные виды исследования:
- при спокойном дыхании для определения жизненной емкости легких;
- для определения максимальной вентиляции;
- при форсированном выдохе;
- функциональные пробы (спирография с бронхолитиком, провокационные пробы и другие).
Показания
Данный метод активно применяется в терапии и пульмонологии по следующим показаниям:
- долго не проходящий, затяжной кашель без причины, на протяжении 3-4 недель и более, часто – после простуды, ОРВИ или бронхита;
- чувство давления и «заложенности» в грудной клетке, одышка;
- если пациенту сложно делать вдох и выдох;
- «свистящее» или «сипящее» дыхание при вдохе;
- многолетний стаж курения;
- пациент страдает от частых обострений бронхита, одышки, ему не хватает воздуха;
- при отягощенной наследственности, если есть родственники с заболеваниями дыхательной системы и аллергическими заболеваниями;
- необходимо скорректировать лечение бронхиальной астмы;
- работа на вредном производстве.
Важные данные для разработки дальнейшей тактики лечения можно получить, если пройти спирограмму при бронхиальной астме, хронической обструктивной болезни легких, после и во время проведения разных медицинских мероприятий.
Противопоказания
Список противопоказаний к данному исследованию достаточно небольшой. Но, тем не менее, спирографию не следует проводить:
- после перенесенного недавно инфаркта, инсульта;
- при аневризме аорты, гипертонии;
- пациентам с пневмотораксом, при кровотечении;
- если пациент недавно перенес хирургическое вмешательство на грудной или брюшной полости;
- при острой сердечной недостаточности.
Спирометрия внесена в список обязательных профилактических обследований, которые должны проводиться ежегодно.
Подготовка к исследованию
На результаты могут существенно повлиять некоторые факторы, которые нельзя не учитывать.
 Обследование проводят с утра, натощак. После последнего приема пищи должно пройти минимум 6-8 часов. Допустимо выпить немного теплой воды и съесть один легкий крекер. В день исследования нельзя курить, пить крепкий чай или кофе.
Обследование проводят с утра, натощак. После последнего приема пищи должно пройти минимум 6-8 часов. Допустимо выпить немного теплой воды и съесть один легкий крекер. В день исследования нельзя курить, пить крепкий чай или кофе.
Перед началом не рекомендуется проводить лечебные процедуры, утреннюю гимнастику. Одежду на прием лучше надеть свободную, не стесняющую грудную клетку. Перед спирометрией лучше спокойной посидеть в течение 20 минут.
Также следует сделать перерыв в приеме некоторых лекарственных средств. Например, бронхолитических препаратов:
- Сальбутамола, Беродуала, Вентолина — за 6 часов;
- Серетида, Симбикорта, Фостера, Серевента, Форадила и препарата Оксис — за 12 часов;
- пролонгированных теофиллинов (Спирива) – за сутки.
Диета перед спирометрией
Перед спирографией не рекомендуется есть тяжелую пищу, пить кофе, чай, энергетические напитки, алкоголь. Обследование проводится утром натощак.
Как проводится спирометрия
До того, как широкое распространение приобрела цифровая техника, врачи использовали механические спирометры, обычно – водяные. В аппарате для исследования выдыхаемый пациентом воздух проникал в цилиндр, расположенный в сосуде с водой. Во время выдоха цилиндр двигался вверх и записывающее устройство, с ним соединенное, оставляло на движущейся бумаге график. График отражал изменение объема со временем. К сожалению, обследования на такого вида приборах были достаточно трудоемкими и предполагали дополнительный ручной расчет необходимых параметров.
Разновидности современных цифровых спирометров
Сейчас широкое применение имеют цифровые аппараты для исследования дыхательной функции – цифровые спирометры, спирографы. Аппарат фиксирует данные пациента в режиме спокойного дыхания, максимальной вентиляции легких и форсированного выдоха. Также проводят разные функциональные пробы, с бронходилататорами, провокационные и так далее.
Как проводится спирография? Врач или специалист, проводящий исследование обычно использует дополнительные программы, облегчающие расчёт необходимых параметров. Могут понадобиться данные о весе, росте и возрасте пациента, сопутствующих хронических заболеваниях и принимаемых препаратах.
После самой спирометрии рассчитывается таблица с индивидуальными показателями для пациента, значениями необходимых параметров и графическим изображением воздушного потока — спирограмма. При нарушениях в спирограмме врач может назначить дополнительные обследования. Например, с применением бронхолитиков. Процедура достаточно комфортная и безболезненная.
- пациент, плотно прижав губы к мундштуку спирографа, спокойно дышит в течение 10 секунд;
- врач командует, когда нужно максимально глубоко вдохнуть, чтобы легкие максимально заполнились воздухом;
- пациент делает выдох максимальной силы в трубку датчика.
У детей
Данную процедуру можно проводить у детей, начиная с 5-летнего возраста. Обычно исследование не вызывает никаких проблем и детям не требуется специальной подготовки. Чаще всего процедура проводится в игровой форме.
Расшифровка результатов спирографии
Расшифровкой результатов спирометрии занимается врач, он же ставит диагноз, дает рекомендации по поводу лечения и дальнейших обследований.
Во время расшифровки спирограммы легких специалист определяет ключевые значения, необходимые для постановки диагноза. На графике ниже изображена спирограмма форсированного выдоха с ключевыми параметрами:
- ФЖЕЛ – форсированная жизненная емкость легких;
- ОФВ1 – объем форсированного выдоха за 1 секунду;
- СОС25-75 – средняя скорость форсированного экспираторного потока, соответствующая 25 — 75% ФЖЕЛ.
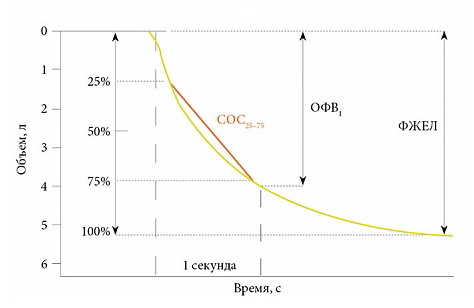
Спирограмма форсированного выдоха
Некоторые показатели нормы спирометрии:
- ЧД — частота дыхательных движений, которые пациент совершил в течение минуты. В норме – от 16 до 18 единиц.
- МОД — объем дыхания в минуту. Весь воздух, которые прошел через легкие пациента в течение минуты. Зависит от множества факторов.
- ДО — дыхательный объем. Вся воздушная масса, попадающая в легочную ткань во время одного обычного вдоха. В норме – от 500 до 800 мл.
- СОС — средняя объемная скорость. Скорость форсированного выдоха в середине дыхательного движения. С ее помощью определяют обструктивные патологии.
Ниже приведена таблица нормальных показателей спирометрии. Следует отметить, что оценка результатов данного функционального исследования проводится специалистом и должна содержать точные данные, быть краткой и информативной. Кроме обычной констатации фактов, что те или иные показатели находятся в норме, а эти – нет, в результате исследования должны учитываться принципы клинического принятия решения, где вероятность заболевания после проведенного исследования рассчитывается с учетом вероятности заболевания до проведения исследования. Также учитывается качество проведенной процедуры, вероятность ложно-отрицательной и –положительной интерпретации, точность результатов и ключевых значений.
| Параметры | Обозначения | Нормальное значение | Единицы | |
| Мужчины | Женщины | |||
| Общая емкость легких | TLC | 7,0 | 6,2 | л |
| Жизненная емкость легких | VC | 5,6 | 5,0 | л |
| Форсированная жизненная емкость легких | FVC | 5,6 | 5,0 | л |
| Остаточный объем | RV | 1,4 | 1,2 | л |
| Функциональная остаточная емкость | FRC | 3,2 | 2,8 | л |
| Односекундная емкость | FEV1 | 4,5 | 4,0 | л |
| Максимальные экспираторные силы дыхательного потока | V*Emax | 10 | л/с | |
| Значение дыхательной границы (при частоте в 1/за мин) | 110 | 100 | л/мин | |
| Compliance дыхательного аппарата (легкие + грудная клетка) | CTl+Th | 1,3 | л/к Па -1 | |
| Compliance грудной клетки | CTh | 2,6 | л/к Па -1 | |
| Compliance легких | CTl | 2,6 | л/к Па -1 | |
| Сопротивление дыхательных путей | RL | 0,13 | кПа/л*с | |
Важное диагностическое значение после спирометрии также имеет петля «поток-объем», график которой изображен ниже. По вертикальной оси отображена скорость потока, а по горизонтальной – величина легочного объема. Современные спирометры строят ее автоматически.
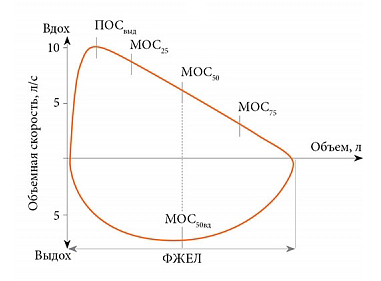
Нормальный вид петли «поток-объем»
При беременности
Проведение спирометрии во время беременности возможно. Но, рекомендуется проконсультироваться с врачом.
Отзывы
Отзывы пациентов, которые прошли данное исследование в основном хорошие. Они отмечают, что спирометрия обладает высокой информативностью, процедура не дорогая, но при этом простая и финансово доступная.
- «… Проходил эту процедуру и перед, и во время и после лечения. Каждый раз наглядно на графике было видно, что не так и что меняет в лучшую сторону. Один раз делали с применением Сальбутамола. Но у меня, к сожалению, оказалась на него аллергия. А сама процедура простая и полезная».
- «… Обследование проходила моя дочь. Процедура нужная, проходить ее легко, организму никак не вредит и стоит дешево, результат – сразу наглядно. Правда, возникли проблемы с тем, что дочка кашляла, и не всегда могла точно выполнять команды врача. Но вроде справились».
- «… Спирометрию проходила несколько раз во время проф. осмотров во время учебы. Иногда пересдавала тесты по несколько раз, в итоге все оказывалось в норме».
Стоимость исследования функции внешнего дыхания может различаться, в зависимости от региона, города и клиники, в которой ее проводят. Примерная цена – около 1000-1500 рублей.