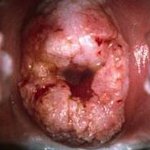
Рак шейки матки
Рак шейки матки – опухолевое поражение нижнего отдела матки, характеризующееся злокачественной трансформацией покровного эпителия (экто- или эндоцервикса). Специфическим проявлениям рака шейки матки предшествует бессимптомное течение; в дальнейшем появляются контактные и межменструальные кровянистые выделения, боли в животе и крестце, отеки нижних конечностей, нарушения мочеиспускания и дефекации. Диагностика при раке шейки матки включает проведение осмотра в зеркалах, расширенной кольпоскопии, исследования цитологического соскоба, биопсии с гистологическим заключением, эндоцервикального кюретажа. Лечение рака шейки матки проводят с учетом гистологической формы и распространенности с помощью хирургического вмешательства, лучевой терапии, химиотерапии или их комбинации.
МКБ-10

- Причины РШМ
- Факторы риска
- Классификация
- Симптомы рака шейки матки
- Диагностика
- Лечение рака шейки матки
- Хирургическое лечение
- Противоопухолевое лечение
- Прогноз
- Профилактика
- Цены на лечение
Общие сведения
Рак шейки матки (цервикальный рак) составляет около 15% среди всех злокачественных поражений женской репродуктивной системы, занимая третье место вслед за раком молочной железы и раком эндометрия. Несмотря на то, что рак шейки матки относится к заболеваниям «визуальной локализации», у 40% женщин эта патология диагностируется на поздней (III — IV) стадии. В России ежегодно выявляется около 12000 случаев цервикального рака. Основной категорией служат пациентки в возрасте 40-50 лет, хотя в последние годы отмечается рост заболеваемости раком шейки матки среди женщин младше 40 лет.
Причины РШМ
Ключевая роль в канцерогенезе отводится папилломавирусной инфекции, обладающей тропностью к эпителию шейки матки. Серотипы ВПЧ высокого онкогенного риска (16, 18) обнаруживаются в 95% случаев рака шейки матки: при плоскоклеточном цервикальном раке чаще выявляется ВПЧ 16 типа; при аденокарциноме и низкодифференцированной форме — ВПЧ 18 типа. Серотипы ВПЧ «низкого» онкогенного риска (6, 11, 44) и среднего риска (31, 33, 35) преимущественно вызывают образование плоских и остроконечных кондилом, дисплазию и редко – рак шейки матки.
Среди других ИППП, повышающих риски развития рака шейки матки, выделяют генитальный герпес, цитомегаловирусную инфекцию, хламидиоз, ВИЧ. Из всего вышесказанного следует, что вероятность развития рака шейки матки больше у женщин, часто меняющих половых партнеров и пренебрегающих барьерными методами контрацепции. Кроме того, при раннем начале сексуальной жизни (в возрасте 14-18 лет) незрелый эпителий шейки матки обладает особой восприимчивостью к воздействию повреждающих агентов.
Факторы риска
К факторам риска по развитию рака шейки матки относят ослабление функции иммунной системы, курение, возраст старше 40 лет, диеты с малым содержанием фруктов и овощей, ожирение, недостаток витаминов А и С. Также доказано, что вероятность развития рака шейки матки увеличивается при длительном (свыше 5 лет) приеме оральных контрацептивов, многочисленных родах, частых абортах. Одним из факторов позднего обнаружения рака шейки матки является низкая медицинская культура, нерегулярное прохождение женщинами профилактических осмотров с исследованием мазка из цервикального канала на онкоцитологию.
К фоновым заболеваниям, предрасполагающим к развитию рака шейки матки, в гинекологии относят лейкоплакию (интраэпителиальную неоплазию, CIN), эритроплакию, кондиломы, полипы, истинную эрозию и псевдоэрозию шейки матки, цервициты.
Классификация
По гистологическому типу, в соответствии с двумя видами эпителия, выстилающего шейку матки, различают плоскоклеточный цервикальный рак с локализацией в эктоцервиксе (85-95%) и аденокарциному, развивающуюся из эндоцервикса (5-15%). Плоскоклеточный рак шейки матки, в зависимости от степени дифференцировки, может быть ороговевающим, неороговевающим и низкодифференцированным. К редким гистотипам рака шейки матки относятся светлоклеточная, мелкоклеточная, мукоэпидермоидная и др. формы. С учетом типа роста различают экзофитные формы рака шейки матки и эндофитные, встречающиеся реже и имеющие худший прогноз.
Для оценки распространенности в клинической гинекологии используются классификации рака шейки матки по двум системам: FIGO, принятой Международной федерацией акушеров и гинекологов, и ТNМ (где T – распространенность опухоли; N – вовлеченность регионарных лимфоузлов; M – наличие отдаленных метастазов).
Стадия 0 (FIGO) или Тis (ТNМ) расценивается как преинвазивный или внутриэпителиальный рак шейки матки (in situ).
Стадия I (FIGO) или T1 (ТNМ) — опухолевая инвазия ограничивается шейкой матки, без перехода на ее тело.
- I A1 (T1 А1) – микроскопически определяемый рак шейки матки с глубиной инвазии до 3 мм с горизонтальным распространением до 7 мм;
- I A2 (T1 А2) – прорастание опухоли в шейку матки на глубину от 3 до 5 мм с горизонтальным распространением до 7 мм.
- I B1 (T1 В1) – макроскопически определяемый цервикальный рак, ограниченный шейкой матки, либо микроскопически выявляемые поражения, превышающие IA2 (T1А), не превышающее в максимальном измерении 4 см;
- I B2 (T1 В2) — макроскопически определяемое поражение, превышающее в максимальном измерении 4 см.
Стадия II (FIGO) или T2 (ТNМ) характеризуется распространением рака за пределы шейки матки; нижняя треть влагалища и стенки таза интактны.
- II A (T2 А) – опухоль инфильтрирует верхнюю и среднюю треть влагалища или тело матки без прорастания параметрия;
- II B (T2 В) – опухоль инфильтрирует параметрий, но не доходит до стенок таза.
Стадия III (FIGO) или T3 (ТNМ) характеризуется распространением рака за пределы шейки матки с прорастанием параметрия до стенок таза либо вовлечением нижней трети влагалища, либо развитием гидронефроза.
- III A (T3 А) – опухоль захватывает нижнюю треть влагалища, но не прорастает в стенки таза;
- III B (T3 В) – опухоль переходит на стенки таза либо вызывает гидронефроз, или вторичное поражение почки.
Стадия IV А (FIGO) или T4 (ТNМ) характеризуется распространением рака шейки матки в смежные органы либо распространением за пределы таза. Стадия IV B (T4 M1) свидетельствует о наличии отдаленных метастазов.
Симптомы рака шейки матки
Клинические проявления при карциноме in situ и микроинвазивном раке шейки матки отсутствуют. Появление жалоб и симптоматики свидетельствует о прогрессировании опухолевой инвазии. Наиболее характерным проявлением рака шейки матки служат кровянистые выделения и кровотечения: межменструальные, постменопаузальные, контактные (после полового акта, осмотра гинекологом, спринцевания и т. д.), меноррагии. Больные отмечают появление белей — жидких, водянистых, желтоватого или прозрачного цвета влагалищных выделений, обусловленных лимфореей. При распаде раковой опухоли выделения принимают гноевидных характер, иногда имеют цвет «мясных помоев» и зловонный запах.
При прорастании опухоли в стенки таза или нервные сплетения появляются боли в животе, под лоном, в крестце в покое или во время полового акта. В случае метастазирования рака шейки матки в тазовые лимфоузлы и сдавливания венозных сосудов могут наблюдаться отеки ног и наружных гениталий.
Если опухолевая инфильтрация затрагивает кишечник или мочевой пузырь, развиваются нарушения дефекации и мочеиспускания; появляется гематурия или примесь крови в кале; иногда возникают влагалищно-кишечные и влагалищно-пузырные свищи. Механическая компрессия метастатическими лимфоузлами мочеточников приводит к задержке мочи, формированию гидронефроза с последующим развитием анурии и уремии. К общим симптомам рака шейки матки относятся общая слабость, повышенная утомляемость, лихорадка, похудание.
Диагностика
Основу раннего выявления микроинвазивного цервикального рака составляют регулярные онкопрофилактические осмотры с цитологическим исследование соскоба шейки матки. Пап-тест (мазок по Папаниколау) позволяет выявлять предраковые процессы, раковые клетки при преинвазивном росте опухоли. Схема обследования включает:
- Осмотр шейки матки в зеркалах. Визуальный гинекологический осмотр в ранней стадии позволяет обнаружить или заподозрить РШМ по внешнем признакам: изъязвлениям, изменению окраски шейки матки. В инвазивной стадии при экзофитном типе роста рака на поверхности шейки матки определяются фибринозные наложения, опухолевидные разрастания красноватого, белесоватого, розовато-серого цвета, которые легко кровоточат при прикосновении. В случае эндофитного роста цервикального рака шейка становится увеличенной, приобретает бочковидную форму, неровную бугристую поверхность, неравномерную розово-мраморную окраску. При ректо-вагинальном исследовании в параметрии и малом тазу могут определяться инфильтраты.
- Кольпоскопия. С помощью кольпоскопии при увеличении изображения в 7,5- 40 раз возможно более детально изучить шейку матки, обнаружить фоновые процессы (дисплазию, лейкоплакию) и начальные проявления рака шейки матки. Для исследования зоны трансформации эпителия используют проведение пробы с уксусной кислотой и Шиллер-теста (йодной пробы). Атипия при раке шейки матки выявляется по характерной извитости сосудов, менее интенсивному окрашиванию патологических йоднегативных очагов. При подозрении на рак шейки матки показано исследование опухолеассоциированного антигена плоскоклеточных карцином – онкомаркера SCC (в норме не превышает 1,5 нг/мл).
- Биопсия шейки матки. Кольпоскопия дает возможность выявить участок трансформации и произвести прицельную биопсию шейки матки для гистологического исследования забранных тканей. Ножевая биопсия шейки матки с выскабливанием цервикального канала обязательна при подозрении на цервикальный рак. Для определения степени инвазии рака производится конизация шейки матки – конусовидное иссечение кусочка тканей. Решающим и окончательным методом в диагностике рака шейки матки является морфологическая интерпретация результатов биопсии.
Дополнительно при раке шейки матки проводится УЗИ малого таза, позволяющее стадировать опухолевый процесс и планировать объем вмешательства. Для исключения прорастания опухоли в смежные органы и отдаленного метастазирования прибегают к выполнению УЗИ мочевого пузыря и почек, цистоскопии, внутривенной урографии, УЗИ брюшной полости, рентгенографии легких, ирригоскопии, ректоскопии. При необходимости пациентки с выявленным раком шейки матки должны быть проконсультированы урологом, пульмонологом, проктологом.

Лечение рака шейки матки
Хирургическое лечение
Все операции при раке шейки матки делятся на органосохраняющие и радикальные. Выбор тактики зависит от возраста женщины, репродуктивных планов, распространенности онкопроцесса. В онкогинекологии применяется:
- Органосохраняющая тактика. При преинвазивном раке у молодых женщин, планирующих деторождение, выполняются щадящие вмешательства с удалением начально измененных участков шейки матки в пределах здоровых тканей. К таким операциям относят конусовидную ампутацию (конизацию) шейки матки, электрохирургическую петлевую эксцизию, высокую ампутацию шейки матки. Экономные резекции при раке шейки матки позволяют соблюсти онкологическую радикальность и сохранить репродуктивную функцию.
- Радикальная тактика. При более выраженных изменениях и распространенности опухолевого процесса показано удаление матки с транспозицией яичников (выведением их за пределы таза) или с овариэктомией. При раке шейки матки в стадии I B1 стандартным хирургическим объемом является пангистерэктомия – экстирпация матки с аднексэктомией и тазовой лимфодиссекцией. При переходе опухоли на влагалище показано проведение радикальной гистерэктомии с удалением части влагалища, яичников, маточных труб, измененных лимфоузлов, парацервикальной клетчатки.
Противоопухолевое лечение
Хирургический этап лечения рака шейки матки может сочетаться с лучевой или химиотерапией, либо с их комбинацией. Химио- и радиотерапия могут проводиться на дооперационном этапе для уменьшения размеров опухоли (неоадъювантная терапия) или после операции для уничтожения возможно оставшихся опухолевых тканей (адъювантная терапия). При запущенных формах рака шейки матки выполняются паллиативные операции – выведение цистостомы, колостомы, формирование обходных кишечных анастомозов.
Прогноз
Лечение рака шейки матки, начатое на I стадии, обеспечивает 5-летнюю выживаемость у 80-90% пациенток; при II ст. выживаемость через пять лет составляет 60-75%; при III ст. — 30-40%; при IV ст. – менее 10%. При осуществлении органосберегающих операций по поводу рака шейки матки шансы на деторождение сохраняются. В случае проведения радикальных вмешательств, неоадъювантной или адъювантной терапии фертильность полностью утрачивается.
При выявлении рака шейки матки при беременности, тактика зависит от сроков гестации и распространенности опухолевого процесса. Если срок гестации соответствует II-III триместру, беременность возможно сохранить. Ведение беременности при раке шейки матки осуществляется под повышенным медицинским наблюдением. Методом родоразрешения в этом случае обычно служит кесарево сечение с одновременным удалением матки. При сроке гестации менее 3-х месяцев производится искусственное прерывание беременности с немедленным началом лечения рака шейки матки.
Профилактика
Основной профилактической мерой рака является массовый онкологический скрининг с помощью цитологического исследования соскобов с шейки матки и из цервикального канала. Обследование рекомендуется начинать после начала половой жизни, но не позднее возраста 21 года. В течение первых двух лет мазок сдается ежегодно; затем, при отрицательных результатах – 1 раз в 2-3 года.
Профилактика рака шейки матки требует раннего выявления и лечения фоновых заболеваний и половых инфекций, ограничения числа сексуальных партнеров, использования барьерной контрацепции при случайных половых связях. Пациенткам групп риска необходимо прохождения осмотра гинеколога не реже 1 раза в полгода с проведением расширенной кольпоскопии и цитологического мазка. Девочкам и молодым женщинам в возрасте от 9 до 26 лет показано проведение профилактической вакцинации против ВПЧ и рака шейки матки препаратами Церварикс или Гардасил.
Рак шейки матки – самые современные методы диагностики и лечения

Рак шейки матки является распространенным онкологическим заболеванием. Отсутствие симптоматики на ранних этапах значительно усложняет диагностику патологии. Рассмотрим подробнее болезнь, назовем основные признаки рака шейки матки, причины и методы терапии.
Рак шейки матки – причины возникновения
При обнаружении такого заболевания, как рак шейки матки, причины его развития установить проблематично. Врачи начинают процесс со сбора анамнеза, исключения предрасполагающих к онкологии заболеваний репродуктивной системы. Среди факторов, провоцирующих развитие рака, онкологи называют:
- венерические заболевания: гонорея, сифилис, хламидиоз, герпес половых органов;
- длительная терапия гормонсодержащими препаратами;
- использование гормональных контрацептивов;
- ранние половые связи;
- частая смена половых партнеров – ведет к изменениям во влагалищной микрофлоре, в результате чего происходят изменения на клеточном уровне;
- протеиновые компоненты мужской спермы могут провоцировать изменение клеточных структур шейки матки.
Рак шейки матки – группа риска
Врачи выделяют группу риска – женщин, чья репродуктивная система чаще подвергается онкологическим процессам. Среди таковых:
- Носители вируса папилломы человека. Рак шейки матки и ВПЧ онкологи всегда рассматривают как неразрывные процессы. Непосредственно изменения на клеточном уровне, вызываемые данным вирусом, являются пусковым механизмом для развития рака шейки.
- Редко проходящие профосмотры. Отсутствие цитологии мазка зачастую становится причиной поздней диагностики заболевания. Врачи рекомендуют проходить его 1 раз в год.
- Женщины с ослабленной иммунной системой, сниженным местным иммунитетом. Так, вероятность развития онкологии повышается у пациентов принимающих иммунодепресанты.
- Женщины старше 40. Статические исследования показали учащение случаев онкологии у женщин климактерического возраста. Непосредственно гормональные изменения данного периода могут вызвать нарушение структуры эпителиальной ткани шейки.
- Ведущие беспорядочную половую жизнь. Вероятность инфекций повышается.
- Имеющие несколько детей с малой разницей в возрасте. Репродуктивной системе необходимо время для восстановления. Происходящие при родах травмы провоцируют присоединение инфекций и развитие воспалительных процессов, которые могут вызывать изменения в шейке на клеточном уровне.

Рак шейки матки – виды
Данный тип онкологии имеет несколько классификаций. В их основе лежит не только тип поражения ткани, клеточных структур, но и локализация патологического процесса. Так в зависимости от расположения первичного очага опухоли выделяют:
- рак влагалищной части шейки;
- рак непосредственно цервикального канала.
В зависимости от типа поражения клеточных структур выделяют:
- Плоскоклеточный рак шейки матки. Данный тип патологии составляет 80 % всех случаев онкологических заболеваний шейки. При данном типе происходит поражение клеток эпителиальной ткани шейки, которые изменяют свою структуру, форму. При этом они увеличиваются в размерах, но не выходят за границы тканей шейки.
- Инвазивный рак шейки матки. Данная форма патологии характеризуется распространением опухолевидных очагов в другие органы и ткани. Происходить это может гематогенным (через кровь) и лимфогенным (через лимфу) путем. Сначала поражаются лимфоузлы расположенные в области мочеполовых органов. По мере прогрессирования, заболевание распространяется и через кровь, поражая отдаленные органы и системы.
Принято выделять 2 стадии последнего заболевания:
- Микроинвазивный рак – клеточные изменения фиксируются на границе эпителия и соединительной ткани. Метастазы, проникающие в строму локализуются на глубине не больше 3 мм, закупорки лимфатических сосудов не отмечается;
- Инвазивный – опухоль проникает в ткани на глубину больше 3 мм, формируются сгустки, состоящие из перерожденных клеток, имеются повреждения местных региональных лимфатических узлов, формируются отдаленные метастазы.
Рак шейки матки – стадии
Рак шейки матки, классификация которого описана выше, начинает развиваться из клеток определенного вида ткани. При этом процесс быстро прогрессирует, вовлекая за собой соседние органы и ткани. Непосредственно по этим признакам выделяют и стадии патологии. Для каждой характерна своя клиническая картина, симптоматика. Всего в течение патологии принято выделять 4 стадии.
Рак шейки матки – 1 стадия
Рак шейки матки 1 степени характеризуется строгой локализацией, имеет четкие границы образований. При характеристике данной стадии онкологического процесса, врачи говорят о следующих особенностях патологии:
- опухоль не выходит за пределы шейки;
- цитологические изменения выражены слабо и диагностируются только микроскопически;
- метастазы могут выходить в полость цервикального канала на 3-5 мм;
- размер опухоли меньше 4 см.

Рак шейки матки – 2 стадия
Вторая стадия рака шейки матки характеризуется выходом злокачественных клеток за границы шейки и тела матки. При этом, поражения органов малого таза и нижней части влагалища не происходит. Патологические клетки полностью поражают параметрий. Метастазы могут проникать в околоматочное пространство. Диагностируются они инструментальными методами, позволяющими установить количество, размеры и локализацию очагов опухоли.
Рак шейки матки – 3 стадия
Рак шейки матки, третья стадия характеризуется поражением опухолью органов малого таза, придатков. При распространении метастаз на другие органы и системы, происходит нарушение их функционирования. Нередко новообразования обнаруживается на наружных стенках малого таза, нижней трети влагалища. При комплексном обследовании пациенток, отмечаются нарушения в почках, снижение их функции.
Рак шейки матки – 4 стадия
На данном этапе патологического процесса рак шейки матки, метастазы присутствуют практически во всех органах малого таза: мочевой пузырь, кишечник, придатки. Развивается рак шейки и матки. При дальнейшем прогрессировании патологии процесс переключается на регионарные лимфатические узлы. Вместе с кровью очаги измененных клеток могут попадать и в отдаленные системы организма. Нередко при диагностике метастазы обнаруживают в головном мозге, легких, печени.
Рак шейки матки – симптомы и признаки
При таком онкологическом заболевании, как рак шейки матки, симптомы длительное время отсутствуют. Это объясняет диагностику патологии зачастую при 2 степени нарушения. По статистике, от начала процесса до появления симптомов может пройти несколько лет. При наличии у пациенток фоновых заболеваний репродуктивной системы, симптоматика проявляется в болях нижней части живота, пояснице. При этом женщина может отмечать патологические выделения, имеющие кровянистый характер и несвязанные с менструацией. К фоновым патологиям относятся, сопровождающим рак, относят:
- эрозия шейки;
- лейкоплакия;
- различного рода деформации шейки после родов.
Что касается симптоматики, сопровождающей рак шейки матки, то существующие проявления можно условно поделить на общие и специфические. К первым относятся:
- частые головокружения, бледность кожных покровов, обмороки;
- сухость кожных покровов;
- избыточная потливость;
- постоянная слабость;
- повышение температуры тела;
- снижение массы тела.
Симптоматика заболевания разнообразна, и зависит от степени распространения патологического процесса. К специфическим признакам онкологии шейки, относятся:
- Кровянистые выделения. Они могут быть, как контактными (после полового акта), так и беспричинными. Объем их может варьироваться. На поздних стадиях заболевания, из-за присоединения инфекции, они имеют неприятный запах.
- Боли в спине, нижней части живота и поясничной области.
- Отеки нижних конечностей, из-за повреждения метастазами кровеносных сосудов.
- Нарушение выделительной функции – изменение характера стула, образование свищей.

Рак шейки матки – диагностика
Основу диагностических мероприятий составляют инструментальные методы. Определение заболевания начинают с тщательного сбора анамнеза. После этого назначается ряд исследований, среди которых:
- кольпоскопия – помогает определить состояние стенок влагалищного свода, шейки и полости матки;
- цитологическое исследование материала – с поверхности слизистой шейки забирают образец материала и микроскопируют;
- биопсия – исследование структуры, морфологии, строения клеток забранных с поверхности шейки;
- гистологическое исследование – помогает определить стадию патологии;
- УЗИ – определяет размер и место локализации образований, их количество.
При такой патологии, как рак шейки матки, МРТ используют для обнаружения крошечных новообразований. Опытные врачи могут определить точную локализацию процесса, его этапа и степень поражения клеточных структур. Данная методика имеет второстепенное значение, применяется непосредственно для получения общей картины заболевания, когда факт онкологии подтвержден.
Виден ли на УЗИ рак шейки матки?
Рак шейки матки на УЗИ на начальных стадиях выявить не удастся. Данный процесс происходит на клеточном уровне. Даже при большом увеличении установить его невозможно. Данный метод аппаратного исследования применяется при уже диагностированном онкологическом процессе. С его помощью можно установить точную локализацию и размер образования, осмотреть близлежащие органы на наличие метастаз.
Лечится или нет рак шейки матки?
При таком заболевании, как рак шейки матки, лечение подбирается индивидуально. Алгоритм терапевтического процесса напрямую связан со стадией патологии, выраженностью симптоматики, наличием сопутствующих заболеваний. Основу терапии составляют:
- хирургические вмешательства;
- лучевая терапия;
- химиотерапия.
Нередко для эффективности врачи используют сочетание нескольких методик. При этом результат проводимого лечения зависит от:
- стадии онкологии;
- возраста пациентки;
- наличия сопутствующих заболеваний репродуктивной системы.

Рак шейки матки – прогноз
Онкологические процессы трудно подаются терапии. При таком заболевании, как рак шейки матки, прогноз выживаемости делается на основании стадии патологического процесса, состояния лимфоузлов, объема опухоли и глубины инвазивных нарушений. Так после радикальной гистерэктомии и лимфаденэктомии средняя продолжительность жизни составляет 5 лет. При этом 80-90 % пациенток не имели пораженных опухолью лимфоузлов. Среди пациенток с метастазами в малом тазу, только 50-75 % женщин живут более 5 лет.
Рак шейки матки – профилактика
Профилактические мероприятия по возникновению онкологии в репродуктивной системе включают проведение вакцинации и соблюдение определенных правил. Так прививка от рака шейки матки помогает снизить вероятность развития заболевания, путем подавления активности вируса папилломы – главной причины рака. При вакцинации используют препараты:
- Гардасил;
- Церварикс.
Среди других профилактических мероприятий стоит выделить:
- плановые скрининговые обследования для женщин, начиная с 21-25 лет;
- нормализация обменных процессов;
- соблюдение верности одному партнеру.
Жизнь после рака шейки матки
Полностью ликвидировать рак шейки матки возможно только при соблюдении рекомендаций и назначений врачей и своевременном начале терапии. Многим женщинам удается вернуться к прежнему образу жизни. Однако планировать беременность после рака шейки матки врачи не рекомендуют. Гормональные изменения, происходящие при этом, могут спровоцировать рецидив, возобновление патологических изменений в клеточных структурах эпителия шейки матки.
Рак шейки матки 1, 2, 3 и 4 стадии: симптомы, лечение

Запишитесь на прием к гинекологу и мы решим вопрос вместе!
Рак шейки матки: виды
Злокачественное новообразование, в частности рак шейки матки, никогда не возникает неожиданно (в среднем для развития цервикального онкологического заболевания требуется от 5 до 12 лет). Как правило, до появления атипических клеток на шейке матки всегда будут фоновые патологические процессы, к которым относятся:
- эрозия шейки матки;
- эрозированный эктропион;
- хронический цервицит;
- лейкоплакия;
- дисплазия шейки матки.

По степени распространения различаются:
Причины появления рака шейки матки
Основной и наиболее значимый причинный фактор — папилломавирусная инфекция. Доказано, что длительное нахождение вируса папилломы человека (ВПЧ) в цервикальных клетках приводит к возникновению дисплазии, а затем и злокачественному перерождению клеток на шейке матки. Разновидностей папилломавируса много, но наиболее значимы ВПЧ 16 и 18 типа, которые являются причиной около 70 % всех цервикальных опухолей.
Помимо этого, для появления злокачественного перерождения клеток покровного эпителия шейки матки большое значение имеют следующие факторы:
- выраженные и длительные гормональные нарушения в женском организме;
- частые инфекционные болезни влагалища и шейки (вагинит, цервицит, вагиноз);
- травматическое повреждение шеечных тканей во время диагностических обследований, хирургических манипуляций и в родах;
- выраженная сексуальная активность с ранним началом половой жизни и большим количеством партнеров;
- табакокурение (никотин и другие канцерогены способны накапливаться в цервикальной слизи, способствуя появлению предраковых изменений в шейке матки);
- длительное снижение иммунной защиты у женщины, связанное с тяжёлыми болезнями, частыми беременностями и нездоровым образом жизни.
Вирус папилломы человека является важным, но не обязательным фактором возникновения рака шейки матки. Наличие ВПЧ высокого онкогенного риска вовсе не является приговором: при отсутствии дополнительных факторов и при правильном лечении опухоль может и не возникнуть. Однако во всех случаях при обнаружении цервикального рака врач найдёт папилломавирусную инфекцию.
Рак шейки матки: признаки и симптомы
К сожалению, типичная симптоматика онкологического процесса (вагинальные бели, кровянистые выделения, боли в области малого таза) возникает при запущенных формах рака шейки матки, когда возможности для полного излечения резко снижены. Поэтому крайне важным является раннее выявление атипических и предраковых клеток в эпителии шейки матки.
При дисплазии, преинвазивном раке и 1-й стадии цервикальной опухоли могут полностью отсутствовать какие-либо проявления болезни. По мере роста опухолевого новообразования обязательно появятся полностью или частично следующие симптомы:
- увеличение количества неприятных влагалищных выделений (грязноватых, сукровичных, с запахом), которые будут постоянно беспокоить женщину;
- не связанные с месячными нерегулярные кровянистые выделения разной степени выраженности (от кровомазанья до обильного кровотечения);
- появление крови при любом вагинальном контакте (осмотре врача, половом акте);
- болевые ощущения в нижней части живота или в области поясницы, отдающие в ногу или крестец;
- разнообразные проблемы при дефекации и мочеиспускании.
Диагностика рака шейки матки
Своевременное обнаружение предраковых изменений на шейке — вполне реальный и наиболее эффективный метод успешной борьбы с раком шейки матки, применяемый во всех женских консультациях.
Отличный вариант массовой диагностики — взятие цервикального мазка специальной цитощёткой для выявления атипических клеток. Онкоцитологический мазок является стандартом при любом профилактическом гинекологическом осмотре женщины. Недостаток методики — низкая диагностическая эффективность (выявляемость предраковых изменений клеток не превышает 60%). Однако при правильном заборе шеечного материала и массовом использовании цервикального скрининга вероятность своевременного выявления предрака очень велика. К примеру, в Швеции каждая женщина после 23 лет 1 раз в 3 года получает письменное уведомление по почте о необходимости обследования. Широкий охват онкоцитологией стал причиной того, что в Швеции самая низкая заболеваемость раком шейки матки.
Информативность скрининга резко возрастает при использовании автоматизированной жидкостной цитологии. Врач специальной щёткой забирает клеточный материал с шейки и погружает в специальную консервирующую жидкость. Это позволяет сохранить абсолютно все цервикальные эпителиальные клетки для лабораторного исследования. Кроме этого, дальнейшая работа с цитопрепаратом проводится с помощью компьютерной обработки, что значительно повышает эффективность и точность диагностики.

Стандартным и обязательным методом выявления изменений на шейке является визуальный осмотр с помощью оптического прибора — кольпоскопа. Применение специальных растворов помогает врачу выявить и прицельно рассмотреть подозрительные участки на шейке. В некоторых случаях при подозрении на внутрицервикальную локализацию опухоли используется цервикоскопия с визуальной оценкой цервикального канала.
Оптимальный метод обнаружения предрака и рака шейки матки — взятие небольшого кусочка тканей для гистологического исследования. Чаще всего врач во время проведения кольпоскопии прицельно возьмёт биопсийный материал из наиболее подозрительного участка шейки матки. Для выявления внутришеечного рака надо выполнить выскабливание цервикального канала. Гистологическая оценка тканей является наиболее точной диагностикой рака шейки матки.
Рак шейки матки 1, 2, 3 и 4 стадии: лечение
Все методики терапии дисплазии и преинвазивного рака можно разделить на 2 разновидности:
- деструктивные методы, с помощью которых выполняется разрушение измененных тканей (диатермокоагуляция, криодеструкция, радиоволновая терапия, лазеротерапия);
- хирургические, когда врач удаляет наружную часть шейки матки (радиоволновая хирургия, лазерная эксцизия, ножевая конизация).
Учитывая вирусный характер опухолевого процесса, прекрасный лечебный эффект обеспечивает фотодинамическая терапия (ФДТ). В основе метода — способность некоторых лекарственных препаратов накапливаться в опухолевых клетках и при воздействии определённого источника света разрушать патологические участки.
Перспективный вариант лечения — противовирусные и иммуномодулирующие методики терапия. Зачастую при обнаружении ВПЧ и наличии атипических клеток проведение схемы медикаментозного лечения может обеспечить сохранение репродуктивных органов, что крайне важно для молодых женщин.
При доказанной злокачественной опухоли в шейке матки в зависимости от стадии применяются следующие варианты лечения:
- хирургическое удаление;
- лучевое воздействие;
- комбинированные методы.

При 1 стадии и carcinoma in situ у женщин старше 50 лет надо выполнять радикальную операцию.
При 2 и 3 стадии чаще всего используется комбинированная методика:
- предварительное облучение опухоли;
- хирургическая операция (экстирпация матки с придатками);
- послеоперационная лучевая терапия.
При 4 стадии проводится лучевое и симптоматическое лечение.
Полное излечение от рака шейки матки возможно только при раннем обнаружении опухоли. Радикальная операция или конизация шейки при дисплазии и преинвазивном раке в абсолютном большинстве случаев приводят к полному выздоровлению.
Злокачественное перерождение покровного или цервикального эпителия угрожает здоровью и жизни женщины. Лучший вариант профилактики — посещение врача-гинеколога не менее 1 раза в 2 года. Цервикальный скрининг желательно проходить не менее 1 раза в год. При выявлении любых атипических клеток потребуется проведение расширенного обследования (жидкостная онкоцитология, кольпоскопия, биопсия). В зависимости от степени поражения онкологическим процессом возможны консервативные и радикальные методы лечения. После любого вида терапии врачебное наблюдение должно быть длительным.
Все методы лечения предоставляются по разумным ценам и обеспечивают качество высшего класса! Мы заботимся о вашем здоровье!
Профилактика рака шейки матки
Для предотвращения и снижения риска возникновения злокачественного новообразования шейки матки надо следовать следующим рекомендациям:
- отказ от курения;
- соблюдение правил половой гигиены (постоянное использование презерватива, моногамный брак, своевременное лечение вагинальных инфекций);
- прививка против ВПЧ у девочек до начала половой жизни;
- коррекция гормональных нарушений;
- регулярное наблюдение у гинеколога с ежегодным цитологическим скринингом;
- поддержание и укрепление иммунной защиты;
- своевременное лечение фоновых болезней шейки;
- обязательные курсы противовирусного лечения при обнаружении папилломавируса высокого онкогенного риска;
- применение современных высокоэффективных методов терапии при обнаружении дисплазии и преинвазивного цервикального рака.

Кровотечение является частым симптомом полипа шейки матки. Иногда именно из-за усиления продолжительности и обильности кровяных выделений женщина обращается к врачу-гинекологу, который диагностирует заболевание.

Миома матки и эндометриоз считаются самыми распространенными заболеваниями женской половой системы. Их возникновение всегда связано с нарушениями в соотношении гормонов, отвечающих за деятельность репродуктивной системы.

Опущение матки характеризуется перемещением органов женской системы репродукции в сторону выхода из влагалища. Бывает 4 стадии развития этой патологии, которая может способствовать выпадению органа.

Большинство гинекологов склоняются к мнению, что на повышение уровня эстрогенов и прогестерона влияют стрессы, несбалансированное питание, ожирение.

Возможность самостоятельного зачатия малыша и благоприятного его вынашивания при патологии, связанной со смещением органов репродукции, зависит от степени выявленного патологического процесса.
Рак шейки матки
Рак шейки матки относится к онкологическим патологиям. Он образуется из слизистой в месте перехода цервикального канала к влагалищу. Чаще эта коварная болезнь поражает женщин в возрасте от 35 лет. Она занимает второе место по частоте диагностирования после новообразований молочной железы. Ежегодно в мире насчитывается до полмиллиона новых случаев.

Причины развития рака
Отчего бывает этот недуг, пока неизвестно. Специалисты выделяют лишь факторы, которые могут стать предрасполагающими к нему:
- ВПЧ – наибольшей онкогенностью обладают 16, 18, 45 и 46-й типы, реже перерождаются в рак 31, 33, 51, 52 и 58-й;
- длительный прием гормональных противозачаточных препаратов без контроля врача;
- случаи заболевания раком этого вида у близких родственников;
- большое количество сексуальных партнеров;
- раннее начало половой жизни;
- аборты, внутриматочные вмешательства, роды с травмированием шейки матки;
- частое употребление алкоголя и курение;
- пренебрежение личной гигиеной.
Обычно наблюдается сразу несколько факторов, провоцирующих манифестацию болезни. Поэтому для профилактики необходимо учитывать сразу множество аспектов жизни женщины.
Симптомы
Заподозрить начало заболевания бывает сложно, так как оно зачастую протекает скрыто. Первые признаки появляются лишь на 3–4-й стадии, когда вероятность полностью вылечить патологию значительно снижается. Пациенты в это время отмечают следующие симптомы:
- общую слабость и утомляемость при обычных нагрузках в течение дня;
- резкую и необъяснимую потерю веса;
- повышенную температуру тела (до 38 градусов);
- обильные белые выделения из влагалища с неприятным запахом;
- кровянистые выделения, не связанные с менструальным циклом. Они могут возникать после гинекологического осмотра, сексуального контакта или начинаться сами по себе;
- боли в малом тазу;
- затруднения с мочеиспусканием и дефекацией;
- отеки рук и ног;
- потливость.
При появлении любых настораживающих признаков необходимо обязательно обращаться к лечащему врачу.
Стадии заболевания
Рак шейки матки в своем развитии проходит несколько этапов.
Нулевая стадия. Характеризуется формированием патологических клеток. Пока процесс затрагивает лишь поверхностный слой цервикального канала. Заметить опухоль при обычном осмотре невозможно;
Первая стадия. Врач наблюдает новообразование, которое может достигать 3–40 мм. Онкологические клетки поражают нижние эпителиальные слои, но симптомов у женщины пока нет.
Вторая стадия. Опухоль вырастает до 60 мм и достигает матки, при осмотре ее можно легко визуализировать. Некоторые больные отмечают у себя незначительные настораживающие симптомы.
Третья стадия. Опухоль доходит до влагалища, лимфатических узлов и малого таза. В результате у пациентов плохо отходит моча, наблюдаются проблемы с дефекацией, возникают регулярные боли. Метастазы пока не затрагивают отдаленные органы;
Четвертая стадия. Сопровождается явным ухудшением самочувствия, поскольку интенсивно происходит метастазирование. Такую опухоль уже невозможно удалить с помощью операции. Больным предлагается только паллиативное лечение, которое повышает качество их жизни.
Прогноз напрямую зависит от степени запущенности рака. Опухоль переходит на следующую стадию примерно за два года.
Типы рака
Предраковым состоянием считается дисплазия, которая подразделяется на три степени. Патология, которая характеризуется минимальным прорастанием клеток в близлежащие ткани, называется «рак in situ». Чаще всего речь идет о плоскоклеточном раке. Он бывает следующих подтипов:
- сосочковый;
- лимфоэпителиомоподобный;
- переходный;
- бородавчатый;
- ороговевающий;
- неороговевающий;
- базалоидный.
Железистый тип рака называется аденокарциномой. Она может бывать эндометриоидной, серозной, муцинозной, мезенефральной и др. Реже встречаются карциномы, саркомы, мелкоклеточный рак.
По направленности распространения клеток можно выделить:
- неизвазивный рак – шейка поражается с небольшой скоростью и хорошо лечится;
- микроинвазивный – онкологические клетки склонны к метастазированию;
- экзофитный – болезнь распространяется по направлению к влагалищу, матке и яичникам;
- эндофитный – патология формируется в цервикальном канале, а внешне напоминается язву, кровоточащую при контакте, раковые клетки в дальнейшем поражают матку.
Диагностика
Для выявления такого рака применяется комплекс инструментальных методов:
Кольпоскопия. Шейку матки врач осматривает с помощью специального прибора – кольпоскопа. Он оснащен несколькими увеличительными стеклами, что позволяет увидеть измененные участки с патологическим строением. Процедура занимает несколько минут. Она считается высокоинформативной, поскольку гинеколог может при необходимости детально изучить зону, подозрительную на онкологическое новообразование. Кольпоскопия безопасна и безболезненна. Однако есть и несколько ограничений для ее проведения:
- менструация и любые кровянистые выделения из половых путей;
- 4 недели после аборта;
- 6–8 недель после родов;
- 2–3 месяца после операции на шейке матки;
- воспалительный процесс в половых органах с обильными выделениями.
Гистероскопия. Процедура проводится амбулаторно под перидуральным или общим наркозом. Во время нее с помощью гистероскопа исследуется состояние цервикального канала. Аппарат представляет собой фиброоптический зонд, который вводится во влагалище пациентки. При необходимости из осматриваемых тканей берется биологический материал для анализа в лаборатории.
Ультразвуковое исследование органов малого таза. Проводится в том случае, когда для инвазивных методов есть противопоказания или появилась необходимость в дополнительном обследовании. УЗИ бывает трех видов:
- трансректальное – осуществляется через прямую кишку, предварительно нужно очистить кишечник посредством клизмы;
- трансвагинальное – не требует особой подготовки;
- трансабдоминальное – для проведения необходим наполненный мочевой пузырь, поэтому следует выпить 1–2 литра жидкости.
Во время исследования врач видит на мониторе показания с датчика: структуру шейки, ее проходимость и т. д. Заподозрить онкологию позволяет изменение формы органа, неровности в строении и отклонение от матки.
Цистоскопия с ректоскопией. Считается вспомогательным методом, который актуален для определения метастазов в организме на четвертой стадии болезни. Цистоскопия помогает выявлять патологические очаги в мочевом пузыре и других смежных органах. Ректоскопия направлена на определение вторичной опухоли в прямой кишке. Впоследствии исследования можно повторить для отслеживания динамики лечения.
Также на последних стадиях рака могут применяться КТ, МРТ, рентген и другие методы диагностики.
Анализы на рак шейки матки
Анализ на онкомаркеры. Для него необходимо сдать кровь из вены на антиген SCC. Чем больше будет его содержание, тем теоретически в более запущенной стадии находится болезнь. Однако этот метод не считается полностью достоверным. Показатель порой повышается по другим, не связанным с онкологическими патологиями причинам. Это могут быть нарушения в работе дыхательной системы, органов малого таза и пр.
Жидкостная цитология. Для данной процедуры также берется мазок с шейки матки специальной щеточкой при плановом посещении врача. Анализ позволяет определить опухоль, не спутав ее с другими состояниями, на ранних стадиях. Среди достоинств этого метода безопасность и безболезненность для пациентки. Узнать результат можно уже через неделю. Лаборатория дает заключение о размере и виде клеток, схеме их расположения. Гинекологи рекомендуют проводить манипуляцию 1–2 раза в год, чтобы вовремя выявить болезнь. Внепланово анализ может назначаться в нескольких случаях:
- планирование беременности;
- сбой менструального цикла;
- смена полового партнера;
- выявление кондиломы и других фоновых заболеваний, при которых возможно развитие рака;
- патологические выделения;
- визуальные изменения на органе и др.
Анализ на вирус папилломы. Для сбора биологического материала из цервикального канала специалист использует мягкую одноразовую щеточку. После нескольких круговых движений на ней остается слущенный эпителий, который переносится на стекло и отправляется в лабораторию. Щеточка также исследуется на содержание вируса.
Биопсия шейки матки. При данной манипуляции врач берет кусочек шейки матки на исследование под микроскопом с помощью специальных инструментов: радионожа, скальпеля, кюретки, петлевидного манипулятора и др. Производится это во время кольпоскопии или гинекологического осмотра при подозрении на злокачественное перерождение клеток. Анестезия во время забора биоматериала обычно не осуществляется, так как болезненные ощущения у женщин не сильно выражены. Назначается биопсия лишь по серьезным показаниям, но и информативность у нее очень высока.
Как подготовиться к анализам
Для того чтобы получить достоверный результат, необходимо грамотно подготовиться к процедуре:
- избегать сексуальных контактов за 2–3 дня до предполагаемых манипуляций;
- не делать спринцеваний;
- не применять средства интимной гигиены, содержащие антибактериальные вещества;
- отменить прием мазей и свечей, вводимых во влагалище;
- за 3–4 дня перестать использовать тампоны;
- по назначению врача следует прекратить принимать противозачаточные препараты и антибиотики.
Лечение
Назначаемое лечение напрямую зависит от стадии заболевания. Современная онкология применяет несколько методов:
Хирургическое вмешательство. Может включать как устранение пораженных клеток с шейки, так и полную кастрацию с удалением матки и придатков. Опухоль иссекается вместе с соседними здоровыми тканями. К сожалению, при запущенных стадиях процесса операция не может блокировать метастазирование. Обычно после хирургического вмешательства с целью устранения первичного новообразования развитие метастазных клеток ускоряется. Операция эффективна лишь на начальных стадиях рака. Сегодня она может проводиться с помощью:
- традиционных холодных инструментов и оборудования;
- радиочастотного ножа;
- ультразвукового или лазерного луча.
Современные методы снижают риск возникновения кровотечения, так как запаивают сосуды.
Лучевая терапия, или радиотерапия. Проводится для того, чтобы уменьшить новообразование в размерах и впоследствии убрать его оперативным путем или же после удаления матки для уничтожения оставшихся онкологических клеток. На очаг опухоли направляется поток ионизированных радиоактивных частиц с помощью специального прибора – медицинского ускорителя. Для лечения шейки матки могут применяться разные виды излучения:
- гамма;
- бета;
- рентгеновское;
- нейтронное;
- пучки элементарных частиц.
Лучевая терапия имеет множество побочных эффектов: от атрофии влагалища до бесплодия.
Химиотерапия. Для лечения назначаются препараты, которые разрушают раковые клетки и купируют их деление. Они обладают способностью мешать дупликации ДНК. Однако этот метод сопровождается множеством осложнений и тяжелых последствий, повреждая в том числе и здоровые ткани.
Криотерапия. На пораженную шейку матки воздействуют холодом, который производится жидким азотом и аргоном. Это приводит к разрушению патологического новообразования, так как оно обезвоживается из-за ограничения кровотока и изменения показателя рН.
Оптимальный метод подбирает лечащий врач в зависимости от вида рака, возраста женщины, ее планов на деторождение и других нюансов.
Профилактика
К профилактическим мерам можно отнести регулярное посещение врача-гинеколога (не реже раза в год). Это позволяет своевременно провести скрининг на онкологическое перерождение клеток шейки. Также желательно сохранять верность своему партнеру, чтобы не заразиться вирусными и бактериальными инфекциями, передающимися половым путем. Если же случайный контакт все же произошел, необходимо пользоваться презервативом. Барьерный метод контрацепции снижает вероятность попадания в женский организм вируса папилломы и возбудителей венерических заболеваний, которые часто бывают фоновыми состояниями при развитии рака. Профилактикой служит также прививка против папиллома-вируса. Ее рекомендуется делать девочкам в подростковом возрасте. Сохранить репродуктивные функции помогает и отказ от курения и алкогольных напитков. Помимо этого, следует принимать гормональные контрацептивы исключительно после консультации с врачом.

Прогноз
Однозначно ответить на вопрос, сколько живут больные раком шейки матки, невозможно. Чем раньше была обнаружена болезнь и проведено адекватное лечение, тем выше шансы на выздоровление или стойкую ремиссию. Также большое значение имеет стадия заболевания.
Диагностика и лечение рака шейки матки

- Статистические данные
- Предпосылки для формирования рака шейки матки
- Стадии рака
- Симптомы
- Как определить болезнь
- Плоскоклеточный рак, или аденокарционома
- Лечение
- Можно ли избежать онкологии?
- Вывод

Рак шейки матки при своевременной диагностике хорошо поддается лечению
Статистические данные
Статистика показывает, что заболевание чаще появляется у женщин в период между 35 и 55 годами. При этом к патологическим изменениям склонны пациентки, имеющие в анамнезе травмы и повреждения вагинальной части цервикального канала.
Каждый год количество женщин с впервые диагностированными онкологическими заболеваниями половых органов возрастает на полмиллиона. Одним из определяющих моментов является расовая принадлежность – у латиноамериканок симптомы заболевания появляются в два раза чаще, чем у женщин-европеек.
При обнаружении патологии важно не опускать руки, так как своевременное лечение приводит к полному выздоровлению у 9 женщин из 10. Случаи летального исхода объясняются поздним обращением за помощью, длительным игнорированием симптомов болезни и отказом от предложенных методов коррекции.
Предпосылки для формирования рака шейки матки
Опухоль вагинальной части цервикального канала чаще появляется у пациенток, которые являются носителем вируса папилломы человека (ВПЧ). Возбудитель имеет разные штаммы и легко передается от одного партнера к другому. Заражение происходит при бытовом контакте, поцелуе, интимной близости – зависит от типа вируса. Для мужчин данный возбудитель обычно не представляет опасности. Однако у женщин он может стать причиной рака. Проникая в организм человека, возбудитель попадает в клетки, меняя их ДНК. Со временем это приводит к мутации. На месте пораженных клеток появляются опухолевые, которые начинают быстро делиться. В результате формируется злокачественное новообразование.
Есть предположение, что вирус папилломы человека способен передаваться даже при защищенном половом контакте. Однако данное мнение не имеет под собой доказательной базы, поэтому остается лишь предположением.
Специалисты выделяют и другие причины рака:
- беспорядочная половая жизнь;
- начало половых отношений ранее 18 лет;
- вредные привычки, вызывающие интоксикацию организма;
- дисплазия, вызванная врожденной эктопией;
- заболевания аутоиммунного характера;
- половые инфекции;
- травмы шейки при родах, абортах, диагностических выскабливаниях;
- невылеченная эрозия;
- ВИЧ-инфекция.
Онкологические заболевания других органов и систем могут сопровождаться распространением метастазов и привести к формированию опухолевых клеток во влагалище.
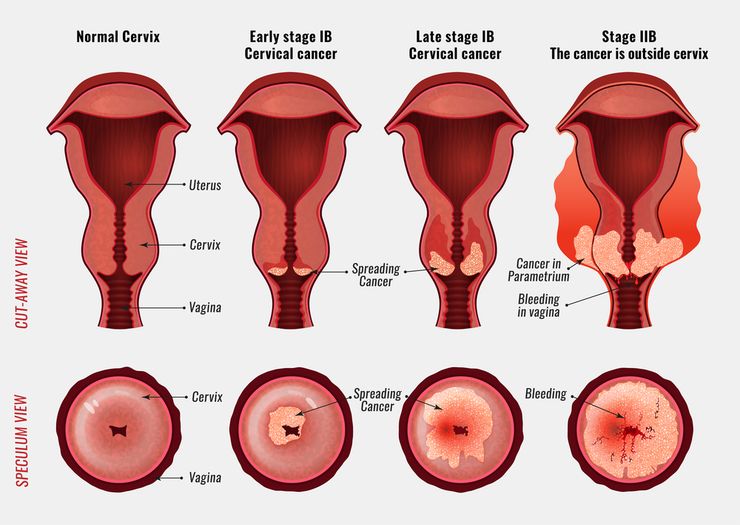
Стадии рака шейки матки
Стадии рака
В зависимости от распространения и глубины поражения выделяют несколько степеней рака влагалищной части шейки.
- Нулевая – это начало заболевания. Для нее характерно распространение атипичных клеток в верхнем слое эпидермиса шейки. В гинекологии это состояние называют «цервикальная интраэпителиальная неоплазия».
- Первая – начальная стадия рака. Атипичные клетки разрастаются и формируют опухоль. Она прорастает в глубокие слои мышечного органа, но не покидает его границ. Онкология обычно не затрагивает лимфатические узлы малого таза и не сопровождается метастазами. При форме 1А клетки не превышают в диаметре 5 мм и углубляются не более чем на 7 мм. При форме 1В опухоль достигает 40 мм и становится заметной при визуальном осмотре.
- Вторая – стадия рака, при которой происходит активное развитие болезни. Злокачественные клетки поражают цервикальный канал и проникают в матку. При этом не затрагиваются другие органы малого таза и остаются здоровыми лимфоузлы. Форма 2А определяется у женщин с опухолью диаметром до 6 см. При форме 2В атипичные клетки выходят за маточное пространство, поражают верхнюю часть влагалища.
- Третья – злокачественные клетки продолжают распространяться на соседние ткани: влагалище, матку и пространство малого таза. Опухоль принимает внушительные объемы и способна нарушать выделительную функцию. При форме 3А у женщины поражена треть влагалища. Форма 3В определяется у пациенток с поражением мочеточника и вовлечением в процесс лимфоузлов.
- Четвертая является заключительной стадией. Злокачественные клетки прорастают глубже, затрагивают близко располагающиеся органы и лимфатические узлы. Для формы 4А характерно вовлечение в процесс кишечника и мочевого пузыря. Форма 4В сопровождается формированием метастазов и поражением разных систем организма.
Прогноз определяется формой онкологии, степенью распространения злокачественных клеток и вовлечением в процесс лимфоузлов.
Симптомы
Признаками наличия злокачественной опухоли на шейке матки являются:
- кровянистые выделения – спонтанные или вызванные механическим воздействием;
- нарушения менструального цикла;
- изменение слизистых выделений из влагалища;
- дискомфорт при половом контакте;
- тянущие ощущения в пояснице и нижнем сегменте живота;
- резкое снижение массы тела без изменения в питании;
- отеки нижних конечностей;
- изменения в работе выделительной системы;
- апатия, сонливость, общее ухудшение самочувствия.
Для других заболеваний характерно появление схожих симптомов. Поэтому сложно определить патологию по имеющимся признакам. Для дифференциальной диагностики необходимо обратиться к врачу. Поводом для визита должны быть любые изменения в работе органов малого таза.
При появлении первых симптомов необходимо пройти полную диагностику
Как определить болезнь
Схема лечения заболевания назначается пациенткам индивидуально. Немаловажное значение имеют форма и степень распространения злокачественных клеток. Для получения данных о раке женщине назначают:
- осмотр шейки при помощи зеркал;
- мазок для установления видового состава микрофлоры;
- кольпоскопию – детальное рассмотрение тканей при многократном увеличении;
- биопсию – анализ на рак, позволяющий точно поставить диагноз;
- исследование крови на онкомаркеры;
- цитологическое исследование тканей или ПАП-тест.
Помимо стандартного перечня анализов на рак, пациентке рекомендуется сдать кровь для установления опасных видов вируса папилломы человека. Большая вероятность злокачественной опухоли у женщин с 16 и 18 типом.
Плоскоклеточный рак, или аденокарционома
При обнаружении раковых клеток необходимо установить их вид. Для анатомического строения вагинальной части цервикального канала характерно присутствие двух видов клеток: плоского и цилиндрического эпителия.
- У 8–9 женщин из 10 со злокачественным поражением определяется присутствие плоскоклеточной формы.
- Не более 10% случаев онкологии приходится на цилиндрический эпителий, выстилающий внутреннюю часть цервикального канала. При обнаружении такой формы говорят об аденокарциноме – опухоли железистой ткани.
Плоскоклеточная форма рака бывает:
- низкодифференцированная – клетки опухоли делятся быстро, она мягкая наощупь и мясистая;
- неороговевающая – промежуточная форма, для которой характерны любые проявления;
- ороговевающая – форма, при которой опухоль имеет плотную консистенцию, она зрелая, сформированная.
Лечение
Формирование опухоли может продолжаться до 15 лет. В течение этого периода зарождаются атипичные клетки, которые при отсутствии лечения продолжают делиться, в результате чего образуют опухоль. Методика коррекции зависит от стадии заболевания. Стандартная схема предусматривает:
- проведение лучевой терапии, с помощью которой уничтожаются мутантные клетки;
- химиотерапию, которая уничтожает патологические клетки и предотвращает их появление;
- хирургическую операцию, во время которой иссекается опухоль в пределах здоровой ткани.
Пациентке в качестве дополнения назначают медикаментозную терапию с целью профилактики рецидива онкологии.
На начальных этапах болезни часто назначаются конизация или удаление тканей шейки – малоинвазивные операции. Процедуры выполняются быстро, не требуют длительной госпитализации и позволяют дать хорошие прогнозы на выздоровление. Манипуляция не ухудшает качество жизни пациентки, не нарушает гормональный фон и функцию репродуктивных органов. Своевременно выполненная операция позволяет остановить прогрессирование онкологии и спасает жизнь.
При распространенной опухоли 3 и 4 степени врачи не дают утешительных прогнозов.
К лечению рака шейки матки надо подходить ответственно
Можно ли избежать онкологии?
Для предупреждения образования злокачественной опухоли рекомендуется:
- не реже одного раза в полгода посещать гинеколога для осмотра;
- сдавать мазок на флору и цитологию ежегодно;
- проводить профилактику инфекционно-воспалительных заболеваний органов мочеполовой системы;
- делать кольпоскопию ежегодно, а первый раз – не позднее, чем через 3 года после начала половой жизни;
- сдавать анализы на рак, если есть генетическая предрасположенность к злокачественным новообразованиям;
- исключить из своей жизни влияние неблагоприятных факторов, вредных привычек и других причин рака;
- сделать прививку от вируса папилломы человека.
Индивидуальные рекомендации можно получить у врача-гинеколога. Специалист изучит анамнез и расскажет, какая профилактика должна проводиться на данный момент.
Вывод
Среди всех видов онкологических поражений у женщин лидирующие позиции занимает рак шейки матки и грудной железы. Риски формирования опухолей есть у каждой женщины. Многие имеют склонность к онкологии. Основой профилактических мероприятий становится сознательное отношение к собственному здоровью и своевременное выполнение рекомендаций, назначенных врачом.