Что такое протозойные инфекции — возбудители и методы диагностики, лечение и профилактика
Простые одноклеточные микробы способны нанести человеку большой вред, убить иммунную систему и сделать уязвимым к привычным болезням. Протозойные инфекции, возбудителями которых являются паразиты, при попадании в организм могут спровоцировать серьезные (даже смертельные) заболевания. В мире существует много видов патогенных микроорганизмов, но не все они одинаково опасны.
Что такое протозойные инфекции
В процессе жизнедеятельности большинство микробов используют органические вещества, которые есть в организмах людей, домашних животных. Угрозу здоровью человека представляют только 50 видов паразитов. Протозойные инфекции – это паразитарные инфекции, которые способны оккупировать здоровые органы и ткани тела. Некоторые микроорганизмы не вредят человеку со здоровым иммунитетом, но для пациентов с вирусом иммунодефицита могут стать смертельным приговором. Клиническая картина болезни зависит от вида протозооза, диагностики и выбора метода лечения.
Где можно заразиться паразитами класса протозоозов (основные пути попадания возбудителя в организм человека):
- употребление плохо помытой еды или неочищенной воды;
- нарушение правил гигиены;
- контакт с болеющими животными (даже без признаков острого заболевания);
- укусы насекомых (они переносят инфекции);
- половой путь.
Возбудитель протозойной инфекции
Ученые выделяют одноклеточные микроорганизмы в отдельный класс «простейших». Возбудителями протозойной инфекции могут стать только те микроорганизмы, которые приспособлены к паразитарному образу жизни. Для их размножения не нужен половой путь, они способны быстро увеличивать свое количество в организме путем деления. Паразиты состоят из одной клетки, которая содержит все необходимое для жизнедеятельности и размножения. Жертвой протозойного заболевания может стать любой человек, ведь иммунная система организма не всегда может справиться с инфекцией.
Возбудитель заболеваний проходит в организме человека определенные этапы жизнедеятельности. Жизненный цикл паразитов состоит из 3 стадий:
- этап заражения человека (попадание возбудителя в организм);
- размножение, в результате которого создается большое количество паразитов;
- откладывание паразитом цист и выведение их из организма с фекалиями.
Болезни, вызываемые простейшими
Паразиты, попадая в организм человека, вызывают его интоксикацию и разрушают иммунную систему. Некоторые заболевания, вызываемые протозоозами, широко распространены в странах с жарким климатом и плохими санитарными условиями. В нашем регионе известны такие протозойные заболевания: лямблиоз, токсоплазмоз. Болезни, вызываемые простейшими, могут протекать бессимптомно, но в некоторых случаях (неправильная расшифровка результатов анализов, некачественное изучение симптомов либо упущенное время) могут привести к смерти.
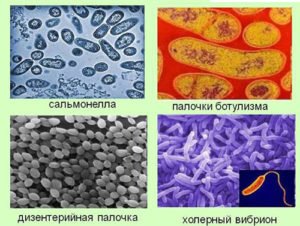
По внешним признакам ученые выделяют несколько видов одноклеточных паразитов (протозоозов), способных вызвать протозойные заболевания:
- корненожки – представитель амеба;
- жгутиконосцы – опасный паразит лейшмания, трипаносомы (провоцируют сонную болезнь, переносятся мухой Цеце);
- ресничные инфузории – возбудитель балантидий;
- споровики – представитель малярийный плазмодий.
- Куриная грудка с грибами
- УЗДГ вен нижних конечностей
- Что делать при сухости влагалища: средства для лечения
Симптомы протозойных инфекций
Признаки протозойных заболеваний отличаются в зависимости от вида возбудителя и работы иммунной системы организма, но есть и такие, которые характерны для большинства болезней. Симптомами протозойной инфекции могут быть диарея, рвота и расстройства желудочно-кишечного тракта, слабость в теле, повышенная температура, сонливость или воспаление слизистых оболочек. При обнаружении этих признаков, нужно пройти обследования (анализы крови, кала). Протозойные болезни могут протекать бессимптомно, а могут приобретать острую или хроническую (рецидивирующую) форму.
Амебиаз
Другие названия этой протозойной болезни – амебная дизентерия или «болезнь грязных рук». Амебиаз зачастую проходит бессимптомно, но бывают ситуации, когда его признаки путают с банальным аппендицитом, поэтому важна достоверность результатов лабораторных исследований и диагностики. Вероятность заражения этим паразитом выше в жарком климате, странах с низким уровнем санитарных условий. Возбудитель попадает в организм с загрязненной пищей. Инкубационный период длится от 1 недели до 2-3 месяцев.
Амебы, попадая в организм человека, вызывают нарушения в работе желудочно-кишечного тракта. Симптомы заражения:
- частая дефекация;
- кал с примесями крови, слизи;
- лихорадка;
- метеоризм, вздутие, диарея;
- болезненные ощущения в спине, животе;
- запоры.
Лямблиоз
Зачастую промежуточными хозяевами и носителями лямблий становятся собаки, кошки и домашний скот. Заражение протоозами происходит фекально-оральным путем. Для большинства случаев заболеванию характерно бессимптомное протекание, но оно может проявляться и в острой форме. Лямблиоз вызывают кишечные протозоозы, поэтому они, в основном, поражают желудочно-кишечный тракт. Особенно часто при заражении появляются такие симптомы: отсутствие аппетита, метеоризм, вздутие, жидкий стул, изжога, диарея и понос, боли в животе.
Малярия
Одна из самых опасных болезней, вызванных протоозами – малярия. Инфицирование происходит через контакт со слюной комара, симптомы проявляются через неделю после заражения. Малярия зачастую начинается с тяжелого течения, с повышением температуры до 40-41 градусов, сильной головной боли, нарушений сердечного ритма, одышки, анемии. После окончания приступа человек обильно потеет, температура спадает, состояние улучшается до следующего рецидива. При отсутствии лечения и помощи, болезнь может привести к церебральной малярии, смертельному исходу.
Разные виды возбудителей малярии отличаются симптомами и длительностью вызываемого протозойного заболевания:
- Plasmodium falciparum – возбудитель болезни тропическая малярия (высокая смертность);
- Р. vivax (вивакс-малярия) – возбудитель болезни 3-дневная малярия (приступы через 40-45 часов);
- Р. ovale – возбудитель болезни овале-малярия (приступы через 40-45 часов);
- Р. malariae – возбудитель болезни 4-дневная малярия (приступы через 72 часа).
Токсоплазмоз
Болезнь, вызванная токсоплазмами, зачастую носит хронический характер. Острая фаза встречается у пациентов очень редко, но может привести к летальному исходу. Переносят это заболевание кошки, возбудитель попадает в пищевой тракт через плохо вымытые продукты или сырое мясо. Очень опасно заражение токсоплазмозом для женщин, во время беременности недуг может передаваться плоду и вызывать пороки развития организма и даже гибели.
Часто симптомы протозойной инвазии токсоплазмозом путают с проявлениями гриппа, другими инфекциями или расстройствами желудочно-кишечного тракта. Признаки токсоплазмоза:
- лихорадка, повышение температуры;
- увеличение печени;
- головная боль, боль в животе;
- заболевания желудочно-кишечного тракта (рвота, диарея, запор, частая дефекация, метеоризм, вздутие).
- Мясо в фольге в духовке: рецепты с фото
- Растяжение связок кисти руки — что делать и как лечить
- Что такое фертильные дни у женщин. Как определить период и окно фертильности в женском календаре
Диагностика протозойных инфекций
Для подтверждения предварительного диагноза проводят лабораторную диагностику протозойных инфекций. Зачастую лаборатории ограничиваются анализом кала или соскобом со слизистой оболочки толстой кишки, но более информативным является анализ крови на обнаружение следов паразита. Поскольку у паразитов есть способность размещаться в разных органах и тканях, необходимо точно определить предмет исследования. Это может быть моча, костный мозг, кровь, мокрота.
Методы лабораторной диагностики на наличие в организме разных видов паразитов
Дизентерийные амебы (корненожки)
Анализ кала, анализ крови мало информативен.
Мазки кала и слизи.
Жгутиконосцы (трихомонады, лямблии, лейшмании)
- лямблии – анализ кала и мочи;
- лейшмании – мазки крови, исследования костного мозга.
- трихомонады – лабораторный анализ соскобов со слизистых оболочек.
Споровики (малярия, бабезиоз, кокцидоз, изоспороз)
Исследования мазков крови и толстых капель крови.
Анализ кала на протозоозы
Основная задача исследования фекалий – выявить цисты паразитов, которые выходят из организма. Анализы кала на протозоозы проводятся при подозрении на заражение, при поступлении в детские учреждения и во время госпитализации. Чтобы результаты были достоверными, нельзя принимать перед забором кала слабительные препараты. Фекалии нужно собрать в чистую банку, без мочи, поставить в прохладное место и на протяжении 10-12 часов занести на лабораторные исследования. Если нужно обнаружить живые микробы, кал на копрограмму сдают не позднее, чем через час после сбора.
Лечение протозойных инфекций
Каждый возбудитель имеет свои особенности, поэтому схема лечения очень отличается в зависимости от симптомов. Лечение протозойных инфекций зачастую проводят в условиях стационара, особенно если есть симптомы острого течения заболевания. Для быстрого снятия тяжелых симптомов, приступов и рецидивов используют антибактериальные препараты, но их можно применять только наблюдаясь у специалиста. Если обнаружены негативные изменения в работе организма или другие признаки, необходимо обязательно посоветоваться с врачом.
Обезопасить себя от риска заражения инфекцией можно, если правильно проводить профилактику от протозойных заболеваний. Меры профилактики заключаются в следующем:
- качественное мытье еды;
- термическая обработка мяса и рыбы;
- соблюдение правил содержания животных;
- при контакте с грунтом надевать защитные перчатки;
- личная гигиена;
- минимальное посещение стран с высоким риском заражения паразитами;
- защита от насекомых-носителей.
Антипротозойные препараты
Для того чтобы вылечить протозойные заболевания, необходимо использовать противомалярийные и противоамебные лекарственные препараты. Они отпускаются по рецепту врача, существуют разные формы выпуска. Антипротозойные препараты нельзя применять без консультации с врачом, ведь только специалист может назначить правильную дозировку и метод применения (зависит от клинической картины пациента). Взаимодействие с другими лекарственными средствами и влияние на организм больного с хроническими болезнями не изучено. В таком случае схема лечения требует корректировки.
Лечение Трихополом
Для устранения бактериальных инфекций применяют разные лекарственные препараты, один из самых эффективных Трихопол. Существуют разные формы выпуска лекарства: для орального или наружного применения. Препарат назначают для лечения инфекций дыхательных путей, при заболеваниях кожи (также внешних половых органов) и поддержки центральной нервной системы Курс лечения препаратом Трихопол не менее 10 дней, желательно перейти на диетическое питание. Лечение Трихополом имеет побочные эффекты – уничтожение полезных бактерий, появление вторичных симптомов.
Протей: характерные особенности патологии, причины и проявления патологической инвазии
Протей (с лат. Proteus) относится к условно-патогенным бактериям. Длительное время эти бактерии не представляли особенного интереса для медицины. Немногим позже протей стали связывать с возникновением воспалительных заболеваний инфекционной природы, что обусловлено ростом технических достижений в современной диагностике. Протей провоцирует развитие серьезных болезней, преимущественно связанных с госпитальным пребыванием. Инфекционные заболевания и госпитальные инфекции довольно сложно поддаются коррекции, чем объясняется опасность попадания возбудителя в организм носителя.

Характеристика возбудителей
Колонии Proteus представляются грамотрицательными палочками с закруглениями по концам. Средний размер одной особи — 0,6×2,5 мкм. Бактерии не образуют спор, капсуловидных оболочек, имеют тенденцию к полиморфизму, считаются перитрихами. Иногда встречаются в форме нитей, кокков, круглые без жгутиков. Род бактерий протеус входит в большую группу энтеробактерий, делится на три вида Proteus penneri, Proteus vulgaris и Proteus mirabilis. Клиническую роль в образовании гноистых очагов, воспалительных процессов в организме человека играют два вида: Proteus vulgaris и Proteus mirabilis.
Оптимальная температура для поддержания жизнеспособности 36-37 градусов, кислотная среда не должна превышать 7,4 pH. К питательной среде неприхотливые, могут благополучно осуществлять свой жизненный цикл в простейших средах. Представители протеус вырабатывают глюкозу с включением кислоты, газа. Не ферментируют маннит, лактозу, проявляют устойчивость к цианидам. Виды классифицируют и отделяют по множеству биологических тестов.

Причины и пути передачи
Патогенные виды бактерий Протеус Proteus mirabilis и Proteus vulgaris проявляют высокую устойчивость к различным внешним и внутренним воздействиям. Практически 80% всех клинических случаях связано с поражением человеческого организма именно Proteus mirabilis. Заражению подвержены дети раннего возраста в патологически сниженным иммунитетом (болезни, медикаментозное лечение, хронические простуды). Протейные инфекции могут провоцировать длительный прием антибактериальных препаратов, особенно при их бесконтрольном введении. Инвазия по клинической картине напоминает проявления гастроэнтерита, колиэнтерита или гастрита. Протейные инфекции могут протекать в острой или слабой хронической форме. Одновременно с другими микроорганизмами колонии бактерий Протеус способствуют воспалительным поражениям мочеполовой системы у мужчин или женщин (пиелонефриты, циститы, простатиты хронической или острой формы). Proteus mirabilis становится причиной раневых инфекций. Proteus vulgaris же присутствует в кишечнике любого человека и теплокровных животных.

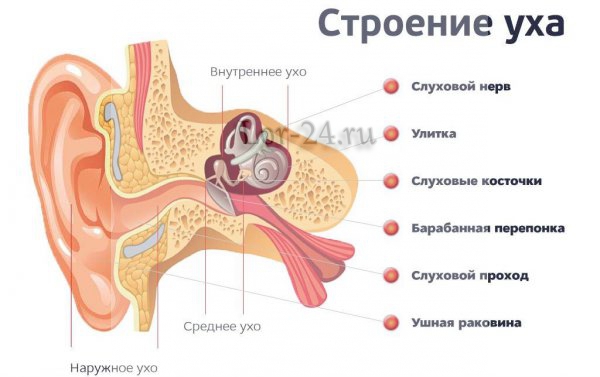
При попадании протеус из внешней среды в структуры и те отделы организма, где его не должно быть, активизируются гнойные и воспалительные процессы. Воспалительные локации зависят от объема поражения паразитами того или иного участка тела. Частой локализацией патологических очагов становятся мочеполовая система, ушные отделы, околоносовые синусы, пазухи. При несвоевременном лечении патологии или при некорректном выборе терапевтической тактики развиваются осложнения в виде острой почечной недостаточности (особенно при воспалениях почек, мочевыделительной системы), анемического синдрома (железодефицитная анемия), уремического синдрома.
Важно! В группу риска входят люди с патологически сниженным иммунитетом, дети младшего возраста и пожилые люди. Если в анамнезе существуют заболевания органов эпигастрии и кишечника, то риски поражения протейной инфекцией достаточно высоки. При самолечении медикаментозными препаратами, также легко можно оказаться в группе риска.
Признаки инвазии
Протеус мирабилис может вызывать многие болезни, но преимущественно те, которые вызывают токсикоинфекционные признаки. Протей вызывает гнойно-септические и воспалительные очаги, протекает с осложнениями на разные органы или системы. Часто течение протейной инфекции напоминает течение остеомиелита с сепсисом, плевриты, заражение крови, циститы и пиелиты, гнойные инфицирования раневых поверхностей кожи, ожогов. Инкубационный период длится около суток, в некоторых случаях признаки острого поражения развиваются уже через несколько часов. Специфические симптомы отсутствуют, поэтому клиницисты ориентируются на локализацию поражения. Так, при локализации протейной инфекции в кишечнике пациенты будут испытывать признаки острых кишечных инфекций или других заболеваний. К основным признакам относят:
- высокая температура;
- тошнота, сильная рвота;
- изменение стула (расстройства по типу диареи);
- эпизодические боли в животе с локализацией около пупка;
- метеоризм, сильное урчание в животе или кишечнике.
Каловые испражнения зловонные, пенистые, а дефекация повторяется до 5-6 раз в сутки. При диарее у детей рекомендуется следить за водно-солевым балансом, так как риски обезвоживания и других, опасных для жизни последствий крайне высоки.
При абсолютном здоровье пациента протей может долго находиться в различных структурах организма без видимых признаков, что свойственно любым паразитам в кишечнике (протеус вульгарис). Proteus vulgaris что это и когда они становятся патогенными? При малейших изменениях микрофлоры желудка или кишечника, при уменьшении количества лактобактерий, бифидобактерий и других полезных слагаемых здорового пищеварения, происходит патогенная активизация Proteus, после чего клиническая картина развивается стремительно. Часто протей мирабилис называют дисбактериозом из-за схожести симптомов, но при умеренном объеме колоний паразита. Если инфекции в организме достаточно много, возникают признаки, характерные для острого гастроэнтерита.
Важно! Патогенез пищевых токсикоинфекций сопровождается разрушением протея в органах эпигастрии и попаданием в кровь эндотоксина (токсин при распаде продуктов метаболита бактерий, их тел). Выраженность клинической картины напрямую связано с объемом попавшей в организм пациента инфекции.
Признаки у детей
Инкубационный период заражения протейной инфекцией у детей одинаков с временем проявления у взрослых. Обычно первые признаки патологии проявляются уже спустя несколько дней после начала заболевания. При попадании в организм большого количества колоний Proteus инкубационный период может быть сокращен до 3-4 часов. Для детей характерно острое, стремительное начало. Появляются следующие симптомы:
- общая слабость, недомогание;
- головные боли, вплоть до развития мигрени;
- рвота, постоянная тошнота;
- каловые испражнения пенные, обильные , водянистой структуры со зловонным запахом (proteus mirabilis в кале у ребенка);
- метеоризм, постоянное урчание в животе;
- боли в области живота.
Особую опасность представляет протейная инфекция для новорожденных детей. Причем, заболевание может возникнуть при длительном нахождении в роддоме, в неонатальных отделениях интенсивной терапии. Младенцы тяжело переносят интоксикационные симптомы в виде рвоты, диареи. На фоне интоксикации быстро нарастает обезвоживание и наступает гибель пациента. Протейная инфекция у младенцев часто вызывает менингеальные синдромы, воспаление околопупочной ранки, перитонита.
Важно! При заражении протеем возможны осложнения со стороны мочеполовой системы, а клиническая картина будет напоминать пиелонефрит, цистит. Отсутствие достаточной гигиены при наличии порезов, ранок на кожных покровах и активизации в них протейной инфекции вызывает нагноение. Заживление в этом случае длительное, мокнущие явления практически постоянного характера.
Диагностические мероприятия
Диагностика носит первичный и вторичный характер. Первую диагностику проводят в лабораторных условиях, осуществляют забор биологического материала пациента (каловые массы, рвотные испражнения, кровь, моча). Это необходимо для идентификации типа возбудителя, объема паразита внутри. Выявленные бактерии помещают в питательную среду по разным биологическим методикам. Там протей выращивают в благоприятных условиях, изучают устойчивость к различным антибактериальным препаратам. Серологические исследования важны после выздоровления, когда необходимо определение антител в крови.

Proteus mirabilis в моче проявляется повышением уровня лейкоцитов, потемнением цвета. Дополнительно производят пункцию очага поражения, исследуют степень изменения тканей внутри воспалительного очага. Рентген, узи и другие инструментальные исследования проводят по показаниям. Важным аспектом дифференциальной диагностики является верификация диагноза от других септических заболеваний, вызванных стрептококками, золотистым стафилококком.
Тактика лечения
Практически все протейные инфекции чувствительным к антибиотикам пенициллинового, цефалоспоринового, ампинициллинового ряда. Лечение инфекции протей проводится, преимущественно, медикаментозным путем. Среди основных препаратов для лечения протейных инфекций у детей и взрослых выделяют следующие:
- антибиотики (высокие концентрации, введение внутримышечное, внутривенное);
- бактериофаги (при чрезмерном росте патогенной среды в посеве);
- пробиотические или симбиотические препараты (для восстановления микрофлоры кишечника).
Для детей приемлемо такое же лечение, как и для взрослых. Дозировка препаратов зависит от возраста пациента, его веса, чувствительности к другим типам антибиотиков. Обычно в качестве лечения назначают антибиотики из группы цефалоспоринов (Цефотаксим, Цефтриаксон). Начальное лечение производится путем внутривенного или внутримышечного введения. По мере улучшения состояния пациента назначают антибиотики для перорального применения. Пробиотические препараты назначают по окончании антибактериальной терапии из-за неэффективности первых при одновременном приеме. Основной задачей лечения является купирование всех признаков интоксикации, устранение болей, восстановление водно-солевого баланса после диареи и рвоты., сохранение жизни пациенту. В сложных случаях может потребоваться помощь реанимационной бригады (например, аппарат искусственная почка, инфузионное лечение растворами).
Важно! Симптоматическая терапия направлена на лечение определенных проявлений недомогания и патологических процессов. Протейные инфекции лечатся именно таким образом: по мере поступления проблемы из-за многообразия клинических проявлений.
Профилактика
Профилактические мероприятия против протейной инфекции одинаковы для любых других инфекций в окружающей среде. Учитывая, что заболевание не передается через предметы, контакт с зараженным человеком, следует предохранять себя и своих близких от других источников протея. Детям рекомендуется часто сдавать анализы кала (протей в кале у ребенка проявляется сразу после повышения объема колоний). К основным мероприятиям относят:
- соблюдение элементарной гигиены (мытье рук, частые умывания в жару, соблюдение личной гигиены);
- своевременное лечение хронических заболеваний, ведущих к снижению иммунитета;
- регулярная влажная уборка в жилых помещениях;
- исключение контакта с неизвестными домашними животными;
- купание в проверенных водоемах;
- употребление в пищу только качественных продуктов, воды, соков.
Бактерии рода proteus встречаются у детей чаще из-за отсутствия тщательной гигиены во время гуляний во дворе. В раннем детском возрасте попадание инфекции возможно через рот, так как маленькие дети осуществляют познание мира именно через вкусовые ощущения. Заражение протеями возможно в больницах, когда не соблюдены различные санитарные нормы (асептика, дезинфекция, отделение групп больных на выздоравливающих и имеющих острый период заболевания).
При наличии отягощенного клинического анамнеза следует внимательно относиться к антибактериальной терапии. Самостоятельное лечение недопустимо и при профилактике патологических состояний во время предполагаемой активизации протейной среды. Лечение детей осуществляется только в условиях стационара под постоянным контролем специалистов.
Кишечная инфекция: симптомы и методы лечения (диета, препараты)
Кишечные инфекции – это острые состояния, которые возникают вследствие инвазии патогенных микроорганизмов в кишечник человека. Поражение пищеварительной системы может быть вызвано множеством возбудителей. Объединяет данные состояния общность клинической картины – выраженный диарейный синдром и интоксикация пациента.
Возбудители кишечных инфекций
В зависимости от происхождения все кишечные инфекции можно разделить на:
- бактериальные;
- вирусные;
- протозойные.
Значительно реже заболевание ассоциировано с патогенными грибками.
| Бактериальные инфекции | Вирусные инфекции | Протозойные инфекции |
|
|
|
Симптомы
Общие симптомы
- Болевой синдром. В зависимости от уровня поражения кишечника боли могут локализоваться в области верхних или нижних отделов живота.
- Диарейный синдром. Для большинства кишечных инфекций характерно учащение дефекации, которое часто сопровождается появлением ложных позывов – тенезмов.
- Запоры. В тяжелых случаях заболевания возможно развитие пареза кишечника, который внешне характеризуется стойким запором, сохраняющимся на протяжении нескольких суток.
- Изменение характера стула. В большинстве случаев стул становится жидким, водянистым, меняется его цвет. В составе кала могут обнаруживаться остатки непереваренной пищи, слизь или кровь.
- Общая интоксикация организма. Кишечная инфекция обязательно сопровождается ухудшением общего состояния пациента, которое проявляется возникновением лихорадки, общей слабости, головных болей, снижения массы тела, отсутствием аппетита.
- Тошнота и рвота. В зависимости от тяжести течения заболевания рвота может быть однократной или многократной, приносить пациенту облегчение или, наоборот, ухудшать его состояние.

Специфические симптомы
| Кишечная инфекция | Специфические симптомы |
| Ботулизм |
|
| Сальмонеллез |
|
| Дизентерия |
|
| Эшерихиоз |
|
| Брюшной тиф |
|
| Паратифозные инфекции |
|
| Ротавирусная инфекция |
|
| Аденовирусная инфекция |
|
| Энтеровирусная инфекция |
|
Пути передачи кишечных инфекций
 Алиментарный путь. Заражение происходит через употребляемую пищу. Такой механизм передачи наиболее характерен для кишечных инфекций.
Алиментарный путь. Заражение происходит через употребляемую пищу. Такой механизм передачи наиболее характерен для кишечных инфекций.- Водный путь. Попадание микроорганизмов в тело человека осуществляется при употреблении воды из непроверенных источников.
- Контактно-бытовой путь. Распространение бактерий происходит через предметы обихода.
- Воздушно-капельный путь. Наиболее редко микроорганизмы проникают в тело человека после вдыхания воздуха, в который попали частички мокроты инфицированного пациента. Для кишечных инфекций практически не характерен аэрозольный путь передачи, однако в исключительных случаев возможно и такое заражение.
Диагностика
При подозрении на кишечную инфекцию пациент должен обратиться к своему терапевту. После обследования врач сможет предположить конкретный диагноз и назначит лечение. При тяжелом течении заболевания или при подозрении на специфическую инфекцию (например, дизентерию) больной направляется в специализированный инфекционный стационар для проведения профильной терапии и обеспечения необходимой изоляции.
Для подтверждения диагноза кишечной инфекции используются следующие методики диагностики:
 Исследование кала. Копрограмма дает возможность исследовать кал, обнаружить возможные примеси крови, иммунных клеток, выделить бактерии и отправить их на посев.
Исследование кала. Копрограмма дает возможность исследовать кал, обнаружить возможные примеси крови, иммунных клеток, выделить бактерии и отправить их на посев.- Бактериологическое исследование кала. Посев полученного от пациента биоматериала – основной способ определения возбудителя заболевания. Бактерии культивируются на специальных питательных средах и тщательно исследуются, что позволяет установить вид патогенной бактерии. Кроме того, после определения возбудителя проводится его тестирование на чувствительность к антибиотикам, что позволяет точно подобрать эффективную терапию для пациента.
- Серологические исследования. Дополнительным способом диагностики являются исследование на антитела в крови пациента. Они выделяются в ответ на воздействие бактерий через 4-5 дней. Антитела имеют высокую специфичность по отношению к определенной бактерии, благодаря чему можно установить разновидность микроорганизма.
Лечение
Лечение кишечной инфекции зависит от того, каким возбудителем она вызвана, однако можно выделить ряд общих правил, которые относятся ко всем поражениям пищеварительной системы.
Диета
 При легкой форме патологии пациенту назначается щадящая диета. Уменьшается общий объем пищи, исключаются вредные для кишечника продукты, назначается максимально щадящее питание. При среднетяжелом и тяжелом течении заболевания общий суточный калораж сокращается примерно на 40-50%. Рекомендуется увеличить частоту приемов пищи до 6-8 раз в день. В период восстановления, когда диарейный синдром исчезает, рекомендуется назначить пациенту пребиотики как в виде пищевых продуктов, так и отдельно, в таблетках.
При легкой форме патологии пациенту назначается щадящая диета. Уменьшается общий объем пищи, исключаются вредные для кишечника продукты, назначается максимально щадящее питание. При среднетяжелом и тяжелом течении заболевания общий суточный калораж сокращается примерно на 40-50%. Рекомендуется увеличить частоту приемов пищи до 6-8 раз в день. В период восстановления, когда диарейный синдром исчезает, рекомендуется назначить пациенту пребиотики как в виде пищевых продуктов, так и отдельно, в таблетках.
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
Препараты
Для лечения тяжелых бактериальных инфекций применяются антибиотики. Средства подбираются в зависимости от возбудителя.
Определение схемы терапии и дозировки лекарства проводится только лечащим врачом пациента.
При более легких формах заболевания антибактериальные препараты обычно не назначаются, проводится симптоматическая терапия. В нее входят:
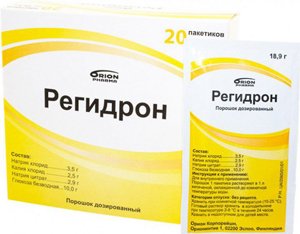 Введение солевых растворов (Трисоль, Регидрон). При легких формах заболевания жидкость назначается внутрь, при тяжелом течении – вводится парентерально.
Введение солевых растворов (Трисоль, Регидрон). При легких формах заболевания жидкость назначается внутрь, при тяжелом течении – вводится парентерально.- Жаропонижающие средства. Для снижения температуры и интоксикации назначаются нестероидные противовоспалительные средства (Ибупрофен, Нимесулид), а также Парацетамол.
- Сорбенты (Энтеросгель, Полисорб, Смекта). Препараты из данной группы обезвреживают токсические вещества, которые содержатся в пораженном кишечнике, и выводят их из организма. Благодаря этому снижается выраженности интоксикации организма.
- Пробиотики и пребиотики. Кишечные инфекции обычно сопровождаются симптомами дисбактериоза, поэтому пациентам назначаются средства для восстановления нормальной микрофлоры пищеварительной системы. Лекарства применяются исключительно в реабилитационном периоде, когда исчезает диарейный синдром, так как до этого их использование практически неэффективно.
При подозрении на кишечную инфекцию пациент должен оценить свое состояние и принять решение о тактике лечения. Если это легкое пищевое отравление, которое не сопровождается выраженным подъемом температуры и внекишечными симптомами, то заболевание можно лечить дома. Для этого рекомендуется голод и покой, обильное питье, использование сорбентов. При тяжелом состоянии больного, выраженной лихорадке, присоединении внекишечных проявлений обязательно нужно обратиться к врачу. Возможно, пациенту потребуется госпитализация в гастроэнтерологическое отделение или инфекционную больницу.
Прогноз для пациента будет зависеть от возбудителя кишечной инфекции. В большинстве случаев болезнь легко устраняется, однако при некоторых специфических заболеваниях болезнь сопровождается осложнениями и может даже привести к летальному исходу. Залогом благоприятного разрешения заболевания является раннее обращение к врачу и соблюдение его инструкций.
Возможные осложнения
- инфекционно-токсический шок;
- вторичное распространение очагов инфекции, поражение других органов;
- острая почечная недостаточность;
- дисбактериоз.
Профилактика
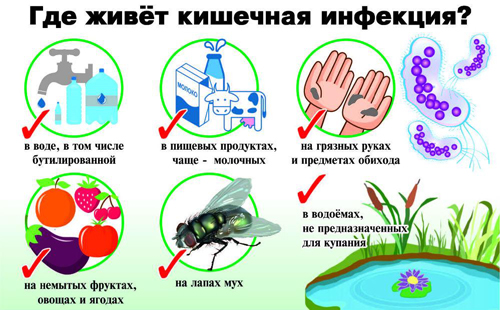
- регулярно мыть руки перед приемом пищи;
- употреблять мясные и молочные продукты из проверенных источников;
- не пить воду из природных водоемов, не купаться на неофициальных пляжах;
- тщательно мыть фрукты и овощи, даже перед термической обработкой;
- соблюдать правила личной гигиены, не пользоваться чужими личными вещами (например, полотенцами);
- по возможности ограничить контакты с людьми, имеющими признаки кишечных инфекций.
Ключевые методы лабораторной диагностики распространенных инфекций

Современные методики лабораторной диагностики инфекций позволяют выявить болезнь на раннем этапе, в том числе при отсутствии симптомов.
ПЦР — метод лабораторной диагностики, позволяющий определить наличие возбудителя болезни, даже если в пробе присутствует всего несколько молекул его ДНК или РНК.
Иммуноферментный анализ — один из самых распространенных и точных методов для выявления острых и хронических инфекционных заболеваний.

Людям, ведущим активную сексуальную жизнь, рекомендуется каждые шесть месяцев проходить комплексное обследование на ИППП.

Для того чтобы результаты анализов были максимально достоверными, необходимо правильно подготовиться к их сдаче.
Спецпредложения, скидки и акции помогут существенно сэкономить на медицинском обследовании.

Контроль качества лабораторных исследований, осуществляемый по международным стандартам, — дополнительная гарантия точности результатов анализов.
Инфекционные болезни — это заболевания, вызванные проникновением в организм бактерий, грибков или вирусов. Самая важная часть диагностики инфекций — это определение возбудителя и его концентрации. Для этих целей используются разнообразные лабораторные методы, которые позволяют выяснить, чем именно и как давно атакован организм, а в некоторых случаях — спрогнозировать эффективность лечения тем или иным препаратом.
Особенности диагностики инфекционных заболеваний
В клинической практике данный тип заболеваний встречается очень часто. Именно они, по данным Всемирной организации здравоохранения, становятся причиной 26% всех смертей. В список самых распространенных инфекционных заболеваний входят инфекционная пневмония и другие воспалительные заболевания дыхательных путей, гепатит, ВИЧ, туберкулез, малярия, воспаления органов половой системы и мочевыводящих путей, гистоплазмоз, ротавирусные инфекционные заболевания, ветряная оспа, герпес, вирус папилломы человека и еще несколько десятков болезней. Хотя бы раз в жизни каждый из нас сталкивается с инфекционными заболеваниями и необходимостью быстрой постановки диагноза.
Все инфекционные болезни делятся на пять типов — прионные, вирусные, бактериальные, протозойные и грибковые поражения. Далее будут рассмотрены последние четыре типа как наиболее распространенные. Разные возбудители иногда могут вызывать одно и то же заболевание. В частности, пневмония может быть результатом как вирусной, так и бактериальной инфекции. Лечение зависит не от проявлений, а от возбудителя болезни. Противовирусные препараты бесполезны в борьбе с бактериями и грибками, антибиотики не действуют на вирусы. Поэтому основная задача лабораторной диагностики инфекционных заболеваний — выявление типа возбудителя.
Способы лабораторной диагностики инфекционных болезней можно разделить на два типа: неспецифические и специфические методы.
К неспецифическим относятся общий анализ крови и исследование соотношения ее белковых фракций, печеночные пробы, общий анализ мочи и кала. Эти методы не дают информации о виде возбудителя, но позволяют узнать, в какой мере болезнь затронула органы и системы организма, что именно в их работе нарушено и насколько далеко зашел процесс.
Специфические — вирусологический и бактериологический методы, микроскопическое исследование возбудителей, анализы на антигены и антитела — направлены непосредственно на обнаружение возбудителя.
Методы лабораторной диагностики бактериальных инфекций
Современная медицина располагает множеством методов выделения возбудителей бактериальной инфекции:
Бактериоскопический. Исследуется окрашенный специальным образом мазок.
Бактериологический. Биоматериал высеивается в питательную среду, и через некоторое время специалист исследует колонию бактерий, выросшую в ней.
Биологический. Направлен на определение патогенности микроорганизмов.
Серологический. Выявляет антитела и антигены в сыворотке крови — особые вещества, которые вырабатываются организмом при контакте с возбудителем определенной болезни.
Чаще всего для исследований используют кровь или сыворотку крови, реже — слюну, мочу, кал, клетки эпителия (мазок и соскоб) и другой биоматериал.
Диагностика вирусных инфекций
В лабораторной диагностике вирусных заболеваний используются:
Вирусологическое исследование. Световая и электронная микроскопия дает возможность выявить наличие вирусных включений и сами вирусы и идентифицировать их.
Серологическое исследование для обнаружения антител и антигенов. Этот метод дает возможность быстро выявить агрессора, как и в случае с бактериальными инфекциями. Для диагностики используются разнообразные способы исследования материала — реакции гемадсорбции, гемагглютинации или метод непрямой иммунофлюоресценции. Имунноблоттинг, в частности, позволяет выявлять антитела сразу к нескольким инфекциям и считается современным и точным диагностическим методом.
Молекулярно-генетические методы. Последнее слово в лабораторной диагностике. Позволяют обнаружить вирус даже тогда, когда его концентрация ничтожно мала — то есть на самых ранних стадиях. Самым известным из этих методов является ПЦР, при которой фрагмент вируса многократно копируется до тех пор, пока специалист не получит достаточно материала для определения типа вируса и его изначальной концентрации.
Для выявления вирусов обычно требуется сделать анализ крови.
Методы диагностики протозойных инфекций
Так называют инфекции, вызванные простейшими паразитами, например, амебами. Малярия, амёбиаз, токсоплазмоз, лямблиоз, трихомониаз, сонная болезнь — вот неполный список самых распространенных протозойных инфекций. Лабораторная диагностика таких заболеваний включает в себя следующие методы:
Микроскопический. Простейшие паразиты выявляются путем исследования под микроскопом окрашенных образцов биоматериала. Самый простой и надежный метод для многих возбудителей.
Культуральный. Посев биоматериала в питательную следу для дальнейшего исследования размножившихся простейших. У этого метода есть существенный недостаток: результатов нужно ждать долго, сам процесс может занять не менее 5-6-ти дней.
Серологический. Используют редко ввиду малой информативности.
Аллергический. Также не является распространенным. Кожные аллергопробы делают для того, чтобы подтвердить лейшманиоз и токсоплазмоз. Это вспомогательный диагностический метод.
В качестве биоматериала для исследований в основном используется кровь, иногда — – кал или моча.
Диагностика грибковых инфекций
Грибковые инфекции распространены не так широко, как вирусные или бактериальные потому, что они поражают в основном людей с ослабленным иммунитетом. Обычно при словах «грибковая инфекция» люди думают о заболеваниях кожи и ногтей, но сфера деятельности микозов шире: они могут поражать практически любые ткани. Самые распространенные грибковые поражения – это кандидоз, или молочница, микозы стоп, аспергиллез. При диагностике грибковых инфекций чаще всего используются следующие лабораторные методы:
Микроскопическое исследование. Препарат окрашивается и рассматривается под мощным микроскопом. Посредством иммунофлюоресцентной микроскопии исследуется проба, помеченная флюоресцеинами — специальным красителем. Наиболее быстрый способ выявления грибка по сравнению с другими методами.
Культуральный. Происходит посев пробы на питательную среду и дальнейшее исследование полученной в результате колонии грибков.
Серологический. Используется для выявления грибковых поражений, однако для микозов он считается не особенно точным.
Гибридизация нуклеиновых кислот. Самый современный способ выявления грибковых инфекций, его применяют для идентификации основных возбудителей системных микозов. Из культуры извлекается РНК и вносится особым способом помеченная молекула ДНК. Если в пробе наличествует один из основных патогенных грибков, ДНК объединится с его РНК, создав легко различимую структуру. Несомненным преимуществом метода является возможность определить инфекцию на самых ранних стадиях.
Биоматериалом для исследований являются клетки кожи, волос и ногтей, клетки слизистых оболочек (мазок или соскоб), мокрота, моча, секрет простаты, сперма, грудное молоко.
Современные методики диагностики инфекций позволяет выявить их на начальном этапе, Чем раньше болезнь будет обнаружена, тем проще ее вылечить. Поэтому сдавать анализы на инфекции желательно регулярно, даже если вы ни на что не жалуетесь и не замечаете никаких перемен в самочувствии.
Где можно сдать биоматериал на анализ инфекции
«На первый взгляд может показаться, что все диагностические лаборатории одинаковы, — говорит эксперт лаборатории «Инвитро». – Но это не так. Современная диагностика инфекций требует наличия дорогостоящего оборудования и материалов, а также специалистов высокого класса. Далеко не все лаборатории могут позволить себе технику последнего поколения, и пока очень немногие используют такие новейшие методы, как ПЦР и гибридизация нуклеиновых кислот. А ведь если речь идет о вашем здоровье, точность и быстрота исследований наверняка важнее, чем цена! Я рекомендую обращаться только в крупные лаборатории с собственными исследовательскими комплексами, новым оборудованием и широкой филиальной сетью. Желательно, чтобы в такой лаборатории действовала система контроля качества – это гарантия точности результатов».
P.S. «ИНВИТРО» — крупнейшая частная сеть лабораторий страны, проводит более 1000 видов исследований. Ежедневно ее пациентами становятся 24 000 человек. Результаты анализов признаются всеми медицинскими учреждениями России.
Лицензия на осуществление медицинской деятельности ЛО-50-01-008046, 13.09.2016 г.
Протейная инфекция: симптомы, лечение и профилактика
 Протей (Proteus) – это условно-патогенный обитатель кишечника человека и животных, который может длительное время существовать в воде и почве. Довольно долго этому микроорганизму не придавали большого значения в развитии инфекционно-воспалительных заболеваний. Но в последнее время в связи с усовершенствованием диагностики роль протея как возбудителя серьезных недугов подтверждается все чаще. При этом зачастую он становится причиной нозокомиальных (госпитальных – связанных с пребыванием в медицинском учреждении) инфекционных заболеваний, которые тяжело поддаются лечению.
Протей (Proteus) – это условно-патогенный обитатель кишечника человека и животных, который может длительное время существовать в воде и почве. Довольно долго этому микроорганизму не придавали большого значения в развитии инфекционно-воспалительных заболеваний. Но в последнее время в связи с усовершенствованием диагностики роль протея как возбудителя серьезных недугов подтверждается все чаще. При этом зачастую он становится причиной нозокомиальных (госпитальных – связанных с пребыванием в медицинском учреждении) инфекционных заболеваний, которые тяжело поддаются лечению.
Протейная инфекция: пути заражения
Источниками протейной инфекции являются больные люди и животные, с калом которых патогенные микроорганизмы в больших количествах попадают в окружающую среду. Далее протей может проникнуть в организм человека следующими путями:
- С пищей, обсемененной возбудителем (преимущественно с подпорченными мясными и молочными продуктами, рыбой, немытыми овощами и фруктами и т.д.).
- Через воду (при купании и заглатывании воды).
- Через грязные руки, посуду, предметы быта.
 Отдельно стоит выделить особенности инфицирования протеем в медицинских учреждениях. Передача данной инфекции в них происходит преимущественно через инструменты, которыми пользуются врачи и медсестры во время лечебных манипуляций, а также предметы ухода за больными. Вследствие такого заражения развивается раневая инфекция, пиелонефрит (воспаление чашек и лоханок почки), воспаление пупка у новорожденного, отиты, синуситы и т.п.
Отдельно стоит выделить особенности инфицирования протеем в медицинских учреждениях. Передача данной инфекции в них происходит преимущественно через инструменты, которыми пользуются врачи и медсестры во время лечебных манипуляций, а также предметы ухода за больными. Вследствие такого заражения развивается раневая инфекция, пиелонефрит (воспаление чашек и лоханок почки), воспаление пупка у новорожденного, отиты, синуситы и т.п.
Факторы, способствующие развитию воспалительных процессов при заражении протеем, следующие:
- бесконтрольный прием антибиотиков;
- ослабление защитных сил организма вследствие хронических заболеваний, иммунодефицитов, патологий крови, физиологической незрелости иммунной системы у новорожденных деток и малышей до года, а также возрастного истощения иммунитета у стариков.
Как развивается протейная инфекция?
У здоровых людей данный микроорганизм может длительное время находиться в нижних отделах пищеварительного тракта без каких-либо патологических признаков. Однако нарушение нормальной кишечной микрофлоры в сторону уменьшения в ней количества кишечных палочек, бифидо и лактобактерий становится идеальной почвой для активации таких микробов, как протей. Развивающееся в подобных ситуациях состояние называют дисбактериозом кишечника. Если же человек «съест» большое количества протеев вместе с некачественными продуктами или водой, у него с высокой вероятностью возникнут симптомы острого гастроэнтерита.
Когда же протей проникает из внешней среды в те места организма человека, где в норме этой бактерии быть не должно, развиваются гнойно-воспалительные заболевания. Локализация таких воспалительных процессов может быть любой – мочеполовые органы, раны, ухо, околоносовые синусы и т.д.
Протей: симптомы заболеваний
Инкубационный период при заболеваниях, вызванных протеем, обычно длится от нескольких часов до 2-3 дней. Специфических симптомов, характерных имен для этой инфекции, нет. Например, при поражении протеем желудочно-кишечного тракта у больных появляются признаки, присущие и другим острым инфекционным недугам ЖКТ:
- повышенная температура;
- слабость, головная боль и другие проявления интоксикации (протей синтезирует эндотоксин);
- тошнота и рвота;
- расстройства стула (кал становится жидким и зловонным, дефекация повторяется 4-5 раз в сутки);
- схваткообразные непостоянные боли в животе;
- урчание в кишечнике и метеоризм.
 Если поражаются мочевыделительные пути, появляется боль при мочеиспускании (при цистите, уретрите), интоксикация, повышается температура тела, а в моче выявляются лабораторные признаки воспалительного процесса. При раневой протейной инфекции раны гноятся и плохо заживают.
Если поражаются мочевыделительные пути, появляется боль при мочеиспускании (при цистите, уретрите), интоксикация, повышается температура тела, а в моче выявляются лабораторные признаки воспалительного процесса. При раневой протейной инфекции раны гноятся и плохо заживают.
Протей у детей
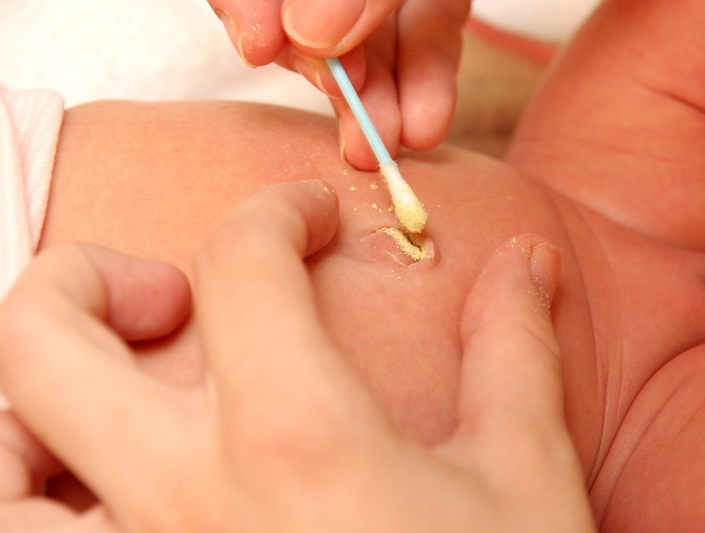 Протейная инфекция особенно опасна для новорожденных, которые могут столкнуться с ней в лечебных учреждениях (роддоме, неонатальных отделениях). Вследствие заражения у малышей развивается выраженный токсикоз, рвота, диарея и сильное обезвоживание. Кроме того, высока вероятность инфицирования протеем пупочной ранки и возникновения омфалита. Такое воспаление очень быстро распространяется на пупочную и портальную вены, что чревато сепсисом. Помимо этого, заражение протеем новорожденных может привести к развитию у них острого гнойного менингита.
Протейная инфекция особенно опасна для новорожденных, которые могут столкнуться с ней в лечебных учреждениях (роддоме, неонатальных отделениях). Вследствие заражения у малышей развивается выраженный токсикоз, рвота, диарея и сильное обезвоживание. Кроме того, высока вероятность инфицирования протеем пупочной ранки и возникновения омфалита. Такое воспаление очень быстро распространяется на пупочную и портальную вены, что чревато сепсисом. Помимо этого, заражение протеем новорожденных может привести к развитию у них острого гнойного менингита.
У более взрослых детей протейная инфекция чаще всего проявляется симптомами поражения ЖКТ, мочевыводящих путей, уха, околоносовых синусов, легких, а также гнойно-воспалительными процессами на коже.
Диагностика
Первичная диагностика заболеваний, вызванных протеем, основывается на клинической картине и выявлении наличия факторов риска у больного. Главный же и наиболее достоверный метод диагностики протейной инфекции – бактериологический, то есть посев материала, взятого от больного, на питательные среды и выделение возбудителя. Исследуемым материалом может быть кал, моча, отделяемое ран, ушные выделения – все зависит от формы инфекции.
Помимо этого, определенное значение имеют и серологические анализы на протей, однако их результат пригоден больше не для выявления, а для ретроспективного подтверждения наличия инфекции, поскольку окончательные данные врач может получить только через 2 недели после первичного анализа. К этому времени больной уже может быть здоровым.
Лечение протейной инфекции
 Для лечения протейной инфекции в большинстве случаев применяют антибиотики. Причем для действительно эффективной антибактериальной терапии необходимо сделать антибиотикограмму – анализ на чувствительность возбудителя к различным антибактериальным препаратам. Это исследование имеет особенное значение в случае госпитальных заболеваний, поскольку протеи, взывающие их, практически всегда нечувствительны ко многим антибиотиком, поэтому стандартное лечение может оказаться не достаточно результативным. Таким больным антибактериальные препараты для лечения протея обычно назначают не по одному, а комбинируют по несколько, чтобы полностью уничтожить возбудителя.
Для лечения протейной инфекции в большинстве случаев применяют антибиотики. Причем для действительно эффективной антибактериальной терапии необходимо сделать антибиотикограмму – анализ на чувствительность возбудителя к различным антибактериальным препаратам. Это исследование имеет особенное значение в случае госпитальных заболеваний, поскольку протеи, взывающие их, практически всегда нечувствительны ко многим антибиотиком, поэтому стандартное лечение может оказаться не достаточно результативным. Таким больным антибактериальные препараты для лечения протея обычно назначают не по одному, а комбинируют по несколько, чтобы полностью уничтожить возбудителя.
Помимо этого, при протейной инфекции широко применяются бактериофаги (препараты, содержащие вирусы бактерий). Особенно часто их назначают при дисбактериозе и избыточном росте протея на посевах кала маленьких детей.
Еще одним важным моментом лечения протейной инфекции является восстановление нормальной микрофлоры кишечника. Для этого используют специальные бактериальные препараты и пребиотики (лекарства, содержащие вещества, обеспечивающие хорошее размножение в кишечнике «полезных» микроорганизмов).
У больных с протейной инфекцией на фоне ослабленного иммунитета могут применяться иммуномодулирующие средства и аутовакцины (иммунологические препараты, созданные на основе патогенной бактерии, выделенной от больного).
Симптоматическое лечение при заболеваниях, вызванных протеем, назначается в зависимости от наличия конкретных признаков. При необходимости проводится дезинтоксикационная терапия, регидратация, применяются энтеросорбенты, жаропонижающие средства и т.д.
Профилактика
В быту человек может предупредить заражение протеем следующим образом:
- Соблюдая базовые гигиенические правила.
- Употребляя качественные продукты, прошедшие достаточную термическую обработку, а также безопасную воду.
- Поддерживая чистоту в доме.
 Профилактика же протейной инфекции в медицинских учреждениях – это уже задание медицинских работников. Причем важно, чтобы в больницах не только соблюдались санитарно-гигиенические правила (качественная дезинфекция, стерилизация, разделение «чистых» и «гнойных» больных и т.п.), но и сводились к минимуму любые инвазивные манипуляции, во время которых в большинстве случаев и происходит инфицирование.
Профилактика же протейной инфекции в медицинских учреждениях – это уже задание медицинских работников. Причем важно, чтобы в больницах не только соблюдались санитарно-гигиенические правила (качественная дезинфекция, стерилизация, разделение «чистых» и «гнойных» больных и т.п.), но и сводились к минимуму любые инвазивные манипуляции, во время которых в большинстве случаев и происходит инфицирование.
Что касается профилактики активации «своего родного» протея в кишечнике, то главное, что необходимо помнить, – это никакого самолечения антибиотиками. Именно эти препараты при неумелом применении чаще всего провоцируют развитие серьезного дисбактериоза.
Зубкова Ольга Сергеевна, медицинский обозреватель, врач-эпидемиолог
22,688 просмотров всего, 2 просмотров сегодня
Adblockdetector