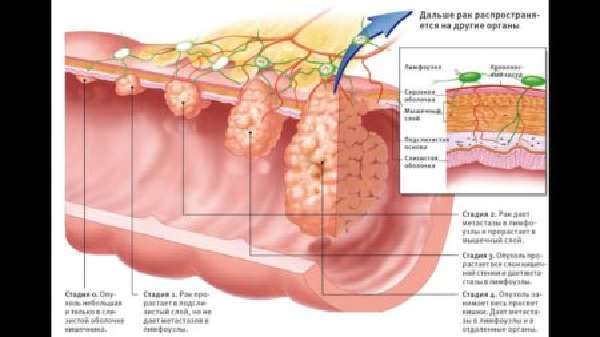
Причины возникновения полипов в восходящем отделе ободочной кишки, схема лечения, симптомы и профилактика
Полип восходящего отдела ободочной кишки (код по МКБ-10 К55-К63) – опухоль в слизистой оболочке толстого кишечника. Ее размер варьируется от 2-3 миллиметров до нескольких сантиметров. Полипы – доброкачественные новообразования и не вызывают серьезного дискомфорта. Однако большие полипы способны переродиться в злокачественные опухоли (колоректальный рак).
 Колоректальная карцинома
Колоректальная карцинома
- Разновидности патологий
- Симптомы полипов восходящего отдела
- Причины
- Методы диагностики
- Тактика лечения и методы
Разновидности патологий
При неопластических неоплазмах проводится различие между неэпителиальными и эпителиальными формами:
- Неэпителиальные разновидности: накопление ткани под слизистой. К неэпителиальным видам относятся, например, липомы, фибромы, гемангиомы или лимфоидные опухоли,
- Эпителиальные типы – обычно это аденомы. Они наиболее распространены (80% всех случаев опухолей). Около 30% взрослых в возрасте старше 50 лет страдает от этого недуга. Примерно у 3% аденомы обнаруживается злокачественная ткань.
Аденомы подразделяются на:
- Ворсинчатую,
- Тубулярную (трубчатую),
- Тубулярно-ворсинчатую.
Более половины случаев встречается несколько раз (обычно это трубчатые аденомы). У ворсистых аденом наибольший риск перерождения в злокачественные неоплазмы.
 Выраженный поперечный полипоз различных отделов кишки
Выраженный поперечный полипоз различных отделов кишки
Внимание! Если у пациента присутствует 50-100 полипов, такое состояние именуется в медицинской практике «полипозом».
Симптомы полипов восходящего отдела
Кишечные доброкачественные неоплазмы растут долго, годами. Полипы нисходящей, восходящей ободочной и сигмовидной кишки обычно вызывают несколько симптомов одновременно.
Наиболее типичный признак полипоза – кровь в стуле. Однако это не всегда сразу видно. Поэтому диагностика без консультации с врачом недостоверна. Образец стула изучается в специальной лаборатории, где проводится анализ всех показателей кала.
Изредка возникают кровотечения и в другие органы, которые не замечаются пациентом. Главные признаки кровотечения – постоянная усталость, бледное лицо, мышечная слабость. В этом случае требуется провести комплексное обследование. В анализах крови при значительной кровопотере отмечается снижение гемоглобина и эритроцитов.
Диарея и запоры – тоже признаки присутствия новообразований в кишечнике человека. Стоит отметить, что в большинстве случаев на начальной стадии полипы распространяются незаметно и не вызывают никаких симптомов.
Причины
Наиболее распространены трубчатые аденомы (75-80%). Полипы чаще всего формируются в ободочной кишке. Если диаметр меньше одного сантиметра, вероятность перерождения в злокачественную ткань составляет до одного процента. Однако, если диаметр более двух сантиметров, вероятность уже составляет более 10 процентов. Ворсинчатая аденома встречается главным образом в прямой кишке. Вероятность перерождения превышает 30%. Тубулярная аденома представляет собой гибрид первых двух.
Доброкачественные новообразования могут появляться и из других слоев толстой кишки. Таким образом, любая субстанция, которая поднимается выше уровня слизистой, называется полипом. Новообразования состоят из гладких мышц (лейомиомы) или жировой ткани (липомы). Еще это могут быть гамартомы, гиперпластические полипы, «молодые» злокачественные новообразования, полипозные воспаления или псевдополипы.
Методы диагностики
Для диагностики полипоза используют эндоскопические и гистологические методы исследования. Вначале врача проводит физический осмотр пациента, составляет анамнез и направляет на общие обследования:
- УЗИ брюшной полости,
- ЭКГ,
- Общий анализ крови,
- Биохимическое исследование крови.
Если по результатам обследований возникнет подозрение на полипоз, врач назначит проведение колоноскопии или полипэктомии. При противопоказаниях к проведению колоноскопии проводится виртуальная колоноскопия, при которой использует не эндоскоп, а методы компьютерной визуализации (МРТ или КТ).
Ультразвуковое обследование живота
Тактика лечения и методы
Все полипы удаляются и исследуются гистологическими методами. Часто полипы удаляют в процессе проведения классической колоноскопии. Операция по удалению опухоли необходима для предотвращения злокачественного перерождения, которое может возникать у отдельных пациентов через определенный промежуток времени. Процедура редко приводит к осложнениям. Наиболее распространенные осложнения – кровотечение из стенки кишечника в результате удаления новообразования, которое может остановиться само по себе во время обследования.
Если диагностируется семейный аденоматозный полипоз (САП, polyposis coli), рекомендуется регулярное прохождение колоноскопии. Пациентам лучше провести операцию по удалению всей прямою кишки еще в подростковом возрасте, потому что риск злокачественного перерождения тканей достаточно высок. В результате полипоз может привести к раку толстого кишечника. Так как полипы зачастую мигрируют в тонкий кишечник или желудок, рекомендуется, чтобы пациент проходил регулярно гастроскопию. Поскольку болезнь наследуется, требуется проконсультировать заблаговременно с соответствующим специалистом – генетиком.
Иногда полипы могут стать злокачественными после многих лет, поэтому прогноз заболевания неясный.
Важно! Полип поперечно-ободочной кишки успешно лечится. Поэтому при своевременном лечении и диагностике полипозов прогноз, как правило, благоприятный. Народные средства абсолютно бесполезны.
Псевдополипоз ободочной кишки
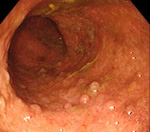
Псевдополипоз ободочной кишки – это вторичное патологическое состояние, при котором на слизистой оболочке ободочной кишки образуются множественные выпячивания, по внешнему виду напоминающие полипы. Возникает при воспалительных заболеваниях кишечника и некоторых инфекциях ЖКТ. Клиническая картина псевдополипоза ободочной кишки определяется основным заболеванием, у пациентов могут наблюдаться диарея, боли в животе, тенезмы, метеоризм, похудание и патологические примеси в кале. Диагноз выставляется на основании данных эндоскопического исследования и биопсии. В некоторых случаях используются КТ и рентгенография с контрастированием. Требуется лечение основной патологии.
МКБ-10
- Причины
- Патанатомия
- Симптомы псевдополипоза
- Диагностика
- Лечение псевдополипоза
- Цены на лечение
Общие сведения
Псевдополипоз ободочной кишки – состояние, при котором на стенке ободочной кишки появляются выросты, которые имитируют полипы кишечника, но являются участками сохранившейся слизистой оболочки либо островками избыточной регенерации железистого эпителия, возникшими на фоне воспалительного или инфекционного процесса в ободочной кишке. Чаще всего причиной развития псевдополипоза ободочной кишки становится неспецифический язвенный колит. По данным специалистов в области современной проктологии, псевдополипы выявляются у 22-64% пациентов, страдающих этим заболеванием.
Иногда псевдополипоз ободочной кишки обнаруживается при болезни Крона и дизентерии. Заболевание обычно развивается в возрасте 40-65 лет. Исследователи отмечают, что псевдополипы не склонны к озлокачествлению, при этом в отдельных случаях в процессе регенерации железистого эпителия сигмовидной кишки могут возникать участки дисплазии, в последующем трансформирующиеся в колоректальный рак.

Причины
Псевдополипоз ободочной кишки характеризуется появлением бляшек различного размера и формы, выступающих над поверхностью стенки в просвет кишечника. Причиной образования таких бляшек становятся повреждения слизистой при воспалительных заболеваниях кишечника (неспецифическом язвенном колите, болезни Крона) и некоторых инфекционных поражениях ЖКТ (чаще всего при дизентерии). При болезни Крона псевдополипоз ободочной кишки выявляется гораздо реже, чем при неспецифическом язвенном колите, что обусловлено различиями в течении и преимущественной локализации воспалительного процесса при этих двух заболеваниях.
Патанатомия
Узлы при псевдополипозе ободочной кишки могут представлять собой сохранившиеся участки нормальной слизистой оболочки, окруженные язвами и очагами поверхностного некроза. Такие выросты также могут образовываться в результате разрастания железистого эпителия при восстановлении слизистой. Под разрастаниями иногда обнаруживаются островки соединительной ткани. В некоторых случаях псевдополипоз ободочной кишки возникает в результате образования избыточных грануляций. В формировании узлов могут играть роль не только изъязвления слизистой, но и растяжения стенки кишечника при перистальтических движениях, травмы воспаленной слизистой твердыми каловыми массами и т. д.
Количество и размеры псевдополипов при псевдополипозе ободочной кишки существенно варьируют. У одних больных выявляются единичные узлы, у других – множественные образования, покрывающие значительную часть слизистой оболочки сигмовидной кишки. Средний диаметр узла при псевдополипозе ободочной кишки составляет 5-10 миллиметров, при этом отдельные псевдополипы могут достигать 5 и более сантиметров. С учетом внешнего вида узлов различают обычные псевдополипы, образования в форме шапочки и глубокий кистозно-полипозный колит.
Симптомы псевдополипоза
Специфическая симптоматика псевдополипоза ободочной кишки отсутствует. Пациенты предъявляют жалобы, характерные для основного заболевания. При неспецифическом язвенном колите наблюдаются поносы. Возможен кашицеобразный стул с примесями слизи, крови и гноя. Больных псевдополипозом ободочной кишки беспокоят частые ложные позывы и боли в левой половине живота. Отмечаются слабость, нарушения аппетита и потеря веса. Выраженность гипертермии зависит от тяжести патологии, температура тела может колебаться от 37 до 39 градусов. Иногда выявляются внекишечные симптомы: боли в суставах, анкилозирующий спондилит (болезнь Бехтерева), афтозный стоматит, увеит, узловатая эритема и пр.
Для псевдополипоза ободочной кишки при болезни Крона также характерны боли в животе, расстройства стула, потеря аппетита, снижение массы тела, слабость и гипертермия различной степени выраженности. Обнаруживаются те же внекишечные проявления, что и при неспецифическом язвенном колите. Отличительными особенностями псевдополипоза ободочной кишки при болезни Крона являются склонность к образованию рубцовых сужений просвета кишечника, более высокая частота развития осложнений (кишечной непроходимости, кишечного кровотечения, перфорации толстой кишки) и нарушения со стороны печени и почек. При дизентерийном псевдополипозе ободочной кишки наблюдаются острое начало, общие симптомы интоксикации и выраженные кишечные расстройства (многократный понос, урчание, схваткообразные боли, патологические примеси в кале).
Диагностика
Псевдополипоз ободочной кишки диагностируется на основании эндоскопических исследований. В процессе ректороманоскопии или колоноскопии врач изучает состояние слизистой, выявляет изъязвления и другие изменения, характерные для неспецифического язвенного колита и других заболеваний, способных спровоцировать псевдополипоз ободочной кишки. Эндоскопист оценивает количество, размер и форму псевдополипов, берет образцы ткани узлов и соседних участков слизистой оболочки для морфологического исследования.
В процессе изучения морфологической структуры образований, возникающих у больных псевдополипозом ободочной кишки, определяется неизмененный эпителий, разрастания эпителия или грануляционная ткань. При исследовании слизистой оболочки, пораженной язвенным колитом выявляются расширенные капилляры, кровоизлияния, язвы и крипт-абсцессы. Подслизистый слой обычно изменен незначительно. Слизистая оболочка кишечника у пациентов с болезнью Крона грубая, бугристая, по внешнему виду напоминает «булыжную мостовую».
Ирригоскопия при псевдополипозе ободочной кишки малоинформативна, поскольку позволяет обнаруживать только достаточно крупные псевдополипы и при этом не дает возможности оценивать форму узлов, состояние и общий вид слизистой оболочки. Компьютерная томография обеспечивает более точные результаты, но, как и контрастная рентгенография, не предоставляет врачу достаточно информации для дифференцировки псевдополипоза ободочной кишки и других заболеваний, сопровождающихся появлением дефектов наполнения на рентгенограммах. Обе методики применяют только при недоступности эндоскопических исследований или наличии противопоказаний к проведению ректороманоскопии и колоноскопии.
Дифференциальную диагностику псевдополипоза ободочной кишки осуществляют с множественными полипами, диффузным семейным полипозом, колоректальным раком, липомами и карциноидами ободочной кишки. Окончательный диагноз выставляют на основании данных микроскопического исследования.
Лечение псевдополипоза
Тактику лечения псевдополипоза ободочной кишки определяют в зависимости от вида и степени тяжести основной патологии. При неспецифическом язвенном колите рекомендуют полноценное сбалансированное питание, в периоды обострения назначают иммуносупрессоры, глюкокортикоидные средства и препараты 5-аминосалициловой кислоты. При псевдополипозе ободочной кишки с выраженными нарушениями водно-электролитного обмена проводят инфузионную терапию. По показаниям применяют антибиотики. При неэффективности консервативной терапии, дисплазии слизистой оболочки, ярко выраженных внекишечных проявлениях и осложнениях неспецифического язвенного колита (мегаколоне, перфорации сигмовидной кишки, кишечном кровотечении, озлокачествлении участка измененной слизистой оболочки) осуществляют хирургические вмешательства.
Терапия псевдополипоза ободочной кишки при болезни Крона также предусматривает использование глюкокортикоидов, иммуносупрессоров, препаратов 5-аминосалициловой кислоты и антибиотиков. Дополнительно назначают блокаторы фактора некроза опухоли, блокаторы интегриновых рецепторов, витамин D и гипербарическую оксигенацию. При осложнениях проводят операции. Неспецифический язвенный колит и болезнь Крона являются хроническими заболеваниями с рецидивирующим течением. Пациентам необходимы регулярные осмотры и поддерживающая терапия в период ремиссии.
При псевдополипозе ободочной кишки, обусловленном дизентерией и другими кишечными инфекциями, назначают специальную диету, проводят этиотропную терапию с использованием противомикробных препаратов, осуществляют дезинтоксикационные мероприятия. Прогноз при данной патологии определяется типом и особенностями течения основного заболевания. Больные с псевдополипозом ободочной кишки находятся под наблюдением врача-проктолога и гастроэнтеролога.
Псевдополипоз ободочной кишки (K51.4)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание

— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS

— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
Единая классификация отсутствует. Обычно описывают такие параметры, как:
— локализация процесса;
— распространенность (единичные, множественные, сплошное поражение);
— размеры — от микроскопических до гигантских (чаще всего 5-10 мм).
Стандартно также выделяют:
— обычные псевдополипы;
— шапковидные (cap) псевдополипы;
— глубокий кистозно-полипозный колит.
Этиология и патогенез
Эпидемиология
Возраст: преимущественно от 40 до 65 лет
Признак распространенности: Редко
Факторы и группы риска
Пациенты с неспецифическим язвенным колитом старшего возраста.
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Характерная локализация: ободочная кишка, прямая кишка или весь левый отдел толстой кишки, где псевдополипы иногда выявляются в большом количестве.
Клиника обусловлена в основном локализацией процесса и не отличаются от клинических признаков неспецифического язвенного колита -см. «Язвенный колит неуточненный» — K51.9.
Диагностика
При использовании иммуномодуляторов эндоскопическое исследование позволяет сделать выводы, необходимые для оценки ответа на терапию. В последних фармацевтических исследованиях, документирование эндоскопического заживления слизистой стало одним из важнейших компонентов результата измерения эффективности препаратов. Чувствительность процедуры более 85%.
Биопсия позволяет морфологически провести дифдиагностику и решить вопрос о необходимости хирургического вмешательства, повлиять на выбор его методики. Образцы должны быть взяты как из пораженных, так и из прилегающих и имеющих нормальный вид участков слизистой оболочки. Биоптаты из разных мест должны быть помечены отдельно.
Периодичность эндоскопических исследований, как до, так и после операции, также определяется на основании данных эндоскопии и биопсии. Методы относительно противопоказаны в период обострения; при тяжелой молниеносной форме неспецифического язвенного колита или при развитии его осложненений. В этих случаях вопрос решается индивидуально с учетом многих данных.
2. Рентгенография с контрастированием барием может показать специфическую «сетчатую» или «ворсинчатую» картину при значительном поражении и малоинформативна при единичных мелких псевдополипах.
Заполнение толстой кишки сернокислым барием, принятым через рот, малоэффективно в диагностике опухолей этой локализации из-за неравномерности распределения его по толстой кишке, невозможности изучения рельефа слизистой оболочки и применения двойного контрастирования. Кроме того, прием контрастного вещества через рот может усугублять явления частичной непроходимости, нередко наблюдаемые при раке толстой кишки.
Метод двойного заполнения более информативен, чем обычная клизма с барием, поскольку более чем в половине случаев процесс располагается в зоне, доступной эндоскопическому осмотру. Рентгенологическое исследование следует производить лишь при невозможности проведения эндоскопии.
3. Компьютерная томография (КТ) достаточно специфична и чувствительна, но не обладает теми возможностями для дифдиагностики, которыми обладает эндоскопическое исследование. КТ показана при невозможности проведения эндоскопии (например, вследствие тяжести заболевания).
Существует такая полностью неинвазивная диагностическая методика, как виртуальная колоноскопия. Она представляет собой разновидность колоноскопии в 2D/3D формате, которая реконструируется из результатов компьютерной томограммы (КТ) или ядерно-магнитной резонансной томографии (ЯМРТ).
На данный момент диагностические возможности виртуальной колоноскопии обсуждаются. Виртуальная колоноскопия не позволяет проводить такие терапевтические манипуляции, как биопсия и удаление полипов/опухолей, а также выявлять повреждения размером до 5 мм.
Данный метод может помочь в выявлении поверхностных повреждений, не обнаруженных традиционной эндоскопией или рентгенографией.
Капсульная эндоскопия может быть полезна при начальной диагностике, для выявления рецидивов, для установления степени заболевания, для оценки ответа на терапию, и, отчасти, для дифференциации заболевания.
5. Эндоскопическое ультразвуковое исследование (EUS) достаточно информативный способ дифдиагностики псевдополипов с некоторыми другими заболеваниями ободочной кишки, распространяющимися за пределы слизистой.
Лабораторная диагностика
Лабораторная диагностика соответствует таковой при неспецифическом язвенном колите (см. «Язвенный колит неуточненный» — K51.9).
Существуют некоторые работы, показывающие прогностическое значение комплексного определения проколлаген III пептида (PIIIP), С-реактивного белка (CRP) и комплемента С4 для развития псевдополипоза.
Дифференциальный диагноз
Дифференцировка требуется в первую очередь по морфологическому признаку:
1. Полипы (одиночные, групповые):
1.1 Железистые и железисто-ворсинчатые полипы (аденомы и аденопапилломы)
Представляют собой опухоли, которые развились из клеток кишечного эпителия (внутренней выстилки кишки).
Выделяют три основные группы новообразований (в зависимости от соотношения тех или иных клеток кишечного эпителия)6
— железистые аденомы;
— железисто-ворсинчатые аденомы;
— ворсинчатые аденомы.
Наиболее часто встречаются железистые аденомы, их выявляют у 60-80% больных с доброкачественными опухолями толстой кишки. Анатомическая форма таких аденом может быть различной, с выраженным основанием (на ножке) или распластанной (стелющейся). Риск малигнизации (злокачественного перерождения) зависит от размеров и клеточной структуры полипа. Около 5% железистых полипов являются малигнизированными.
1.2 Гиперпластические полипы
Новообразования небольших размеров, которые локализуются чаще в дистальных отделах толстой кишки. Как правило, обнаруживаются у пациентов старших возрастных групп. Гиперпластические полипы не малигнизируются и редко встречаются как самостоятельное заболевание. Некоторые исследователи считают их исходной формой аденом и папиллом. Могут встречаться при неспецифическом язвенном колите.
1.3 Кистозно-гранулирующие полипы (ювенильные или гамартомы)
Полипы ювенильного типа относятся к порокам развития; их также называют врожденными, ретенционными полипами, ювенильными аденомами. Размер таких полипов может достигать 2 см. Ювенильные полипы проявляются преимущественно появлением примеси крови в каловых массах; они не малигнизируются.
1.4 Фиброзные полипы
По своей природе являются полиповидными разрастаниями соединительной ткани. Развиваются на почве хронических воспалительных заболеваний и сосудистых расстройств в основном в анальном канале. Встречаются часто.
2. Ворсинчатые опухоли толстой кишки
Ворсинчатые опухоли составляют 14-20% среди других новообразований толстой кишки.
Ворсинчатая опухоль представляет собой новообразование округлой или слегка вытянутой формы, розовато-красного цвета со своеобразной сосочковой или бархатистой поверхностью. Основной элемент такой опухоли — ворсина (удлиненное сосудисто-соединительнотканное образование покрытое цилиндрическим эпителием). Характерный вид новообразованию придают дольки, образованные слившимися между собой ворсинками.
Выделяют две формы опухоли по виду:
— Узловая — единый опухолевый узел с выраженным широким основанием. В некоторых случаях, благодаря рыхлому подслизистому слою стенки кишки и ее движениям, может формироваться ножка опухоли, представленная складкой слизистой оболочки. Встречается наиболее часто.
— Стелющаяся («ковровая») — ворсинчатые или мелкодольчатые разрастания не образуют единого узла: они распространяются по поверхности слизистой и могут циркулярно выстилать просвет кишки, поражая ее на значительном расстоянии.
По характеру поверхности ворсинчатые опухоли разделяют на:
— бахромчатые — с выраженными ворсинами на поверхности;
— дольчатые — с отчетливо не обозначенными сосочками, дольчатой поверхностью, напоминающей по виду «цветную капусту».
Ворсинчатые аденомы могут иметь различные размеры — от нескольких миллиметров в диаметре до циркулярных поражений кишки протяженностью 60 см и более. Ворсинчатые опухоли толстой кишки во многих случаях поздно диагностируются вследствие незначительных изменений самочувствия пациентов и отсутствия ярких клинических проявлений. В результате при госпитализации больные уже имеют новообразования значительных размеров, нередко с явлениями злокачественной трансформации опухоли. Данные опухоли являются предраковым заболеванием, которое должно быть радикально излечено.
3. Диффузный полипоз
3.1 Истинный (семейный) диффузный полипоз
Существует множество полипозных наследственных синдромов:
— семейный аденоматозный полипоз (высока вероятность развития рака, необходимо хирургическое лечение сразу после установления этого диагноза);
— синдром Гаднера;
— синдром Туркота;
— синдром Кронкайта-Канада — ненаследственный гамартомный полипоз; типичные признаки: диффузный полипоз, алопеция , дистрофия ногтей, кожная гиперпигментация, потеря в весе, понос, боль в животе; сопровождается синдромом мальабсорбции .
Наследственные гамартомные полипозы включают: синдром Пейтца-Егерса (полипы желудочно-кишечного тракта, выраженная пигментация по краю губ), нейрофиброматоз, ювенильный диффузный полипоз. У больных с ювенильным полипозом симптомы заболевания появляются уже в детстве (в отличие от диффузного семейного полипоза), часто присутствуют кровотечения и острая кишечная непроходимость, обуславливающие необходимость резекций кишечника.
3.2 Вторичный псевдополипоз
Воспалительные полипы формируются вследствие воспалительной реакции на различные повреждения толстой кишки (например инфекционные), и сопутствуют не только неспецифическому язвенному колиту.
4. Сосудистые пороки развития:
4.1. Сосудистые поражения.
4.2. Ишемический колит.
5. Опухоли:
5.1 Лейомиома желудочно-кишечного тракта
Встречается крайне редко. Диагностика этого заболевания трудна, а иногда невозможна. Это объясняется тем, что заболевание чаще протекает бессимптомно и не имеет характерной клинической картины. При описании лейомиом авторы отмечают, что их удавалось обнаружить случайно во время операций, предпринимаемых по поводу других заболеваний. Лейомиомы четко ограничены, в клетках выявляется незначительное число митозов или они вообще отсутствуют. В половине наблюдений липомы локализуются в слепой и восходящей кишке, располагаются в подслизистом слое и изредка — субсерозно. Опухоль может иметь широкое основание или ножку различной длины.
5.2 Липомы
Липомы никогда не перерождаются в злокачественные. Липома легко меняет размеры и форму при ее пальпации или компрессии во время рентгенологического исследования, поскольку является довольно мягкой опухолью. Кишечная стенка в месте расположения липомы эластичная. Складки слизистой оболочки над липомой истончены (над опухолью могут не прослеживаться вовсе) в прилежащих же к опухоли отделах рельеф слизистой оболочки обычно не изменен.
5.3 Карциноиды
Считаются опухолями низкой степени злокачественности. Состоят из нейроэндокринных клеток. Внешне представляют собой мелкие узелки слизистой или подслизистой размером чаще всего не превышающим 2 см. Способны к местному деструктивному росту при размерах менее 2 см. Обычно не метастазируют, метастазы возможны при размерах более 2 см. В клинике характерен карциноидный синдром (приливы,понос, бронхоспазм). В лабораторных показателях возможно повышение 5-гидра оксииндолуксусной кислоты в моче.
6. Рак прямой кишки.
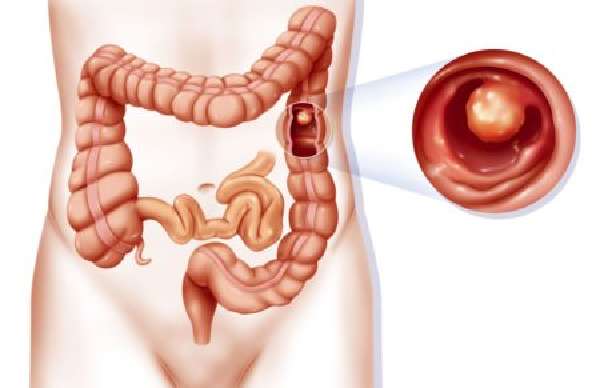
Полип ободочной кишки
Полип ободочной кишки – это выпирающее новообразование на стенке прямой кишки. Как правило, этот вырост доброкачественный, но врачи рекомендуют его удаление. У данной патологии высокий риск перерождения в раковую опухоль. Поражение наростами ободочного отдела кишечника врачи классифицируют как предраковое состояние.
С проблемой может столкнуться не только взрослый, но и ребёнок. У детей в 80% случаев заболевания новообразования рассасываются сами собой. Группу риска по заболеванию составляют мужчины с проблемами пищеварения в возрасте от 40 до 60 лет.
Общие сведения о заболевании
Полипоз ободочной кишки имеет код по МКБ-10 К63.5. Наросты в ободочной кишке по форме напоминают грибы, шарики, веточки. Наросты имеют тонкую ножку или широкое основание. Их количество в ободочном отделе кишечника может быть различным. В размерах полипы бывают от 0,5 до 10 см. Крупные выросты напоминают аденому.
Кишечные новообразования принято классифицировать на единичные, очаговые и множественные.
Из нисходящей ободочной кишки патология может распространять выросты на мочевыводящий канал. Часто встречается распространение патогенного процесса в толстой и двенадцатиперстной кишке.
Структура полипов
Диаметр тела нароста обычно составляет 1-2 см. В редких случаях полип вырастает до 6-10 см. Нарост формируется в слизистом слое, поэтому его структуру составляют клетки, очень похожие на клетки слизистых оболочек.
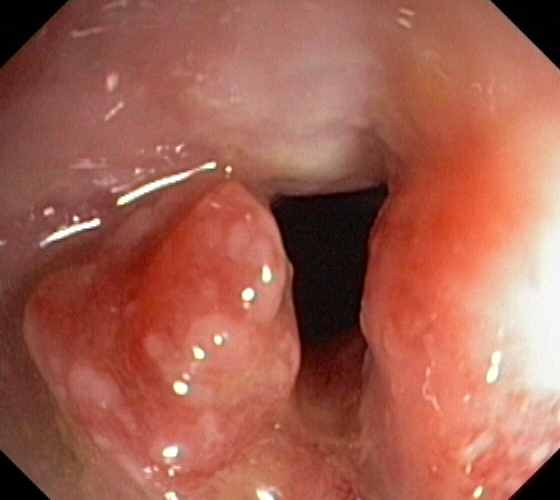
Виды полипов ободочной кишки
Анатомическая классификация предполагает выделять такие виды образований в ободочном отделе кишечника, как:
- Аденоматозный – это гладкое распространённое новообразование, переход которого в злокачественный недуг очень велик. Данная разновидность часто сопровождается образованием множественных кист.
- Диффузный (тотальный полипоз) – вид патологии, характерный признак которой – обширные кровоточащие очаги наростов. Признаками этой разновидности недуга являются отёки, кожная сыпь и появление пигментных пятен, часто сопровождается выпадением волос и изменением структуры ногтей. Медицинская статистика свидетельствует о том, что данная форма болезни часто передаётся от родителей к детям.
- Ювенильный – детский вариант кишечной патологии. По форме такой вырост напоминает виноградную гроздь. Цвет таких выростов светлее, чем слизистая оболочка, а в их структуре обнаруживаются стромы.
- Ворсинчатый – новообразование с бархатистым покрытием и дольчатой структурой. В 90% случаев патология трансформируется в онкологию. Её распространённость составляет 5% от всех случаев кишечных опухолей.
- Множественные – при их разрастании может образоваться непроходимость кишечника и инвагинация. Эта разновидность является генетически обусловленной. Клиническая статистика свидетельствует, что множественные полипы образуются как следствие незаконченной терапии или несоблюдения клинических рекомендаций при других патологиях желудочно-кишечного тракта.
- Одиночный – полип, состоящий из эпителиальных, железистых и железисто-ворсинчатых клеток. Примером этой разновидности являются клинический гиперпластический тип образования и фиброзные анальные опухоли. Отличительной особенностью данного типа полипов является длительное отсутствие симптоматики патогенного процесса в кишечнике, что не позволяет начать лечить заболевание на ранних стадиях.
- Гиперпластический вид – мелкие множественные выросты конусообразной формы, располагающиеся очагами на стенках кишечника. Они состоят из клеток, которые похожи на клетки слизистого слоя организма человека.
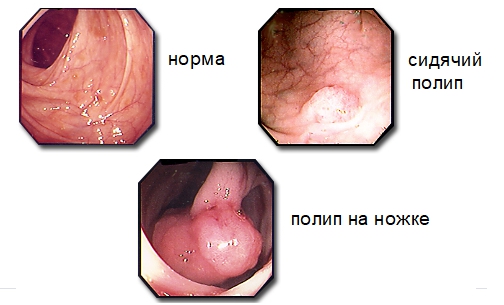
Симптоматика
Начальные стадии образования нароста в поперечно-ободочной кишке проходят бессимптомно. У пациентов наличие выростов обнаруживается случайно при проведении эндоскопии, поводом для которой послужил другой медицинский диагноз.
Кроме того, ранняя постановка правильного диагноза осложняется тем, что клиническая картина при данной патологии имеет много общего с другими заболеваниями пищеварительного тракта. Симптомы патогенного процесса появляются вместе с активным размножением и ростом полипов. Пациент отмечает:
- боли в животе;
- чередование запоров и жидкого стула;
- слабость;
- тенденция к снижению веса;
- наличие в каловых массах слизи и кровянистых примесей;
- болевой симптом во время опорожнения кишечника;
- наступление облегчения и стихание болевого синдрома после дефекации;
- внутреннее кровотечение и анемию;
- физическое истощение организма;
- постоянное ощущение переполненности кишечника;
- при разрастании выростов кожа возле анального отверстия становится влажной, появляется зуд.
Причины патологии
Этиология заболевания до сих пор до конца не изучена. Этим объясняется слабая разработанность терапевтических мер и способов предупреждения развития недуга. Провоцирующими факторами считают:

- хронические проблемы в работе желудочно-кишечного тракта;
- частые запоры;
- стремительное старение слизистой оболочки;
- гастриты в анамнезе;
- малоподвижный образ жизни, сидячая работа;
- склонность к употреблению спиртных напитков;
- табакокурение;
- неправильное питание, при котором человек ест много мяса и мало клетчатки;
- избыточная масса тела, склонность к перееданию;
- эндокринные патологии и нарушенный гормональный фон;
- генетическая предрасположенность к возникновению лимфангиом.
Диагностика заболевания
Для постановки точного диагноза врач проводит комплексное обследование. Пациенту назначаются следующие процедуры и анализы:
- УЗИ;
- ректороманоскопия;
- колоноскопия и эндоскопическая диагностика;
- КТ и МРТ;
- рентгенография;
- бактериологические исследования биологического материала;
- гистология;
- биопсия.
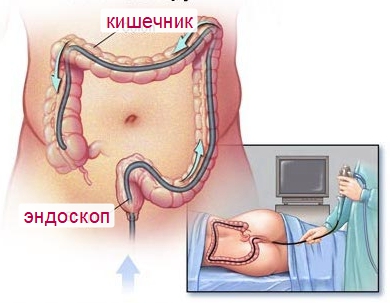
Самыми информативными диагностическими методами являются колоноскопия и рентгенография. Указанные методы позволяют отличить полипоз ободочного отдела кишечника от других патологий желудочно-кишечного тракта.
Лечение патологии
Игнорировать признаки наличия проблемного новообразования в ободочном отделе кишечника опасно. Для предупреждения развития онкологии необходимы терапевтические меры и удаление нароста. При определении оздоровительных мероприятий надо исходить из признаков болезни.
Операция
Оперативное вмешательство сегодня считается самым действенным и щадящим способом избавления от множественного полипоза восходящей ободочной кишки. Операцию выполняют с помощью колоноскопии, которая предполагает воздействие на полипы с целью их удаления высокочастотным током.
Методика проведения оперативного вмешательства заключается в следующем:
- Во избежание повреждения стенки кишечника ножка или основание полипа сжимаются специальными медицинскими зажимами. При этом врач должен удостовериться в том, что слизистая оболочка кишечника, несмотря на новообразования, остаётся подвижной.
- Выполнение перфорирования. Небольшие полипы отрезаются в одно действие. Удаление крупных наростов выполняется через отрезание частей выроста.
- Удалённый полип отправляют на гистологическую экспертизу.
Если полипоз тотальный, то в качестве способа избавления от него выбирается коагуляция. Хирургия одиночных выростов выполняется посредством колотомии и резекции. В случае обширного поражения хирургические манипуляции проводятся в 2 или 3 этапа с интервалом в 2-3 дня.

Если после операции полипы появляются снова, пациенту делают выскабливание проблемного отдела кишечника с полным удалением слизистого слоя.
Медикаментозная терапия
Медикаментозное лечение – дополнительная мера к хирургическому удалению полипов. Она позволяет предупредить возможные осложнения: возникновение воспалительного процесса, инфицирование тканей. Кроме того, приём специальных препаратов улучшает работу иммунной системы.
У некоторых пациентов имеются противопоказания к проведению операции. Так, к примеру, эндоскопию не рекомендуется делать при кровоточивости полипов или если выросты располагаются не на тонких ножках, а на толстых основаниях. В этом случае врачи назначают сильнодействующие препараты, направленные на разрушение клеток полипа.
Последний этап лечения – соблюдение щадящей диеты и систематическое посещение врача в рамках диспансерного учета для контроля состояния кишечника. Женщинам, столкнувшимся с полипозом ободочного участка кишечника, назначается курс приёма гормональных таблеток на 6-12 месяцев.
Полипоз поперечной ободочной кишки – крайне неприятная патология. Так как риск её развития повышается с возрастом, людям после 50 лет рекомендуется периодически проходить обследование пищеварительного тракта с целью обнаружения отклонения от нормы и купирования патогенного процесса на ранних стадиях.
Особенности полипов толстой кишки
Предпосылки
 Среди доброкачественных новообразований ободочной кишки полип встречается чаще всего. Многие люди проживают долгую жизнь, даже не подозревая о подобном, но иногда патология манифестирует уже в детском возрасте, что является прогностически неблагоприятным признаком.
Среди доброкачественных новообразований ободочной кишки полип встречается чаще всего. Многие люди проживают долгую жизнь, даже не подозревая о подобном, но иногда патология манифестирует уже в детском возрасте, что является прогностически неблагоприятным признаком.
Истинная причина возникновения полипов неизвестна по сей день, что касается онкологических заболеваний в принципе. Однако путем обширных статистических исследований выделяют следующие факторы риска, которые увеличивают вероятность их развития:
- Отягощенная наследственность. Под этим следует понимать наличие диффузного семейного полипоза или другой онкологической патологии ЖКТ у родных;
- Врожденные аномалии развития ЖКТ и генетические нарушения (мутации в гене АРС);
- Хронические воспалительные заболевания желудочно-кишечного тракта;
- Нерациональное питание;
- Длительные запоры, которые не поддавались адекватной коррекции;
- Малоподвижный;
- Курение, склонность к частому употреблению алкогольных напитков и наркотических веществ;
- Вредные условия труда (особенно у работников тяжелой промышленности);
- Изменение микрофлоры толстого кишечника.
Считается, что отягощенная наследственность играет ключевую роль в создании предпосылок к заболеванию, а другие факторы являются пусковыми механизмами, которые провоцируют его реализацию.
Основные виды
Существует множество разновидностей полипов ободочной кишки, поэтому классификации разных хирургических школ могут отличаться между собой. Тем не менее, установление их видовой принадлежности имеет большое значение прежде всего для самого человека.
Далеко не все полипы могут малигнизироваться, но нельзя отбрасывать вероятность того, что возможно одновременное развитие различных видов. Наличие хотя бы одного из них с признаками атипичных клеток способно привести к колоректальному раку.
Полипоз ободочной кишки классифицируют следующим образом:
| По С.А. Холдину: | По гистологическому происхождению (C. Dukes): | По локализации в кишке: |
|---|---|---|
|
|
|
В клиническом диагнозе также обязательно отмечают, имеются ли признаки малигнизации.
При колоноскопии устанавливается точное количество полипов, что также позволяет косвенно судить о прогнозе для больного. По этому фактору выделяют следующие группы:
- Изолированные (одиночные) – до 5 штук в любой части толстого кишечника;
- Множественные:
- Сгруппированные. Располагаются недалеко друг от друга, визуально образуя конгломерат, включающий от 5 до 10 полипов;
- Рассеянные. В отношении одной из частей ободочной кишки могут являться одиночными, но при подробном исследовании насчитывается несколько десятков таких полипов, разбросанных по поверхности слизистой оболочке в хаотичном порядке;
- Наследственный (семейный, истинный) полипоз. При этом заболевании находят от сотен до тысяч новообразований различного гистологического происхождения, что считается прогностически неблагоприятным признаком.
Кроме этого, в специализированных онкодиспансерах возможно уточнение характера заболевания вплоть до редких синдромов (Турко, Пейтца-Егерса, Кронкайта-Канады).
Клиническая картина
Симптоматика при полипозе ободочной кишки абсолютно неспецифична. Это значит, что подобные признаки могут свидетельствовать еще о множестве других заболеваний пищеварительного тракта (геморрой, лимфогранулематоз, язвенный колит).
В большинстве своем новообразования вообще не дают никакой клинической картины. Некоторые признаки проявляются при значительном увеличении в размерах, распространении патологического процесса или развитии осложнений (вторичное воспаление слизистой оболочки, анемия).
Полип ободочной кишки может вызывать появление следующих симптомов:
- Дискомфорт в области живота;
- Болевой синдром различной степени интенсивности и характера;
- Проблемы с опорожнением кишечника. Наиболее характерна задержка каловых масс (запор), сменяющаяся жидким стулом;
- Тенезмы – ложные, мучительные позывы к дефекации;
- Обнаружение в фекалиях следов крови и слизи;
- Анемический синдром – общая слабость, головокружение, бледность кожи и слизистых оболочек, быстрая утомляемость;
- Реже – субъективное чувство присутствия инородного тела в кишечнике (по типу наполненности);
- Снижение аппетита.
Во время продвижения пищевого комка по кишечнику возможно повреждение полипов, особенно при их рыхлом строении или увеличении в размерах. Это приводит сперва к скрытому кровотечению в небольшом объеме и, как следствие, хронической постгеморрагической анемии.
Видимое невооруженным глазом появление крови в каловых массах говорит уже о значительной прогрессии заболевания на грани предрака, поэтому обращение к врачу необходимо в обязательном порядке. Чем ближе располагаются полипы к прямой кишке, тем более выражена клиническая картина заболевания.
Лечение
К лечению приступают при наличии верифицированного (подтверждённого) диагноза, что возможно только после гистологического исследования биоптата, взятого во время колоноскопии или после операции.
Полип ободочной кишки необходимо лечить комплексно с учетом следующих направлений:
- Диетотерапия;
- Медикаментозная поддержка;
- Эндоскопическое или оперативное удаление (основной метод).
Диета
В настоящее время считается, что диетических характер питания никак не влияет на успешность лечения полипов ободочной кишки. Только лишь этим мероприятием невозможно уменьшить или устранить их.
Основная ее роль заключается в комплексной реабилитации больного после проведения эндоскопического или радикального вмешательства. Диету назначают поэтапно в следующем порядке:
- Первые несколько суток после операции:
- В первый день пациент получает только парентеральное питание (капельное введение растворов;
- Стол №0 (А, Б, В);
- Стол № 3 или 4;
- После выписки: диета подбирается в индивидуальном порядке в зависимости от объема проведенного вмешательства и состояния больного. Ее необходимо соблюдать не менее нескольких месяцев.
Соблюдаются принципы «щадящего» питания при дробном режиме (5-6 раз/сутки небольшими порциями). После достижения клинической ремиссии заболевания больного переводят на общий стол (№ 15).
Консервативная терапия
Увы, на данный момент не существует эффективного медикаментозного способа борьбы с полипами, поэтому не стоит заниматься самолечением ввиду отсутствия всякой целесообразности этого мероприятия.
Некоторые лекарственные препараты врач назначает в качестве симптоматической поддержки больного при наличии ярко выраженных клинических проявлений. К ним могут относиться следующие группы фармакологических средств:
- Анальгетики (Нестероидные противовоспалительные препараты, спазмолитики);
- Слабительные;
- Препараты железа;
- Пробиотики.
Важно помнить, что они не избавляют от заболевания, в лишь временно устраняют некоторые его признаки.
Удаление полипов
Полипы ободочной кишки можно вылечить исключительно путем удаления. При одиночной форме это выполняют даже при колоноскопии.
Однако остается высокой вероятность рецидива, поэтому нужно обязательно провести повторное исследование через 3-6 месяцев.
Множественное поражение ободочной кишки является основанием для выполнения радикального оперативного вмешательства с последующим удалением ее части и наложением анастомоза. Выбор методики, объема и доступа производится лечащим врачом-хирургом в соответствии с особенностями заболевания, а также состоянием конкретного пациента.
