Почему возникает сыпь на ногах и руках? Простые способы найти причину высыпаний
Сыпь на ногах – одна из самых частых причин обращения к врачу дерматовенерологу или терапевту. Изменения кожных покровов могут возникать резко или постепенно, отличаться по своему внешнему виду и причинам. Сыпь на коже может быть как сугубо дерматологической проблемой, так и отражать нарушения в работе внутренних органов. Именно поэтому все высыпания требуют серьезного отношения и не должны оставаться без внимания специалистов.
- Причины у взрослых
- На руках
- На нижних конечностях в виде красных точек
- На бедрах
- На голени
- На ступне
- Если чешется
- Высыпания у ребенка
- Прыщи на руках и пальцах
- Пятна на ножках
- На подошве стопы
- На пятках
- Особенности у грудничка
- Раздражение с зудом
Причины у взрослых
У взрослых людей чаще всего встречается сыпь на голенях и бедрах в виде небольших красных точек. Такие высыпания могут быть обусловлены:
- Аллергической реакцией на синтетическую ткань одежды.
- Используемыми средствами личной гигиены.
- Заразными кожными патологиями, такими как чесотка или микозы.
- Нарушениями правил гигиены.
- Укусами насекомых.
- Повреждениями кожных покровов с последующим развитием воспалительного процесса.
Сыпь на ногах также возникает при псориазе, ихтиозе, экземе, сопровождает некоторые серьезные заболевания внутренних органов.
На руках
Высыпания на руках и ладонях встречаются реже, чем на теле и нижних конечностях. Проявление сыпи на руках обычно обусловлено аллергической реакцией. Это может быть контактный дерматит, возникший в ответ на использование неподходящего мыла, крема для рук или стирального порошка.
Возникновение красноватых зудящих пузырьков говорит о развитии опоясывающего лишая или герпетическом поражении кожи.
Высыпания на руках также могут появляться после солнечных ожогов или при простудных заболеваниях.
На нижних конечностях в виде красных точек

Сыпь на ногах может быть разной формы и окраски, сопровождаться зудом, неприятными болезненными ощущениями, повышением температуры тела и общим недомоганием.
При появлении патологических высыпаний, в особенности тех, что возникли резко, а также сопровождаются ухудшением самочувствия, важно как можно скорее обратиться к врачу для обследования и подбора эффективного лечения.
На бедрах
Сыпь на бедрах доставляет значительный дискомфорт, в особенности если она располагается на их внутренней стороне. Такие высыпания приводят к болезненным ощущениям при ношении одежды, во время ходьбы или при занятиях физической нагрузкой.
К причинам высыпаний на ляшках относят:
- Раздражение кожных покровов, обусловленное ношением тесного белья, колгот, брюк.
- Контактный дерматит, вызванный неподходящими средствами личной гигиены.
- Повреждение кожи при бритье, после выполнения восковой эпиляции.
- Вросшие волоски.
- Опрелости на внутренней стороне бедер при лишнем весе, чрезмерной потливости, дисгидрозе.
- Наличие вирусных болезней, таких как контагиозный моллюск, гениальный герпес, опоясывающий лишай.
- Гнойничковые патологии (пиодермия, фурункулез, карбункулы).
- Хронические дерматозы (псориаз, красный плоский лишай, экзема).
- Аллергические проявления (дерматит, крапивница).
Различного характера высыпания и прыщи на бедрах могут появляться при патологиях желудочно-кишечного тракта, изменениях гормонального фона, нарушениях питания, гиповитаминоз.
По сравнению с детьми, сыпь на бедрах у взрослых развивается значительно реже на фоне инфекционных болезней – ветрянки, скарлатины, кори или краснухи.
Настораживающим симптомом является геморрагическая сыпь звездчатой формы, которая появляется на коже поясницы, ягодиц, бедер за считаные часы и сопровождается высокой температурой. Это один из признаков грозной патологии – менингококкцемии, при которой требуется немедленная госпитализация в инфекционную больницу.
На голени

Очень часто высыпания различного характера поражают кожные покровы на коленях. Большинство из них не представляют опасности, но некоторые могут быть симптомом опасного заболевания и требуют особого отношения к себе. При любой, даже незначительной сыпи, лучше обратиться за консультацией к дерматологу.
На икрах у взрослых сыпь появляется при:
- Солнечных, химических ожогах, пигментации.
- Аллергии на косметику, продукты питания, ткань одежды.
- Зудящем дерматите, псориазе, ихтиозе, липоидном некробиозе.
- Красной волчанке, склеродермии, геморрагическом васкулите.
У пожилых людей сыпь на голенях встречается на фоне варикозного расширения вен, атеросклеротического поражения сосудов нижних конечностей, при сахарном диабете, миокардите, нарушении функции печени и поджелудочной железы.
Высыпания на голенях возникают при тромбоцитопении, лейкемии, онкологических патологиях и ВИЧ/СПИДе.
На ступне
Многие люди в течение жизни сталкиваются с различными высыпаниями на ступнях. Наиболее распространенные причины появления красных точек и пятен:
- Чесотка. Элементы сыпи представляют собой попарно расположенные красноватые точки, между которыми можно обнаружить чесоточные ходы. Отличительным признаком чесотки является усиление зуда и жжения кожи в ночное время и после принятия горячего душа.
- Грибок кожи ног. Сопровождается появлением красноватой или розовой сыпи, шелушением, неприятным запахом и увеличением потливости. Еще один характерный признак микоза – изменение цвета и толщины ногтей, повышение их ломкости.
- Контактный дерматит. Тесная обувь, синтетические носки, пренебрежение правилами личной гигиены – все это может спровоцировать появление красной сыпи и раздражения на коже ступней.
Если чешется

Зудящая сыпь на ногах – это чаще всего наличие аллергических патологий. Дерматит и крапивница могут появиться как сразу, так и спустя несколько дней после контакта с аллергеном. При этих недугах, помимо сыпи, на коже может появиться красное пятно неправильной формы, сухость, шелушение.
Сильный зуд характерен для герпетических высыпаний и ветряной оспе. При этом его интенсивность при ветрянке у взрослых сильнее, чем у детей, саму болезнь они переносят тяжелее.
При простом герпесе высыпания представлены небольшими пузырьками, расположенными группами, и наполненными прозрачной воспалительной жидкостью. Чешется кожа при чесотке, грибковых поражениях гладкой кожи, при укусах различных насекомых.
Высыпания у ребенка
Самая частая причина появления сыпи на ногах у ребенка – детские инфекционные болезни.
Рассмотрим наиболее часто встречающиеся:
- При ветрянке изначально возникают красные пятна и узелки, которые через несколько часов превращаются в пузырьки с пупковидным вдавлением, наполненные прозрачным содержимым. Высыпания при данной болезни могут поражать лицо, волосистую часть головы, тело и конечности. Также высыпания можно обнаружить на слизистых оболочках рта и конъюнктивах. На теле больного ветрянкой можно одновременно найти разные элементы сыпи – пятна, папулы, пузырьки и корочки.
- При краснухе на коже тела и конечностей появляется мелкоточечная, розовая или бледно-красная сыпь, она не зудит, не доставляет никакого дискомфорта ребенку. Сопровождается повышением температуры и увеличением шейных лимфатических узлов.
- Для кори характерны ярко-красные пятнистые высыпания, которые появляются поэтапно. Вначале сыпь возникает на лице и шее, затем на руках и верхней части туловища, а на третий день – на ногах. Пятна при кори могут сливаться между собой, не зудят, не болят.
- Инфекционная эритема. При ней ярко-красные элементы сыпи появляются на щеках, напоминают следы от пощечины, на теле и конечностях в виде «гирлянд». Такие высыпания держатся несколько недель. Они могут угасать и снова появляться в зависимости от психоэмоциональных и физических нагрузок.
- Скарлатина – одно из распространенных инфекционных заболеваний. При ее наличии ярко-розовая мелкая сыпь может располагаться по всему телу как на туловище, так и на конечностях. Нетронутым остается только носогубный треугольник. После исчезновения высыпаний кожа становится сухой и сильно шелушится.
Помимо детских инфекций, сыпь на ножках и ручках детей может появляться из-за аллергии, чрезмерной потливости или раздражения кожи.
Прыщи на руках и пальцах

Мелкие прыщики у ребенка на ладошках, которые не воспаляются, не краснею и не зудят, обычно обусловлены фолликулярным кератозом. Это хроническое заболевание, точные причины которого неизвестны. Специалисты считают, что оно связано с:
- Наследственной предрасположенностью.
- Недостатком витаминов А и Е.
- Стрессами.
- Переохлаждением.
При наличии дисгидроза небольшие подкожные пузырьки располагаются на ладонях и стопах. Причинами патологии выступают аллергические реакции на фоне лекарственной или пищевой непереносимости, стрессов, нарушении правил личной гигиены.
Стрептодермия – воспалительное кожное заболевание, вызванное влиянием патогенных бактерий. Оно проявляется округлыми, розовыми пятнами с сухой шелушащейся кожей над ними.
Пятна на ножках

Пятна на ногах у детей возникают по тем же причинам, что и у взрослых. Данные визуальные дефекты могут быть обусловлены:
- Чесоткой.
- Реакцией на укусы насекомых.
- Повышенной потливостью.
- Неподходящей одеждой.
- Бактериальными или вирусными патологиями.
У детей чаще, чем у взрослых, встречаются онкологические патологии кроветворной системы. Практически все гематологические заболевания сопровождаются снижением числа тромбоцитов и, как следствие, образованием геморрагий и петехий на конечностях, множеством гематом.
На подошве стопы

Иммунная система маленьких детей недостаточно зрелая. Именно поэтому младенцы часто страдают от инфекционных и аллергических заболеваний. Сыпь на подошвах встречается при:
- Микозах.
- Глистных инвазиях.
- Потнице из-за чрезмерного укутывания.
Аллергическая сыпь может возникать после употребления малышом новых экзотических продуктов, использовании некачественного мыла или других средств для мытья, контакте с домашними животными.
У некоторых детей высыпания на коже могут быть вызваны непереносимостью бытовой пыли или пыльцы растений.
На пятках
Огрубение кожи и высыпания на пятках обычно вызывается грибковыми поражениями – микозами. Также сыпь на данном участке встречается при избыточном потоотделении, ношении носков и обуви из синтетических материалов, укусах блох или вшей.
На пятках нередко локализуются бородавки, вызываемые папилломавирусом человека.
Особенности у грудничка
К любым высыпаниям на коже у младенца следует относиться с большой настороженностью. Любые, даже самые легкие инфекционные болезни, могут прогрессировать очень быстро и приводить к опасным осложнениям. Если у ребенка появилась подозрительная сыпь, он стал вялым, отказывается от еды, у него повысилась температура – следует немедленно обратиться к врачу.
Однако есть ситуации, при которых не стоит волноваться. На первых месяцах жизни у детей может появиться гормональная сыпь. Она представляет собой мелкие прыщики, расположенные на щеках и крыльях носа новорожденного. Сыпь не краснеет, не зудит, никак не беспокоит младенца. Иногда она обнаруживается случайно, при поглаживании лица ребенка. Такие высыпания не требуют специального лечения и проходят самостоятельно через несколько недель.
Мелкая сыпь розового или красноватого цвета на раздраженной коже – потница. Обычно она возникает после ночного сна или прогулки, во время которой младенец был чрезмерно укутан. Для того чтобы избавиться от нее, нужно одевать ребенка по погоде, устраивать ему воздушные ванны, а также пользоваться специальной детской присыпкой под памперс.
Раздражение с зудом

Покраснение, сухость и зуд кожи являются симптомами множества заболеваний. Наиболее характерна такая клиническая картина для аллергии – дерматита, крапивницы, экземы. Раздражение с зудом сопровождает реакцию на укусы насекомых и паразитарные кожные патологии, такие как педикулез и чесотка.
Иногда за внешними проявлениями могут стоять патологии внутренних органов, которые требуют обязательной помощи специалиста. До получения врачебной консультации облегчить свое состояние можно с помощью смягчающих и увлажняющих кремов, ванночек с содовым раствором или противозудных аптечных средств.
Диагностировать патологию и подобрать лечение для ее устранения может только опытный специалист, поэтому при появлении любых подозрительных высыпаний нельзя затягивать с визитом в клинику.
Причины появления и лечение сыпи на руках и ногах
Многие заболевания, различные по своей природе и происхождению, имеют сходные внешние проявления. Одним из таких «универсальных» симптомов является сыпь (экзантема) — видимые изменения воспалительного характера на коже. Высыпания дифференцируют по внешним признакам и по локализации. Сыпь на ногах и руках может появиться по самым разным причинам, и поэтому в каждом случае лечение должно быть подобрано индивидуально. 
Возможные причины
Человеческая кожа — очень чувствительный орган, реагирующий как на агрессивные внешние воздействия, так и на внутреннюю интоксикацию. Кроме того, воспалительные процессы в эпидермисе могут быть вызваны деятельностью различных микроорганизмов — бактерий, грибка, паразитов (клещей) или вирусов. Безошибочно определить причины появления сыпи может только врач, часто для этого требуются дополнительные анализы и обследования. Ниже более подробно рассмотрены заболевания, которые сопровождаются кожными высыпаниями.
» alt=»»>
Аллергическая реакция
 Почему появляется аллергическая сыпь на руках и ногах, и как от нее избавиться
Почему появляется аллергическая сыпь на руках и ногах, и как от нее избавиться
Одной из наиболее распространенных причин появления сыпи является аллергия. Локализация может быть самой различной. Высыпаниям на руках чаще всего подвержена тонкая кожа на запястьях, кистях и внутренней стороне локтевого сгиба, на ногах — область под коленями. Вызвать кожную реакцию могут:
- внешние раздражители (например, шерсть и слюна животных, пыльца, косметические средства, бытовая химия),
- внутренняя интоксикация, возникшая при приеме некоторых лекарств или продуктов (сладости, шоколад, цитрусовые, кофе),
- в отдельных случаях отмечают нестандартный иммунный ответ организма на солнечный свет или холод.
Сыпь аллергического характера как у ребенка, так и у взрослого человека сильно чешется. Кожа краснеет и отекает, при расчесывании травмируется и начинает шелушиться. 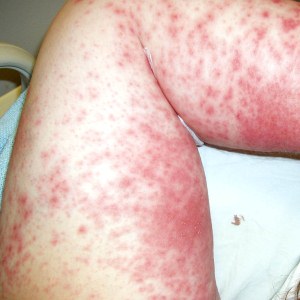
Инфекционное заражение
В этом случае высыпания вызваны деятельностью бактерий или вирусов. От аллергических они отличаются внешним видом и другими признаками, например, повышением общей температуры тела. Внешний вид сыпи инфекционного характера, как правило, зависит от конкретного возбудителя. В отдельных случаях это позволяет врачу поставить диагноз, исходя только из данных клинического осмотра.
Появление сыпи на руках или ногах взрослого человека может быть симптомом опасной инфекции (например, сифилиса или кори, а также некоторых типов ВПЧ). Поэтому, обнаружив высыпания, следует как можно скорее обратиться за консультацией к специалисту.

Контактный дерматит
Часто причиной появления сыпи на руках и ногах является контактный дерматит. Это воспалительная реакция кожи при непосредственном соприкосновении с раздражающим веществом. Заболевание характерно не только для людей, предрасположенных к аллергии, но и для всех остальных. Спровоцировать проявления контактного дерматита могут:
- агрессивные химические вещества (щелочи, масла, кислоты, растворители),
- пыльца, сок или стрекательные клетки некоторых видов растений,
- механическое воздействие (трение),
- укусы насекомых.
Характер сыпи при контактном дерматите может быть различным, точный диагноз может поставить только врач. 
Атопический дерматит
 Атопический дерматит: особенности возникновения и протекания заболевания
Атопический дерматит: особенности возникновения и протекания заболевания
В виде сыпи проявляется атопический дерматит. Это хроническое заболевание кожи, обусловленное генетической предрасположенностью. Высыпания, характерные для этой болезни, сопровождаются сильным зудом и сухостью кожи. Чаще всего проявления атопического дерматита локализуются на внутренней стороне коленных и локтевых сгибов, кистях рук, на запястьях и лице, но могут возникнуть и в других местах.
При отсутствии лечения область поражения кожных покровов расширяется. Спровоцировать обострение могут самые различные раздражители:
- некоторые продукты,
- косметика и бытовая химия,
- лекарственные средства.
Расчесывая сыпь при атопическом дерматите, можно занести инфекцию.

Грибковые заболевания
 Грибок на ногтях и коже рук: самые эффективные способы лечения в домашних условиях
Грибок на ногтях и коже рук: самые эффективные способы лечения в домашних условиях
Некоторые виды микозов характеризуются специфическими высыпаниями. Наиболее часто заражению подвергаются стопы и кисти рук. Сыпь такого рода представлена обычно пустулами и корочками после их заживления, сопровождается гиперемией и чувством жжения. Пораженная кожа сильно зудит, в некоторых случаях пересыхает и шелушится.
Заражение грибком происходит либо при близком контакте с больным человеком, либо при посещении общественных бань и бассейнов. При подозрении на заболевание следует срочно обратиться к врачу и пройти курс лечения, поскольку возможен переход болезни в тяжелую форму и различные осложнения. Этому способствует наличие хронических патологий — сахарного диабета, бронхиальной астмы.
» alt=»»>
Чесотка
Опасное заболевание, вызванное жизнедеятельностью в коже микроскопических клещей. Первые симптомы выглядят как мелкие пузырьки или узелки на коже. Появляются они примерно через неделю после контакта с больным человеком. Также заражение возможно через одежду или другие вещи. В первую очередь поражает руки и ноги.
Высыпания, вызванные клещевым заражением, сильно чешутся (чем и объясняется название болезни), зуд усиливается по ночам. При расчесывании в ранки попадает инфекция, это приводит к появлению гнойничков.
Нейрогенная сыпь
 Основные симптомы и методы лечения нейродермита на руках
Основные симптомы и методы лечения нейродермита на руках
Не всегда появление кожных высыпаний связано с воздействием аллергенов, агрессивных внешних воздействий, инфекций или паразитов. В некоторых случаях воспалительная реакция на коже проявляется под воздействием внутренних, а именно неврологических, факторов — сильного стресса, нервного потрясения, переживаний.
Сыпь на нервной почве, или нейродермит, часто локализуется по аллергическому типу, в локтевых и коленных сгибах, на лице (возможно и другое расположение). 
Диагностика
Кожные высыпания делят на несколько основных типов по внешнему виду:
- Папулы (узелки) — однородное уплотнение в толще эпидермиса.
- Пятна — участки, отличающиеся по цвету от остальной кожи. Могут быть разной формы и размера. Не выступают над здоровым кожным покровом (например, геморрагическая сыпь).
- Волдыри — пятна с признаками отекания. Выступают над поверхностью.
- Пустулы (гнойнички) — пузырьки с гноем внутри.
- Эрозии и язвы — образования на коже, нарушающие ее целостность.
- Пузыри — полости, заполненные не гнойным содержимым.
- Корочки — вторичные высыпания, образуются на месте заживающих пузырьков, язв, пустул.
Любой из этих видов кожных образований может быть симптомом нескольких разных заболеваний. Поэтому самостоятельно соотнести появившуюся сыпь с конкретной болезнью практически невозможно. Для точной диагностики и назначения правильного лечения необходимо обращение к врачу.
 Помимо клинического осмотра, для диагностирования причин высыпаний используются самые разные методы — лабораторные исследования срезов кожи (выявление чесотки), различные кожные пробы (например, скарификационные при аллергии), анализы крови на антитела, соскобы, освещение специальными лампами (для диагностики грибковых заболеваний), и другие.
Помимо клинического осмотра, для диагностирования причин высыпаний используются самые разные методы — лабораторные исследования срезов кожи (выявление чесотки), различные кожные пробы (например, скарификационные при аллергии), анализы крови на антитела, соскобы, освещение специальными лампами (для диагностики грибковых заболеваний), и другие.
Методы терапии
Эффективное лечение возможно лишь в том случае, когда заболевание правильно диагностировано. Исходя из имеющейся информации, врач назначает препараты для наружного применения:
- серная или другая мазь от клещей при чесотке (Кротамитон, Цинковая мазь),
- противогрибковые средства при микозах (Экзодерил, Клотримазол, Микозолон),
- антисептические составы при инфекционных поражениях (Салициловая мазь, Тридерм, Бетадин),
- заживляющие или кортикостероидные мази и кремы при дерматитах (Гидрокортизон, Адвантан).

В зависимости от выявленного заболевания назначаются и лекарства для приема внутрь:
- энтеросорбенты (активированный уголь, Полифепан),
- антибиотики (строго по назначению врача),
- антигистаминные таблетки и капли при аллергии (Фенистил, Зодак, Тавегил),
- противогрибковые препараты (Флуконазол),
- успокоительные средства при нейродермитах (Новопассит, настой валерианы),
- поливитамины (Супрадин, Компливит),
- иммуномодуляторы (Ликопид, Полиоксидоний).
» alt=»»>
При некоторых заболеваниях, сопровождающихся кожными высыпаниями, показана физиотерапия, санаторно-курортное лечение. Вне зависимости от природы болезни рекомендуется придерживаться правильного питания и соблюдать режим.
Учесть все особенности клинической картины и выбрать наиболее подходящие препараты, определить необходимые дозировки и длительность лечения может только специалист.
Сыпь на теле: 56 видов высыпаний с причинами (ФОТО)
Сыпь — широко распространенный вид кожных повреждений и, довольно таки, многообъемлющий медицинский термин. Сыпь может сильно различаться по внешнему виду, и тому много потенциальных причин и широкий спектр лечебных процедур.
Сыпь может быть локальной (только в одной небольшой части тела), или покрыть большую площадь тела. Сыпь бывает многих форм: сухой, влажной, неравномерной, гладкой, шелушащейся или пузырчатой. Она может быть болезненной, зудящей и даже менять цвет. Некоторые виды сыпи не нуждаются в лечении и «уходят» сами по себе, некоторые можно лечить дома, а другие могут быть признаком серьезных неполадок со здоровьем.
Существует ряд потенциальных причин высыпаний, включая аллергии, болезни, реакции на лекарства. Они также могут быть вызваны бактериальными, грибковыми, вирусными или паразитарными инфекциями.
Одна из самых распространенных причин высыпаний — контактный дерматит, который возникает при прикосновении к чему-то «неприятному» для организма. Кожа может стать красной и воспаленной, а сыпь имеет тенденцию быть рыжеватой. Общие причины включают:
— красители в одежде;
— ядовитые растения, такие как ядовитый плющ;
— химикаты, такие как латекс или резина;
— лекарственные препараты. Некоторые лекарства могут вызвать сыпь у определенных людей — это может быть побочным эффектом или аллергической реакцией. Кроме того, некоторые лекарства, в том числе ряд антибиотиков, вызывают восприимчивость к солнечному свету (эта реакция похожа на солнечный ожог).
Бактерии, вирусы или грибки также могут вызывать сыпь. Эти высыпания будут различаться в зависимости от типа инфекции, например, кандидоз (распространенная грибковая инфекция) вызывает зуд, который появляется в кожных складках. При подозрении на инфекцию важно обратиться к врачу.
Аутоиммунное состояние возникает, когда иммунная система человека начинает атаковать здоровую ткань. Существует много подобных заболеваний, которые могут вызывать сыпь.
Сыпь бывает во многих формах и развивается по многим причинам. Тем не менее, есть основные меры, которые могут ускорить восстановление и облегчить некоторые виды дискомфорта:
— используйте мягкое мыло — не ароматизированное. Эти мыла иногда рекламируют для чувствительной кожи или для кожи ребенка;
— избегайте мытья горячей водой — выбирайте теплую;
— позвольте сыпи дышать — не закрывайте повязкой;
— не используйте косметику или лосьоны, которые могли вызывать/ спровоцировать сыпь;
— избегайте царапин, чтобы уменьшить риск заражения;
— крем с кортизоном может облегчить зуд;
— если сыпь вызывает легкую боль, могут быть полезны «Ацетаминофен» или «Ибупрофен», но они не будут лечить причину сыпи.
Перед тем, как принимать какие-либо лекарства, важно поговорить с врачом. Также к специалисту обязательно обратиться, если сыпь сопровождается симптомами:
— боль в суставах;
— если укусило животное или насекомое;
— красные полосы рядом с сыпью;
— чувствительные районы вблизи сыпи;
Есть ряд симптомов, при наличии которых необходимо немедленно обратиться в больницу или вызвать скорую помощь:
— быстро меняющийся цвет кожи;
— затрудненное дыхание или ощущение, будто горло сковывает;
— нарастающая или сильная боль;
— отек лица или конечностей;
— сильная боль в шее или голове;
— повторяющаяся рвота или диарея.
Рассмотрим 56 возможных видов сыпи
1. Укус насекомого
Многие насекомые могут вызвать сыпь, укусив или ужалив. Хотя реакция будет варьироваться в зависимости от человека и насекомого, симптомы часто включают:
— покраснение и сыпь
— опухоль — локализованная на месте укуса, либо более распространенная
2. Блошиные укусы
Блохи — крошечные прыгающие насекомые, которые могут жить в тканях дома. У них очень быстрый цикл размножения, и они могут быстро «захватить» дом.
— укусы блох на людях часто появляются как красные пятна;
— кожа может стать раздраженной и болезненной;
— вторичные инфекции могут быть вызваны царапинами.
Причины крапивницы на руках
Как неприятны любые проявления аллергии на теле. Одно дело, когда они надежно укрыты одеждой от взоров людей, но, когда дело касается сыпи на руках и ногах, то терпеть это нет сил. Из-за незнания подробностей о проблеме, многие пренебрегают лечением, получая неприятные последствия в дальнейшем. Почему возникает аллергия на этих частях тела, и как бороться с ее проявлениями? Запаситесь терпением – ответ совсем скоро.
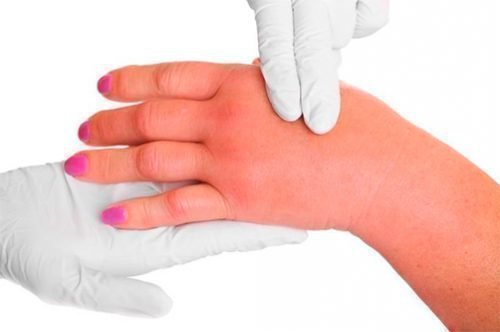
Крапивница на руках требует квалифицированного лечения
Стоит ли бояться крапивницы на конечностях?
Высыпание – это не только неприятный внешний дефект, но и сложное для диагностирования явление. Крапивная лихорадка относится к ряду заболеваний, определить которые достаточно затруднительно. Из-за схожести с ожогом после контакта с крапивой, болезнь получила соответствующее наименование. Основная сложность таится в том, что к возникновению высыпания приводят много совершенно противоположных факторов. От того, насколько быстро выяснится причина, зависит выздоровление человека. Вторая опасность, скрывающаяся в крапивной лихорадке, это зарождение отека Квинке, угрожающего жизни. Третьим фактором для понимания серьезности заболевания является переход обычной формы крапивницы в хроническую.
Чтобы определить заболевание, достаточно проследить следующие симптомы:
- внезапное приобретение кожей красного или ярко-розового оттенка,
- появление небольших пузырей на коже,
- возникновение зуда на коже в месте поражения,
- отсутствие следов после купирования,
- общее недомогание, повышенная температура.
Вы можете заметить, что крапивница может быть симметричной и хаотичной, иметь разные локализации. Высыпания не имеют определенного критерия. Одного пациента может сыпать на определенном месте маленькими элементами, другого – большими и множественными пузырьками. Стоит помнить, что заболевание имеет способность менять месторасположение. Так, при выявлении любой формы заболевания на конечностях, не нужно удивляться ее появлению на лице при рецидивах. Крапивница на ладонях встречается редко и является признаком контактного вида аллергии. Симптомы в виде ожога можно заметить сразу же после контакта с животными или бытовыми средствами без защиты рук. Помните, что заболевание не является заразным и не представляет опасности при общении с пораженным человеком.

Контакт с животным может быть причиной крапивницы на ладони
Почему крапивница появляется на руках?
К сожалению, основным местом дислокации крапивницы являются руки. Причины кроются не только в особенностях заболевания, но и в организме человека. К проявлению сыпи часто приводит контакт пациента с тем или иным раздражителем или аллергеном. Бывают случаи, когда выявить самостоятельно, какой продукт или косметика вызывает реакцию, сложно. Потому заболевание подразделяют на:
- холодовое, когда из-за резкого перепада температуры вниз кожа терпит некоторый «шок»,
- аквагенное, проявляющееся из-за контакта с водой,
- холинергическое, когда организм реагирует либо на резкое повышение температуры, либо повышение потоотделения: спровоцировать крапивную лихорадку на ногах можно тесными капроновыми колготками,
- пищевое, когда какой-то из продуктов внезапно дает о себе знать , это может быть единичный случай, но не исключен вариант того, что придется вычеркнуть раздражитель навсегда,
- лекарственная форма возникает из-за злоупотребления антибиотиками, таблетками, другими веществами,
- инсектная крапивница появляется после укусов насекомых – пчел, блох, клопов,
- солнечная форма крапивницы возникает из-за реакции на солнечные лучи, ультрафиолет: она встречается после принятия солнечных ванн, долгого времяпрепровождения на пляже, в солярии , сидя долгое время в чересчур солнечной комнате, человека может спровоцировать появление заболевания,
- встретить адренергическую форму сложно, так как это реакция на стрессовые или нервные ситуации,
- при идиопатической крапивнице определить причины нельзя, несмотря на периодические обострения.
Самостоятельно сложно определить, к какой степени тяжести относится заболевание, потому посещение дерматолога обязательно. Несмотря на традиционные и распространенные причины, существуют и случаи, когда сыпь на руках провоцируют:
- заболевания зубов и десен,
- заболевания желудочно-кишечного тракта, печени и эндокринной системы,
- наличие хронических инфекционных очагов (бактериальных, вирусных, грибковых),
- саркоидоз,
- гепатит,
- молочница или период беременности,
- развитие опухолевых и лимфопролиферативных заболеваний,
- синусит,
- микоплазма.
В основном крапивница «затрагивает» руки женщин, возрастом от 20 до 65 лет. При длительности больше недели заболевание преобразовывается в хроническую форму.

Касание воды может вызвать аквагенную крапивницу
Классификация заболевания по формам и видам
Крапивница на руках – явление распространенное и хорошо изученное. Заболевание подразделяется на несколько форм: острое, хроническое, рецидивирующее.
Несложно догадаться, что название напрямую связано с симптоматикой и общим ходом развития крапивницы. Чаще всего, высыпания не имеют значительных проявлений и быстро проходят даже без лечения. Однако, в таких случаях лучше «не играть с огнем», так как приобретение хронической формы не принесет в вашу жизнь ничего хорошего. Если брать в учет провоцирующий заболевание фактор, то крапивницу делят на:
- спонтанную,
- механическую,
- физическую.
Наиболее встречаемая среди населения – механическая форма, которую вызывают различные механические действия. Ее проявления находятся в местах, где кожа чаще всего поддается трению либо давлению. Крапивница на ногах развивается из-за неправильно подобранной обуви. Тесная, маленькая, неудобная обувь приводит к раздражению кожи. Механическая форма поражает и пальцы. Так, используя постоянно карандаш, давя им кожу, можно увидеть соответствующую реакцию.
При поражении рук крапивницей несложно заметить появление яркой, красной сыпи на кожных покровах. Помимо этого, внешний дискомфорт усугубляется болью и зудом.
Крапивница на руках, причины которой достаточно разнообразны, бывает маленькой, а может достигать особо крупных размеров. Общее состояние пораженного человека становится раздражительным и нервным, обеспокоенным. Наблюдается потеря сна, частые мигрени, отходя ко сну, возникает слабость, ломота, повышение температуры. Дабы заболевание не преобразилось в тяжелую степень и не принесло губительных последствий, немедленно обращайтесь к врачу при обнаружении признаков.
Как происходит идентификация

Неудобная обувь приводит к механической крапивнице
заболевания?
При обращении к эксперту, вы увидите, что изучения симптоматики недостаточно для постановки диагноза и начала лечения. Лишь после выявления причины можно начинать лечение. Будьте готовы к тому, что диагностика будет проходить медленно и тщательно. Чем больше скрупулезность и вдумчивость доктора, тем лучший итог для заболевшего. Основными мерами по диагностике являются:
- сдача общего и биохимического анализа крови,
- анализы, выявляющие существующие антитела к инфекциям по типу гепатита, сифилиса, ВИЧ,
- сдача специфических анализов, исключающих аутоиммунные заболевания,
- тестирование на аллергические реакции.
При вероятности холодовой формы крапивницы к телу могут приложить небольшой кусочек льда, при подозрении на солнечную крапивницу кожу на ногах облучают ультрафиолетовой лампой. Реакция, получаемая по ходу исследования, дает основания для постановки диагноза. Обязательной мерой является и посещение других докторов, кроме дерматолога. Такие специалисты, как:
- эндокринолог,
- стоматолог,
- отоларинголог,
- гастроэнтеролог,
- гинеколог – дают данные, необходимые для диагностирования заболевания любой формы.
После того, как крапивница на руках или ногах была выявлена, любой врач приступает к назначению лечению, от постановки которого зависит длительность симптомов и выздоровление пациента.

Ультрафиолетовая лампа позволит определить реакцию на солнечное излучение
Как и чем лечить крапивницу на конечностях?
Несмотря на возраст, пол, форму заболевания, первым и основным условием для успешного лечения является исключение из своего рациона или быта вещества, являющегося аллергеном. Придется пожертвовать любимым продуктом или косметикой, но эта мера необходима и максимально важна. Лечение должно быть направлено на избежание провоцирующих явлений. В современной медицине есть средства, контролирующие не только симптоматику, но и признаки болезни. Часто для лечения крапивницы назначают антигистаминные лекарства, которые облегчают проявления наиболее тяжелых стадий заболевания. Их преимущество в том, что средства эффективны при любой форме. Лечение хронической формы часто затягивается на несколько месяцев. Самыми действенными и популярными являются применения: лоратадина, дезлоратадина, фексофенадина, цетиризина, являющегося наиболее быстродействующим среди всех других препаратов или димедрола.
Использование обычных антигистаминных средств, по типу Хлорфенирамина, Прометазина уместно исключительно в ночное время суток из-за их успокаивающего действия. Прием Гидроксизина и Димедрола возможен в любое время дня из-за их большей эффективности перед другими современными препаратами антагонистами. К слову, основным побочным эффектом антигистаминных средств является повышенная сонливость. Обсудите это со своим лечащим врачом, остановив выбор на современных антигистаминах, не имеющих подобных эффектов.
Другого подхода в лечении требует тяжелая форма крапивницы. В случае, если сыпь на коже не проходит и сопровождается воспалениями, специалист может назначить кортикостероиды. Их системный прием на протяжении недели избавляет от явных симптомов, но славится нежелательными побочными эффектами. Обсудите все риски и последствия со специалистом по вашему вопросу.
При длительном нахождении высыпаний на кожных покровах рекомендуется использование мазей, содержащих кортикостероиды. Такой препарат не должен содержать галогены. Отличными средствами этого сегмента считают Локойд или Адвантан. Дополняя мази инъекциями с гистоглобулином, проводя сеансы плазмофореза, проявления крапивницы исчезнут. Длительность курса и дополнительные меры зависят от индивидуальных особенностей организма, полученных результатов анализов и т.п. Если провокаторами высыпаний на руках являются глистные инвазии, то уместным будет начало противопаразитного лечения. А при эндокринных или других нарушениях назначают корректирующую терапию.
Для облегчения сильных и болезненных симптомов самостоятельно, можно воспользоваться принятием холодной или прохладной ванны. Вода облегчит зуд, чувство жжения и другие дискомфортные проявления. Нелишними будут и кремы, лосьоны из ментола или камфора – они займутся кожей рук, избавят ее от раздражений. Домашние меры возможны только с последующим посещением врача и не гарантируют стопроцентного результата.

Мазь Локоид содержит кортикостероиды
Профилактические меры крапивницы на руках
Пережив единожды крапивницу на руках, ладонях, пальцах, вы вряд ли захотите повторения этого процесса. Предотвратить рецидив просто – достаточно следовать рекомендациям врача и советам профессионалов.
- Избегайте лекарств, которые вам запретил доктор. Сократите к минимуму прием Аспирина, Кодеина. Возможен лишь прием Парацетамола – он облегчает болевые ощущения и безопасен.
- Не забывайте о питании. Выписанная диета должна стать частью вашей жизни. Исключите на время острые, алкогольные, яркие и экзотические продукты.
- Избегайте скачков температуры. Переохлаждение также опасно, как и перегревание.
- После принятия солнечных ванн смазывайте руки охлаждающими питательными кремами.
Помните, что руки – первое, по чему можно определить возраст человека и состояние его здоровья. Будьте аккуратны и внимательно относитесь к собственному организму.
Избегая неизвестных продуктов и товаров, вы обезопасите себя от крапивной лихорадки навсегда.
Проявления коронавируса: какие высыпания на коже должны насторожить


Маргарита Гехт,
ведущий дерматолог фонда «Дети-бабочки»
Кожные симптомы у людей с коронавирусом проявляются по-разному. Некоторые указывают на более мягкое течение COVID-19, а другие служат маркером тяжелого варианта болезни. Знание кожных проявлений при COVID-19 поможет раньше диагностировать инфекцию и правильно оценивать риски каждого пациента.
Что известно о кожных симптомах коронавируса
Пока нет окончательных суммированных данных о дерматологических проявлениях COVID-19 со всего мира, но есть информация из Китая, Испании, Англии и США. В этих странах исследования проводились на базе национальных медицинских центров, в которых лечили пациентов с коронавирусом, — всего врачи описали более 350 случаев COVID-19 c кожной симптоматикой.
Первые исследования из центрального Китая говорили о том, что кожные заболевания у пациентов с COVID-19 встречаются редко. Среди первых 1099 человек, зараженных в Ухане, только у двоих пациентов наблюдались кожные симптомы (0,2%).
Первыми поражения кожи заметили у пациентов отделений интенсивной терапии, что не удивительно: к ним приковано более пристальное внимание врачей.
Сейчас появился специальный онлайн-реестр по дерматологии нового коронавируса, где все страны могут делиться зафиксированными случаями кожных проявлений COVID-19. Его основная цель — быстро и качественно собрать медицинские сведения, которые помогут в лечении заболевания.
Как отличить разные виды высыпаний
Для того чтобы перейти к клиническим формам кожных проявлений коронавируса, нужно сначала разобраться в дерматологической терминологии. Высыпания различаются между собой, но под каждым из них подразумевается некий морфологический элемент, который мы видим на коже.
К морфологическим элементам, характерным для COVID-19, относятся:
- Пятна или макулы, которые проявляются только изменением цвета кожи. Красные, фиолетовые и ярко-розовые появляются при травме сосуда. Коричневые показывают локальные скопления меланина, например, после долгого пребывания на солнце без защитного крема.
- Пятна на теле и лице могут напоминать мелкую сыпь, образовывать очертания в виде полосок, кровоподтеков и синяков, или экхимозов, если говорить медицинскими терминами. Самое маленькое пятно, до 15 мм, называется розеолой, а больше 20 мм — эритемой. Обычно это даже не один элемент, а слияние нескольких.
- Папулы представляют из себя возвышающийся над уровнем кожи элемент, цвет которого может варьироваться от обычного до ярко-красного.
- Пузырьки и везикулы похожи на папулы, но внутри они содержат жидкость. Большие по размеру высыпания называют буллами и пузырями.
- Волдыри (уртикария) — высыпания белого, бледно-розового или даже светло-красного цвета. Волдыри возвышаются над кожей и часто сопровождаются зудом. Они могут быть маленькими, 2-3 см, или большими, 10-15 см. По форме бывают круглыми, овальными или неправильными, с кружевными краями.
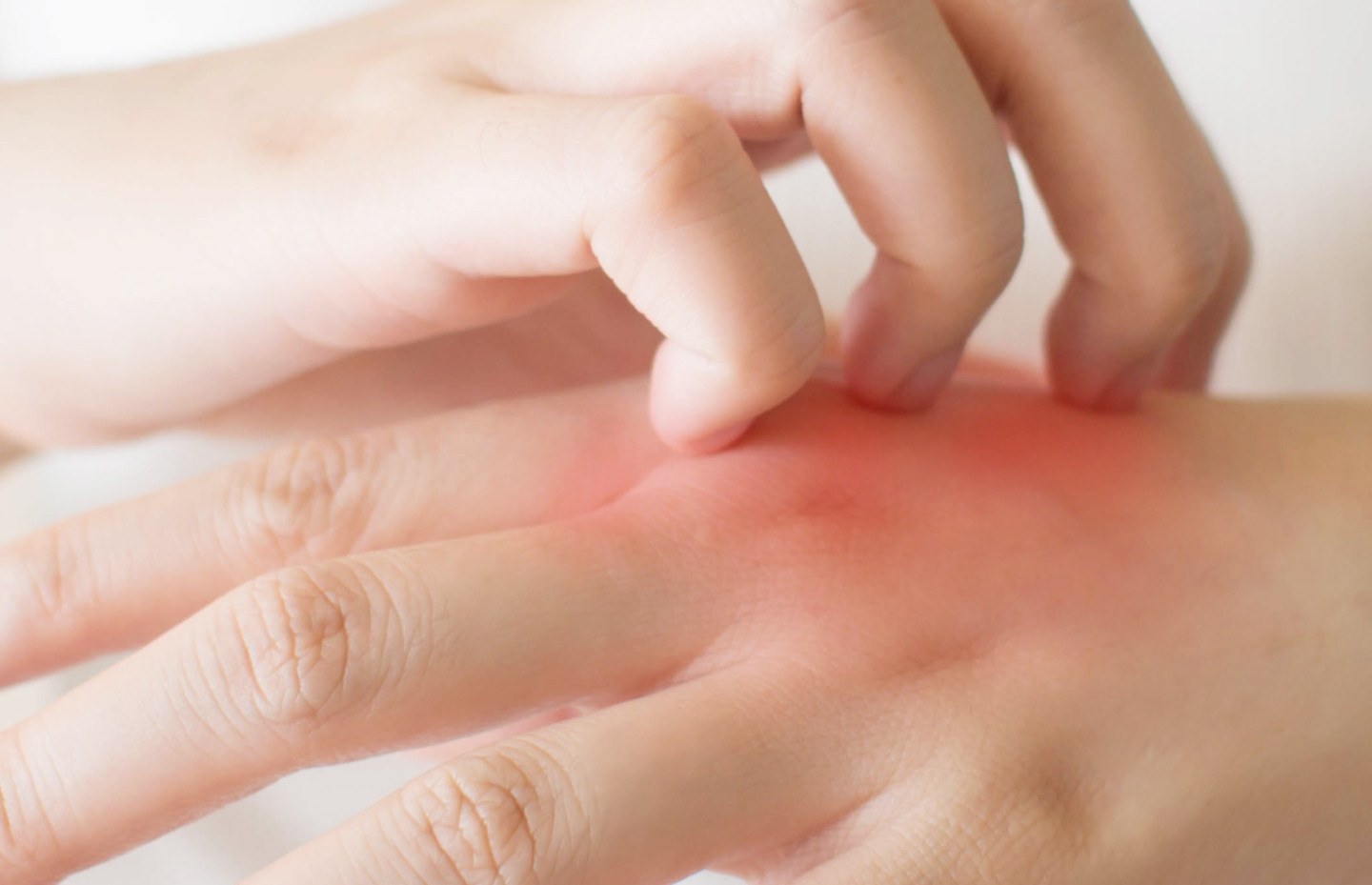
Частые кожные проявления при COVID-19
Самый распространенный вариант кожных проявлений нового коронавируса — эритематозно-отечные очаги. Это пятна разного диаметра и всевозможных оттенков красного. Они не чешутся, но пораженная кожа на ощупь становится теплой или даже горячей.
«Розовые» высыпания — шелушащиеся пятна овальной формы чаще всего располагаются на боковых поверхностях туловища и могут доставлять дискомфорт из-за зуда.
Кожные проявления встречаются не хаотично: многие из них характерны для определенной возрастной группы пациентов или тяжести течения болезни.
Тяжелое течение COVID-19
Акро-ишемия поражает кончики пальцев, подушечки стоп или кожу пяточной области. Тяжелое течение COVID-19 может привести к гиперкоагуляции — чрезмерному сгущению крови. Она с трудом проходит по кровеносным сосудам, особенно мелким — капиллярам и венулам, что приводит к их повреждениям, застоям крови и образованию кровяных сгустков — тромбов.
Самые тяжелые и сложные пациенты — это те, у кого помимо кончиков фаланг синюшнюю окраску кожных покровов имеют и слизистые (так называемый цианоз).
Высыпание по типу крапивницы (уртикарной сыпи) может появиться раньше «классических» симптомов коронавируса в виде кашля и лихорадки. У детей крапивница появлялась в 19% случаев от общего числа зараженных коронавирусом и была связана с более тяжелым течением заболевания, чем у других сверстников. Но не каждая уртикарная сыпь — проявление COVID-19. В этом случае на вирус может указать повышенная температура, которая не характерна для обычной крапивницы.
Чаще всего у пациентов с новым коронавирусом встречается макулопапулезная или пятнисто-папулезная сыпь. Она длится около девяти дней с момента появления и поражает преимущественно бедра, предплечья и плечи.
Средняя тяжесть COVID-19
Сыпь, напоминающую ветрянку, исследователи связывают с промежуточной тяжестью течения коронавируса. Чаще всего такой симптом проявляется у пациентов среднего возраста.
Как и в случае с ветрянкой, сыпь представляет собой мелкие одинаковые пузырьки, которыми усыпана кожа туловища. Но истинная ветряная оспа и подобная ей вирусная экзантема появляются только после контакта с тем, кто уже заражен этими инфекциями.
В случае с COVID-19 такая сыпь длится около десяти дней и исчезает вместе с остальными симптомами, а иногда и раньше них.
Легкая форма COVID-19
Высыпания на пальцах рук и ног, похожие на обморожения, могут появиться при легком течении коронавируса у детей или молодых людей. Средний возраст заболевших с высыпаниями по типу обморожения — 14 лет. Это проявление врачи нашли у 25 пациентов в Испании и 11 детей в на севере Италии. У них не было ни типичных для коронавируса симптомов, ни объективных причин обморожения, а результат анализа на COVID-19 был положительным.
При высыпании по типу обморожения над поверхностью кожи появляются пятна ярко-красного цвета с розово-фиолетовым оттенком. Пораженные участки, как правило, расположены асимметрично, а после выздоровления симптомы безо всякого лечения проходят, не оставляя шрамов.
Сыпь с петехиями, мелкими точечными кровоизлияниями, как и с пурпурной сыпью, не поражала кожу ладоней и стоп, не было проявления и на слизистой полости рта. Не всегда такой симптом свидетельствует о коронавирусе, его могут вызвать и другие инфекционные заболевания или реакция на лекарства. Отличить их помогут биохимические анализы крови и вирусологическое исследование.
Из 27 детей с легкой формой заболевания у двоих развилось таргетоидное (целевое или кольцевое) поражение, напоминающее многоформную эритему. В этом случае округлые пятна имеют красный центр с везикулой, напоминающий мишень. Эти высыпания могут быть сгруппированы между собой. Такая симптоматика характерна для простого герпеса, но никто из заболевших им не страдал.
При таргетоидных поражениях есть три цветовые зоны: темный центр с волдырем или корочкой, бледно-розовая приподнятая из-за отека поверхность вокруг и ярко-красное внешнее кольцо. Таргетоидные поражения появляются на любом участке тела, включая слизистые оболочки, например губы.
Кожные проявления во время пандемии COVID-19 привлекают все большее внимание, поскольку они могут быть полезны для ранней постановки диагноза, особенно у детей и пожилых людей.
Если вы заметили у себя или своего ребенка высыпания, вспомните, не контактировали ли вы с людьми, больными ветрянкой или другими инфекциями с характерной сыпью. Не может ли это быть проявлением аллергии на продукты, косметику или чистящие средства. Если нет, сразу обращайтесь к дерматологу, который точно установит диагноз и назначит лечение.