Пневмокониоз
Общая характеристика заболевания
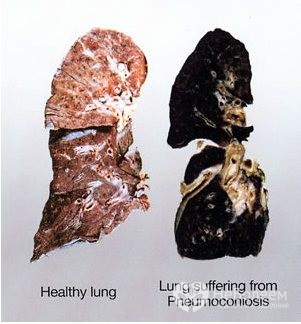
 Пневмокониоз – это хроническое заболевание легких, которое вызывается длительным вдыханием пыли и вредных соединений. В подавляющем большинстве случаев лечение пневмокониоза необходимо людям, работающим на вредных производствах. В настоящее время врачам известно 6 форм заболевания. Классификация основана на степени выраженности патологических процессов, их сроков, особенностей развития и течения, а также от характера вдыхаемой пыли и концентрации вредных соединений.
Пневмокониоз – это хроническое заболевание легких, которое вызывается длительным вдыханием пыли и вредных соединений. В подавляющем большинстве случаев лечение пневмокониоза необходимо людям, работающим на вредных производствах. В настоящее время врачам известно 6 форм заболевания. Классификация основана на степени выраженности патологических процессов, их сроков, особенностей развития и течения, а также от характера вдыхаемой пыли и концентрации вредных соединений.
Источники возникновения пневмокониоза – крайне многообразны, но чаще всего болезнь проявляется у людей, профессия которых связанна с бурением породы, просевом, дроблением, размолом и обработкой кварца, волокнистых материалов, гранита. Профилактика пневмокониозов необходима и рабочим, которые занимаются электросваркой, резкой металлов, отделкой их поверхности. Наиболее опасна для человека мелкодисперсная пыль, диаметр частиц которой не превышает 5 мкм.
Пневмокониоз – симптомы и клиническая картина
Начальные стадии болезни сопровождаются следующими симптомами:
- сухой кашель;
- сильная одышка;
- боли в груди, появляющиеся при физических нагрузках и глубоком дыхании;
- появление сопутствующих заболеваний, в частности, деформирующегося бронхита.
Температура тела человека, как правило, остается в пределах нормы, однако, некоторые виды пневмокониоза могут сопровождаться повышением температуры вплоть до 38-40 градусов. При этом пациенты также отмечают быструю утомляемость, слабость, иногда резкую потерю веса.
По мере развития фиброзных процессов, у человека появляется дыхательная недостаточность, сухие и влажные мелкопузырчатые хрипы, шум трения плевры. На поздних стадиях необходимо срочное лечение пневмокониоза, поскольку нарастающая дыхательная недостаточность может привести к декомпенсации легочного сердца, что часто является причиной смерти больных.
Лечение пневмокониоза
 Лечебные и профилактические мероприятия включают в себя качественное питание с высоким содержанием белков и витаминов, грамотную организацию отдыха, занятия активными видами спорта, дыхательную гимнастику, отказ от курения, водные процедуры.
Лечебные и профилактические мероприятия включают в себя качественное питание с высоким содержанием белков и витаминов, грамотную организацию отдыха, занятия активными видами спорта, дыхательную гимнастику, отказ от курения, водные процедуры.
Современные фитнес клубы готовы предложить вам различные виды тренировок, подобранные специально под уровень вашей физической подготовки или наличие определенных заболеваний.
Из медикаментозных средств используются различные адаптогены. Они обладают общестимулирующими свойствами, повышают неспецифические реакции организма, способствуют быстрому восстановлению поврежденных органов. Наиболее часто больным назначают настойку элеутерококка, пантокрин, никотиновую кислоту, витамины групп B, C и P.
Если у пациента не наблюдается ярко выраженной легочной недостаточности, ему рекомендованы: хлористый калий, ионофорез с новокаином и ультразвук на грудную клетку. Все эти процедуры стимулируют крово- и лимфообращение, значительно улучшают вентиляционную функцию легких. При появлении и развитии бронхита больному дополнительно назначают отхаркивающие средства и препараты, разжижающие мокроту (алтейный корень, термопсис, препараты йода).
Пациентов с тяжелой стадией заболевания переводят на стационарное или санаторное лечение пневмокониоза. Наибольшее распространение получили такие методики, как гипербарическая оксигенация и ингаляции кислорода. Эффективны бронхорасширяющие средства и препараты, которые снижают давление в малом круге кровообращения (резерпин, папаверин, эуфиллин). При декомпенсации легочного сердца больным назначают диуретические средства и сердечные гликозиды. Довольно широко используются и кортикостероиды.
Прогнозы лечения и восстановления зависят от стадии пневмокониоза и тех осложнений, которые нередко возникают в процессе развития заболевания. Неблагоприятны прогнозы при таких формах, как силикоз, бериллиоз и асбестоз, когда прогрессирование болезни продолжается даже после прекращения контактов с вредными соединениями. Остальные формы характеризуются доброкачественным течением и благоприятными прогнозами.
Профилактика пневмокониозов
Основой профилактических мероприятий является снижение уровня запыленности на рабочих местах, использование индивидуальных средств защиты органов дыхания от пыли и периодические медосмотры. Состояние слизистой оболочки бронхов и легких можно улучшить с помощью соляно-щелочных растворов, минеральной воды или тепловлажных щелочных ингаляций. Профилактика пневмокониозов также включает в себя регулярное наблюдение за персоналом предприятий и проведение крупнокадровой флюорографии. В совокупности все эти мероприятия позволяют вовремя обнаружить болезнь и принять меры, предотвращающие ее дальнейшее распространение.
Видео с YouTube по теме статьи:
Пневмокониоз

Пневмокониоз – хроническое заболевание легких, которое развивается в результате вдыхания производственной пыли в течение долгого времени.
Пневмокониозы занимают одно из первых мест среди профессиональных болезней. Чаще всего они встречаются у рабочих угольной, стекольной, машиностроительной, асбестовой промышленности. Заболевание развивается после 5-15 лет работы на таких предприятиях.
Причины и классификация
Развитие болезни зависит от состава, интенсивности вдыхания и концентрации вдыхаемой пыли органического или неорганического происхождения.
Существует следующая классификация пневмокониозов в зависимости от химического состава вдыхаемой пыли:
- карбокониоз – развивается в результате вдыхания углеродсодержащей пыли (антракоз, графитоз, сажевый пневмокониоз);
- силикоз – вызывается вдыханием пыли, которая содержит диоксид кремния ;
- силикатоз – обусловлен воздействием силикатов, т.е. соединений кремниевой кислоты с металлами (нефелиноз, талькоз, калиноз, асбестоз);
- металлокониоз – развивается в результате вдыхания металлической пыли (железа – сидероз, бария – бариноз, алюминия – алюминоз);
- пневмокониоз, обусловленный действием смешанной пыли (антракосиликоз, сидеросиликоз);
- пневмокониоз, вызываемый вдыханием органической пыли – шерсти, хлопка, льна, сахарного тростника.
Глубина проникновения пыли и интенсивность ее вывода зависят от дисперсности (величины) аэрозольных частиц. Самая активная фракция – высокодисперсные частицы, размер которых не превышает 1-2 мкм. Они проникают глубоко в воздухоносные пути и обычно оседают на стенках альвеол (концевая часть дыхательного аппарата), респираторных ходов, терминальных бронхиол. Более крупные частицы задерживаются и удаляются бронхами.
Пневмокониоз развивается в результате воздействия высокодисперсных частиц на легкие. В легких происходит нарастание соединительной ткани – диффузный первичный фиброз. Из-за этих изменений в легочной ткани начинают развиваться патологические процессы по типу бронхиолита (воспаление бронхиол), эндобронхита (поверхностный бронхит), эмфиземы легких.
Симптомы
Развитие пневмокониоза бывает следующих видов.
Медленно прогрессирующий пневмокониоз развивается через 10-15 лет после начала контактов с пылью.
Быстро прогрессирующая форма заболевания проявляется спустя 3-5 лет от начала контактов с пылью. Ее симптомы нарастают в 2-3 ближайшие года.
Поздний пневмокониоз характеризуется началом проявления симптомов только через 2-3 года после прекращения воздействия пыли.
Регрессирующая форма болезни бывает тогда, когда после прекращения контактов с пылью, частички пыли частично выводятся из дыхательных путей.
Разные виды пневмокониозов имеют схожие симптомы:
- одышка;
- боли колющего характера в грудной клетке, межлопаточной и подлопаточной областях; в начальной стадии они возникают только при кашле или глубоком вдохе, позже – становятся постоянными;
- кашель с небольшим количеством мокроты;
- общая слабость;
- повышенная потливость;
- незначительное повышение температуры тела;
- снижение массы тела;
- посинение губ;
- деформация концевых фаланг пальцев, ногтей.
В случае дальнейшего прогрессирования пневмокониоза могут развиваться такие заболевания, как легочное сердце (патологическое увеличение правого желудочка сердца), легочная гипертензия, дыхательная недостаточность.
Осложнением пневмокониоза часто бывает хронический бронхит, туберкулез, бронхиальная астма, бронхоэктаз (патологическое расширение бронхов), склеродермия (поражение соединительной ткани), ревматоидный артрит, рак легких.
Лечение
В случае выявления заболевания, в первую очередь необходимо прекратить контакт с производственной пылью. Лечение пневмокониоза направлено на предотвращение или замедление прогрессирования болезни, устранение симптомов и сопутствующих заболеваний, предупреждение осложнений.
При необходимости для лечения пневмокониоза назначают антибактериальные препараты, отхаркивающие лекарства (экстракт корня солодки, бромгексин).
Для повышения сопротивляемости организма применяют адаптогены – пантокрин, настойку китайского лимонника, элеутерококка.
Из физиотерапевтических методов хорошо себя зарекомендовала лечебная физкультура, циркулярный душ, душ Шарко, массаж. При отсутствии осложнений болезни назначают электрофорез на область грудной клетки, ингаляции, ультразвук, оксигенотерапия (ингаляция кислорода).
Большое значение при лечении пневмокониоза имеет специальная диета, богатая белками и витаминами.
При осложненном течении болезни пациентам назначают противовоспалительную и антипролиферативную (препятствующую разрастанию ткани) терапию. При развитии у больного сердечнососудистой недостаточности, в лечении пневмокониоза применяют бронхолитики (средства, расширяющие бронхи), сердечные гликозиды (препараты, вызывающие сокращения сердечной мышцы), диуретики (мочегонные средства), антикоагулянты (средства, уменьшающие свертываемость крови).
Профилактика
 Профилактика пневмокониозов включает в себя комплекс необходимых мер по усовершенствованию технологических процессов, соблюдению техники безопасности на производстве, улучшению условий труда.
Профилактика пневмокониозов включает в себя комплекс необходимых мер по усовершенствованию технологических процессов, соблюдению техники безопасности на производстве, улучшению условий труда.
Кроме того, для профилактики пневмокониозов нужно использовать средства защиты. К ним относятся индивидуальные (противопылевые респираторы, защитные очки, противопылевая одежда) и коллективные (проветривание и увлажнение промышленных помещений, местная приточно-вытяжная вентиляция) средства защиты.
Еще одной мерой профилактики пневмокониоза являются предварительные и плановые медицинские осмотры работников, попадающих в группу риска. Работа, связанная с контактом с пылью, противопоказана тем, кто имеет хронические болезни бронхов и легких, аллергические заболевания, хронические дерматозы, искривления носовой перегородки, врожденные аномалии органов дыхания и сердца.
Для работающих в условиях повышенного риска с целью профилактики пневмокониоза проводят общее ультрафиолетовое облучение, которое повышает сопротивляемость организма к заболеваниям бронхов и легких.
Кроме того, рекомендуется два раза в год проводить лечебно-профилактические курсы для людей, работающих в группе риска.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Пневмокониоз
Под термином «пневмокониозы» понимают хронические профессиональные болезни легких. Возникают все они от длительного вдыхания пыли и характеризуются развитием стойкой соединительнотканной реакции легочной ткани, т.е. прогрессированием диффузного интерстициального фиброза.
Вредное воздействие пыли на человеческий организм было замечено еще в древности. Уже тогда отметили, что работа в течение длительного периода времени в условиях сильного запыления неминуемо ведет к заболеваниям, сопровождающихся кашлем с мокротой, которые нередко заканчивались смертью («чахотка углекопов», «черная чахотка»). Об этом в свое время писали Гиппократ, Рамаццини, Парацельс.
Самой распространенной причиной прогрессирования пневмокониоза даже после прекращения пылевой экспозиции является осложнение туберкулезом. По частоте присоединения специфической инфекции центральное место занимает силикоз. Качественно новая нозология, которая имеет черты и туберкулеза, и силикоза – силикотуберкулез.
Виды пневмокониоза
- Силикоз – пневмокониоз, вызванный пылью, содержащей SiO2 – свободную двуокись кремния – в виде мелкодисперсного аэрозоля. Этот вид заболевания диагностируют у рабочих металлообрабатывающей и горной промышленностей (проходчиков, забойщиков и т.д.). На вероятность развития силикоза влияет как количество пыли, осевшей в легких, так и ее размер, поверхностные характеристики и кристаллическая структура. Легочная ткань реагирует на эту пыль развитием интерстициального фиброза. Прогрессирование болезни ведет к образованию и постепенному увеличению силикотических узелков до1,5 см и более.
- В отдельную группу выделены заболевания, связанные с накоплением пыли, содержащей небольшое количество SiO2: пневмокониоз нефелиновый, слюдяной, цементный, а также каолиноз и некоторые другие.
- Антракозом называют пневмокониоз угольщиков. Это заболевание провоцирует накопившаяся в легких угольная пыль. Легкие становятся серого (местами черного) цвета. Отложение пыли обнаруживают также в селезенке, печени, лимфатических узлах средостения.
- Асбестоз – пневмокониоз, вызванный накоплением в легких асбестовых волокон, морфологически проявляющийся интерстициальным фиброзом и фиброзирующим альвеолитом.
- Талькоз – пневмокониоз, связанный с накоплением тальковой пыли, при котором в лимфатических узлах средостения и паренхиме легких развивается соединительная ткань.
В отдельную большую группу выделяют пневмокониозы, вызванные другой неорганической пылью (не кремниевой): берилиоз, алюминоз, станноз, графитный фиброз и другие. Клинические проявления и гистологическая картина зависят от воздействующего фактора.
Симптомы и диагностика пневмокониоза
Пневмокониоз развивается постепенно, как правило, при длительной работе в условиях воздействия пыли.
На начальной стадии клиническая картина скудная: редкий сухой кашель, боль в груди, одышка при физических нагрузках. При этом проведенное обследование довольно часто вообще не выявляет какую-либо патологию. Но на первых стадиях можно выявить ранние симптомы эмфиземы (заболевания дыхательных путей), развивающейся в нижнебоковых отделах грудной клетки, уменьшение подвижности легочных краев, коробочный оттенок перкуторного звука, ослабление дыхания.
Как только к этим симптомам присоединяются изменения в бронхах у человека появляется жесткое дыхание, иногда с сухими хрипами.
Выраженным формам пневмокониоза сопутствует постоянная одышка даже в состоянии покоя, усиливается боль в грудной клетке, кашель носит постоянный характер и сопровождается выделением мокроты, появляется чувство давления в груди.
Основным диагностическим методом определения пневмокониоза является рентгенологическое исследование.
Лечение пневмокониоза
Лечение пневмокониозов в основном направлено на устранение симптомов, которые преобладают в данный период болезни.
Комплекс лечебных мероприятий:
- санация (ликвидация) очагов инфекции в верхних дыхательных путях;
- отхаркивающие препараты при кашле (Экстракт корня солодки, Бромгексин и т.п.);
- сульфаниламиды и антибиотики при нагноении;
- ингаляции кислородом;
- полноценное усиленное питание с большим содержанием витаминов РР, D, С и В;
- адаптогены – препараты, повышающие неспецифическую сопротивляемость организма к вредным воздействиям химической, физический и биологической природы;
- общеукрепляющие мероприятия, направленные на закаливание;
- неспецифическая терапия: блокаторы кальциевых каналов, бронходилататоры;
- лечение в санаториях легочного профиля: кислородные коктейли, оксигенация крови и т.п.
- воздействие ультрафиолетовыми лучами в подземных условиях;
- глюкокортикоиды (чаще всего это Преднидозол) – при быстро прогрессирующем течении пневмокониоза.
Лечение пневмокониоза у больных с выраженной легочной недостаточностью проводят в условиях стационара.
При явно выраженном пневмокониозе человек в обязательном порядке должен быть переведен на работу без профессиональных вредностей.

Профилактика пневмокониоза
Основа профилактики пневмокониозов – мероприятия, направленные на снижение запыленности на производстве. Каждый рабочий должен применять эффективные индивидуальные средства защиты органов дыхания.
Рабочий день на подобных предприятиях должен быть сокращенным, а отпуск – максимально длительным. Всем работникам предоставляется право на санаторно-курортное лечение.
Обязательны периодические медицинские осмотры (включающие флюорографию) уже работающих сотрудников и предварительные осмотры соискателей. При подозрении на заболевание требуется динамическое наблюдение за человеком.
В профилактике пневмокониозов большое значение имеют:
- полноценное питание, богатое витаминами и белками;
- отказ от курения;
- занятия лечебной физкультурой, в частности дыхательной гимнастикой;
- прием адаптогенов (пантокрин, настойка женьшеня), способствующих общей стимуляции организма и повышающих неспецифическую реакцию организма;
- прием витаминов;
- водные процедуры;
- активные виды спорта;
- качественный отдых.
Улучшить состояние легких и бронхов поможет их периодическое ингалирование соляно-щелочными растворами.
Пневмокониоз: причины и лечение
Пневмокониоз – это группа легочных заболеваний хронического характера, приобретенных из-за регулярного попадания производственной пыли через вдыхание. В результате формируется диффузный фиброз (наросты соединительной материи) легких. Болезни сопутствуют:
 сухой кашель,
сухой кашель,- со временем усиливающаяся отдышка,
- внутригрудные боли,
- деформирующий бронхит,
- недостаточность при дыхании.
При диагностике определяется род деятельности пациента, уровень вредного воздействия при нем, физиологические данные. Дополнительно проводятся исследования: спирометрия, снимок рентгенограммы груди, забираются анализы КОС и крови на газовый состав. Дальнейшее лечение подразумевает:
- прекращение пребывания в местах с пылевым раздражителем,
- прием отхаркивающих средств и бронхолитиков,
- потребление кортикостероидов,
- физиопроцедуры, ингаляции кислородом, гипербарическая оксигенация.
Среди профессиональных болезней пневмокониозы часто располагаются на первых местах. Они выявляются у работников угольного, асбестового, машиностроительного, стекольного, иных производств, где воздействие вредоносной промышленной пыли на постоянной основе осуществляется от 5 и больше лет.
Причины и классификация болезни
К факторам, влияющим на образование заболевания, относят состав, длительное пребывание в зонах концентрации вредоносной пыли и высокое содержание вдыхаемых минеральных, синтетических или органических структур. С учетом разницы химического состава вредных элементов определена классификация пневмокониозов:
 Силикоз. Пневмокониозная форма, вызванная концентрацией в легких и сообщающихся органах диоксида кремния (SiO2),
Силикоз. Пневмокониозная форма, вызванная концентрацией в легких и сообщающихся органах диоксида кремния (SiO2),- Силикатозы (калиноз, нефелиоз, асбестоз, др.). Развиваются за счет легочного наполнения химическими структурами кремниевой кислоты с металлами-силикатами,
- Металлокониозы. Провоцируются металлической пылью (алюминоз, бериллиоз, сидероз, иные),
- Карбокониозы. Возбудителем служат углеродсодержащие мелкие частицы (сажевый пневмокониоз, графитоз или антракоз),
- Сложные пневмокониозы. Образуются путем накопления неоднородных катализаторов (антракосиликоз, сидеросиликоз, пневмокониоз электросварщиков, газорезчиков),
- Органические пневмокониозы. Формируются при долгом вдыхании измельченной органики (лен, древесина, рожь, шерсть).
 Глубина попадания пыли в дыхательные органы и интенсивность ее выведения определяются дисперсностью (размером) инородных частиц. Самой трудноотводимой единицей являются аэрозольные частицы до 2000 нм. За счет глубокой проникаемости они скапливаются на стенках бронхиол, респираторных каналов и альвеол, попадают в слизистые. Частично выводятся при выдохе или через лимфатические пути. Более крупные элементы задерживаются бронхами и через короткое время выводятся отхаркиванием или при чихании.
Глубина попадания пыли в дыхательные органы и интенсивность ее выведения определяются дисперсностью (размером) инородных частиц. Самой трудноотводимой единицей являются аэрозольные частицы до 2000 нм. За счет глубокой проникаемости они скапливаются на стенках бронхиол, респираторных каналов и альвеол, попадают в слизистые. Частично выводятся при выдохе или через лимфатические пути. Более крупные элементы задерживаются бронхами и через короткое время выводятся отхаркиванием или при чихании.
Механизм образования и развития недуга
Перенасыщенность пылью рабочей среды, недостаточная защищенность дыхательных путей обуславливают попадание и концентрирование вредных элементов в альвеолах. Их накопленные частицы могут проникать в пористую легочную материю или всасываться альвеолярными макрофагами. После этого часто возникает цитотоксикация, побуждая липидное перекисное окисление.
 Выделяемые в данном процессе лизосомальные и лизохондриальные ферменты порождают интенсивное размножение клеток фибробластов и образование коллагена в легочной области. Активизируются иммунопатологические механизмы.
Выделяемые в данном процессе лизосомальные и лизохондриальные ферменты порождают интенсивное размножение клеток фибробластов и образование коллагена в легочной области. Активизируются иммунопатологические механизмы.
Патогенез пневмокониозов выражается в фиброзе легких, который проявляется в виде узелков, интерстициально или узлов, блокирующих целые секторы легочной ткани.
Узелковый фиброз – появление малых склеротических скоплений, которые состоят из макрофагов с высокой концентрацией пыли и сгустков соединительной ткани. При их незначительном количестве или отсутствии определяется интерстициальный пневмокониоз, которому сопутствуют утолщения перегородок альвеол, периваскулярный (внутри лимфы и кровеносных сосудов), перибронхиальный фиброз. Срастание малых узелков перерождает их в узлы, заполняющие ткани легкого.
 Данный процесс также сопровождается эмфиземой распространенной или мелкоочаговой формы, иногда перерастающей в буллезный (неизлечимый) вид. Наравне с преобразованиями легочной материи пневмокониозы сопровождаются патологиями в слизистых бронхов, схожие с эндобронхитом или бронхиолитом.
Данный процесс также сопровождается эмфиземой распространенной или мелкоочаговой формы, иногда перерастающей в буллезный (неизлечимый) вид. Наравне с преобразованиями легочной материи пневмокониозы сопровождаются патологиями в слизистых бронхов, схожие с эндобронхитом или бронхиолитом.
В результате перечисленного целые участки легкого перестают функционировать в общем дыхательном процессе. В большинстве клинических случаев, рентгенограммой недуг выявляется только при активном развитии.
Клинические особенности
Симптомы заболевания зависят от его течения, которое может выражаться в медленном развитии, быстрой прогрессии, регрессии или позднем обострении. Медленно развивающаяся форма проявляется через 10 и более лет в условиях контакта с пылью. Быстрая прогрессия начинается после 3-5-летнего стажа вдыхания вредных аэрозолей, приобретая тяжелые осложнения в течение последующих 2 лет.
Если трудности с дыханием возникают, спустя несколько лет после изолирования от пребывания во вредной среде, то это может свидетельствовать о позднем пневмокониозе.
Регрессирующая форма обуславливается тем, что при отводе частиц из органов дыхания при рентгенологическом исследовании наблюдается улучшение их состояния и уменьшение деформаций, наростов.
Для всех типов пневмокониоза присущи общие симптомы. На первых стадиях появляются:
 одышка,
одышка,- режущие или колющие ощущения в груди подлопаточной и межлопаточной зон,
- кашель с небольшим мокротоотделением,
- изначально боль проявляется редко, однако, провоцируемая кашлем и сильными вдохами, она со временем становится давящей, более интенсивной и сильной.
При следующей стадии пневмокониоза:
- нарастают слабость и потливость,
- температура тела может подниматься до 37.50С, сохраняться повышенной более недели,
- наблюдается быстрая потеря веса, цианоз губ и мучительная одышка даже без нагрузок,
- деформируются концевые фаланги на пальцах рук и ногти.
Если заболевание запущенно – ярко выражена дыхательная недостаточность, появляются осложнения, такие как легочная гипертензия и увеличение правых стенок сердца (легочное сердце).
При многих пневмокониозах, как сопутствующее осложнение, появляется хронический бронхит. Сопровождаться болезнь может различными коллагенозами, такими как:
 склеродермия,
склеродермия,- бронхоэктазы,
- спонтанный пневмоторакс.
Силикоз нередко приводит к туберкулезу (силикотуберкулез), который активно развивается и усложняется из-за эрозии сосудов легкого, легочного кровоизлияния, появления свищей на бронхах. Он и асбестоз также могут стать причиной развития мезотелтомы плевры или рака легких бронхогенного/альвеолярного характера.
Диагностика пневмокониозов
Клиническая диагностика на начальных этапах затруднительна из-за схожести симптомов с другими заболеваниями. Постановка диагноза напрямую зависит от беседы с пациентом – он должен описать характер своей работы и тип пыли, вдыхаемой при ней. Эти данные зададут вектор для исследований, и, зачастую, их вполне хватает для назначения лечения.
 Для предупреждения болезни все промышленные рабочие не менее 1 раза в год должны отправляться предприятиями на крупнокадровое флюорографическое обследование, которое является самым доступным и точным методом по выявлению ранних болезненных проявлений. На полученных снимках врач без труда рассмотрит любые изменения пропорций легкого, выявит образовавшиеся сгустки и гнойники по характерным затемнениям.
Для предупреждения болезни все промышленные рабочие не менее 1 раза в год должны отправляться предприятиями на крупнокадровое флюорографическое обследование, которое является самым доступным и точным методом по выявлению ранних болезненных проявлений. На полученных снимках врач без труда рассмотрит любые изменения пропорций легкого, выявит образовавшиеся сгустки и гнойники по характерным затемнениям.
При подозрениях на пневмокониоз пациенту назначается углубленное обследование. Его основой служит один из методов:
- рентгенография грудной клетки,
- МРТ (томография магнитного резонанса),
- компьютерная томография.
Дополнительно проверяются легочная пропускная способность, объем кровотока, определяется стадия тканевых деформаций.
На следующем этапе проверяется дыхание по принципу:
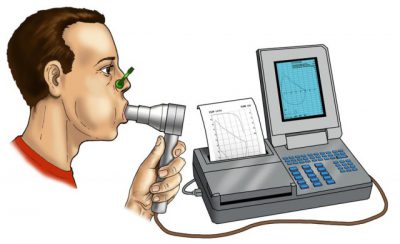 Спирометрии. Измерение объема вдыхаемого воздуха, замера его скорости на выдохе,
Спирометрии. Измерение объема вдыхаемого воздуха, замера его скорости на выдохе,- Плетизмографии легких. Диагностика внешнего дыхания,
- Пневмотахографии. Замеров дыхания, артериального ритма в спокойном состоянии и после ряда упражнений (врач может попросить несколько раз присесть или произвести ряд других разогревающих движений),
- Газоаналитического исследования. Измерение объема воздушного остатка после полного выдоха.
Параллельно собираются анализы на обнаружение инородных примесей в продуктах отхаркивания. При затруднении с диагнозом пациента направляют на биопсию.
Как лечить?
Лечение пневмокониоза включает в себя обязательный комплекс мер. В первую очередь, больной должен полностью прекратить пребывание на территории с загазированными/аэрозолированными вредными примесями воздухом. Полезное действие для снятия симптомов оказывает посещение оздоровительных лагерей, профилакториев и санаториев.
Выздоровлению также способствует поднятие иммунной сопротивляемости:
 употребление сбалансированной пищи,
употребление сбалансированной пищи,- подвижное проведение дня с выполнением спортивных упражнений,
- соблюдение точного распорядка мероприятий, проводимых в течение суток: еда, спорт, прогулки, отдых, сон.
Для восстановления дыхательной функции существуют специально разработанные упражнения. О способах их выполнения и порядке проведения можно узнать у лечащего врача или самостоятельно из специализированных источников.
Курильщикам необходимо временно или полностью отказаться от вредной привычки, всем пациентам рекомендуется избегать мест, где воздух наполнен дымом, выхлопами или иными вредными скоплениями.
При лечении стационарно активно применяются:
- процедуры физиотерапии (ультразвуковой метод, прогревания),
- фитотерапии (ингаляции средств, повышающих дыхательную функцию, успокаивающих и восстанавливающих правильный кровоток),
- курсы ультрафиолетового облучения (УФО).
 Медикаментозное лечение производится путем применения отхаркивающих и снижающих кашель средств, осложнения сердца подавляются бронхолитическими препаратами. Для отхаркивания применяют средства травяной природы (аптечные травы мать-и-мачехи, алтея, фиалки, др.), составы на основе эфирных масел (компрессирующие, ингалирующие), иные медикаменты муколитического/секретолитического или секретомоторного характера. В качестве подавителей кашля используются: Доктор Мом, Бромгексин, Гербион.
Медикаментозное лечение производится путем применения отхаркивающих и снижающих кашель средств, осложнения сердца подавляются бронхолитическими препаратами. Для отхаркивания применяют средства травяной природы (аптечные травы мать-и-мачехи, алтея, фиалки, др.), составы на основе эфирных масел (компрессирующие, ингалирующие), иные медикаменты муколитического/секретолитического или секретомоторного характера. В качестве подавителей кашля используются: Доктор Мом, Бромгексин, Гербион.
При тяжелых последствиях заболевания пациенту назначают индивидуальное лечение. Оно заключается в противовоспалительной и антипролиферативной (сокращающей образования тканевых наростов) терапии.
 В случаях обострения сердечной недостаточности помимо бронхолитиков врач назначает:
В случаях обострения сердечной недостаточности помимо бронхолитиков врач назначает:
- сердечные гликозиды (стимуляторы сокращения мышцы сердца),
- антикоагулянты (разжижители крови),
- диуретики (мочегонные препараты).
При этом пациента определяют под постоянное наблюдение в больничном покое, что позволяет постоянно вести контроль его самочувствия, вносить терапевтические коррективы при сохранении или ухудшении состояния.
Прогноз и профилактика
Профилактические меры определяются на основании факторов, способствующих возможному приобретению конкретной формы заболевания. При условиях, сопутствующих появлению асбестоза, силикоза или бериллиоза важно своевременное ограничение от катализаторов болезни, так как она может развиться даже через годы после прекращения пребывания в данной среде.
На основании прогноза обеспечивается профилактика:
 улучшение условий труда,
улучшение условий труда,- формулирование требований безопасности,
- применение индивидуальных средств защиты,
- вентилирование рабочих помещений и цехов,
- внедрение новых, более чистых технологий.
Трудящиеся, как и начальство, должны следить за правильностью и полным объемом использования существующих мер защиты.
Люди, которые даже при соблюдении всех норм все равно подвержены воздействию различных веществ, в обязательном порядке проходят систематические медицинские осмотры на основании законов по охране здоровья и труда.
При трудоустройстве человек, имеющий врожденную или приобретенную физиологическую патологию (аллергия, астма, хронические бронхиальные или легочные болезни, проблемы сердечной деятельности или деформированная носовая перегородка) должен ориентироваться на рабочие места, где содержание промышленной пыли не превышает допустимых норм.
Пневмокониоз
Пневмокониозы – ряд хронических заболеваний легких, возникающих вследствие длительного вдыхания производственной пыли и характеризующихся развитием диффузного фиброза легочной ткани. Течение пневмокониоза сопровождается сухим кашлем, прогрессирующей одышкой, болями в груди, развитием деформирующего бронхита, нарастанием дыхательной недостаточности. При диагностике пневмокониоза учитывается наличие и вид профессиональных вредностей, физикальные данные, результаты спирометрии, рентгенологического обследования, КОС и газового состава крови. Лечение пневмокониоза включает исключение контакта с вредными соединениями, применение бронхолитических и отхаркивающих средств, кортикостероидов, проведение физиопроцедур, кислородных ингаляций, гипербарической оксигенации.
МКБ-10
- Причины и классификация пневмокониозов
- Патогенез пневмокониозов
- Симптомы пневмокониозов
- Диагностика пневмокониозов
- Лечение пневмокониозов
- Прогноз и профилактика пневмокониозов
- Цены на лечение
Общие сведения
К пневмокониозам в пульмонологии относят различные хронические профессиональные болезни легких, возникающие вследствие вдыхания вредной производственной пыли и приводящие к выраженному развитию соединительной ткани – диффузному первичному фиброзу. В структуре профессиональных заболеваний пневмокониозы занимают одно из ведущих мест. Пневмокониозы чаще всего обнаруживаются у рабочих угольной, асбестовой, машиностроительной, стекольной и других видов промышленности, подвергающихся воздействию вредной производственной пыли в течение 5-15 и более лет.

Причины и классификация пневмокониозов
Факторами, определяющими развитие пневмокониоза, являются состав, длительная экспозиция и высокие концентрации вдыхаемой пыли неорганического (минерального) или органического происхождения.
В зависимости от химического состава пыли различают следующие группы профессиональных заболеваний легких:
- силикоз – пневмокониоз, развивающийся при воздействии пыли, содержащей диоксид кремния (SiO2);
- силикатозы – группа пневмокониозов, развивающихся на фоне вдыхания силикатов — соединений кремниевой кислоты с металлами (асбестоз, калиноз, талькоз, нефелиноз и др.);
- металлокониозы – пневмокониозы, обусловленные воздействием металлической пыли (алюминия – алюминоз; бария – бариноз; бериллия – бериллиоз; железа – сидероз и пр.);
- карбокониозы – пневмокониозы, вызываемые вдыханием углеродсодержащей пыли (антракоз, сажевый пневмокониоз, графитоз);
- пневмокониозы, связанные с воздействием смешанной пыли (сидеросиликоз, антракосиликоз, пневмокониоз газорезчиков и электросварщиков);
- пневмокониозы, развивающиеся при длительном вдыхании пыли органического происхождения (льна, хлопка, шерсти, сахарного тростника и т. д.). Данная группа пневмокониозов по течению чаще напоминает аллергический альвеолит или бронхиальную астму; при этом развитие диффузного пневмофиброза отмечается не во всех случаях. Поэтому заболевания, вызванные воздействием органической пыли, лишь условно относят к группе пневмокониозов.
Глубина проникновения пыли в воздухоносные пути и интенсивность ее элиминации зависят от величины (дисперсности) аэрозольных частиц. Наиболее активной фракцией являются высокодисперсные частицы с размером 1-2 мкм. Они проникают глубоко и преимущественно оседают на стенках терминальных бронхиол, респираторных ходов и альвеол. Частицы более крупного размера задерживаются и удаляются мукоцилиарным аппаратом бронхов; более мелкие фракции элиминируются с выдыхаемым воздухом или по лимфатическим путям.
Патогенез пневмокониозов
Высокая загрязненность вдыхаемого воздуха в совокупности с недостаточной эффективностью мукоцилиарного клиренса обуславливает проникновение и оседание аэрозольных частиц в альвеолах. Оттуда они могут самостоятельно проникать в интерстициальную ткань легких либо поглощаться альвеолярными макрофагами. Поглощенные частицы зачастую обладают цитотоксическим действием на макрофаги, вызывая процесс перекисного окисления липидов. Высвобождающиеся при этом лизохондриальные и лизосомальные ферменты стимулируют пролиферацию фибробластов и формирование в легочной ткани коллагена. В патогенезе пневмокониозов доказано участие иммунопатологических механизмов.
Фиброзные изменения в легочной ткани при пневмокониозах могут носить узелковый, интерстициальный и узловой характер. Узелковый фиброз характеризуется появлением мелких склеротических узелков, состоящих из нагруженных пылью макрофагов и пучков соединительной ткани. При отсутствии фиброзных узелков или их небольшом количестве диагностируется интерстициальная форма пневмокониоза, которая сопровождается утолщением альвеолярных перегородок, периваскулярным и перибронхиальным фиброзом. Слияние отдельных узелков может давать начало крупным узлам, занимающим значительную часть ткани легкого, вплоть до целой доли.
Фиброзному процессу в легких сопутствует мелкоочаговая или распространенная эмфизема, подчас приобретающая буллезный характер. Параллельно с изменениями в легочной ткани при пневмокониозах развиваются патологические процессы в слизистой оболочке бронхов по типу эндобронхита и бронхиолита.
В своем развитии пневмокониозы проходят период воспалительно-дистрофических и продуктивно-склеротических изменений. Большинство пневмокониозов, как правило, рентгенологически выявляются только во втором периоде.
Симптомы пневмокониозов
Течение пневмокониоза может быть медленно прогрессирующим, быстро прогрессирующим, поздним, регрессирующим. Медленно прогрессирующая форма пневмокониоза развивается спустя 10-15 лет от начала контакта с производственной пылью. Проявления быстро прогрессирующей формы манифестируют через 3-5 лет после начала контакта с пылью и нарастают в течение 2-3 ближайших лет. При позднем пневмокониозе симптомы обычно появляются лишь через несколько лет после прекращения контакта с пылевым агентом. О регрессирующей форме пневмокониоза говорят в том случае, если частицы пыли частично выводятся из дыхательных путей после прекращения воздействия вредного фактора, что сопровождается регрессом рентгенологических изменений в легких.
Различные виды пневмокониозов имеют сходную клиническую симптоматику. В начальных стадиях предъявляются жалобы на одышку, кашель со скудным количеством мокроты, колющие боли в грудной клетке, подлопаточной и межлопаточной области. Первоначально боли носят нерегулярный характер, усиливаясь при кашле и глубоком вдохе; позднее боли становятся постоянными, давящими.
Прогрессирование пневмокониоза сопровождается нарастанием слабости, субфебрилитета, потливости; снижением массы тела, появлением одышки в покое, цианозом губ, деформацией концевых фаланг пальцев рук и ногтей («барабанные палочки» и «часовые стекла»). При осложнениях или далеко зашедшем процессе появляются признаки дыхательной недостаточности, развивается легочная гипертензия и легочное сердце.
Значительная часть пневмокониозов (антракоз, асбестоз и др.) осложняется хроническим бронхитом (необструктивным, обструктивным, астматическим). К течению силикоза нередко присоединяется туберкулез; возможно развитие силикотуберкулеза, который отягощается эрозией легочных сосудов, легочным кровотечением и формированием бронхиальных свищей.
Частыми осложнениями пневмокониозов являются бронхоэктазы, бронхиальная астма, эмфизема легких, спонтанный пневмоторакс, ревматоидный артрит, склеродермия и другие коллагенозы. При силикозе и асбестозе возможно развитие альвеолярного или бронхогенного рака легких, мезотелиомы плевры.
Диагностика пневмокониозов
При распознавании пневмокониозов крайне важен учет профессионального маршрута пациента и наличие контактов с производственной пылью. При массовых обследованиях групп профессионального риска роль первичной диагностики пневмокониозов выполняет крупнокадровая флюорография. При этом выявляется характерное усиление и деформация легочного рисунка, наличие мелкоочаговых теней.
Углубленное обследование (рентгенография легких, компьютерная томография, МРТ легких) позволяет уточнить характер пневмокониоза (интерстициальный, узелковый и узловой) и стадию изменений. При прогрессировании пневмокониоза увеличивается площадь поражения, размеры и количество теней, выявляются участки массивного фиброза, компенсаторная эмфизема, утолщение и деформация плевры и т. д. Оценка кровотока и вентиляции в различных участках легочной ткани проводится с помощью зональной реопульмонографии и сцинтиграфии легких.
Комплекс исследований функции внешнего дыхания (спирометрия, пикфлоуметрия, плетизмография, пневмотахография, газоаналитическое исследование) позволяет разграничить рестриктивные и обструктивные нарушения. Микроскопическое исследование мокроты при пневмокониозе обнаруживает ее слизистый или слизисто-гнойный характер, примеси пыли и макрофагов, нагруженных частичками пыли. В трудных для диагностики случаях прибегают к проведению бронхоскопии с трансбронхиальной биопсией легочной ткани, пункции лимфоузлов корня легкого.
Лечение пневмокониозов
При выявлении любой формы пневмокониоза требуется прекращение контакта с вредным этиологическим фактором. Целью лечения пневмокониоза является замедление или предотвращение прогрессирования заболевания, коррекция симптомов и сопутствующей патологии, предупреждение осложнений.
Важное значение при пневмокониозе придается питанию, которое должно быть богатым витаминами и белками. Для повышения неспецифической реактивности организма целесообразен прием различных адаптогенов (настойки элеутерококка, китайского лимонника). Широко используются оздоровительные и закаливающие процедуры: ЛФК, массаж, лечебные души (душ Шарко, циркулярный душ). При неосложненных формах пневмокониоза назначается ультразвук или электрофорез с кальцием и новокаином на область грудной клетки, ингаляции протеолитических ферментов и бронхолитиков, оксигенотерапия (ингаляции кислорода, гипербарическая оксигенация). Горнорабочим показано проведение общего ультрафиолетового облучения, повышающего и устойчивость организма к бронхолегочным заболеваниям. Лечебно-профилактические курсы при пневмокониозе рекомендуется проводить два раза в год в условиях стационара или санатория-профилактория.
Пациентам с осложненным течением пневмокониоза с противовоспалительной и антипролиферативной целью требуется назначение глюкокортикоидов в течение 1-2 месяцев под туберкулостатической защитой. При развитии сердечно-легочной недостаточности показано применение бронхолитиков, сердечных гликозидов, диуретиков, антикоагулянтов.
Прогноз и профилактика пневмокониозов
Прогноз пневмокониоза определяется его формой, стадией и осложнениями. Наиболее неблагоприятно течение силикоза, бериллиоза, асбестоза, поскольку они могут прогрессировать даже после прекращения контакта с вредной пылью.
В основе профилактики пневмокониозов лежит комплекс мер по улучшению условий труда, соблюдению требований безопасности производства, совершенствованию технологических процессов. Для предупреждения пневмокониозов необходимо использование индивидуальных (противопылевых респираторов, защитных очков, противопылевой одежды) и коллективных средств защиты (местной приточно-вытяжной вентиляции, проветривания и увлажнения производственных помещений).
Лица, контактирующие с вредными производственными факторами, подлежат предварительным и периодическим медицинским осмотрам в установленном порядке. Устройство на работу, связанную с контактом с производственной пылью, противопоказано лицам с аллергическими заболеваниями, хроническими заболеваниями бронхолегочной системы, искривлением носовой перегородки, хроническими дерматозами, врожденными аномалиями сердца и органов дыхания.