Пищеварение у новорожденных детей и его особенности. Профилактика расстройств пищеварения
Появление ребенка — одно из главных событий в жизни семьи. Первые месяцы жизни малыша очень важны: он активно развивается и познает мир. Но некоторые вещи могут омрачить счастье новоиспеченных родителей. Колики, запоры, аллергические высыпания и другие неприятности, связанные с нарушениями пищеварения портят настроение маленькому члену семьи и расстраивают маму. Как же сделать так, чтобы животик малыша не болел, а каждый новый день и каждый прием пищи приносили ему только радость?
Особенности органов пищеварения у детей: маме важно знать
Как малыш покушал? Как он сходил в памперс? Не случайно в первые месяцы появления в семье ребенка эти темы такие популярные. Нежная и сложная пищеварительная система малыша в это время справляется с важными задачами переваривания.
Пищеварительная система ребенка запускается в момент первого прикладывания. Интересно, что у малыша ее строение отличается от организма взрослого. Дело в том, что изначально новорожденный приспособлен к лактотрофному питанию.
К моменту рождения у малыша уже сформирован пищевод. Но при этом он все еще довольно короткий. Сокращения сфинктера желудка в первые месяцы довольно слабы, поэтому лишнее молоко ребенок срыгивает.
В первый день жизни желудок новорожденного может вместить всего 10 мл молока. На десятый день объем органа вырастает до 80 мл. Затем каждый месяц жизни грудного малыша желудок увеличивается на 23 мл [1] .
Ферменты желудочного сока у малыша имеют слабую секрецию. Именно поэтому так важна специальная возрастная диета, поскольку в очень раннем возрасте организм ребенка еще не приспособлен к перевариванию более грубой пищи.
Если мама кормит грудью, то на переваривание молока уходит около двух часов. Нагрузка на пищеварительную систему при искусственном вскармливании увеличивается: смесь задерживается в желудке несколько дольше, в среднем, на 2–4 часа.
В целом весь пищеварительный процесс у новорожденного малыша занимает 13–15 часов [2] .
От чего может быть расстройство пищеварения у детей
Икота, редкое опорожнение кишечника и слишком частые срыгивания могут напугать и расстроить молодую маму. Но не стоит сразу паниковать: нужно понаблюдать за малышом, его поведением, и понять, насколько систематически повторяются нарушения пищеварения.
Если говорить о научной части, то разделяют временные расстройства, связанные с внешними факторами, и заболевания органов пищеварительной системы.
В момент рождения кишечник малыша стерилен. В первые дни жизни он заселяется полезными бактериями. В нем развивается бифидум- и лактофлора, задача которой — предотвращать развитие кишечных инфекций. Развитая микрофлора кишечника ребенка синтезирует биотин и ряд витаминов группы В [3] .
Временные расстройства пищеварения у детей
Дисбиоз у ребенка — это недостаток или, напротив, избыток полезных бактерий в пищеварительной системе. Спустя всего 10 часов после рождения, в кишечнике малыша начинают активно развиваться микроорганизмы [4] . Кроме того, новорожденный сразу же переходит на другой тип питания — энтеральный (через рот). Все это может вызвать стресс в организме грудничка. В результате возникает транзиторный дисбиоз . Так называется процесс привыкания организма малыша к новой пище и бактериям. Барьерные способности слизистых новорожденного временно несовершенны: только через десять дней после появления на свет в организме ребенка «укореняются» полезные бактерии, которые способны дать отпор патогенной флоре. В этот период у детей наблюдается нерегулярный стул разной консистенции. Именно транзиторный дисбиоз мы должны «благодарить», когда ночами сидим у колыбельки с неспящим из-за колик ребенком.
Существует также истинный дисбиоз . В этом случае неприятности с пищеварением обусловлены внешними факторами. Это может быть прием антибиотиков, неправильно подобранная смесь при искусственном вскармливании, инфекции и пр.
В городской черте симптомы дисбиоза у новорожденных малышей проявляются чаще. Дети, которые живут в деревнях, реже страдают этим неприятным недугом. Педиатры связывают это с тем, что особенности экологии в городе также способны негативно влиять на развитие пищеварительной системы ребенка [5] .
Однако дисбиоз — это не всегда реакция на внешние факторы. К сожалению, иногда его связывают с некоторыми заболеваниями пищеварительной системы. И здесь требуется вмешательство врача.
Заболевания органов пищеварения у детей грудного возраста:
- Врожденные пороки развития — к ним относятся атрезия (прерывание проходимости) пищевода, нарушение поворота кишечника, гипертрофический пилоростеноз и другие. К счастью, такие вещи встречаются редко, примерно в 25 случаях из 1000 [6] .
- Молочница — регистрируется у 4–5% [7] новорожденных. Дрожжеподобные грибки рода Candida , вызывающие его появление, в сложных случаях могут распространиться не только на ротовую полость, но и на все слизистые. Это вызывает, в том числе, и нарушения пищеварения.
- Гастроэзофагальный рефлюкс — это заболевание органов пищеварения может возникнуть вследствие недостаточного развития сфинктера пищевода у детей.
- Функциональная диспепсия — часто проявляется на фоне других заболеваний, которыми могут выступать отит, корь, грипп и прочие инфекции. При успешном лечении основной болезни, сопутствующие симптомы функциональной диспепсии уходят [8] .
Профилактика заболеваний пищеварительной системы у новорожденных
Нарушение пищеварения у маленьких детей — не неизбежность. Этой неприятности может и не случиться, если принять вовремя соответствующие меры. Следовать таким правилам несложно, а наградой вам будет спокойный и здоровый карапуз, которого не беспокоит животик.
Грудное молоко — лучшее, что может дать мама своему малышу. Поэтому так важно следить не только за графиком кормления, но и правильно готовится к самому процессу. Перед тем, как дать ребенку грудь, стоит омыть ее теплой водой. Применение мыла не всегда оправдано — оно сушит кожу и смывает защитный жировой слой [9] .
Кормящая мама должна питаться разнообразно — ведь первое время при грудном вскармливании малышу больше неоткуда получать витамины, кроме как из молока. При этом важно обеспечить безопасность натурального вскармливания. Лучше на время постараться исключить из рациона консервы, копчености, острые приправы и соленья [10] .
Как кормить малыша? Перекорм так же нежелателен, как и недокорм. Лишнее молоко ребенок начнет срыгивать. Если это будет происходить часто, может возникнуть молочница или другие неприятности. Молодой маме стоит придерживаться рекомендации врачей и внимательно следить за поведением малыша после кормления. Сытый и довольный карапуз либо сладко заснет, либо будет весело агукать в колыбельке, не испытывая дискомфорта.
Многие мамы сталкиваются с нарушениями пищеварения у малышей в первые месяцы жизни. Но не нужно расстраиваться и впадать в отчаяние. Надо прислушиваться к своему ребенку, наблюдать за его поведением, вовремя замечать первые признаки расстройства пищеварительной системы. В большинстве случаев дисбиоз не является страшным заболеванием, а его симптомы можно купировать.
Пищеварение у ребенка: возможные заболевания органов пищеварительной системы и их профилактика
Первые недели жизни малыша — большой стресс для его пищеварительной системы. Пока ребенок находился в материнской утробе, все питательные вещества поступали через плаценту. Но практически сразу после рождения стерильный кишечник начинают заселять микроорганизмы, причем как полезные, так и вредные.
И такие стремительные перемены не могут не отразиться на состоянии ребенка. Колики, вздутие животика, запоры — частые спутники адаптации пищеварительной системы новорожденного к новым условиям. Почему возникают расстройства пищеварения и как их преодолеть, расскажем в статье.
Особенности органов пищеварения у детей до года
Пищеварительная система малышей раннего возраста несовершенна. Пройдет немало времени, прежде чем органы пищеварения у детей начнут функционировать так же, как у взрослых. Например, у грудничков слабо развит кардиальный сфинктер (место, в котором короткий пищевод переходит в желудок), поэтому, словно плохая заслонка, он допускает обратный заброс содержимого из желудка. Так возникают срыгивания — частое явление в жизни грудничка [1] . Вместимость желудка у деток маленькая. В первый день жизни — не больше 10 мл. С расширением рациона питания эта цифра растет, и через год вместимость составляет уже около 300 мл. Мышечная оболочка желудка развита слабо, поэтому маленький объем — единственная преграда от переедания [2] .
Пока ребенок находится на грудном вскармливании, желудочный сок имеет невысокую активность. Его компоненты не отличаются от «взрослого» состава, но содержатся в минимальном количестве: пепсин для расщепления белков, липаза для жиров, химозин для створаживания молока. Пищеварение у детей заточено на хорошее усвоение материнского молока и адаптированных смесей: белки и жиры такого питания частично всасываются нерасщепленными, требуя минимальной активности пищеварительных соков. Так, на переваривание молока уходит до двух–трех часов, смесей — до двух–четырех часов [3] .
Начиная от полости рта и заканчивая стенкой кишечника слизистые органов пищеварения имеют общую черту — они тонкие и нежные. Хрупкая структура делает слизистые легко проницаемыми для энтерококков, кишечной палочки и других вредных микробов. К тому же для желудка ребенка характерна низкая концентрация соляной кислоты — важного антибактериального фактора пищеварительного сока. Поэтому детский организм так уязвим перед средой, полной чужеродных микроорганизмов [4] .
Возможные причины расстройств пищеварения у детей
Попадая в мир взрослых, ребенок переходит на лактотрофный тип питания, то есть молочный. Вместе с материнским молоком в кишечник попадают полезные бифидо- и лактобактерии. Но порой для укрепления пищеварения деток этого бывает недостаточно, и тогда возникают различные проблемы, которые могут ограничиться временными расстройствами, а могут перерасти в заболевания.
Временные расстройства
Практически каждая мама наблюдает у своего малыша такие неприятные явления, как колики, беспокойство, частые срыгивания, рвота и вздутие животика. Все это симптомы транзиторного (временного) дисбиоза [5] . Надо отметить, что такое состояние не является патологией. Дисбиоз возникает практически у каждого малыша (в 90% случаев) даже в условиях соблюдения всех правил ухода — это объясняется несовершенством иммунной системы и органов пищеварения. Однако, если не принимать никаких мер, дисбиоз может затянуться и стать причиной заболеваний из-за присоединения вторичной инфекции [6] .
На заметку
Дисбиоз — нарушение бактериального состава микрофлоры: количество лактобацилл и бифидобактерий уменьшается, а число болезнетворных микроорганизмов растет.
Причиной дисбиоза может быть:
- Неправильное питание, несвоевременное введение прикорма. Кишечник малыша не способен переваривать «взрослую» пищу. Причина в малом количестве ферментов, в том числе пепсина. К тому же расширение рациона питания у детей до пяти месяцев приводит к преждевременной выработке гастрина и гистамина клетками желудка. Пищеварительная система переходит в состояние повышенной чувствительности. Кормление ребенка едой, к которой он не готов ввиду несостоятельности пищеварительных соков, может привести к нарушению перистальтики, диарее, запорам и расстройствам состава бактериальной флоры.
- Искусственное вскармливание. Адаптированные смеси хотя и максимально приближены по составу к материнскому молоку, все же не являются его точной копией и не содержат необходимого количества полезных бактерий.
- Нарушение гигиенических норм. Как мы уже говорили, через нежные слизистые оболочки легко проникают микробы, поэтому к уходу за младенцем нужно относиться максимально ответственно. Грязные руки и бутылочки могут быть источниками инфекции. Даже материнская грудь требует тщательной обработки до и после кормления.
- Прием антибактериальных средств. Антибиотики уничтожают не только патогенные бактерии, но и полезные. Поэтому после применения антибактериальных средств часто изменяется соотношение микроорганизмов в пищеварительной системе. Прием таких серьезных препаратов должен оправдывать потенциальный риск для здоровья грудничка.
- Острые инфекционные заболевания. Дети первых лет жизни часто болеют из-за того, что у них нет иммунитета к множеству микроорганизмов (аденовирусов, РС-вирусов, пневмококков), а иммуноглобулины — факторы защиты — имеют низкую активность. В результате в организм легко попадают вредные микробы. Возникает дисбаланс не только в месте проникновения, но и в микрофлоре органов пищеварения младенца.
Заболевания органов пищеварения у детей грудного возраста
Нередкое расстройство пищеварения у детей — молочница. Ее вызывают дрожжевые грибки кандиды, поэтому заболевание имеет и другое название — кандидоз. Грибки в норме существуют в организме малышей в небольшом количестве, но в условиях нарушенного баланса микрофлоры кандида начинает активно размножаться. Грибки могут передаваться через грязные руки и бутылочки или еще во внутриутробном периоде, если молочницей болеет мама. Главный симптом — «творожистые» налеты на слизистых щечек, языке, деснах и нёбе: такие изменения в полости рта можно обнаружить уже на 5–14-й день жизни. При молочнице детки плачут во время кормления, беспокойно себя ведут и часто срыгивают. Без лечения кандидоз может распространиться за пределы полости рта: в дыхательную систему, желудок и кишечник ребенка [7] .
Другим частым заболеванием в детском возрасте является гастроэзофагеальный рефлюкс (ГЭРБ). Болезнь проявляется периодическим забросом пищи из желудка обратно в пищевод. Дети чувствуют жжение в груди и боль, плачут и отказываются от пищи. Часто возникают отрыжки и срыгивания кислым содержимым. ГЭРБ опасен осложнением на дыхательную систему вплоть до развития пневмонии [8] . На фоне дисбиоза обратный заброс пищи создает условия для инфицирования патогенными микроорганизмами верхних отделов органов пищеварения малышей.
Профилактические меры
Лучшее лечение любого заболевания — его профилактика. Сохранить и укрепить здоровье пищеварительной системы ребенка помогут простые правила. Самым важным остается соблюдение гигиены: все, с чем контактирует ребенок, должно подвергаться обработке. Нельзя использовать сырую воду для питья и приготовления пищи — это потенциальный источник инфекции. Тарелки, чашки и ложки лучше мыть сразу после использования, а бутылочки и соски кипятить — многие микроорганизмы не выдерживают высоких температур. Руки необходимо мыть тщательно и часто: в течение дня на них оседает множество бактерий, к которым у ребенка нет иммунитета. Перед вскармливанием маме нужно вымыть грудь и сцедить первые капли — в них могут быть микробы [9] .
Рациональное питание по возрасту помогает полезным веществам усваиваться в максимальном объеме. Пища, для которой желудочные соки ребенка недостаточно активны, создает неблагоприятные условия для пищеварения: она дольше задерживается в организме, вызывает нарушения моторики и микрофлоры, а это предпосылки заболеваний органов пищеварения. Важно не допускать недокорма и перекорма ребенка — питание должно быть адекватным. Эту золотую середину не всегда легко соблюдать, но нужно помнить, чем грозят малышу переедание и другая крайность — недоедание. Избыток пищи переполняет маленький, не готовый к этому желудок, пищеварительные соки не справляются с обилием пищи, возникает диспепсия и дисбиоз. Недокорм же чреват тем, что организму не будет хватать питательных веществ для нормального развития [10] .
Малыши всегда должны быть одеты по погоде, нельзя допускать контакта с больными и переохлаждения. Обязательно вакцинироваться согласно календарю прививок: это снижает вероятность развития инфекционных болезней.
Лечение антибактериальными препаратами возможно только по согласованию с доктором. «Спасательным кругом», уменьшающим вероятность развития дисбиоза на фоне приема антибиотиков, являются пробиотики [11] . Средства, содержащие живые бифидо- и лактобактерии восстанавливают микрофлору и в условиях уже сформированного нарушения. Это уменьшает вероятность перехода временных расстройств в хронические заболевания. Для улучшения пищеварения детям показано раннее назначение пробиотиков — буквально с первого дня жизни. Прием таких средств не только помогает заселить кишечник грудничка полезными микроорганизмами, но и укрепляет иммунитет, ускоряет процессы адаптации организма ребенка.
При малейших признаках заболеваний органов пищеварения у детей необходимо обратиться к врачу-педиатру. Детский организм слишком хрупкий, и самолечение может привести к непоправимым последствиям. Однако и паника здесь ни к чему. Большинство тревожных симптомов: срыгивания, диарея или запор, колики, вздутие — это всего лишь проявления дисбиоза, и при своевременной коррекции микрофлоры кишечника пищеварение малыша придет в норму. С большой долей вероятности доктор пропишет новорожденному пробиотики. Для детей раннего возраста особенно удобны пробиотики в форме капель: их можно смешивать с теплым молоком, так что применение такого средства не доставит малышу дискомфорта.
Комплексное пробиотическое средство для пищеварения
Фармацевтический рынок предлагает большой ассортимент различных по составу и форме пробиотиков для детей. Однако выбор резко сужается, если коррекция микрофлоры требуется новорожденному малышу. Одним из средств, подходящих детям с первого дня жизни, являются капли «Аципол® Малыш».
Это комплексный пробиотик: в каплях присутствуют оба вида полезных бактерий. Такой состав оптимален, так как на разных этапах взросления при меняющемся питании и с учетом особенностей метаболизма детки нуждаются в бифидо- и лактобактериях то в большей, то в меньшей степени. К тому же лактобациллы создают благоприятную для бифидобактерий среду.
В составе капель «Аципол® Малыш» 1,5 млрд живых бактерий, которые способствуют:
- комфортному пищеварению без вздутия животика, срыгивания и колик;
- регулярному стулу;
- формированию крепкого иммунитета;
- синтезу витаминов и их лучшему усвоению в пищеварительном тракте;
- уменьшению риска возникновения дисбаланса микрофлоры и атопических заболеваний;
- подавлению роста патогенных микробов;
- облегчению состояния при пищевых аллергиях и воспалительных процессах в ЖКТ;
- нормализации перистальтики.
Неоспоримое преимущество средства «Аципол® Малыш» — форма капель. Это облегчает применение у детей раннего возраста. Капли можно добавлять в теплое (не выше 37°С) молоко или воду. А удобная крышка-капельница позволяет без труда отмерить нужное количество средства: одно нажатие = одна капля.
Упаковки капель «Аципол® Малыш» хватает на полный курс приема, который длится всего 14 дней. Особых условий хранения не требуется: средство для пищеварения для детей можно хранить вне холодильника до трех недель. Поэтому капли удобно брать с собой на прогулку или в поездку — и можно не переживать о пищеварении малыша.
* Номер биологически активной добавки «Аципол® Малыш» в каплях в Реестре свидетельств о государственной регистрации Роспотребнадзора от 21 августа 2017 года — RU.77.99.88.003.Е.003651.08.17.
Заболевания желудочно-кишечного тракта у детей
Содержание:
- Причины заболевания
- Симптоматика
- Распространенные заболевания ЖКТ у детей
Здоровый процесс пищеварения – залог нормального самочувствия ребенка. Но зачастую об этом родители вспоминают поздно, что подтверждает статистика, в последние годы не дающая утешительных прогнозов. Согласно данным медиков, сегодня отмечается рост патологий ЖКТ среди новорожденных и малышей постарше. Почему так происходит и чего стоит опасаться?
.jpg)
Фото: Рост патологий ЖКТ среди детей разного возраста
Причины
На развитие патологических процессов ЖКТ оказывает влияние ряд моментов:
- Неблагоприятная экологическая обстановка
- Нарушения в работе эндокринной системы
- Низкое качество продуктов
- Нарушение правил приготовления пищи
- Сбои в работе иммунной системы
- Нейроциркулярные дисфункции
- Наследственность
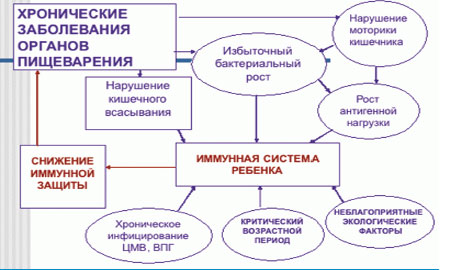
Фото:Сбои в работе иммунной системы
Как видно, список опасных для нормальной работы ЖКТ факторов достаточно обширен. Это значит, что беспокойству родителей и последующему обращению к специалистам должны способствовать малейшие колебания в состоянии ребенка. Безотлагательная диагностика патологий может уберечь малыша от серьезных осложнений и дискомфорта, мешающего его полноценной жизни.
Детские гастроэнтерологи склонны выделять два пика патологий ЖКТ у детей, основанных на возрастных рамках — 5-6 лет и 9-11 лет.
.jpg)
Фото: Детский гастроэнтеролог
Симптоматика
Чтобы суметь вовремя помочь чаду, каждый родитель должен ознакомиться с самыми частыми патологическими признаками, затрагивающими ЖКТ.
Диарея
Понос вовсе не является самостоятельным заболеванием. Это симптом, который, между тем, не стоит выпускать из внимания. Часто понос говорит об атаковавшей организм ребенка ОКИ. Последняя может сопровождаться подъемом температуры, болью в животе, общей слабостью организма. Еще одна причина жидкого стула – отравление, развивающееся после употребления ребенком некачественных продуктов или вредных веществ.
Диарея для ребенка любого возраста крайне опасна, так как влечет за собой обезвоживание.
Боль в животе
Пожалуй, это не менее весомый аргумент для обращения к врачу, нежели диарея. Боль в животе может указывать на различные нарушения, быть ноющей или схваткообразной, острой или тупой. Иногда можно точно определить локализацию боли, в других случаях картина остается размытой.

Фото: Боль в животе
Часто при жалобах ребенка на боль в животе родители стараются облегчить дискомфорт посредством спазмолитиков. Врачи предупреждают, что самолечение может завершиться весьма плачевно!
Рвота, тошнота
Согласно заявлениям медиков, указанные признаки наблюдаются у детей в случае присутствия хронических болезней ЖКТ. Но нельзя исключать их присутствие и при острых кишечных расстройствах/инфекциях. Определить происхождение рвоты специалист может по характеру ее процесса.

Фото: Тошнота при заболеваниях ЖКТ
На развитие того или иного заболевания ЖКТ в детском возрасте могут указывать и следующие моменты:
- потеря аппетита;
- изменение насыщаемости;
- жажда;
- нарушение глотания;
- метеоризм;
- запор.
- сухость во рту;
- чувство дискомфорта в животе;
- повышенное слюноотделение.
Распространенные заболевания ЖКТ у детей
Список часто диагностируемых в детском возрасте патологий велик, но мы остановимся на тех, что проявляются с заметной частотой.
Гастрит
Представляет собой воспаление слизистой оболочки желудка. Как правило, недуг возникает в школьном возрасте, когда ребенок впервые знакомится с действительно вредными продуктами и вырабатывает пищевые привычки. Развивается болезнь и по иным причинам:
- нагрузки умственного и физического характера;
- системные аутоиммунно-аллергические и инфекционно-токсические реакции;
- хеликобактерная инфекция.
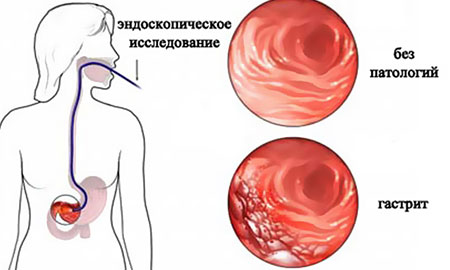
Фото: Гастрит
Острая форма недуга приходит с рвотой, болевым синдромом и общей слабостью. При условии безотлагательной диагностики и качественно подобранной терапии осложнений удается избежать. Помимо приема лекарств (сорбенты, препараты гастроцитопротективного и ферментного ряда) требуется соответствующее диагнозу питание. При сильных болях ребенку назначаются Риабал, Папаверин, Но-шпа, то есть спазмалитики.
Диспепсия
Под этим недугом следует понимать органическое или функциональное расстройство пищеварения. Проявляется патология чувством полного желудка при раннем насыщении, тошнотой и рвотой, непривычным стулом, изжогой. Характерно острое начало с повышением температурных показателей.
Диспепсия может быть простой и токсической. В первом случае страдает работа ЖКТ, во втором происходит сбой в функционировании обменной системы. Токсическая диспепсия вытекает из простой, если та не была качественно пролечена.
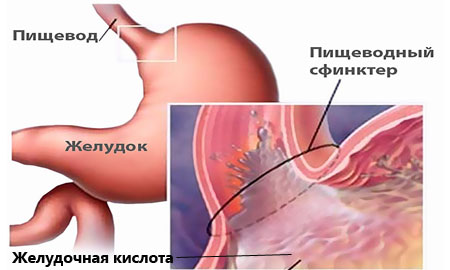
Фото: Диспепсия
Часто диспепсии подвержены дети со слабым иммунитетом.
Недуг возникает при:
- нарушении режима введения прикорма;
- нерегулярном приеме ребенком пищи;
- перегреве организма;
- ОКИ.
Диагностикой при диспепсии должен заниматься детский гастроэнтеролог. Ребенку назначаются УЗИ брюшной полости, рентгенография желудка, лабораторные исследования каловых масс, печеночные пробы, анализы на ферменты поджелудочной железы в моче и крови, исследование кала на яйца глист, копрограмма, электрогастрография.
Терапия базируется на приеме антибактериальных препаратов и витаминов. Ребенку показаны регидрационная помощь (солевые и плазмозаменяющие растворы) и диета.
Панкреатит
Считается одной из самых опасных патологий поджелудочной железы. Характеризуется ее воспалением. Медики заверяют, что предрасположенность к недугу врожденная. Причинами для панкреатита также выступают:
- неправильное питание;
- переедание;
- застойные явления в кишечнике;
- ОКИ;
- пищевые отравления;
- глистные инвазии;
- ненормированный прием лекарств;
- прививки.
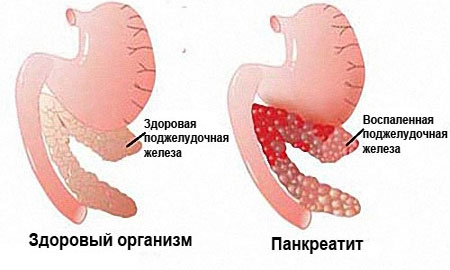
Фото: Панкреатит
Очевидным симптомом патологического состояния является рвота после приема тяжелой пищи. Явление возникает неожиданно, а проходит достаточно тяжело. Далее наступает обезвоживание и повышение температурных показателей. Налицо интоксикация: потеря аппетита, вялость, побледнение кожных покровов. Стул становится жирным.
Диагноз ставится по результатам УЗИ и лабораторных исследований. Лечение должно выполняться в стационаре под бдительным контролем медиков и носить симптоматический характер. Требуется специальная диета.
Дискинезия желчевыводящих путей
Недуг характеризуется нарушением оттока желчи в двенадцатиперстную кишку по причине несогласованности сокращений пузырных протоков, желчного пузыря и сфинктерного аппарата. К его развитию ведет расстройство регуляции органа, в котором произошло функциональное нарушение.
Предрасполагающими факторами становятся:
- стресс;
- низкокачественное питание;
- гиподинамия;
- переедание;
- инфекции ЖКТ;
- системные патологии пищеварительного тракта;
- наследственность.
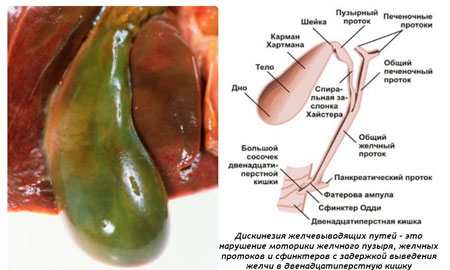
Фото: Дискинезия желчевыводящих путей
Заболевание имеет две формы – гипертоническую и гипотоническую. Основной симптом в первом случае – боль в правом боку, отдающая в правую лопатку. Присутствуют тошнота, рвота, нарушение стула. При заболевании второй формы боль носит схваткообразный характер, отдает в околопупочную область.
Важный момент при диагностике – увеличение размеров печени, что возникает из-за застоя желчи. Для верной постановки диагноза проводятся диагностические приемы: УЗИ желчного пузыря и печени, исследование желчи и крови, копрограмма, дуоденальное сканирование.
Главный терапевтический прием – диета. Рекомендуется прекратить прием жирной, острой и жареной пищи.
Энтероколит
Воспалительное заболевание ЖКТ с локализацией в толстом и тонком кишечнике. Для недуга характерно нарушение функций кишечника.
К развитию патологии часто ведет прием антибиотиков. Среди прочих провоцирующих факторов находятся ОКИ, пищевая аллергия, нарушения в нормальном функционировании желудка, поджелудочной железы и желчного пузыря.
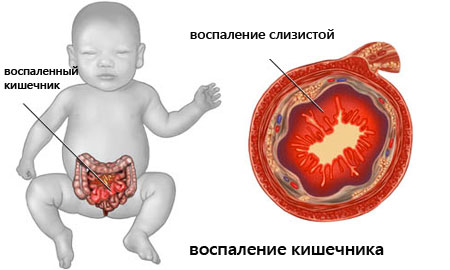
Фото: Энтероколит
Если энтероколит диагностируется у малышей, причиной развития может являться внутриутробная инфекция, носящая название стафилококковый энтероколит.
Проявляется недуг дискомфортом в животе, диареей, метеоризмом. Время спустя присоединяются симптомы обезвоживания, включая потерю массы тела.
Терапия направлена на восстановление функций, нарушенных ранее, подавление роста и уничтожение возбудителя. Также целью лечения выступает предупреждение обострения недуга. Во время лечения ребенку показана диета. Исключаются жирное, соленое и копчености. Ребенку назначаются антибиотики, спазмолитики, ферменты и энтеросорбенты. Не менее важен прием пробиотиков.
Родители должны понимать, что предупредить любой из приведенных в статье и прочих недугов ЖКТ намного легче, нежели вылечить. В качестве профилактики рекомендуется своевременно посещать детских специалистов и следить за питанием ребенка!
Проблемы пищеварения грудничков: непроходимость, пилороспазм, срыгивания и рвота
Современная гастроэнтерология далеко ушла вперед. Существует множество диагностических и лечебных методик, тем не менее расстройства ЖКТ и проблемы с ним занимают лидирующее место среди всех заболеваний. Еще в грудном возрасте у многих малышей появляются проблемы с желудочно-кишечным трактом, ведь он еще не полностью развит. Бывают и анатомо-физиологические особенности, в результате которых появляются частые срыгивания, рвота, пилороспазм, кишечная непроходимость и другие функциональные расстройства.
Особенности желудочно-кишечного тракта у малышей
После рождения у малышей желудок имеет еще очень тонкую и нежную слизистую оболочку, а мышцы ЖКТ еще недостаточно развиты и эластичны. Секреторная функция также плохо работает, выделяется мало желудочного сока, в котором содержится небольшое количество ферментов, помогающих переварить пищу.
Если же с возрастом картина не меняется и не увеличивается количество желудочного сока, то могут возникнуть проблемы.

Слизистая оболочка во рту также еще не полностью созревшая. До 3-4-х месяцев у ребенка плохо выделяется слюна. После все меняется, и слюна вырабатывается в достаточном количестве. Однако у ребенка может появиться физиологическое слюнотечение за счет того, что он еще не научился ее сглатывать.
Пищевод в грудном возрасте воронкообразный, желудок имеет малый объем – 30-35 мл, но с каждым месяцем он увеличивается. Кардиальный сфинктер у малышей тоже очень слаб, что зачастую приводит к частым срыгиваниям. Состав желудочного сока одинаковый у взрослых и детей, но у последних после рождения еще очень низкая барьерная функция. И для того чтобы у ребенка было беспроблемное пищеварение, следует особо тщательно соблюдать гигиену и диетические требования к питанию грудничков.
У детей, которые находятся на искусственном вскармливании, секреторный аппарат желудка развивается намного быстрее. Это происходит потому, что желудок справляется с пищей, которая трудно переваривается и не характерна для питания в этом возрасте. К смесям нужно быть очень внимательными, чтобы не нарушить пищеварение.
Почему возникают проблемы с пищеварением
Все нарушения в работе организма разделяют на две группы:
- Органические, то есть связанные с повреждением конкретного органа.
- Функциональные, вызванные нарушением функции органов.

Именно функциональные нарушения характерны для детей первых месяцев жизни. По статистике, более 55% грудничков имеют именно функциональные нарушения работы желудочно-кишечного тракта.
К ним относят следующие расстройства:
- срыгивание;
- пилороспазм;
- кишечная непроходимость;
- синдром руминации;
- циклическая рвота;
- кишечные колики;
- диарея или проблемы с дефекацией;
- функциональный запор.
Как правило, чаще всего для грудничков характерны нарушения в виде срыгивания и рвоты. Около 80% грудничков на первом году жизни срыгивают. В данном случае регургитация происходит пассивно. Никакого напряжения брюшной полости или диафрагмы не наблюдается. Если же малыш рвет, то все происходит наоборот и характеризуется вегетативными реакциями.
Самое основное, что стоит знать матерям, – здоровый малыш никогда не будет рвать. Рвоту вызывает нарушенное пищеварение. Хотя и встречаются случаи, что рвота наступает без каких-либо причин, но это бывает очень редко. Рвота у грудничка может быть свидетельством заболевания не только желудочно-кишечного тракта, но и других внутренних органов. Поэтому с такой проблемой следует сразу же обращаться к врачу, и тогда развитие заболеваний у детей можно будет предотвратить.
Подробнее о срыгиваниях
Синдром срыгивания может появиться, если желудок переполнен воздухом или пищей. Ведь чаще всего срыгивания происходят именно после очередного питания, таким образом детский организм старается освободиться от излишков пищи.

Причиной срыгивания у ребенка может стать и слабый клапан, который перекрывает проход между пищеводом и желудком. Поэтому, пока клапан не будет нормально работать, а его полное формирование приходится на первый год жизни детей, пища иногда перетекает из желудка в пищевод и, попадая туда, может выбрасываться в виде срыгивания.
Очень редко, но все же бывают срыгивания, связанные с непереносимостью или аллергией на продукты питания.
Иногда у детей наблюдается суженный проход между желудком и кишечником. На фоне этого также могут появляться срыгивания. Отличить аллергические срыгивания от других самостоятельно непросто, лучше обратиться к специалисту.
Как уже отмечалось ранее, срыгивания – это нормальный процесс, но рвота – свидетельство того, что формируется какое-то заболевание, и поэтому она требует особого внимания и наблюдения у врача.
Очень важно уметь отличить рвоту от срыгиваний!
О кишечной непроходимости
В первые месяцы жизни у ребенка может наблюдаться кишечная непроходимость. Она бывает двух типов – частичная или полная.
Полная непроходимость характеризуется сильными болями в области живота. Боли схваткообразные и могут появиться в любое время суток, как правило, они не связаны с приемом пищи.

Кишечная непроходимость имеет самые ранние симптомы в виде задержки стула и газов. Со временем во время дефекации могут появляться кровянистые выделения.
Ребенка может беспокоить рвота. Живот у малыша становится асимметричным.
Частичная непроходимость желудка малыша характеризуется вздутием животика, тошнотой, иногда рвотой. Обычно частичная непроходимость протекает на фоне скудного поноса, или, наоборот, при полном отсутствии стула. Каловые массы на выходе имеют гнилостный запах.
Как правило, кишечная непроходимость обусловлена механическим препятствием. Реже непроходимость проявляется из-за нарушений двигательных функций кишечника.
Простыми словами, кишечная непроходимость – это состояние ребенка, когда содержимое его кишечного тракта полностью или частично не может передвигаться. Для грудничков такое состояние очень опасно. Поэтому, когда у ребенка сильно болит желудок, когда малыш не может даже плакать, а только крутится, следует сразу же обратиться за медицинской помощью. Возможно, это пилороспазм.
Про спазмы желудочно-кишечного тракта
Пилороспазм – нарушение в работе желудочно-кишечного тракта, характерное для грудничкового возраста. В данном случае подразумевается, что у малыша спазмы в области желудка и двенадцатиперстной кишки. Именно в этом месте находится привратник желудка. У ребенка сфинктер может сокращаться судорожно, что становится препятствием для нормального перетекания пищи из желудка в двенадцатиперстную кишку.
Пилороспазм характеризуется рвотой, похожей на фонтан, в рвотных массах могут появляться кровяные сгустки.
Живот обычно двигается спазмообразно, малыш измучен, в некоторых случаях даже появляются проблемы с ростом. Рвотные массы могут походить на молочную жидкость или творожную массу. Пилороспазм обычно не характерен постоянством симптомов. К тому же у детей с таким заболеванием могут возникнуть склонности к проблемам с дефекацией.
Помимо проблем с привратником желудка, пилороспазм может возникать на фоне недостаточной секреции гормонов, которые вырабатывает желудок. Пилороспазм характерен и для детей, у которых есть нарушения в работе центральной нервной системы.
Как правило, к 3-му месяцу жизни ребенка пилороспазм исчезает, если родители часто удерживают ребенка в вертикальном положении. Если же пилороспазм продолжает беспокоить в следующие месяцы жизни, то потребуется вмешательство медиков.
Как проявляется пилороспазм у новорожденных

- Почему возникает пилороспазм
- Как проявляется спазм привратника
- Методы диагностики
- Лечение пилороспазма у новорожденных
Почему возникает пилороспазм
Между желудком и двенадцатиперстной кишкой расположена узкая мышечная часть – привратник. В нем имеется кольцевидный слой мышц, образующий сфинктер. После переваривания пищи в желудке она проходит в кишечник, где изменяется рН среды с кислого на щелочной. Обратно пище проникать нельзя, иначе это плохо повлияет на кислотность желудка.

Пилороспазм у новорожденного является функциональным расстройством
Работа сфинктера подчиняется вегетативной нервной системе. А у новорожденных детей отмечается ее функциональная незрелость. Поэтому в неподходимый момент происходит спазм привратника, пища не эвакуируется из желудка, а с силой выталкивается наружу. Пилороспазм у новорожденного возникает по следующим причинам:
- незрелая вегетативная нервная система;
- гиповитаминоз группы В;
- нервно-рефлекторная гипервозбудимость;
- перинатальная энцефалопатия (повреждение головного мозга).
Витамины группы В участвуют в формировании нервных волокон, передаче импульса, поэтому при дефиците витаминов может возникать пилороспазм. Синдром рефлекторной возбудимости может быть временным состоянием, которое постепенно купируется. Для него характерны повышенный тонус мышц, скачки артериального давления, периодический тремор подбородка или конечностей в покое, частый громкий крик ребенка.
Энцефалопатия у новорожденных развивается в результате повреждения или гибели клеток головного мозга. Патология является следствием перенесенной острой или хронической гипоксии, родовой травмы, врожденных аномалий развития нервной системы.
Пилороспазм отличается от пилоростеноза тем, что в сфинктере отсутствуют органические изменения, нет гипертрофии мышечного слоя или разрастания соединительной ткани и проблема заключается исключительно в излишнем сжатии мышц, спазме.
Как проявляется спазм привратника
Симптоматика спазма привратника проявляется на 1-2 неделе жизни. Основной признак патологии – рвота створоженным молоком. Она появляется через несколько часов после еды, объем рвотных масс меньше, чем количество съеденного. Сначала симптом непостоянный, но при прогрессировании болезни рвота появляется после каждого приема пищи.
У ребенка возникает боль в животе, поэтому он становится беспокойным, много кричит, извивается, прижимает ноги к животу. Изменения стула не характерны, но из-за недостатка пищи могут возникать запоры.
Масса тела новорожденного не изменяется, в начале заболевания он продолжает прибавлять согласно возрастной норме. Гипотрофия наблюдается при запущенной форме заболевания, когда рвота происходит каждый раз после еды.
Рвота для новорожденного опасна обезвоживанием и потерей электролитов. У ребенка на фоне недостатка хлоридов, калия, возникает нарушение сердечного ритма.
Выделяют два типа пилороспазма у новорожденного:
- компенсированный – прохождение пищи через привратник возможно, но маленькими порциями, нет нарушений веса, водного баланса, вес стабилен;
- декомпенсированный – мускулатура желудка перерастягивается и не может обеспечить продвижение пищевого комка дальше, возникают застойные явления, страдает общее состояние ребенка.
При тяжелом течении и отсутствии лечения у грудничка может повышаться температура тела, появляются признаки интоксикации, обезвоживания. Поэтому при появлении симптомов патологии необходима помощь врача.

Симптоматика пилороспазма появляется после кормления
Методы диагностики
Обследование ребенка с пилороспазмом направлено на исключение органической патологии, которая может потребовать хирургического вмешательства. Диагностика включает:
- изучение анамнеза – как часто срыгивает, что стало причиной, как проходила беременность и роды;
- общий осмотр, который включает изучение внешнего вида, пальпацию живота;
- оценка врожденных рефлексов, определение патологических знаков.
К диагностике привлекают невролога, детского хирурга, гастроэнтеролога. Информативно рентгенологическое исследование с контрастным веществом. Чаще всего используется сульфат бария. Он не всасывается в пищеварительном тракте.
Чтобы исключить пилоростеноз или аномалии развития желудка, проводят гастроскопию. Для манипуляции используется гибкий зонд с видеокамерой.
Лечение пилороспазма у новорожденных
Симптоматику спазма помогает уменьшить изменение режима кормления. Необходимо уменьшить порции молока, но прикладывать к груди чаще. Запрещено насильное кормление и перекармливание новорожденного.
Помогает замена или комбинация традиционной смеси, грудного молока с антирефлюксной смесью. Несколько чайных ложек со свежеприготовленным молоком дают перед кормлением. Улучшить перистальтику и восполнить электролитный баланс можно при помощи минеральной воды без газов. После еды ребенка необходимо не менее 30 минут держать вертикально, а затем положить на живот.
Важно соблюдать культуру кормления. В комнате не должно быть слишком яркого света, звуковых раздражителей, телевизора.
Медикаментозная терапия назначается педиатром. Применяются нестероидные противовоспалительные препараты для обезболивания. Спазмолитики снимают спазм сфинктера привратника. Дополняется терапия витаминами группы В.
Пилороспазм у новорожденного проходит при соблюдении врачебных рекомендаций. Для профилактики необходимо избегать слишком горячей или холодной смеси у детей на искусственном вскармливании. Объем пищи должен соответствовать возрастной норме.
