Печеночная недостаточность: причины, виды, этиология, патогенез
Печеночная недостаточность представляет собой состояние, при котором происходит снижение одной или нескольких функций печени ниже уровня, необходимого для обеспечения нормальной жизнедеятельности организма.
Классификация
В зависимости от варианта клинического течения выделяют острую и хроническую печеночную недостаточность, а по количеству нарушенных функций — парциальную и тотальную.
Этиология
Причины, приводящие к возникновению печеночной недостаточности, можно подразделить на две группы: печеночные и внепеченочные. Первую группу составляют патологические процессы, развивающиеся в самой печени или в желчевыводящих путях: вирусные гепатиты, токсическое повреждение, воздействие лекарственных средств, дистрофия, цирроз печени, генетические дефекты гепатоцитов, холестаз, обусловленный конкрементами (камнями) в желчны: протоках, воспаление стенки желчевыводящих путей, опухоли голо® ки поджелудочной железы и т. д.
Вторая группа причин включаем себя патологические процессы, локализованные вне печени, но в конечном итоге распространяющиеся на нее: шок, коллапс, сердечная недостаточность, почечная недостаточность, белковое голодание и др
Патогенез
Различные этиологические факторы вызывают повреждение гепатоцитов, сопровождающееся деструкцией их мембран и органелл, включая лизосомы.
Это приводит к выходу лизосомальных ферментов в цитоплазму и активации внутриклеточных аутолитичаских процессов. Помимо гибели печеночных клеток в результате прямого цитопатического воздействия патологических факторов при печеночной недостаточности часто имеет место аутоиммунный процесс.
Клинические проявления
Печеночная недостаточность характеризуется нарушением всех видов обмена веществ.
Расстройства обмена углеводов
При печеночной недостаточности снижается способность гепатоцитов к синтезу гликогена из глюкозы и, напротив, к его расщеплению. Угнетается также глюконеогенез. Совокупность указанных нарушений клинически проявляется нестабильностью уровня глюкозы в крови: гипергликемия после приема пищи и гипогликемия натощак.
Нарушения липидного обмена
Нарушения липидного обмена заключаются в снижении способу ности гепатоцитов метаболизировать холестерин в холестеринэстеи являющийся менее атерогенным веществом. Также угнетается синтез антиатерогенных липопротеинов.
Нарушения белкового обмена
Нарушения белкового обмена включают в себя следующие изменения:
• угнетение синтеза альбуминов, приводящее к гипоальбуминемии, диспротеинемии (изменение нормального соотношения между отдельными белками плазмы) и гипоонкии крови (снижение ее онкотического давления);
• нарушение синтеза прокоагулянтов, ферментов и белков, принимающих участие в свертывании крови, что влечет за собой развитие коагулопатии, характеризующейся повышенной кровоточивостью;
• снижение активности ферментов, катализирующих дезаминирование аминокислот и синтез мочевины из аммиака, в результате чего происходит повышение концентрации аммиака и свободных аминокислот в крови.
Нарушения обмена ферментов
Повреждение гепатоцитов сопровождается угнетением синтеза и секреции холинэстеразы, а также усилением выхода из печеночных клеток различных ферментов, в частности орнитин- и карбамилтрансферазы, аргиназы и трансаминаз (аланинаминотрансферазы и аспартатаминотрансферазы).
Нарушения обмена витаминов
При печеночной недостаточности развиваются эндогенные печеночные гиповитаминозы. Этому способствуют несколько механизмов:
• уменьшение интенсивности всасывания жирорастворимых витаминов в кишечнике;
• снижение способности печеночных клеток превращать витамины из неактивной формы (провитамины) в активную;
• снижение активности образования коферментов из витаминов. Нарушение барьерной (детоксикационной) функции печени.
Данное расстройство приводит к повышению концентрации в крови различных токсических веществ (фенол, индол, скатол, аммиак, кадаверин, тирамин, путресцин).
Печеночная кома
Этиология и патогенез
Печеночная кома возникает на терминальной стадии прогрессирующей печеночной недостаточности, когда нарастающая интоксикация организма приводит к выраженному повреждению прежде всего ЦНС (гепатоцеребралъный синдром) и других органов и систем. В качестве непосредственной причины печеночной комы выступают токсические продукты метаболизма, обезвреживание которых в норме осуществляется печенью.
Динамика печеночной комы складывается из трех стадий, из которых первые две можно охарактеризовать как прекоматозное состояние:
1. Стадия психоэмоциональных расстройств. На этой стадии отмечаются смена настроения, инверсия сна (сонливость в дневное время и бессонница ночью), расстройства памяти.
2. Стадия неврологических расстройств и нарушения сознания, сопровождающаяся спутанностью сознания, бредом, «хлопающим тремором».
3. Стадия собственно комы, характеризующаяся полной утратой сознания, угнетением всех рефлексов, исчезновением а- и (З-активно-сти на электроэнцефалограмме.
В зависимости от особенностей патогенеза выделяют три варианта печеночной комы: шунтовый, печеночноклечточный и смешанный.
Шунтовая печеночная кома
Чаще всего данный вид комы возникает в результате цирроза печени, сопровождающегося на поздних стадиях своего развития синдромом портальной гипертензии, т. е. повышением давления в воротной вене. Как указывалось выше, длительная портальная гипертензия ведет к открытию порто-кавальных анастомозов через пищеводные, геморроидальные и пупочную вены.
В этом случае кровь, оттекающая от органов брюшной полости, поступает в общий кровоток, минуя печень, В такой крови содержатся не-обезвреженные токсические вещества (индол, скатол, аммиак), что и приводит к интоксикации организма.
Печеночноклеточная кома
Печеночноклеточная кома возникает по причине массивного некроза печеночной паренхимы, сопровождающегося глубоким угнетением всех функций печени. В основе патогенеза данного вида комы лежат несколько механизмов.
Во-первых, это повышение содержания в крови токсических веществ, в особенности тех из них, которые оказывают церебротоксическое действие. Наиболее важную роль среди подобных веществ играет свободный аммиак. Также токсическим эффектом обладают всасывающиеся в кровь в кишечнике продукты распада некоторых аминокислот (индол, скатол). Во-вторых, развитию комы способствуют гипогликемия и ацидоз.
Смешанный тип печеночной комы представляет собой комбинацию механизмов шунтового и печеночноклеточного видов комы.
Принципы патогенетической терапии
Главный принцип лечения печеночной комы заключается в детоксикации организма и применении гепатопротекторов, в частности глюкозы, метионина, витаминов и др. Необходимо исключить из пищевого рациона пациента белковую пищу. С целью профилактики нарушений свертывания крови следует вводить прокоагулянты.
Для предупреждения присоединения инфекций применяются антибиотики широкого спектра действия и противовирусные препараты. Поскольку печеночная кома чаще всего развивается в исходе массивного повреждения паренхимы печени, проводимые лечебные мероприятия не всегда оказываются эффективными.
Классификация печеночной недостаточности по патогенезу и стадиям
Печеночная недостаточность (ПН) развивается в результате повреждения печени, которая уже не может восстановиться и выполнять свои функции. Развивается постепенно. Ее основными причинами являются гепатиты В и С, а так же длительный прием алкоголя. В некоторых случаях печеночная недостаточность развивается остро и требует неотложного лечения.

Классификация и виды печеночной недостаточности
- Хроническая печеночная недостаточность. Этот вид печеночной недостаточности развивается медленно, по мере прогрессирования заболеваний, значительно повреждающих ткани печени. В печени развиваются дистрофические изменения, участки которых со временем омертвевают и замещаются плотной фиброзной тканью.
- Острая печеночная недостаточность. При острой печеночной недостаточности ткань печени повреждается токсинами из кровяного русла.
- Смешанная форма печеночной недостаточности.

Заболевания печени, которые осложняются хронической печеночной недостаточностью:
- Гепатиты Б и С
- Длительное потребление алкогольных напитков
- Цирроз печени
- Гемохломатоз (наследственное заболевание)
- Недостаточное питание (хроническое недоедание)
При острой печеночной недостаточности ткань печени повреждается токсинами из кровяного русла.
Заболевания печени, которые осложняются острой печеночной недостаточностью:
- Передозировка лекарственных препаратов, в том числе препарата Парацетамола (Тайленола )
- Вирусные гепатиты А, В и С. Особо часто осложняются ПН у детей.
- Настойки некоторых травных препаратов
- Отравления грибами
Симптомы хронической печеночной недостаточности
Начальные симптомы печеночной недостаточности могут быть самыми разнообразными и трудно диагностируются в начальном периоде. К ранним симптомам относятся:
- Постепенное развитие отвращения к пище, тошнота и потеря аппетита
- Чувство усталости и недомогания
- Диарея (жидкий стул)
- Неопределенные боли в животе
По мере прогрессирования заболевания симптоматика нарастает, а больной нуждается в неотложной помощи. К таким симптомам относятся:
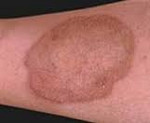
- Желтушная окраска кожных покровов и склер из-за накопления в крови билирубина
- Зуд кожных покровов
- Появление кровоподтеков на коже при незначительных травмах из-за нарушения производства факторов свертывания крови
В серьезных, запущенных случаях появляются:
- Легочные и желудочные кровотечения
- Боли в животе и увеличение его объема
- Сонливость
- Отеки на ногах
- Почечная недостаточность
- Повышенная уязвимость к инфекционным заболеваниям
- Печеночная энцефалопатия, которая проявляется спутанностью сознания и дезориентацией
- Дистрофия внутренних органов
- Нарушения всех видов обмена веществ
- Кахексия
- Кома
Симптомы острой печеночной недостаточности
Начальный период острой печеночной недостаточности:
- Печеночная энцефалопатия, которая проявляется сонливостью, сменяющейся возбуждением
- Боли в правом подреберье от умеренных, до сильных
- Недомогание и слабость
- Малоподвижность сменяется полной адинамией
- Прогрессивно нарастают симптомы интоксикации. Больной отказывается от пищи.
- Тошнота сменяется рвотой. Температура тела постепенно повышается.
- Прогрессивно нарастает желтуха
При прогрессировании заболевания:
- Зрительные и слуховые и галлюцинации
- Головокружение сменяется обмороками
- Речь замедляется
- В пальцах рук отмечается тремор, который напоминает взмах крыльев
- Боли в правом подреберье прогрессивно усиливаются, изо рта исходит специфический «печеночный» запах. Это достоверный симптом надвигающейся печеночной комы.
Пред коматозный период:
- Сознание спутанное (потеря ориентации больного во времени и на месте)
- Всплески возбуждения повторяются неоднократно, сопровождаются возгласами
Коматозное состояние развивается на фоне нарушениями множества функций организма, в том числе жизненно важных органов
В терминальном состоянии:
- Регистрируется расходящееся косоглазие
- Определяется симптом ригидности затылочных мышц
- Появляются патологические рефлексы
- Развиваются судороги
Почечно-печеночная недостаточность
При тяжелом поражении печени у некоторых больных развивается тяжелое состояние, которое сопровождается нарушением функции почек, вплоть до самой тяжелой.
Почечная недостаточность развивается у больных с острой печеночной недостаточностью или при алкогольном циррозе печени в течение 2-х недель и заканчивается смертью больного в течение двух недель.
Иногда почечная недостаточность развивается у больных с не резко выраженными симптомами поражения печени. Развивается она более медленно. Часть больных при таком виде почечно-печеночной недостаточности выживает.
Проявляется почечно-печеночная недостаточность появлением азотистых шлаков и повышенной концентрации натрия в крови. Снижается артериальное давление. Уменьшается количество выделяемой мочи вплоть до полного прекращения.
Синдромы печеночной недостаточности
При печеночной недостаточности все симптомы можно сгруппировать по общности механизмов их возникновения. Существует 3 синдрома печеночной недостаточности, выделенных в клинической картине заболевания.
Синдром холестаза
При невозможности оттока желчи из-за закупорки желчевыводящих ходов (камень, опухоль) развивается синдром холестаза, основным симптомом которого является желтуха.
Синдром цитолиза
Синдром цитолиза развивается в результате повреждения печеночных клеток (гепатоцитов), которые перестают выполнять свою функцию. В крови появляется большое количество токсинов. Больной теряет аппетит. Развивается слабость. Часто беспокоит тошнота и рвота. Развивается картина печеночной недостаточности.
Синдром портальной гипертензии
Из-за увеличения давления в системе венозной системы печени у больного появляется асцит (жидкость в брюшной полости), расширяются вены пищевода, что приводит к повторным кровотечениям.
Лечение печеночной недостаточности
ПН лечится в стационарных учреждениях здравоохранения. Лечение подбирается каждому больному индивидуально.
Острую печеночную недостаточность довольно просто предотвратить, вооружившись нехитрыми знаниями. Своевременно начатое лечение в данном случае и правильно подобранная терапия поможет восстановить поврежденные печеночные клетки.
При хроническом течении заболеваний печени, в случае поздней диагностики, первоначальной целью лечения является комплекс мероприятий, направленных на максимальное сохранение неповрежденных участков печени, которые еще продолжают функционировать.
При невозможности помочь больному прибегают к пересадке печени (трансплантации), которая в современных условиях часто заканчивается успешно.
Советы по предотвращению печеночной недостаточности
- Прививайтесь против гепатита А и В
- Правильно питайтесь
- Откажитесь от чрезмерного употребления алкогольных напитков. Лучше – если вовсе откажитесь от этой привычки
- Остерегайтесь принимать алкоголь вместе с парацетамолом
- Соблюдайте личную гигиену с целью предотвращения попадания в организм микробов и вирусов
- Не соприкасайтесь незащищенными руками с чужой кровью
- Не пользуйтесь чужими гигиеническими предметами — зубной щеткой и бритвой
- При решении сделать себе татуировку или пирсинг необходимо убедиться, что соблюдены все санитарные условия
- Используйте средства защиты при занятии сексом
- При использовании наркотиков не пользуйтесь чужими иглами
Ограничение риска развития цирроза или гепатита – лучший способ предотвратить печеночную недостаточность
Печеночная недостаточность: острая и хроническая
Чаще развитие недостаточности работы печени наблюдается у мужчин, но встречается это нарушение и у женщин. Симптомы этого состояния чаще наблюдаются у людей старшего и пожилого возраста.
Классификация печеночной недостаточности
Сегодня медицина различает несколько типов классификации печеночной недостаточности, например, по интервалу времени от начала желтухи до развития печеночной энцефалопатии:
- Сверхострая, если она развивается в течение 7 дней.
- Острая, если она развивается в сроки от 8 до 28 дней.
- Подострая, если она развивается в период с 29 дней до 12 недель.
- Хроническая, если клинические проявления патологии нарастают на протяжении от 2 месяцев до нескольких лет по мере отмирания клеток органа.
Относительно механизма развития патологии принято выделять три формы состояния.
- Печеночно-клеточная недостаточность возникает в случае поражения органа токсическими веществами. Такой вид печеночной недостаточности может быть как хроническим, так и острым.
- Портокавальная форма характеризуется возникновением высокого давления в воротной вене, которая несет кровь к печени на очистку. При длительном повышенном давлении вены не могут справиться с нагрузкой и происходят разрывы разных размеров, появляются кровотечения: забрюшинные, прямокишечные, пищеводно-желудочные. В большинстве случаев эта форма является хронической. Поскольку кровь идет по альтернативному пути в обход печени, ее очистка от токсинов не производится.
- Так же выделяют смешанную форму, при которой токсическое поражение печени сочетается с невозможностью очищать кровь от токсинов.
Симптомы
Признаки поражения печени и недостаточности во многом зависят от формы течения патологии. При острой разновидности недостаточности функционирования печени наблюдается стремительное ухудшение состояние.
Симптомы острого вида
У пациентов появляются жалобы на сильные боли в области правого подреберья. Неприятные ощущения настолько интенсивны, что больному требуется срочная госпитализация. Болевые приступы могут усиливаться после приема пищи.
В дальнейшем появляются следующие симптомы:
- тошнота и рвота;
- повышение температуры тела;
- озноб;
- общая слабость;
- повышенная утомляемость при минимальных физических нагрузках;
- усиливающий кожный зуд;
- пожелтение склер глаз и кожных покровов;
- запах тухлого мяса изо рта;
- тремор верхних конечностей;
- снижение артериального давления;
- увеличение селезенки;
- одышка;
- кашель;
- кровотечения из органов ЖКТ;
- массированные назальные кровотечения;
- стремительное снижение уровня глюкозы в крови;
- выпадение волос;
- критическое снижение АД.
Также у пациентов начинается диарея, кал становится белого или светло-бежевого цвета. При этом моча может темнеть. На этом фоне у пациентов нередко наблюдается снижение аппетита. У некоторых больных возникает острое желание попробовать несъедобные предметы.
По мере ухудшения состояния у пациентов появляется боль в суставах, изменение размеров печени, стремительное увеличение объемов живота из-за накопления жидкости в брюшной полости, стремительная потеря веса.
Изменяется состав крови: растет показатель билирубина. Это значит что начался распад гемоглобина и его снижение, а также уменьшение протромбинового индекса.

Симптомы хронической печеночной недостаточности
Хроническая печёночная недостаточность характеризуется четырьмя стадиями, которые имеют свои симптомы.
- Компенсированная стадия проявляется зачастую бессимптомно, но внутри организма наблюдаются следующие негативные процессы. На начальной стадии можно заметить неотчётливое появление сосудистых звёздочек на теле больного и покраснение ладоней. Больной отказывается от употребления пищи, по причине отвращения.
- Декомпенсированная стадия обусловлена усилением симптоматики недуга. Начинают появляться первые признаки заболевания: агрессия, дезориентация в местности, невнятная речь, тремор.
- Дистрофическая стадия обуславливается возникновением ступора. Больной становится неадекватным, его очень сложно разбудить, а в моменты бодрствования апатия сменяется возбуждением. Появляются отёчности лица, ног, скопление жидкости в брюшной полости. Также у больного могут появляться в утренние или вечерние периоды кровотечения из носа или ЖКТ.
- На завершающей стадии у больной впадает в состояние печёночной комы, в результате чего пациент находится без сознания, реакция на внешние болевые раздражители отсутствует. У пациента снижается зрение, развивается косоглазие, происходит отёк мозга и накопление жидкости.

Причины печеночной недостаточности
Выделяется ряд состояний, которые, прогрессируя, могут становиться причиной развития острой или хронической печеночной недостаточности. Наиболее часто нарушение функционирования печени наблюдается при циррозе.
Переродившиеся участки печени начинают давить на сосуды, запуская процесс развития портальной гипертензии. Эти процессы нередко сопровождаются появлением выраженного асцита. Спровоцировать сначала цирроз, а затем и недостаточность может влияние следующих неблагоприятных факторов:
- вирусные гепатиты;
- длительное злоупотребление алкоголем;
- тяжелое отравление токсинами;
- прием некоторых препаратов;
- употребление наркотических веществ;
- некоторые патологии желчевыводящих путей;
- нерациональное питание;
- употребление в пищу ядовитых грибов;
- инфекционные заболевания;
- аутоиммунные патологии;
- врожденные аномалии развития печени.
К появлению подобного повреждения печени предрасполагают состояния, при которых наблюдается поступление в ткани органа лишнего жира. При этом жир из-за сбоя в обменных процессах начинает накапливаться. Жировая ткань постепенно замещает отмершие гепатоциты.
К факторам, способствующим подобной проблеме, относятся: ожирение, анорексия и булимия, некоторые заболевания ЖКТ, прием суррогатов алкоголя, сахарный диабет, регулярный прием в пищу медвежьего и барсучьего жира.
Появление недостаточности работы печени нередко является закономерным результатом прогрессирования клеточной дистрофии органа. К факторам, способствующим появлению подобной проблемы, относятся:
- врожденный дефицит выработки ферментов;
- нарушения белкового обмена;
- эндокринные нарушения;
- гепатиты;
- застой желчи в печени;
- интоксикация при некоторых вирусных заболеваниях;
- гипо- и авитаминозы.

- Способствовать сначала формированию злокачественных новообразований, а затем и недостаточности может и длительное неблагоприятное влияние канцерогенных веществ. По мере разрастания злокачественные опухоли замещают собой функциональные клетки печени и сдавливают здоровые участки тканей органа.
- Спровоцировать нарушение функции печени могут и паразитарные инвазии. Разные типы гельминтов при попадании в ткани печени начинают размножаться. Однако при своевременном выявлении нарушение функционирования печени, вызванное паразитарной инвазией, хорошо лечится.
- Способствовать появлению нарушений работы печени могут и некоторые заболевания сердечно-сосудистой системы, в т. ч. аневризмы и атеросклероз. Повышает риск развития нарушения функции печени хроническая почечная недостаточность.
- Печеночную недостаточность может спровоцировать переливаниие крови несовместимой по группе с реципиентом. В редких случаях развитие патологии наблюдается после проведения хирургических вмешательств на органах ЖКТ.
Диагностика печеночной недостаточности
При появлении признаков нарушения работы печени пациенту требуется консультация у гепатолога и ряда других узконаправленных специалистов. После внешнего осмотра и оценки жалоб больному назначается ряд лабораторных и инструментальных исследований.
- В первую очередь требуется проведение общего анализа, который позволяет выявить наличие у пациента лейкоцитоза и анемии.
- Обязательно выполняется коагулограмма, позволяющая обнаружить тромбоцитопению.
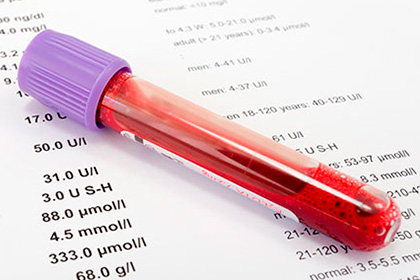
- Выполняется биохимический анализ, с помощью которого можно уточнить уровень щелочной фосфатазы, трансаминаз, билирубина, креатинина, альбумина и т. д. После этого назначается проведение общего и биохимического анализов мочи.
- В данном случае необходимо проведение УЗИ органов брюшной полости. Это исследование помогает оценить состояние паренхимы и кровеносных сосудов. Кроме того, проводится оценка размеров печени. УЗИ позволяет исключить наличие опухолевых процессов.
- Нередко для оценки состояния пациента назначается ЭКГ.
- Для выявления диффузного поражения печени проводится гепатосцинтиграфия.
- Как дополнение к необходимым исследованиям, нередко назначается проведение МРТ для оценки состояния органа.
- В ряде случаев проводится биопсия для определения морфологических изменений полученных образцов тканей.
Лечение печеночной недостаточности
Терапия острой и хронической форм этого патологического состояния имеет некоторые различия. При острой форме патологии пациенту требуется неотложная помощь. Наиболее часто при устранении этого патологического состояния используются медикаменты в форме растворов, а не таблеток.
При наличии кровотечения в первую очередь назначается терапия, направленная на устранение данного нарушения. Нередко применяется переливание крови и тромбоцитарной массы. Для восстановления объема циркулирующей крови может быть назначено введение солевых растворов или физраствора, вводятся кровоостанавливающие препараты и витаминные комплексы.
После этого необходимо начать лечить нарушения, возникшие при недостаточности печени. Для снижения выраженности степени интоксикации назначается очистка кишечника. Может быть осуществлено введение медикаментов, оказывающих стимулирующее действие на перистальтику кишечника, назначается использование детоксикационных растворов.
Нередко в схему лечения острой разновидности недостаточности включается инфузионная терапия, предполагающая введение растворов, предназначенных для стабилизации артериального давления. Может назначаться раствор хлорида натрия или глюкозы.
Для снижения риска присоединения инфекции назначается антибактериальная терапия. Нередко применяются транквилизаторы, позволяющие подавить двигательное и психическое возбуждение. По показаниям специалисты могут использовать седативные препараты. Могут применяться фармацевтические средства, способствующие улучшению мозгового кровообращения.
Пациенту требуется ингаляция кислородом. При хроническом течении патологии терапия направляется на устранение первичного заболевания или фактора, ставшего причиной появления сбоев в работе органа. При фиброзном поражении тканей, формировании злокачественных новообразований и некоторых других состояниях может быть рекомендовано хирургическое лечение.
Любые медикаменты должны использоваться только по рекомендации врача. Следует избегать открытых солнечных лучей и поднятия тяжестей свыше 2 кг. Для устранения токсических веществ, опасных для тканей головного мозга, нередко применяются препараты лактулозы.
Назначается применение препаратов для ликвидации аммиака и транспортировки его из организма. Нередко выписываются антибиотики для подавления микрофлоры в кишечнике, необходимой для переработки белков, поступающих с пищей. Применяются препараты, предназначенные для снижения давления в воротной вене.
При наличии сужения желчевыводящих путей применяются холеспазмолитики. Могут потребоваться и препараты для снижения повышенной кровоточивости.
В тяжелых случаях, когда паллиативными оперативными вмешательствами и медикаментозными средствами не удается добиться выраженного улучшения и у пациента наблюдается повышение токсических веществ в крови, единственным способом спасти больному человеку жизнь является трансплантация печени.
При недостаточности функционирования тканей печени пациентам назначается безбелковая диета. В рацион нужно вводить легкоусвояемые продукты с высоким содержанием растительной клетчатки, микроэлементов и витаминов. Суточная калорийность должна составлять 1500 ккал. В рацион следует включать:
- овощи;
- фрукты;
- крупы;
- мед;
- молочные продукты;
- нежирные сорта мяса и рыбы.

Осложнения
Инфекция является большой проблемой.
- Спонтанный перитонит возникает в большинстве случаев при инфекционном поражении печеночной ткани.
- Оппортунистическая инфекция может привести к развитию тяжелой пневмонии.
- Печеночная недостаточность может спровоцировать нарушение оттока желчи. Это приводит к сильным болям в правом подреберье, а из-за недостатка желчи нарушается процесс пищеварения.
- Кровотечение из варикозно-расширенных вен пищевода может быть серьезной проблемой.
- Печеночная кома формируется очень быстро, так как продукты распада белка (аммиак и метаболиты собственных аминокислот), не выводятся из организма в следствии поражения почек и приводят к повышению уровня кислотности крови, вызывая гипоксию тканей головного мозга.
- Основными осложнениями, которые вызывают летальный исход даже после трансплантации, являются кровотечения, сепсис, отек головного мозга, почечная недостаточность и дыхательная недостаточность.
Прогнозы и профилактика
Прогноз зависит от причины печеночной недостаточности:
- Гепатит А имеет хороший прогноз с 50% до 60% выживаемости. На его долю приходится около 20% детской трансплантации печени.
- При болезни Вильсона-Коновалова печеночная недостаточность представляет почти неизбежный фатальный исход, если не будет трансплантации.
В США в 1995 году сообщалось, что 7% всех трансплантаций печени были связаны с хронической печеночной недостаточностью и что выживаемость в течение года составила 63%.
Чтобы не допустить развития печёночной недостаточности, необходимо избегать инфекционных, паразитических или токсических поражений печени, придерживаться как можно более здоровой диеты и получать регулярные физические нагрузки.
Профилактика недостаточности – это также и своевременное лечение болезней печени, которые могут послужить толчком к её развитию.
Чтобы не допустить развитие недостаточности, важно не употреблять наркотические вещества и сохранять умеренность в употреблении алкоголя.
Чем опасна печеночная недостаточность, симптомы и лечение

Печеночная недостаточность – это состояние, которое описывается ключевым словом “недостаточность”. То есть подразумевается, что у пациента одна или несколько печеночных функций будут выполняться не полностью (в недостаточном объеме).
При этом важно отметить, что на ранних стадиях, при своевременном лечении данные нарушения могут быть обратимыми. И в дальнейшем, с учетом проведения комплексной терапии и устранения причин печеночных недостаточностей (ПН) – полностью компенсироваться.
Главными причинами развития тяжелых патологий печени являются гепатиты вирусного генеза и алкогольные поражения гепатоцитарных клеток.
Печеночная недостаточность – что это
На начальных этапах заболевания возможно поддержание нормального функционирования печени за счет максимальной активизации ее компенсаторных возможностей. Однако, прогрессирование заболевания сопровождается быстрым истощением потенциальных возможностей печени.
Острая печеночная недостаточность – это тяжелое нарушение печеночной функции, которое развивается менее чем за восемь недель и сопровождается развитием тяжелой коагулопатии (нарушения свертываемости крови), желтухи и печеночной энцефалопатии.
Хронической печеночной недостаточностью называют патологические состояния, сопровождающиеся прогрессирующим поражением печеночных тканей, разрушением гепатоцитарных клеток и нарушением печеночных функций в течение более шести месяцев.
Печеночную недостаточность, развивающуюся в течение от восьми до двадцати четырех недель, называют подострой.
Код печеночной недостаточности по МКБ10 зависит от типа заболевания:
- алкогольную острую и хроническую печеночную недостаточность классифицируют как К70.4;
- неклассифицируемую ПН нумеруют как К72;
- острую и подострую ПН как К72.0;
- ПН с печеночным некрозом, развившиеся вследствие токсического поражения печени, классифицируют как К71.1;
- хроническую печеночную недостаточность – как К72.1;
- неуточненные печеночные недостаточности – как К72.9;
- поражение печеночных тканей у беременных, а также у женщин в послеродовом периоде – как О26.6.
В связи с этим, диагноз острых печеночных недостаточностей может выставляться как на основании только отклонений в биохимических анализах и показателях коагулограммы (в таком случае клиническая симптоматика заболевания может быть выражена слабо), так и на основании яркой клинической картины болезни.
Однако в обоих случаях, основой патогенеза заболевания будет уменьшение массы нормально функционирующих гепатоцитов.
Выраженность клинической симптоматики, скорость прогрессирования заболевания и прогноз зависят от выраженности некроза гепатоцитов. Развитие ПН сопровождается нарушением:
- белкового обмена;
- белоксинтетической функции печени;
- свертывания крови;
- процесса дезинтоксикации, обезвреживания экзогенных токсинов и продуктов белкового обмена;
- синтезирования таких веществ как холин, глутатион, таурин и т.д.;
- билирубинового обмена;
- осуществления таких реакций как дезаминирование, трансаминирование, декарбоксилирование белков и аминокислот;
- регулирования печенью метаболических процессов и т.д.
Вследствие этого, острая и хроническая печеночная недостаточность проявляется возникновением выраженной гипопротеинемии, гипоальбуминемии, гипоглобулинемии, гипофибриногенемии, гипотромбинемии, гипокоагуляции и гиперферментемии.
Указанные нарушения при печеночной недостаточности клинически проявляются развитием желтухи, выраженной слабостью и сонливостью, отвращением к пище, тошнотой и рвотой, геморрагической сыпью и кровотечениями, отеками и асцитом, тремором конечностей или судорожными приступами, неврологическими нарушениями и т.д.
Печеночная недостаточность – причины
Приблизительно у тридцати процентов пациентов с данной патологией выявить причину развития некротического поражения гепатоцитов не удается.
Читайте также по теме

Также частыми причинами развития печеночных недостаточностей являются наличие у пациента:
- инфекционных патологий, сопровождающихся поражением печеночных тканей (герпетические инфекции, геморрагические лихорадки, тяжелые формы туберкулеза, амебиаз, описторхоз и т.д.);
- цирротического , фиброзного или дистрофического поражения печеночных тканей;
- злокачественных патологий печени и желчного пузыря;
- передозировки парацетамолом или другими лекарственными веществами;
- массивных опухолевых процессов вне печени и/или метастатических очагов, поражающих печень;
- врожденных или приобретенных дефицитов ферментов;
- генетических обменных нарушений;
- заболевания Вильсона-Коновалова;
- аутоиммунных патологий, сопровождающихся поражением печеночных тканей;
- первичных билиарных циррозов печени;
- длительных холестазов;
- митохондриальных цитопатий;
- длительных лихорадочных состояний;
- ишемических поражений печеночных тканей;
- нарушений кровоснабжения печени на фоне тяжелой сердечной недостаточности;
- токсического поражения печеночных тканей;
- муковисцидоза;
- гемохроматоза или наследственных нарушений обмена Fe (железо);
- вторичных билиарных циррозов печени;
- тяжелых эндокринных патологий;
- гипоксии;
- шоковых состояний;
- острой тяжелой кровопотери;
- сепсиса;
- тяжелых авитаминозов;
- эритроцитарного гемолиза;
- тяжелых гестозов беременности (эклампсия);
- неалкогольных жировых дистрофий печени и т.д.
Также печеночная недостаточность может развиваться:
- после проведения «чисток организма» или лечения воспалительных заболеваний печени средствами народной медицины (смесями масла с чесноком и лимоном и т.д.);
- на фоне длительного лечения гепатотоксичными препаратами (изониазидом, метотрексатом, амиодароном и т.д.).
Печеночные недостаточности – классификация
Единой классификации печеночной недостаточности не разработано.

По времени развития печеночные недостаточности разделяются на острые, подострые и хронические. В некоторых классификациях указываются фульминантные, субфульминантные и отсроченные формы недостаточности.
Даже в случаях, когда диагноз выставляется на компенсированной стадии (часто без выраженной клинической симптоматики, только на основании результатов анализов), необходимо учитывать, что декомпенсация функций печени может развиваться практически молниеносно. Поэтому прогноз при заболевании всегда серьезный.
По стадиям данные патологии разделяют на начально-компенсированные, выражено-декомпенсированные, терминально-дистрофические стадии печеночных ком.
По клинической симптоматике выделяют стадию:
- массивного некротического поражения гепатоцитарных тканей;
- развития печеночных энцефалопатий.
По формам поражений гепатоцитарных клеток выделяют:
- печеночно-клеточные типы, развивающуеся на фоне воспалительно-некротического поражения печеночных клеток и сопровождающуеся резким снижением тургора кожных покровов, кожной пигментацией, развитием гинекомастии, интенсивной желтушностью кожи и слизистых, а также развитием печеночных энцефалопатий и ком;
- экскреторную (холестатическую), развивающуюся в результате длительного внутрипеченочного застоя желчи и проявляющуюся интенсивной желтухой, зудом кожи, брадикардией, стеатореей, расстройством стула и выраженным кишечным дисбактериозом;
- васкулярную (сосудистую) форму, развивающуюся вследствие нарушения печеночной микроциркуляции и проявляющуюся развитием симптомов портальных гипертензий, «головы медузы», варикозных расширений пищеводных вен и кровотечения из них, асцита, отеков на ногах, спленомегалии (увеличения селезенки).
Печеночная недостаточность – симптомы у мужчин и женщин
Следует также отметить, что печень обладает большим запасом компенсаторных и регенераторных возможностей. В связи с этим, выраженные и специфические проявления нарушений печеночных функций развиваются после того, как погибнет более семидесяти-восьмидесяти процентов печеночных клеток.
При хронических печеночных недостаточностях воспалительный процесс и некротическое поражение гепатоцитов может постепенно прогрессировать и длиться годами.
В большинстве случаев, симптомы хронических нарушений почечных функций развиваются на фоне декомпенсированных печеночных циррозов.
На стадии массивных воспалительно-некротических поражений печеночных тканей заболевание может проявляться:
- прогрессирующей слабостью,
- отвращением к пище и полным отсутствием аппетита,
- постоянной сонливостью,
- вялостью,
- легкой заторможенностью,
- тошнотой и рвотой,
- постоянной лихорадочной симптоматикой, не купирующейся жаропонижающими средствами.
 Также, на данной стадии печеночных недостаточностей отмечается появление и постепенное прогрессирование желтушных окрашиваний кожных покровов, специфических печеночных запахов (сладковатые, приторные запахи изо рта), уменьшение печеночных размеров (за счет дистрофического поражения гепатоцитарных клеток), нарушения свертываемости крови, высокого уровня СОЭ и появление лейкоцитоза.
Также, на данной стадии печеночных недостаточностей отмечается появление и постепенное прогрессирование желтушных окрашиваний кожных покровов, специфических печеночных запахов (сладковатые, приторные запахи изо рта), уменьшение печеночных размеров (за счет дистрофического поражения гепатоцитарных клеток), нарушения свертываемости крови, высокого уровня СОЭ и появление лейкоцитоза.
Хроническая печёночная недостаточность
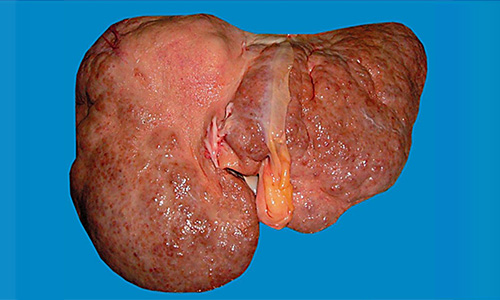
Хроническая гибель клеток печени — гепатоцитов — примерно в 60-70% случаев оказывается следствием цирроза печени, который вызван злоупотреблением спиртными напитками.
Хроническая печёночная недостаточность – патологическое состояние, сопровождающее хронические заболевания печени, характеризующееся разрушением печёночной ткани на протяжении более 6 месяцев с прогрессирующим нарушением функции печени.
Терминология
Хронические заболевания печени, такие как алкогольный цирроз или хронический вирусный гепатит – самостоятельные болезни, имеющие собственные причины, механизмы развития, методы диагностики и лечения. В отличие от них, хроническое нарушение функции печени – универсальный патологический процесс, отражающий постепенную гибель клеток печени (гепатоцитов) вследствие основного заболевания.
В отличие от острой печёночной недостаточности, возникающей в период до 28 недель от начала заболевания, хроническая печёночно-клеточная недостаточность может присутствовать многие месяцы и годы, прогрессируя от бессимптомной фазы до выраженного синдрома. Симптомы, входящие в данный синдром, в значительной степени определяют клинику цирроза – финальной стадии хронической патологии печени. По этой причине хроническую печёночную недостаточность и цирроз часто рассматривают как синонимы.
Причины хронической печёночно-клеточной недостаточности
- Злоупотребление приёмом алкоголя (алкогольный цирроз – К70.3, алкогольная болезнь печени – К70) – 60-70% случаев;
- Нарушение проходимости желчевыводящих путей вследствие врождённых аномалий развития (атрезия, кисты желчевыводящих протоков), наследственных патологий (муковисцидоз — E84), аутоиммунных (первичный билиарный цирроз — K74.3) и других (вторичный билиарный цирроз — K74.4) заболеваний – 5-10% случаев;
- Хронический гепатит B или C (B18) – 10% случаев;
- Гемохроматоз или наследственное нарушение обмена железа (E83.1) – 5-10% случаев;
- Неалкогольная жировая болезнь печени (K76.0) – 10% случаев.
Реже к хроническому нарушению функции печени приводят аутоиммунные гепатиты (K75.4), лекарственные гепатиты (K71) (при приеме метотрексата, изониазида, амиодарона), генетические (дефицит альфа-1-антитрипсина (E88.0), тирозинемия (E70.2), болезнь Вильсона (E83.0), галактоземия (E74.2).
Механизм развития хронической печёночной недостаточности
В медицине “недостаточность” – термин, использующийся для обозначения состояния, при котором орган не способен выполнять свою функцию в полном объёме. Острая и хроническая печёночная недостаточность, соответственно, возникают при неспособности печени справляться со всеми задачами, возложенными на неё, вследствие гибели большого числа гепатоцитов. Но, если при остром процессе происходит единовременная гибель 90% печёночных клеток, то при хронических заболеваниях количество отмерших тканей увеличивается постепенно, на протяжении многих месяцев или нескольких лет.
Этот процесс прямо пропорционален степени снижения функции печени и стадии заболевания. Возьмём в качестве примера хронический алкогольный гепатит. Человек ежедневно употребляет определённое количество этилового спирта. При этом погибает до нескольких десятков тысяч клеток печени, участвующих в обмене веществ, обеспечивающих синтез белков, очищающих кровь от внешних и внутренних токсинов, промежуточных продуктов обмена. Через несколько лет алкоголизм может привести к гибели 30-40% клеток печени, что приведёт к равнозначному снижению функции органа. Однако это только одна сторона “медали”.
Печень обладает огромным запасом прочности. У большинства пациентов симптомы хронической печёночной недостаточности появляются при гибели более 70-80% гепатоцитов. Несмотря на это, гибель тканей печени запускает ряд механизмов, включающих в себя патологическую регенерацию, пролиферацию, приток иммунных клеток в области некроза, поддерживающих хроническое воспаление, в совокупности приводящих к циррозу – разрастанию грубых соединительных тканей. Этот процесс полностью изменяет нормальное микроскопическое строение органа. В результате происходит нарушение кровообращения на органном уровне.
Нарушение кровообращения – ведущий фактор, приводящий к портальной гипертензии или росту давления крови в сосудистом русле, расположенном “до” печени. Избыток крови перекачивается окольными путями в нижнюю полую вену, приводя к варикозу вен пищевода и/или прямой кишки. В сочетании с нарушением процессов свертывания крови это приводит к неконтролируемому кровотечению из расширенных пищеводных или геморроидальных вен с летальным исходом.
Таким образом, хроническая печёночная недостаточность и цирроз – это две составляющие одного патологического процесса, в итоге приводящего к неминуемой гибели больного.
Классификация хронической печёночной недостаточности
В клинической практике используется классификация хронической печёночной недостаточности по стадиям.
Стадии хронической печёночной недостаточности (код патологии по МКБ-10 — К72.1)
- Стадия компенсации функции печени;
- Стадия декомпенсации с выраженным дефицитом функции печени и клиническими проявлениями;
- Терминальная стадия с развитием осложнений;
- Печёночная кома (летальность более 80%).
Классификация степени тяжести хронической патологии печени по Чайлд-Пью
Классификация хронической печёночной недостаточности по стадиям имеет один серьёзный недостаток — отсутствуют четко определённые критерии принадлежности патологии у конкретного больного к той или иной стадии. По этой причине в медицинской практике используется классификация по Чайлд-Пью, позволяющая установить степень тяжести заболевания по клиническим и лабораторным показателям. В зависимости от оценки в баллах, все больные с хронической печёночной недостаточностью или циррозом делятся на три класса: А, В, и С.