Особенности возникновения и развития паранефрита, методы лечения заболевания
Воспалительный процесс, который развивается в околопочечной клетчатке, имеющий гнойный характер и провоцирующий ее постепенное расплавление, называется паранефрит. Заболевание возникает по разным причинам, может быть хроническим и давать периоды обострения, требует постоянного контроля и комплексного лечения. Хронический паранефрит дает сильную слабость и болезненные ощущения в области почки, поэтому игнорировать такие симптомы невозможно.
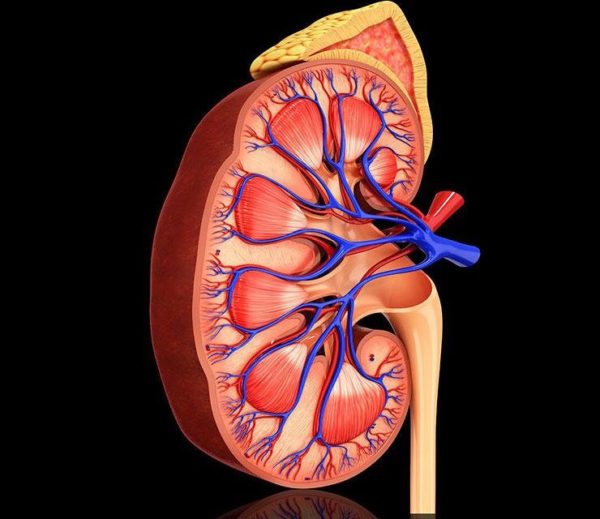
Чтобы назначить грамотное лечение заболевания, врач должен рассмотреть имеющиеся симптомы и провести комплексное обследование, которое не только даст информацию о характере паранефрита, но также выявит причины его возникновения. Это поможет определить оптимальный путь лечения болезни, облегчения состояния пациента и предупреждения возникновения обострений в дальнейшем.
Причины возникновения паранефрита
Несмотря на то, что точно установить причину попадания гнойной инфекции в область околопочечной клетчатки довольно сложно, врачи выделяют несколько предпосылок для возникновения паранефрита. Часть из них связана непосредственно с нарушением работы одной почки или обеих, откуда гноеродные микробы перемещаются в близкорасположенные органы и ткани, в том числе в клетчатку. Например, гнойный паранефрит может быть осложнением после не до конца пролеченного пиелонефрита.
Другая группа причин не связана с функционированием почки, к ним относятся такие проблемы:
- возникновение инфекционных процессов в органах малого таза, кишечнике, желчном пузыре или поджелудочной железы;
- отит, ангина, фурункулы тоже иногда вызывают такие неприятные последствия, как паранефрит;
- травматические повреждения поясничного отдела.
Если заболевание игнорировать и не заниматься лечением, со временем воспаление клетчатки вокруг почки может перерасти в хронический паранефрит. Поэтому важно вовремя обратиться к врачу, заметив любые симптомы возникшей проблемы, пройти комплексное лечение.
Признаки развивающегося паранефрита
Чаще всего паранефрит диагностируется после обращения пациента с жалобами на постоянные или периодичные боли в области поясницы. При этом дискомфорт и болезненные ощущения в районе почки не зависят от движения или состояния покоя человека, а при пальпации или постукивании они усиливаются.

Другие симптомы не локализируются в поясничной области, но влияют на общее состояние больного. К ним относятся:
- слабость, быстрая утомляемость;
- резкое повышение температуры до 39 градусов, озноб;
- при вдохе болезненные ощущения могут распространяться, отдавать в бедро или даже в плечо;
- при прощупывании брюшной полости врач может обнаружить уплотнение средних размеров, которое тоже при надавливании вызывает болезненные ощущения;
- на коже живота и спины отчетливо видно покраснение, а под ней — отек.
Характерной особенностью паранефрита является то, что в моче больного не наблюдается серьезных изменений или нарушений, а вот в анализе крови может обнаружиться лейкоцитоз. Исключением из такого правила является ситуация, когда паранефрит возникает после осложнения почечной болезни. В этом случае анализ мочи также покажет патологический результат.
Диагностика паранефрита
Сделать предположение о наличии воспалительного процесса в клетчатке врач может на основе жалоб пациента и его первичного осмотра. Важно четко и последовательно рассказать медикам обо всех ощущениях, сроках их появления, особенностях проявления. Это даст специалисту предварительную картину существующей проблемы, на основании которой он может предположить наличие паранефрита около почки. Подтвердить такой диагноз можно лишь после комплексной диагностики, в которую помимо клинических анализов входят также некоторые методы аппаратного обследования. К ним относятся:
- ультразвуковое исследование;
- пункция околопочечного пространства;
- рентгеноскопия;
- хромоцистоскопия.
Аппаратные методы диагностики позволяют узнать характер инфекции, определить причины ее появления, выявить индивидуальные особенности функционирования почек, назначить дальнейшие пути лечения проблемы. Важно в период обследований выполнить все требования и условия по подготовке к анализам и процедурам, чтобы специалист мог максимально подробно изучить клиническую картину заболевания.
Первая помощь при обострении паранефрита
Пациент, у которого диагностирован хронический паранефрит, может иногда переносить приступы обострения заболевания. Обычно у таких больных есть список лекарственных препаратов, которые могут быстро облегчить состояние и уменьшить боль.
Последовательность оказания первой помощи включает в себя несколько этапов.
- Больного нужно уложить горизонтально и по возможности ограничить его движения.
- Поясничную область необходимо держать в тепле, желательно положить на воспаленное место грелку.
- При первой возможности больному показана госпитализация в урологическое отделение, а до этого — соблюдение постельного режима, покоя, прием антибиотиков и обезболивающих препаратов.
Даже если болезненные ощущения временно удалось уменьшить, а после отдыха и покоя пациент чувствует себя лучше, все равно необходимо обращение к врачу и полноценное комплексное лечение. При запущенном паранефрите возможные серьезные осложнения в виде разрыва гнойных скоплений в кишечник, брюшную полость или сепсис.

Особенности лечения паранефрита
После проведения всех анализов и обследований врач должен назначить лечение, которое поможет устранить воспалительный процесс и предотвратить дальнейшее распространение инфекции не только в околопочечной клетчатке, но и в органах, расположенных рядом. Процесс решения проблемы должен быть комплексным, включать в себя не только медикаментозную терапию, но и соблюдение диетического режима. В некоторых случаях требуется оперативное хирургическое вмешательство, если паранефрит запущен и находится в гнойной стадии.
Медикаментозное лечение включает в себя прием таких препаратов:
- антибиотики общего спектра действия и пробиотики для сохранения микрофлоры желудка и кишечника;
- антибактериальные препараты, позволяющие остановить развитие инфекции и распространение ее на другие органы;
- снятие общей интоксикации организма и укрепление иммунной системы;
- если симптомы паранефрита сопровождаются повышением температуры, необходимо применение жаропонижающих лекарств;
- прием сульфаниламидных препаратов и уроантисептиков для нормализации функционирования почек и мочеполовой системы.
На период лечения специалисты рекомендуют исключить всю жареную, острую, соленую и перченую пищу, отказаться от алкогольных и газированных напитков. Организму нужно дать возможность восстановиться и пополнить силы для борьбы с воспалительным процессом. Желательно пить много чистой воды или некрепкого чая.
Таким образом, паранефрит — это серьезное заболевание, которое может давать различные симптомы и требует вмешательства специалиста. Заниматься самолечением категорически нельзя, чтобы не спровоцировать негативного влияния на почки. Четкое соблюдение рекомендаций врача позволит ускорить процесс выздоровления и полностью избавиться от проблемы.
ПАРАНЕФРИТ
ПАРАНЕФРИТ (paranephritis; греч. para около + nephros почка + -itis) — воспаление околопочечной жировой клетчатки. Впервые описан в 1839 г. Райе (P. F. О. Rayer). По данным Г. Я. А лапина и А. А. Вайндруха (1938), М. Л. Корикова (1967), частота острого П. среди урологических больных составляет 0,21 ± 0,7% .
Содержание
- 1 Этиология и патогенез
- 2 Патологическая анатомия
- 3 Клиническая картина
- 4 Диагноз
- 5 Лечение
- 6 Прогноз и Профилактика
Этиология и патогенез
Возбудителем П. в большинстве случаев (до 70%) является стафилококк, реже — стрептококк, кишечная палочка, пневмококк, гонококк, туберкулезная палочка и др. Выделяют первичную и вторичную формы П. Первичный П. возникает при отсутствии почечного заболевания. Инфекция проникает в паранефральную клетчатку из отдаленного гнойного очага любой локализации гематогенным путем. Вторичный П. обычно является осложнением гнойного воспалительного процесса в почке (карбункул почки, пионефроз, апостематозный нефрит, гнойный перинефрит), при к-ром инфекция непосредственно распространяется на паранефральную клетчатку. Вторичный П. может быть также следствием распространения инфекции по лимф, анастомозам, связывающим лимф, систему правого паранефрального пространства, червеобразного отростка, слепой и восходящей кишки. По данным Е. В. Былинкиной-Кузьминой, тесная взаимосвязь лимф, системы обеих почек, грудной клетки и таза делает возможным распространение гнойного процесса на паранефральную клетчатку. Этим путем паранефральная клетчатка может инфицироваться при гнойных псои-тах или воспалительных процессах на нижних конечностях.
Патологическая анатомия
Острый воспалительный процесс в паранефральной клетчатке начинается с инфильтрации ее с последующим гнойным расплавлением и образованием гнойной полости, окруженной инфильтратом. Этому способствуют плотные фасциальные перемычки, радиально разделяющие околопочечную клетчатку. При прогрессировании заболевания происходит разрушение фасциальных перемычек, образование паранефрального абсцесса.
По локализации воспалительного процесса в паранефральной клетчатке различают передний, задний, верхний, нижний и тотальный П. Задний П. встречается наиболее часто. В запущенных случаях образовавшийся гнойник может самостоятельно прорваться под кожу в области поясничного четырехугольника Лесгафта — Гринфельта или поясничного треугольника (треугольника Пти). При верхнем П. возможен реактивный выпот в плевральной полости, а иногда гнойник вскрывается в плевральную полость и бронх. При нижнем П. гнойник нередко распространяется книзу по подвздошно-поясничной мышце в клетчатку малого таза или под паховую связку, а в далеко зашедших случаях он может вскрыться в мочевой пузырь.
Иногда с самого начала П. имеет хрон, характер. Чаще всего это встречается при почечнокаменной болезни. С. П. Федоров выделил две формы хрон. П.— фиброзно-склеротическую и фиброзно-липоматозную. Фиброзно-склеротическая форма характеризуется утолщением фиброзной капсулы почки и превращением паранефральной жировой клетчатки в плотную фиброзную ткань, спаянную с окружающими органами. При фиброзно-липоматозной форме наблюдается гиперплазия и уплотнение жировой ткани, окутывающей почку со всех сторон, особенно у ее ворот (см. Педункулит).
Клиническая картина
П. может возникнуть внезапно на фоне полного здоровья или присоединиться как осложнение другого гнойного процесса. Симптомы и клин, течение П. зависят от локализации гнойного процесса в паранефральной клетчатке, вирулентности инфекции и реактивности организма. Заболевание начинается с озноба, высокой температуры и боли в поясничной и подреберной областях. Иногда характер боли напоминает приступ почечной колики. Появляется общая слабость, наблюдается потеря аппетита, метеоризм, запор. Через 3—4 дня температура становится гектической и субфебрильной. Состояние больного тяжелое, нарастает интоксикация. Все формы П. характеризуются жалобами на боль в поясничной и подреберной областях при глубоком вдохе. При осмотре иногда удается обнаружить искривление позвоночника в здоровую сторону.
Передний П. наблюдается редко. При верхнем П. почка иногда оттеснена книзу и доступна пальпации. Часто в воспаление вовлекается поддиафрагмальная клетчатка, ограничивается подвижность купола диафрагмы, не раскрывается диафрагмальный синус. При прогрессировании заболевания наблюдается реактивный выпот в плевральной полости, а затем вскрытие гнойника в плевральную полость с образованием эмпиемы плевры.
Нижний П. контурируется в виде неподвижной воспалительной опухоли в области пояснично-подвздошной мышцы.
При заднем и нижнем П. может наблюдаться мышечная контрактура в тазобедренном суставе (псоас-симптом). Пальпация области почки обычно болезненна, характерны резко положительные симптомы Израэля (болезненность при надавливании в области поясничного треугольника) и Пастернацкого (см. Пастернацкого симптом).
При заднем П. может иметь место припухлость в поясничной области, местное повышение кожной температуры.
Острый П. сопровождается высоким лейкоцитозом со значительным нейтрофилезом и сдвигом формулы крови влево, повышенной РОЭ. Хрон. П. проявляется болью в пояснице, признаками вторичного радикулита, умеренно выраженной лихорадкой, ускоренной РОЭ, нейтрофильным лейкоцитозом. Пальпаторно в области почки может быть выявлено плотное бугристое образование, напоминающее опухоль. По мере гнойного расплавления все отчетливее становятся признаки острого П.
Диагноз
Диагноз труден в первые дни заболевания, когда воспалительный инфильтрат еще полностью не сформировался, особенно при верхнем П. Убедительными признаками П. являются боли в поясничной области, инфильтрат, пальпируемый при бимануальном исследовании в области почки, отечность кожи в поясничной области. Правосторонний передний П. надо дифференцировать с параколитом (см.), аппендикулярным инфильтратом (см. Аппендицит), опухолью правого изгиба ободочной кишки (см. Кишечник, опухоли), левосторонний передний П.— с опухолью хвоста поджелудочной железы (см.) или левого изгиба ободочной кишки.
Из-за атипичности течения П. в детском возрасте более 60% детей, больных П., направляют в леч. учреждения с диагнозом коксита, остеомиелита бедра, поперечных отростков поясничных позвонков, плеврита, пионефроза, сепсиса и других заболеваний.
Важную роль в диагностике П. играет рентгенол. исследование. На обзорном снимке (см. Урография) можно обнаружить нечеткость контуров поясничной мышцы, искривление позвоночника в сторону поражения. Тени почки размыты или не видны. Экскреторная урография выявляет отклонение мочеточника в медиальную или латеральную сторону; слабо дифференцируется ирилоханочнын отдел мочеточника. Подвижность почки при дыхании на больной стороне резко ограничена. При отграниченном инфильтрате в поясничной области допустима диагностическая пункция, однако лучше ею пользоваться во время операции.
Лечение
В ранней стадии острого П., когда еще не произошло нагноения воспалительного инфильтрата, проводят консервативное лечение с применением антибактериальных средств. Поскольку наиболее частой причиной острого П. является стафилококк, то целесообразным является применение ампициллина, карбенициллина, пенициллина, бензилпенициллина (натриевой соли), эритромицина и сульфаниламидов. Назначают общеукрепляющие и стимулирующие средства (витамины, метилурацил, пентоксил), а также переливание крови и белковых замените лей, введение гамма-глобулина, стафилококкового анатоксина. При образовании паранефрального абсцесса показано оперативное вмешательство: люмботомия (см.), широкое вскрытие и дренирование гнойной полости.
При заднем П. гнойник иногда вскрывают и дренируют через меж-мышечный доступ, не прибегая к дюмботомии. В послеоперационном периоде, если микробная флора П. не уточнена, комбинируют антибиотики широкого спектра действия с сульфаниламидными препаратами (бисептол, сульфадиметоксин. этазолидр.). В случае, когда возбудителем П. оказывается грамотрицательная флора, показаны гентамицин, тетраолеан, к-рые также целесообразно комбинировать с сульфаниламидами.
При хрон. П., когда нет осумкованном) гнойника и пионефроза, проводят консервативное лечение с применением антибактериальных средств, физиотерапевтических процедур в сочетании с инъекциями лидазы, стекловидного тела, глюкокортикоидов.
Прогноз и Профилактика
Прогноз при остром П., обычно благоприятный. При хрон. П., являющемся обычно осложнением хрон, пиелонефрита, прогноз определяется характером течения последнего.
Профилактика должна быть направлена на интенсивное лечение воспалительных гнойных процессов любой локализации, особенно заболеваний почек и тазовых органов.
Библиография: Блументаль Н. Л. Паранефрит, М., 1930; Б ы л и и к и и а-К у-з ь м и н а Е. В.Н учению о паранефритах, дисс., М., 19:10: К л в Й н В. Г. Острые паранефриты, Урология, № 2, с. 16, 1962; Кор и к о в М. Л. Лечение паранефритов, Хирургия, №4, с. 102, 1967; Кущ Л. Н., Исаев А. В. иКрам а-р e h к о В. JI. Острые гнойные заболевания забрюшинного пространства у детей, Клин, хир., № 12, с. 25, 1974; Пытель А.Н. и др. Избранные главы нефрологии и урологии, ч. 3, с. 181, Л., 1973; T у м а н с к и й В. К. К вопросу о забрюшинных острогнойных процессах поясничной области, Сов. мед., № 1, с. 99, 1958; Федорове. П. Хирургия почек и мочеточников, в. 3, М.—Пг., 1923; Фрумкин А. П. Военная травма мочеполовой системы, М., 1944; Ш п и- з e л ь Р. С. Острые воспалительные заболевания клетчатки забрюшинного пространства, Хирургия, № 11, с. 59, 1971.
Виды и формы паранефрита: симптомы и лечение
 Воспалительные заболевания почек довольно распространённое явление.
Воспалительные заболевания почек довольно распространённое явление.
Однако если некоторые из них с успехом лечатся дома и не имеют практически никаких последствий для организма.
То существует определенная категория может привести к летальному исходу.
Таким тяжёлым состоянием является паранефрит, во время которого происходит гнойное воспаление околопочечной клетчатки.
Основная информация и причины возникновения
 В зависимости от происхождения он подразделяется на:
В зависимости от происхождения он подразделяется на:
- Первичный — развитие воспаления начинается в клетчатке.
- Вторичный – начинается в почке и распространяется на клетчатку.
Более распространённым является вторичный паранефрит – около 80%, чаще всего он встречается у взрослых людей 16-56 лет. Как правило, заболеванию подвергается левая почка, одновременно обе крайне редко.
Паранефрит вызывается болезнетворными микроорганизмами, обычно стафилококком. Первичная форма заболевания возникает как следствие травмирования околопочечной клетчатки, из-за чего в нее попадает инфекция, так же причиной становится попадание патогенных микроорганизмов из отдаленных инфекционных очагов.
Он возникает как сразу после травматизации, так и спустя некоторое время вследствие возникновения воспалительного процесса.
Вторичная форма является осложнением патологии почек – во время прорыва, гной из почки попадает в клетчатку, так же инфекция может попасть гематогенно или лимфогенно во время пиелонефрита. Большое значения для развития заболевания имеет состояние иммунитета, если он очень слабый, то паранефрит становится последствием пиелонефрита.
Факторами риска считаются такие состояния как:
- нарушения выведения мочи;
- камни и песок в почках;
- нарушение нервной регуляции мочеиспускания;
- эндокринные заболевания;
- хронический синусит;
- тонзиллит;
- цистит;
- холецистит.
Гнойный эскудат при паранефрите имеет светло-зеленый цвет, густой, и без запаха.
Виды и формы болезни
 Воспалительный процесс начинается в лимфоузлах, расположенных по всей поверхности почки, поэтому паранефрит подразделяется на 4 подвида:
Воспалительный процесс начинается в лимфоузлах, расположенных по всей поверхности почки, поэтому паранефрит подразделяется на 4 подвида:
- передний;
- задний;
- верхний;
- нижний;
- тотальный — заболевание поражает все отделы клетчатки.
Для паранефрита характерно одностороннее течение, в двух сразу почках он возникает крайне редко.
Заболевания протекает в двух формах: острой и хронической.
Острый характер
Для острой формы характерно наличие стадии, на которой возникает экссудативное воспаление. Она может стать как обратимой, так и продолжится следующей стадией.
В том случае если гнойное воспаление продолжает распространяться, то это приводит к расплавлению меж фасциальных перегородок, и как только эскудат достигает больших размеров, то он начинает распространяться за пределы клетчатки и может спуститься в малый таз.
В том случае если острый паранефрит развился в верхнем сегменте почки, он осложняется абсцессом и гной может прорваться в плевру и легкое.
Хроническая конфигурация
Основной причиной возникновения заболевания именно в хронической форме является наличие на протяжении длительного времени воспалительных процессов в паранефральной клетчатке, в ходе чего она постепенно перерождается в фиброзную ткань.
Так же она может стать исходом острой формы паранефрита. В редких случаях она заболевания возникает после хирургических операций на почке. Данная форма носит вторичный характер.
Существует две формы хронического паранефрита: фиброзно-склеротическая и фиброзно-липоматозная.
Симптомы и признаки
 Основным симптомом паранефрита является болевой сидром в области почек, причем он проявляется как при полном покое, так и во время незначительной пальпации поясницы.
Основным симптомом паранефрита является болевой сидром в области почек, причем он проявляется как при полном покое, так и во время незначительной пальпации поясницы.
Так же пальпация позволяет обнаружить небольшое выпячивание в поясничной области.
Кроме болевых ощущений имеются и другие клинические проявления:
- повышенная утомляемость;
- общая слабость;
- отдышка;
- резкая потеря веса.
Для хронической формы характерно небольшое повышение температуры тела до 37,5-37,7 о С.
Стадии течения
Клиническая симптоматика паранефрита в острой форме проходит несколько стадий развития. Ранняя стадия (инфильтрация) проявляется отсутствием болевого синдрома, но наблюдается повышенная температура тела, иногда выше 39,5 о С и общего недомогания, распознать заболевание на этой стадии очень сложно, так как клиническая картина «смазана».
На пояснице, на стороне пораженного органа возникает гиперемия и отек кожи. Именно на этой стадии у больного возникает характерный симптом — он старается подтянуть бедро к животу. На этой стадии гнойный инфильтрат четко определяется при пальпации.
К кому обратится и методы диагностики
 Диагностикой и лечением паранефрита занимаются врачи урологи, нефрологи и хирурги.
Диагностикой и лечением паранефрита занимаются врачи урологи, нефрологи и хирурги.
К сожалению, из-за отсутствия яркой характерной симптоматики на первой стадии больной чаще всего обращается к терапевту, и только после проявления клинических симптомов больного переводят в узкоспециализированное отделение.
Именно из-за «маскировки» гнойного процесса важно своевременно провести правильную диагностику.
Самым информативным является пункция околопочечной клетчатки, в том случае если заболевание все же есть, то в пункции будет гной.
Однако, как правило, данное исследование проводится после ряда основных методов, таких как:
- клинические исследования мочи и крови;
- бактериоскопическое исследование осадка мочи;
- УЗИ;
- рентгенограмма поясничной области;
- экскреторная урограмма;
- КТ;
- МРТ с изотопным контрастом.
Для клинического анализа крови характерным является увеличение уровня лейкоцитов до 26*103 тыс/мкл, так же возрастает показатель СОЭ.
Способы терапии
 Для того чтобы лечение паранефрита было успешным важно своевременно обратиться за помощью к доктору и проходить терапию в условиях стационара.
Для того чтобы лечение паранефрита было успешным важно своевременно обратиться за помощью к доктору и проходить терапию в условиях стационара.
Для лечения хронического паранефрита в латентной фазе проводится консервативное лечение.
Курс лечения дополняется рассасывающими процедурами, если эффект от терапевтических методов не наблюдается, то проводится хирургическое вмешательство. Для недопущения рецидива больному назначается гликокортикоиды, лидаза.
Традиционные методы
На стадии инфильтрации заболевание эффективно лечится антибактериальными препаратами, обычно цефалоспориновой группы (Цифран, терцеф и др) либо сульфаниламидами, карбапенемами и фторхинолами в каждом конкретном случае препарат подбирается индивидуально.
Дополнительно пациенту назначаются препараты для дезинтоксикации, общеукрепляющие средства, биогенные стимуляторы, уросептики при необходимости проводится переливание крови.
Хирургическое вмешательство
 Если заболевание находится в острой форме, присутствует абсцесс, то в обязательном порядке проводится оперативное вмешательство – люмботомия и вскрытие гнойника.
Если заболевание находится в острой форме, присутствует абсцесс, то в обязательном порядке проводится оперативное вмешательство – люмботомия и вскрытие гнойника.
Во время люмботомии абсцесс вскрывается через забрюшинное пространство и дренируется в его полость, так же проводится ревизия гнойных полостей.
Если паранефрит обусловлен апостематозным нефритом, проводится декапсуляция почки, если имеется карбункул, то производится его рассечение.
В послеоперационный период больному так же необходимо принимать антибиотики. В очень запущенных случаях возможно даже удаление почки.
Народная медицина
Несмотря на то, что средства народной медицины эффективны для лечения многих заболеваний почек, в случае с паранефритом применять их категорически нельзя. Это обусловлено следующими факторами:
- у лекарственных растений нет такого сильного антибактериального и противовоспалительного действия необходимого при данной патологии;
- если применять местные согревающие компрессы, то это только усугубит проблему.
Поэтому при малейшем подозрении на возникновения заболевания почек следует обратиться к врачу, а не заниматься народным самолечением.
Осложнения
 В том случае если лечение началось ни вовремя или изначально проводилось не правильно, то это грозит серьёзными осложнениями.
В том случае если лечение началось ни вовремя или изначально проводилось не правильно, то это грозит серьёзными осложнениями.
В результате не вылеченного паранефрита может возникнуть гематогенная генерализация, в таком случае гной из пораженного органа попадает в кровеносные сосуды и разносится по всему организму.
Это приводит к обострению уже имеющихся симптомов и возможному возникновению гнойников в других органах и системах, в такой ситуации могут развиться:
- перитонит;
- пионторакс;
- сепсис;
- почечный свищ;
- прорыв гноя в мочевой пузырь.
Столь неблагоприятные осложнения в настоящее время возникают крайне редко, благодаря высокому уровню диагностики и терапии антибактериальными препаратами.
Прогнозы к выздоровлению
Эффективность лечения заболевания зависит от его формы. Если терапия острой формы проводилась своевременно и правильно, то прогноз благополучный — заболевание окончится без последствий для организма.
А вот для хронической формы, которая в большинстве случаев является последствием запущенного пиелонефрита, то результат лечения зависит от протекания основного заболевания.
Профилактические меры
Лучшими профилактическими мерами для недопущения возникновения паранефрита является недопущение возникновения воспалительных заболеваний мочеполовой системы.
Для этого необходимо поддерживать нормальный уровень иммунной системы – больше отдыхать, правильно питаться и при необходимости принимать витамины.
В том случае если в анамнезе имеются какие-либо заболевания почек, то правильным будет ежегодные профилактические осмотры у уролога или нефролога.
В любом случае после перенесения подобного заболевания человек попадает в группу риска, то есть у него возникает предрасположенность к заболеваниям мочевыделительной системы.
Паранефрит. Этиология. Клинические проявления. Принципы лечения.
Паранефрит — воспалительный процесс в околопочечной жировой клетчатке. Вокруг почки всегда имеется определенное количество жировой ткани. Эта ткань выполняет функцию поддержания почки и фиксации ее на нормальном месте, амортизационную функцию – защищает почку от травм.
Паранефрит вызывают те же микроорганизмы, что и пиелонефрит, но чаще всего в околопочечной жировой клетчатке обнаруживаются стафилококки и кишечная палочка. В настоящее время благодаря широкому применению антибиотиков паранефрит встречается значительно реже.
Паранефрит бывает :
Первичный паранефрит — если заболевание самой почки отсутствует. Это происходит, когда микробы заносятся в околопочечную клетчатку из других очагов воспаления (фурункул, остеомиелит, гнойная ангина) с кровью. Чаще это бывает при снижении защитных сил организма, вызванных переохлаждением, перегреванием, нарушениями иммунитета. Паранефрит может возникнуть после травмы поясничной области или проникающего ранения. Иногда к паранефриту приводят протекающие рядом воспалительные процессы соседних органов – матки, яичников, прямой кишки, аппендиците.
Вторичный паранефрит обычно бывает осложнением гнойно-воспалительного процесса в почке (абсцесс почки, карбункул почки, пионефроз.). По расположению в почечной клетчатке паранефрит может быть передним, задним, верхним, нижним или тотальным, когда воспалительный процесс поражает всю околопочечную клетчатку.
По течению паранефрит может быть острый и хронический. Если паранефрит долго протекает без лечения, он может распространиться на окружающие ткани и органы и вызвать перитонит (воспаление брюшины), гной из околопочечной клетчатки может проникнуть в кишку, плевральную полость, в мочевой пузырь. В начале заболевания у пациента может быть повышение температуры тела до 38-40 градусов, озноб, плохое самочувствие. Боль в поясничной области могут появиться значительно позже, иногда через 4-5 суток.
При остром начале паранефрита у больного могут появиться сильные боли. Из-за боли может появиться вынужденная поза больного лежа на боку с подтянутой к животу и согнутой в колене ногой. При этом разгибание ноги приводит к резкому усилению болей. В области поясницы может быть обнаружена припухлость и покраснение. Иногда паранефрит может имитировать острый аппендицит, абсцесс поддиафрагмального пространства, пневмонию.
Хронический паранефрит обычно протекает малозаметно. Постепенно на месте воспалительных очагов формируется соединительная ткань, околопочечная жировая клетчатка уплотняется и в конечном итоге почка оказывается замурованной в плотном слое склерозированной ткани.
Диагностикупаранефрита осуществляют при помощи рентгенологических методов, контрастирования. Ультразвуковое исследование помогает уточнить расположение очага гнойного воспаления в жировой клетчатке. Для уточнения диагноза проводят пункцию околопочечной клетчатки, и содержимое пункции исследуют на наличие микроорганизмов и их чувствительность к антибактериальным препаратам. Значительно сложнее диагностировать хронический паранефрит и иногда он долгое время остается нераспознанным.
Лечение паранефрита. Если паранефрит выявлен на ранней стадии развития воспалительного процесса, для полного выздоровления пациента бывает достаточно назначения антибактериального препарата. Чаще назначают антибиотики пенициллинового ряда, цефалоспорины (цефотаксим, цефаклор), макролиды (эритромицин, азитромицин), аминогликозыды и фторхинолоновые препараты. Обязательно проводят лечение других очагов инфекции в организме и назначают препараты для повышения иммунной защиты организма. Если течение паранефрита тяжелое, проводят оперативное лечение, гнойный очаг вскрывают и оставляют дренаж. Если очаг гнойного расплавления небольшой возможно проведение пункции очага и удаление гнойного содержимого под контролем ультразвукового исследования. Если у пациента выявляют хронический пиелонефрит, его также лечат антибактериальными препаратами, только в этом случае лечение более длительное и обязательно назначаются физиотерапевтические процедуры.
Паранефрит
Паранефрит причины. Причины возникновения паранефрита весьма многочисленны, так как гноеродные микробы (чаще всего в виде стафилококка, стрептококка, кишечной палочки) могут попасть в околопочечную жировую клетчатку самыми разнообразными путями, а именно:
1) из самой почки, пораженной в той или иной форме гнойным процессом (пиелонефрит, пионефроз, туберкулез почки);
2) из окружающих почку соседних органов при их воспалительных заболеваниях (толстые кишки, червеобразный отросток, желчный пузырь, поджелудочная железа, плевра);
3) из более отдаленных органов или очагов воспаления по лимфатическим или кровеносным путям — при фурункуле, карбункуле, ангине, панарициях, отитах, остеомиелитах;
4) при открытых повреждениях околопочечной области. Однако и некоторые закрытые повреждения (ушибы) могут способствовать возникновению паранефрита, особенно если эти повреждения сопровождались кровоизлияниями или образованием гематомы в околопочечной клетчатке. Таким образом, очевидно, что паранефриты по причине своего возникновения могут быть почечного или чаще внепочечного (гематогенного) происхождения.
Очень часто источник инфекции установить не удается. Паранефритом страдают преимущественно лица в возрасте от 20 до 40 лет, и наблюдается он чаще у мужчин, чем у женщин. Как правило, встречается односторонний паранефрит.
При паранефрите, т. е. воспалении собственной капсулы почки и околопочечной жировой клетчатки, гнойный процесс протекает обычно по типу флегмоны.
Паранефрит признаки и симптомы. Прежде всего следует отметить, что если паранефрит возникает (как это нередко и бывает) в виде осложнения какого-либо первичного заболевания почек, то в проявлениях болезни преобладают признаки основного (первичного) поражения почек, а признаки паранефрита являются лишь дополнительными.
В самом начале развития паранефрита характерные для него признаки могут быть выражены слабо и, кроме того, могут маскироваться проявлениями того заболевания, осложнением которого явился паранефрит.
Однако чаще всего паранефрит начинается остро с потрясающих ознобов, подъема температуры до 39-40°, нарушения общего состояния больного и появления нарастающих болей в соответствующей половине поясничной области и живота, причем боли могут усиливаться при вдохе и иррадиировать (отдавать) в плечо, бедро.
При ощупывании живота и поясничной области определяется напряжение мышц и болезненность, особенно в углу, образуемом длинными мышцами спины и XII ребром. Через несколько дней после начала заболевания в подреберье или несколько ниже него можно прощупать плотный, болезненный, неподвижный опухолевидный воспалительный инфильтрат.
Кожа поясничной области — отечная, а в запущенных случаях и покрасневшая; здесь же может определяться выпячивание. Симптом Пастернацкого на больной стороне резко положительный. Иногда больные принимают вынужденное положение с изгибом позвоночника в здоровую сторону.
Если воспалительный процесс перешел и на большую поясничную мышцу с ее фасцией, то на больной стороне возникает характерное сгибание ноги в тазобедренном суставе и невозможность ее разгибания (так называемый псоас-симптом). При исследовании крови обнаруживается лейкоцитоз, ускорение РОЭ.
При паранефритах внепочечного происхождения, несмотря на близость почки к очагу воспаления, в моче не наблюдается патологических изменений или они весьма незначительны (небольшое количество белка и лейкоциты).
В тех же случаях, когда паранефрит возникает вследствие какого-либо почечного заболевания, наблюдаются соответствующие характеру процесса патологические изменения мочи.
Помимо описанной типичной картины острого паранефрита, могут наблюдаться случаи с подострым и даже хроническим течением.
Распознаванию паранефрита иногда помогают некоторые специальные исследования (рентгеноскопия, пиелография, хромоцистоскопия, пункция околопочечного пространства), производимые в условиях стационара.
Вообще же паранефрит следует отличать от параколита (воспаление клетчатки вокруг восходящей или нисходящей части толстой кишки), флегмоны забрюшинной клетчатки, а также и острого холецистита, под-диафрагмального и печеночного абсцесса, ретроцекального аппендицита и др.
При очень остром начале и тяжелом течении паранефриты иногда принимают за малярию, тиф, пневмонию или грипп.
Паранефрит осложнения: вскрытие гнойника в брюшную полость (перитонит), плевру (плеврит), кишечник или наружу — в поясничной области, сепсис.
Паранефрит первая помощь — срочная госпитализация в хирургическое или урологическое отделение больницы. До госпитализации больной должен находиться в постели. На поясничную область рекомендуется тепло (грелка). Транспортировка в лежачем положении. При задержке госпитализации — постельный режим, антибиотики, местно — тепло.
Помните, информация на сайте «Медицинский справочник» дана в ознакомительных целях и не является руководством по лечению. Лечение Вам должен назначить Ваш врач лично, на основании Ваших симптомов и проведённых анализов. Не занимайтесь самолечением.